03 декабря 2015
- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Лихорадка неясного генеза презентация
Содержание
- 1. Лихорадка неясного генеза
- 2. ОПРЕДЕЛЕНИЕ 3 критерия (у взрослых): Лихорадка >
- 3. Классификация Классическая t > 38.3oC в
- 4. Этиология Чаще развивается у пациентов с иммунодефицитом
- 5. Туберкулез 82,2 – 90,6% ЛНЭ (как
- 6. Mycobacterium avium complex До 31% случаев ЛНЭ
- 7. Cytomegalovirus До 5% случаев ЛНЭ при менее
- 8. Pneumocystis jirоveci pneumonia 5-13% Длительная
- 9. Pneumocystis jirоveci pneumonia Даже в эру
- 10. Биопсия печени – подтверждает ТБ если: Гепатоспленомегалия Лихорадка Высокий уровень щелочной фосфатазы
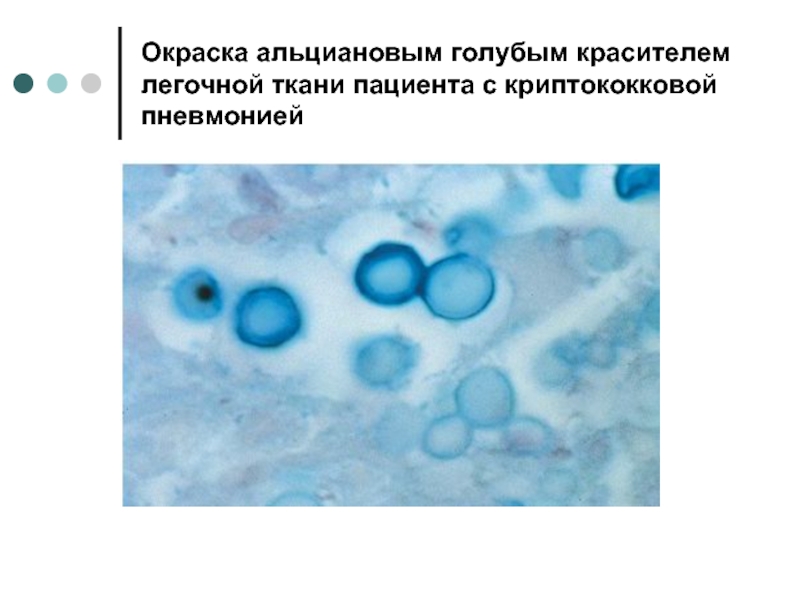
- 11. Криптококкоз Менингит до 83% При CD4 менее 50 кл/мкл Криптококк в ликворе Высокая смертность
- 12. Окраска альциановым голубым красителем легочной ткани пациента с криптококковой пневмонией
- 13. Окраска тушью СМЖ при менингите, вызванном Cryptococcus
- 14. ЛИМФОМА 8% всех случаев ЛНЭ (лимфомы ЦНС) Не-Ходжкин лимфомы до 7% ЛНЭ
- 15. Лекарственная лихорадка От 3% до 20% Сыпь
- 16. Синдром восстановления иммунитета В первые 60 дней
- 17. ОИ развивающиеся при СВИС Бактериальные- туберкулез, атипичный
- 18. Симптомы острой ВИЧ-инфекции (Hecht FM, et al,
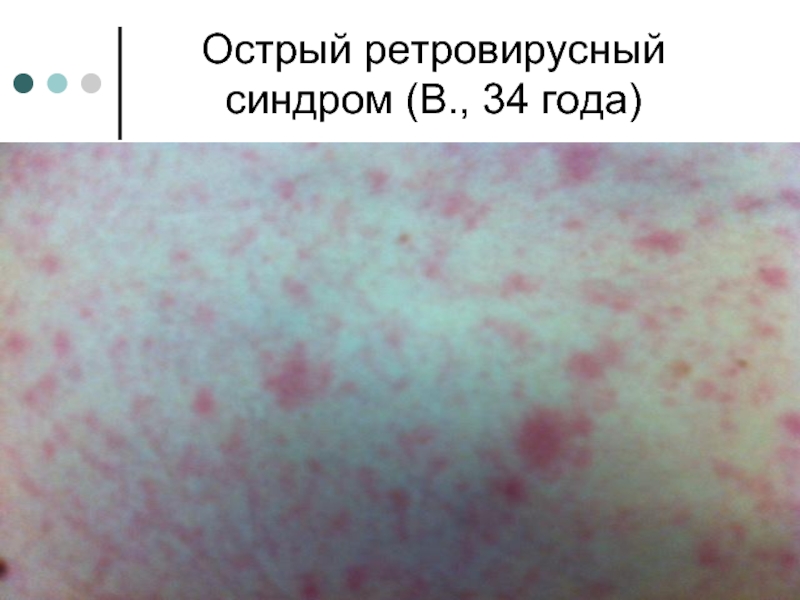
- 19. Острый ретровирусный синдром (В., 34 года)
- 20. Острый ретровирусный синдром (А.,26 лет)
- 21. Если нет лихорадки, можно ли заподозрить ВИЧ инфекцию?
- 22. Хроническая ЛОР-патология. Что именно? Среди ВИЧ-инфицированных пациентов
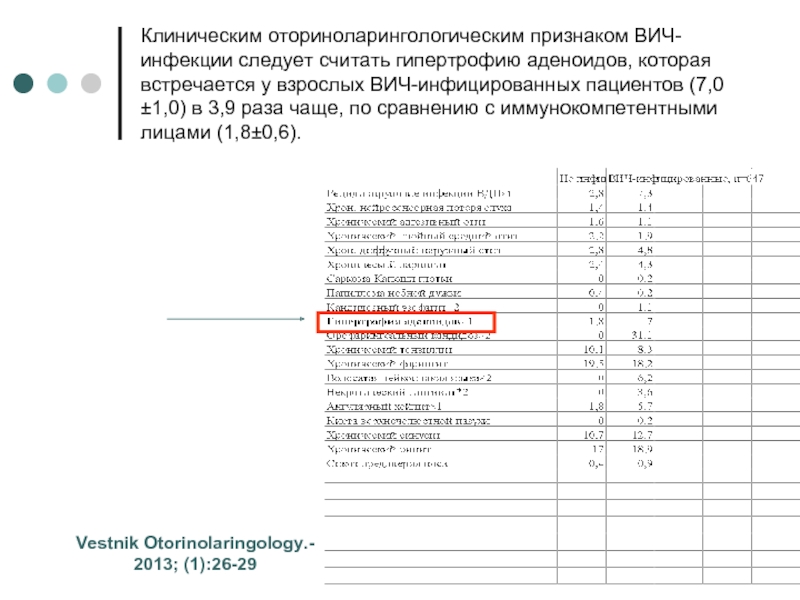
- 23. Клиническим оториноларингологическим признаком ВИЧ-инфекции следует считать гипертрофию
- 24. Холестерин как маркер ВИЧ-инфекции? ВИЧ-инфицированные пациенты
- 25. Инфекционый эндокардит (ИЭ) Формы: ИЭ
- 27. ИЭ естественных клапанов у ПИН 50% -
- 28. Симптомы и признаки Внезапное начало, слабость Лихорадка
- 30. S.aureus
- 31. Симптомы и признаки Полиартралгии Диспротеиемия (снижение альбуминов,повышение- гамма-глобулинов) Полож С-реактивный белок Увеличение уровня фибриногена
- 32. Принципы терапии ИЭ S.aureus (нативные клапаны) –
- 33. АЛГОРИТМ ДИАГНОСТИКИ ШАГ 1 Осмотр пациента
- 34. ШАГ 2 (уровень CD4) При любом
- 35. Помнить! Посев мокроты на КУБ – отрицательный
- 36. ШАГ 2 При CD4 менее 200/мкл-
- 37. ШАГ 3 Биопсия печени (если гепатомегалия или
- 38. Экспресс-тест на ВИЧ
- 39. Благодарю за внимание!
- 40. Спасибо за внимание!
Слайд 1Белорусский государственный медицинский университет
Кафедра инфекционных болезней
Лихорадка неясного генеза
Профессор М.Доценко
Гомель,
Слайд 2ОПРЕДЕЛЕНИЕ
3 критерия (у взрослых):
Лихорадка > 38,3 С в нескольких определениях
продолжительность >
3 недель
Неопределенный диагноз при госпитализации и тщательном обследовании в течение 1 недели (Peterdorf и Beeson, 1961)
Последующая модификация нескольких авторов: лихорадка 2-3 недели и > и/или 3 дня обследования в клинике или 3 амбулаторных визита при интенсивном обследовании
Критерии у детей
продолжительность лихорадочного периода 2-3 недели и больше (может быть несколько короче у детей раннего возраста) у иммунокомпетентного пациента
отсутствие определенных анамнестических и клинических данных
нормальная рентгенограмма органов грудной клетки
нормальный анализ мочи
Неопределенный диагноз при госпитализации и тщательном обследовании в течение 1 недели (Peterdorf и Beeson, 1961)
Последующая модификация нескольких авторов: лихорадка 2-3 недели и > и/или 3 дня обследования в клинике или 3 амбулаторных визита при интенсивном обследовании
Критерии у детей
продолжительность лихорадочного периода 2-3 недели и больше (может быть несколько короче у детей раннего возраста) у иммунокомпетентного пациента
отсутствие определенных анамнестических и клинических данных
нормальная рентгенограмма органов грудной клетки
нормальный анализ мочи
Слайд 3Классификация
Классическая
t > 38.3oC в нескольких определениях, > 3 недель, диагноз
неизвестен после 3 дней госпитализации или 3 визитов в клинику
Нозокомиальная
госпитальная, t > 38.3oC, отсутствие инфекций при госпитализации, диагноз неизвестен в течение 3 дней
Нейтропеническая
лейкоциты (абс.) < 500/мкл, t > 38.3oC, диагноз неизвестен в течение 3 дней
ВИЧ-ассоциированная
ВИЧ-статус (+), t > 38.3oC, рецидивирующая лихорадка в течение 4 недель (амбулаторно), >3 дней госпитализации
Durack D.T., Street A.C. Fever of unknown origin – reexamined and redеfined. Curr Clin Top Infect Dis 1991; 11:37
Нозокомиальная
госпитальная, t > 38.3oC, отсутствие инфекций при госпитализации, диагноз неизвестен в течение 3 дней
Нейтропеническая
лейкоциты (абс.) < 500/мкл, t > 38.3oC, диагноз неизвестен в течение 3 дней
ВИЧ-ассоциированная
ВИЧ-статус (+), t > 38.3oC, рецидивирующая лихорадка в течение 4 недель (амбулаторно), >3 дней госпитализации
Durack D.T., Street A.C. Fever of unknown origin – reexamined and redеfined. Curr Clin Top Infect Dis 1991; 11:37
Слайд 4Этиология
Чаще развивается у пациентов с иммунодефицитом (вторичным, первичным)
Наиболее частая причина
– оппортунистические инфекции (до 75%)
Частота оппортунистических инфекций зависит от географической зоны
Что у Нас? Наиболее частые причины лихорадки неясного генеза :
Инфекционный эндокардит
туберкулез
диссеминированная инфекция Mycobacterium avium complex
Pneumocystis jirоveci pneumonia (5-13%)
криптококкоз
Varicella-zoster инфекция
лекарственная лихорадка
Лимфома
Cytomegalovirus
Частота оппортунистических инфекций зависит от географической зоны
Что у Нас? Наиболее частые причины лихорадки неясного генеза :
Инфекционный эндокардит
туберкулез
диссеминированная инфекция Mycobacterium avium complex
Pneumocystis jirоveci pneumonia (5-13%)
криптококкоз
Varicella-zoster инфекция
лекарственная лихорадка
Лимфома
Cytomegalovirus
Слайд 5Туберкулез
82,2 – 90,6% ЛНЭ (как до ВААРТ и после ВААРТ)
Экстрапульмонарный
Диссеминированный процесс
Поражение
нижних отделов легких преобладают
0т 24% до 61% КУБ-негативны
Лихорадка – часто единственный признак ТБ у ВИЧ(+) пациентов!
Изолированно вовлекаются внутрибрюшные л/узлы!
0т 24% до 61% КУБ-негативны
Лихорадка – часто единственный признак ТБ у ВИЧ(+) пациентов!
Изолированно вовлекаются внутрибрюшные л/узлы!
Слайд 6Mycobacterium avium complex
До 31% случаев ЛНЭ
При CD4 менее 200 кл/мкл
Культура крови,
костный мозг, биопсия печени, лимфатических узлов, СМЖ, бипсия мозга
Биопсия костного мозга – при отрицательном результате посева крови НАИЛУЧШИЙ ТЕСТ
Биопсия костного мозга – при отрицательном результате посева крови НАИЛУЧШИЙ ТЕСТ
Слайд 7Cytomegalovirus
До 5% случаев ЛНЭ при менее 100 кл/мкл
Хориоретиниты до 30% при
отсутствии других симптомов
Другие проявления – гепатит, энтероколит, менингит, радикулит, миелит, энцефалит, пневмония
Тесты- ПЦР (ДНК CMV).
Другие проявления – гепатит, энтероколит, менингит, радикулит, миелит, энцефалит, пневмония
Тесты- ПЦР (ДНК CMV).
Слайд 8Pneumocystis jirоveci pneumonia
5-13%
Длительная лихорадка до развития клиники
Отсутствие рентген-признаков
Одышка с первого
дня
Сухой кашель без мокроты
Нет эффекта на обычной а/бактериальной терапии
Пневмоцисты в мокроте(?), бронхоальвеолярный лаваж
Сухой кашель без мокроты
Нет эффекта на обычной а/бактериальной терапии
Пневмоцисты в мокроте(?), бронхоальвеолярный лаваж
Слайд 9Pneumocystis jirоveci pneumonia
Даже в эру ВААРТ и профилактики – смертность до
25%
Если не получает ВААРТ – смертность 63%
Если не получает ВААРТ – смертность 63%
Слайд 10Биопсия печени – подтверждает ТБ
если:
Гепатоспленомегалия
Лихорадка
Высокий уровень щелочной фосфатазы
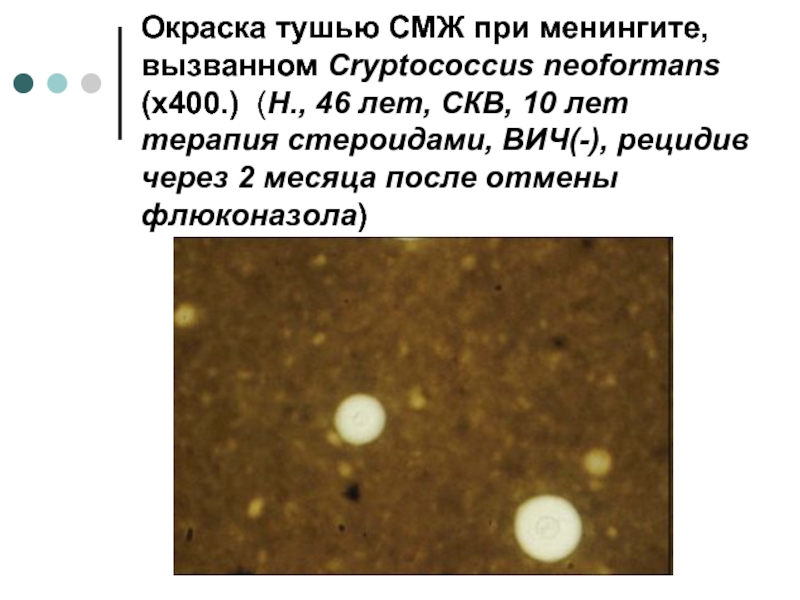
Слайд 13Окраска тушью СМЖ при менингите, вызванном Cryptococcus neoformans (х400.) (Н., 46
лет, СКВ, 10 лет терапия стероидами, ВИЧ(-), рецидив через 2 месяца после отмены флюконазола)
Слайд 15Лекарственная лихорадка
От 3% до 20%
Сыпь до 17% пациентов
Часто – триметоприм-сульфаметоксазол, изониазид,
рифампицин, бетта-лактамные а/б, сульфонамиды
Абакавир (НИОТ) – до 80% ЛНЭ
Невирапин – 15%
Абакавир (НИОТ) – до 80% ЛНЭ
Невирапин – 15%
Слайд 16Синдром восстановления иммунитета
В первые 60 дней от начала ВААРТ
некоторые
авторы дают до 2-х лет при начале ВААРТ на низких CD, менее 50
Слайд 17ОИ развивающиеся при СВИС
Бактериальные- туберкулез, атипичный микобактериоз
Грибковые – криптококкоз, гистоплазмоз, кокцидиомикоз
Вирусные
– цитомегаловирус
Паразитарные - токсоплазмоз
Паразитарные - токсоплазмоз
Слайд 18Симптомы острой ВИЧ-инфекции (Hecht FM, et al, 2002)
Лихорадка и сыпь 46%
(ОШ-8.3)
Лихорадка 80% (ОШ-5.2)
Сыпь 51% (4.8)
Язвы в полости рта 37% ( 3.1)
Потеря веса >2.5 кг 32% (2.8)
Артралгии 54% (2.6)
Фарингит 44% (2.6)
Потеря аппетита 54% (2.5)
Недомогание 68% (2.2)
Миалгии 49% (2.1)
Лихорадка 80% (ОШ-5.2)
Сыпь 51% (4.8)
Язвы в полости рта 37% ( 3.1)
Потеря веса >2.5 кг 32% (2.8)
Артралгии 54% (2.6)
Фарингит 44% (2.6)
Потеря аппетита 54% (2.5)
Недомогание 68% (2.2)
Миалгии 49% (2.1)
Слайд 22Хроническая ЛОР-патология. Что именно?
Среди ВИЧ-инфицированных пациентов число лиц, имеющих хроническую патологию
ЛОР-органов и слизистой полости рта, значительно превышает таковую у иммунокомпетентных лиц (78,8% и 55,4% соответственно, χ2=71,1, p<0,001);
Vestnik Otorinolaringology.- 2013; (1):26-29
Vestnik Otorinolaringology.- 2013; (1):26-29
Слайд 23Клиническим оториноларингологическим признаком ВИЧ-инфекции следует считать гипертрофию аденоидов, которая встречается у
взрослых ВИЧ-инфицированных пациентов (7,0±1,0) в 3,9 раза чаще, по сравнению с иммунокомпетентными лицами (1,8±0,6).
Vestnik Otorinolaringology.- 2013; (1):26-29
Слайд 24Холестерин как маркер ВИЧ-инфекции?
ВИЧ-инфицированные пациенты с пневмонией (n=118) (3,11±0,78ммоль/л)
ВИЧ-инфицированные пациенты
(n=145) (4,5±0,16ммоль/л)
Пациенты с пневмонией ВИЧ (-) 4,74±0,84ммоль/л (n=142)
(OR 1.9, p = 0.001; OR 1.2, p = 0.01)
(ARS Medica - №3 (73) – 2013 – ст. 7-10).
Пациенты с пневмонией ВИЧ (-) 4,74±0,84ммоль/л (n=142)
(OR 1.9, p = 0.001; OR 1.2, p = 0.01)
(ARS Medica - №3 (73) – 2013 – ст. 7-10).
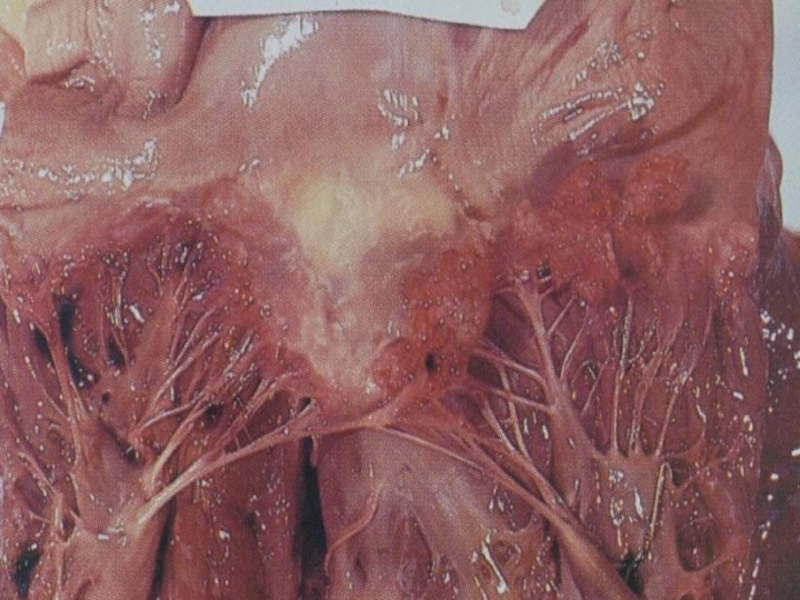
Слайд 25Инфекционый эндокардит (ИЭ)
Формы:
ИЭ естественных клапанов
ИЭ протезированных клапанов
По течению:
Острая форма(ранняя) (до
2 мес)
Подострая (поздняя)форма (более 2 мес)
Подострая (поздняя)форма (более 2 мес)
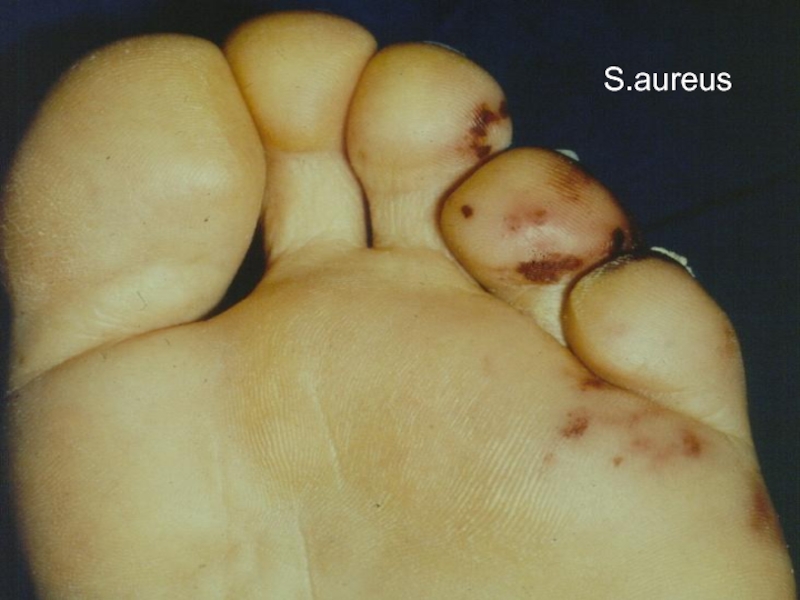
Слайд 27ИЭ естественных клапанов у ПИН
50% - S.aureus
15%- стрептококки и энтерококки
20% -
грибы (Candida albicans) и грамотриц. Бактерии (Pseudomonas aeroginosa).
Часто полиэтиология.
50% - трехстворчатый клапан
25% - аортальный
20% - митральный (80% - S.aureus)
Часто полиэтиология.
50% - трехстворчатый клапан
25% - аортальный
20% - митральный (80% - S.aureus)
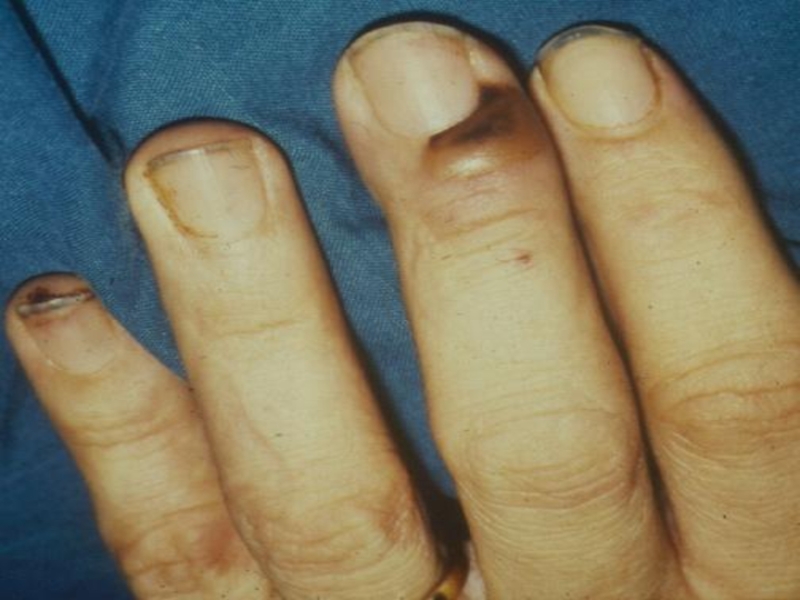
Слайд 28Симптомы и признаки
Внезапное начало, слабость
Лихорадка (90-95%), иногда ознобы(стрептококк)
Сердечные шумы
Кожные проявления
Риск развития
септического шока
Возможны все известные формы патологии почек
Возможны все известные формы патологии почек
Слайд 31Симптомы и признаки
Полиартралгии
Диспротеиемия (снижение альбуминов,повышение- гамма-глобулинов)
Полож С-реактивный белок
Увеличение уровня фибриногена
Слайд 32Принципы терапии ИЭ
S.aureus (нативные клапаны) – Cefazolin 2g x 3 раза
– до 6 недель;
+ Gentamicin 1-1.5 mg/kg 3 раза – 5 дней.
S.aureus (искусственный клапан, ПИН)
Vancomycin 15 mg/kgx 2 раза – 6 недель + Rifampicin 300 mgx3 раза до 6 недели + Gentamicin 1-1.5 mg/kg 3 раза – 4 недели
Enterococci – Ampicillin – 3-4 g 4 раза – до 6 недель+ Gentamicin 1-1.5 mg/kg 3 раза – 4-6 недель
+ Gentamicin 1-1.5 mg/kg 3 раза – 5 дней.
S.aureus (искусственный клапан, ПИН)
Vancomycin 15 mg/kgx 2 раза – 6 недель + Rifampicin 300 mgx3 раза до 6 недели + Gentamicin 1-1.5 mg/kg 3 раза – 4 недели
Enterococci – Ampicillin – 3-4 g 4 раза – до 6 недель+ Gentamicin 1-1.5 mg/kg 3 раза – 4-6 недель
Слайд 33АЛГОРИТМ ДИАГНОСТИКИ
ШАГ 1
Осмотр пациента
Осмотр окулиста и ЛОР (аденоиды)
Общий анализ крови с
подсчетом всех клеток, биохимический анализ крови (липидограмма (холестерин)!), при необходимости – мазок крови
Анализ мочи
Рентгенография грудной клетки и пазух
УЗИ брюшной полости
Анализ мочи
Рентгенография грудной клетки и пазух
УЗИ брюшной полости
Слайд 34ШАГ 2 (уровень CD4)
При любом
посев мокроты, мочи, кала
ПЦР (биопсия)на
микобактерии
Посев крови на КУБ
КТ грудной и брюшной полости
Посев крови на КУБ
КТ грудной и брюшной полости
Слайд 35Помнить!
Посев мокроты на КУБ – отрицательный результат от 24 до 61%.
Часто
вовлекаются только внутрибрюшные или внутригрудные л/узлы
Слайд 36ШАГ 2
При CD4 менее 200/мкл-
Тест на криптококк (латекс тест)
ИФА на
Токсоплазмоз
КТ головного мозга
КТ головного мозга
Слайд 37ШАГ 3
Биопсия печени (если гепатомегалия или патология в б/х анализе, увеличение
ЩФ)
Пункция костного мозга(посев)
ЭХО-кардиография (транторакальная- 63% чувст, 98%-специф, чрезпищеводная – чувстввительность-100%, специф.-98%)
Биопсия лимфатических узлов
Пункция костного мозга(посев)
ЭХО-кардиография (транторакальная- 63% чувст, 98%-специф, чрезпищеводная – чувстввительность-100%, специф.-98%)
Биопсия лимфатических узлов