- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Осложнения инфаркта миокарда презентация
Содержание
- 1. Осложнения инфаркта миокарда
- 2. ОСЛОЖНЕНИЯ ИНФАРКТА МИОКАРДА ОСНОВНЫЕ: 1. ОЛЖН.
- 3. ОСЛОЖНЕНИЯ ИНФАРКТА МИОКАРДА 4.Тромбэмболии. 5.Тромбэндокардит.
- 4. ОЛЖН Частота зависит от: Обширности инфаркта
- 5. Основы патогенеза ОЛЖН Снижение сократительной способности миокарда→падение
- 6. ОЛЖН Классификация Killip (1969 год) острой сердечной
- 7. Клиника ОЛЖН Тахикардия. Протодиастолический галоп. Кашель,
- 8. Лечение ОЛЖН Наркотики: промедол 1%-2мл в/в;
- 9. Лечение ОЛЖН Сердечные гликозиды мало эффективны, но
- 10. Кардиогенный шок Кардиогенный шок - это крайняя
- 11. Основы патогенеза КШ Снижение сократительной способности Уменьшение
- 12. Клиника истинного кардиогенного шока Гипотония 80-50 мм.рт.ст.
- 13. Гемодинамика при шоке (катетеризация сердца) Нормальное давление
- 14. Лечение истинного кардиогенного шока 1. Обезболивание: промедол,
- 15. Лечение истинного кардиогенного шока Сердечные гликозиды не
- 16. Аритмогенный шок Обусловлен желудочковой пароксизмальной тахикардией
- 17. Фибрилляция желудочков Это прекращение работы сердца и
- 18. Фибрилляция желудочков Выделяют: Первичную фибрилляцию. В
- 19. ФИБРИЛЛЯЦИЯ ЖЕЛУДОЧКОВ (ЛЕЧЕНИЕ) 1. Дефибрилляция 200 ДЖ
- 20. ФИБРИЛЛЯЦИЯ ЖЕЛУДОЧКОВ (ЛЕЧЕНИЕ) 6.При упорной фибрилляции -
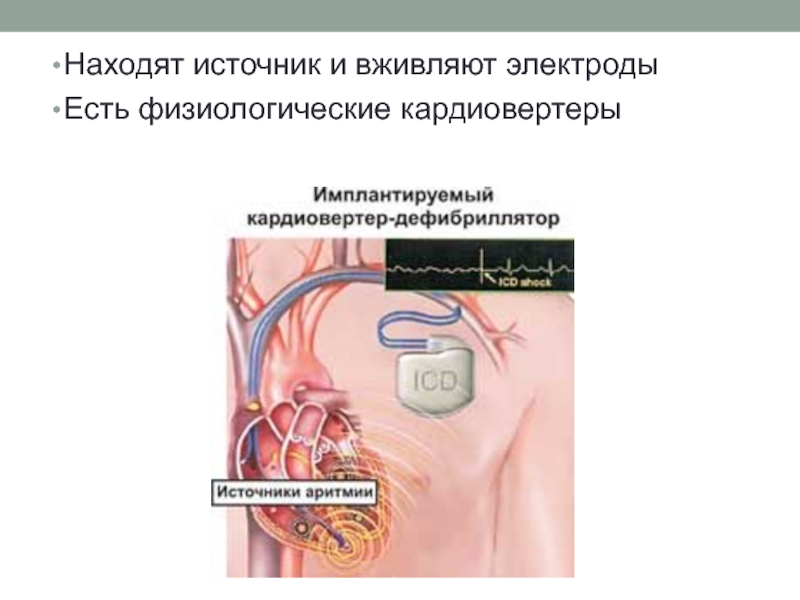
- 21. Находят источник и вживляют электроды Есть физиологические кардиовертеры
- 22. Идиовентрикулярный ритм и асистолия Лечение: Непрямой
- 23. Разрыв сердца Чаще межжелудочковая перегородка
- 24. Разрыв сердца Быстро нарастает правожелудочковая недостаточность
- 25. Аневризма сердца Развивается у 15-20% ИМ В
- 26. Аневризма сердца Критерии диагностики: Прекардиальная пульсация. Симптом
- 27. Эпистенокардитический перикардит Отмечаются: локально-фибринозные наложения чаще соответствуют
- 28. Пристеночный тромбоэндокардит Диагностируется: При длительном субфебрилитете; Упорной
- 29. Полная атриовентрикулярная блокада Частота 5-15%
- 31. Другие осложнения инфаркта миокарда Тромбэмболии: Чаще ТЭЛА-
- 32. Парезы кишечника Тахикардия Вздутие живота Рвота Боли
- 33. Постинфарктный синдром Дресслера Плеврит Перикардит
- 34. Психические нарушения Могут быть: острые и пролонгированные.
- 35. Лечение психических нарушений Коррекция нейрогуморальной регуляциии Антигипоксическая
- 36. Реабилитация ИМ Физическая реабилитация Определяют размер ИМ
- 37. Класс тяжести ИМ
- 38. Пример назначения режима
- 39. Реабилитация ИМ Психологическая реабилитация. Оговариваются все
- 40. Вторичная профилактика Агрессивная борьба с ФР. Антиагреганты.
Слайд 2ОСЛОЖНЕНИЯ ИНФАРКТА МИОКАРДА
ОСНОВНЫЕ:
1. ОЛЖН.
2. Фибрилляция желудочков.
3. Кардиогенный шок.
4. Разрыв с
тампонадой.
ДРУГИЕ:
Перикардит.
Кардиогенный шок.
3. Аневризма сердца.
ДРУГИЕ:
Перикардит.
Кардиогенный шок.
3. Аневризма сердца.
Слайд 3ОСЛОЖНЕНИЯ ИНФАРКТА МИОКАРДА
4.Тромбэмболии.
5.Тромбэндокардит.
6.Осложнения ЖКТ.
7.С-м Дресслера (плеврит, перикардит,
пневмония).
8.Нарушения ритма и
проводимости.
9.Нарушения мочеиспускания.
10.Психические нарушения.
9.Нарушения мочеиспускания.
10.Психические нарушения.
Слайд 4ОЛЖН
Частота зависит от:
Обширности инфаркта миокарда.
Наличия аневризмы.
От способности интактного миокарда компенсировать
поврежденный.
Нарушения ритма.
Нарушения ритма.
Слайд 5Основы патогенеза ОЛЖН
Снижение сократительной способности миокарда→падение выброса→ увеличение ЧСС→Гиперволемия в сосудах
легких→Чувство нехватки воздуха→Появление сухого надсадного кашля→Появление хрипов в верхних отделах легких затем в нижних→Отек
Слайд 6ОЛЖН
Классификация Killip (1969 год) острой сердечной недостаточности, 4 степени тяжести.
I ст.
- без застойных хрипов в легких
II ст. - хрипы менее, чем над половиной легкого.
III ст. - при большой распространенности хрипов.
IV ст. - больные с шоком.
II ст. - хрипы менее, чем над половиной легкого.
III ст. - при большой распространенности хрипов.
IV ст. - больные с шоком.
Слайд 7Клиника ОЛЖН
Тахикардия.
Протодиастолический галоп.
Кашель, застойные хрипы.
Акроцианоз.
Сердечная астма.
Отек легких.
Положение: приподнята голова.
Жидкая пенистая
мокрота с кровью.
Слайд 8Лечение ОЛЖН
Наркотики: промедол 1%-2мл в/в; морфин 1%- 2мл в/в.
Нитроглицерин 5-10мг
в течение 1-2 минут в/в капельно.
Струйное введение в/в быстродействующих диуретиков (фуросемид 40-80мг - уменьшает венозный возврат).
Для уменьшения проницаемости клеточных мембран - преднизолон 90-120мг в/в, супрастин 1-2 мл в/в.
Пеногасители (антифомсилан) + O2.
Для улучшения микроциркуляции ГЕПАРИН в/в капельно.
Струйное введение в/в быстродействующих диуретиков (фуросемид 40-80мг - уменьшает венозный возврат).
Для уменьшения проницаемости клеточных мембран - преднизолон 90-120мг в/в, супрастин 1-2 мл в/в.
Пеногасители (антифомсилан) + O2.
Для улучшения микроциркуляции ГЕПАРИН в/в капельно.
Слайд 9Лечение ОЛЖН
Сердечные гликозиды мало эффективны, но при мерцательной аритмии - можно.
При
спутанном сознании - ИВЛ.
В случае отсутствия препаратов - кровопускание или жгуты.
Сильный диуретик Буметанид (Буринекс) 1мг=40мг фуросемида; диурез через 15 минут и продолжается 24 часа, обладает вазодилятирующим действием.
В случае отсутствия препаратов - кровопускание или жгуты.
Сильный диуретик Буметанид (Буринекс) 1мг=40мг фуросемида; диурез через 15 минут и продолжается 24 часа, обладает вазодилятирующим действием.
Слайд 10Кардиогенный шок
Кардиогенный шок - это крайняя степень левожелудочковой недостаточности при инфаркте
миокарда.
Шок - это снижение сократительной способности миокарда, влекущее за собой падение АД, с последующим снижением доставки кислорода к тканям и гибели жизненно важных органов.
Различают:
Истинный кардиогенный шок
Аритмогенный
Рефлекторный
Ареактивный
Шок - это снижение сократительной способности миокарда, влекущее за собой падение АД, с последующим снижением доставки кислорода к тканям и гибели жизненно важных органов.
Различают:
Истинный кардиогенный шок
Аритмогенный
Рефлекторный
Ареактивный
Слайд 11Основы патогенеза КШ
Снижение сократительной способности
Уменьшение выброса
Увеличение выброса катехоламинов
Увеличение ЧСС
Повышение тонуса сосудистой
стенки и ее проницаемости
Внутрисосудистое тромбообразование
Нарастание метаболического ацидоза
Уменьшается возврат крови к сердцу
Соответственно снижается АД
Внутрисосудистое тромбообразование
Нарастание метаболического ацидоза
Уменьшается возврат крови к сердцу
Соответственно снижается АД
Слайд 12Клиника истинного кардиогенного шока
Гипотония 80-50 мм.рт.ст. (падение АД на 30% от
исходного).
Cпутанное сознание.
Сероземлистый цвет лица.
Холодный пот.
Олиго-, анурия.
Критерии постановки диагноза шока:
Снижение АД (пульсовое).
Олиго-, анурия.
Степень некомпенсированного метаболического ацидоза.
Выделяют 3 степени тяжести (I,II,III).
Степени сердечной недостаточности при определении тяжести шока (Гельфанд И.М., 1985):
I ст. – стертая, акроцианоз, ЧД 18-22 в 1 мин, ЧСС до 90 в 1 мин., единичные мелкопузырчатые хрипы в нижних отделах легких.
II ст. – явная недостаточность, цианоз, ЧД 22-26, ЧСС 90-100, застойные хрипы внизу, может быть увеличена печень.
III ст. – резкая недостаточность, ЧД больше 26, ЧСС больше 100, резкий цианоз, обилие хрипов, печень, отеки, набухание шейных вен.
Cпутанное сознание.
Сероземлистый цвет лица.
Холодный пот.
Олиго-, анурия.
Критерии постановки диагноза шока:
Снижение АД (пульсовое).
Олиго-, анурия.
Степень некомпенсированного метаболического ацидоза.
Выделяют 3 степени тяжести (I,II,III).
Степени сердечной недостаточности при определении тяжести шока (Гельфанд И.М., 1985):
I ст. – стертая, акроцианоз, ЧД 18-22 в 1 мин, ЧСС до 90 в 1 мин., единичные мелкопузырчатые хрипы в нижних отделах легких.
II ст. – явная недостаточность, цианоз, ЧД 22-26, ЧСС 90-100, застойные хрипы внизу, может быть увеличена печень.
III ст. – резкая недостаточность, ЧД больше 26, ЧСС больше 100, резкий цианоз, обилие хрипов, печень, отеки, набухание шейных вен.
Слайд 13Гемодинамика при шоке (катетеризация сердца)
Нормальное давление наполнения левых желудочков и нормальных
выброс – эукинетический тип.
Высокое наполнение и низкий выброс – гипокинетический тип.
Повышение наполнения и нормальный выброс – застойный тип.
Низкое наполнение и низкий выброс – гиповолемический тип.
Нормальное наполнение желудочков и повышенный выброс – гипердинамический тип.
Смертность при шоке в зависимости от тяжести гемодинамики (Killip):
I класс – нет хрипов - 8%
II класс – хрипов менее 50% - 30%
III класс – хрипов больше 50%, отек легкого – 44%
IV класс – шок + все явления – 80-100%
Высокое наполнение и низкий выброс – гипокинетический тип.
Повышение наполнения и нормальный выброс – застойный тип.
Низкое наполнение и низкий выброс – гиповолемический тип.
Нормальное наполнение желудочков и повышенный выброс – гипердинамический тип.
Смертность при шоке в зависимости от тяжести гемодинамики (Killip):
I класс – нет хрипов - 8%
II класс – хрипов менее 50% - 30%
III класс – хрипов больше 50%, отек легкого – 44%
IV класс – шок + все явления – 80-100%
Слайд 14Лечение истинного кардиогенного шока
1. Обезболивание: промедол, морфин, нейролептаналгезия (фентанил + дроперидол),
закись азота - наркоз.
2. Поднять АД и улучшить сократительную способность миокарда (Реополиглюкин 400.0+допамин 5мл 4% р-р в/в; добутамин 250мг в 250мл физ. р-р).
2. Поднять АД и улучшить сократительную способность миокарда (Реополиглюкин 400.0+допамин 5мл 4% р-р в/в; добутамин 250мг в 250мл физ. р-р).
Слайд 15Лечение истинного кардиогенного шока
Сердечные гликозиды не вводят.
При крайней необходимости периферические
вазодилятаторы + допамин. Осторожно!
Антикоагулянты так же как при инфаркте миокарда
Борьба с метаболическим ацидозом. Сода 3-4% 200-300мл в/в
ГКС 90- 150мг в/в
Кислород
Антикоагулянты так же как при инфаркте миокарда
Борьба с метаболическим ацидозом. Сода 3-4% 200-300мл в/в
ГКС 90- 150мг в/в
Кислород
Слайд 16Аритмогенный шок
Обусловлен желудочковой пароксизмальной тахикардией чаще, реже другими аритмиями.
Клиника –
та же.
Лечение как и при истинном кардиогенном шоке + антиаритмические препараты.
Лечение как и при истинном кардиогенном шоке + антиаритмические препараты.
Слайд 17Фибрилляция желудочков
Это прекращение работы сердца и всех жизненных функций (клиническая смерть):
Потеря сознания.
Исчезают тоны сердца.
Не определяется PS, АД.
Нет дыхания.
Зрачки на свет не реагируют.
Клиническая смерть - без своевременной помощи переходит в биологическую.
Исчезают тоны сердца.
Не определяется PS, АД.
Нет дыхания.
Зрачки на свет не реагируют.
Клиническая смерть - без своевременной помощи переходит в биологическую.
Слайд 18Фибрилляция желудочков
Выделяют:
Первичную фибрилляцию. В первые минуты и часы инфаркта миокарда
в 80% это основная причина острой коронарной смерти.
Вторичную фибрилляцию. На фоне ОЛЖН. Чаще она не обратима.
Поздняя фибрилляция - на 2-6 неделе инфаркта миокарда. Причина: рецидив инфаркта миокарда, стойкая синусовая тахикардия.
Вторичную фибрилляцию. На фоне ОЛЖН. Чаще она не обратима.
Поздняя фибрилляция - на 2-6 неделе инфаркта миокарда. Причина: рецидив инфаркта миокарда, стойкая синусовая тахикардия.
Слайд 19ФИБРИЛЛЯЦИЯ ЖЕЛУДОЧКОВ (ЛЕЧЕНИЕ)
1. Дефибрилляция 200 ДЖ - 300 ДЖ - 360
ДЖ
2. Непрямой массаж и ИВЛ.
3. Адреналин 1 мл. 0,1% р-ра в 10 мл.
физраствора в/вен., в/сердечно.
4. Массаж и дефибрилляция.
5. Введение адреналина каждые 5 минут
в/вен, по 1 мл.
2. Непрямой массаж и ИВЛ.
3. Адреналин 1 мл. 0,1% р-ра в 10 мл.
физраствора в/вен., в/сердечно.
4. Массаж и дефибрилляция.
5. Введение адреналина каждые 5 минут
в/вен, по 1 мл.
Слайд 20ФИБРИЛЛЯЦИЯ ЖЕЛУДОЧКОВ (ЛЕЧЕНИЕ)
6.При упорной фибрилляции - лидокаин
120 мг. в/вен, струйно, затем
капельно 200-400 мг. на физрастворе.
7.Непрямой массаж, разряд.
8.Бикарбонат натрия 4% р-р 200,0 в/вен. 9.Реанимация не < 30 мин.
10.После восстановления ритма продолжить лидокаин 40-80 мг. или кардарон 300 мг. в/вен.
11.При часто повторяющихся фибрилляциях используют кардиосинхронизатор.
7.Непрямой массаж, разряд.
8.Бикарбонат натрия 4% р-р 200,0 в/вен. 9.Реанимация не < 30 мин.
10.После восстановления ритма продолжить лидокаин 40-80 мг. или кардарон 300 мг. в/вен.
11.При часто повторяющихся фибрилляциях используют кардиосинхронизатор.
Слайд 22Идиовентрикулярный ритм и асистолия
Лечение:
Непрямой массаж сердца и ИВЛ
Адреналин 1-2мл
0.1% р-р в/серд.
Атропин ?!
Чрескожная или чреспищеводная электрокардиостимуляция.
Атропин ?!
Чрескожная или чреспищеводная электрокардиостимуляция.
Слайд 23Разрыв сердца
Чаще межжелудочковая перегородка
Встречается в 2-10%
Чаще на 3-6
день (выраженная миомаляция)
Внезапная смерть или картина шока
Чаще передний или боковой
Способствует высокое АД
ЭКГ- затухающий идиовентрикулярный ритм
Появляется пансистолический шум над всем сердцем.
Внезапная смерть или картина шока
Чаще передний или боковой
Способствует высокое АД
ЭКГ- затухающий идиовентрикулярный ритм
Появляется пансистолический шум над всем сердцем.
Слайд 24Разрыв сердца
Быстро нарастает правожелудочковая недостаточность (сброс крови слева направо)
Разрыв
сосочковых мышц чаще при заднем инфаркте миокарда (появляется грубый систолический шум)
Диагностика по ЭХОКГ
Лечение хирургическое
Диагностика по ЭХОКГ
Лечение хирургическое
Слайд 25Аневризма сердца
Развивается у 15-20% ИМ
В области верхушки передней стенки – в
80%
Причины:
Высокое АД.
Нарушение режима.
Размеры и глубина некроза.
Различают:
Острая.
Подострая.
Хроническая.
От характера выпячивания:
Плоская
мешотчатая
Причины:
Высокое АД.
Нарушение режима.
Размеры и глубина некроза.
Различают:
Острая.
Подострая.
Хроническая.
От характера выпячивания:
Плоская
мешотчатая
Слайд 26Аневризма сердца
Критерии диагностики:
Прекардиальная пульсация.
Симптом коромысла (пульсация аневризмы и верхушки сердца не
совпадает).
Систолический шум «писка».
ЭКГ.
ЭхоКГ.
Осложнения аневризмы:
Нарушение гемодинамики.
Тромбоэмболии.
Нарушения ритма (чаще желудочкоая пароксизмальная).
Летальность в 5-6 раз больше.
Лечение – антикоагулянты, операция.
Систолический шум «писка».
ЭКГ.
ЭхоКГ.
Осложнения аневризмы:
Нарушение гемодинамики.
Тромбоэмболии.
Нарушения ритма (чаще желудочкоая пароксизмальная).
Летальность в 5-6 раз больше.
Лечение – антикоагулянты, операция.
Слайд 27Эпистенокардитический перикардит
Отмечаются:
локально-фибринозные наложения чаще соответствуют локализации ИМ.
выпот – незначительный, может быть
обильный и даже геморрагический.
Клиника:
распознается у 6-23%
Шум трения перикарда, боль тупая постоянная, усиливающаяся при дыхании и полусидя, сохраняется до 10 дней, может быть аритмия.
ЭКГ не специфична.
Клиника:
распознается у 6-23%
Шум трения перикарда, боль тупая постоянная, усиливающаяся при дыхании и полусидя, сохраняется до 10 дней, может быть аритмия.
ЭКГ не специфична.
Слайд 28Пристеночный тромбоэндокардит
Диагностируется:
При длительном субфебрилитете;
Упорной тахикардии;
Упорной слабости и потливости;
Наличии признаков недостаточности кровообращения;
Резистентности
к антибиотикам;
Возможны тромбы в большой круг.
Лечение – неспецифично, антикоагулянты.
Возможны тромбы в большой круг.
Лечение – неспецифично, антикоагулянты.
Слайд 29Полная атриовентрикулярная блокада
Частота 5-15%
Чаще при заднем инфаркте миокарда 1-2
сутки
Летальность 80%
Лечение:
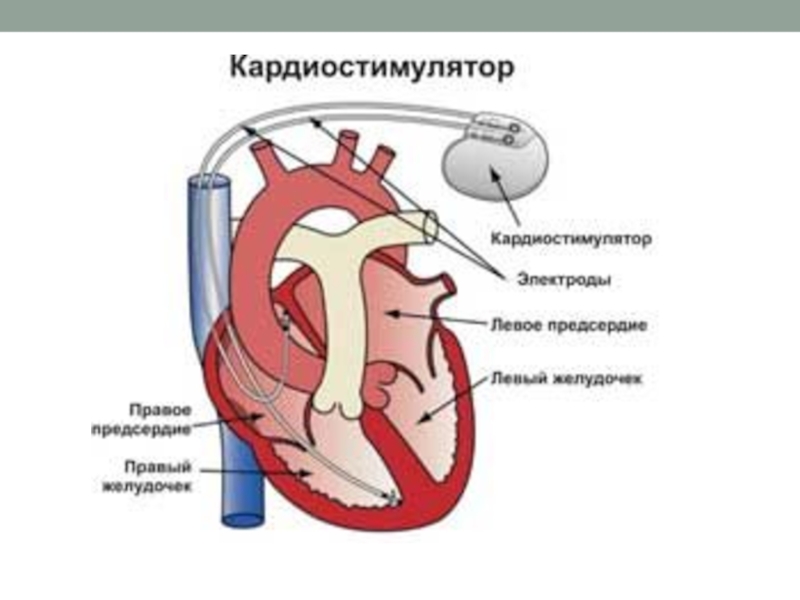
ЭКС - элекрокардиостимулятор
Симпатомиметики и холинолитики (атропин, изодрин, алупент)
Мочегонные препараты
ГКС + аскорбиновая кислота
Постановка электрокардиостимулятора (временно или постоянно)
Летальность 80%
Лечение:
ЭКС - элекрокардиостимулятор
Симпатомиметики и холинолитики (атропин, изодрин, алупент)
Мочегонные препараты
ГКС + аскорбиновая кислота
Постановка электрокардиостимулятора (временно или постоянно)
Слайд 31Другие осложнения инфаркта миокарда
Тромбэмболии:
Чаще ТЭЛА- 10-13%
Причины:
Нарушения свертывающей системы
Атеросклероз сосудов
Расстройство в
малом и больших кругах кровообращения
Пристеночные тромбы в зоне некроза
Тромбы в аневризматических мешках
Места эмболий в большом круге!
Сосуды головного мозга
Сосуды конечностей
Мезентериальные сосуды
Почечные артерии
Селезенка
Пристеночные тромбы в зоне некроза
Тромбы в аневризматических мешках
Места эмболий в большом круге!
Сосуды головного мозга
Сосуды конечностей
Мезентериальные сосуды
Почечные артерии
Селезенка
Слайд 32Парезы кишечника
Тахикардия
Вздутие живота
Рвота
Боли в животе
Лечение:
Газоотводная трубка
Отмена наркотиков
Промывание 2% р-р соды
Введение 10мл
10% р-р NaCl
Острые стрессовые язвы с кровотечением:
ФГДС
Хирургическое вмешательство
Острые стрессовые язвы с кровотечением:
ФГДС
Хирургическое вмешательство
Слайд 33Постинфарктный синдром Дресслера
Плеврит
Перикардит
Пневмония
Клиника:
Повышена температура тела, СОЭ, лейкоцитоз, боль
в грудной клетке.
На ЭКГ без динамики.
Дифференцировать с рецидивом ИМ.
Лечение:
ГКС
НПВП – диклофенак 3 мл в/мыш.
Антигистаминные препараты – супрастин, преднизолон.
Отменить антикоагулянты
На ЭКГ без динамики.
Дифференцировать с рецидивом ИМ.
Лечение:
ГКС
НПВП – диклофенак 3 мл в/мыш.
Антигистаминные препараты – супрастин, преднизолон.
Отменить антикоагулянты
Слайд 34Психические нарушения
Могут быть: острые и пролонгированные.
Острые: чаще спутанное сознание, делирий, психоз
(нарушение, сна, тревога, страх).
Причины: гипоксия, лекарственная интоксикация, алкоголизм, церебральный склероз, травмы.
Пролонгированные:
Невратические реакции (тревога, ипохандрия, кардиофобия, страх умереть во сне, страх неблагополучного исхода;
Аффективные расстройства – депрессия, напряжение, тревога, раздражение, озабоченность нарушением жизненного стереотипа;
Анозогнозические реакции – недооценка тяжести состояния, отрицание ИМ, пациенты не могут отказаться от прежнего образа жизни, не выполняют назначений, грубят, требуют выписки.
Причины: гипоксия, лекарственная интоксикация, алкоголизм, церебральный склероз, травмы.
Пролонгированные:
Невратические реакции (тревога, ипохандрия, кардиофобия, страх умереть во сне, страх неблагополучного исхода;
Аффективные расстройства – депрессия, напряжение, тревога, раздражение, озабоченность нарушением жизненного стереотипа;
Анозогнозические реакции – недооценка тяжести состояния, отрицание ИМ, пациенты не могут отказаться от прежнего образа жизни, не выполняют назначений, грубят, требуют выписки.
Слайд 35Лечение психических нарушений
Коррекция нейрогуморальной регуляциии
Антигипоксическая и мембраностабилизирующая активация энергообеспечения нервных клеток.
При
стрессорных нарушениях адаптационных процессов – транквилизаторы и нейротропные препараты
Адаптол 300-500 мг 1 табл. 2 раза в день
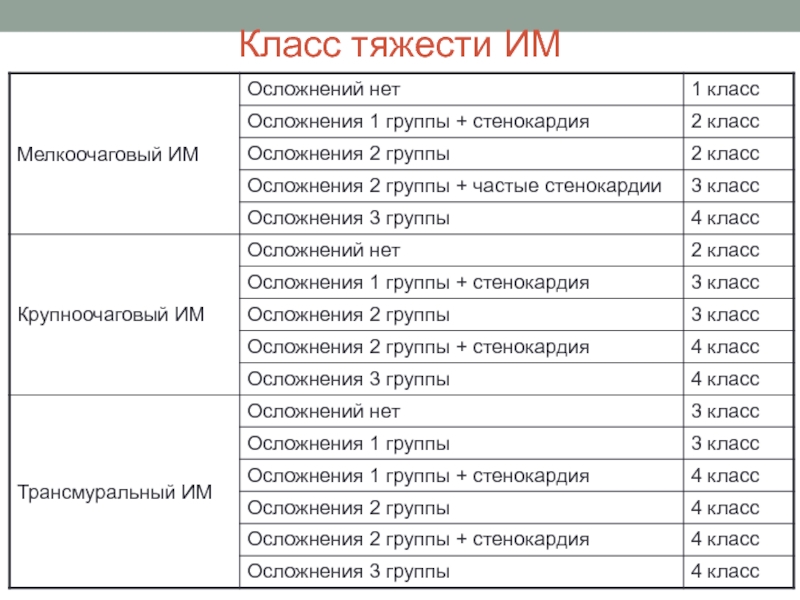
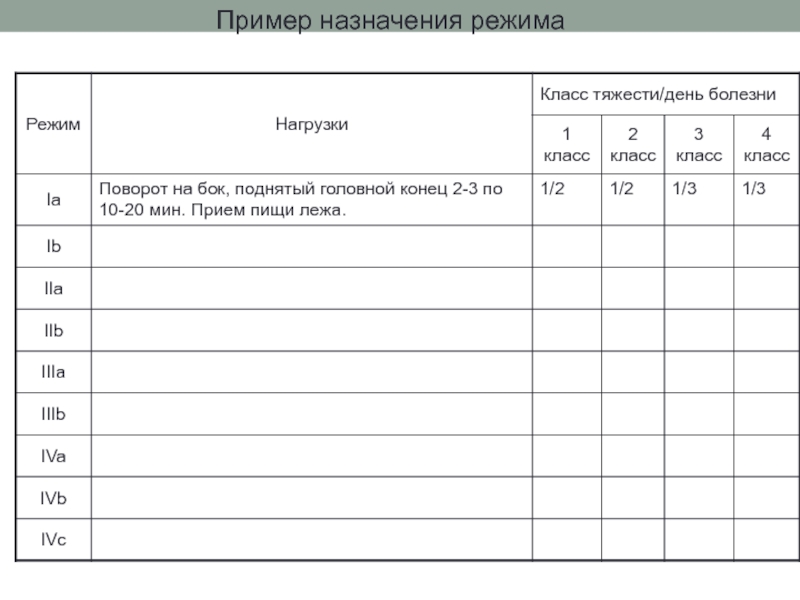
Слайд 36Реабилитация ИМ
Физическая реабилитация
Определяют размер ИМ и класс тяжести.
Класс тяжести=размер ИМ+осложнения.
Три группы
осложнений:
Слайд 39Реабилитация ИМ
Психологическая реабилитация.
Оговариваются все вопросы диагноза, физической активности и быта
больного.
Социально-экономическая реабилитация.
Обсуждаются вопросы б/л и группы инвалидности.
Санаторно-курортная реабилитация – после 14-16 дня.
Противопоказания:
ОЛЖН
Нестабильное течение
ОНМК
Сложные аритмии
Некоррегируемое АД
Декомпенсация более 2Б
Диета
1-2 день стол И0 (жидкость, соли)
Следующие 3 дня 10И – каши-размазни, пища физически и механически щадящая
С 6-7 дня - 10 стол.
Социально-экономическая реабилитация.
Обсуждаются вопросы б/л и группы инвалидности.
Санаторно-курортная реабилитация – после 14-16 дня.
Противопоказания:
ОЛЖН
Нестабильное течение
ОНМК
Сложные аритмии
Некоррегируемое АД
Декомпенсация более 2Б
Диета
1-2 день стол И0 (жидкость, соли)
Следующие 3 дня 10И – каши-размазни, пища физически и механически щадящая
С 6-7 дня - 10 стол.