- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Вирусные гепатиты презентация
Содержание
- 1. Вирусные гепатиты
- 2. Вирусный гепатит В
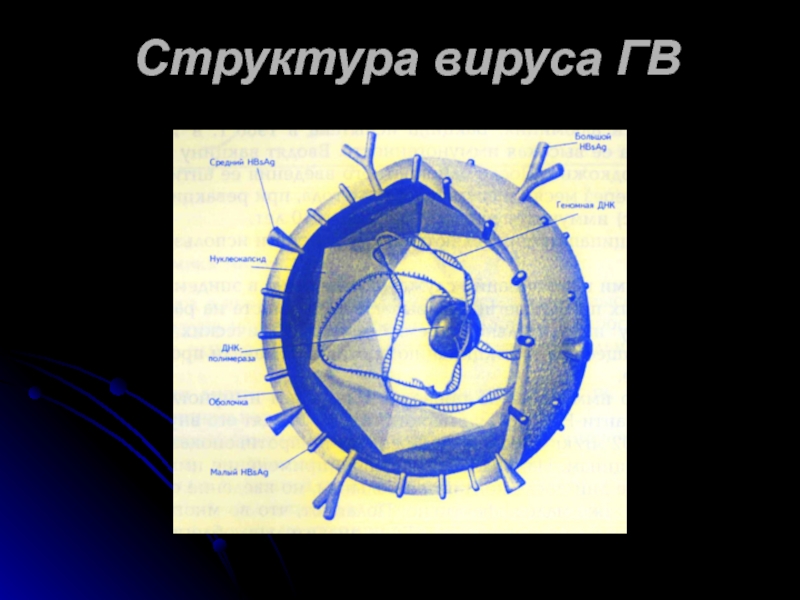
- 3. Структура вируса ГВ
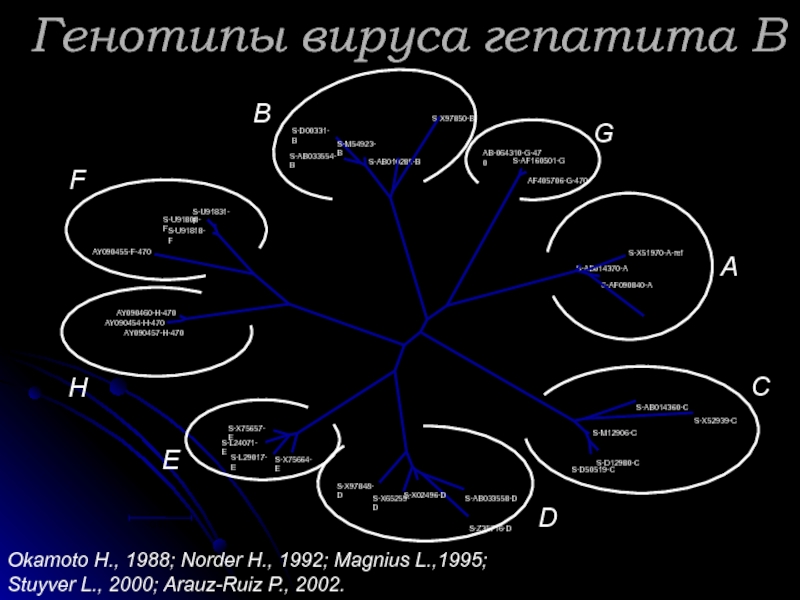
- 4. Генотипы вируса гепатита В Okamoto H., 1988;
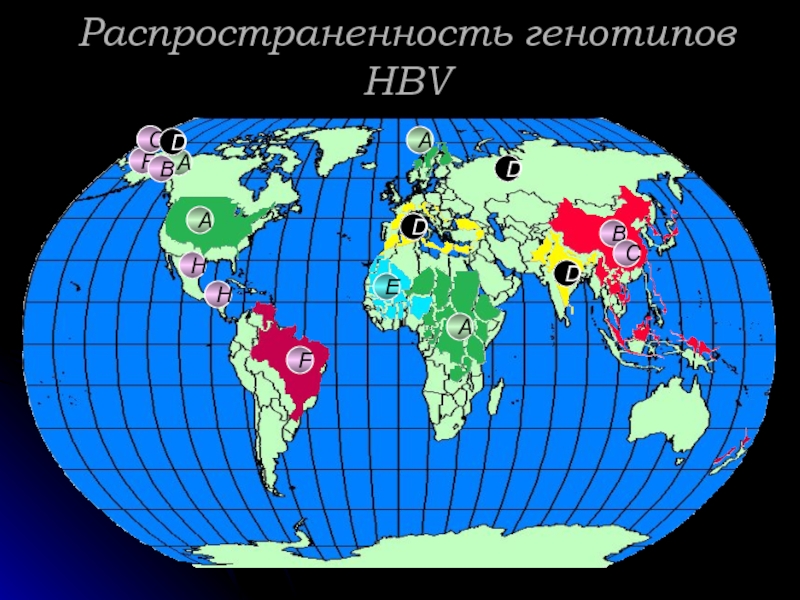
- 5. Распространенность генотипов HBV A A A B
- 6. HBV устойчив: HBV
- 7. Патогенез НВV-инфекции (пути развития инфекции) Интегративный
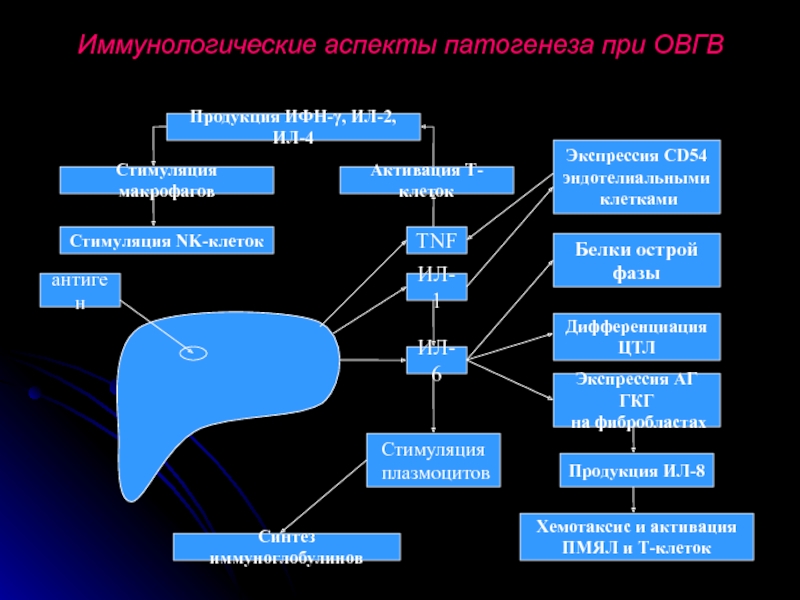
- 8. Иммунологические аспекты патогенеза при ОВГВ
- 9. Длительность отдельных периодов болезни и исходы при
- 10. Клиническая классификация ГВ I.
- 11. Клиническая классификация ГВ ІІ. По степени выраженности
- 12. Типы преджелтушного периода при ГВ Артралгический; Диспепсический; Аллергический; Астеновегетативный; Гриппоподобный; Смешанный.
- 13. Клинические проявления желтушного периода ОВГВ: Интоксикация обычно
- 14. Больных беспокоят чувство тяжести или распирания в
- 15. Внепеченочные проявления цирроза : отеки нижних конечностей;
- 16. Внепеченочные проявления цирроза : телеангиэктазии пальмарная эритема гинекомастия
- 17. Лабораторная диагностика НВV-инфекции В целях оценки
- 18. Основные маркеры НВV-инфекции HBsAg появляется рано -
- 19. Анти-НВс – показатель активной вирусной репликации. В
- 20. Трактовка результатов выявления маркеров вирусного гепатита В
- 21. Общая профилактика ВГВ включает : своевременное выявление
- 22. Специфическая профилактика ВГВ Активная профилактика заключается в
- 23. Детей вакцинируют троекратно (на первом месяце жизни,
- 24. Показана вакцинация: в группах риска по ВГВ;
- 25. Для пассивной иммунизации используют гипериммунный
- 26. Порядок выписки из стационара Реконвалесцентов выписывают из
- 27. Гепатит С
- 28. Является РНК-содержащим вирусом из семейства Flaviviridae.
- 29. СТРУКТУРА И ГЕНОМ ВГС Flaviviridae (Hepacivirus) 6
- 30. Генотипы вируса гепатита С Simmonds P. et
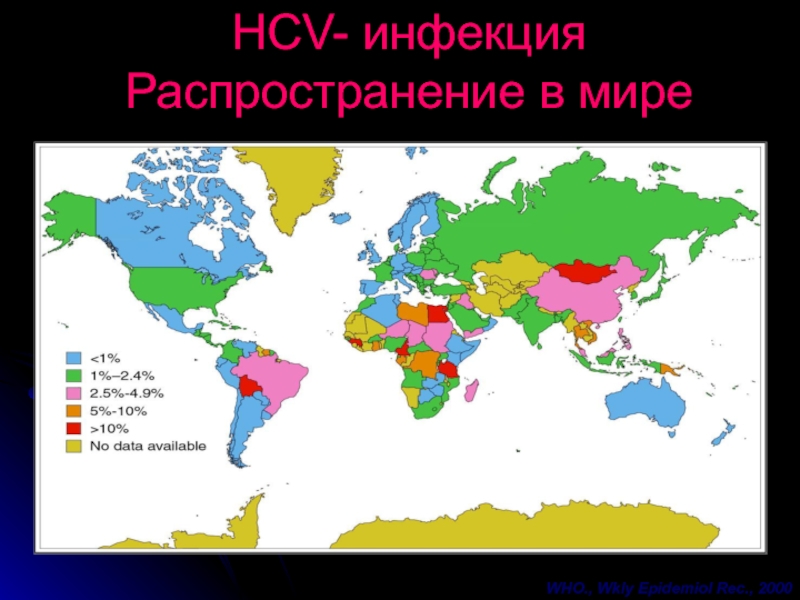
- 31. WHO., Wkly Epidemiol Rec., 2000 HCV- инфекция Распространение в мире
- 32. Эпидемиология Основной путь передачи вируса парентеральный, главным
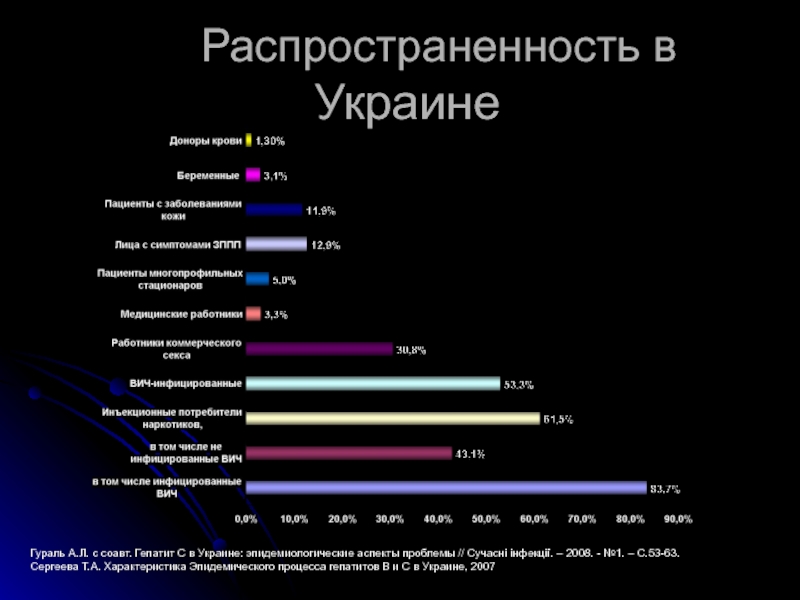
- 33. Распространенность в Украине Гураль
- 34. Эпидемиология По данным ВОЗ общая распространенность
- 39. Клиника и естественное течение острого гепатита С
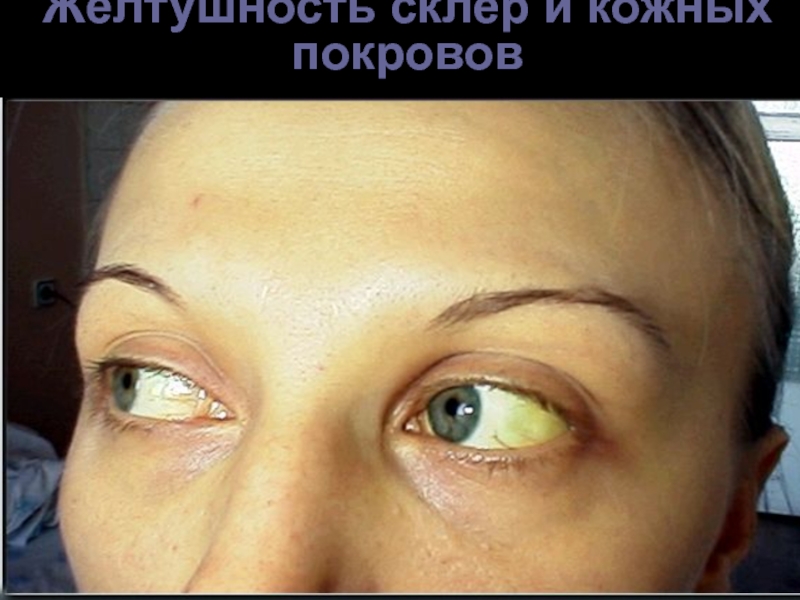
- 40. Желтушность склер и кожных покровов
- 41. Хронический гепатит С В Европе ХГС является
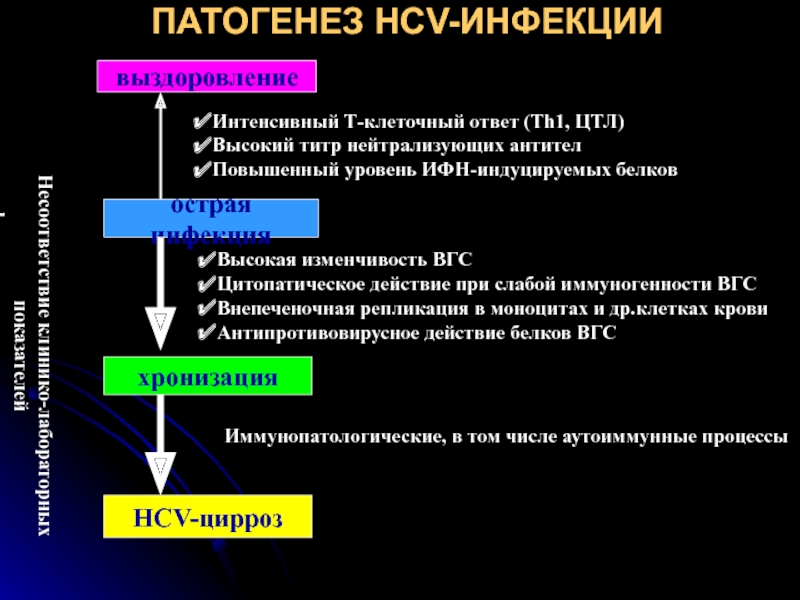
- 42. ПАТОГЕНЕЗ HCV-ИНФЕКЦИИ выздоровление острая инфекция хронизация HCV-цирроз
- 43. Течение гепатита С Острый гепатит С
- 44. Течение гепатита С > 30 лет
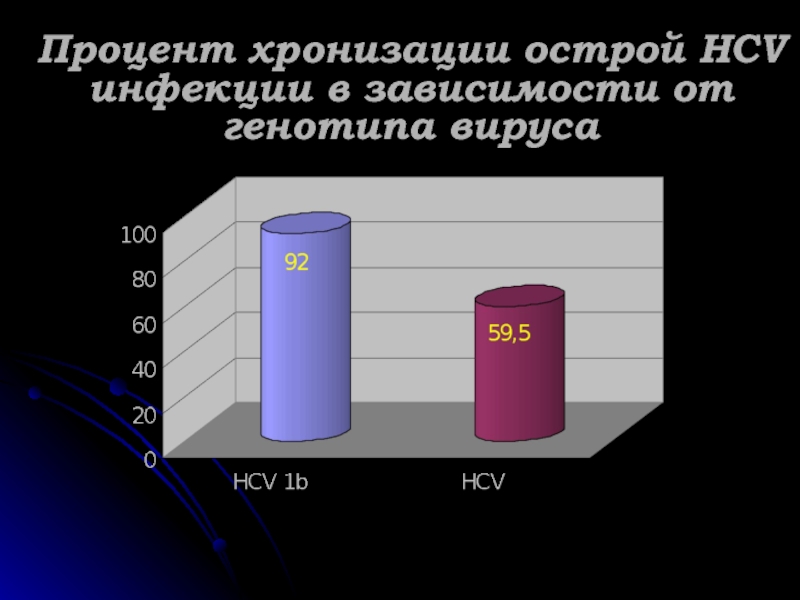
- 45. Процент хронизации острой HCV инфекции в зависимости от генотипа вируса
- 46. Клиника ГС При заражении HCV чаще возникают
- 47. У 20-60% больных с хроническим ВГС формируется
- 48. ФАКТОРЫ, ВЛИЯЮЩИЕ НА ТЕЧЕНИЕ И ПРОГНОЗ ГЕПАТИТА
- 49. Факторы, влияющие на исход острого гепатита С
- 50. Специфическая диагностика Специфическую диагностику начали разрабатывать с
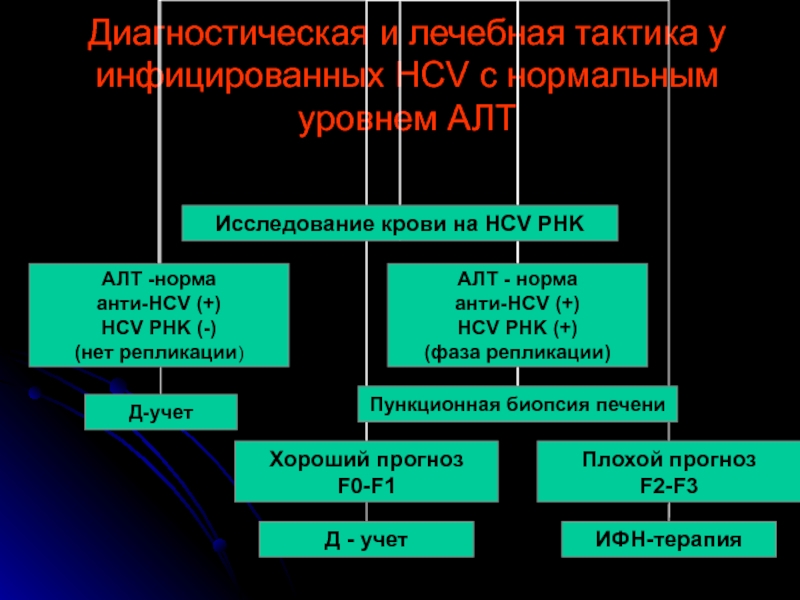
- 51. Диагностическая и лечебная тактика у инфицированных HCV с нормальным уровнем АЛТ
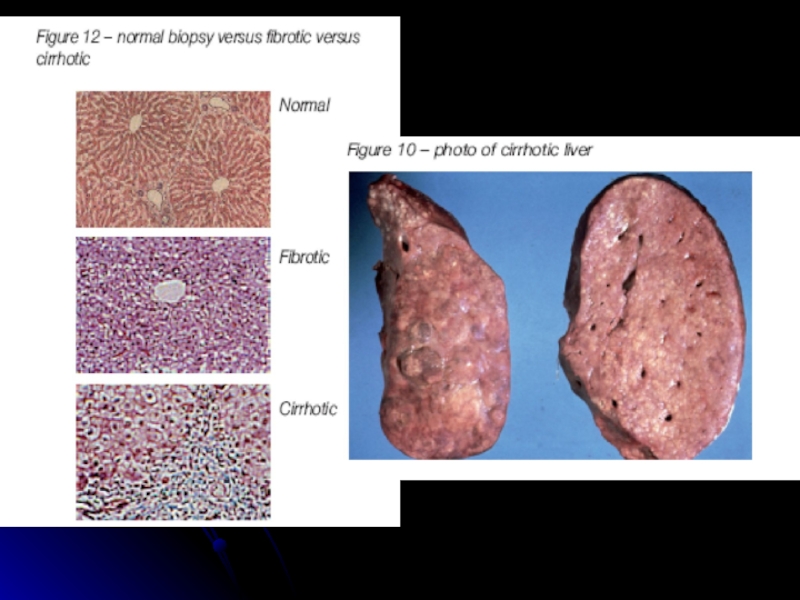
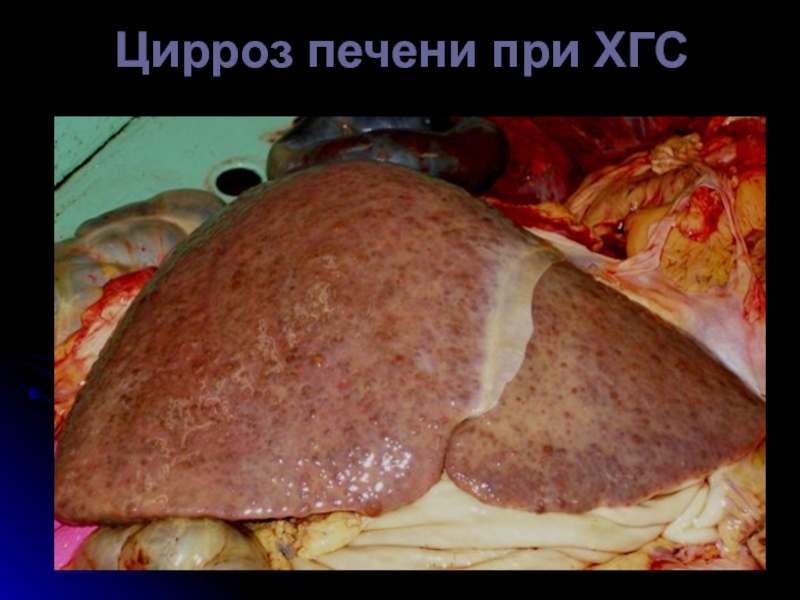
- 53. Цирроз печени при ХГС
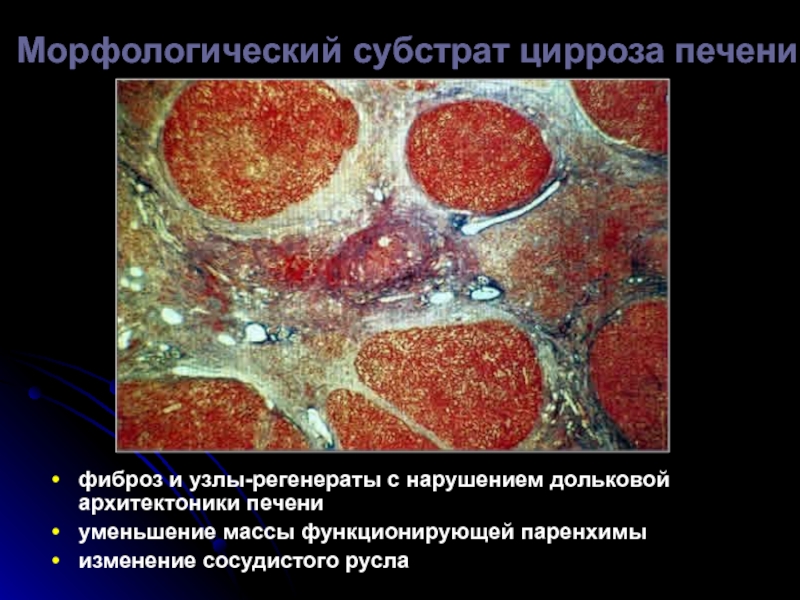
- 54. Морфологический субстрат цирроза печени фиброз и узлы-регенераты
- 55. Морфологическая классификация цирроза печени Крупноузловой Мелкоузловой Мультилобулярный
- 56. Лечение ВГ Базисная терапия (режим, диета) Дезинтоксикация
- 57. Этиотропная терапия Индукторы интерферонов (циклоферон, амиксин,
- 58. Профилактика Общая профилактика - выявление больных ВГС,
- 59. Гепатит D
- 60. Этиология Возбудитель — HDV — представитель нового
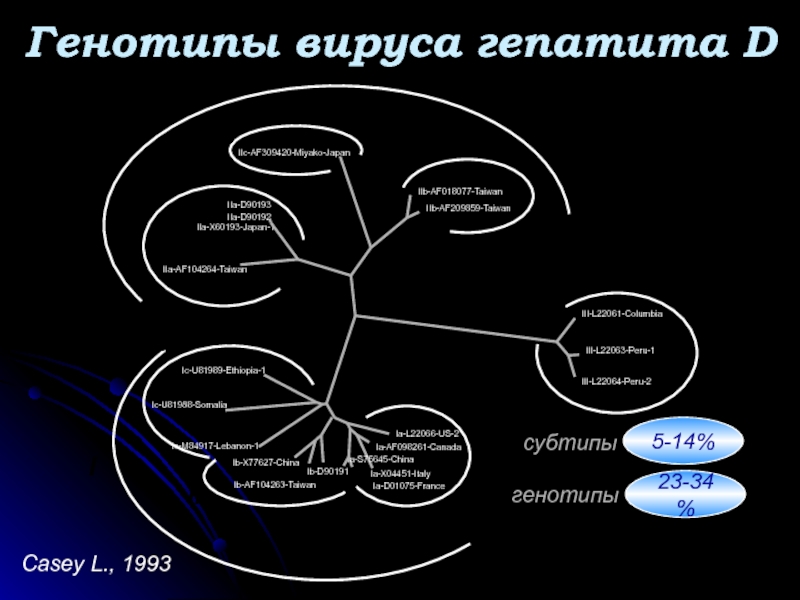
- 61. 0.1 Генотипы вируса гепатита D Casey L., 1993
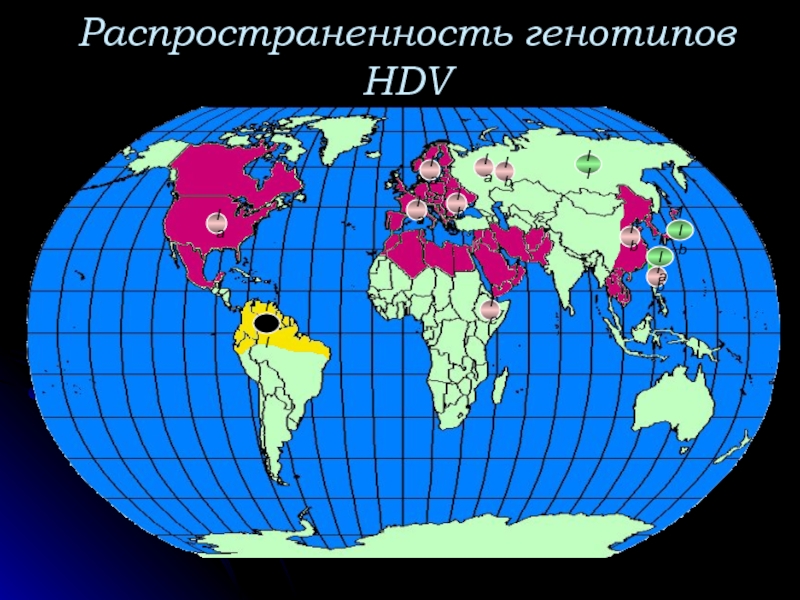
- 62. Распространенность генотипов HDV IIb IIa III Ic II Ia Ib
- 63. Клиническое значение генотипов HDV Генотип I
- 64. Эпидемиология Источник инфекции - больной острым или
- 65. Патогенез Путь внедрения вируса в организм такой
- 66. Клиника Течение острого ВГД протекает в двух
- 67. В результате непосредственного цитопатогенного действия вируса в
- 68. Почти у половины больных заболевание протекает тяжело,
- 69. Второй вариант (супер-инфекция) характеризуется наслоением HDV-инфекции на
- 70. Хронический BГD клинически полиморфен, похож на xpoнические
- 71. Специфическая диагностика Для выявления антигенов HDV используют
- 72. Благодарю за внимание!
Слайд 4Генотипы вируса гепатита В
Okamoto H., 1988; Norder H., 1992; Magnius L.,1995;
Stuyver
Слайд 6 HBV устойчив:
HBV устойчив во внешней среде. При замораживании
Он сохраняет активность при температуре 30- 32°С в течение 6 мес. Выдерживает кипячение в течение 30-40 мин. Он теряет способность вызывать заражение при автоклавировании при температуре 120°С через 45 мин, стерилизации сухим паром при температуре 180°С в течение 60 мин, а также при прогревании при температуре 60'С в течение 10 ч.
Он не чувствителен к кислым значениям рН, но разрушается в щелочной среде. Губительно действуют на вирус перекись водорода, хлорамин, формалин, фенол.
Слайд 7Патогенез НВV-инфекции
(пути развития инфекции)
Интегративный
вирусная ДНК интегрирует с ДНК гепатоцита, что приводит
В крови можно обнаружить неинфекционные «пустые» частицы, т.к. HBsAg, образуясь в цитоплазме гепатоцита в избыточном количестве, поступает в кровь; болезнь не развивается, формируется носительство;
Репликативный
обусловливает развитие болезни. При этом ядре гепатоцита происходит репликация вирусной ДНК при участии ДНК-полимеразы. В цитоплазме параллельно идет синтез белковых компонентов вириона и его сборка. Процесс носит несбалансированный характер, в результате чего наряду с полноценными вирусами образуются дефектные вирусные частицы и избыточные оболочечные структуры.
Все эти образования выбрасываются в кровь, обеспечивая вторичную генерализацию (вторичную вирусемию). При этом полноценные частицы Дейна инфицируют новые и новые клетки печени, способствуя распространению процесса в печени.
Особенностью ВГВ является то, что активность процесса гибели клеток зависит главным образом от интенсивности иммунных реакций. Приводят в действие иммунные механизмы находящиеся в крови вирусы, их компоненты, а в дальнейшем – фрагменты разрушенных клеток и другие факторы.
Слайд 9Длительность отдельных периодов болезни и исходы при ГВ
Инкубационный период – 1,5
Период клинических проявлений:
преджелтушный – 3 дня – 3 нед;
желтушный – 3-5 нед;
восстановительный – 3 – 6 мес и более
Исходы:
выздоровление;
вирусоносительство;
хронический гепатит;
гепатоцеллюлярная карцинома.
Слайд 10Клиническая классификация ГВ
I. По цикличности течения
А – циклические
острый вирусный гепатит с преобладанием цитолитического компонента
острый вирусный гепатит с преобладанием холестатического синдрома
затяжная форма вирусного гепатита В
Б – ациклические формы
молниеносный (фульминантный) гепатит В
хронический гепатит В
степени активности процесса:
- с минимальной активностью (так называемое хроническое вирусоносительство и хронический персистирующий гепатит В)
- со слабо выраженной активностью
- с умеренно выраженной активностью
- с высокой активностью процесса фазы вирусной инфекции:
* репликативная
* интегративная
ведущие синдромы:
- цитолитический
- холестатический
Слайд 11Клиническая классификация ГВ
ІІ. По степени выраженности симптомов
субклиническая, стертая,
III. По степени тяжести заболевания
легкая, средней тяжести, тяжелая
IV. По осложнениям:
специфические осложнения -
- острая печеночная недостаточность
- геморрагический синдром
- портальная гипертензия
- отечно-асцитический синдром
- обострения и рецидивы ГВ
неспецифические осложнения -
- суперинфекция (вирусная, бактериальная)
- активизация эндогенной инфекции (вирусно-бактериально-грибковая ассоциация)
- обострение сопутствующих заболеваний
V. По исходам:
выздоровление
- полное
- с остаточными явлениями
смерть
- как следствие острой печеночной недостаточности
- цирроза печени
- гепатоцеллюлярной карциномы.
Слайд 12Типы преджелтушного периода при ГВ
Артралгический;
Диспепсический;
Аллергический;
Астеновегетативный;
Гриппоподобный;
Смешанный.
Слайд 13Клинические проявления желтушного периода ОВГВ:
Интоксикация обычно выражена сильнее (нередко соответствует среднетяжелому
Кожный зуд, наблюдается у 1/4-1/3 больных, может быть связан с аллергическими проявлениями либо холестатическим компонентом.
У большинства больных удается пальпировать увеличенную не только печень, но и селезенку. Поверхность печени гладкая, консистенция плотноэластическая. Нередко значительнее увеличивается левая доля печени. Язык длительное время обложен серым или желтоватым налетом, суховат. Пальпация живота чувствительна или болезненна в области печени и селезенки.
Слайд 14Больных беспокоят чувство тяжести или распирания в эпигастральной области и в
В этот период выявляются артериальная гипотензия, наклонность к брадикардии, приглушенность сердечных тонов, систолический шум на верхушке, обусловленные ваготоническим эффектом желчных кислот.
Поражение нервной системы характеризуется головной болью, сонливостью в дневное время и бессонницей по ночам, раздражительностью или эйфорией.
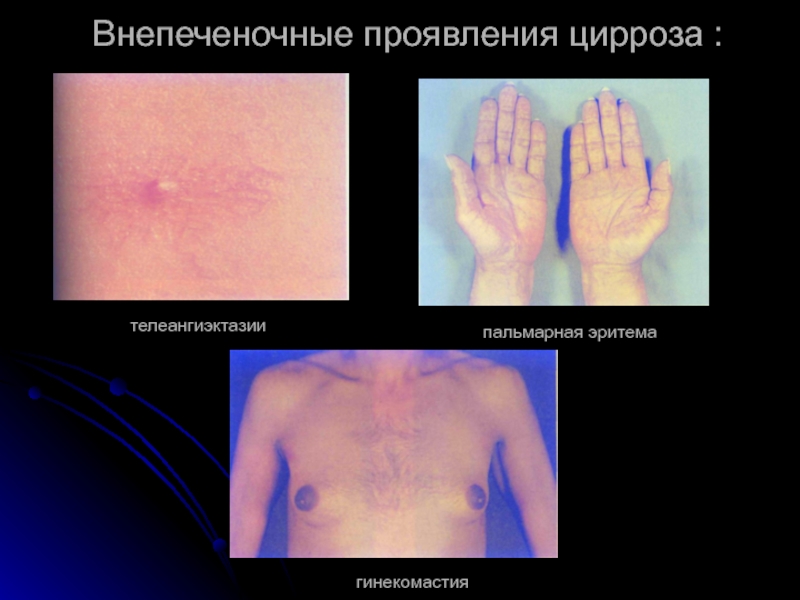
Слайд 15Внепеченочные проявления цирроза :
отеки нижних конечностей;
асцит;
телеангиэктазии «сосудистые звездочки»;
пальмарная эритема;
увеличение селезенки (вплоть
эндокринные расстройства;
васкулит;
гинекомастия;
аллергические реакции.
Слайд 17Лабораторная диагностика
НВV-инфекции
В целях оценки функционального состояния печени у больных с
исследования крови (лейкопения, лимфоцитоз);
мочи (уробилин, желчные пигменты);
биохимические исследования (увеличения уровня связанного билирубина, активности трансфераз, показатели тимоловой пробы).
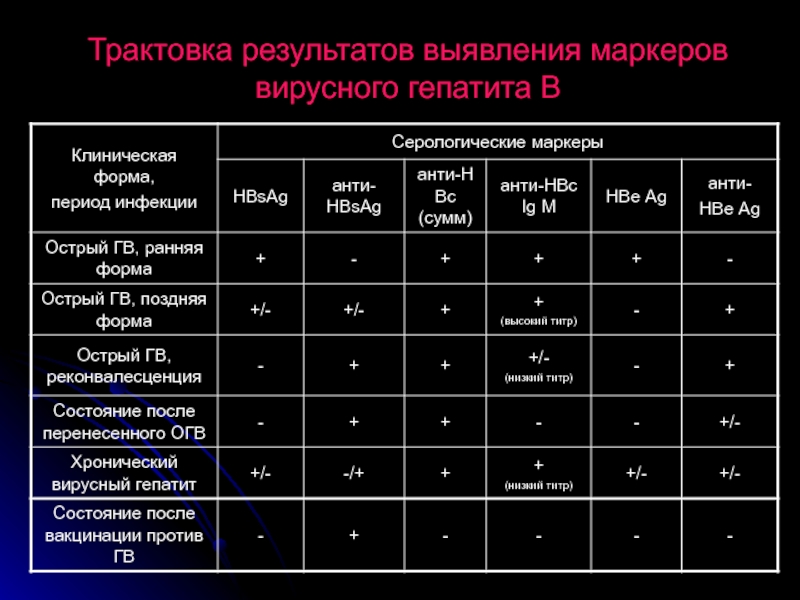
Слайд 18Основные маркеры НВV-инфекции
HBsAg появляется рано - через 1-2 нед после инфицирования.
Анти-HBs появляются на 4-12-й неделе после заражения, но быстро связываются с циркулирующим HBsAg, поэтому в крови инфицированного антитела можно обнаружить после исчезновения HBsAg. Титры антител растут медленно, достигая наиболее высоких показателей через 6-12 мес после исчезновения HBsAg. Анти-HBs – долгоживущие антитела. Сохраняясь в высоких титрах у реконвалесцента - до 5 лет, они защищают его от повторного заражения. Можно обнаружить и спустя 10 лет после перенесенного заболевания.
Слайд 19Анти-НВс – показатель активной вирусной репликации. В крови появляются уже через
HBeAg – показатель интенсивной вирусной репликации. Появляется в крови обычно одновременно с HBsAg. Концентрация НВеАg определяет в значительной мере степень инфекционности крови. Определить в крови больного НВеАg можно с первых дней болезни. Если НВеАg сохраняется более 10 нед, можно думать о возможности формирования хронического гепатита.
Анти-НВе появляются в крови после исчезновения НВеАg (наступает сероконверсия). Раннее появление их свидетельствует о благоприятном течении ВГВ, в крови они сохраняются до 2 лет.
ДНК НBV – маркер активной репликации вируса, определяемый с помощью ПЦР. ДНК-полимераза - информативна при исследовании больных с острым и хроническим ВГВ.
Слайд 21Общая профилактика ВГВ включает :
своевременное выявление больных с различными формами ГВ
контроль за службой крови, регулярное обследование доноров на наличие HBsAg и других маркеров;
ограничение показаний к переливанию крови и ее препаратов;
использование систем разового пользования для парентеральных манипуляций;
ограничение показаний к парентеральным манипуляциям;
использование специалистами, работающими с инфицированным материалом, индивидуальных средств защиты (перчатки, очки).
Слайд 22Специфическая профилактика ВГВ
Активная профилактика заключается в проведении вакцинации. Используют два типа
Взрослых (группы риска) вакцинируют троекратно: вторую дозу вводят через 1 мес после первой, третью – через 6 мес после первой. Дозировки приводятся в соответствующих инструкциях. Если после окончания полного курса вакцинации контрольные исследования показывают, что уровень антител ниже 100 МЕ/л, вводят еще одну бустерную дозу.
Слайд 23Детей вакцинируют троекратно (на первом месяце жизни, через 1 мес, а
Детям, родившимся от матерей-носителей HBV или больных ВГВ профилактические мероприятия (активно-пассивная иммунизация) проводят в родзале: сразу после рождения или в течение первого часа вводят 0,5 мл иммуноглобулина против ВГВ с высокой концентрацией антител. С интервалом в несколько часов вводят HBV-вакцину. В дальнейшем вакцину вводят через 1 и 6 мес после первой дозы.
В Украине вакцинация детей против ВГВ была включена в график вакцинопрофилактики в 1996 г.
Слайд 24Показана вакцинация:
в группах риска по ВГВ;
детям, родившимся от матерей, инфицированных HBV;
пациентам
лицам, часто получающим различные инъекции;
медицинскому персоналу, имеющему контакт с кровью и другими биологическими жидкостями различных больных, в том числе с ВГВ.
Слайд 25 Для пассивной иммунизации используют гипериммунный иммуноглобулин, получаемый из плазмы
Слайд 26Порядок выписки из стационара
Реконвалесцентов выписывают из стационара не ранее чем через
НВеАg в крови не должен определяться, уровень цитолитических ферментов не должен превышать норму более чем в 1,5-2 раза.
В течение 1-го месяца после выписки реконвалесцента наблюдает врач стационара (1 раз в 10-14 дней), затем – врач КИЗа. Контрольные осмотры проводят каждые 3 мес, при необходимости чаще. С диспансерного учета больного можно снимать при отсутствии HBsAg в крови и признаков хронизации.
Реконвалесцентов допускают к работе не ранее чем через 4-5 нед после выписки из стационара, независимо от тяжести течения.
Все реконвалесценты освобождаются от тяжелых работ и физкультуры на 6-12 мес. В течение 6 мес противопоказаны любые прививки, плановые операции.
Слайд 28Является РНК-содержащим вирусом из семейства Flaviviridae.
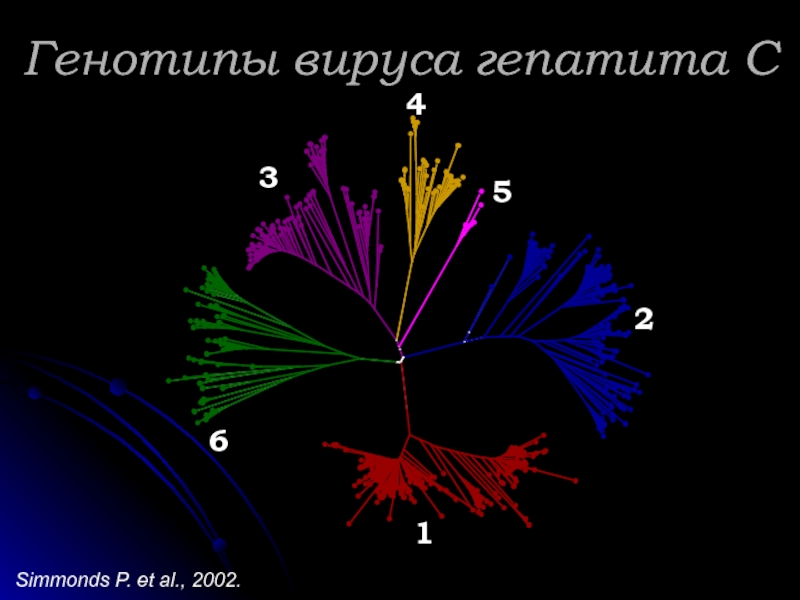
Обладает выраженными мутационными способностями, имеет 6
Генетическая гетерогенность HCV создает диагностические и клинические трудности, осложняет создание вакцин и эффективных лечебных препаратов.
Реплицируется в гепатоцитах и иммунокомпетентных клетках.
Активный Т-клеточный иммунный ответ на инфицирование HCV отсутствует и приводит к высокой частоте формирования хронической инфекции.
ЭТИОЛОГИЯ
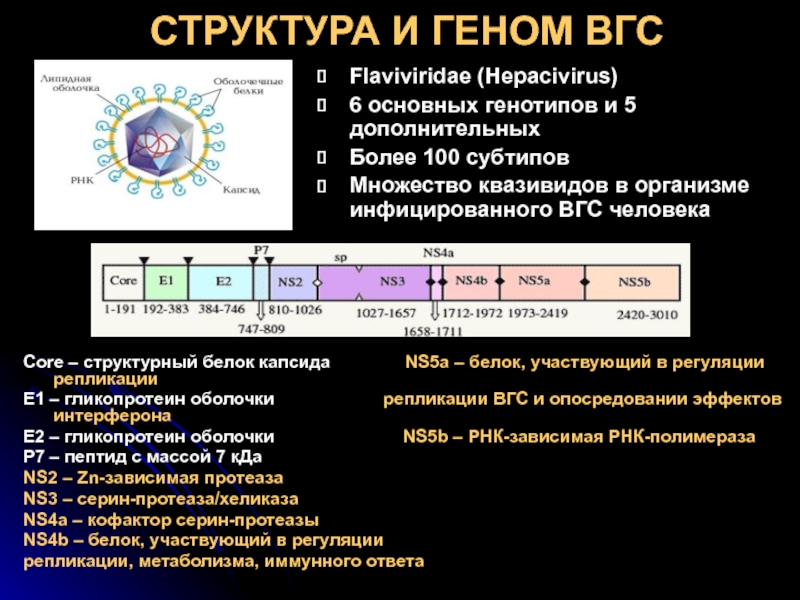
Слайд 29СТРУКТУРА И ГЕНОМ ВГС
Flaviviridae (Hepacivirus)
6 основных генотипов и 5 дополнительных
Более 100
Множество квазивидов в организме инфицированного ВГС человека
Core – структурный белок капсида NS5a – белок, участвующий в регуляции репликации
Е1 – гликопротеин оболочки репликации ВГС и опосредовании эффектов интерферона
Е2 – гликопротеин оболочки NS5b – РНК-зависимая РНК-полимераза
Р7 – пептид с массой 7 кДа
NS2 – Zn-зависимая протеаза
NS3 – серин-протеаза/хеликаза
NS4a – кофактор серин-протеазы
NS4b – белок, участвующий в регуляции
репликации, метаболизма, иммунного ответа
Слайд 32Эпидемиология
Основной путь передачи вируса парентеральный, главным образом при переливании инфицированной крови
внутривенных наркотиков;
контаминированного медицинского и немедицинского инструментария с нарушением целостности кожных покровов;
гемотрансфузиях;
трансплантации органов.
Возможен половой путь передачи инфекции.
Вертикальный путь передачи (трансплацентарный)
Заболевание протекает в основном в виде спорадических случаев.
Слайд 33 Распространенность в Украине
Гураль А.Л. с соавт. Гепатит С
Слайд 34Эпидемиология
По данным ВОЗ общая распространенность ВГС-инфекции в мире составляет 3%,
Данные о распространенности ВГС-инфекции в Украине отсутствуют
Согласно данным Института эпидемиологии и инфекционных болезней (ИЭИБ) частота выявления антител к ВГС (анти-ВГС) у доноров крови в Украине составляет 1,3%, у беременных – 3,5%
Для сравнения в США частота выявления антител к ВГС (анти-ВГС) у доноров крови составляет 0,16%, при общей распространенности в популяции 1,8%
WHO. Weekly Epidemiological Record. 1997, Vol. 72, 46, 341-348
Гураль А.Л. с соавт. Гепатит С в Украине: эпидемиологические аспекты проблемы // Сучасні інфекції. – 2008. - №1. – С.53-63.
Alter MJ. Hepatitis C virus infection in the United States. J Hepatol 1999; 31: (Suppl 1): 88-91
Слайд 39Клиника и естественное течение
острого гепатита С
ОГС является причиной 20% острых гепатитов
РНК
В среднем период от инфицирования до сероконверсии составляет 8-9 недель
Средняя длительность инкубационного периода составляет 6-7 недель
Биохимические признаки поражения печени (элевация АЛТ) появляются через 4 – 12 недель
Манифестная форма заболевания развивается у 10 - 20% пациентов
Неспецифические симптомы у 10-12%
Желтуха у 20-30%
EASL International Consensus Conference on Hepatitis C. Paris, 26-28 Feb, 1999. Consensus Statement. J Hepatol 1999; 31: (Suppl 1): 3-8
CDC. MMWR. 1998; 47(No. RR-19):1-39.
Hoofnagle JH Hepatology. 1997;26 (suppl 1): 15S-20S
NIH Consensus Development Conference Panel Statement Management of Hepatitis C, 2002
Слайд 41Хронический гепатит С
В Европе ХГС является причиной 70% случаев хронического гепатита,
У 40-60% впервые диагностированных пациентов с хроническим гепатитом С уровень АЛТ находился в пределах нормы, однако 70% этих пациентов имели гистологические признаки заболевания печени
75% инфицированных не подозревают что они являются носителями ВГС
Клиническая картина характеризуется высокой частотой внепеченочных проявлений (до 47% по данным клиники им. Е.М. Тареева)
Слайд 42ПАТОГЕНЕЗ HCV-ИНФЕКЦИИ
выздоровление
острая инфекция
хронизация
HCV-цирроз
Интенсивный Т-клеточный ответ (Th1, ЦТЛ)
Высокий титр нейтрализующих антител
Повышенный уровень
Высокая изменчивость ВГС
Цитопатическое действие при слабой иммуногенности ВГС
Внепеченочная репликация в моноцитах и др.клетках крови
Антипротивовирусное действие белков ВГС
Несоответствие клинико-лабораторных показателей
морфологическим изменениям в печени
Иммунопатологические, в том числе аутоиммунные процессы
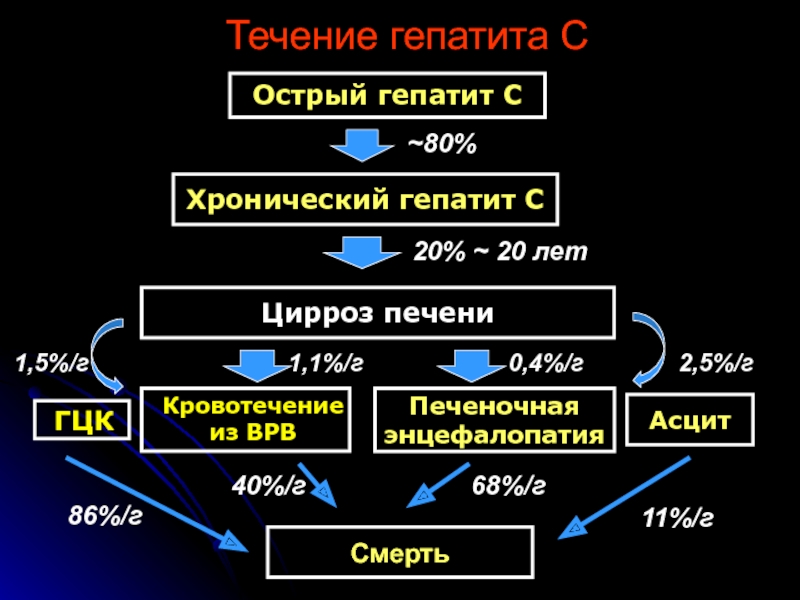
Слайд 43Течение гепатита С
Острый гепатит С
~80%
Хронический гепатит С
20% ~ 20 лет
Цирроз печени
1,5%/г
ГЦК
Кровотечение
из
1,1%/г
Печеночная
энцефалопатия
0,4%/г
Асцит
2,5%/г
Смерть
86%/г
40%/г
68%/г
11%/г
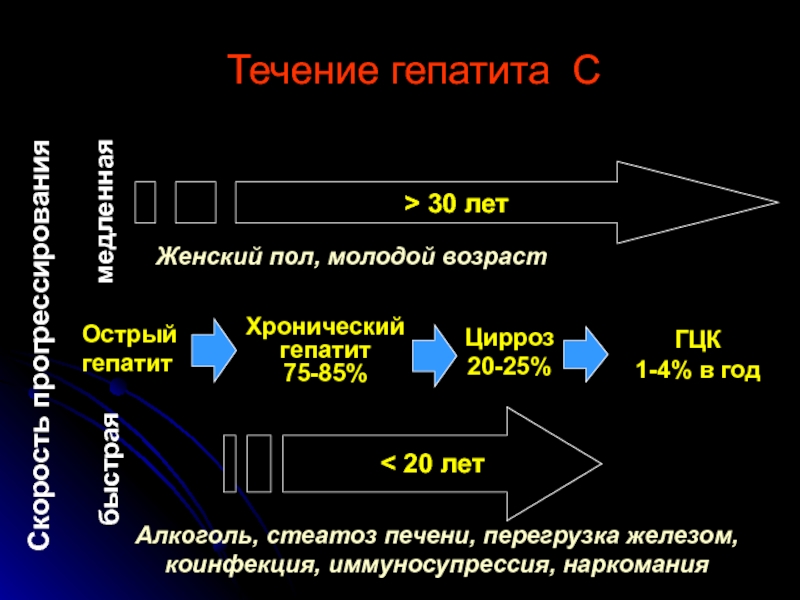
Слайд 44Течение гепатита С
> 30 лет
Скорость прогрессирования
быстрая
медленная
Женский пол, молодой возраст
Алкоголь, стеатоз печени,
коинфекция, иммуносупрессия, наркомания
Острый
гепатит
Хронический
гепатит
75-85%
Цирроз
20-25%
ГЦК
1-4% в год
< 20 лет
Слайд 46Клиника ГС
При заражении HCV чаще возникают безжелтушная и стертая формы заболевания.
Острый ВГС– вариант течения гепатита, при котором клинические проявлении не отражают остроту и характер процессов в печени, часто приводящих к хронизации.
Преджелтушный период в большинстве случаев настолько незаметен, что первыми признаками развивающегося заболевания больные считают изменившийся цвет мочи или желтушность склер, кожи. На фоне нарастающей желтухи состояние больных остается в большинстве случаев вполне удовлетворительным. Небольшая общая слабость, снижение работоспособности — основные жалобы больного.
Слайд 47У 20-60% больных с хроническим ВГС формируется цирроз печени.
Особенностью ВГС
Слайд 48ФАКТОРЫ, ВЛИЯЮЩИЕ НА ТЕЧЕНИЕ И ПРОГНОЗ ГЕПАТИТА С
ФАКТОРЫ ВИРУСА
генотип
активность репликации
объем инфицированного материала ?
ФАКТОРЫ ХОЗЯИНА
возраст в момент инфицирования
пол
этническая принадлежность
иммуногенетические факторы ?!
КОФАКТОРЫ
Алкоголь, ГВ, ВИЧ, сопутствующие заболевания и факторы внешней среды
(стеатоз печени, перегрузка железом)
Слайд 49Факторы, влияющие на исход острого гепатита С
Выздоровление
Женский пол
Возраст старше 25 лет
Медицинский
Отсутствие привычных интоксикаций
Исходный уровень АлАТ < 5 N
Исчезновение HCV – PHK в первые 3 месяца болезни
Исчезновение антител
Хронизация
Мужской пол
Возраст моложе 25 лет
Половой путь или в/в введение наркотиков
Продолжающаяся наркотизация и алкоголизация
Исходный уровень АлАТ > 5 N
Исчезновение HCV – PHK более 3 месяцев
Наработка антител
Слайд 50Специфическая диагностика
Специфическую диагностику начали разрабатывать с 1989 г.
Уже через 10-12 дней
ИФА: HCV-Ig (core\NS), HCV-IgM
В последнее время внимание исследователей привлекает ПЦР, обладающая очень высокой чувствительностью: она позволяет обнаруживать менее 100 вирусных РНК в 1 мл сыворотки крови.
Слайд 54Морфологический субстрат цирроза печени
фиброз и узлы-регенераты с нарушением дольковой архитектоники печени
уменьшение
изменение сосудистого русла
Слайд 55Морфологическая классификация цирроза печени
Крупноузловой
Мелкоузловой
Мультилобулярный
Монолобулярный
Аутоиммунный гепатит
Болезнь Вильсона
Наследственный гемохроматоз
Первичный билиарный цирроз
Первичный склерозирующий холангит
В
Лекарственный
Вследствие нарушения венозного оттока
Вирусный цирроз
Алкогольный цирроз
Слайд 56Лечение ВГ
Базисная терапия (режим, диета)
Дезинтоксикация (ентеросорбенты, колоидные и кристалоидные растворы, лактулоза)
Гепатопротекторы
Препараты
Глюкокортикостероиды
Этиотропные препараты (при ХВГВ, ХВГС, ОВГС)
Другие препараты (антиоксиданты, ферментные, витамины и пр.)
Слайд 57Этиотропная терапия
Индукторы интерферонов (циклоферон, амиксин, имунофан)
Генноинженерные интерфероны (интрон, виферон, роферон,
Пегилированные интерфероны (пегасис, пег-интрон, альфапег)
Противовирусные (рибавирин, ламивудин, телапревир, боцепревир, софосбувир, даклатасвир, ледипасвир, семипревир)
Цитокины (ронколейкин)
Слайд 58Профилактика
Общая профилактика - выявление больных ВГС, особенно среди доноров, наркоманов, изоляция
Необходима тщательная проверка крови доноров с использованием тест-систем для выявления маркеров С, определение у всех доноров активности ферментов цитолиза. Следует ограничить показания к переливанию крови и ее компонентов.
Специфическая профилактика не разработана. Изучают возможность создания и использования рекомбииантных вакцин.
Слайд 60Этиология
Возбудитель — HDV — представитель нового вида вирусов. Он занимает промежуточное
Это — дефектный «голый» вирус, не имеющий оболочки. HDV — простая частица, размером 35-37 нм, содержащая в ядре кольцевидную одноцепочечную РНК. Свою оболочку вирус строит из HBsAg HBV. Эта оболочка необходима для проникновения вируса через мембрану гепатоцита.
Доказано, что HDV существует в двух формах — малой и большой, которые различаются по активности репликации, степени патогенности. Малая форма обладает большей патогенностью.
Слайд 63Клиническое значение
генотипов HDV
Генотип I вызывает легкие формы с высокой частотой
Генотип II относительно менее патогенен, чем генотип I Wu J.C. et al., Lancet, 1995, 346:939-941.
Генотип III связан с развитием фульминантного гепатита Casey J.L. et al., Proc Natl Acad SciUSA, 1993, 90:9016-9020.
Слайд 64Эпидемиология
Источник инфекции - больной острым или хроническим BГD или носитель HDV.
Основной
Факторы передачи HDV — кровь и другие биологические жидкости. Широкое использование иммуноглобулинов увеличивает риск распространения BГD.
Группы риска по BГD те же, что и при ВГВ. Но заболевание развивается лишь у лиц, имеющих HBsAg (больных или носителей), хотя вирус инфицирует и HBsAg-отрицательных лиц.
Слайд 65Патогенез
Путь внедрения вируса в организм такой же, как ВГВ.
Током крови
HDV ингибирует синтез генома и генетических продуктов HBV в ядре, но использует HBsAg для построения своей оболочки. Таким образом, при BГD угнетается репликация HBV. Образование новых вирусных частиц идет до тех пор, пока есть «строительный материал» — HBsAg. HDV без HBsAg не способен вызвать заболевание, он может сохраняться в ядре гепатоцита и даже реплицироваться в небольших количествах за счет своего HBsAg.
Слайд 66Клиника
Течение острого ВГД протекает в двух вариантах.
Первый вариант (ко-инфекция) возникает
Уже в преджелтушный период у 60% больных бывает повышение температуры (иногда до высокой), у 30% больных лихорадка сохраняется и в желтушный период. Возможно и постепенное начало с выраженным диспепсическим синдромом (тошнота, рвота), артралгиями.
Характерным признаком этого варианта течения острого ВГД является рано появляющаяся боль в правом подреберье и надчревной области, сохраняющаяся иногда в течение всего периода болезни.
Слайд 67В результате непосредственного цитопатогенного действия вируса в печени возникают обширные поля
При одновременном инфицировании возникает острая инфекция. Это обусловлено действием на клетку одновременно двух вирусов с различным механизмом повреждения, это же является причиной частого развития тяжелых и фульминантных форм.
При супер-инфицировании HDV чаще формируются хронические формы.
Слайд 68Почти у половины больных заболевание протекает тяжело, чаще, чем при других
Затяжное течение для ко-инфекции, не характерно, хронический гепатит после перенесенного заболевания формируется редко.
Слайд 69Второй вариант (супер-инфекция) характеризуется наслоением HDV-инфекции на ВГВ, протекающий в форме
Обычно начинается заболевание как ВГВ, но в дальнейшем болезнь характеризуется волнообразным течением (периодические клинические и ферментативные обострения) и быстрым нарастанием неблагоприятных признаков, свидетельствующих о хронизации: плотная печень, "сосудистые звездочки", пальмарная эритема и т.д. Часто развивается отечно-асцитическая форма.
Для этого варианта течения острого BГD характерна триада симптомов: озноб, повышение температуры, отечно-асцитический синдром. Ему свойственен и быстрый исход в хронический гепатит, а затем в цирроз печени (ранний). Выздоровление без остаточных явлений наблюдается лишь у 10 % больных. Фульминантные формы возникают часто.
Слайд 70Хронический BГD клинически полиморфен, похож на xpoнические гепатиты другой этиологии.
У
Слайд 71Специфическая диагностика
Для выявления антигенов HDV используют те же методы, что и
В течение 1-й недели заболевания в сыворотке крови можно обнаружить HDV, затем быстро наступает сероконверсия. HDV длительно (пока больной жив) обнаруживают в крови лишь при фульминантных формах.
Анти-HDV класса IgM в крови появляются сразу после исчезновения HDV и сохраняются обычно до 4 нед. Более длительное выявление IgM обычно свидетельствует о явной угрозе хронизации, так как иммуноглобулины этого класса отражают активность вирусной репликации.
Анти-HDV класса IgG появляются позже, а после 4-5 нед полностью сменяют IgM. Но при суперинфекции в крови довольно длительное время можно обнаружить иммуноглобулины обоих классов одновременно.
При всех вариантах течения ВГД в период активной репликации вируса методом ПЦР можно обнаружить HDV — РНК.