- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Сердечно-легочная реанимация презентация
Содержание
- 1. Сердечно-легочная реанимация
- 2. Сердечно-легочная реанимация Центр практических навыков Кафедра анестезиологии и реаниматологии
- 3. European Resuscitation Council Guidelines for Resuscitation 2015
- 4. AMERICAN GUIDELINES CPR - ECC (American Heart
- 5. НИИ общей реаниматологии Национальный Совет по СЛР
- 6. аббревиатуры BLS – basic life support
- 7. Остановка кровообращения это внезапное прекращение сердечной
- 8. ВНЕЗАПНАЯ КАРДИАЛЬНАЯ СМЕРТЬ В России от ВКС
- 9. ВНЕЗАПНАЯ КАРДИАЛЬНАЯ СМЕРТЬ У значительно большего числа
- 10. По этиологии выделяют два варианта ОК:
- 11. Первичная – развивается вследствие патологических процессов в
- 12. Вторичная – развивается вследствие экстракардиальных причин
- 13. По патогенезу выделяют три варианта ОК:
- 14. Фибрилляция желудочков (ФЖ) хаотическое асинхронное возбуждение
- 15. Асистолия вариант ОК, при котором отсутствуют деполяризация желудочков и сердечный выброс
- 16. Электромеханическая диссоциация (ЭМД) вариант ОК при
- 17. Этапы умирания Остановка кровообращения приводит к
- 18. Этапы умирания Предагония Терминальная пауза Агония Клиническая смерть
- 19. Предагония характеризуется угасанием деятельности организма, когда
- 20. Длительность этого периода значительно варьирует
- 21. Терминальная пауза состояние, продолжающееся 1 -
- 22. Агония (от древнегреческого - борьба)
- 23. Аго́ния (agonia; греч. agōnia борьба, агония)
- 24. Клиническая смерть обратимый этап умирания, переходное
- 26. биологическая смерть необратимый этап умирания.
- 27. Ранние – отсутствие реакции глаза на раздражение,
- 29. Причины клинической смерти 1. Обструкция ВДП Депрессия
- 30. Причины клинической смерти 2. Дыхательные проблемы Снижение
- 31. Причины клинической смерти 3. Патология сердца Первичная
- 32. Идентификация пациентов «группы риска» Анамнез, осмотр, обследования
- 33. Критерии вызова Команды неотложной помощи А) ВДП
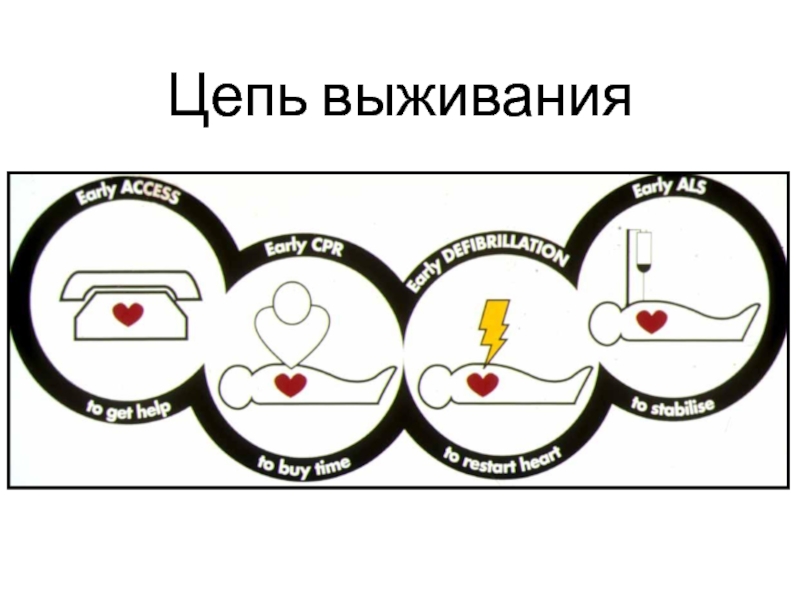
- 34. Цепь выживания
- 35. Риски оказания первичной помощи Устраните или минимизируйте
- 36. Риски для оказывающего первую помощь: отравление Газы
- 37. 15 задокументированных случая инфицирования в результате СЛР
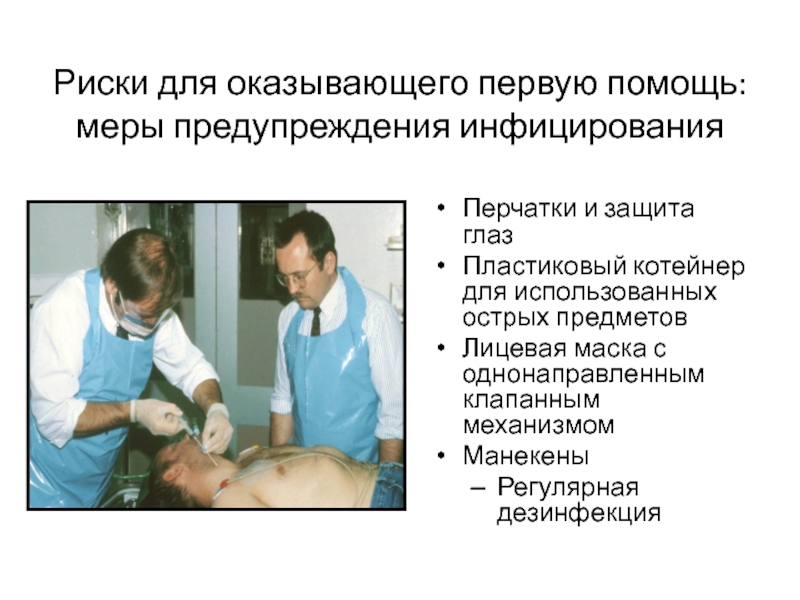
- 38. Перчатки и защита глаз Пластиковый котейнер для
- 39. Помнить о собственной безопасности Пациент может
- 40. Оценка ситуации Убедитесь в собственной безопасности и безопасности больного
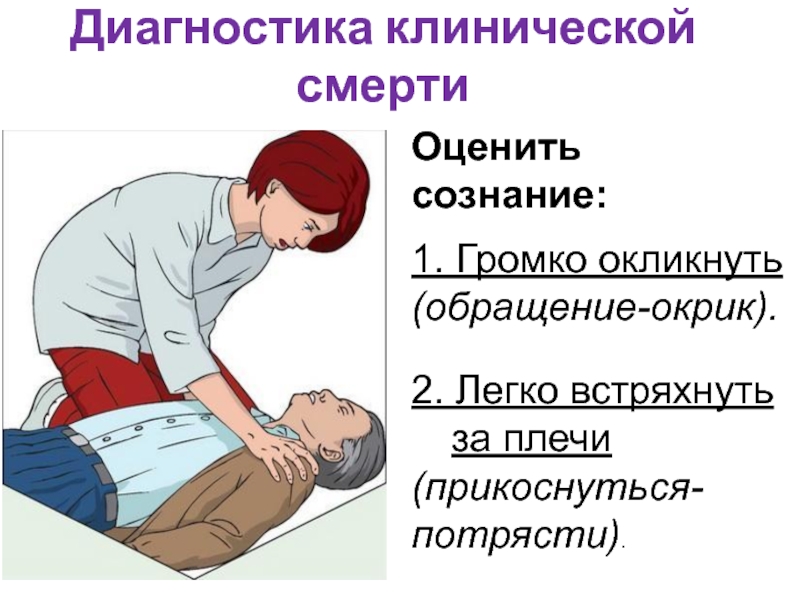
- 41. Диагностика клинической смерти Оценить сознание: 1.
- 42. Диагностика клинической смерти 2. Если ответная реакция
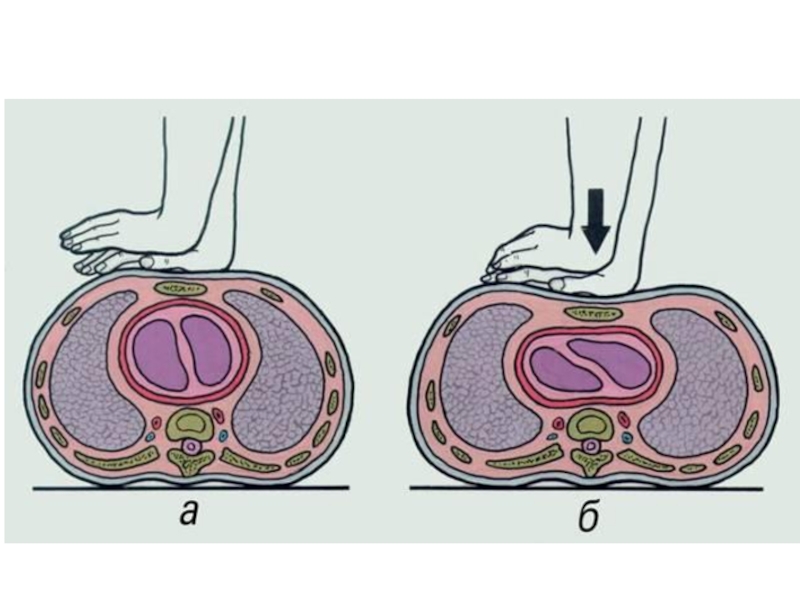
- 43. Дыхательные пути на срезе головы До запрокидывания
- 45. Дыхательные пути на срезе головы
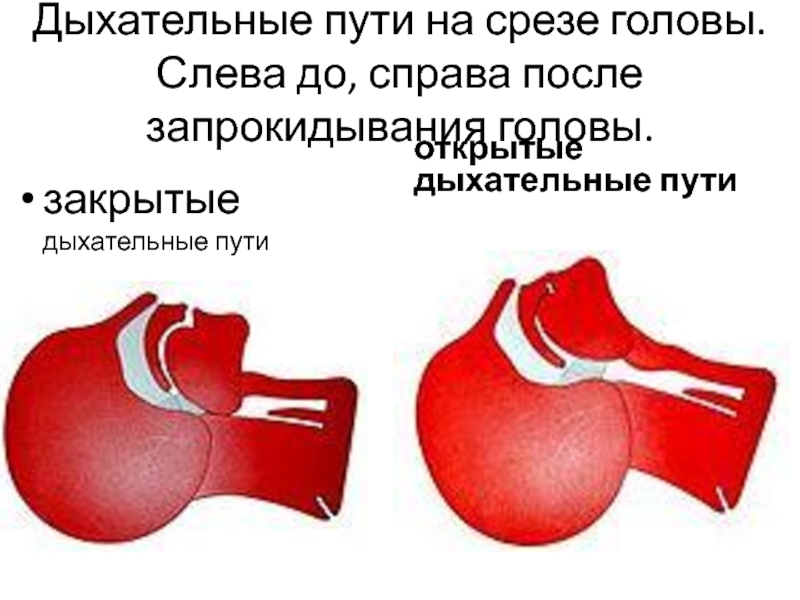
- 47. Дыхательные пути на срезе головы. Слева
- 48. Диагностика клинической смерти 3. Если человек без
- 49. Диагностика клинической смерти 4. Если нормальное дыхание
- 50. Оценка циркуляции: только обученный медперсонал, не обязательный
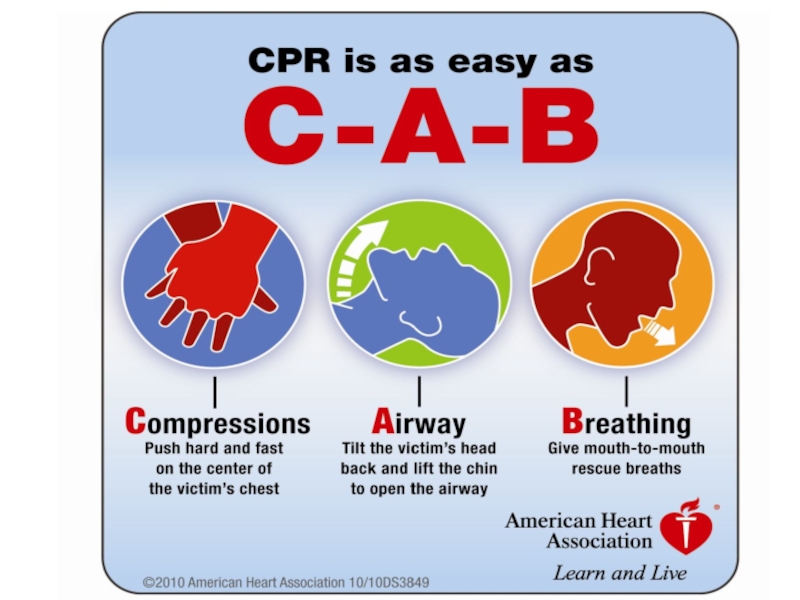
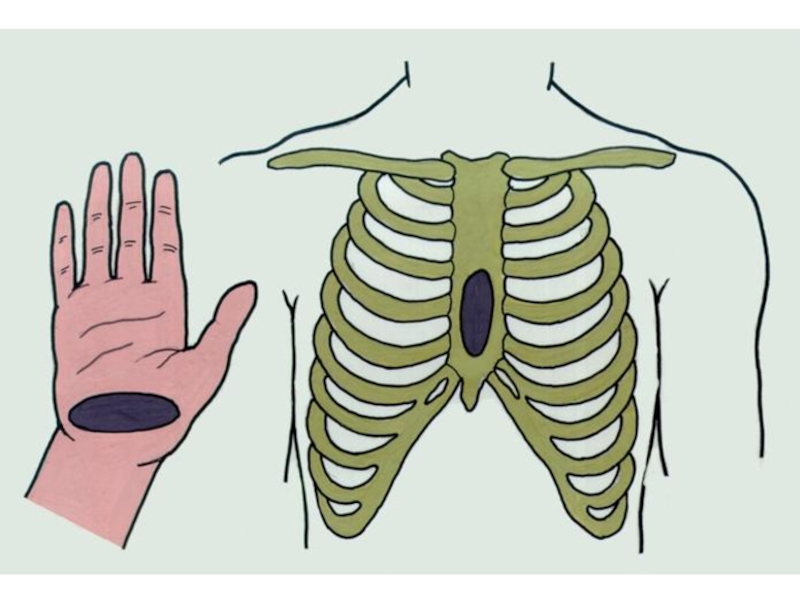
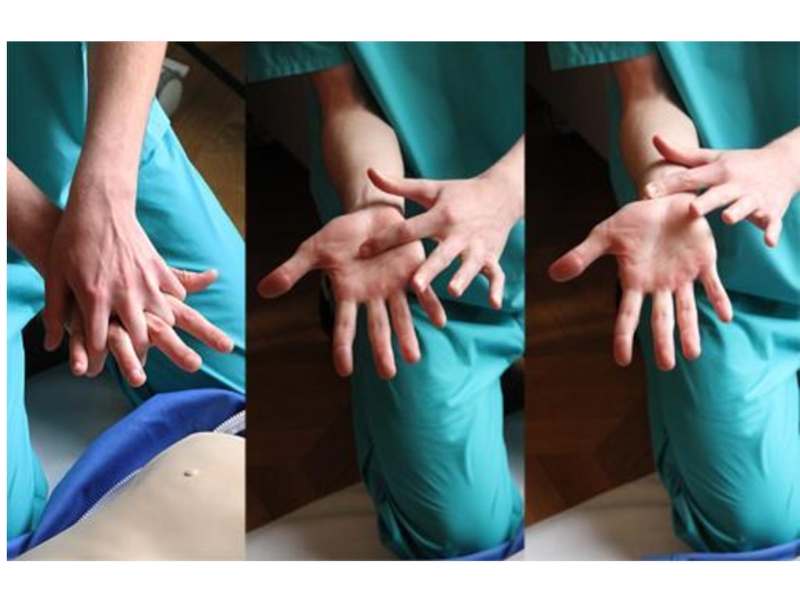
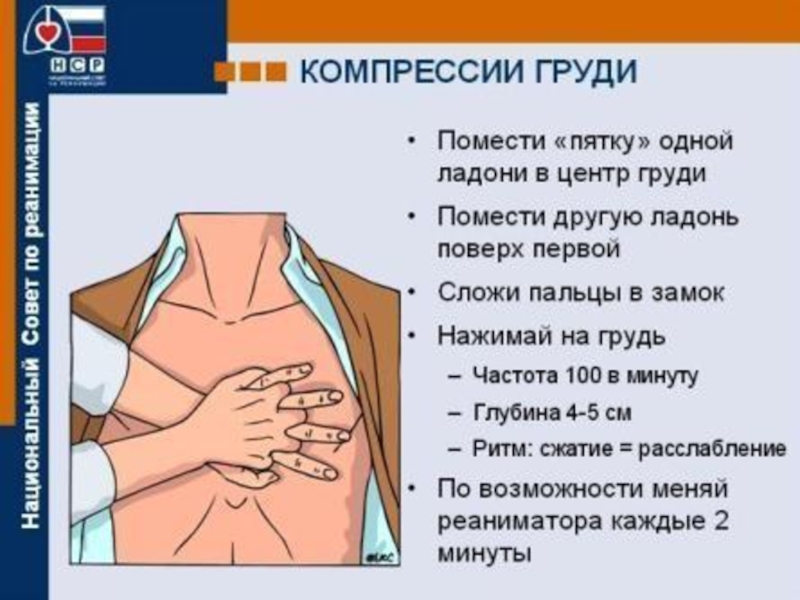
- 52. Сердечно-легочная реанимация 5. Непрямой массаж сердца:
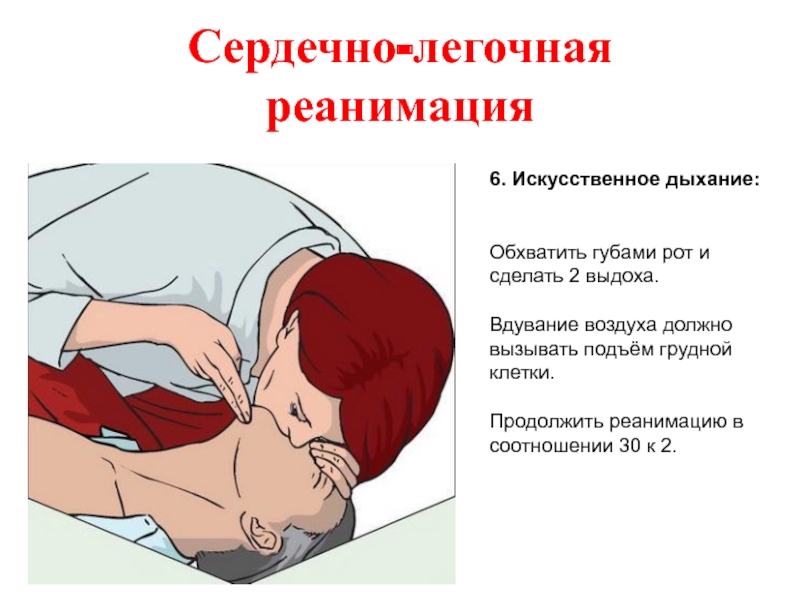
- 57. Сердечно-легочная реанимация 6. Искусственное дыхание:
- 58. Сердечно-легочная реанимация 7. Включить автоматический наружный дефибриллятор
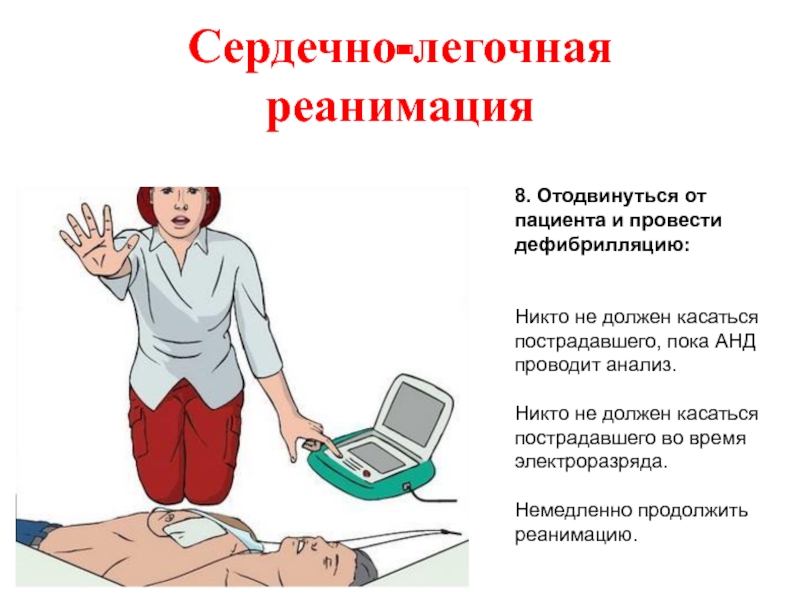
- 59. Сердечно-легочная реанимация 8. Отодвинуться от пациента и
- 60. Сердечно-легочная реанимация Если человек начал нормально дышать
- 62. СЛР исключительно с помощью грудных компрессий Нежелание
- 63. Система компрессии грудной клетки Lucas-2
Слайд 2Сердечно-легочная реанимация
Центр практических навыков
Кафедра анестезиологии и реаниматологии
Слайд 3European Resuscitation Council Guidelines for Resuscitation 2015
Руководство по реанимации изданное Европейским
Слайд 4AMERICAN GUIDELINES CPR - ECC
(American Heart Association – 2015)
Обзор рекомендаций
Американской Ассоциации
Сердечных заболеваний по СЛР и неотложной помощи при сердечно-сосудистых заболеваниях от 2015 года
Слайд 5НИИ общей реаниматологии
Национальный Совет по СЛР
Сердечно-легочная
и церебральная реанимация
Учебно-методическое пособие для студентов,
Москва - 2011
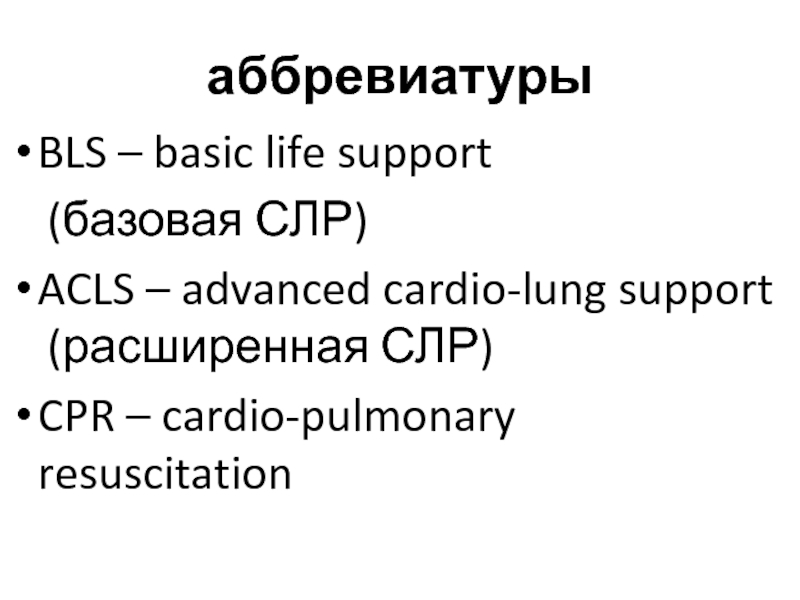
Слайд 6аббревиатуры
BLS – basic life support
(базовая СЛР)
ACLS – advanced cardio-lung support
CPR – cardio-pulmonary resuscitation
Слайд 7Остановка кровообращения
это внезапное прекращение сердечной деятельности.
Остановка кровообращения является непосредственной причиной
Слайд 8ВНЕЗАПНАЯ КАРДИАЛЬНАЯ СМЕРТЬ
В России от ВКС ежегодно умирает 250.000 человек
В
В США у 350.000 человек ежегодно развивается ОК и очевидцы начинают сердечно-легочную реанимацию (СЛР).
Слайд 9ВНЕЗАПНАЯ КАРДИАЛЬНАЯ СМЕРТЬ
У значительно большего числа людей ОК развивается без свидетелей,
Только 25-56% больных с ВКС доживают до выписки из стационара
Слайд 10По этиологии выделяют два варианта ОК:
Первичная – развивается вследствие патологических процессов
Вторичная – развивается вследствие экстракардиальных причин
Слайд 11Первичная – развивается вследствие патологических процессов в миокарде
острая ишемия, инфаркт
кардиомиопатии,
врожденные и приобретенные нарушения проводимости,
стеноз аорты,
расслоение аневризмы аорты,
миокардиты,
поражение электрическим током
Слайд 12Вторичная – развивается вследствие экстракардиальных причин
тяжелая дыхательная, циркуляторная, гемическая или
гипогликемия, гипотермия, тяжелый ацидоз, гипо-/гиперкалиемия, интоксикация,
тампонада сердца, напряженный пневмоторакс, тромбоэмболия легочной артерии, травма.
Слайд 13По патогенезу выделяют три варианта ОК:
Фибрилляция желудочков (ФЖ) и желудочковая тахикардия
Асистолия
Электро-механическая диссоциация
Слайд 14Фибрилляция желудочков (ФЖ)
хаотическое асинхронное возбуждение отдельных мышечных волокон или небольших
Слайд 16Электромеханическая диссоциация (ЭМД)
вариант ОК при наличии организованной электрической активности сердца.
ЭМД развивается вследствие неспособности миокарда сократиться в ответ на электрическую деполяризацию.
В определенных ситуациях отмечаются сокращения миокарда, но слишком слабые для обеспечения эффективного кровообращения.
Слайд 17Этапы умирания
Остановка кровообращения приводит
к потере сознания в течение 15-30 сек,
агональному дыханию, апноэ и
максимальному расширению зрачков в течение 30-60 сек.
Слайд 19Предагония
характеризуется угасанием деятельности организма, когда биохимические реакции, физические и электрические
Слайд 20Длительность этого периода
значительно варьирует
зависит от основного патологического процесса, а
при ОК вследствие ФЖ предагония почти отсутствует,
при ОК на фоне кровопотери или прогрессирующей дыхательной недостаточности может длиться в течение нескольких часов.
Слайд 21Терминальная пауза
состояние, продолжающееся 1 - 4 мин. Дыхание прекращается, развивается
Слайд 22Агония
(от древнегреческого - борьба)
последний этап умирания, характеризующийся подъемом активности
Слайд 23Аго́ния
(agonia; греч. agōnia борьба, агония)
терминальное состояние, предшествующее наступлению смерти
Слайд 24Клиническая смерть
обратимый этап умирания,
переходное состояние от жизни к смерти (Неговский
Основными признаками клинической смерти являются:
отсутствие сознания,
отсутствие самостоятельного дыхания,
отсутствие пульсации на магистральных артериях, расширение зрачков, арефлексия
Слайд 26биологическая смерть
необратимый этап умирания.
Это посмертные изменения во всех органах
Диагноз биологической смерти устанавливают на основании выявления трупных изменений
Слайд 27Ранние – отсутствие реакции глаза на раздражение, высыхание и помутнение роговицы,
Поздние – трупные пятна, трупное окоченение.
Диагноз смерть мозга устанавливается в учреждениях здравоохранения, имеющих необходимые условия для констатации смерти мозга [“Инструкция по констатации смерти человека на основании диагноза смерти мозга”, приказ МЗ РФ от 20.12.01]
Слайд 29Причины клинической смерти
1. Обструкция ВДП
Депрессия ЦНС
Кровь, рвотный материал, инородные тела
Травма
Инфекция,
Ларингоспазм
Бронхоспазм
Слайд 30Причины клинической смерти
2. Дыхательные проблемы
Снижение респираторного драйва
Депрессия ЦНС
Слабость «дыхательного насоса»
Неврологические нарушения
Слабость
Рестриктивный дефект гр. клетки
Проблемы с лёгкими
Пневмоторакс, лёгочная патология
Слайд 31Причины клинической смерти
3. Патология сердца
Первичная
Ишемия
Инфаркт миокарда
Гипертоническая
болезнь сердца
Клапанная патология
Препараты
Электролитные нарушения
Вторичная
Асфиксия
Гипоксемия
Кровопотеря
Септический шок
Слайд 32Идентификация пациентов «группы риска»
Анамнез, осмотр, обследования
У 80% больных с развившейся внутрибольничной
тахипноэ
тахикардия
гипотензия
снижение уровня сознания
Слайд 33Критерии вызова Команды неотложной помощи
А) ВДП – угроза
обструкции
В) Дыхание
Остановка дыхания
ЧД
С) Циркуляция
Остановка кровообращения
ЧСС < 40 или ЧСС >140
АД сист. < 90
Неврология
Резкое снижение ШКГ > 2
Любые другие причины для беспокойства
ЧД = частота дыхания
ЧСС = частота сердечных сокращений
Слайд 35Риски оказания первичной помощи
Устраните или минимизируйте риски
Осторожность при перекладывании больного
Примите меры
уличное движение
электричество
газ
вода
Слайд 36Риски для оказывающего первую помощь: отравление
Газы цианида водорода или сульфида водорода
-
Коррозивные химические в-ва
абсорбируются через кожу и респираторный тракт
защитная одежда
Слайд 3715 задокументированных случая инфицирования в результате СЛР – в основном, Neisseria
Туберкулёз
Ни одного случая передачи гепатита B или C, а также CMV
3 случая передачи ВИЧ в результате кожного контакта высокой степени риска
Риск для оказывающего первую помощь: инфекция
Слайд 38Перчатки и защита глаз
Пластиковый котейнер для использованных острых предметов
Лицевая маска с
Манекены
Регулярная дезинфекция
Риски для оказывающего первую помощь:
меры предупреждения инфицирования
Слайд 39Помнить о собственной безопасности
Пациент может оказаться инфицированным (ВИЧ, гепатиты, туберкулёз и
Место, где оказывается неотложная помощь, — опасным (отравляющие вещества, радиация, криминальные конфликты и др.)
Неправильное поведение или ошибки при оказании неотложной помощи могут явиться поводом для судебного преследования.
Слайд 41Диагностика клинической смерти
Оценить сознание:
1. Громко окликнуть
(обращение-окрик).
2. Легко встряхнуть
за плечи
(прикоснуться-потрясти).
Слайд 42Диагностика клинической смерти
2. Если ответная реакция не получена:
Открыть дыхательные пути (запрокинуть
Слайд 45Дыхательные пути на срезе головы
после запрокидывания головы – это
открытые
дыхательные пути
Слайд 47Дыхательные пути на срезе головы.
Слева до, справа после
запрокидывания головы.
закрытые
дыхательные
открытые
дыхательные пути
Слайд 48Диагностика клинической смерти
3. Если человек без сознания, но дыхание нормальное:
Придать
Слайд 49Диагностика клинической смерти
4. Если нормальное дыхание отсутствует:
Позвонить в Службу спасения —
Слайд 50Оценка циркуляции: только обученный медперсонал, не обязательный прием! Проверьте наличие пульса на сонных
На всё потратить не более 10-12 секунд
Слайд 52Сердечно-легочная реанимация
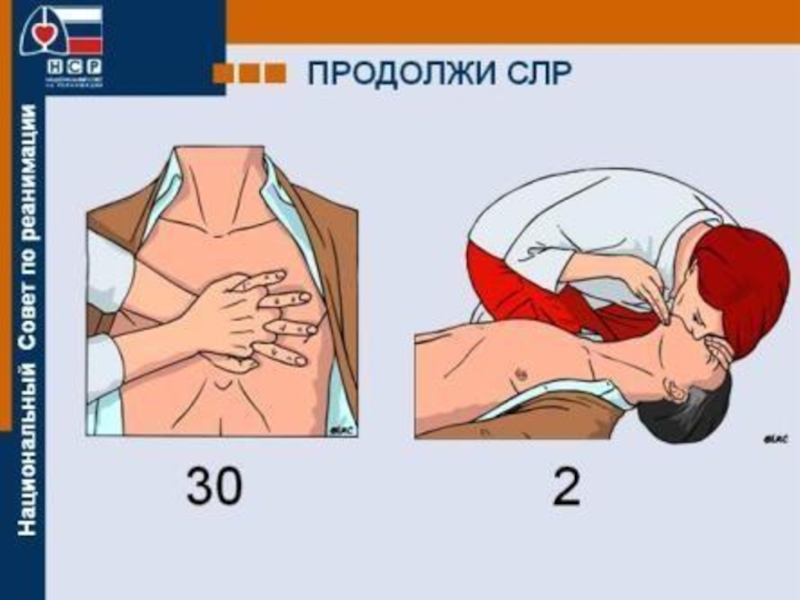
5. Непрямой массаж сердца:
Поместить руки в центр грудной клетки.
Сделать 30
Слайд 57Сердечно-легочная реанимация
6. Искусственное дыхание:
Обхватить губами рот и сделать 2 выдоха.
Вдувание воздуха
Слайд 58Сердечно-легочная реанимация
7. Включить автоматический наружный дефибриллятор (АНД):
Следовать голосовым инструкциям АНД без
Слайд 59Сердечно-легочная реанимация
8. Отодвинуться от пациента и провести дефибрилляцию:
Никто не должен касаться
Слайд 60Сердечно-легочная реанимация
Если человек начал нормально дышать — прекратить реанимацию.
Если при наличии
Слайд 62СЛР исключительно с помощью грудных компрессий
Нежелание производить вентиляцию рот-в-рот
Непрямой массаж сердца
По возможности, сочетание с разгибанием головы
Подходит для СЛР по телефону