д.м.н. Зайцева Ольга Исаевна
- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Произвольные движения и их расстройства. Симптомы поражения корково-мышечного пути парез. (Лекции 2) презентация
Содержание
- 2. Движение - сложнейший рефлекторный акт, совершающийся при
- 3. Рефлекс - ответная реакция на раздражение,
- 4. Рефлекторная дуга простого рефлекса
- 5. 1 - рецепторный аппарат; 2 —
- 6. ДВИГАТЕЛЬНАЯ СИСТЕМА Пирамидные проводящие пути - это
- 7. Основные пирамидные пути Гигантские
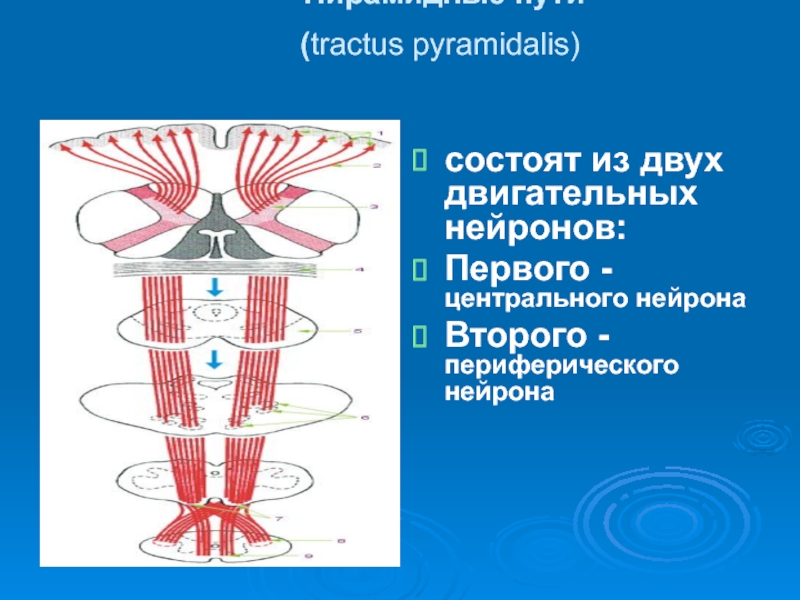
- 8. Основные пирамидные пути (tractus pyramidalis)
- 9. Пирамидные пути (tractus pyramidalis)
- 10. Первый центральный двигательный нейрон пирамидных
- 11. Латеральный и передний корково-спинномозговые (пирамидные) пути, tr.
- 12. пирамидный путь (tr. Corticospinalis Lateralis)
- 13. Передний корково-спинномозговой (пирамидный) путь, tr. corticospinales ventralis
- 14. Пирамидный путь Второй нейрон
- 15. Пирамидный путь Второй нейрон
- 16. Пирамидный путь Второй нейрон Аксоны
- 17. Корково-ядерный путь (tr. Corticonuclearis) Первый нейрон
- 18. Корково-ядерный путь (tr. Corticonuclearis) Первый нейрон
- 19. Корково-ядерный путь (tr. Corticonuclearis) второй нейрон
- 20. Анатомические особенности центральных двигательных нервов корково-мышечных путей,
- 21. СИМПТОМОКОМПЛЕКСЫ ПОРАЖЕНИЯ ПИРАМИДНОГО ПУТИ По распространенности
- 22. Центральный парез возникает при поражении центрального двигательного
- 23. Признаки центрального паралича Гипертония Гиперрефлексия Патологические рефлексы Патологические защитные рефлексы Патологические синкинезии
- 24. Мышечная гипертония мышцы напряжены, плотноваты на ощупь.
- 25. Поза Вернике — Манна (поза больного
- 26. Гиперрефлексия Повышение сухожильных и периостальных рефлексов возникает
- 27. Клонусы стоп
- 28. Гипорефлексия кожных рефлексов Снижение или отсутствие
- 29. Патологические рефлексы - достоверный признак поражения центрального
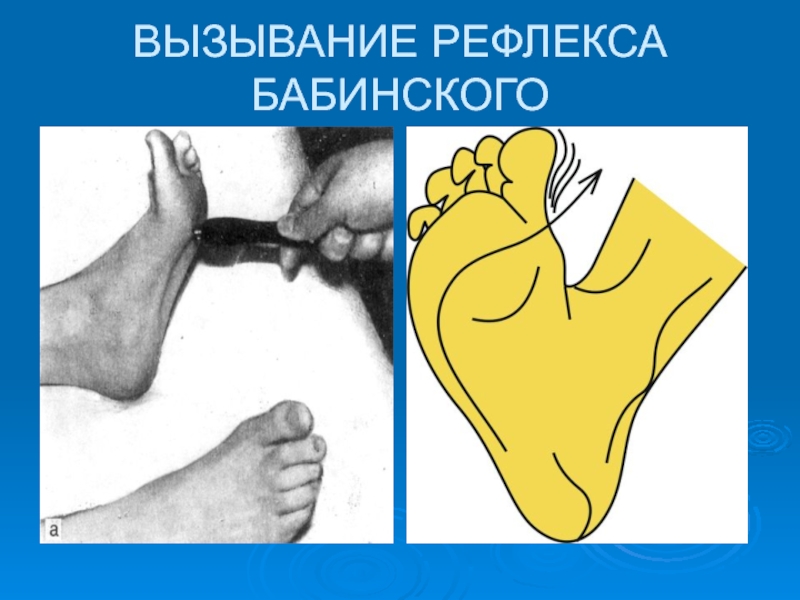
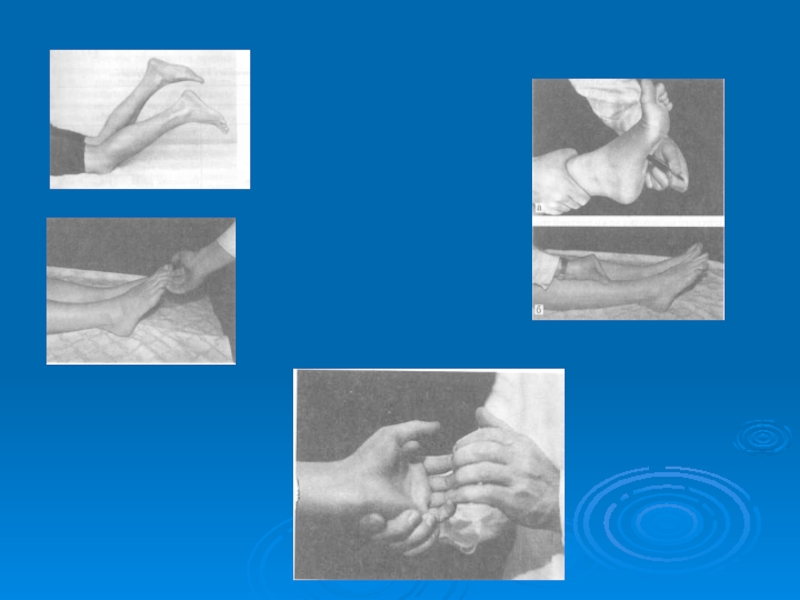
- 30. ВЫЗЫВАНИЕ РЕФЛЕКСА БАБИНСКОГО
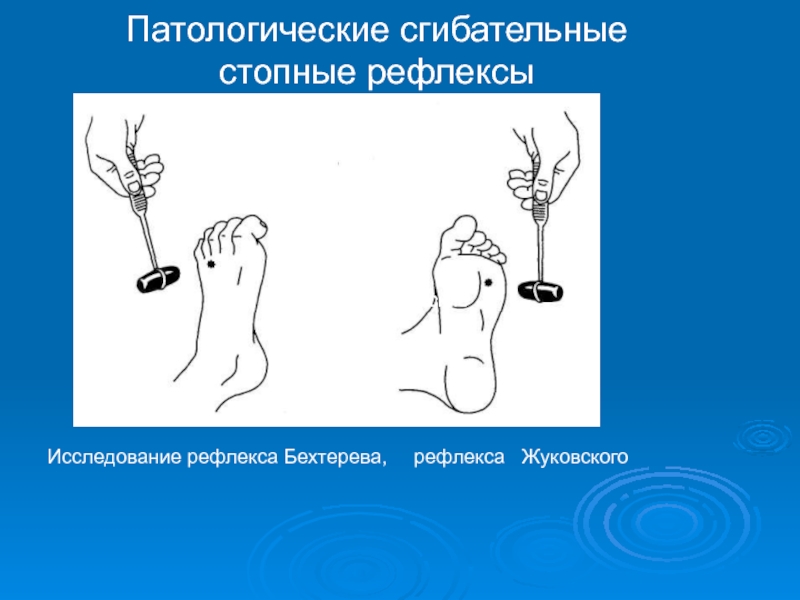
- 31. Исследование рефлекса Бехтерева, рефлекса Жуковского
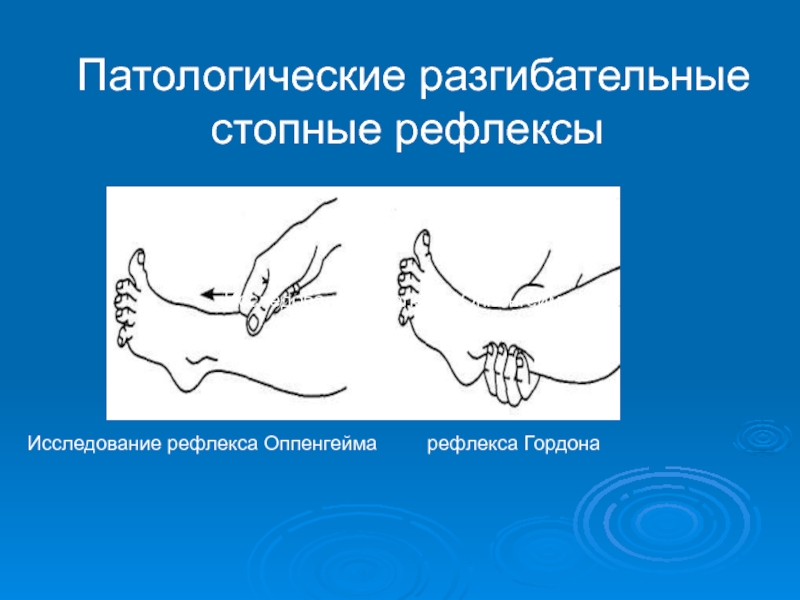
- 32. Исследование рефлекса Оппенгейма Исследование рефлекса Оппенгейма рефлекса Гордона Патологические разгибательные стопные рефлексы
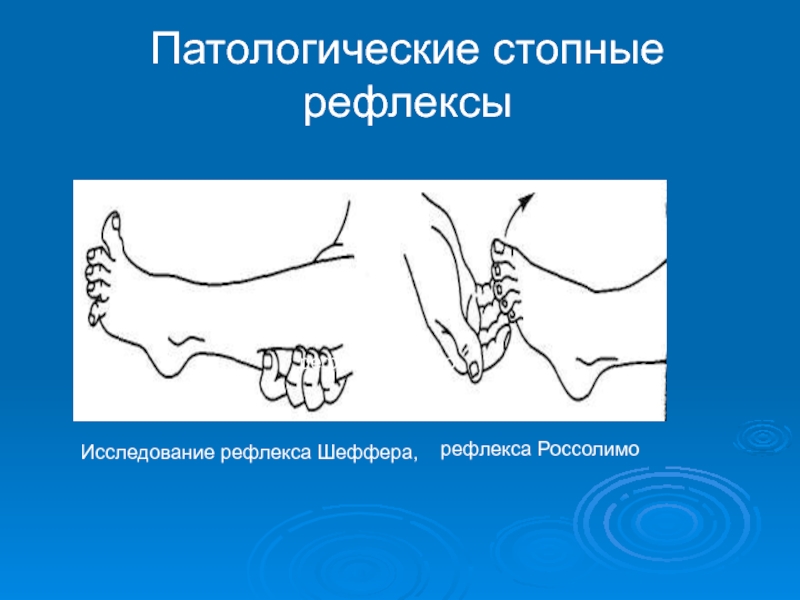
- 33. Исследование рефлекса Шеффера, рефлекса Роимо рефлекса Россолимо Патологические стопные рефлексы
- 35. Рефлексы орального автоматизма а - ладонно-подбородочного;
- 36. Патологические защитные рефлексы характеризуются появлением движения в
- 37. Периферический паралич поражение периферического нейрона на любом
- 38. Признаки периферического паралича Арефлексия Атония Атрофия Астения (адинамия)
- 39. Периферический паралич Арефлексия или гипорефлексия наступает в
- 40. Периферический паралич Атония или гипотония мышц
- 41. Периферический паралич Атрофия мышц объясняется отсутствием притока
- 42. Периферический паралич Распространение периферического паралича, как правило,
- 43. Периферический паралич Типичной является реакция перерождения или
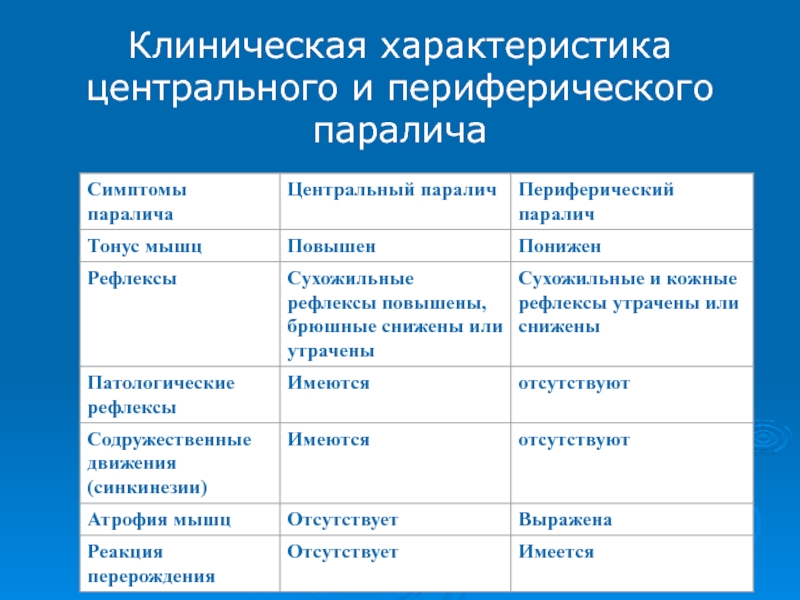
- 44. Клиническая характеристика центрального и периферического паралича
- 45. Синдромы поражения корково-мышечного пути на разных уровнях
- 46. Поражение двигательной проекционной зоны коры Характерен
- 47. Поражение пирамидных путей в области лучистого венца
- 48. Поражение пирамидных путей во внутренней капсуле вызывает
- 49. Поражение корково-спинномозговых и корково- ядерных волокон в
- 50. Поражение боковых канатиков спинного мозга центральный паралич
- 51. Поперечное поражение спинного мозга (ниже шейного утолщения)
- 52. Поражение передних рогов спинного мозга или двигательных.
- 53. Периферический паралич мимических мышц На стороне
- 54. Поражение передних корешков спинного мозга вызывает периферический
- 55. Поражение нервных сплетений сопровождается двигательными нарушениями по
- 56. Поражение периферического нерва вызывает периферический паралич мышцы,
- 57. Методика оценки функции корково-мышечного пути в клинике
- 58. Методика оценки функции корково-мышечного пути в клинике
- 61. Электромиограмма ЭЛЕКТРОМИОГРАФИЯ Электромиография— метод регистрации биотоков мышц.
- 62. Благодарю за внимание!
- 63. I пара — обонятельные нервы (nervi
- 64. Глазодвигательный нерв (III пара). А) Анатомия
- 65. Блоковый нерв (IY пара). А) Анатомия
- 66. Отводящий нерв (YI пара). А) Анатомия
- 67. Симптомы поражения глазодвигательных нервов 1 -
- 68. Методика исследования функции нервов-глазодвигателей. Исследуется ширина
- 69. Тройничный нерв (Yпара). Смешанный черепно-мозговой нерв,
- 70. Тройничный нерв (Yпара) продолжение Чувствительные волокна тройничного
Слайд 1
Слайд 2Движение
- сложнейший рефлекторный акт, совершающийся при участии эфферентных систем мозга. Движения
- произвольные, возникающие в результате корковых иннерваций, выработанные в жизненном опыте и являющиеся условными рефлексами;
и непроизвольные - автоматические, осуществляемые на всех уровнях ЦНС.
Произвольные движения – это результат реализации тех программ, которые формируются в двигательных функциональных системах. Идея движения → движение. База – рефлекторные дуги.
Слайд 3Рефлекс
- ответная реакция на раздражение,
Рефлекс является функциональной единицей деятельности
Образования нервной системы, участвующие в осуществлении рефлекса, носит название рефлекторной дуги.
Рефлекторная дуга состоит из афферентной части (воспринимающей раздражение, эфферентной части (осуществляющей ответ), а также одного или многих вставочных нейронов (переработка информации).
В современной неврологии принцип рефлекторной дуги, дополнен понятием об обратной связи. Обратная связь - это система передачи информации от исполнительного органа к командующим центрам. Тем самым осуществляется двигательная автоматическая саморегуляция различных функций, поддержание нейрофизиологических показателей на определенном уровне. Эта обратная связь превращает рефлекторную дугу в рефлекторное кольцо.
Слайд 4
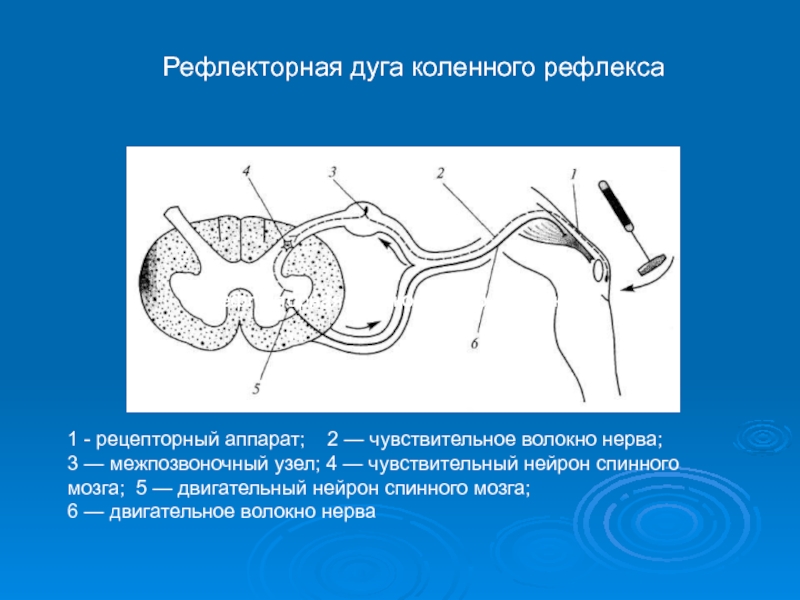
Рефлекторная дуга простого рефлекса
Дуга спинального рефлекса образована двумя нейронами: первый-
клетка спинномозгового ганглия, а второй — двигательной клеткой (мотонейроном) переднего рога спинного мозга.
ДендритДендрит спинномозгового ганглия идёт на периферию, образуя чувствительное волокно какого-либо нервного ствола и заканчивается рецептором.
Аксон нейрона спинномозгового ганглия входит в состав заднего корешка спинного мозга, доходит до мотонейрона переднего рога и посредством синапса соединяется с телом нейрона.
Аксон мотонейрона переднего рога входит в состав переднего корешка, затем соответствующего двигательного нерва и заканчивается двигательной бляшкой в мышце. Чистых моносинаптических рефлексов не существует.
Слайд 51 - рецепторный аппарат; 2 — чувствительное волокно нерва;
3
6 — двигательное волокно нерва
Рефлекторная дуга коленного рефлекса
Рефлекторная дуга коленного рефлекса
Рефлекторная дуга коленного рефлекса
Рефлекторная дуга коленного рефлекса
Слайд 6ДВИГАТЕЛЬНАЯ
СИСТЕМА
Пирамидные проводящие пути - это проводящие пути, образованные нисходящими проекционными нервными
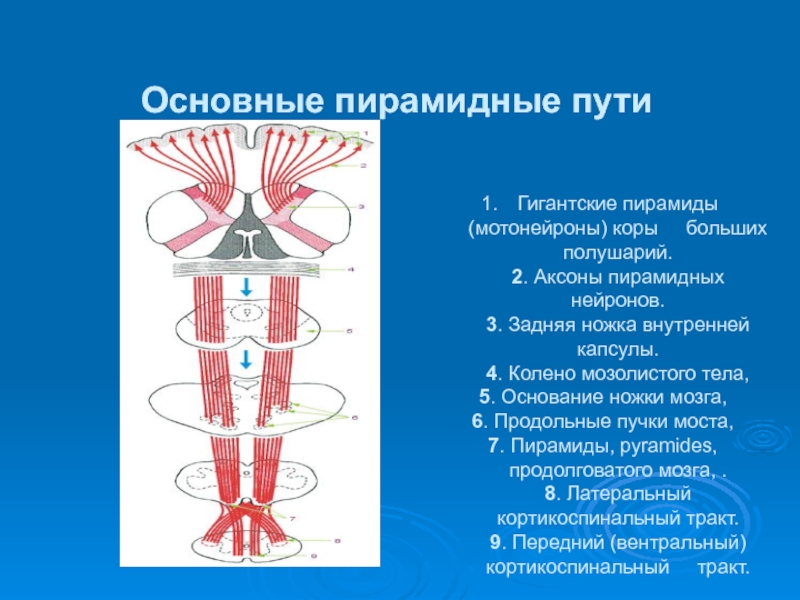
Слайд 7Основные пирамидные пути
Гигантские пирамиды (мотонейроны) коры больших полушарий.
2. Аксоны
5. Основание ножки мозга,
6. Продольные пучки моста,
7. Пирамиды, pyramides, продолговатого мозга, . 8. Латеральный кортикоспинальный тракт. 9. Передний (вентральный) кортикоспинальный тракт.
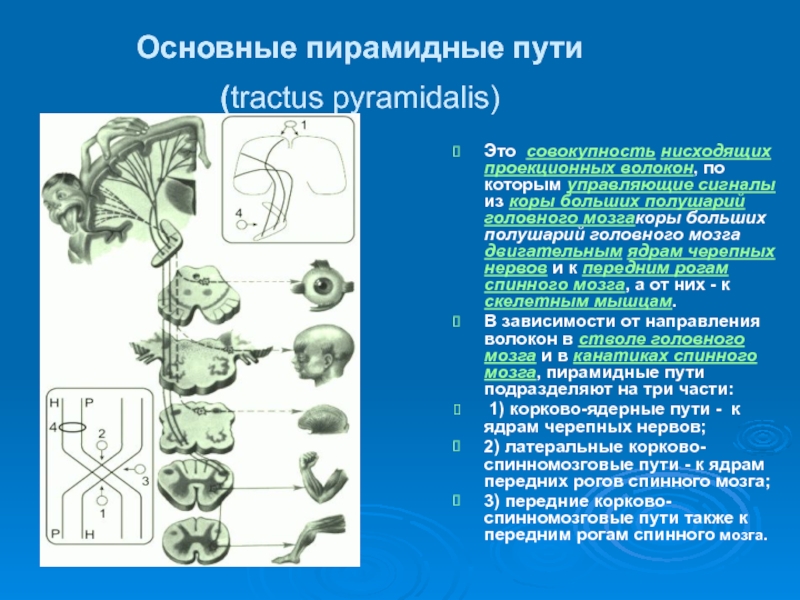
Слайд 8Основные пирамидные пути
(tractus pyramidalis)
Это совокупность нисходящих проекционных волокон, по которым
В зависимости от направления волокон в стволе головного мозга и в канатиках спинного мозга, пирамидные пути подразделяют на три части:
1) корково-ядерные пути - к ядрам черепных нервов;
2) латеральные корково-спинномозговые пути - к ядрам передних рогов спинного мозга;
3) передние корково-спинномозговые пути также к передним рогам спинного мозга.
Слайд 9 Пирамидные пути
(tractus pyramidalis)
состоят из двух двигательных нейронов:
Первого -центрального
Второго -периферического нейрона
Слайд 10Первый центральный двигательный нейрон
пирамидных путей
По принципу соматотопической проекции
Начинаются от гигантопирамидальных нейронов в верхних 2/3 предцентральной извилины.
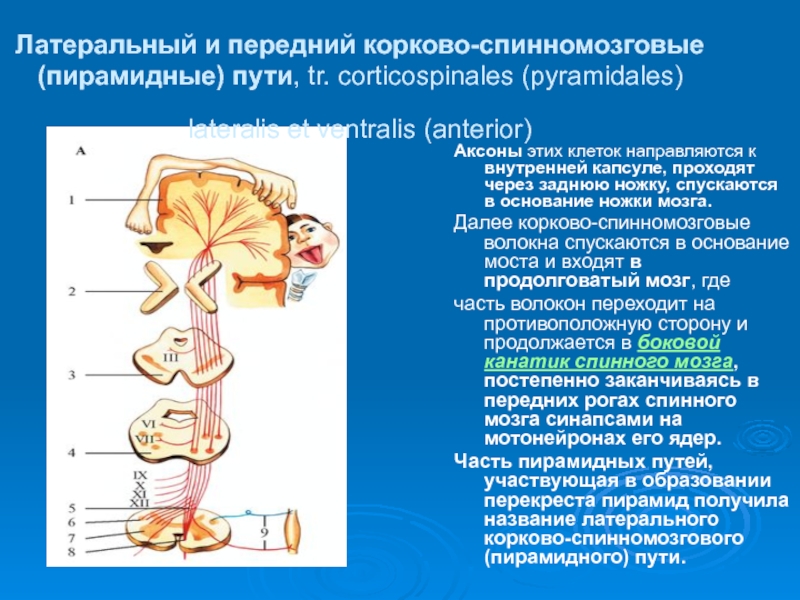
Слайд 11Латеральный и передний корково-спинномозговые (пирамидные) пути, tr. corticospinales (pyramidales) lateralis et
Аксоны этих клеток направляются к внутренней капсуле, проходят через заднюю ножку, спускаются в основание ножки мозга.
Далее корково-спинномозговые волокна спускаются в основание моста и входят в продолговатый мозг, где
часть волокон переходит на противоположную сторону и продолжается в боковой канатик спинного мозга, постепенно заканчиваясь в передних рогах спинного мозга синапсами на мотонейронах его ядер.
Часть пирамидных путей, участвующая в образовании перекреста пирамид получила название латерального корково-спинномозгового (пирамидного) пути.
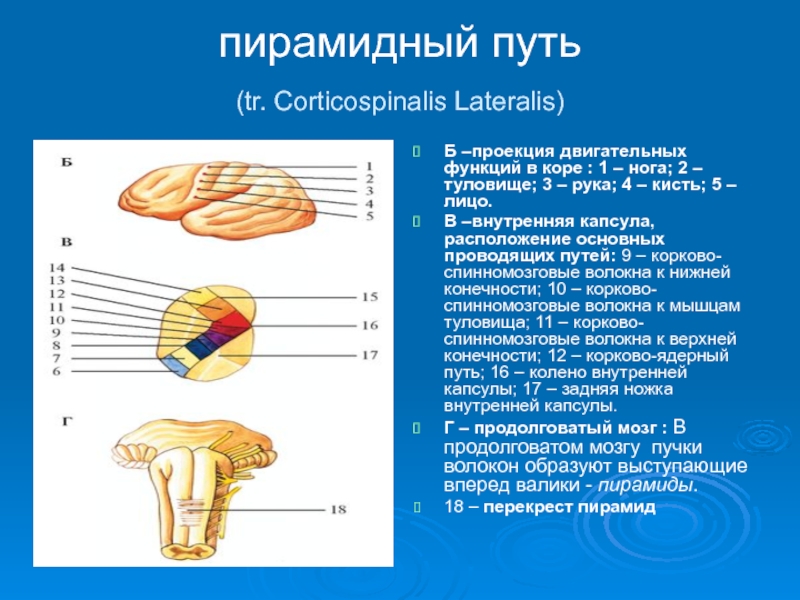
Слайд 12пирамидный путь
(tr. Corticospinalis Lateralis)
Б –проекция двигательных функций в коре :
В –внутренняя капсула, расположение основных проводящих путей: 9 – корково-спинномозговые волокна к нижней конечности; 10 – корково-спинномозговые волокна к мышцам туловища; 11 – корково-спинномозговые волокна к верхней конечности; 12 – корково-ядерный путь; 16 – колено внутренней капсулы; 17 – задняя ножка внутренней капсулы.
Г – продолговатый мозг : В продолговатом мозгу пучки волокон образуют выступающие вперед валики - пирамиды.
18 – перекрест пирамид
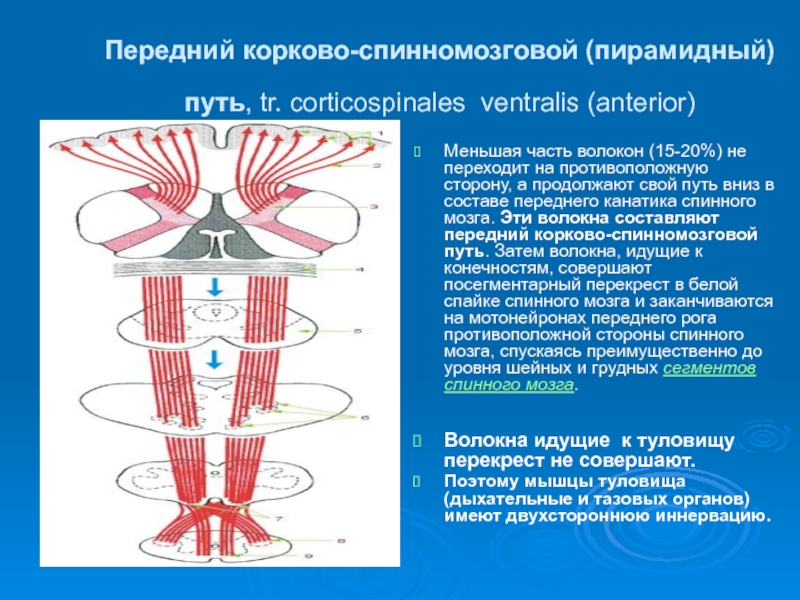
Слайд 13Передний корково-спинномозговой (пирамидный) путь, tr. corticospinales ventralis (anterior)
Меньшая часть волокон
Волокна идущие к туловищу перекрест не совершают.
Поэтому мышцы туловища (дыхательные и тазовых органов) имеют двухстороннюю иннервацию.
Слайд 14Пирамидный путь
Второй нейрон
Пирамидные пути в спинном мозге:10 – передний
Вторым нейроном нисходящего произвольного двигательного пути (корково-спинномозгового) являются мотонейроны передних рогов спинного мозга (α- большие нейроны)
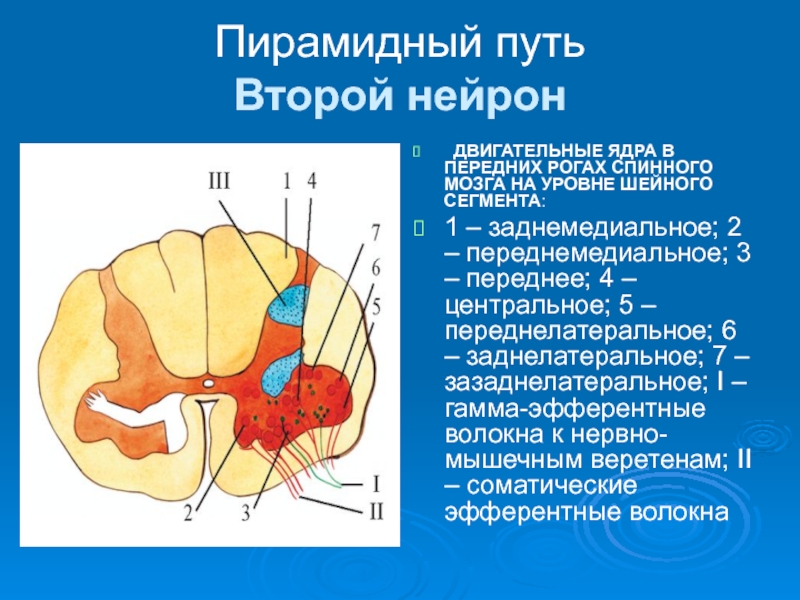
Слайд 15Пирамидный путь
Второй нейрон
ДВИГАТЕЛЬНЫЕ ЯДРА В ПЕРЕДНИХ РОГАХ СПИННОГО МОЗГА
1 – заднемедиальное; 2 – переднемедиальное; 3 – переднее; 4 – центральное; 5 – переднелатеральное; 6 – заднелатеральное; 7 – зазаднелатеральное; I – гамма-эфферентные волокна к нервно-мышечным веретенам; II – соматические эфферентные волокна
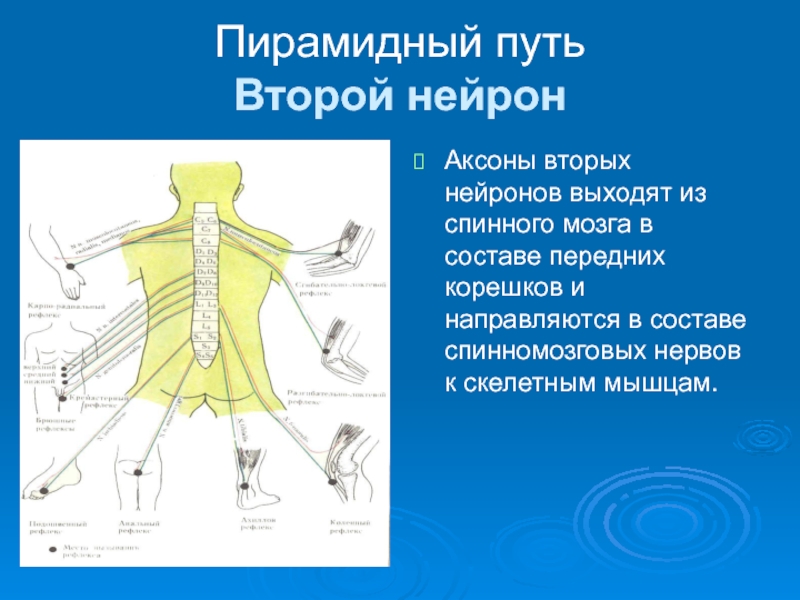
Слайд 16Пирамидный путь
Второй нейрон
Аксоны вторых нейронов выходят из спинного мозга в
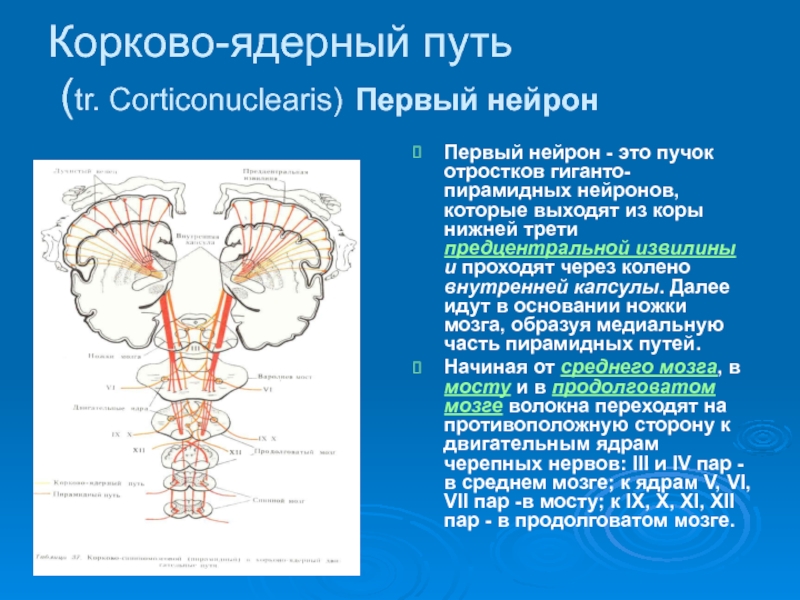
Слайд 17Корково-ядерный путь
(tr. Corticonuclearis) Первый нейрон
Первый нейрон - это пучок
Начиная от среднего мозга, в мосту и в продолговатом мозге волокна переходят на противоположную сторону к двигательным ядрам черепных нервов: III и IV пар - в среднем мозге; к ядрам V, VI, VII пар -в мосту; к IX, X, XI, XII пар - в продолговатом мозге.
Слайд 18Корково-ядерный путь
(tr. Corticonuclearis) Первый нейрон
Двигательные ядра большинства черепных нервов
Наличие двусторонней корковой иннервации обеспечивает сохранность функций большинства мышц лица (глазодвигательных, жевательных мышц глотки, гортани) при односторонних патологических процессах.
Исключение составляют: нижняя часть двигательного ядра лицевого и части двойного ядра (nucl. ambiguus), дающие волокна в составе nn. facialis et hypoglossus и иннервирующие мышцы лица, расположенные ниже глазной щели, и мышцы языка. К этим ядрам подходят волокна только от противоположного полушария (нижнего отдела предцентральной извилины), и, следовательно, указанные мышцы имеют одностороннюю центральную иннервацию.
Слайд 19Корково-ядерный путь
(tr. Corticonuclearis) второй нейрон
В этих ядрах корково-ядерный (пирамидный) путь
Здесь составляющие его волокна образуют синапсы на телах мотонейронов этих ядер – вторые нейроны. Аксоны мотонейронов продолговатого мозга выходят из мозга в составе соответствующих черепных нервов и иннервируют скелетные мышцы головы и шеи.
Слайд 20Анатомические особенности центральных двигательных нервов корково-мышечных путей, имеющие диагностическое значение
1.
2. В передней центральной извилине мышечные группы противоположной половины тела проецируются в обратной последовательности: проекция движений нижней конечности - в верхних отделах, верхней конечности и туловища - в среднем отделе, а головы, лица, языка, гортани и глотки - в нижнем.
Поражение передней центральной извилины является причиной геми- или чаще моноплегии (монопареза), так как обычно поражается не вся предцентральная извилина, а только ее отдельные участки, одновременно отмечается поражение мышц нижнего квадранта лица и половины языка с противоположной стороны.
3. Передний корково-спинномозговой путь (tr. corticospinalis ant.) состоящий из неперекрещенных волокон заканчивается у клеток передних рогов. При этом волокна идущие к конечностям, совершают посегментарный перекрест в белой спайке, а к туловищу нет.
Поэтому мышцы туловища, включая дыхательные и тазовые органы имеют двухстороннюю иннервацию.
Слайд 21СИМПТОМОКОМПЛЕКСЫ ПОРАЖЕНИЯ ПИРАМИДНОГО ПУТИ
По распространенности параличи делятся на:
- моноплегии
- гемиплегии (паралич одной половины тела);
- параплегии (поражение двух симметричных конечностей верхних или нижних);
- тетраплегии (парализованы все четыре конечности). Сочетание гемипареза и парапареза обозначается как трипарез.
По локализации поражения нервной системы различают:
1.Центральные (спастические) парезы (параличи).
2. Периферические (вялые) парезы (параличи).
Слайд 22Центральный парез
возникает при поражении центрального двигательного нейрона в любом его участке:
Слайд 23Признаки центрального паралича
Гипертония
Гиперрефлексия
Патологические рефлексы
Патологические защитные рефлексы
Патологические синкинезии
Слайд 24Мышечная гипертония
мышцы напряжены, плотноваты на ощупь. Тонус повышен по спастическому типу,
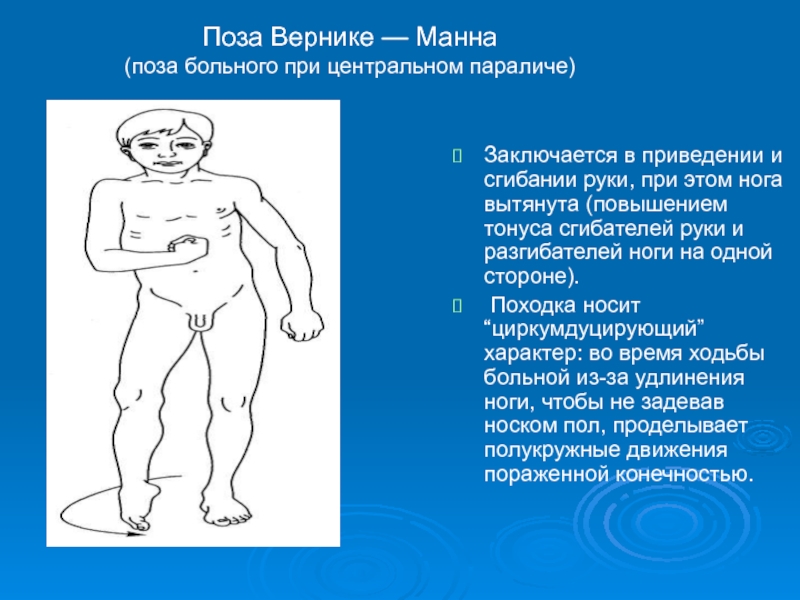
Слайд 25Поза Вернике — Манна
(поза больного при центральном параличе)
Заключается в приведении
Походка носит “циркумдуцирующий” характер: во время ходьбы больной из-за удлинения ноги, чтобы не задевав носком пол, проделывает полукружные движения пораженной конечностью.
Слайд 26Гиперрефлексия
Повышение сухожильных и периостальных рефлексов возникает в результате повышенной рефлекторной деятельности
Рефлексы характеризуются тем, что даже небольшое раздражение рефлексогенной зоны вызывает усиленную ответную реакцию. Рефлексогенная зона расширена — рефлекс вызывается и с других участков, расположенных выше и ниже зоны, соответствующей данному рефлексу.
Усиленная гиперрефлексия может приводить к появлению клонусов.
Клонусы стоп, коленных чашечек - ритмическое сокращение мышц в ответ на растяжение сухожилий - является следствием резкого повышения сухожильных рефлексов.
Слайд 28Гипорефлексия кожных рефлексов
Снижение или отсутствие кожных рефлексов (брюшных, кремастерных, подошвенных)
Слайд 29Патологические рефлексы
- достоверный признак поражения центрального нейрона, появление пирамидных знаков свидетельствует
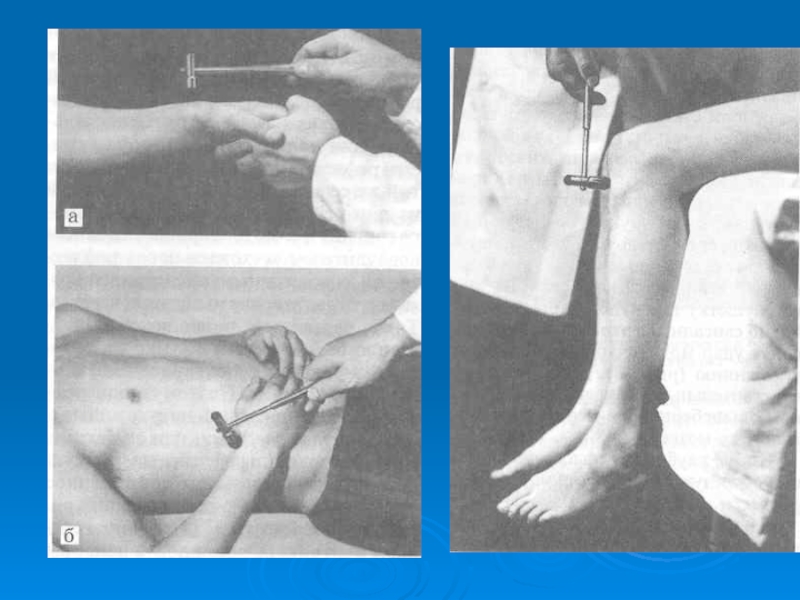
Различают кистевые, стопные (сгибательные и разгибательные) патологические рефлексы и рефлексы орального автоматизма.
Кистевые патологические рефлексы - Россолимо, Жуковского, Якобсона-Ласка.
Стопные патологические рефлексы:
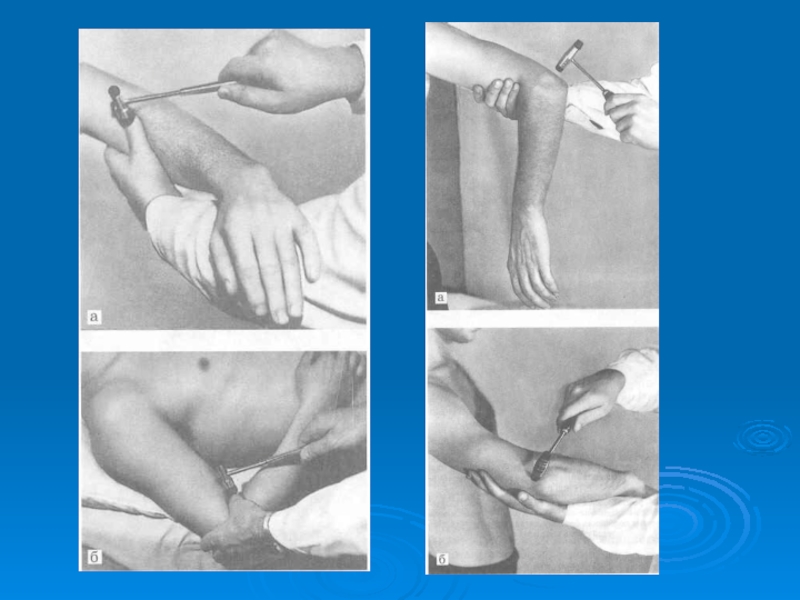
- сгибательные рефлексы характеризуются медленным сгибанием пальцев стопы в ответ на раздражение - Россолимо, Жуковского, Бехтерева.
- разгибательные рефлексы характеризуются появлением разгибания (экстензии) большого пальца стопы и веерообразным расхождением II - V пальцев - Бабинского, Гордона, Шеффера, Оппенгейма, Пуссепа.
Слайд 31Исследование рефлекса Бехтерева,
рефлекса Жуковского
патологические
патологические
патологические
Патологические сгибательные
стопные
Слайд 32Исследование рефлекса Оппенгейма
Исследование рефлекса Оппенгейма
рефлекса Гордона
Патологические разгибательные
стопные рефлексы
Слайд 33Исследование рефлекса Шеффера,
рефлекса Роимо
рефлекса Россолимо
Патологические стопные рефлексы
Слайд 35Рефлексы орального автоматизма
а - ладонно-подбородочного;
б - губного; в -
г – дистансорального
Синдром псевдобульбарного паралича: при двустороннем поражении центрального нейрона корково-ядерных путей подъязычного, языко-глоточного и блуждающего нервов
Слайд 36Патологические защитные рефлексы характеризуются появлением движения в парализованной конечности на раздражение.
8. Патологические синкинезии - непроизвольно возникающие содружественные движения в парализованной конечности в момент активных движений.
Слайд 37Периферический паралич
поражение периферического нейрона на любом его уровне (передний рог, передний
Слайд 39Периферический паралич
Арефлексия или гипорефлексия наступает в результате выпадения или ослабления функции
Слайд 40Периферический паралич
Атония или гипотония мышц наступает в результате повреждения центробежного
Слайд 41Периферический паралич
Атрофия мышц объясняется отсутствием притока к ним трофических импульсов от
Слайд 42Периферический паралич
Распространение периферического паралича, как правило, ограниченное, так как обычно поражаются
Слайд 43Периферический паралич
Типичной является реакция перерождения или дегенерации, которая проявляется извращением электрических
Электрическим реакциям мышцы и нерва в норме присущи следующие закономерности:
При раздражении переменным (фарадическим) током нерва или мышцы сокращение ее происходит в течение всего времени раздражения.При раздражении постоянным (гальваническим) током сокращения мышцы наступают в момент размыкания и замыкания электрической цепи и происходят очень быстро.
При патологии:
При раздражении переменным током пораженного нерва или иннервируемой этим нервом мышцы сокращения не наступают.
При раздражении постоянным током пораженного нерва сокращения мышцы не наступают.
При раздражении денервированной мышцы возникает замедленное и червеобразное ее сокращение, Эта реакция возникает на 10—14-й день после перерыва и удерживается до 1,5 года. Если поврежденный нерв не регенерирует, происходит замещение мышечных волокон соединительной тканью.
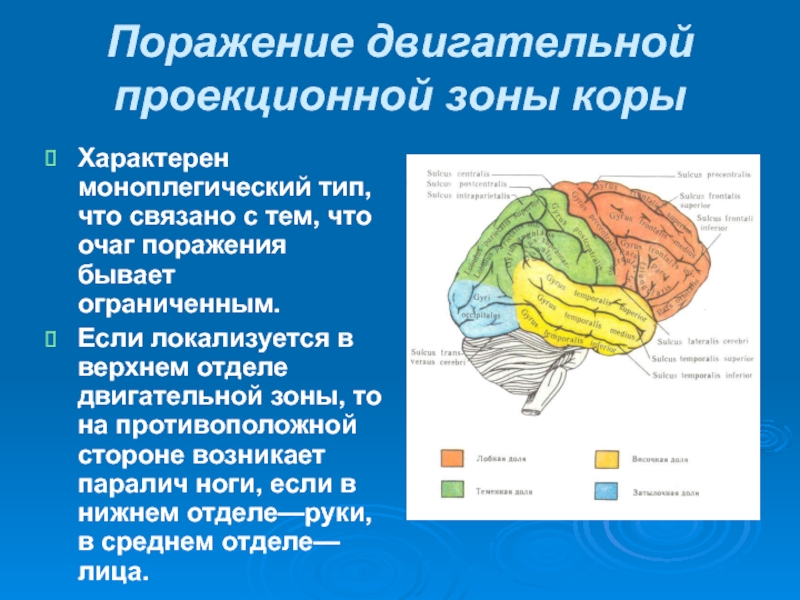
Слайд 46Поражение двигательной проекционной зоны коры
Характерен моноплегический тип, что связано с
Если локализуется в верхнем отделе двигательной зоны, то на противоположной стороне возникает паралич ноги, если в нижнем отделе—руки, в среднем отделе—лица.
Слайд 47Поражение пирамидных путей в области лучистого венца
вызывает центральную гемиплегию на противоположной
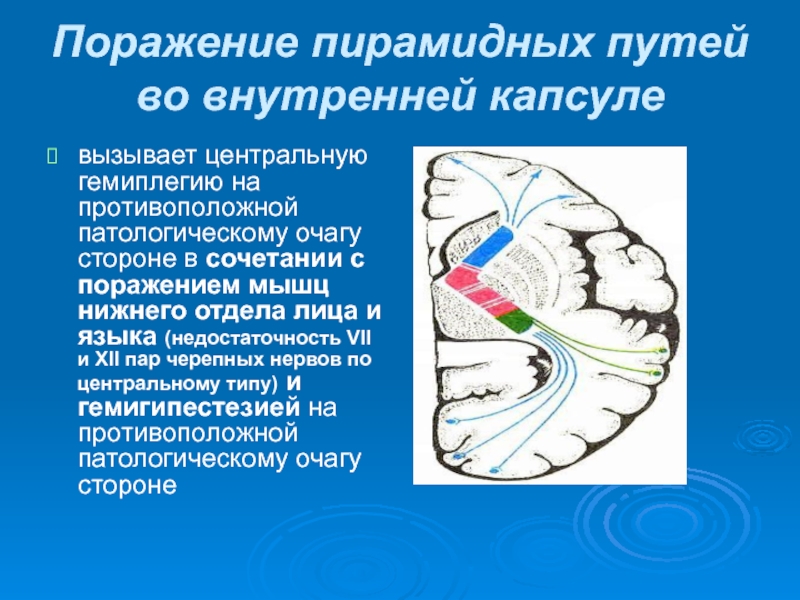
Слайд 48Поражение пирамидных путей во внутренней капсуле
вызывает центральную гемиплегию на противоположной патологическому
Слайд 49Поражение корково-спинномозговых и корково- ядерных волокон в мозговом стволе
Вызывает альтернирующие синдромы:
В зависимости от пораженного отдела (ножка, мост, продолговатый мозг) мозгового ствола различают педункулярные, понтинные и бульбарные альтернирующие синдромы.
Слайд 50Поражение боковых канатиков спинного мозга
центральный паралич на стороне очага в сочетании
Слайд 51Поперечное поражение спинного мозга (ниже шейного утолщения)
центральная параплегия нижних конечностей,
Слайд 52Поражение передних рогов спинного мозга или двигательных. ядер черепных, нервов
вызывает периферический
Слайд 53Периферический паралич мимических мышц
На стороне поражения лицевого нерва сглажены складки
Слайд 54Поражение передних корешков спинного мозга
вызывает периферический паралич мышц. Поражение одного корешка
Слайд 55Поражение нервных сплетений
сопровождается двигательными нарушениями по типу периферического паралича, чувствительными и
Слайд 56Поражение периферического нерва
вызывает периферический паралич мышцы, иннервируемой этим нервом, боль по
Слайд 57Методика оценки функции корково-мышечного пути в клинике
объем активных движений во
Мышечную силу
мышечный тонус - производят пассивные движения в суставах конечностей, оценивая сопротивление мышц этим движениям. В норме оно незначительно, при понижении тонуса мышц такие движения облегчены, а при повышении — затруднены или вовсе не могут быть выполнены.
мышечные атрофии
Слайд 58Методика оценки функции корково-мышечного пути в клинике (продолжение)
клонические сокращения мышц
безусловные
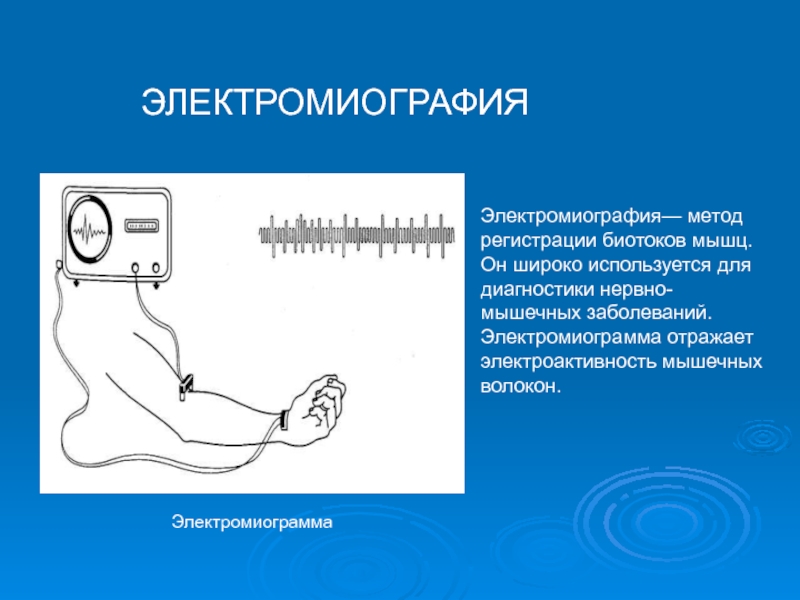
электровозбудимость и биопотенциалы мышц (электромиограммы).
Слайд 61Электромиограмма
ЭЛЕКТРОМИОГРАФИЯ
Электромиография— метод регистрации биотоков мышц. Он широко используется для диагностики нервно-мышечных
Слайд 63
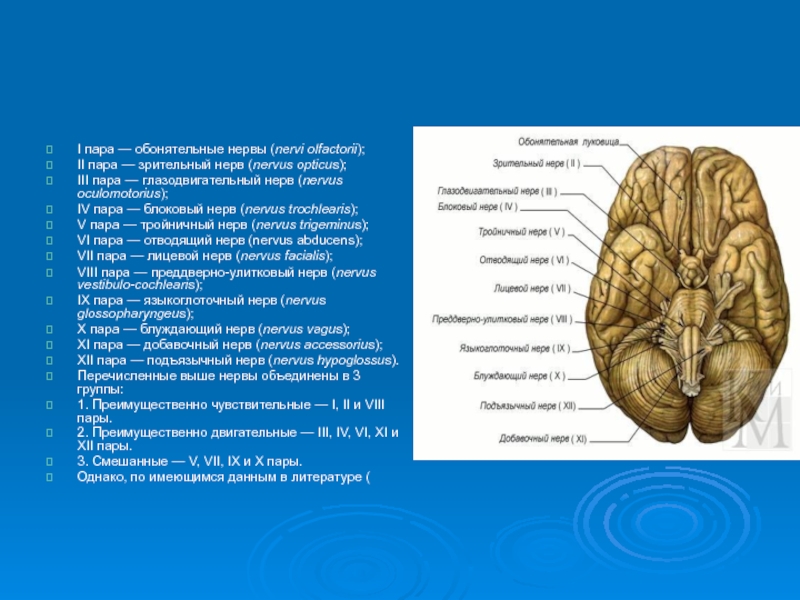
I пара — обонятельные нервы (nervi olfactorii);
II пара — зрительный нерв
III пара — глазодвигательный нерв (nervus oculomotorius);
IV пара — блоковый нерв (nervus trochlearis);
V пара — тройничный нерв (nervus trigeminus);
VI пара — отводящий нерв (nervus abducens);
VII пара — лицевой нерв (nervus facialis);
VIII пара — преддверно-улитковый нерв (nervus vestibulo-cochlearis);
IX пара — языкоглоточный нерв (nervus glossopharyngeus);
X пара — блуждающий нерв (nervus vagus);
XI пара — добавочный нерв (nervus accessorius);
XII пара — подъязычный нерв (nervus hypoglossus).
Перечисленные выше нервы объединены в 3 группы:
1. Преимущественно чувствительные — I, II и VIII пары.
2. Преимущественно двигательные — III, IV, VI, XI и XII пары.
3. Смешанные — V, VII, IX и X пары.
Однако, по имеющимся данным в литературе (
Слайд 64Глазодвигательный нерв (III пара).
А) Анатомия и физиология:
Ядро глазодвигательного нерва расположено в
Ядра глазодвигательного нерва состоят из 5ти клеточных групп: два наружных крупноклеточных ядра, два мелкоклеточных ядра (Якубовича) и одно внутреннее, непарное, мелкоклеточное ядро Перлеа. Из парного наружного крупноклеточного ядра исходят волокна для следующих наружных мышц: поднимающей верхнее веко, поворачивающей глазное яблоко кверху и несколько кнутри, поворачивающей глазное яблоко кверху и несколько кнаружи, двигающей глазное яблоко кнутри, двигающей глазное яблоко книзу и несколько кнутри. Из парного мелкоклеточного (парасимпатического) ядра Якубовича идут волокна к гладкой внутренней мышце глаза – суживающей зрачок. Из непарного внутреннего мелкоклеточного (аккомодационного) ядра выходят парасимпатические волокна для цилиарной мышцы.
Б) Симптомы поражения:
Птоз – глаз закрыт опущенным верхним веком;
Глазное яблоко повернуто кнаружи и слегка вниз – расходящееся косоглазие;
Диплопия при поднятом верхнем веке;
Мидриаз – расширен зрачок;
Паралич аккомодации – ухудшается зрение на близком расстоянии;
Нарушена конвергенция;
Экзофтальм – глаз несколько выстоит из орбиты вследствие потери тонуса ряда наружных мышц глаза.
Слайд 65Блоковый нерв (IY пара).
А) Анатомия и физиология:
Ядро расположено в дне сильвиева
Б) Симптомы поражения:
Сходящееся косоглазие, диплопия только при взгляде вниз (симптом лестницы).
Слайд 66Отводящий нерв (YI пара).
А) Анатомия и физиология:
Ядро расположено дорсально в варолиевом
Б) Симптомы поражения:
Невозможность поворота глазного яблока кнаружи, диплопия при взгляде в сторону пораженной мышцы, сходящееся косоглазие, иногда головокружение и вынужденное положение головы.
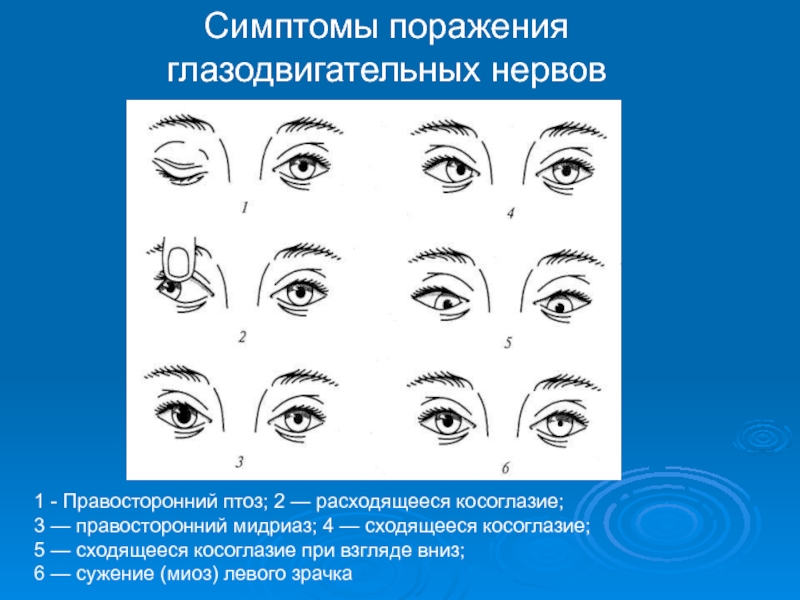
Слайд 67Симптомы поражения глазодвигательных нервов
1 - Правосторонний птоз; 2 — расходящееся
3 — правосторонний мидриаз; 4 — сходящееся косоглазие;
5 — сходящееся косоглазие при взгляде вниз;
6 — сужение (миоз) левого зрачка
Слайд 68Методика исследования функции нервов-глазодвигателей.
Исследуется ширина глазных щелей, движения глазных яблок во
Неврологические синдромы поражения нервов-глазодвигателей.
Синдром Вебера – патологический процесс в ножке мозга: паралич глазодвигательного нерва, сопровождающийся параличом противоположных конечностей.
Синдром Бенедикта – паралич глазодвигательного нерва и мозжечковая атаксия противоположных конечностей (в патологический процесс вовлечены красные ядра).
Синдром Фовилля – паралич отводящего и лицевого нервов с параличом противоположных конечностей (патологический процесс в варолиевом мосту).
Офтальмоплегия полная – движения глазного яблока отсутствуют, зрачковых реакций нет (явления стойкого мидриаза). Офтальмоплегия наружная - движения глазного яблока отсутствуют, зрачковые реакции сохранены. Офтальмоплегия внутренняя – движения глазного яблока не нарушены, зрачковые реакции отсутствуют.
Слайд 69Тройничный нерв (Yпара).
Смешанный черепно-мозговой нерв, выполняющий и двигательную, и чувствительную функции.
Ядра тройничного нерва лежат в варолиевом мосту.
В строении тройничного нерва много общего со спинальными нервами. Он состоит из двух корешков: чувствительного и двигательного. Чувствительный корешок – это совокупность аксонов клеток гассерова узла, расположенного на передней поверхности пирамидки в толще твердой мозговой оболочки, а три ветви тройничного нерва (глазная, верхнечелюстная, нижнечелюстная) составлены дендритами этих клеток.
Места выхода ветвей тройничного нерва из полости черепа:
глазничный нерв – верхняя глазничная щель,
верхнечелюстной нерв – круглое отверстие,
нижнечелюстной нерв – овальное отверстие.
Точками выхода этих ветвей на лицо являются: надглазничная вырезка, подглазничное отверстие верхней и подбородочное отверстие нижней челюсти соответственно.
Слайд 70Тройничный нерв (Yпара)
продолжение
Чувствительные волокна тройничного нерва отвечают за проприоцептивную чувствительность жевательных,
Волокна чувствительного корешка вступают в варолиев мост и заканчиваются у чувствительных ядер, где заложены клетки вторых нейронов чувствительного пути. Аксоны вторых нейронов, перейдя на другую сторону, присоединяются частью к медиальной петле (волокна глубокой чувствительности), частью к спинноталамическому тракту (волокна болевой и температурной чувствительности) и доходят до таламуса, где расположены тела третьих нейронов.
Методика исследования: состояние жевательных мышц, нижнечелюстного, роговичного и надбровного рефлексов, исследование кожной чувствительности в зонах иннервации всех трех ветвей тройничного нерва, а также по зонам сегментарной иннервации. Исследование чувствительности (общей и вкусовой) на передних 2/3 языка.