- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Диагностика и лечение опухолей поджелудочной железы и внепеченочных желчных протоков презентация
Содержание
- 1. Диагностика и лечение опухолей поджелудочной железы и внепеченочных желчных протоков
- 2. Заболеваемость раком поджелудочной железы Россия
- 3. Опухоли билиопанкреатодуоденальной зоны - опухоли, локализованные в
- 4. За последнее десятилетие отмечается рост опухолей БПДЗ
- 5. Эпидемиология РПЖ. Курение (нитрозамины-онкогены К–ras) Белок животного
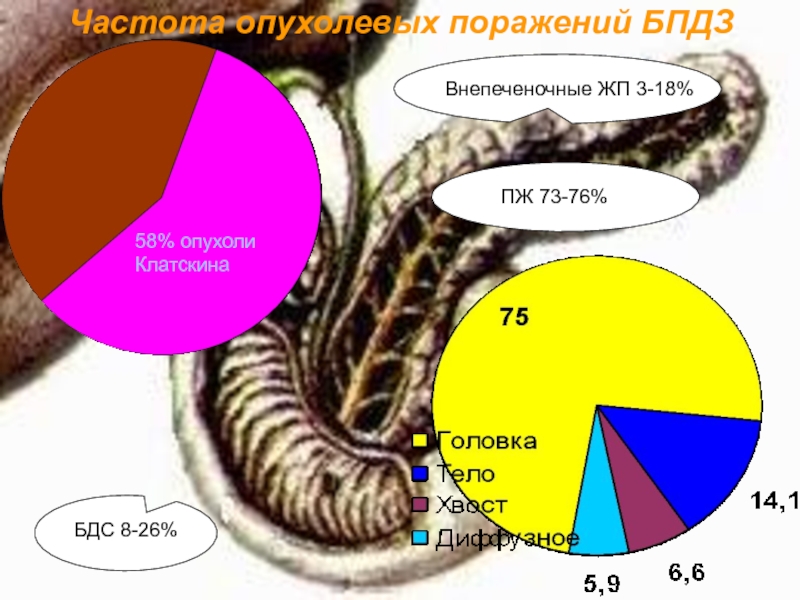
- 6. Частота опухолевых поражений БПДЗ
- 7. Методы диагностики опухолей панкреатодуоденальной области УЗИ Пункционная
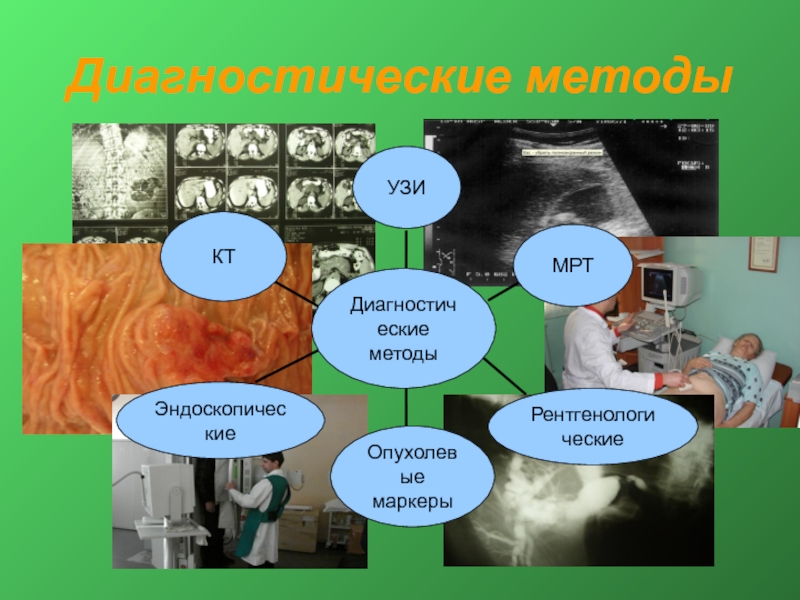
- 8. Диагностические методы
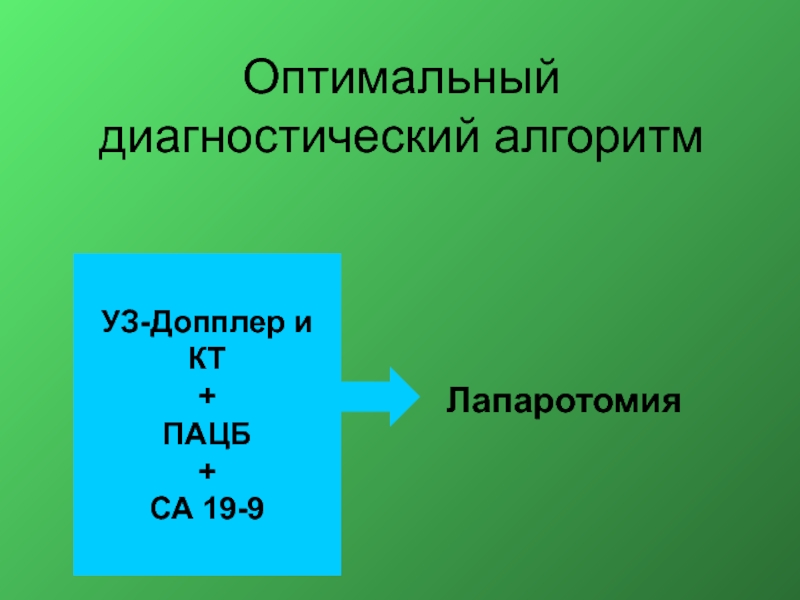
- 9. Оптимальный диагностический алгоритм УЗ-Допплер и КТ + ПАЦБ + СА 19-9 Лапаротомия
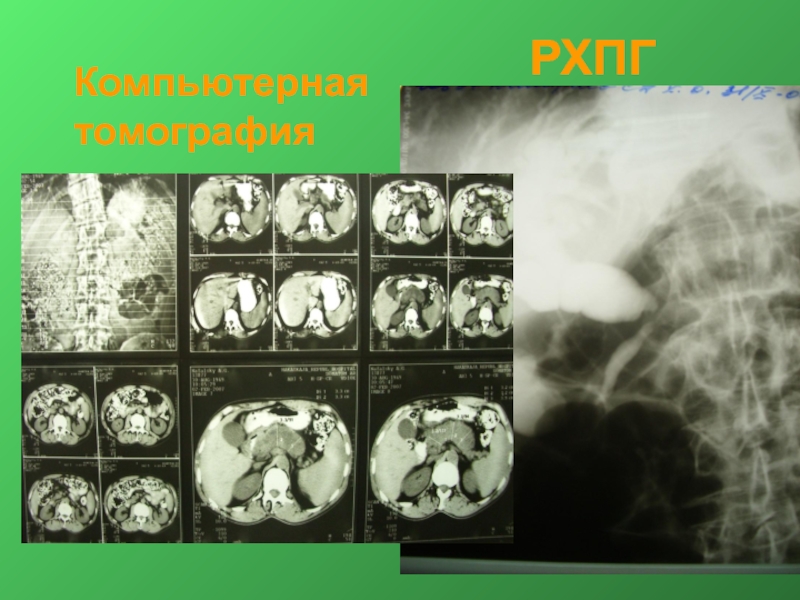
- 10. РХПГ Компьютерная томография
- 11. Классификации Классификации по стадиям заболевания - Классификация
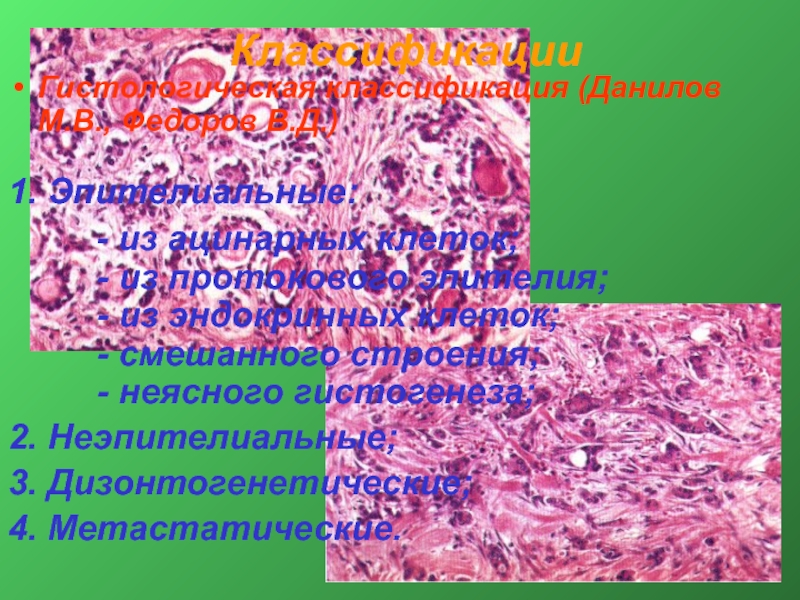
- 12. Классификации Гистологическая классификация (Данилов М.В., Федоров В.Д.)
- 13. Клиника Болевой синдром. Потеря массы тела. Сахарный
- 14. Болевой синдром. Не связан с приемом пищи.
- 15. Синдром билиарной гипертензии. Расширение внутрипеченочных и внепеченочных желчных протоков. Механическая желтуха. Холангит.
- 16. Дифференциальная диагностика механической желтухи. УЗКТ признаки расширения
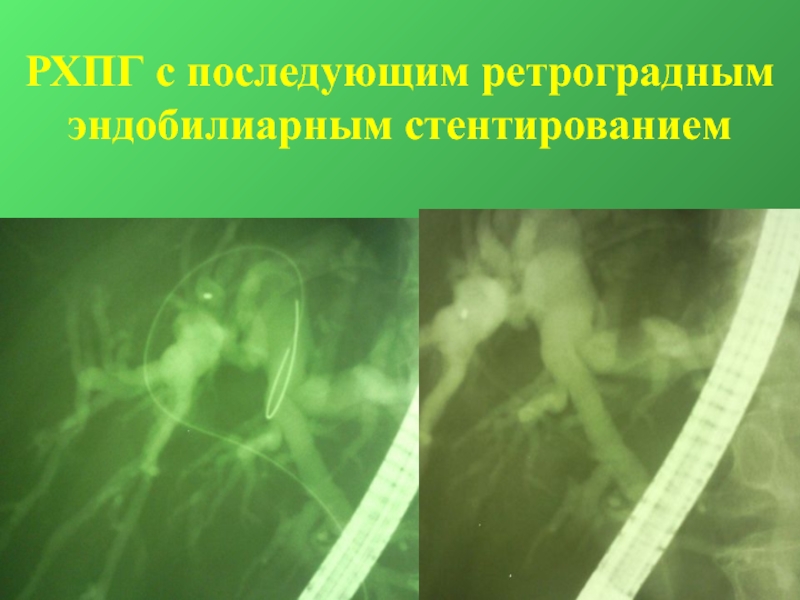
- 17. РХПГ с последующим ретроградным эндобилиарным стентированием
- 18. Частота развития механической желтухи в зависимости от
- 19. Частота развития механической желтухи в зависимости от
- 20. Методы желчеотведения Чрескожные чреспеченочные Эндоскопические транспапиллярные Хирургические и эндохирургические
- 21. Выбор метода желчеотведения Уровень опухолевой обструкции билиарного
- 22. Наружная чрескожная холецистостомия (под контролем УЗИ,
- 23. Характер и частота осложнений
- 24. Эндоскопическое транспапиллярное дренирование ЭПСТ ЭРХПГ Назобилиарное дренирование ЭПСТ
- 25. эндопротезирование проводится по традиционной методике с использованием
- 26. Возможно эндопротезирование по оригинальной методике, разработанной
- 29. Хирургическое лечение Стандартная ГПДР
- 32. Показания к ГПДР. Рак головки поджелудочной железы
- 33. Этапы стандартной ГПДР 1. Мобилизация 12-перстной кишки
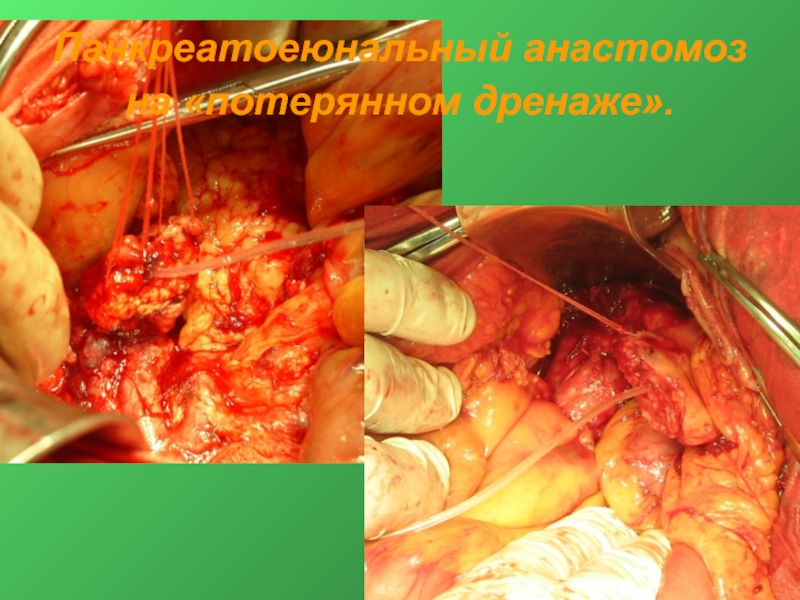
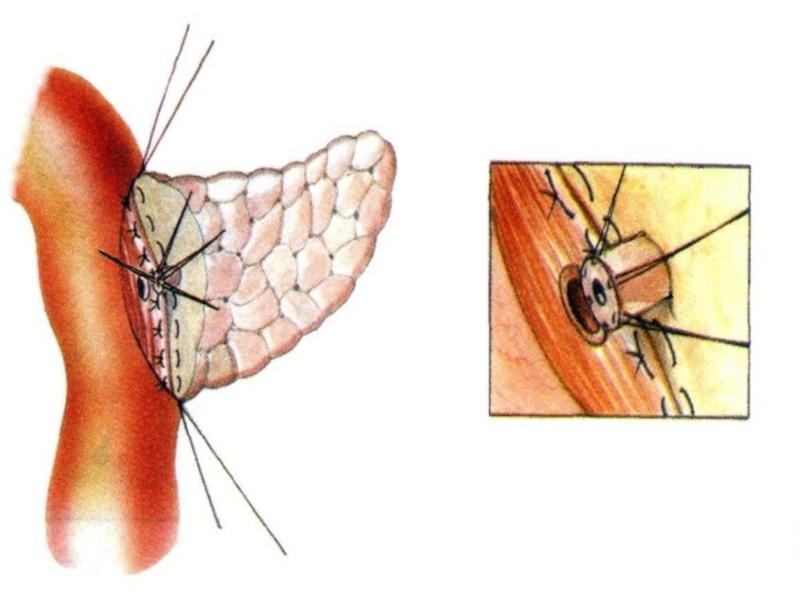
- 37. Панкреатоеюнальный анастомоз на «потерянном дренаже».
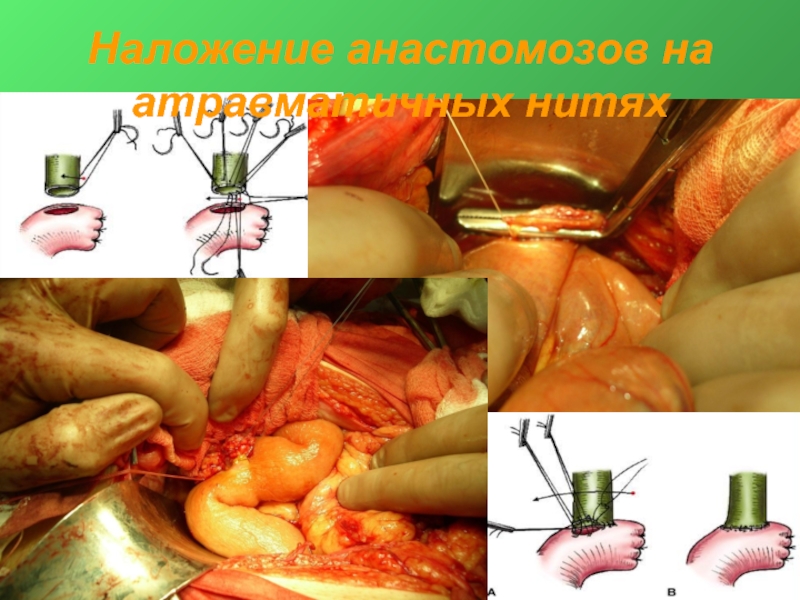
- 39. Наложение анастомозов на атравматичных нитях
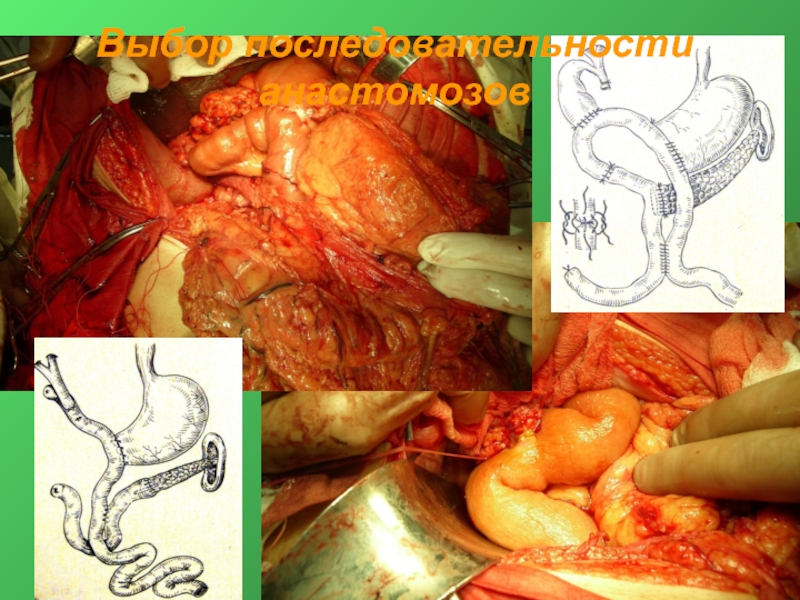
- 40. Выбор последовательности анастомозов
- 42. Группы лимфоузлов, удаляемых при стандартной ГПДР 1.
- 43. Показания к дистальной резекции поджелудочной железы. Рак
- 45. Послеоперационные осложнения
- 46. Отдаленные результаты хирургического лечения
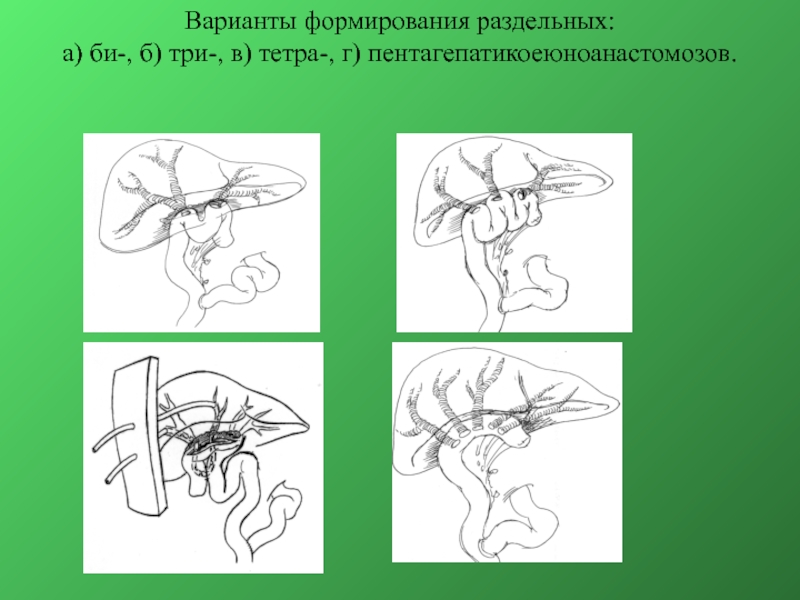
- 47. а б в г
- 48. Выбор метода лечения
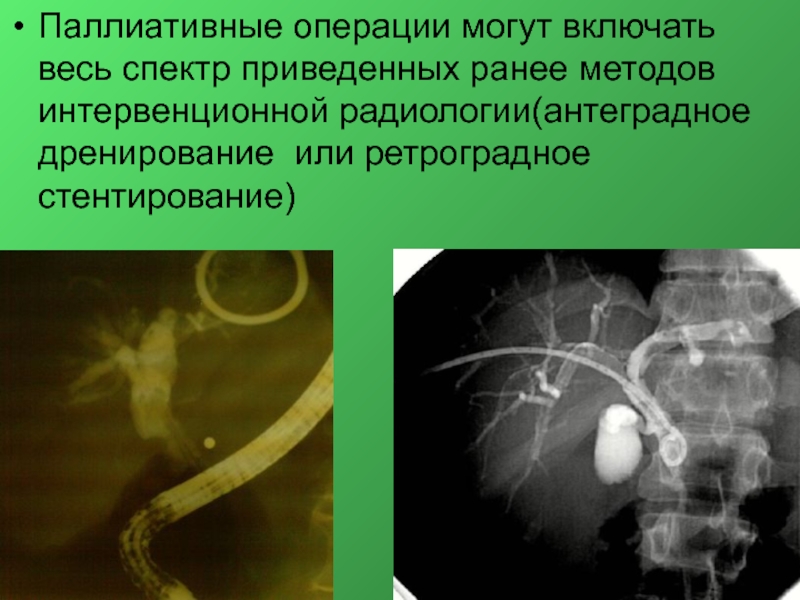
- 49. Паллиативные операции могут включать весь спектр приведенных ранее методов интервенционной радиологии(антеградное дренирование или ретроградное стентирование)
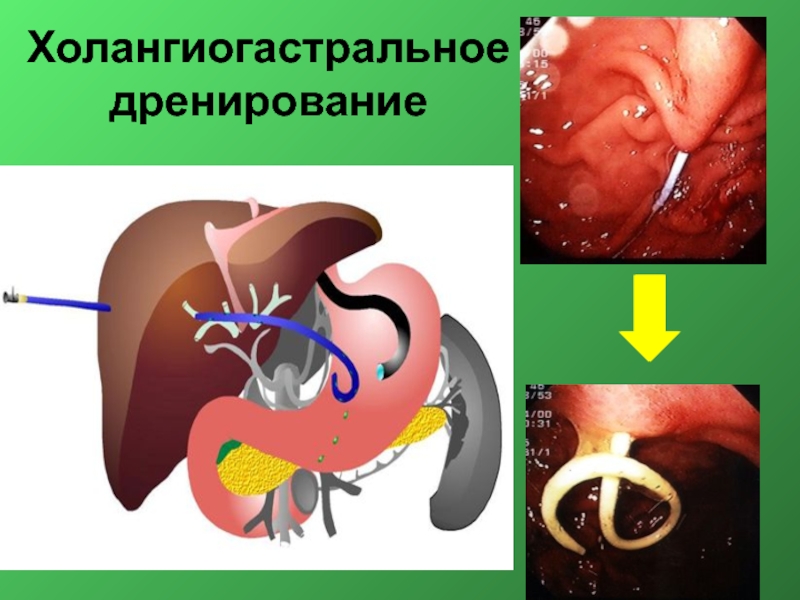
- 50. Холангиогастральное дренирование
- 51. Хирургические и эндохирургические билиодигестивные анастомозы Холецистоеюноанастомоз Гепатикоеюноанастомоз
- 52. несмотря на совершенствование диагностических методов, остается
- 53. с целью уменьшения риска развития полиорганной
- 54. Спасибо за внимание
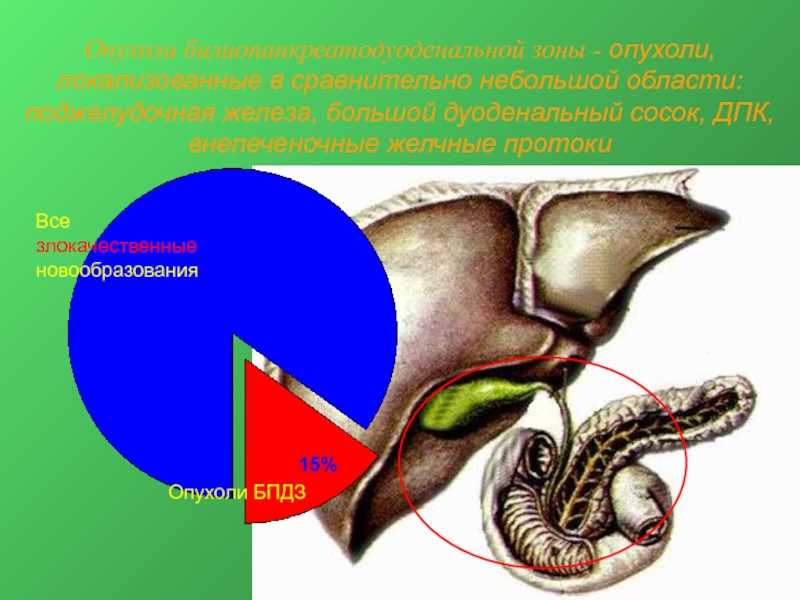
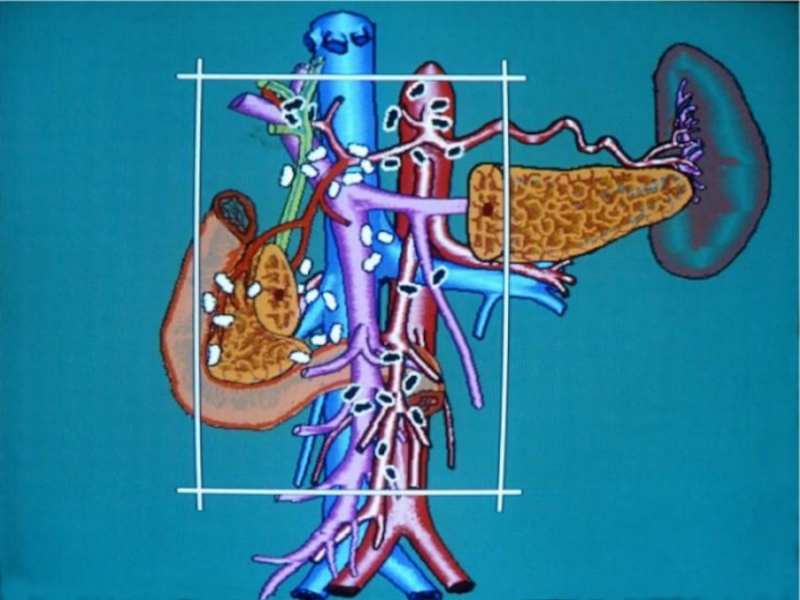
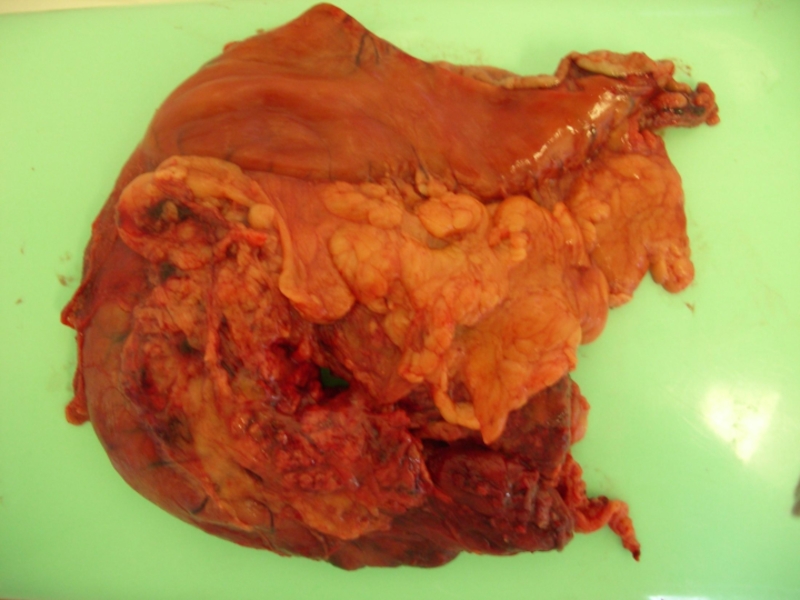
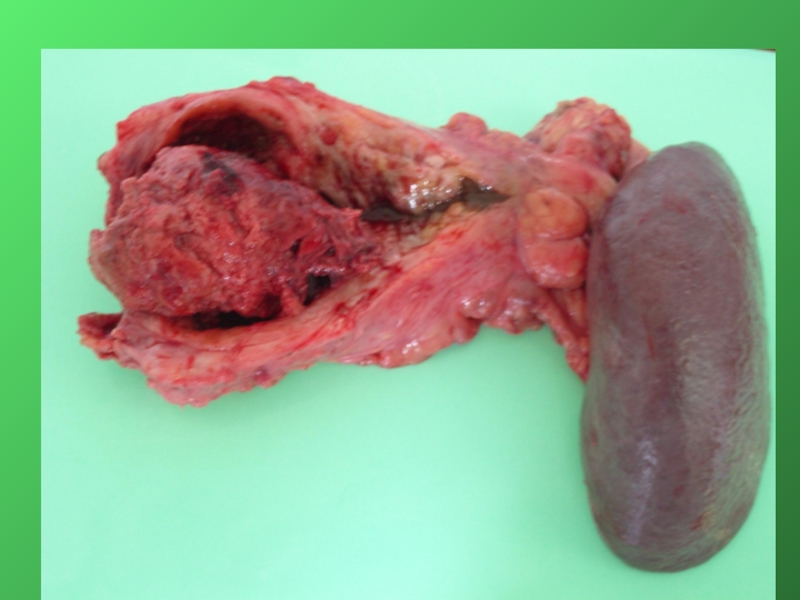
Слайд 3Опухоли билиопанкреатодуоденальной зоны - опухоли, локализованные в сравнительно небольшой области: поджелудочная
Все злокачественные новообразования
Опухоли БПДЗ
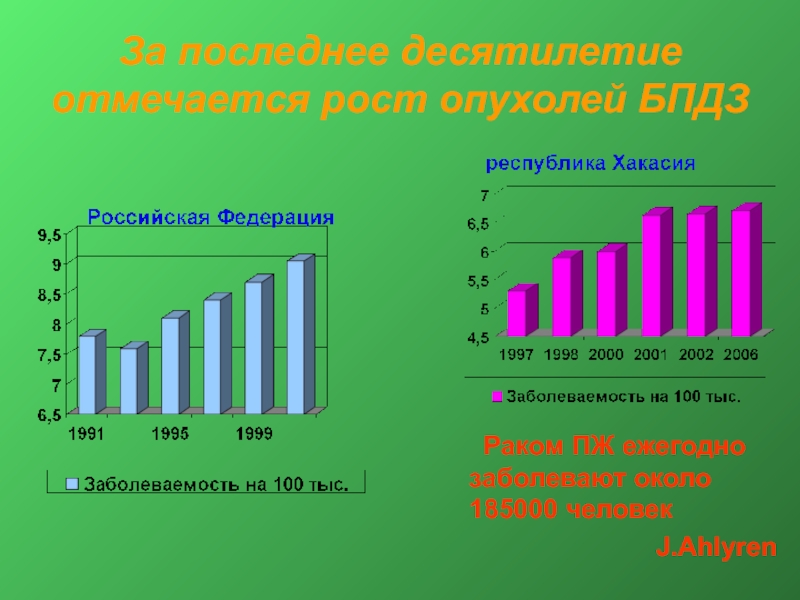
Слайд 4За последнее десятилетие отмечается рост опухолей БПДЗ
Раком ПЖ
J.Ahlyren
Слайд 5Эпидемиология РПЖ.
Курение (нитрозамины-онкогены К–ras)
Белок животного происхождения и мясо
Алкоголь – не доказано
Кофе
Химические вещества (дериваты бензидина, бетанафтиламины, металлическая пыль, пестициды, ртуть и т.д.)
Слайд 7Методы диагностики опухолей панкреатодуоденальной области
УЗИ
Пункционная биопсия
РКТ с контрастированием
МРТ с контрастированием
РХПГ
Чрескожная чреспеченочная
Биопсия через холангиостому
Маркеры (СА-19-9, РЭА)
Лапароскопия
Слайд 11Классификации
Классификации по стадиям заболевания
- Классификация по стадиям Виноградова В.В. (1959)
- Вермонтская
- TNM
- Классификация N.J. Lygidakys (отражает степень и факт инфильтрации опухолью магистральных сосудов)
Слайд 12Классификации
Гистологическая классификация (Данилов М.В., Федоров В.Д.)
1. Эпителиальные:
2. Неэпителиальные;
3. Дизонтогенетические;
4. Метастатические.
Слайд 13Клиника
Болевой синдром.
Потеря массы тела.
Сахарный диабет.
Синдром билиарной гипертензии.
Нарушение проходимости 12 п.к.
Пальпируемая опухоль.
Асцит.
Слайд 14Болевой синдром.
Не связан с приемом пищи.
Иррадиация в спину.
Инфильтрация панкреатического протока с
Распространение опухоли на забрюшинные нервные стволы и сплетения.
Инфильтрация внепеченочных желчных протоков.
Слайд 15Синдром билиарной гипертензии.
Расширение внутрипеченочных и внепеченочных желчных протоков.
Механическая желтуха.
Холангит.
Слайд 16Дифференциальная диагностика механической желтухи.
УЗКТ признаки расширения внепеченочных желчных протоков.
Преобладание прямого билирубина.
Высокий
Отсутствие значительного повышения печеночных ферментов (АлТ, АсТ).
Отсутствие пигментации кала.
Исследование крови на активность гепатитов.
Слайд 18Частота развития механической желтухи в зависимости от локализации опухоли.
Рак БДС
Рак внепеченочных желчных протоков - 97%
Рак головки поджелудочной железы - 56%
Рак 12 п.к. - 25%
Слайд 19Частота развития механической желтухи в зависимости от локализации опухоли.
Рак БДС
Рак внепеченочных желчных протоков - 97%
Рак головки поджелудочной железы - 56%
Рак 12 п.к. - 25%
Слайд 20Методы желчеотведения
Чрескожные чреспеченочные
Эндоскопические транспапиллярные
Хирургические и эндохирургические
Слайд 21Выбор метода желчеотведения
Уровень опухолевой обструкции билиарного дерева
Резектабельность опухолевого процесса
Прогнозируемое время жизни
Степень технологического исполнения желчеотведения
Слайд 22Наружная чрескожная холецистостомия
(под контролем УЗИ, лапароскопии)
Летальность – 3%
Осложнения – 20%
Слайд 24Эндоскопическое транспапиллярное дренирование
ЭПСТ
ЭРХПГ Назобилиарное дренирование
ЭПСТ + эндопротезирование
Летальность – 0,5%
Ранние осложнения – 8-10%
панкреатит, перфорация 12 ПК)
Поздние осложнения – 60% (холангит,
рецидив желтухи)
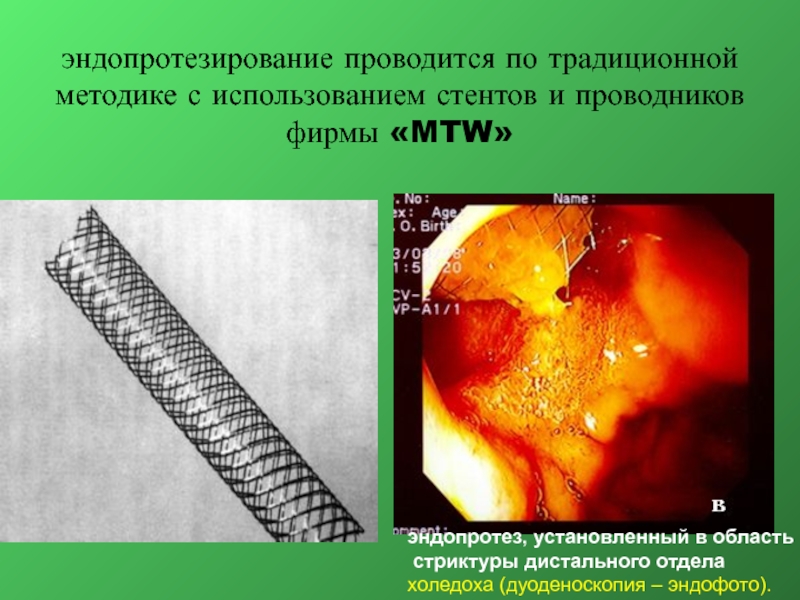
Слайд 25эндопротезирование проводится по традиционной методике с использованием стентов и проводников фирмы
эндопротез, установленный в область
стриктуры дистального отдела
холедоха (дуоденоскопия – эндофото).
Слайд 26
Возможно эндопротезирование по оригинальной методике, разработанной сотрудниками кафедры.
Преимуществами последней является
Слайд 29Хирургическое лечение
Стандартная
ГПДР
Расширенная
ГПДР
Дистальная
резекция ПЖ
Панкреатэктомия
Резекция
внепеченочных
желчных
протоков
Распространенные радикальные хирургические вмешательства
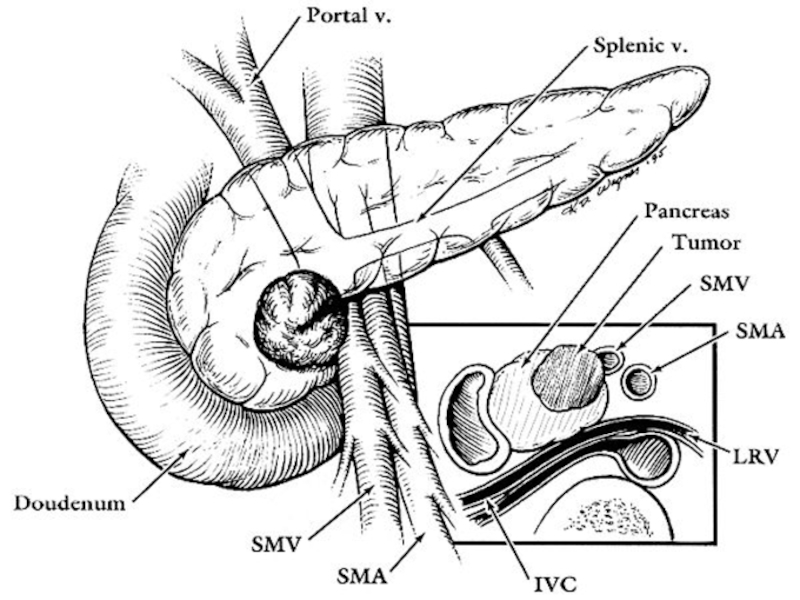
Слайд 32Показания к ГПДР.
Рак головки поджелудочной железы
Экзокринные опухоли
Рак дистального отдела холедоха
Рак
Рак Большого дуоденального сосочка
Врастание других опухолей в панкреатодуоденальную область
Псевдотуморозный панкреатит
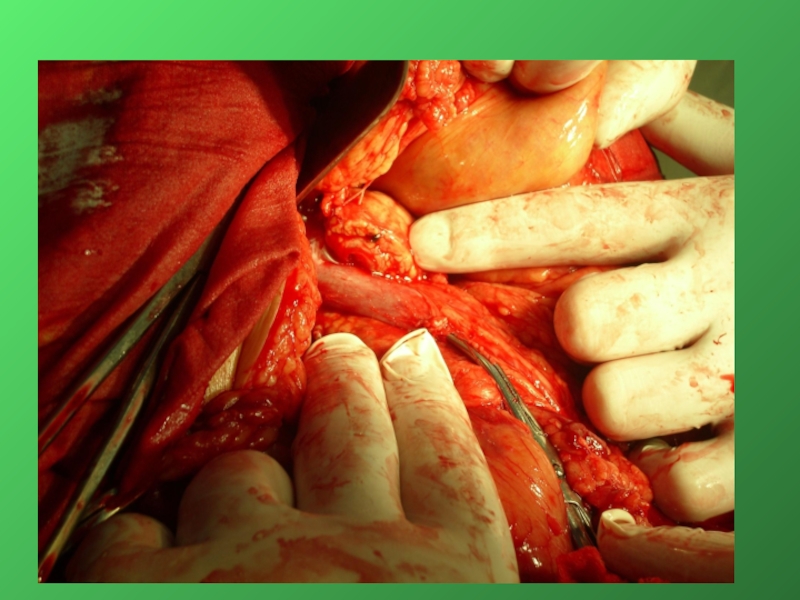
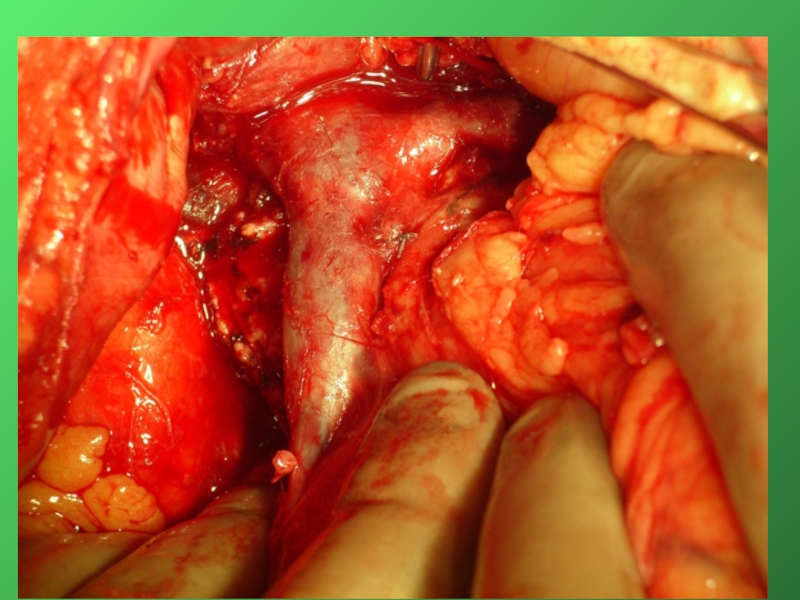
Слайд 33Этапы стандартной ГПДР
1. Мобилизация 12-перстной кишки
2. Выделение трубчатых структур гепато-дуоденальной связки
3.
4. Мобилизация и отсечение дистальной части холедоха
5. Мобилизация и пересечение начальной части тощей кишки
6. Пересечение гепатикохоледоха после мобилизации желчного пузыря
7. Пересечение поджелудочной железы по перешейку
8. Пересечение связок крючковидного отростка, удаление комплекса
9. Реконструктивный этап
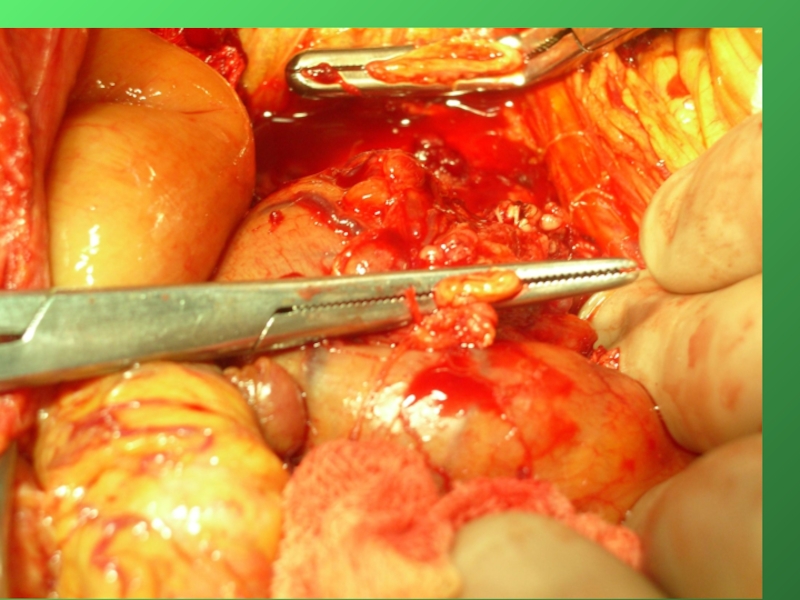
Слайд 42Группы лимфоузлов, удаляемых при стандартной ГПДР
1. Пилорические
2. Перихоледохеальные
3. По
4. Передние панкреатодуоденальные
5. Задние панкреатодуоденальные
6. По нижнему краю головки поджелудочной железы
7. Л/у проксимальной группы верхних брыжеечных сосудов
Слайд 43Показания к дистальной резекции поджелудочной железы.
Рак тела и хвоста ПЖ
Нейроэндокринные опухоли
Врастание
Псевдотуморозный панкреатит
Слайд 49Паллиативные операции могут включать весь спектр приведенных ранее методов интервенционной радиологии(антеградное
Слайд 51Хирургические и эндохирургические билиодигестивные анастомозы
Холецистоеюноанастомоз
Гепатикоеюноанастомоз
Летальность – 2,5%
Ранние осложнения – 20-30%
Поздние осложнения
Слайд 52
несмотря на совершенствование диагностических методов, остается актуальным вопрос о выборе и
особенность анатомии билиопанкреатодуоденальной зоны, требует выполнение технически сложных, объемных, комбинированных оперативных вмешательств