- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Правила биоэтики: правило конфиденциальности (врачебная тайна). Правило информированного согласия. Этические комитеты презентация
Содержание
- 1. Правила биоэтики: правило конфиденциальности (врачебная тайна). Правило информированного согласия. Этические комитеты
- 2. Правило конфиденциальности статья 13 Соблюдение врачебной тайны
- 3. факт обращения за медицинской помощью
- 4. Каковы же биоэтические причины
- 5. Правило конфиденциальности защищает экономические интересы пациентов
- 6. когда пациент не
- 7. Статья 22. Информация о состоянии здоровья В
- 8. При всей важности соблюдения правила
- 9. Ситуации, возникающие при генетическом тестировании индивидов
- 10. Как же разрешать подобные конфликты, если они возникают в реальной практике?
- 11. Правило информированного согласия
- 12. Под информированным согласием понимается добровольное принятие
- 13. Создать условия, способствующие повышению чувства
- 14. получение согласия (добровольность и компетентность) Два основных элемента информированного согласия: предоставление информации
- 15. О чем обязан врач информировать пациента?
- 16. четыре аспекта риска: характер
- 17. о возможных альтернативах данному виду лечения
- 18. «профессиональный критерий» предоставление такой информации, какую большинство
- 19. Обеспечить добровольность согласия в какой-то мере помогает формуляр согласия, заполняемый пациентом Добровольность согласия
- 20. Компетентность – способность принимать решения, основанные
- 21. Лица моложе 15 лет Юридически некомпетентными признаются Граждане, признанные в установленном порядке недееспособными
- 22. Этический комитет Основные модели, типы, цели
- 23. Этический комитет – это негосударственный,
- 24. Основные модели и формы этических
- 25. «Европейская модель» Процесс
- 26. Роль этических комитетов возросла с принятием федерального
- 27. Этические комитеты создаются и действуют с
Слайд 1Лекция №4
Правила биоэтики:
Правило конфиденциальности (Врачебная тайна)
Правило информированного согласия
Этические комитеты
Слайд 3
факт обращения за медицинской помощью
диагноз заболевания
данные о состоянии здоровья
прогноз
все сведения, которые врач получает в результате обследования пациента
немедицинская информация о пациенте или его близких, ставшая известной медицинскому специалисту в процессе выполнения им служебных обязанностей
Предметом конфиденциальности являются:
Слайд 4 Каковы же биоэтические причины необходимости соблюдения правила конфиденциальности
Конфиденциальность является подтверждением и защитой другой, более фундаментальной ценности – privacy («неприкосновенность частной жизни»)
Принцип конфиденциальности является условием защиты социального статуса пациента
Слайд 5Правило конфиденциальности защищает экономические интересы пациентов
Конфиденциальность отношений между профессионалами и
Соблюдение высокого стандарта конфиденциальности обеспечивает авторитет профессии
Слайд 6
когда пациент не способен самостоятельно выразить свою волю
при наличии угрозы распространения инфекционных заболеваний, массовых отравлений или поражений
при наличии основания предполагать, что нарушение здоровья пациента явилось следствием противоправных действий
по запросу органов правосудия
Ситуации при которых медицинский работник вправе передать известную ему информацию третьим лицам
Слайд 7Статья 22. Информация о состоянии здоровья
В случае неблагоприятного прогноза развития заболевания
Слайд 8 При всей важности соблюдения правила конфиденциальности, существует ряд ситуаций,
В ситуациях, когда информация о пациенте касается
жизненно-важных интересов третьих лиц
Слайд 9Ситуации, возникающие при генетическом тестировании индивидов
Вследствие выполнения своих профессиональных или
В практике психотерапевта или психиатра («казус Татьяны Тарасовой»)
Слайд 11 Правило информированного согласия
Термин информированное согласие на медицинское
Слайд 12 Под информированным согласием понимается добровольное принятие пациентом курса лечения, терапевтической
Слайд 13
Создать условия, способствующие повышению чувства ответственности медицинских работников и исследователей
Каковы цели применения в медицинской практике и биомедицинских исследованиях правила информированного согласия?
Обеспечить уважительное отношение к пациенту или испытуемому в биомедицинском исследовании как к автономной личности
Минимизировать возможность морального или материального ущерба
Слайд 14 получение согласия (добровольность и компетентность)
Два основных элемента информированного согласия:
предоставление
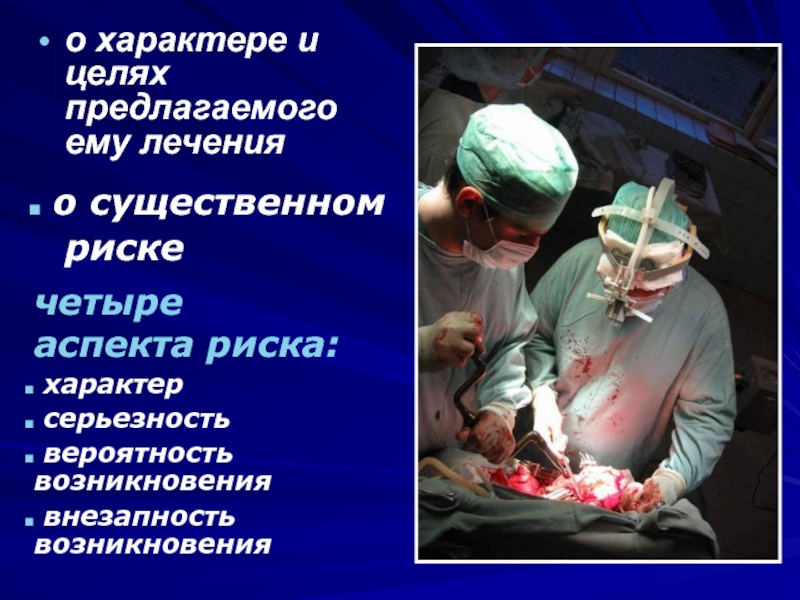
Слайд 16четыре аспекта риска:
характер
серьезность
вероятность возникновения
внезапность возникновения
риске
о характере и целях предлагаемого ему лечения
Слайд 18«профессиональный критерий» предоставление такой информации, какую большинство других врачей дали бы
«разумной личности»
пациент должен быть снабжен любой информацией, которую разумная личность хотела бы иметь, для того чтобы принять решение
«субъективный стандарт», приспособление информации к конкретным интересам отдельного пациента
Как (в каком объеме) информировать пациента?
Стандарты информирования
Слайд 19
Обеспечить добровольность согласия в какой-то мере помогает формуляр согласия, заполняемый пациентом
Добровольность
Слайд 20 Компетентность – способность принимать решения, основанные на рациональных мотивах
Под
Компетентность
Слайд 21Лица моложе 15 лет
Юридически некомпетентными
признаются
Граждане, признанные в установленном порядке недееспособными
Слайд 23 Этический комитет – это негосударственный, независимый орган, рассматривающий проблемы
Этический комитет является рекомендательным и консультативным органом
Слайд 24 Основные модели и формы этических комитетов:
«Американская модель»
«больничные этические комитеты» (hospital ethics committees)
Национальная Консультативная Комиссия по Биоэтике при Президенте США
Слайд 25 «Европейская модель»
Процесс создания и деятельности регламентируются не
Локальные
Региональные
Национальные
По уровню организации
Слайд 26Роль этических комитетов возросла с принятием федерального закона “О лекарственных средствах”
Согласно закону “Основы законодательства РФ об охране здоровья граждан” в состав комитета должно входить не менее 7 человек разного возраста, пола и специальностей
Первые ЭК создаются в 1993г (РАН)