Доктор медицинских наук Ермакова Маргарита Александровна
- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Исследование больных с заболеваниями сердца и сосудов презентация
Содержание
- 1. Исследование больных с заболеваниями сердца и сосудов
- 2. Симптом (от греч. symptomos – признак, совпадение)
- 3. СИМПТОМЫ Субъективные Основаны на ощущениях (жалобах) больного
- 4. Классификация симптомов по информативной значимости Диагностические (патогномоничные)
- 5. Классификация симптомов по времени появления : ранние
- 6. Принципы формирования диагноза При формировании диагноза следует
- 7. Виды диагноза: а) прямой или по
- 8. Методика диагностики. Постановка диагноза – первая
- 9. Методика диагностики. Постановка диагноза – первая
- 10. Расспрос больного ЖАЛОБЫ Основными жалобами, которые предъявляют
- 11. Основные жалобы больных сердечно-сосудистыми заболеваниями Одышка
- 12. Расспрос больного ЖАЛОБЫ При расспросе больного, выяснении
- 13. Расспрос больного ЖАЛОБЫ 6. Причины возникновения
- 15. Расспрос больного История настоящего заболевания Когда и
- 16. Расспрос больного История жизни больного Выяснение
- 17. Общий осмотр больного Положение больного: на спине
- 18. Общий осмотр больного Бледность кожных покровов нередко
- 19. Общий осмотр больного Пульсация сонных артерий –
- 20. Общий осмотр больного Осмотр живота- обращают внимание
- 21. Осмотр области сердца может выявить выбухание грудной
- 22. Осмотр сосудов -резко выступающие и извитые артерии,
- 23. Аускультация Выслушивание (аускультация) звуковых явлений, образующихся при
- 24. При выслушивании сердца различают тоны и шумы.
- 25. Предсердный Компоненты I тона
- 26. Места выслушивания тонов сердца. Первый тон
- 27. Аускультация сердца – правило "восьмёрки«. Выслушивают клапаны
- 28. При аускультации по правилу "круга" вначале выслушивают
- 29. Точки выслушивания тонов сердца
- 30. Изменение силы тонов сердца. Изменение сердечных
- 31. Причины ослабления тонов сердца
- 32. Усиление всех тонов сердца наблюдается при:
- 33. Раздвоение тонов сердца
- 34. Тон открытия митрального клапана У больных
- 35. Ритм галопа Раздвоение первого тона иногда
- 36. Маятникообразный ритм – это двучленный ритм с
- 37. СПАСИБО ЗА ВНИМАНИЕ
Слайд 1Ермакова Маргарита Александровна
Исследование больных с заболеваниями сердца и сосудов
Симптоматика
Аускультация
Слайд 2Симптом (от греч. symptomos – признак, совпадение) – это признак какого-либо
Симптомокомплекс – это группа симптомов или синдромов, характерных для заболевания, но не объдиненных общим происхождением.
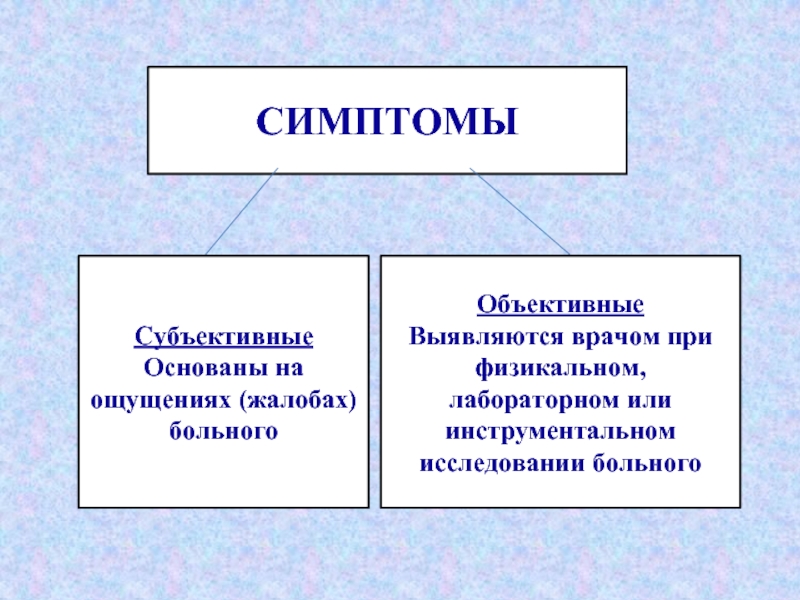
Слайд 3СИМПТОМЫ
Субъективные
Основаны на ощущениях (жалобах) больного
Объективные
Выявляются врачом при физикальном, лабораторном или инструментальном
Слайд 4Классификация симптомов по информативной значимости
Диагностические (патогномоничные) симптомы - свойственны только одному
Специфические симптомы - характерны для группы заболеваний органов одной системы.
Неспецифические симптомы - характерны для многих заболеваний.
Нехарактерные для данного заболевания симптомы.
Классификация симптомов в зависимости от вида метода исследования, посредством которых они выявлены
1. Субъективные симптомы – выявляются методом расспроса больных, основаны на описании больным своих ощущений, возникающих в ходе развития болезни.
2. Объективные симптомы - выявляются объективными методами исследования (осмотром, пальпацией, перкуссией, аускультацией, лабораторными и инструментальными исследованиями).
Слайд 5Классификация симптомов по времени появления :
ранние (начальные) – возникающие на самых
поздние – возникающие в период разгара заболевания или в период его разрешения ( налеты на миндалинах при ангине, шум трения перикарда при инфаркте миокарда, бронхиальное дыхание при пневмонии и др.).
Классификация симптомов по прогностической значимости:
благоприятные, указывающие на легкое или обычное течение заболевания, на его разрешение;
неблагоприятные (угрожающие), свидетельствующие о тяжелой форме болезни, о возможности ее неблагоприятного исхода.
Слайд 6Принципы формирования диагноза
При формировании диагноза следует придерживаться определенных особенностей, присущих медицинской
При оформлении диагноза указывают:
а) основное заболевание на момент общения с больными;
б) осложнения этого заболевания;
в) сопутствующие заболевания, которые на момент общения с больным могут и не требовать специального лечения, но могут или должны учитываться при лечении основ-ного заболевания
Существуют четыре стороны диагноза:
а) морфологическая;
б) функциональная;
в) патогенетическая и патофизиологическая;
г) этиологическая.
Слайд 7Виды диагноза:
а) прямой или по аналогии;
б) дифференциальный диагноз;
в)
г) диагноз путем наблюдения за больными; д) диагноз по лечебному эффекту (ex juvantibus);.
По времени выявления заболевания различают:
а) ранний диагноз;
б) поздний диагноз;
в) ретроспективный диагноз;
г) посмертный диагноз.
По степени обоснованности различают:
а) предварительный (гипотетический) диагноз;
б) окончательный (обоснованный) диагноз;
в) диагноз под вопросом (сомнительный).
Слайд 8Методика диагностики.
Постановка диагноза – первая задача врача при работе с
1. физикальных методах;
2. лабораторных методах; 3. инструментальных методах диагностики;
4. хирургических методах;
5. лечении;
6. наблюдении.
При работе с больным врач использует физикальные методы диагностики или ди-агностику с помощью органов чувств:
1 расспрос больного и близких его;
2. осмотр общий и местный;
3. пальпация (ощупывание); 4. перкуссия (выстукивание);
5. аускультация (выслушивание).
Условиями эффективности этих методов являются:
1. овладение техникой их проведения;
2. абсолютно объективное применение этих методов.
Слайд 9Методика диагностики.
Постановка диагноза – первая задача врача при работе с
1. физикальных методах;
2. лабораторных методах; 3. инструментальных методах диагностики;
4. хирургических методах;
5. лечении;
6. наблюдении.
При работе с больным врач использует физикальные методы диагностики или ди-агностику с помощью органов чувств:
1 расспрос больного и близких его;
2. осмотр общий и местный;
3. пальпация (ощупывание); 4. перкуссия (выстукивание);
5. аускультация (выслушивание).
Условиями эффективности этих методов являются:
1. овладение техникой их проведения;
2. абсолютно объективное применение этих методов.
Слайд 10Расспрос больного
ЖАЛОБЫ
Основными жалобами, которые предъявляют больные с заболеваниями сердечно – сосудистой
Слайд 11
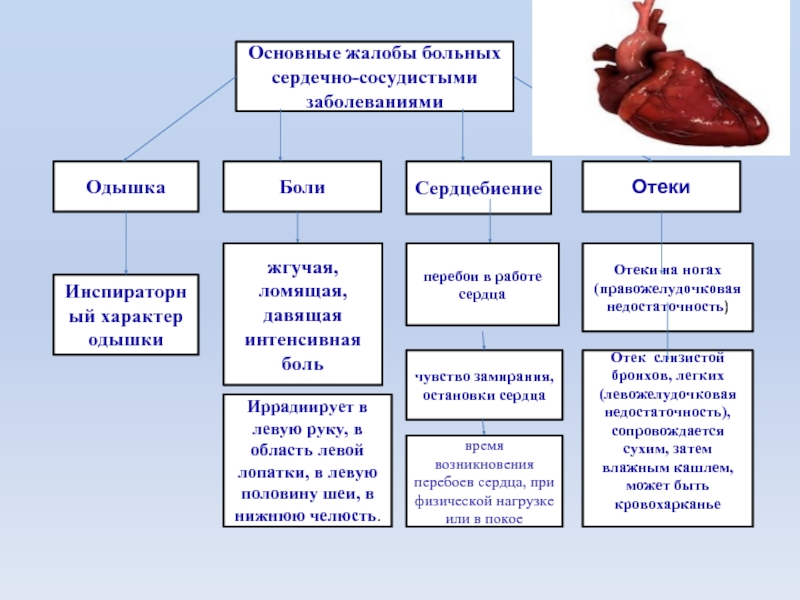
Основные жалобы больных сердечно-сосудистыми заболеваниями
Одышка
Боли
Сердцебиение
Отеки
Отеки на ногах
(правожелудочковая недостаточность)
Отек слизистой
(левожелудочковая недостаточность), сопровождается сухим, затем влажным кашлем, может быть кровохарканье
перебои в работе сердца
чувство замирания, остановки сердца
время возникновения перебоев сердца, при физической нагрузке или в покое
жгучая, ломящая, давящая интенсивная боль
Инспираторный характер одышки
Иррадиирует в левую руку, в область левой лопатки, в левую половину шеи, в нижнюю челюсть.
Слайд 12Расспрос больного
ЖАЛОБЫ
При расспросе больного, выяснении его жалоб, прежде всего, выясняют наличие
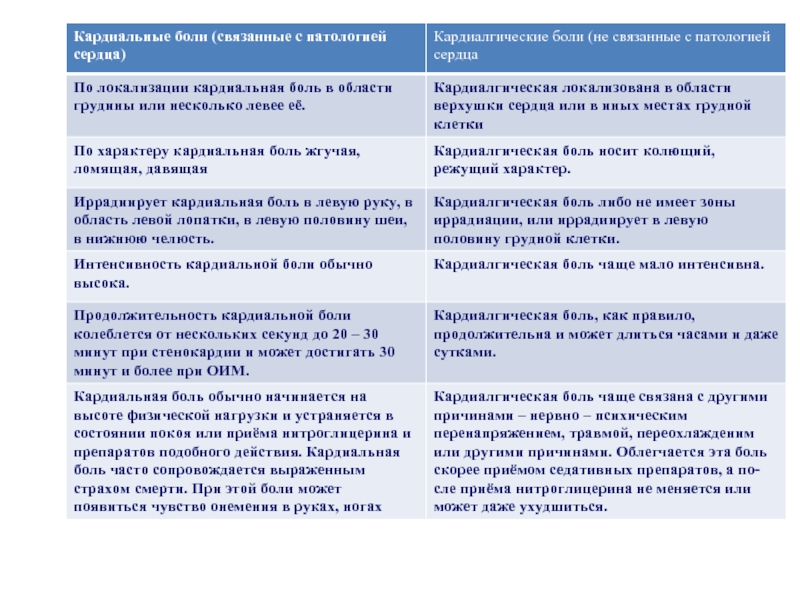
1. Локализацию боли,
2. Иррадиацию, или распространение, боли,
3. Продолжительность боли,
4. Интенсивность боли,
5. Характер боли (тупые, разрывающие, жгучие, давящие, колющие, сжимаю-щие, распирающие, сверлящие, схваткообразные боли)
Слайд 13Расспрос больного
ЖАЛОБЫ
6. Причины возникновения боли,
7. Факторы усиливающие боль,
8. Факторы
9. Сопутствующие болям симптомы (тошнота, головокружение и др.),
10. Закономерности появления боли (если имеются).
Слайд 15Расспрос больного
История настоящего заболевания
Когда и при каких обстоятельствах впервые проявилось заболевание?
Какие симптомы были первыми и в каком порядке они возникали?
Характер течения заболевания, периоды улучшения и ухудшения состояния больного?
Какие обследования, где, кем проводились до момента осмотра больного, результаты проведенных ранее исследований (либо со слов больного, либо, по представленным больным медицинским документам)?
Методы лечения, использованные ранее, и результат лечения.
Слайд 16Расспрос больного
История жизни больного
Выяснение причин, приведших к развитию конкретного заболевания
Выяснение ранее предшествующих заболеваний, например ангины, скарлатины, кори.
Выяснения условий жизни и работы больного, величину физической нагрузки, степень нервно - психического напряжения, наличие профессиональных вредностей и вредных привычек.
Выяснение наследственности в плане предрасположенности к патологии сердечно – сосудистой системы
Слайд 17Общий осмотр больного
Положение больного: на спине или на правом боку с
Окраска кожных покровов и слизистых оболочек – цианоз от едва заметной синеватой окраски до выраженного чёрно – синего цвета в области – губ, щёк, кончика носа, ушных раковин, кончиков пальцев рук и ног, разгибательные поверхности локтевых и коленных суставов. Такой цианоз участков тела, наиболее далеко расположенных от сердца, называется акроцианозом. В тех случаях, когда кислородное голодание возникает в связи с недостаточной артериализаций в малом круге кровообращения, цианоз приобретает распространённый характер и называется центральный цианоз. При сочетании акроцианоза с румянцем на щеках и спинке носа – митральная бабочка – facies mi-tralis или лицо больного с митральным пороком сердца.
Слайд 18Общий осмотр больного
Бледность кожных покровов нередко наблюдается у больных с пороками
Желтушная окраска кожи и слизистых оболочек зависит от застойных явлений в печени, при развитии кардиального цирроза печени у больных с правожелудочковой сердечной недостаточности, а иногда и при септическом эндокардите. При эндокардите на коже больного можно обнаружить точечные геморрагические высыпания на коже и конъюнктивах глаз (симптом Лукина). У больных с затяжным септическим эндокардитом встречается окраска кожи, напоминающая цвет кофе с молоком.
Слайд 19Общий осмотр больного
Пульсация сонных артерий – "пляска каротид", при недостаточности аортального
Слайд 20Общий осмотр больного
Осмотр живота- обращают внимание на его размер и форму,
Осмотр конечностей, кроме отёков можно увидеть трофические изменения кожи в области голеней с участками усиленной пигментации и трофическими язвами. При осмотре концевых фаланг пальцев встречается их деформация по типу барабанных палочек, возникающая у больных подострым септическим эндокардитом и при некоторых врождённых пороках сердца.
Слайд 21Осмотр области сердца может выявить выбухание грудной клетки в области сердца,
Асимметричные выбухания и пульсация в области рукоятки грудины или несколько справа от неё, связанные с развитием недостаточности аортального клапана или с аневризмой аорты в её начальном отделе.
Видимая на глаз пульсация во 2 и 3 межререберьях слева от грудины вызывается расширенным лёгочным стволом у больных с митральным стенозом, при гипертензии в малом круге кровообращения, открытом боталловом протоке, при первичной лёгочной гипертонии.
Пульсация, выявляющаяся ниже, в 3 - 4 межреберьях слева от грудины, может быть вызвана аневризмой передней стенки левого желудочка у больного перенесшего инфаркт миокарда. При осмотре сердечной области можно выявить как у многих здоровых людей, так и у больных ритмичную пульсацию в области верхушки сердца, называемую верхушечным толчком.
Слайд 22Осмотр сосудов -резко выступающие и извитые артерии, особенно височные, могут быть
У больных с недостаточностью аортального клапана может выявляться пульсация не только сонных артерий, но пульсация других артерий – подключичной, подмышечной, плечевой, локтевой, лучевой.
Осмотр вен может выявить их расширение и переполнение. При затруднении оттока крови из верхней полой вены расширяются вены головы, шеи, рук, передней поверх-ности грудной клетки. При затруднении оттока через нижнюю полую вену – вены ног, боковых поверхностей брюшной стенки. При затруднении оттока через воротную вену расширяются коллатерали, связывающие её с полыми венами. Они располагаются вокруг пупка, образуя caput Medusae.
Слайд 23Аускультация
Выслушивание (аускультация) звуковых явлений, образующихся при работе серд-ца, производится с помощью
Слайд 24При выслушивании сердца различают тоны и шумы.
В норме, физиологически, над сердцем
Слайд 25
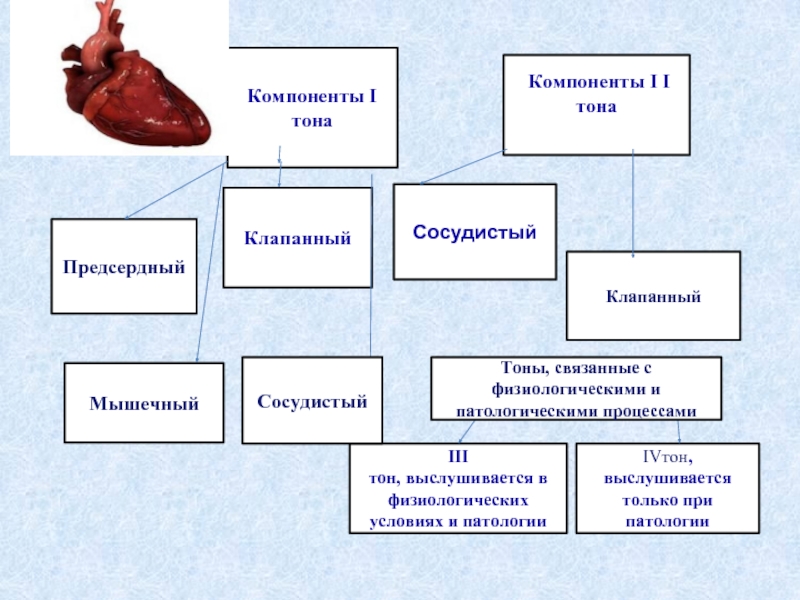
Предсердный
Компоненты I
тона
Компоненты I I
тона
Сосудистый
Клапанный
IVтон, выслушивается только при патологии
III
тон, выслушивается
Клапанный
Мышечный
Сосудистый
Тоны, связанные с физиологическими и патологическими процессами
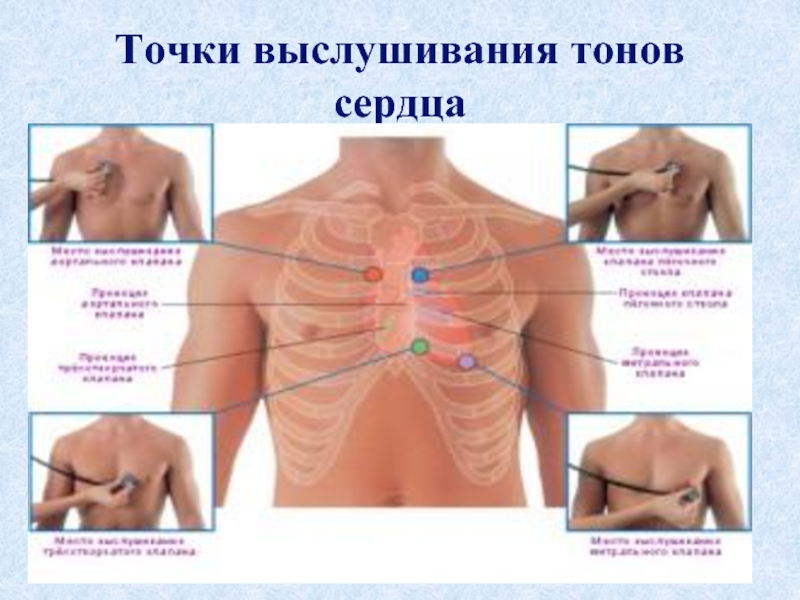
Слайд 26Места выслушивания тонов сердца.
Первый тон сердца лучше всего выслушивается на
Второй тон сердца лучше всего выслушивается на основании сердца. Так как второй тон преимущественно клапанный, он имеет 2 пункта наилучшего выслушивания - в точке аускультации клапанов лёгочной артерии и в точке выслушивания клапанов аорты.
Существует 2 правила (порядка) аускультации сердца – правило "восьмёрки" и правило "круга".
Слайд 27Аускультация сердца – правило "восьмёрки«. Выслушивают клапаны сердца по правилу "восьмёрки"
1 точка – верхушка сердца (точка выслушивания митрального клапана и левого ат-риовентрикулярного отверстия),
2 точка – 2 межреберье у правого края грудины (точка выслушивания аортального клапана и устья аорты),
3 точка – 2 межреберье у левого края грудины (точка выслушивания клапана лё-гочной артерии и её устья),
4 точка – основание мечевидного отростка (точка выслушивания трёхстворчатого клапана и правого атриовентрикулярного отверстия).
5 точка Боткина – Эрба –3 межреберье у левого края грудины (дополнительная точка выслушивания аортального клапана, соответствующая его проекции).
Слайд 28При аускультации по правилу "круга" вначале выслушивают "внутренние" клапаны сердца (митральный
1 точка – верхушка сердца,
2 точка – основание мечевидного отростка,
3 точка – 2 межреберье у правого края грудины,
4 точка – 2 межреберье у левого края грудины,
5 точка Боткина – Эрба – 3 межреберье у левого края грудины.
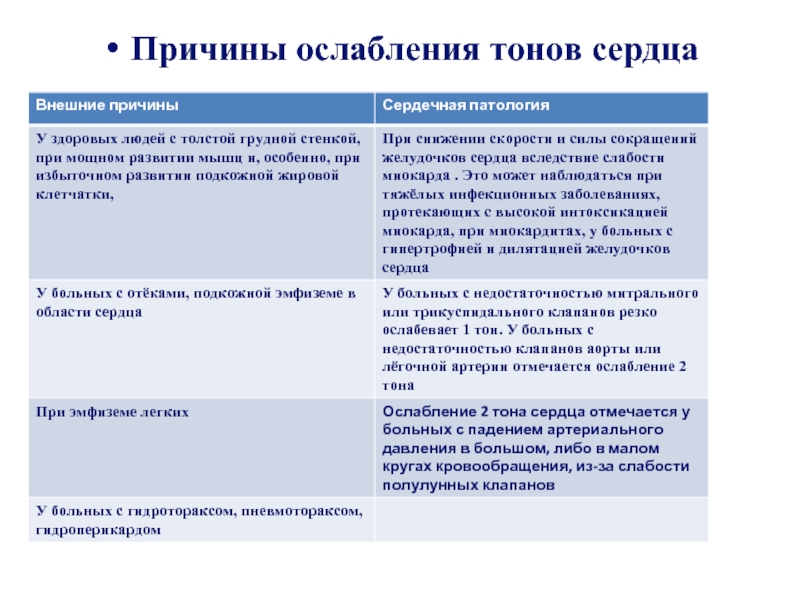
Слайд 30Изменение силы тонов сердца.
Изменение сердечных тонов может зависеть от следующих
1. Изменения сократительной функции желудочков,
2. Изменения физических свойств клапанов,
3. Изменения уровня давления крови в аорте и лёгочной артерии,
4. От неодновременности возникновения от
дельных компонентов,
5. От внешних факторов – изменения свойств проводящей звук среды – лёгких и грудной стенки, состояния соседних с сердцем органов.
Слайд 32Усиление всех тонов сердца наблюдается при:
1) тонкой грудной стенке,
2)
3) при анемиях, когда вследствие снижения вязкости крови тоны сердца становятся хлопающими, резкими,
4) в тех случаях, когда возрастает скорость и сила со-кращения миокарда, например, при физической нагрузке, у больных тиреотоксикозом, нервно - психическом возбуждении.
5 ) при недостаточном заполнении желудочков кровью, например при сужении (стенозе) митрального отверстия, отверстия трикуспидального клапана, при внеочередном сокращении сердца (при экстрасистоле).
Слайд 34Тон открытия митрального клапана
У больных с митральным стенозом при правильном
Слайд 35Ритм галопа
Раздвоение первого тона иногда оказывается очень резким. Отщепленная от
Слайд 36Маятникообразный ритм – это двучленный ритм с одинаковыми паузами между 1
Эмбриокардией называется маятникообразный ритм, выслушиваемый при тахикардии. В норме такой ритм выслушивается у плода. При появлении у взрослого человека эмбриокардии свидетельствует о тяжёлом поражении миокарда, прежде всего, воспалительным процессом.