- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Гемобластозы. Острые лейкозы презентация
Содержание
- 3. Соня Хени, олимпийская чемпионка по фигурному катанию
- 4. Алан Шепард, космонавт
- 5. Александр Гомельский, патриарх отечественного баскетбола
- 6. Федор Шаляпин, оперный певец
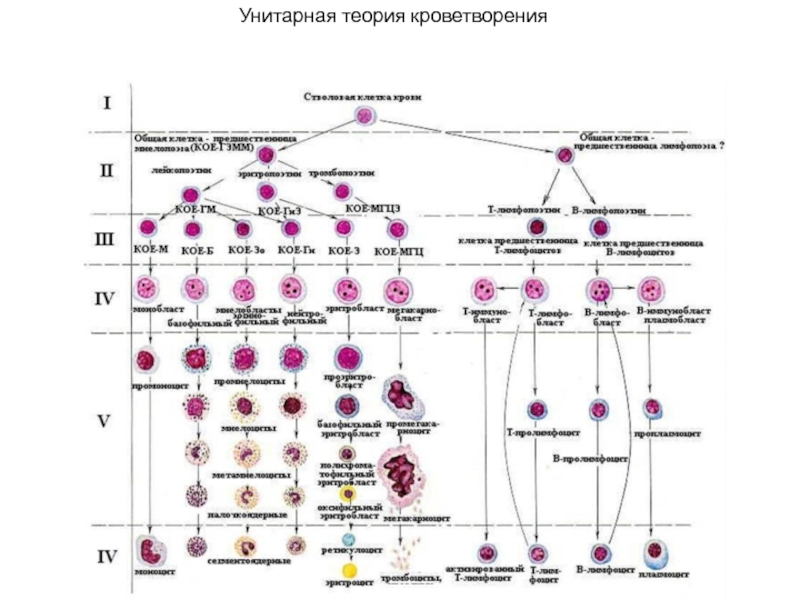
- 7. Унитарная теория кроветворения
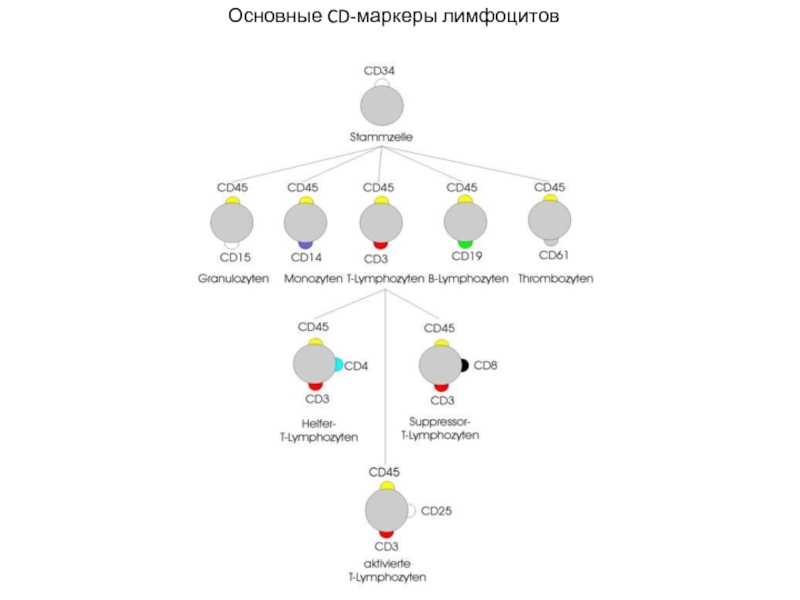
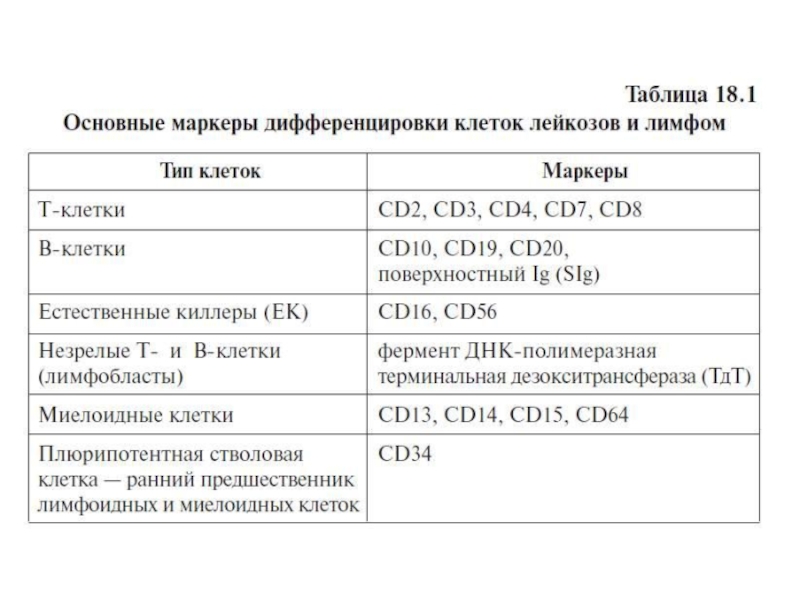
- 8. Основные CD-маркеры лимфоцитов
- 9. Лейкоз – опухоль кроветворной системы, первично поражающая клетки костного мозга.
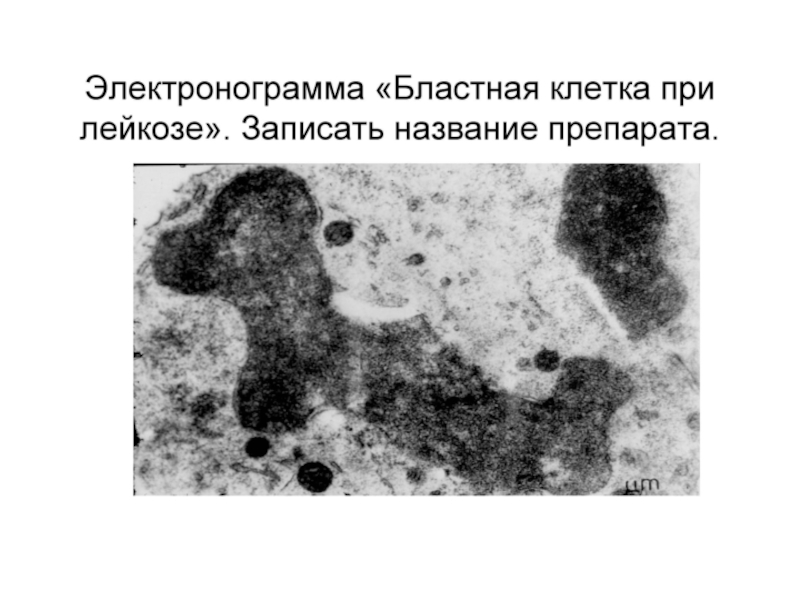
- 10. Острые лейкозы – всегда БЛАСТНЫЕ
- 11. Классификации FAB-классификация острых нелимфобластных лейкозов М0 —
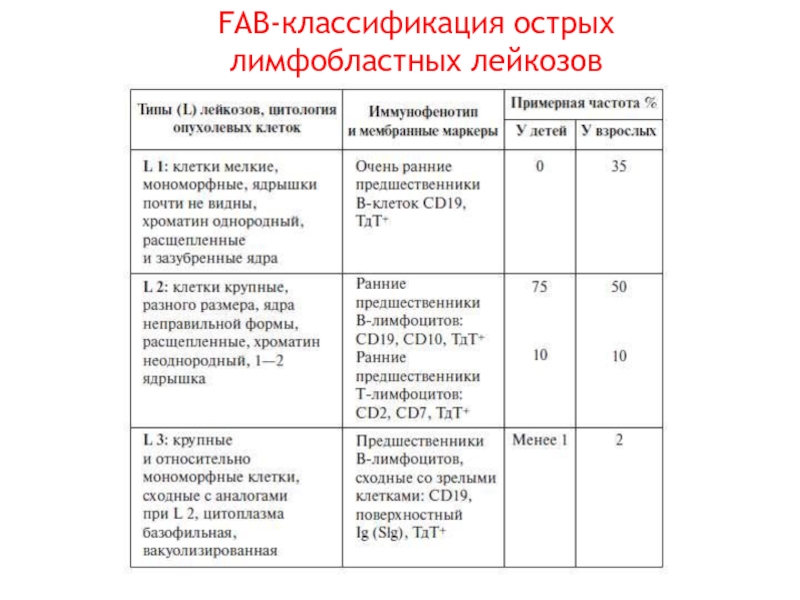
- 12. FAB-классификация острых лимфобластных лейкозов
- 13. Для острого миелолейкоза характерен лейкемический провал -
- 14. Иммунологическая классификация лимфолейкозов Пре-пре-острый лимфобластный лейкоз Пре-В-острый лимфобластный лейкоз В-острый лимфобластный лейкоз Т-острый лимфобластный лейкоз
- 15. Классификация лейкозов по наличию бластных клеток в
- 16. В части случаев при острых лимфолейкозах выявляется филадельфийская хромосома
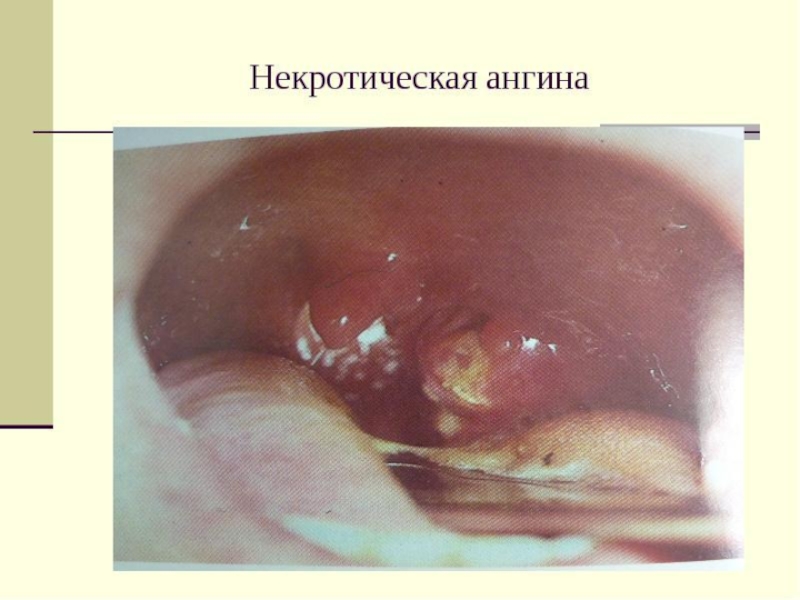
- 17. Основные клинические синдромы при острых лейкозах
- 18. Основные причины смерти при острых лейкозах
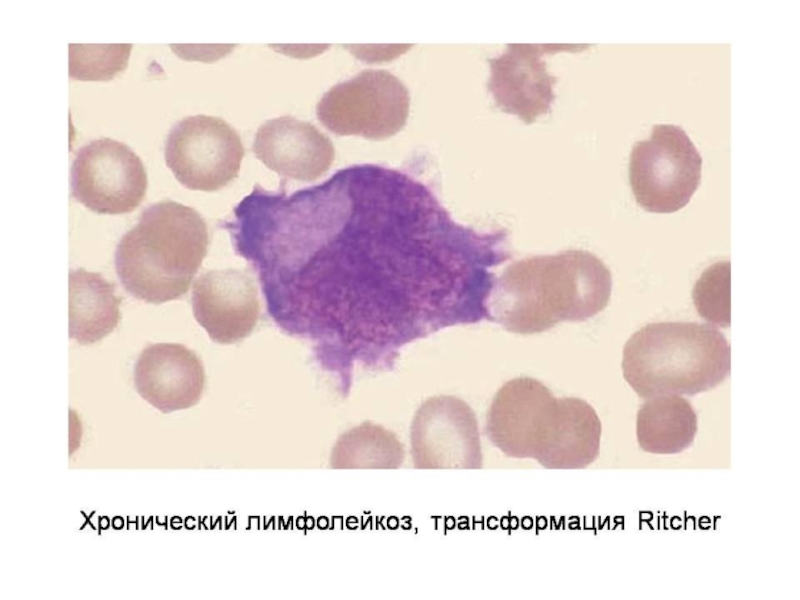
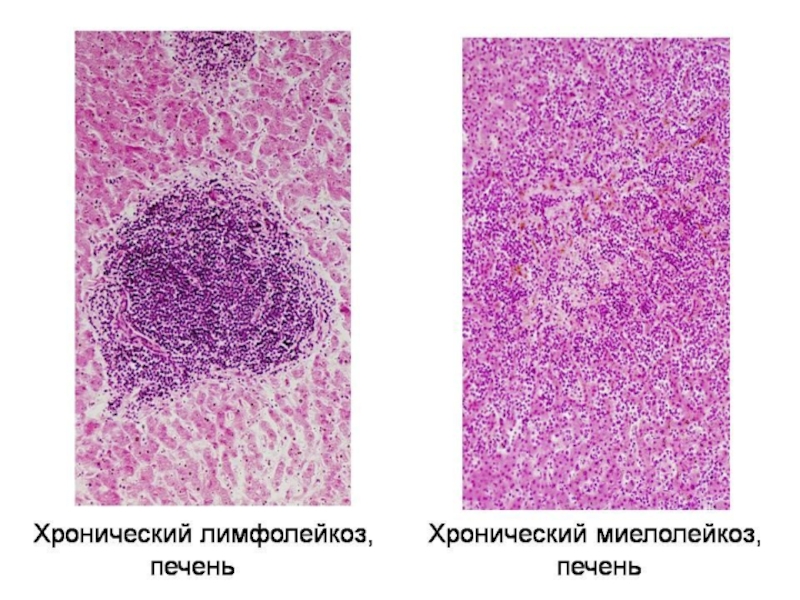
- 23. Хронические лейкозы – всегда ЦИТАРНЫЕ
- 24. Классификация хронических лейкозов (ВОЗ, 1996): Миелоидные формы.
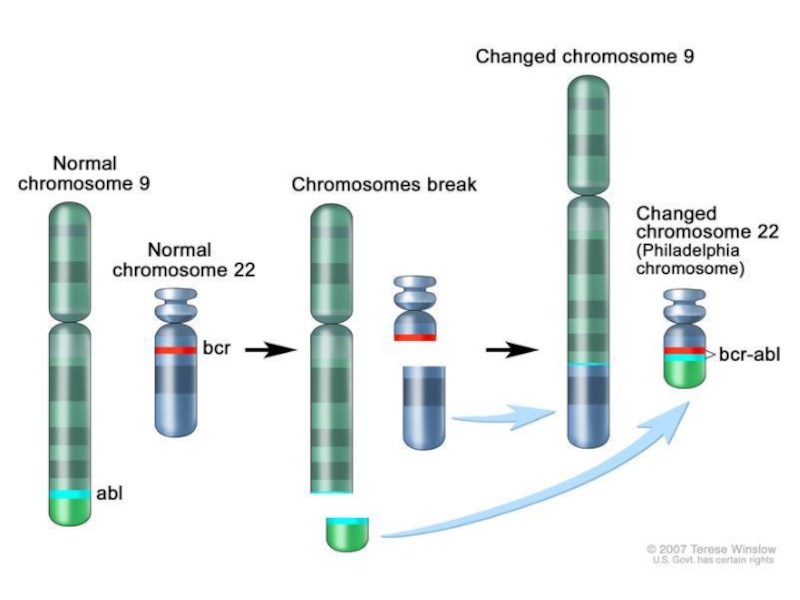
- 25. Для хронического миелолейкоза характерно наличие транслокации t(9;22) bcr-abl – филадельфийская хромосома.
- 27. Для хронического миелолейкоза характерно проградиентное течение с
- 28. Классификация хронических лимфолейкозов (А.И.Воробьев, 1999): По клеточному
- 30. Основные причины смерти при хронических лейкозах
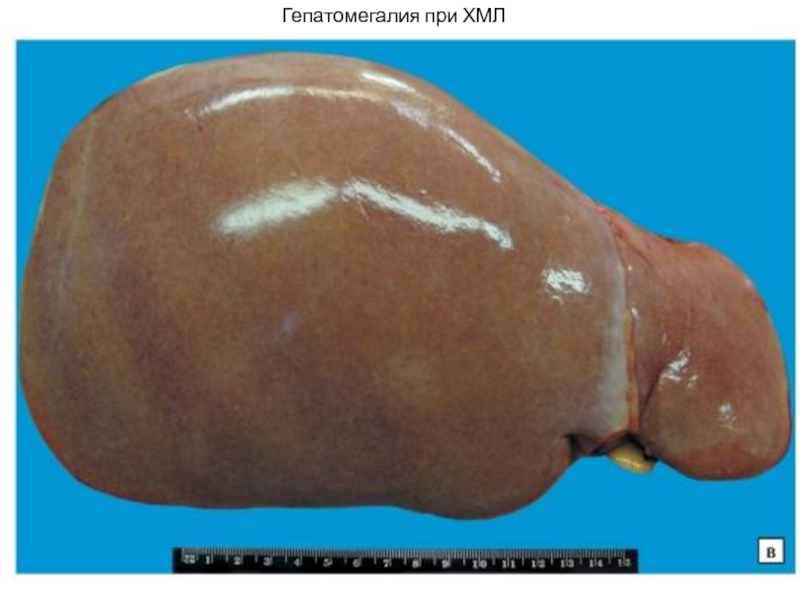
- 31. Гепатомегалия при ХМЛ
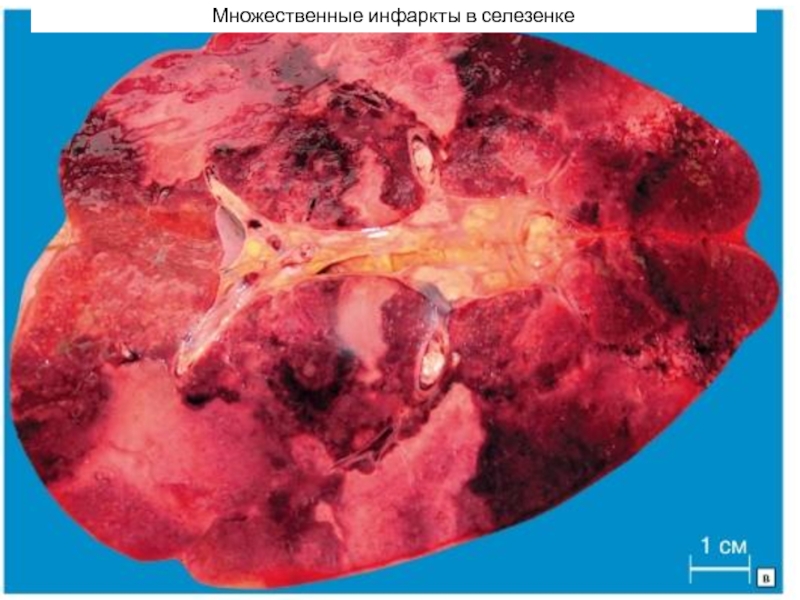
- 32. Множественные инфаркты в селезенке
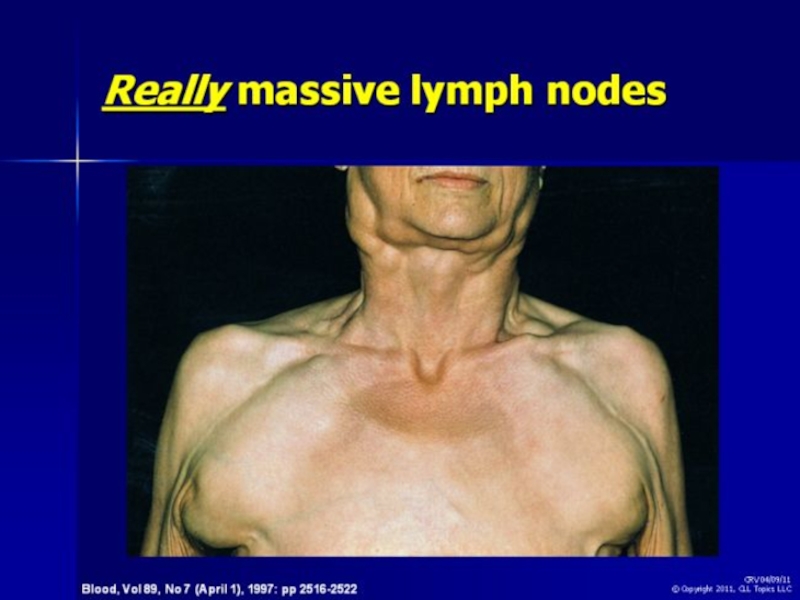
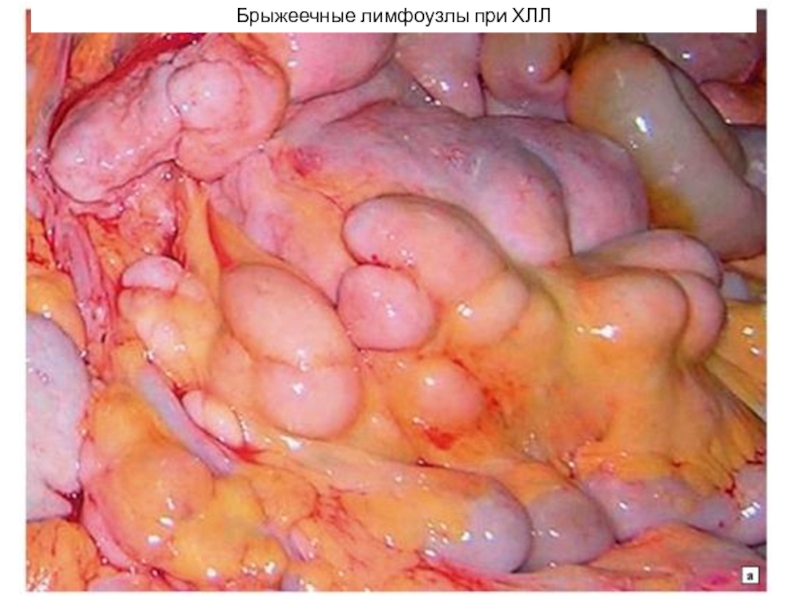
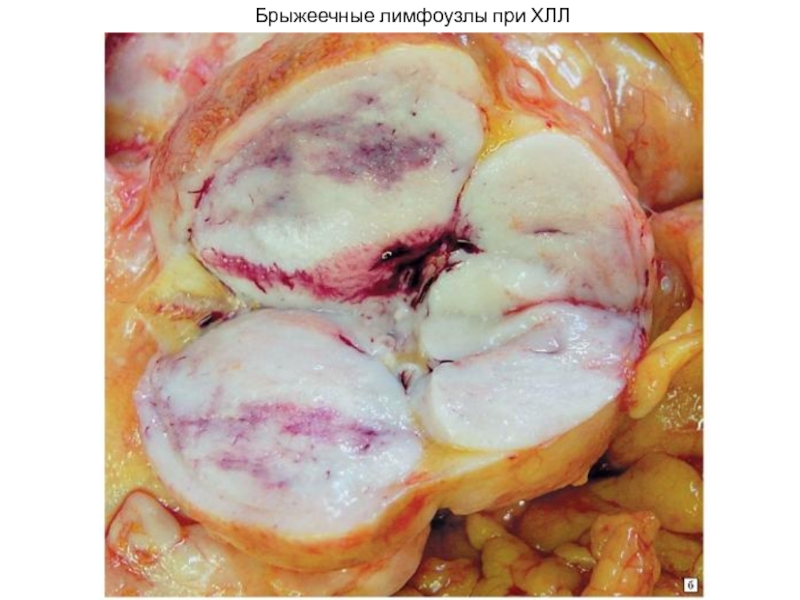
- 35. Брыжеечные лимфоузлы при ХЛЛ
- 36. Брыжеечные лимфоузлы при ХЛЛ
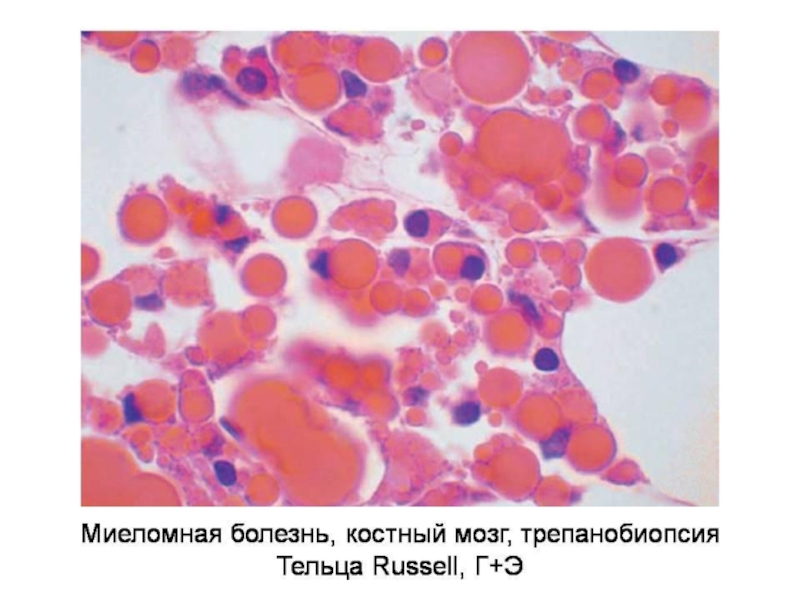
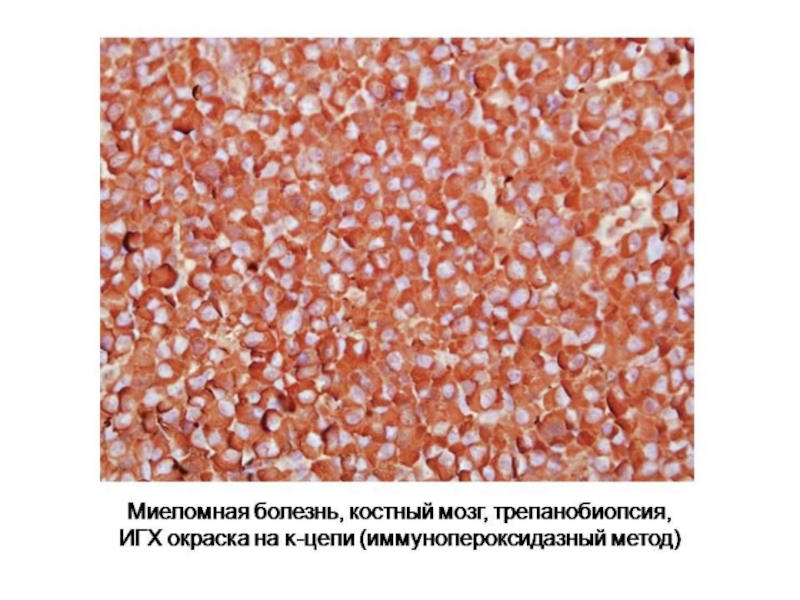
- 40. Множественная миелома Парапротеинемический лейкоз
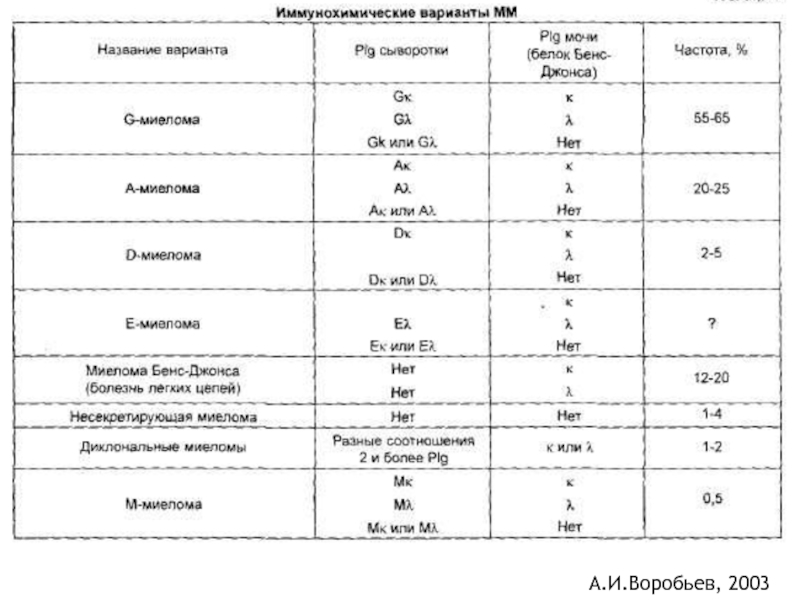
- 41. Клинико-морфологические формы миеломной болезни (Воробьев, 2003)
- 42. Типы множественной миеломы в зависимости от зрелости
- 43. А.И.Воробьев, 2003
- 45. Поражение органов при множественной миеломе Кровь:
- 46. Поражение органов при множественной миеломе Висцеральные поражения
- 47. Висцеральные поражения АL-амилоидоз (основной компонент –
- 48. Клиническая диагностика 1. Плазмоклеточная инфильтрация костного мозга
- 49. Основные причины смерти Хроническая почечная недостаточность
- 57. «Порфировая» селезенка
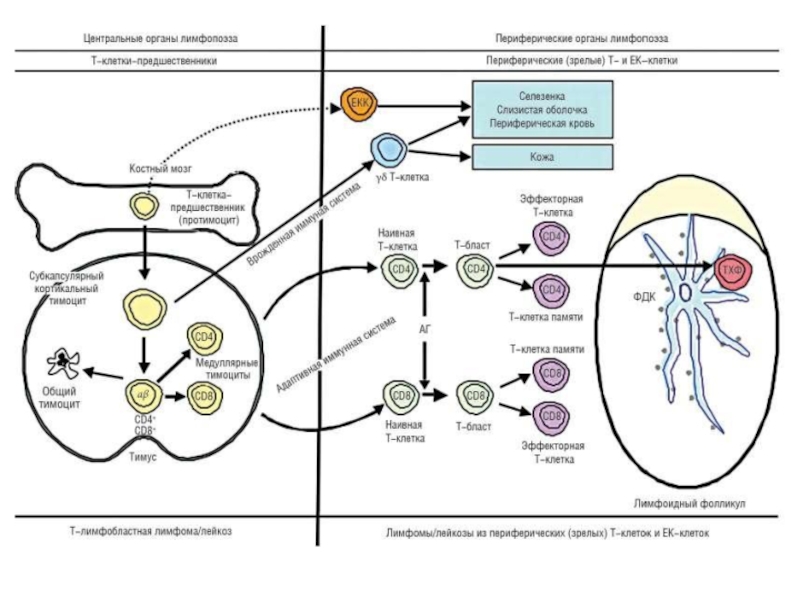
- 58. Лимфомы Опухоли лимфоидной ткани, характеризующиеся первичным поражением периферических органов иммунной системы (лимфатические узлы)
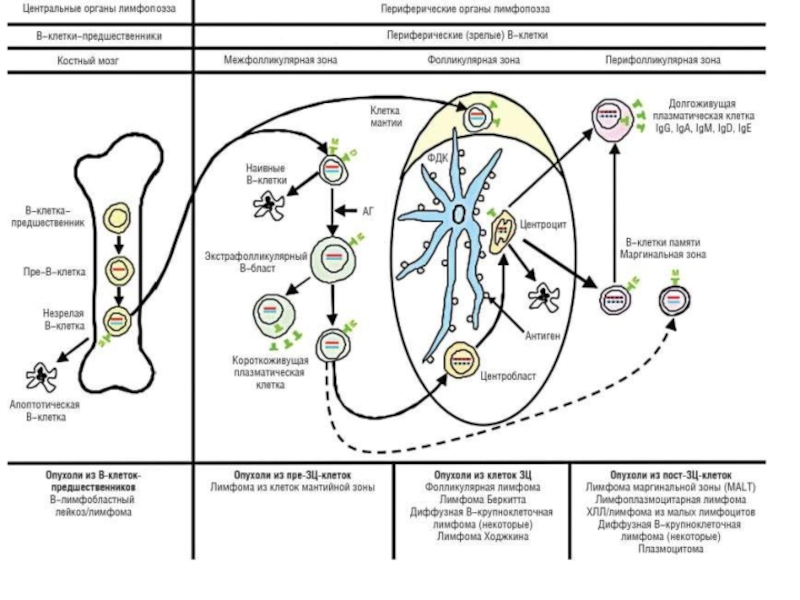
- 62. Международная классификация новообразований лимфоидной ткани (R.E.A.L.) I.
- 63. Международная классификация новообразований лимфоидной ткани (R.E.A.L.) II.
- 64. Международная классификация новообразований лимфоидной ткани (R.E.A.L.) III.
- 65. Лимфома Ходжкина. Клинические стадии Поражение 1
- 67. Лимфома Ходжкина. Клетки Рида-Штернберга Характеристики:
- 68. Лимфома Ходжкина. Лимфоидное преобладание Характеристики:
- 69. Лимфома Ходжкина. Нодулярный склероз Характеристики:
- 70. Лимфома Ходжкина. Смешанно-клеточный вариант Характеристики:
- 71. Лимфома Ходжкина. Лимфоидное истощение Характеристики:
Слайд 11Классификации
FAB-классификация острых нелимфобластных лейкозов
М0 — острый миелобластный лейкоз с минимальной миелоидной
М2 — острый миелобластный лейкоз с созреванием. М3 — острый промиелоцитарный лейкоз М4 — острый миеломонобластный лейкоз М5 — острый монобластный лейкоз
М6 — острый эритромиелоз
М7 — острый мегакариобластный лейкоз
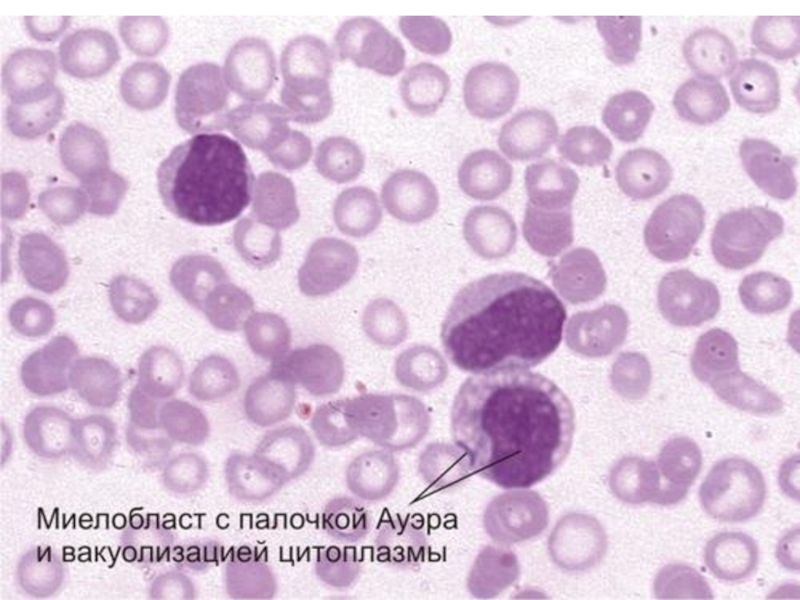
Слайд 13Для острого миелолейкоза характерен лейкемический провал - отсутствие промежуточных стадий при
Слайд 14Иммунологическая классификация лимфолейкозов
Пре-пре-острый лимфобластный лейкоз
Пре-В-острый лимфобластный лейкоз
В-острый лимфобластный лейкоз
Т-острый лимфобластный лейкоз
Слайд 15Классификация лейкозов по наличию бластных клеток в периферической крови и по
Лейкемические – свыше 50—80×109/л лейкоцитов, бластов в том числе;
Сублейкемические – 50—80×109/л лейкоцитов, бластов в том числе;
Лейкопенические – в периферической крови содержание лейкоцитов ниже нормы, но есть бластные клетки;
Алейкемические (в периферической крови содержание белых кровяных телец понижено, бластные клетки не выявлены).
Слайд 17Основные клинические синдромы при острых лейкозах
Синдром лейкемической пролиферации (гепатоспленомегалия, лейкозные
Анемический синдром
Геморрагический синдром
Интоксикационный синдром
Синдром иммунодефицита (вторичные инфекции)
Слайд 18Основные причины смерти при острых лейкозах
Присоединение вторичной инфекции
Геморрагический синдром
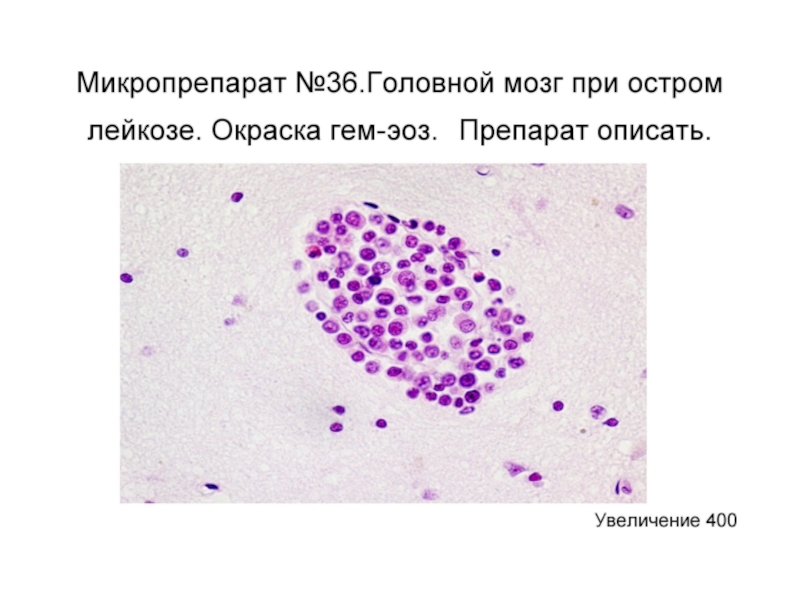
Лейкемическое поражение внутренних органов (лейкозный пневмонит, нейролейкоз)
Слайд 24Классификация хронических лейкозов (ВОЗ, 1996):
Миелоидные формы.
Хронический миелолейкоз.
Истинная полицитемия (эритремия).
Идиопатический миелофиброз.
Лимфоидные формы.
Хронический
Парапротеинемические гемобластозы (миеломная болезнь, макроглобулинемия Вальденстрема)
Слайд 25Для хронического миелолейкоза характерно наличие транслокации t(9;22) bcr-abl –
филадельфийская хромосома.
Слайд 27Для хронического миелолейкоза характерно проградиентное течение с 3 стадиями:
Хроническая
Акселерации
Слайд 28Классификация хронических лимфолейкозов (А.И.Воробьев, 1999):
По клеточному субстрату:
В-клеточный вариант
Т-клеточный вариант
По клиническому течению:
Доброкачественная
Прогрессирующая форма
Селезеночная форма
Абдоминальная форма
Опухолевая форма
Костномозговая форма
Слайд 30Основные причины смерти при хронических лейкозах
Присоединение вторичной инфекции
Геморрагический синдром
Лейкемическая инфильтрация внутренних органов
Гемолитический синдром
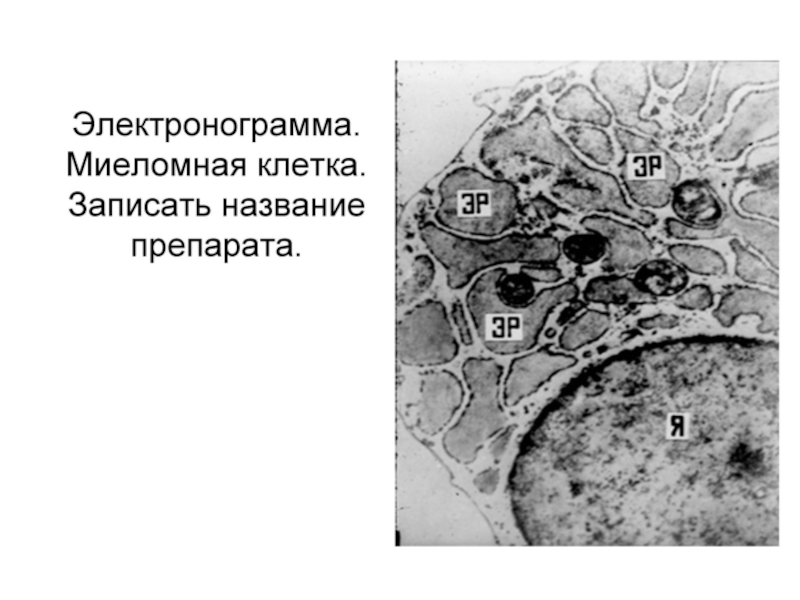
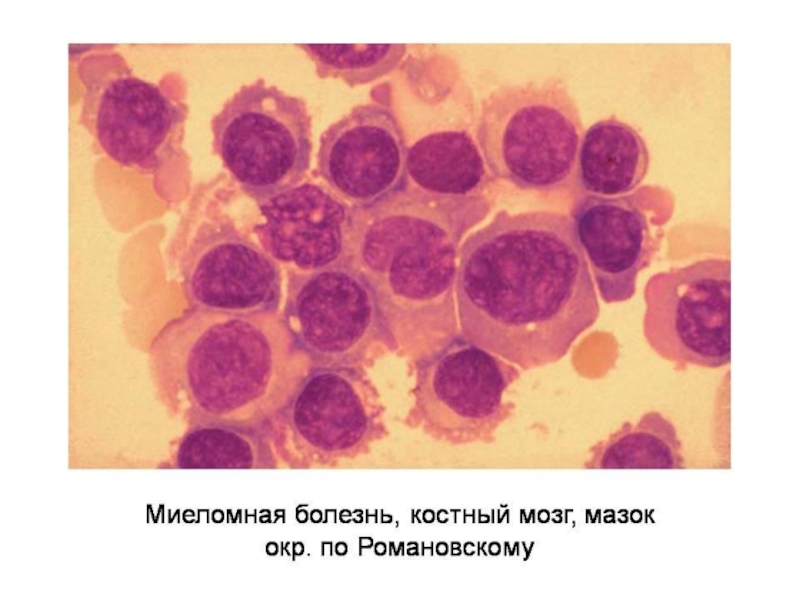
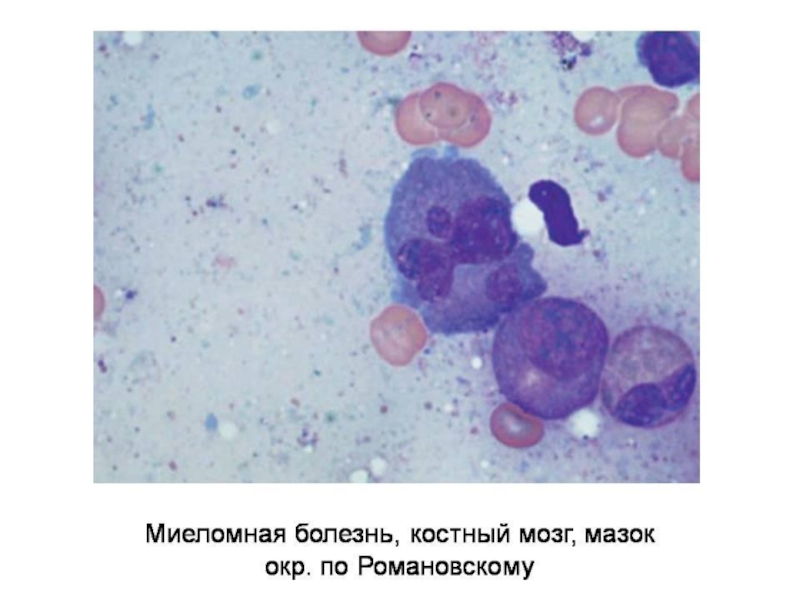
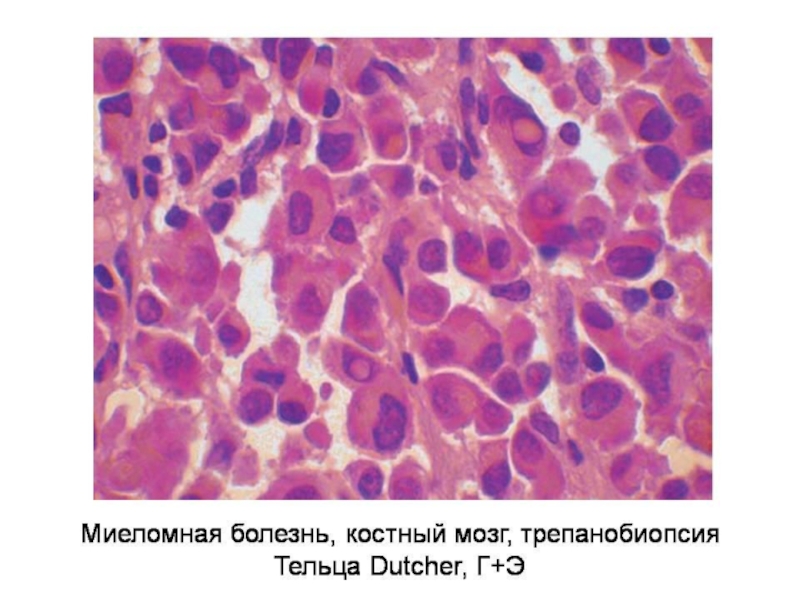
Слайд 40Множественная миелома
Парапротеинемический лейкоз
Опухоль из плазматических клеток
Характеризуется продукцией легких
Основная локализация – костный мозг трубчатых костей
Слайд 41Клинико-морфологические формы миеломной болезни (Воробьев, 2003)
• диффузно-очаговая - около 60%,
•
• множественно-очаговая - 15 % ,
• склерозирующая < 1%,
• преимущественно висцеральная < 0,5%.
Слайд 42Типы множественной миеломы в зависимости от зрелости клеток
Плазмоцитарная
Проплазмоцитарная
Слайд 45Поражение органов при множественной миеломе
Кровь: нормохромная анемия, нейтрофилез, редко панцитопения
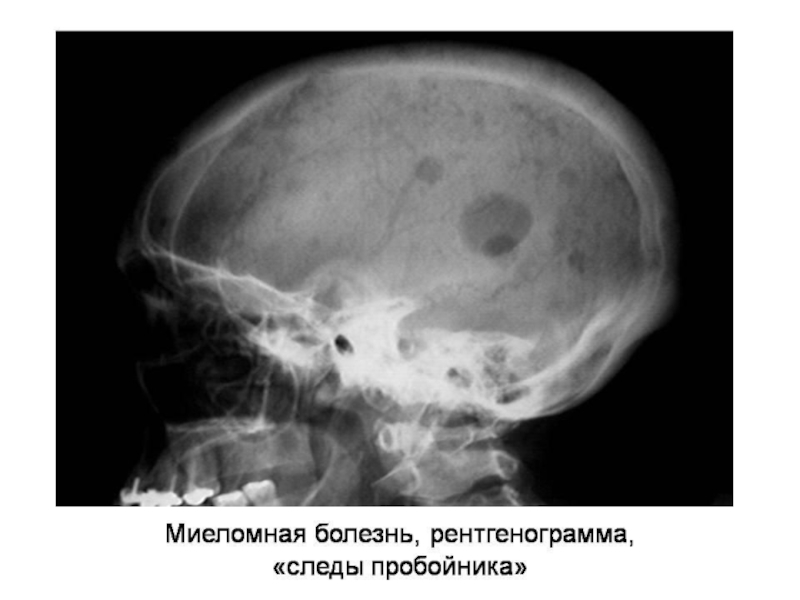
Скелет: очаговое разрушение костного вещества («следы пробойника», патологические переломы). Причина – выделение остеокластактивирующего фактора (ОAF), активация остеокластов, как следствие – гиперкальциемия.
Триада Калера – боль, опухоли, переломы костей – характерна для ММ. Патологические переломы могут осложниться двусторонним парезом нижних конечностей ввиду сдавления спинного мозга.
Слайд 46Поражение органов при множественной миеломе
Висцеральные поражения
Гепато- и спленомегалия
Поражение почек
Слайд 47Висцеральные поражения
АL-амилоидоз (основной компонент – моноклональные L-цепи Ig, расположение –
Периферическая нейропатия
Поражение органов при множественной миеломе
Слайд 48Клиническая диагностика
1. Плазмоклеточная инфильтрация костного мозга (плазмоцитов более 10 %).
2. Моноклональная
компонент и/или белок Бенс-Джонса в моче), доказанная методами иммунохимического анализа сывороточных и мочевых lg с использованием метода иммунофиксации.
Только сочетание этих двух признаков делает
диагноз заболевания неоспоримым.
Слайд 49Основные причины смерти
Хроническая почечная недостаточность (в результате отложения белка Бенс-Джонса)
Кровоизлияния в головной мозг (следствие повышенной вязкости)
Легочно-сердечная недостаточность
Слайд 58Лимфомы
Опухоли лимфоидной ткани, характеризующиеся первичным поражением периферических органов иммунной системы (лимфатические
Слайд 62Международная классификация новообразований лимфоидной ткани (R.E.A.L.)
I. В — клеточные опухоли
IА. Опухоли
1. В-лимфобластный лейкоз (лимфома из предшественников В-клеток)
IБ. Опухоли из периферических В-клеток
1. В-клеточный хронический лимфоцитарный лейкоз
(пролиферативный лейкоз), лимфома из мелких лимфоцитов
2. В-клеточный пролимфоцитарный лейкоз
3. Иммуноцитома (лимфоцитарная лимфома)
4. Лимфома из клеток мантийной зоны
5. Лимфома из центра фолликула, фолликулярная
6. Лимфома из В-клеток маргинальной зоны фолликула
7. Лимфома селезенки из клеток маргинальной зоны фолликулов
8. Лимфома из клеток маргинальной зоны лимфоидных фолликулов
слизистых оболочек (мукозоассоциированная, MALTома)
9. Волосато-клеточный лейкоз
10. Плазмоцитома (миелома)
11. Диффузная крупноклеточная В-клеточная лимфома
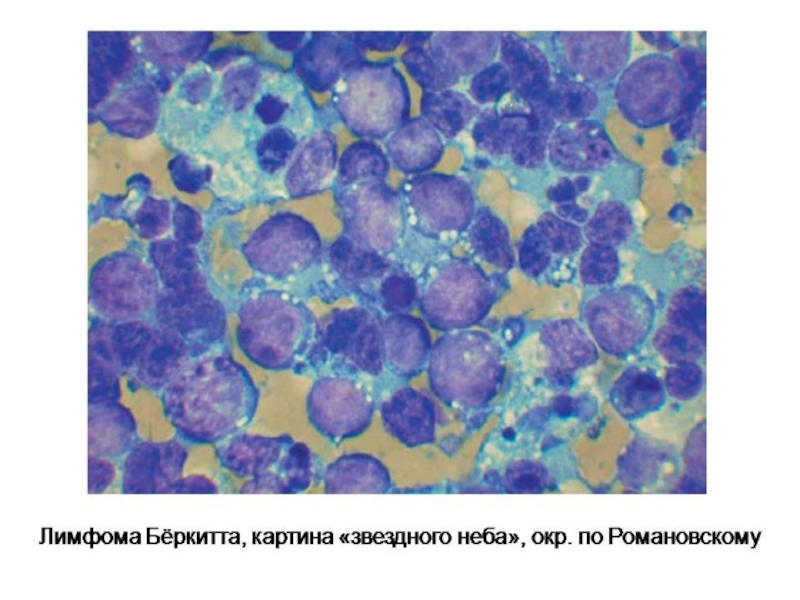
12. Лимфома Беркитта
Слайд 63Международная классификация новообразований лимфоидной ткани (R.E.A.L.)
II. Опухоли из Т-клеток и естественных
II.А. Опухоль из предшественников Т-клеток
1. Т-лимфобластный лейкоз (лимфома)
II.Б. Опухоли из периферических Т-клеток
1. Т-клеточный хронический лимфолейкоз (Т-пролимфоцитарный
лейкоз)
2. Лейкоз из больших зернистых (гранулярных) лимфоцитов (БГЛ)
3. ЕК-клеточный лейкоз
4. Т-клеточная лимфома [лейкоз взрослых (HTLV1+)]
5. Экстранодальная ЕК/Т-клеточная лимфома
6. Т-клеточная лимфома тонкого кишечника
7. Гепатоселезеночная гамма-сигма (γδ ) Т-клеточная лимфома
8. Подкожная панникулито-подобная Т-клеточная лимфома
9. Грибовидный (фунгоидный) микоз (синдром Сезари)
10. Анаплазированнная крупноклеточная лимфома, кожный тип
11. Периферические Т-клеточные лимфомы, неуточненные
12. Ангиоиммунобластная Т-клеточная лимфома
13. Анаплазированнная крупноклеточная лимфома, первично
распространенный тип
Слайд 64Международная классификация новообразований лимфоидной ткани (R.E.A.L.)
III. Болезнь Ходжкина
1. Лимфоидное преобладание (преобладание
2. Нодулярный склероз
3. Смешанно-клеточный вариант
4. Лимфоидное истощение (истощение лимфоидной ткани)
Слайд 65Лимфома Ходжкина.
Клинические стадии
Поражение 1 группы лимфоузлов
Поражение нескольких групп лимфоузлов по
Поражение нескольких групп лимфоузлов по обе стороны от диафрагмы
Вовлечение в процесс внеузловых органов (печени, костного мозга)
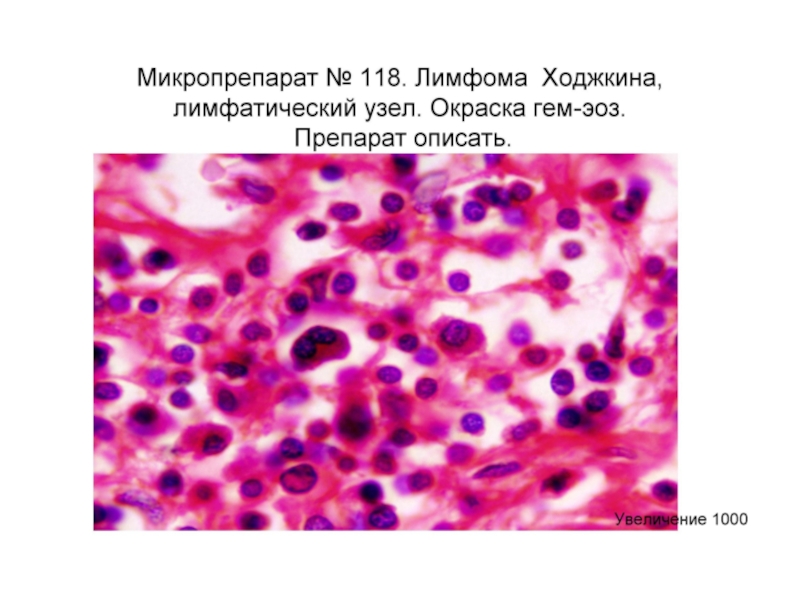
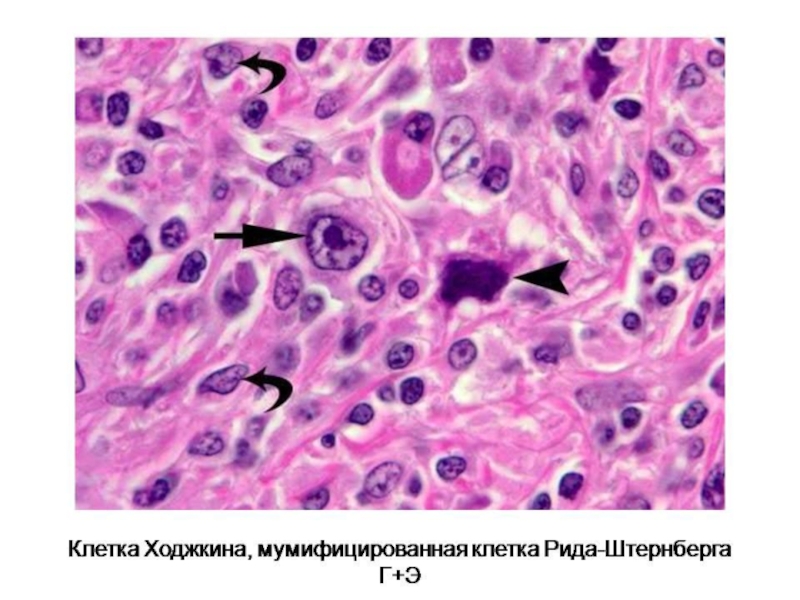
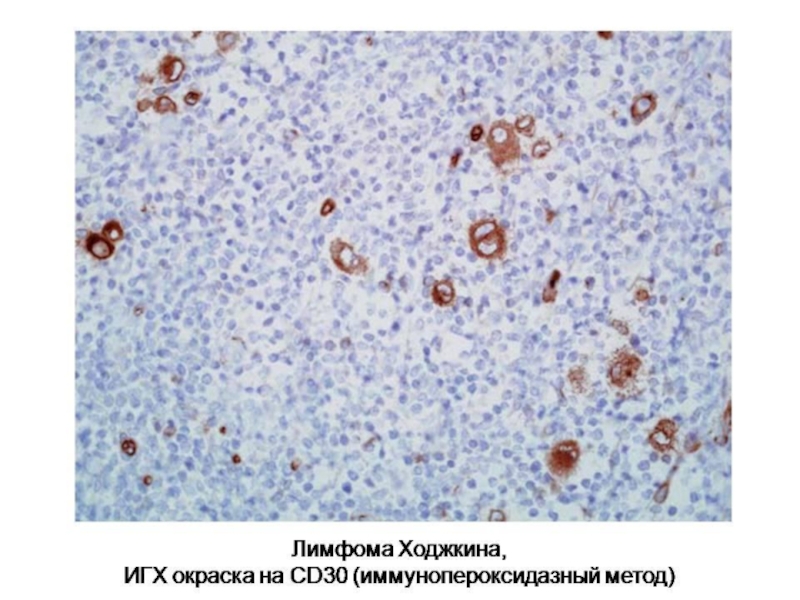
Слайд 67Лимфома Ходжкина.
Клетки Рида-Штернберга
Характеристики:
Бывают одноядерными, двуядерными и многоядерными
Ядра
В гигантских двуядерных клетках ядра противостоят друг другу («целующиеся ядра»)
Цитоплазма в виде широкого ободка
«Лакунарные клетки» – клетки Рида-Штернберга с оптически пустой цитоплазмой
Клетки Ходжкина – одноядерные клетки Рида-Штернберга
Слайд 68Лимфома Ходжкина.
Лимфоидное преобладание
Характеристики:
В лимфоузлах выраженная гиперплазия эритроцитов с
Немногочисленные клетки Рида-Штернберга либо лакунарные клетки
Слайд 69Лимфома Ходжкина.
Нодулярный склероз
Характеристики:
В лимфоузлах разрастание соединительной ткани в
Внутри этих узлов находятся лимфоциты, эозинофилы, нейтрофилы, гистиоциты, плазмоциты
Клетки Рида-Штернберга или лакунарные клетки – в большом количестве
Слайд 70Лимфома Ходжкина.
Смешанно-клеточный вариант
Характеристики:
В ткани лимфоузла очаги некроза и
Большие скопления эозинофилов, нейтрофилов, гистиоцитов, плазмоцитов на фоне значительного количества сохраненных лимфоцитов
Многочисленные клетки Рида-Штернберга
Слайд 71Лимфома Ходжкина.
Лимфоидное истощение
Характеристики:
Основная часть лимфоузла замещена соединительной тканью
Клетки Рида-Штернберга - единичные