Карагандинский Государственный
Медицинский Университет
- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Эмбриогенез, анатомо-физиологические особенности органов дыхания у детей. Функциональные особенности системы легких презентация
Содержание
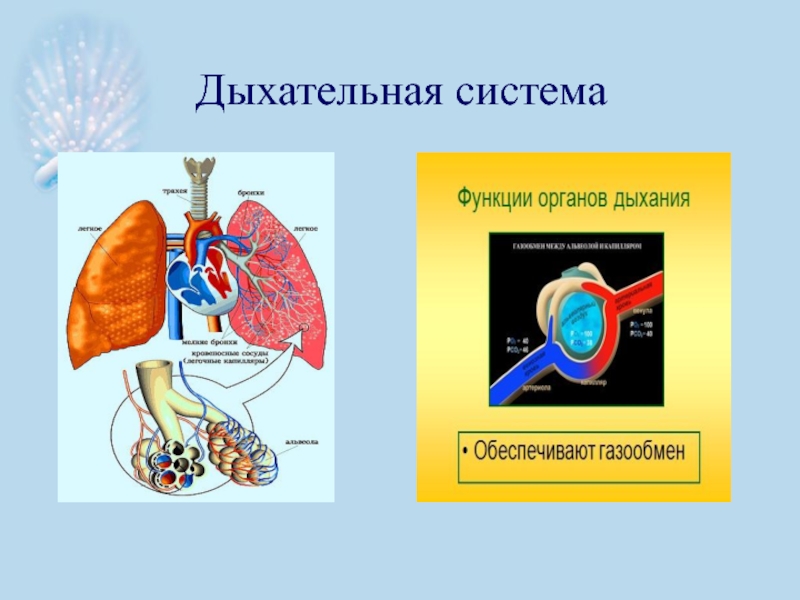
- 2. Дыхательная система
- 4. ЭМБРИОГЕНЕЗ В развитии легких различают 3 стадии:
- 5. На 1 стадии формируется система воздухоносных путей
- 7. В эмбриогенезе альвеолы - спавшиеся. После рождения,
- 8. Судебно-медицинская диагностика времени наступления смерти ребенка: если
- 9. В развитии легких можно выделить следующие
- 10. Система органов дыхания Система органов дыхания состоит
- 11. Узкий просвет Недостаточное развитие мышечной
- 12. Центральная регуляция 1) незрелость дыхательного центра; 2)
- 13. Выраженность дыхания поверхностный характер дыхания; высокая
- 14. Дыхание носом – важнейшая функция организма малыша
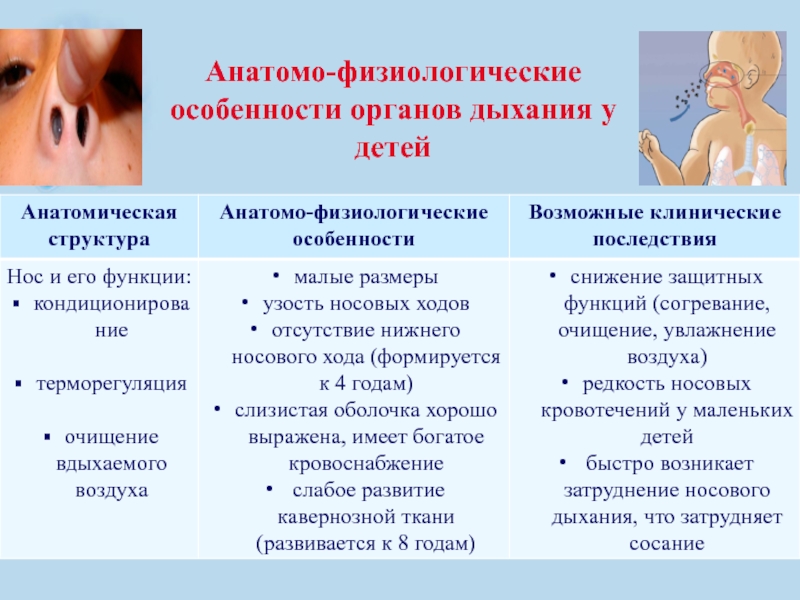
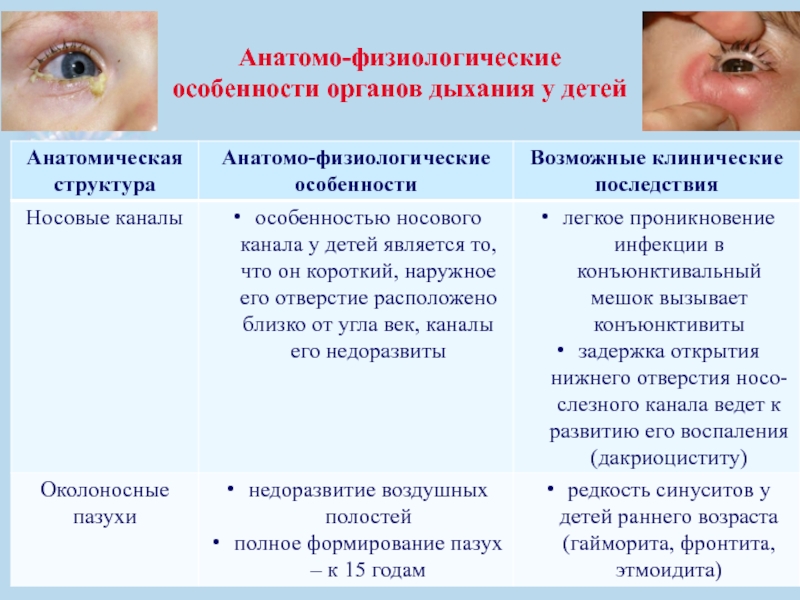
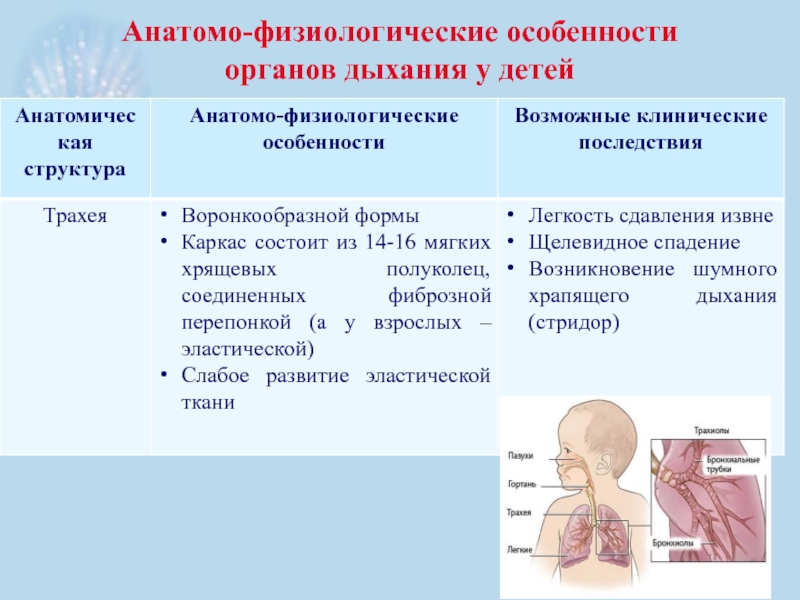
- 15. Анатомо-физиологические особенности органов дыхания у детей
- 16. Анатомо-физиологические особенности органов дыхания у детей
- 17. Анатомо-физиологические особенности органов дыхания у детей
- 18. Анатомо-физиологические особенности органов дыхания у детей
- 19. Анатомо-физиологические особенности органов дыхания у детей
- 20. Анатомо-физиологические особенности органов дыхания у детей
- 21. Анатомо-физиологические особенности органов дыхания у детей
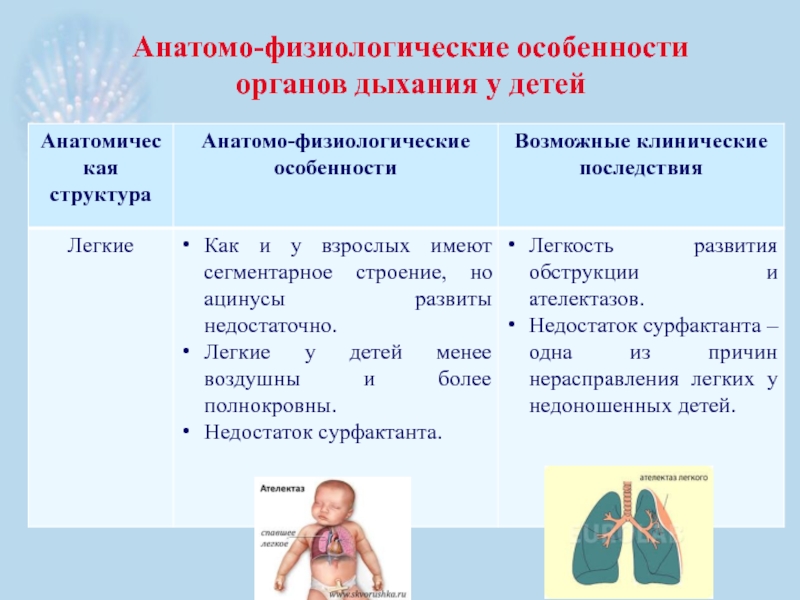
- 22. Особенностью легких у детей является незрелость альвеол,
- 23. У здорового доношенного новорождённого возможны неустойчивость ритма
- 24. Возрастные нормы частоты дыхательных движений
- 25. РИТМ ДЫХАНИЯ Ритм дыхания у здорового ребенка
- 26. Исследование дыхательной системы
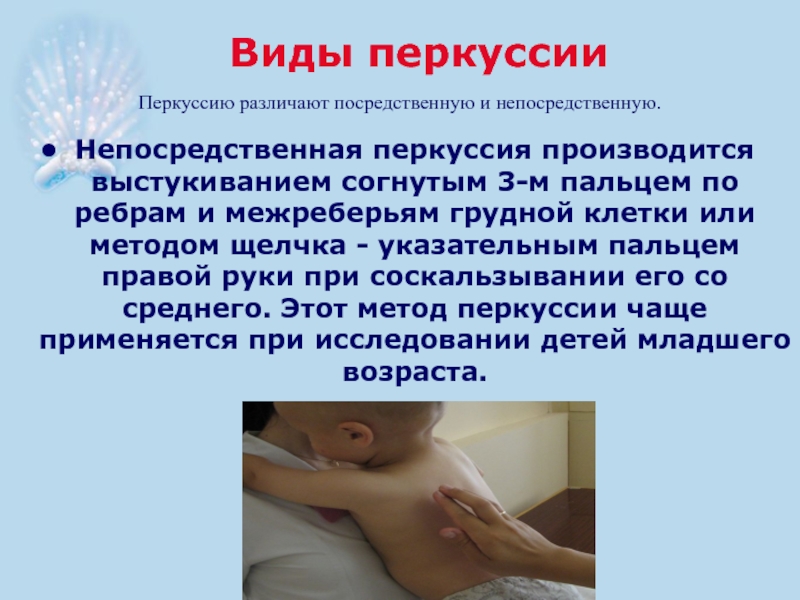
- 27. Виды перкуссии Перкуссию различают посредственную и непосредственную.
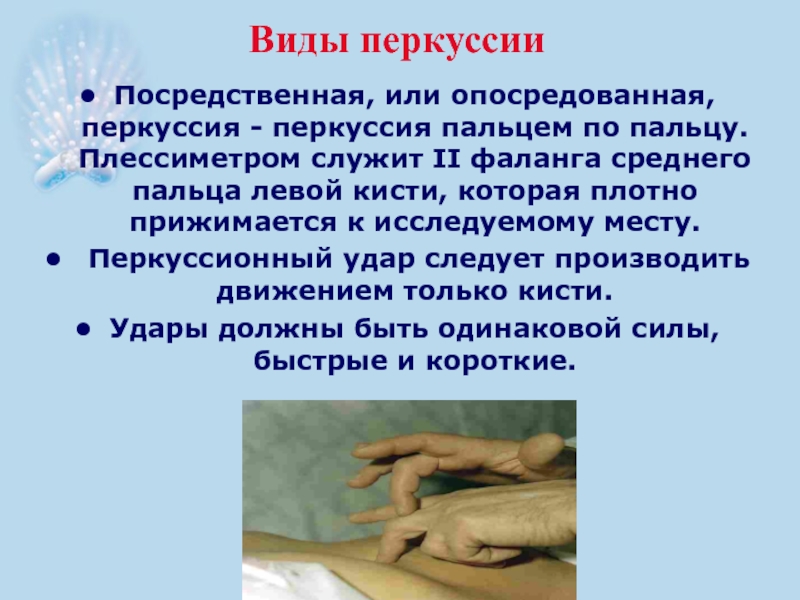
- 28. Виды перкуссии Посредственная, или опосредованная, перкуссия -
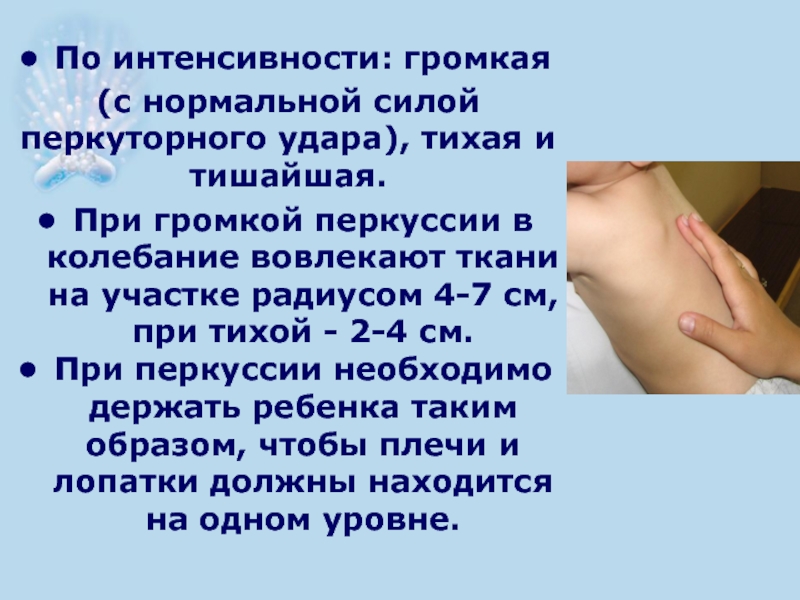
- 29. По интенсивности: громкая (с нормальной силой
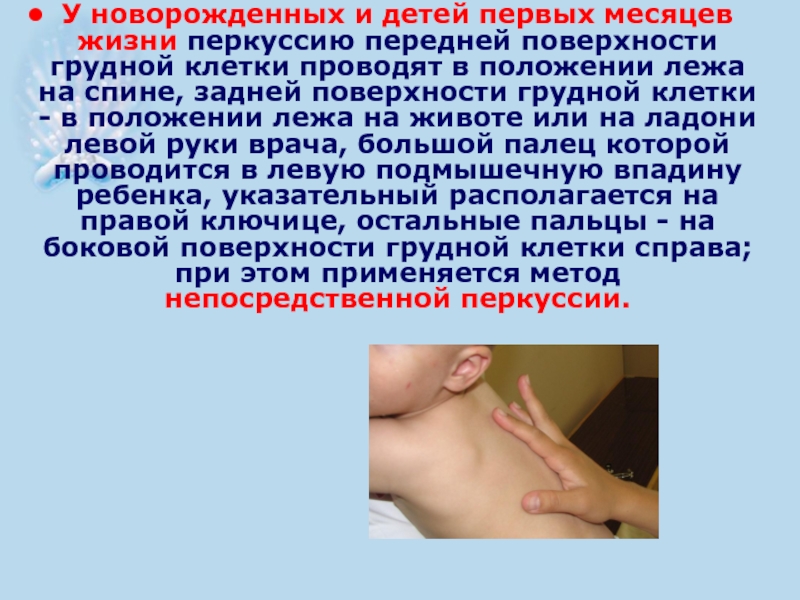
- 30. У новорожденных и детей первых месяцев жизни
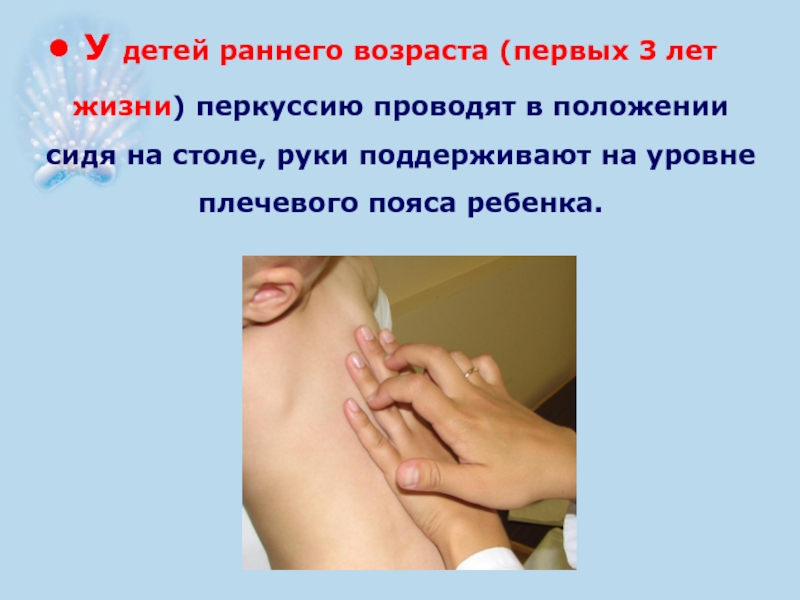
- 31. У детей раннего возраста (первых 3 лет
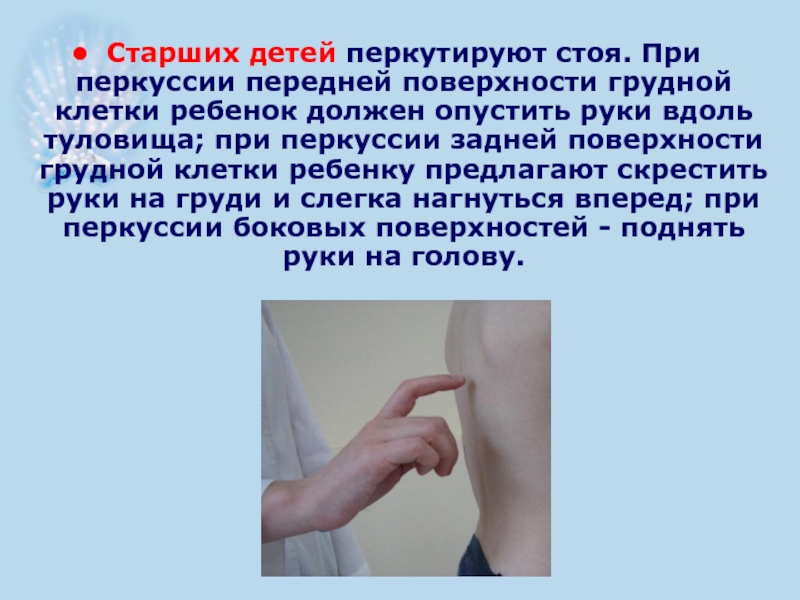
- 32. Старших детей перкутируют стоя. При перкуссии передней
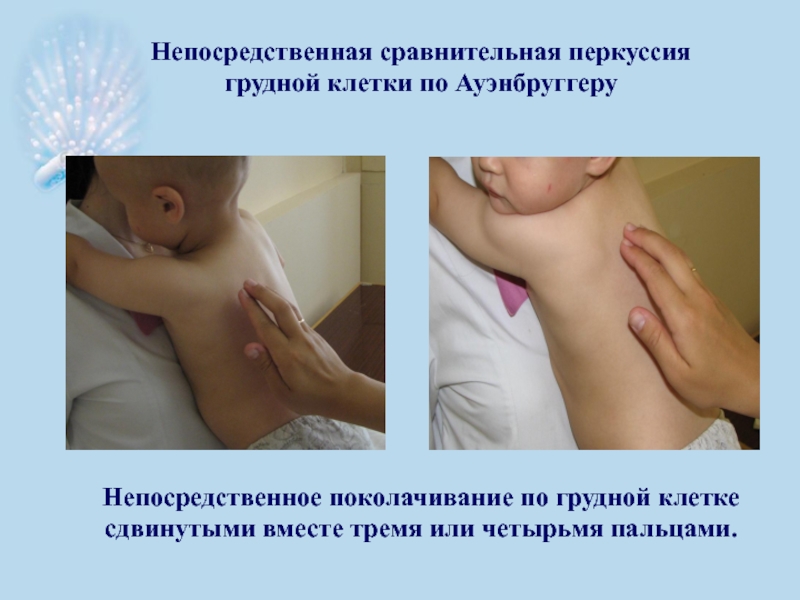
- 33. Непосредственная сравнительная перкуссия грудной клетки по Ауэнбруггеру
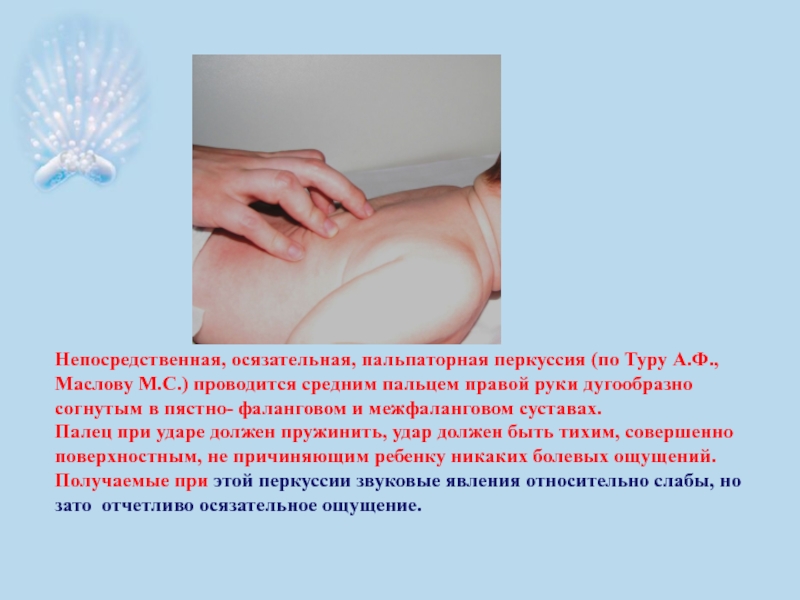
- 34. Непосредственная, осязательная, пальпаторная перкуссия (по Туру А.Ф.,
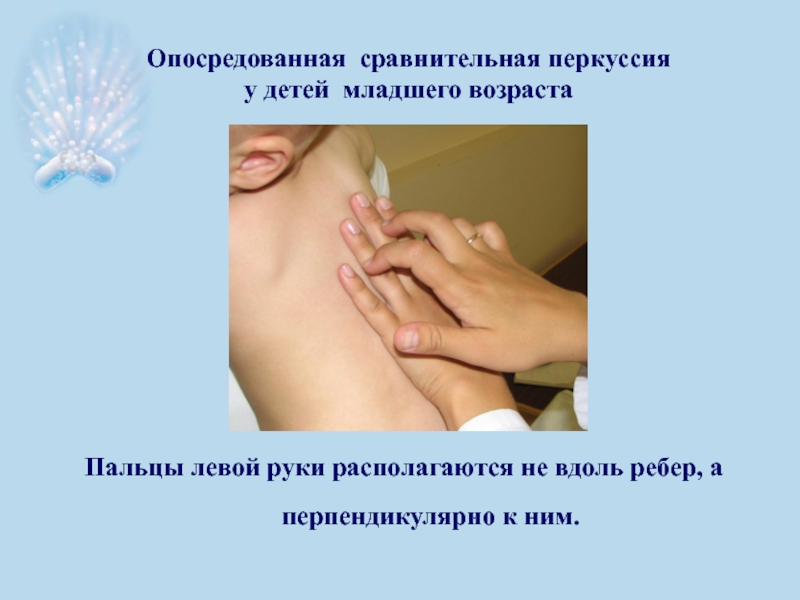
- 35. Опосредованная сравнительная перкуссия у детей младшего
- 36. У здоровых детей перкуторный звук над проекцией
- 37. У детей школьного возраста определение высоты стояния
- 38. Определение высоты стояния верхушек легких спереди а
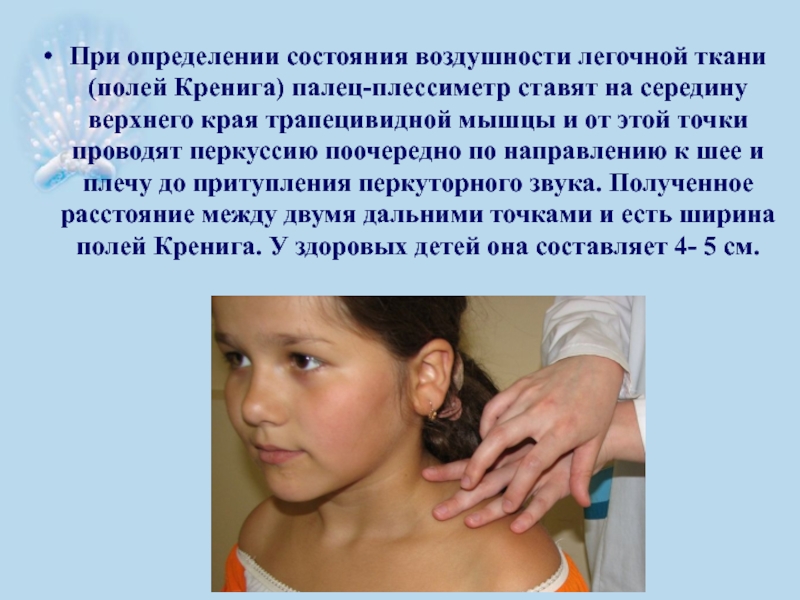
- 39. При определении состояния воздушности легочной ткани (полей
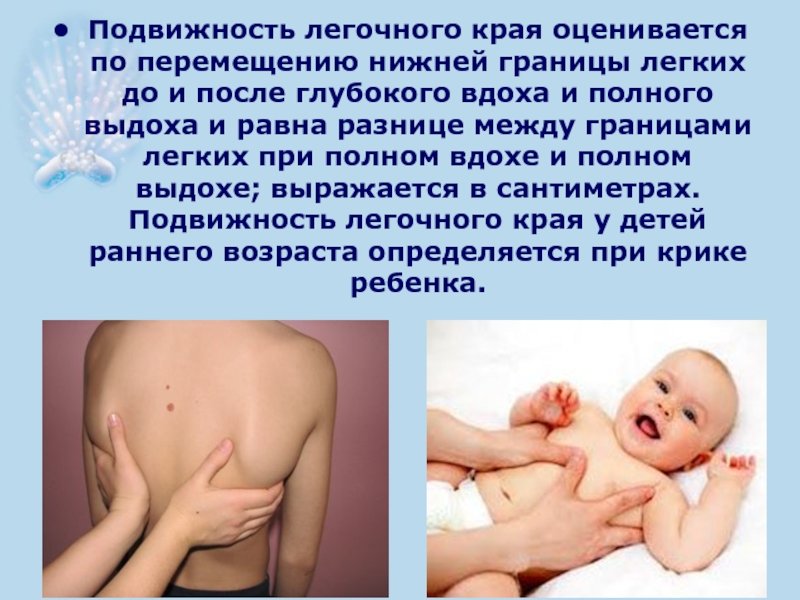
- 40. Подвижность легочного края оценивается по перемещению нижней
- 41. Аускультация легких Аускультация легких осуществляется путем герметичного
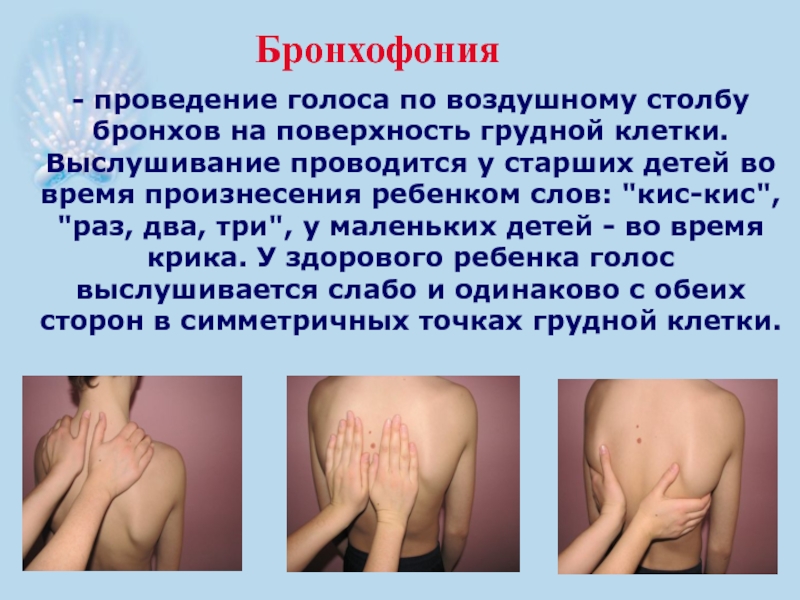
- 42. Бронхофония - проведение голоса по воздушному столбу
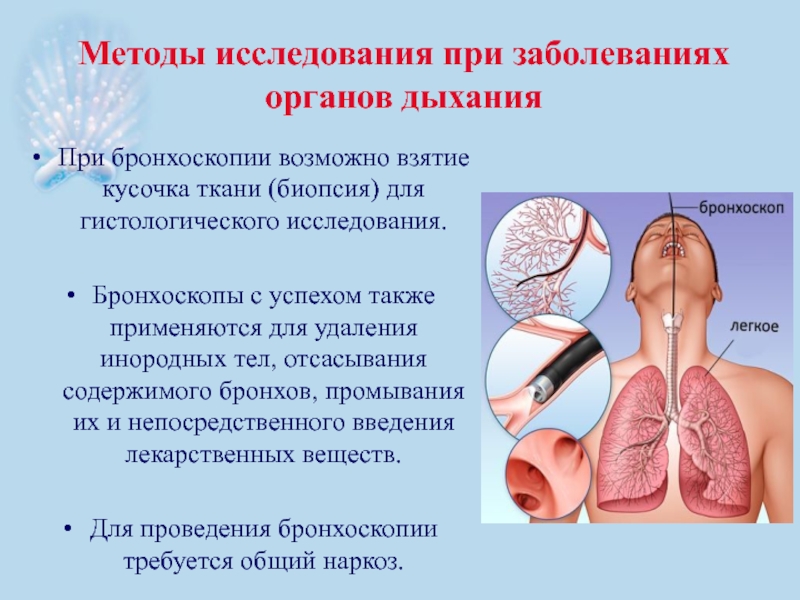
- 43. Методы исследования при заболеваниях органов дыхания Передняя,
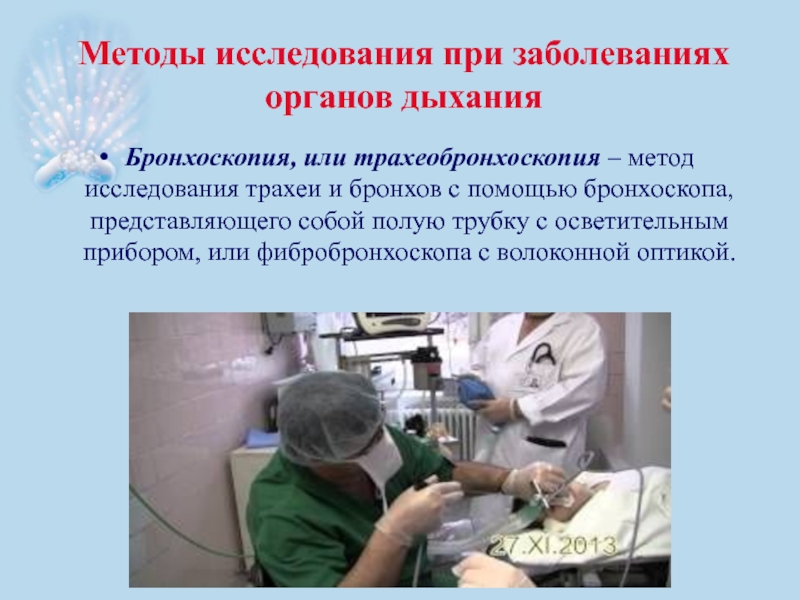
- 44. Методы исследования при заболеваниях органов дыхания Бронхоскопия,
- 45. Методы исследования при заболеваниях органов дыхания При
- 46. Спирография – метод исследования внешнего дыхания. Производится
- 47. Пневмотахометрия – метод, позволяющий судить о сопротивлении
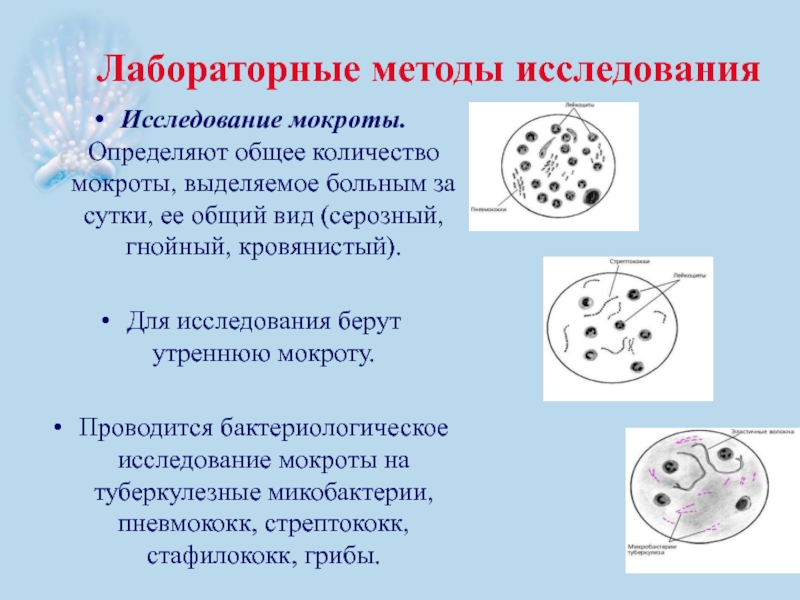
- 48. Лабораторные методы исследования Исследование мокроты. Определяют общее
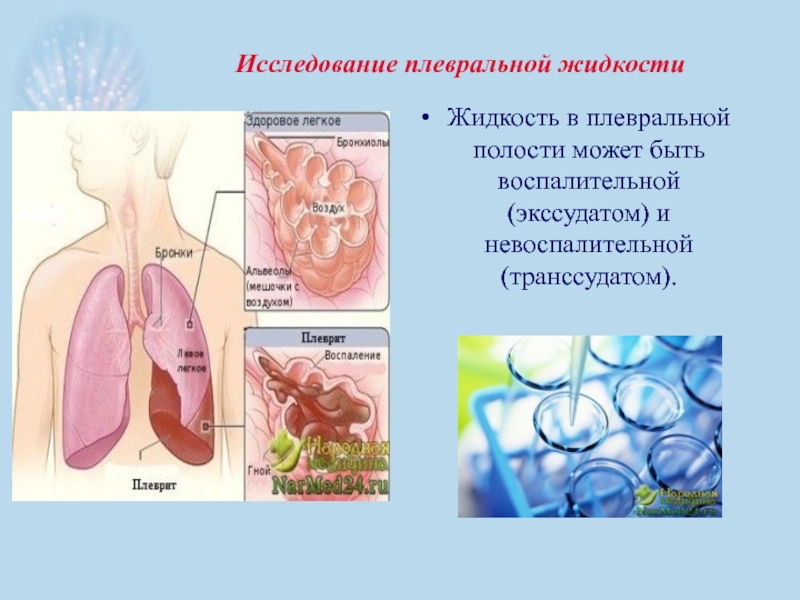
- 49. Исследование плевральной жидкости Жидкость в плевральной полости может быть воспалительной (экссудатом) и невоспалительной (транссудатом).
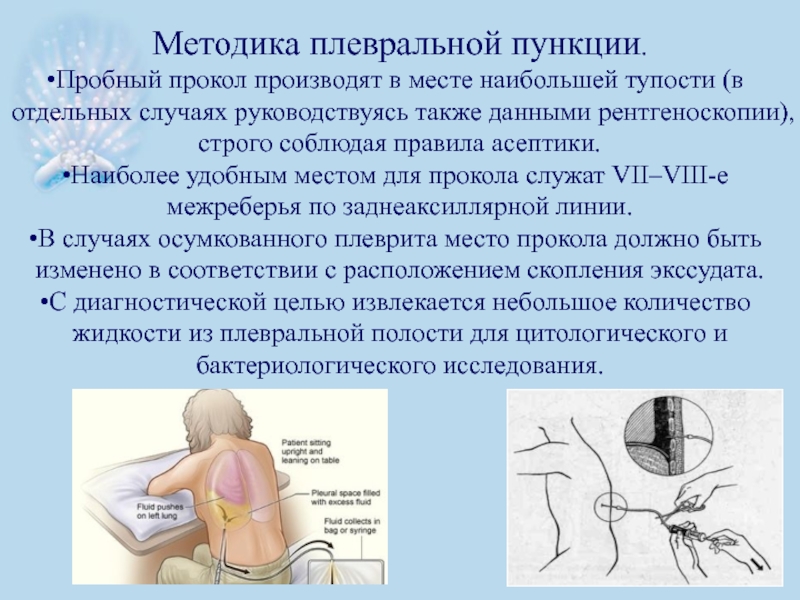
- 50. Методика плевральной пункции. Пробный прокол производят
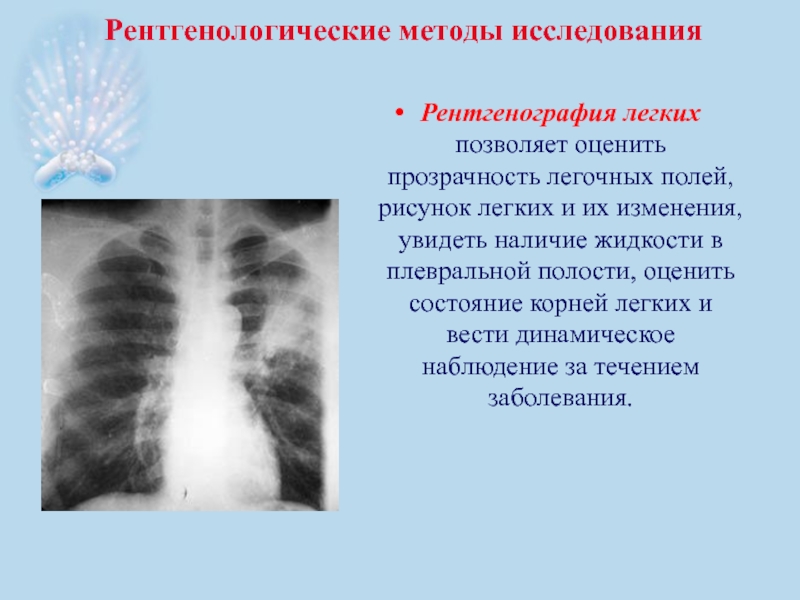
- 51. Рентгенологические методы исследования
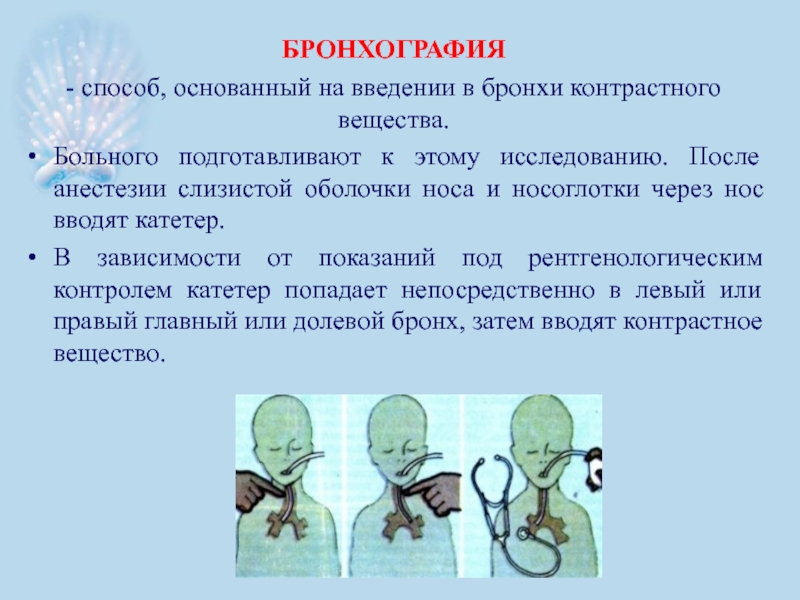
- 52. БРОНХОГРАФИЯ - способ, основанный на введении
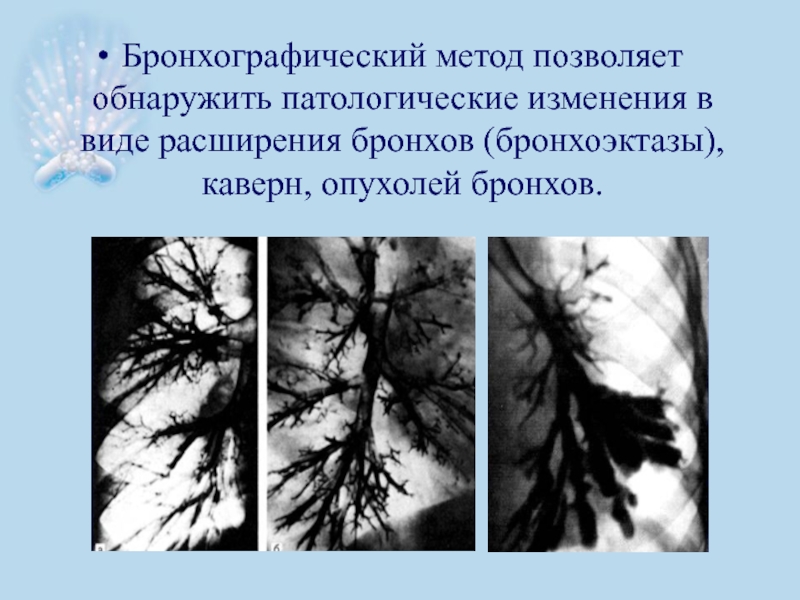
- 53. Бронхографический метод позволяет обнаружить патологические изменения в виде расширения бронхов (бронхоэктазы), каверн, опухолей бронхов.
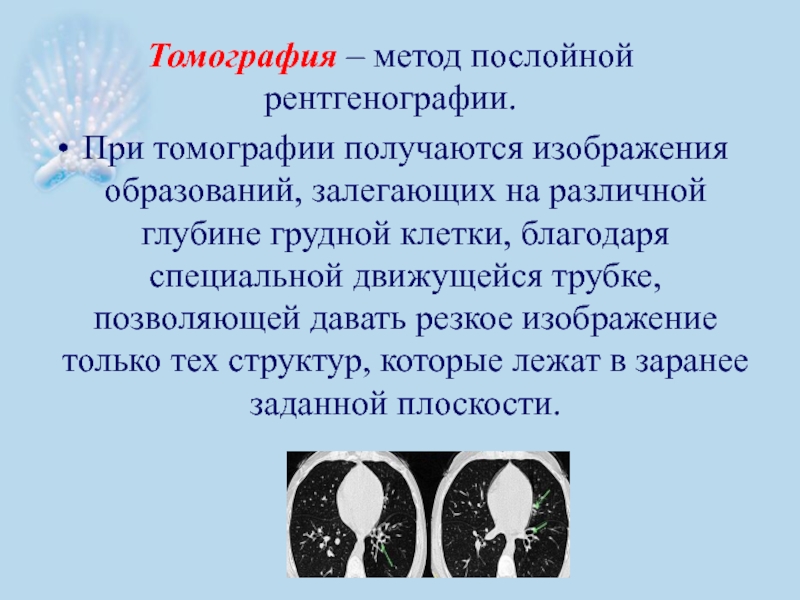
- 54. Томография – метод послойной рентгенографии. При
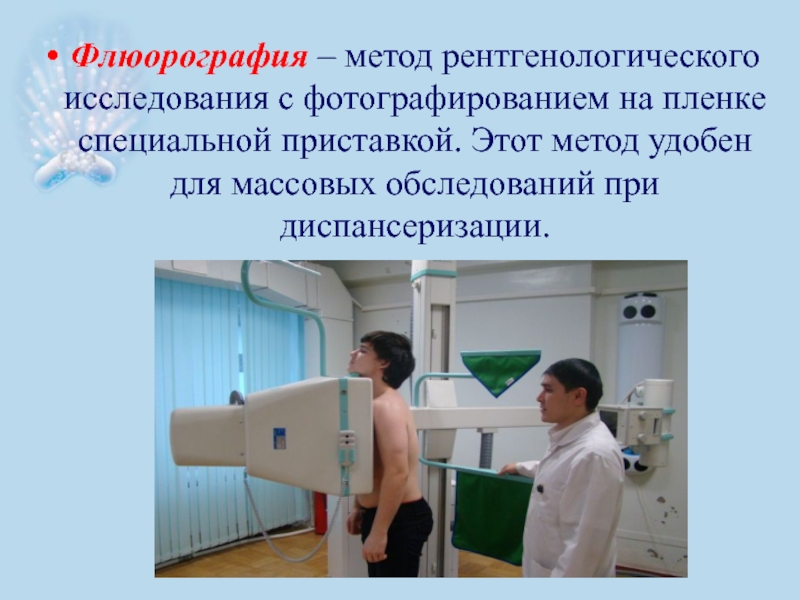
- 55. Флюорография – метод рентгенологического исследования с фотографированием
- 56. Thank you for attention!
- 57. Непосредственная, осязательная, пальпаторная перкуссия (по Туру
Слайд 1
«Эмбриогенез, анатомо-физиологические особенности органов дыхания у детей.
Функциональные особенности системы легких»
Лектор: д.м.н.
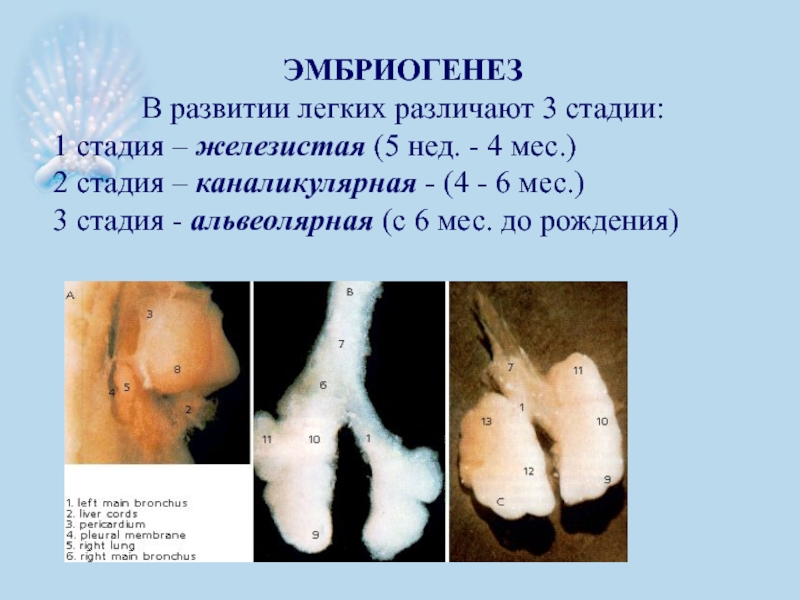
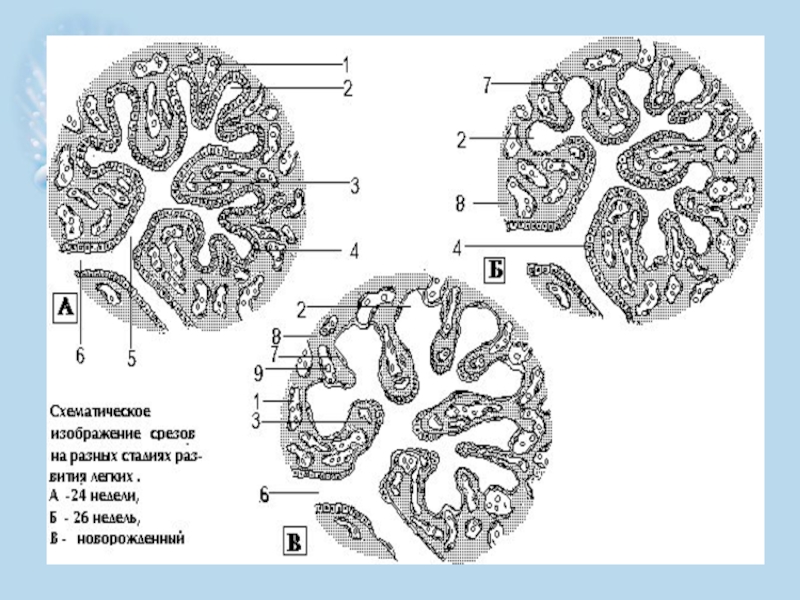
Слайд 4ЭМБРИОГЕНЕЗ
В развитии легких различают 3 стадии:
1 стадия – железистая (5 нед.
2 стадия – каналикулярная - (4 - 6 мес.)
3 стадия - альвеолярная (с 6 мес. до рождения)
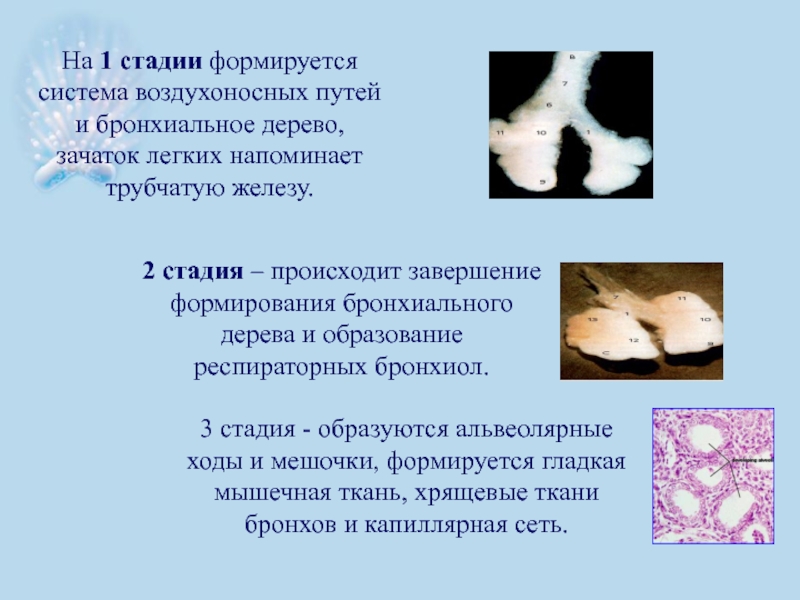
Слайд 5На 1 стадии формируется система воздухоносных путей и бронхиальное дерево, зачаток
2 стадия – происходит завершение формирования бронхиального дерева и образование респираторных бронхиол.
3 стадия - образуются альвеолярные ходы и мешочки, формируется гладкая мышечная ткань, хрящевые ткани бронхов и капиллярная сеть.
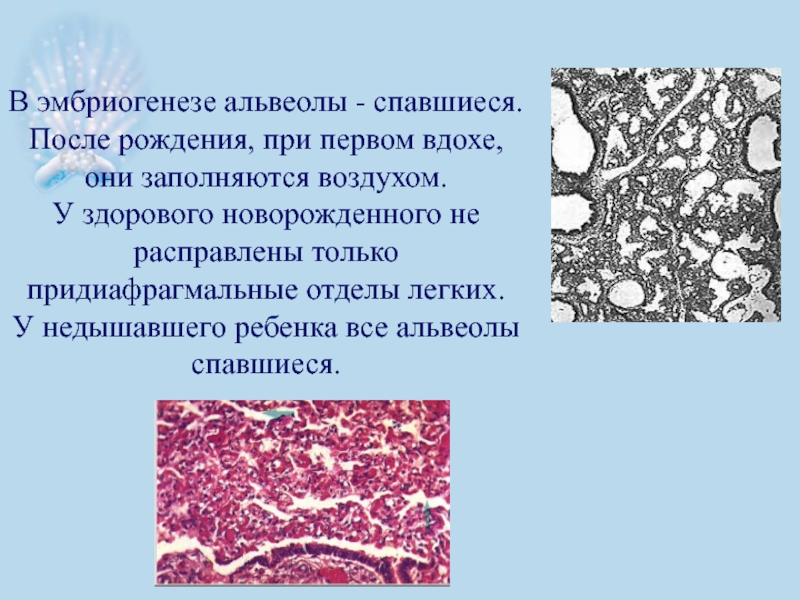
Слайд 7В эмбриогенезе альвеолы - спавшиеся. После рождения, при первом вдохе, они
У здорового новорожденного не расправлены только придиафрагмальные отделы легких.
У недышавшего ребенка все альвеолы спавшиеся.
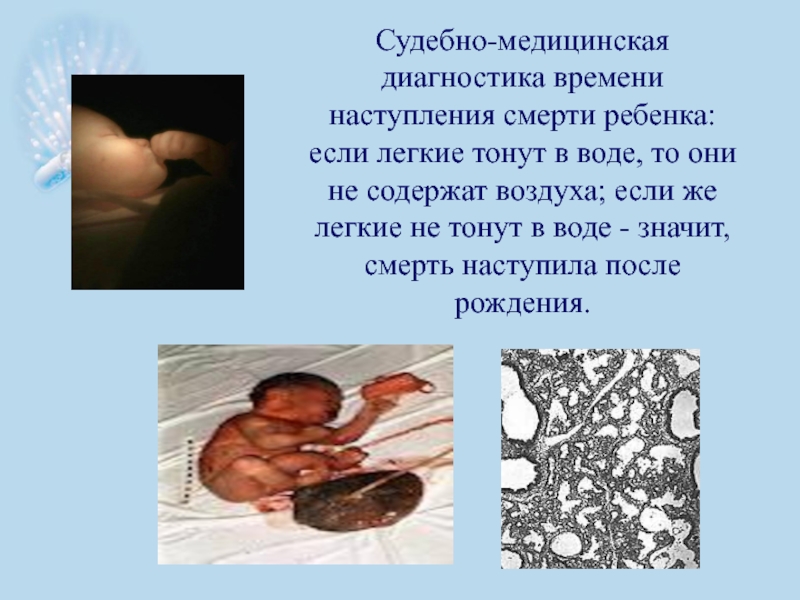
Слайд 8Судебно-медицинская диагностика времени наступления смерти ребенка:
если легкие тонут в воде, то
Слайд 9В развитии легких можно выделить
следующие периоды:
от рождения до 2 лет,
от 2 до 5 лет, когда интенсивно развивается эластическая ткань, формируются бронхи с перибронхиальными включениями легочной ткани;
3) от 5 до 7 лет окончательно формируются функциональные способности легких;
4) от 7 до 12 лет, когда происходит дальнейшее увеличение массы легких за счет созревания легочной ткани.
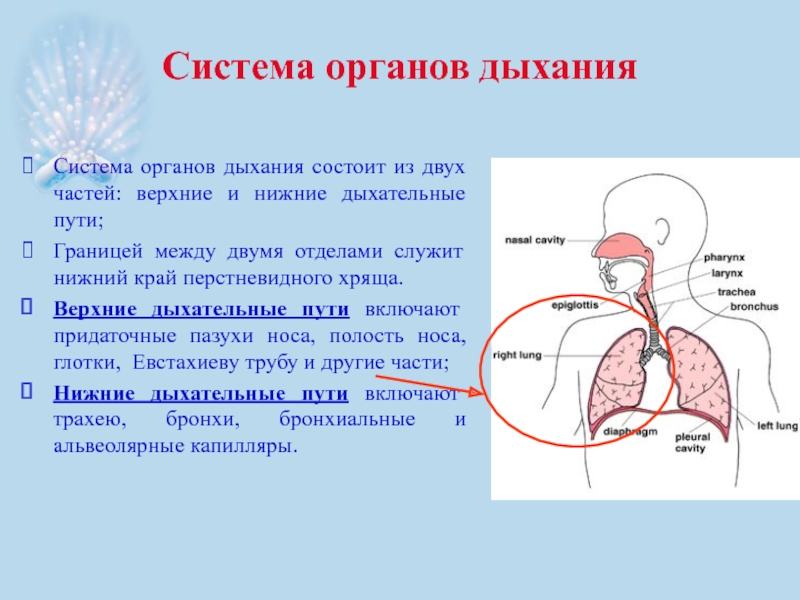
Слайд 10Система органов дыхания
Система органов дыхания состоит из двух частей: верхние и
Границей между двумя отделами служит нижний край перстневидного хряща.
Верхние дыхательные пути включают придаточные пазухи носа, полость носа, глотки, Евстахиеву трубу и другие части;
Нижние дыхательные пути включают трахею, бронхи, бронхиальные и альвеолярные капилляры.
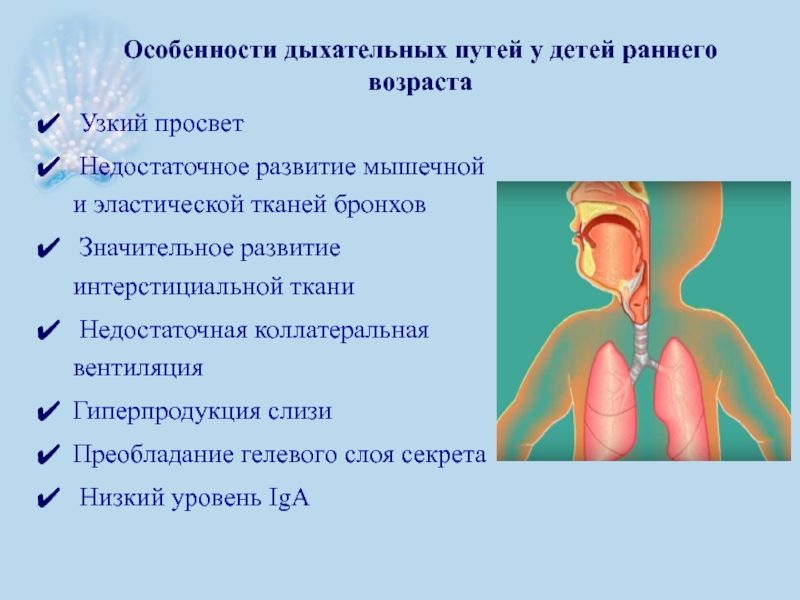
Слайд 11 Узкий просвет
Недостаточное развитие мышечной и эластической тканей бронхов
Значительное
Недостаточная коллатеральная вентиляция
Гиперпродукция слизи
Преобладание гелевого слоя секрета
Низкий уровень IgA
Особенности дыхательных путей у детей раннего возраста
Слайд 12Центральная регуляция
1) незрелость дыхательного центра;
2) повышенная возбудимость блуждающего нерва;
3) изменчивость тонуса
4) неустойчивость частоты и глубины дыхания.
Слайд 13Выраженность дыхания
поверхностный характер дыхания;
высокая частота дыхания;
высокий относительный минутный объем дыхания (на
диафрагмальный тип дыхания.
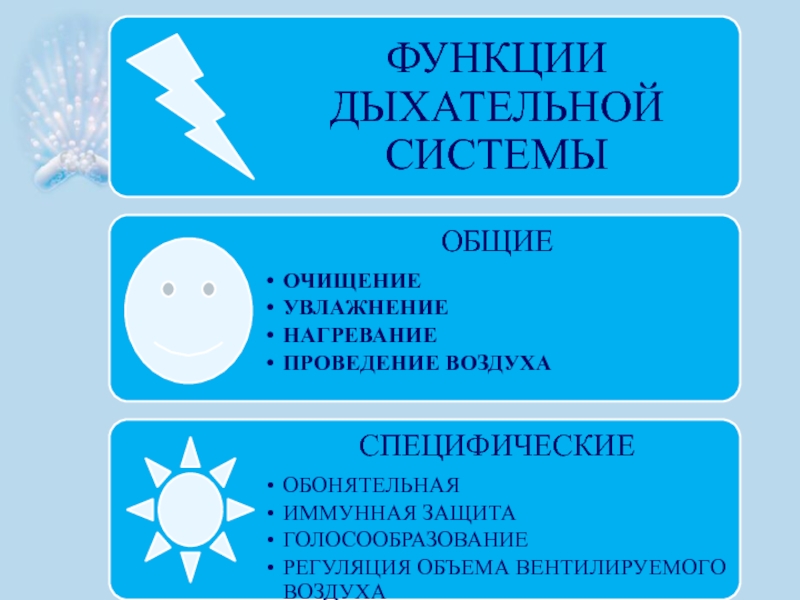
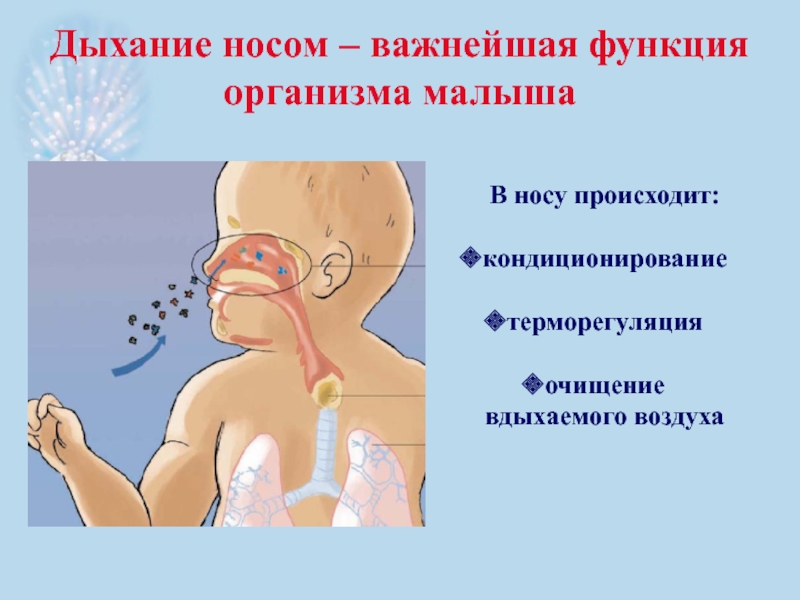
Слайд 14Дыхание носом – важнейшая функция организма малыша
В носу происходит:
кондиционирование
терморегуляция
очищение
вдыхаемого воздуха
Слайд 22Особенностью легких у детей является незрелость альвеол, они имеют небольшой объем.
Частота дыхания у новорожденного равна 60, у подростка уже 16-18 дыхательных движений в 1 минуту.
Завершается развитие легких к 20 годам.
Слайд 23У здорового доношенного новорождённого возможны неустойчивость ритма дыхания и короткие (до
В возрасте до 2 лет (особенно в течение первых месяцев жизни) ритм дыхания может быть неправильным, особенно во время сна.
Для детей раннего возраста характерен брюшной тип дыхания.
У мальчиков в дальнейшем тип дыхания не меняется, а у девочек с 5—6-летнего возраста появляется грудной тип дыхания.
Слайд 25РИТМ ДЫХАНИЯ
Ритм дыхания у здорового ребенка не бывает регулярным, дыхание варьирует
Периодически ребенок производит глубокий вдох, что иногда беспокоит родителей.
Считается, что вдохи выполняют антиателектатическую функцию.
Слайд 27Виды перкуссии
Перкуссию различают посредственную и непосредственную.
Непосредственная перкуссия производится выстукиванием согнутым
Слайд 28Виды перкуссии
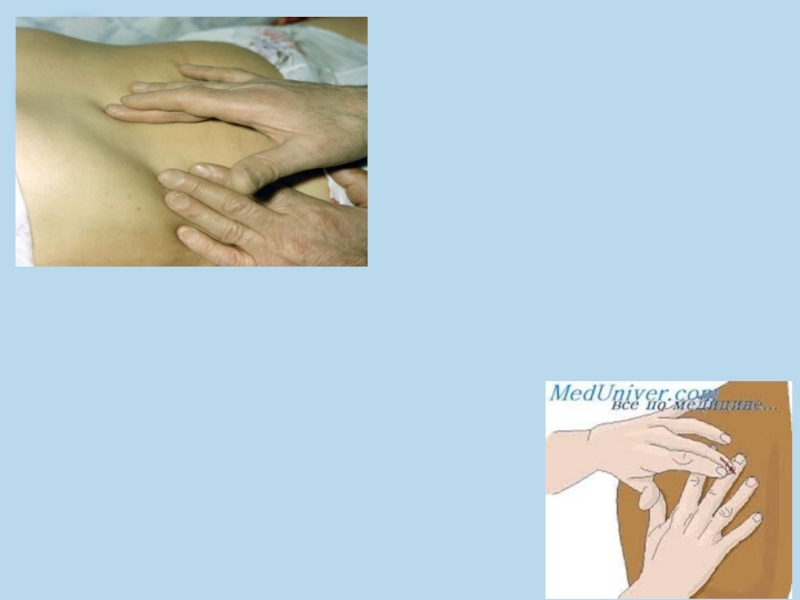
Посредственная, или опосредованная, перкуссия - перкуссия пальцем по пальцу. Плессиметром
Перкуссионный удар следует производить движением только кисти.
Удары должны быть одинаковой силы, быстрые и короткие.
Слайд 29По интенсивности: громкая
(с нормальной силой перкуторного удара), тихая и тишайшая.
При громкой перкуссии в колебание вовлекают ткани на участке радиусом 4-7 см, при тихой - 2-4 см.
При перкуссии необходимо держать ребенка таким образом, чтобы плечи и лопатки должны находится на одном уровне.
Слайд 30У новорожденных и детей первых месяцев жизни перкуссию передней поверхности грудной
Слайд 31У детей раннего возраста (первых 3 лет жизни) перкуссию проводят в
Слайд 32Старших детей перкутируют стоя. При перкуссии передней поверхности грудной клетки ребенок
Слайд 33Непосредственная сравнительная перкуссия грудной клетки по Ауэнбруггеру
Непосредственное поколачивание по грудной
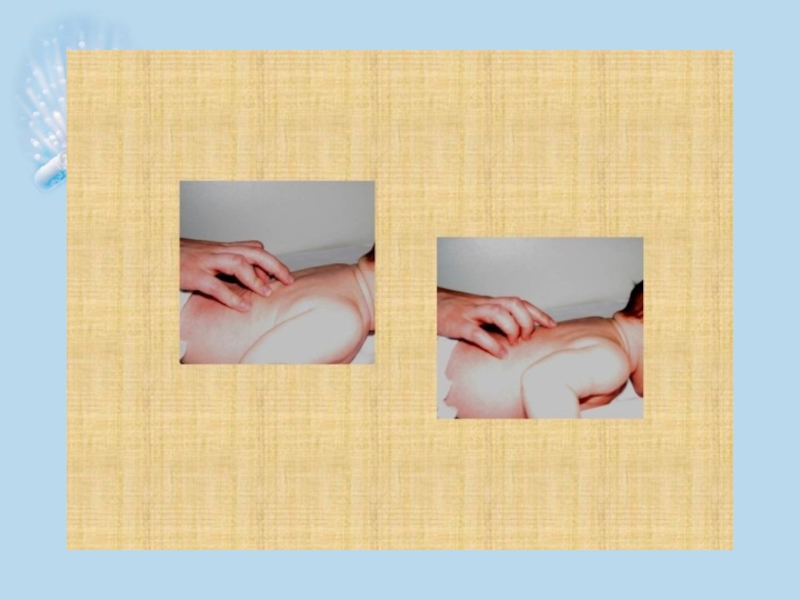
Слайд 34Непосредственная, осязательная, пальпаторная перкуссия (по Туру А.Ф., Маслову М.С.) проводится средним
Палец при ударе должен пружинить, удар должен быть тихим, совершенно поверхностным, не причиняющим ребенку никаких болевых ощущений. Получаемые при этой перкуссии звуковые явления относительно слабы, но зато отчетливо осязательное ощущение.
Слайд 35Опосредованная сравнительная перкуссия
у детей младшего возраста
Пальцы левой руки располагаются не
перпендикулярно к ним.
Слайд 36У здоровых детей перкуторный звук над проекцией легких не везде одинаков.
Слева спереди над полулунным пространством Траубе, которое ограничено сверху нижней границей сердца, справа - печенью, слева - селезенкой, снизу - левой реберной дугой, перкуторный звук имеет тимпанический оттенок из-за близости желудка, содержащего воздух.
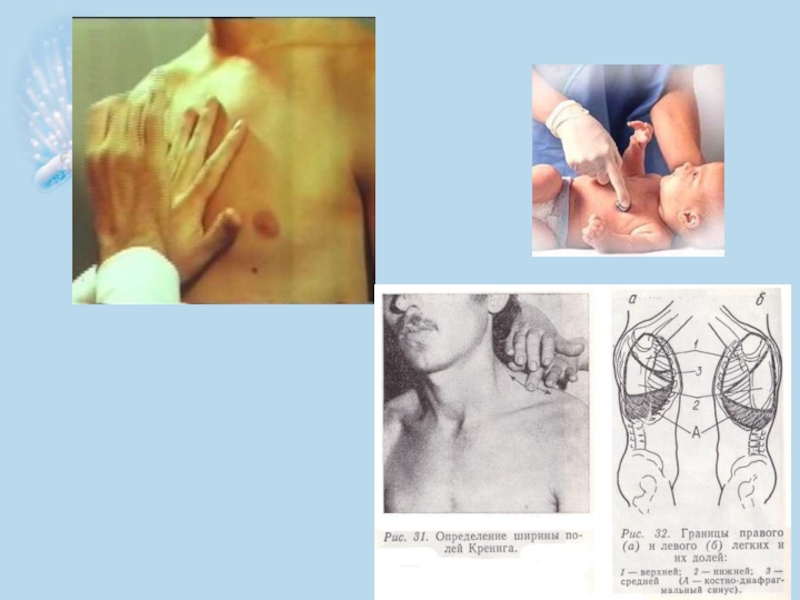
Слайд 37У детей школьного возраста определение высоты стояния верхушек легких начинается спереди.
У здоровых детей этот участок находится на расстоянии 2- 4 см от середины ключицы. Отметку "граница" проводят по стороне плессиметра, обращенной к ясному звуку. Сзади перкуссию ведут от spina scapulae по направлению к остистому отростку VII шейного позвонка до появления укороченного перкуторного звука. У здоровых детей высота стояния верхушек легких сзади определяется на уровне VII шейного позвонка.
Слайд 38Определение высоты стояния верхушек легких спереди
а
Палец- плессиметр помещают над ключицей, концевой
Перкутируют по пальцу плессиметру, передвигая его вверх до укорочения звука.
В норме этот участок находится на 2-4 см выше середины ключицы.
Слайд 39При определении состояния воздушности легочной ткани (полей Кренига) палец-плессиметр ставят на
Слайд 40Подвижность легочного края оценивается по перемещению нижней границы легких до и
Слайд 41Аускультация легких
Аускультация легких осуществляется путем герметичного прикладывания фонендоскопа на симметричные участки
Оценивается характер дыхательных шумов, производится их графическая запись (пуэрильного, везикулярного, бронхиального дыхания).
Слайд 42Бронхофония
- проведение голоса по воздушному столбу бронхов на поверхность грудной клетки.
Слайд 43Методы исследования при заболеваниях органов дыхания
Передняя, средняя и задняя риноскопия (осмотр
Исследование нижней части глотки проводится специальными шпателями (это прямая ларингоскопия), гортани – при помощи гортанного зеркала (ларингоскопа).
Слайд 44Методы исследования при заболеваниях органов дыхания
Бронхоскопия, или трахеобронхоскопия – метод исследования трахеи
Слайд 45Методы исследования при заболеваниях органов дыхания
При бронхоскопии возможно взятие кусочка ткани
Бронхоскопы с успехом также применяются для удаления инородных тел, отсасывания содержимого бронхов, промывания их и непосредственного введения лекарственных веществ.
Для проведения бронхоскопии требуется общий наркоз.
Слайд 46Спирография – метод исследования внешнего дыхания. Производится аппаратом с замкнутой циркуляцией
Слайд 47Пневмотахометрия – метод, позволяющий судить о сопротивлении воздушному потоку, состоянии бронхиальной
Слайд 48Лабораторные методы исследования
Исследование мокроты. Определяют общее количество мокроты, выделяемое больным за
Для исследования берут утреннюю мокроту.
Проводится бактериологическое исследование мокроты на туберкулезные микобактерии, пневмококк, стрептококк, стафилококк, грибы.
Слайд 49Исследование плевральной жидкости
Жидкость в плевральной полости может быть воспалительной (экссудатом) и
Слайд 50Методика плевральной пункции.
Пробный прокол производят в месте наибольшей тупости (в
Наиболее удобным местом для прокола служат VII–VIII-е межреберья по заднеаксиллярной линии.
В случаях осумкованного плеврита место прокола должно быть изменено в соответствии с расположением скопления экссудата.
С диагностической целью извлекается небольшое количество жидкости из плевральной полости для цитологического и бактериологического исследования.
Слайд 51
Рентгенологические методы исследования
Рентгенография легких позволяет оценить прозрачность легочных полей, рисунок легких
Слайд 52БРОНХОГРАФИЯ
- способ, основанный на введении в бронхи контрастного вещества.
Больного
В зависимости от показаний под рентгенологическим контролем катетер попадает непосредственно в левый или правый главный или долевой бронх, затем вводят контрастное вещество.
Слайд 53Бронхографический метод позволяет обнаружить патологические изменения в виде расширения бронхов (бронхоэктазы),
Слайд 54Томография – метод послойной рентгенографии.
При томографии получаются изображения образований, залегающих
Слайд 55Флюорография – метод рентгенологического исследования с фотографированием на пленке специальной приставкой.
Слайд 57
Непосредственная, осязательная, пальпаторная перкуссия (по Туру А.Ф., Маслову М.С.) проводится средним
Палец при ударе должен пружинить, удар должен быть тихим, совершенно поверхностным, не причиняющим ребенку никаких болевых ощущений. Получаемые при этой перкуссии звуковые явления относительно слабы, но зато отчетливо осязательное ощущение.