ГУ «Днепропетровская медицинская академия МЗ Украины»
Кафедра анатомии человека
- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Начальные стадии эмриогенеза. Развитие жаберных дуг, их производные. Стадии развитиея костей. Вступление в остеологию презентация
Содержание
- 1. Начальные стадии эмриогенеза. Развитие жаберных дуг, их производные. Стадии развитиея костей. Вступление в остеологию
- 2. Начальные стадии эмбриогенеза :
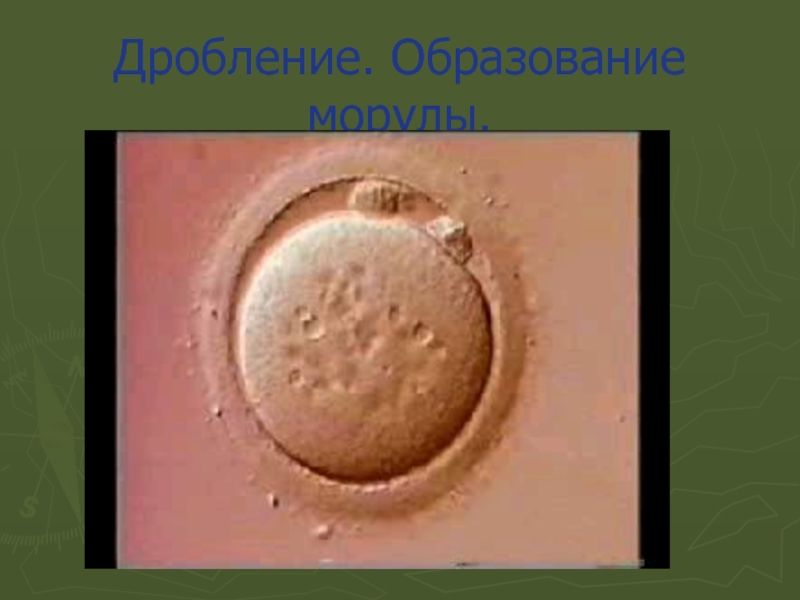
- 3. Дробление. Образование морулы.
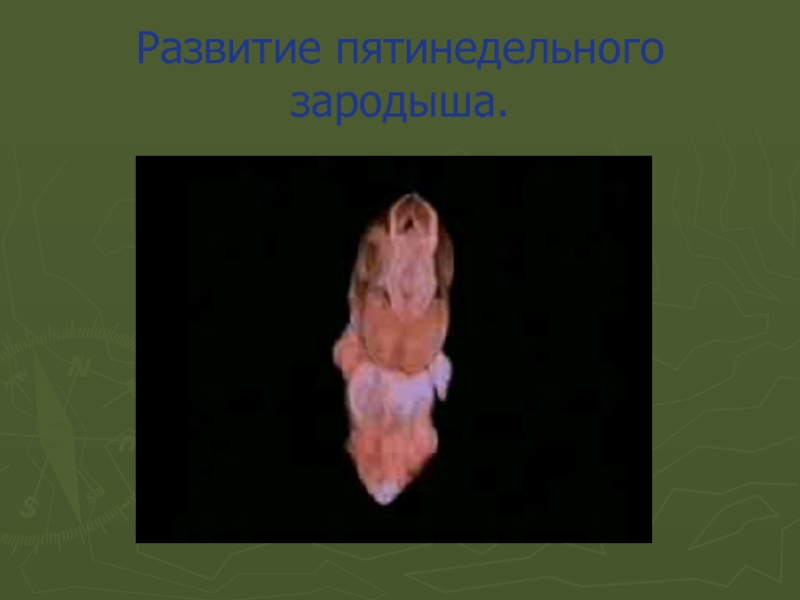
- 4. Развитие пятинедельного зародыша.
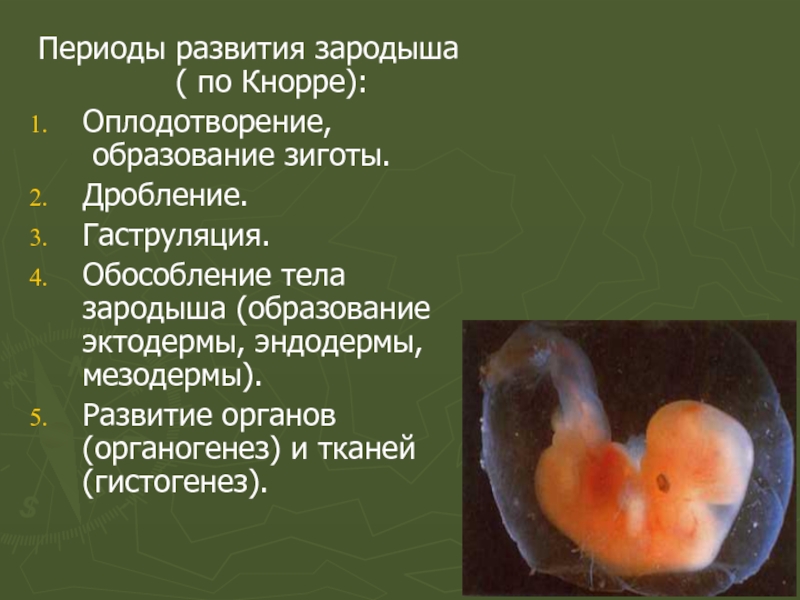
- 5. Периоды развития зародыша ( по Кнорре): Оплодотворение,
- 6. Производные эктодермы выполняют покровную, чувствительную и двигательные
- 7. Мезодерма дифференцируется на дорсальную сегментированную и вентральную
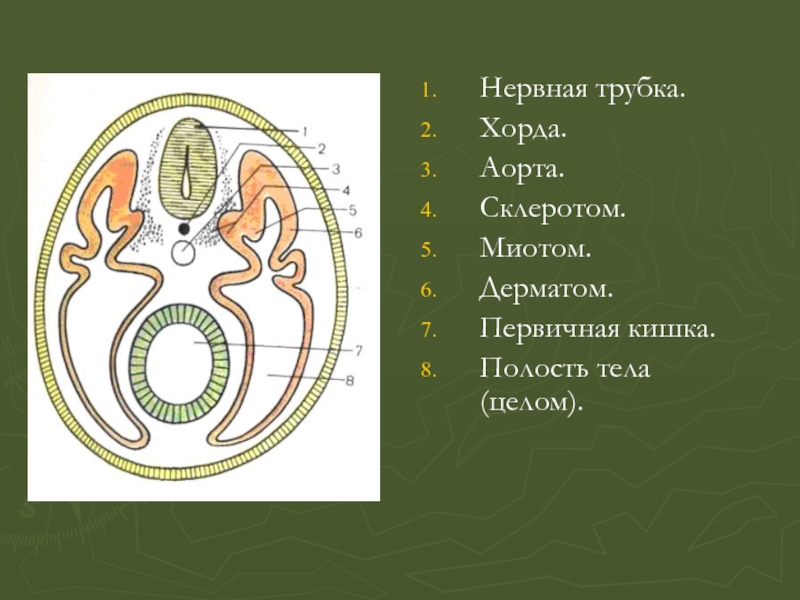
- 8. Нервная трубка. Хорда. Аорта. Склеротом. Миотом. Дерматом. Первичная кишка. Полость тела (целом).
- 9. Глоточные, или жаберные дуги появляются на четвертой
- 10. Каждая глоточная дуга состоит из мезенхимной основы,
- 11. Сканирующая электронная микрофотография глоточных дуг эмбриона
- 12. Первая (нижнечелюстная) глоточная дуга Дорзальная часть –
- 13. Мускулатура первой глоточной дуги: Жевательные мышцы (височная,
- 14. Вторая (подъязычная) глоточная дуга Хрящ второй глоточной
- 15. Третья глоточная дуга Хрящ третьей глоточной дуги
- 16. Четвертая и шестая глоточные дуги Хрящевые компоненты
- 17. Производные хрящей жаберных дуг
- 18. Дефинитивные структуры взрослого, в формировании которых беруть участие хрящевые компоненты разных жаберных дуг
- 19. Череп обычно делят на два отдела: Мозговой
- 20. Мозговой череп (Neurocranium) В соответствии со спецификой
- 21. Перепончатая часть мозгового черепа: Крыша и большая
- 22. Хрящевая часть мозгового черепа (основание черепа) Хрящи,
- 24. Лицевой череп (Viscerocranium) Лицевой череп состоит из
- 25. Череп эмбриона человека возрастом 3 месяца
- 26. Череп новорожденного Плоские кости черепа новорожденного отделены
- 28. Аномалии развития черепа Краниошиз – незавершенное формирование
- 29. Остеология (osteologia; от греч. osteon – кость
- 30. Функции скелета Механические Опорная – прикрепление мягких
- 31. Химический состав кости ~50% воды; 28,15% органических
- 32. Строение кости Остеон (Гаверсова система)– структурная единица
- 33. Остеоны прилегают друг к другу не плотно,
- 34. Из остеонов построены костные перекладины, или трабекулы.
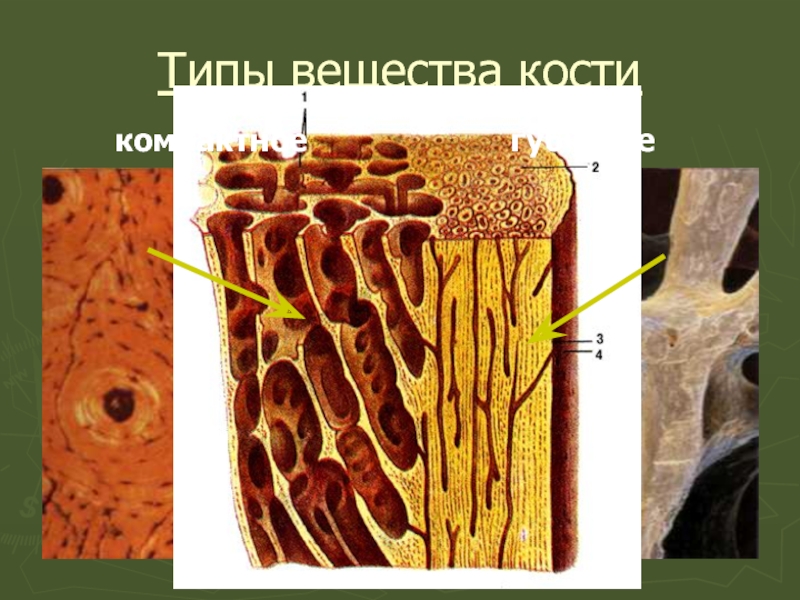
- 35. Типы вещества кости компактное губчатое
- 36. Губчатка (диплоэ) /diploё/ - губчатое вещество, расположенное
- 37. Костные ячейки губчатого вещества содержат костный мозг /medulla ossium/ – орган кроветворения и иммунной защиты.
- 38. Надкостница состоит из двух слоёв: наружного
- 39. Классификация костей Трубчатые кости: Длинные – плечевая,
- 40. Трубчатые кости
- 41. Губчатые кости
- 42. Плоские кости
- 43. Смешанные кости
- 44. Воздухоносные кости
- 45. Строение трубчатой кости Тело кости, диафиз –
- 46. На поверхности кости есть неровности: Апофизы –
- 47. Развитие костей Скелетная система развивается из приосевой
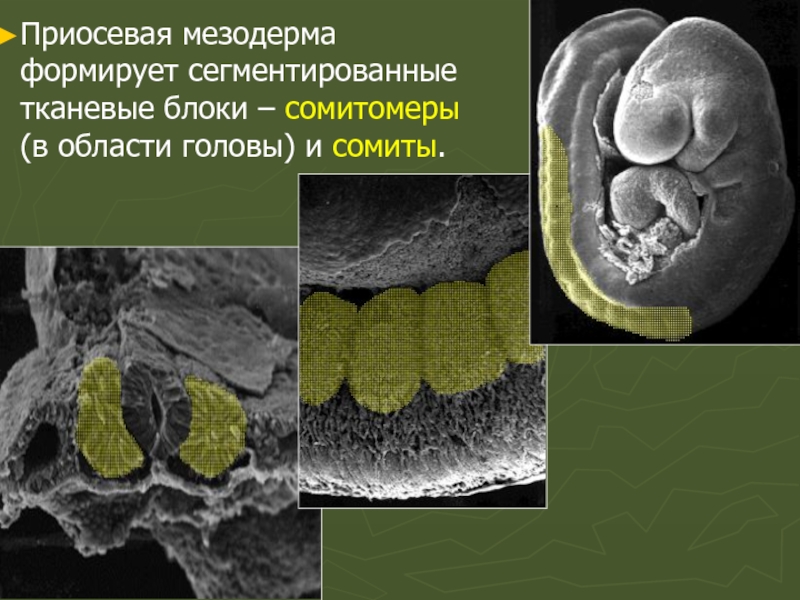
- 48. Приосевая мезодерма формирует сегментированные тканевые блоки – сомитомеры (в области головы) и сомиты.
- 49. Клетки вентромедиальной части сомита – склеротома –
- 50. Клетки нервного гребня области головы также дифференцируются
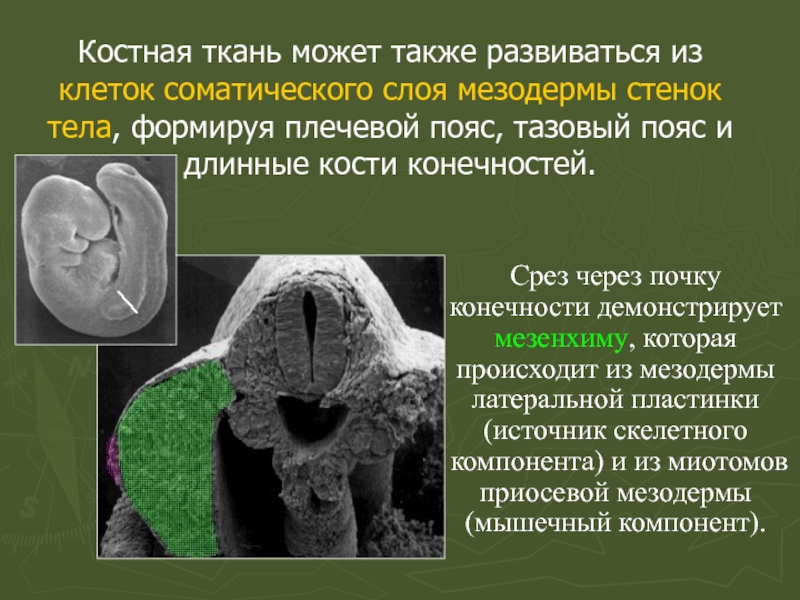
- 51. Костная ткань может также развиваться из клеток
- 52. Развитие костей может происходить двумя путями: В
- 53. В онтогенезе человека скелет проходит три последовательные
- 54. Эндесмальное – окостенение из очагов остеогенеза первичных
- 55. Периостальное – окостенение за счёт надкостницы, когда
- 56. Развитие конечностей начинается на четвёртой неделе эмбрионального
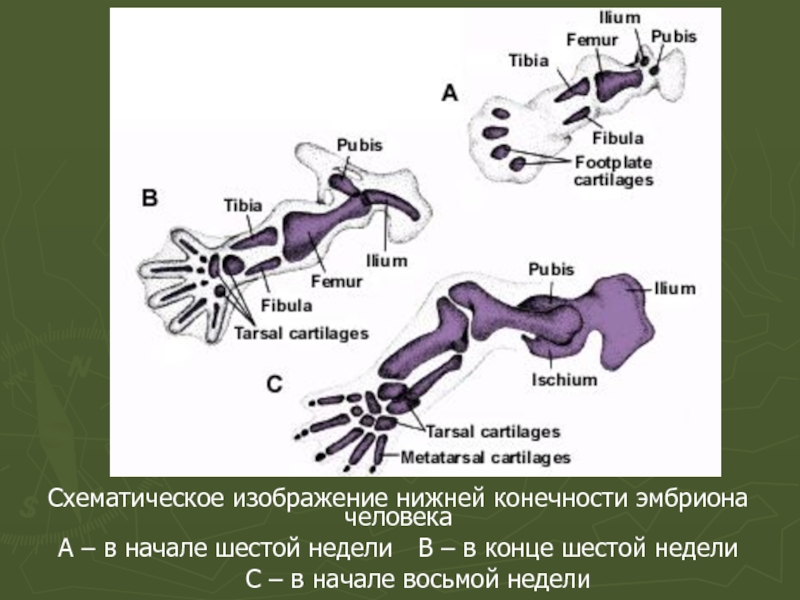
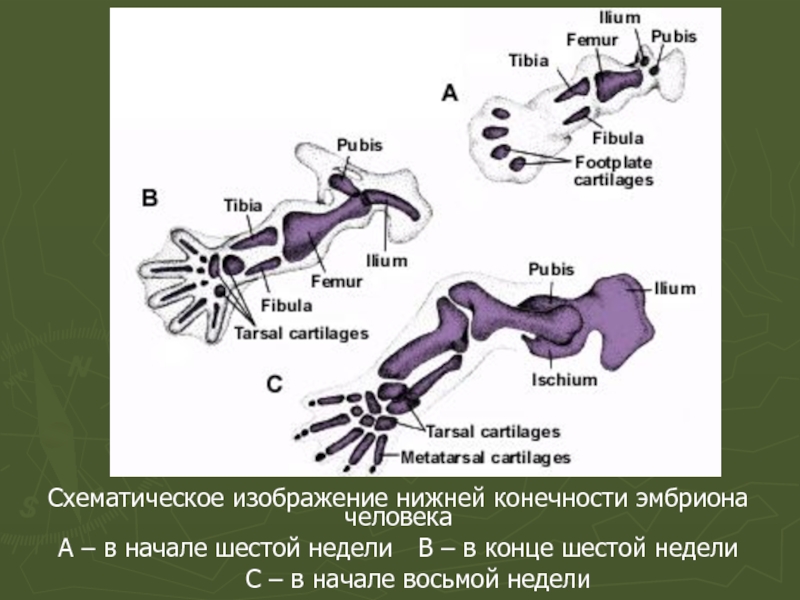
- 57. Схематическое изображение нижней конечности эмбриона человека А
- 58. Схематическое изображение нижней конечности эмбриона человека А
- 59. Образование позвоночного столба В течение четвертой недели
- 60. Клетки мезенхимы, расположенные между краниальной и каудальной
- 61. В области тел позвонков нотохорда редуцируется, сохраняясь
- 62. Рёбра развиваются из рёберных отростков грудных позвонков
- 63. Аномалии развития скелета Увеличение или уменьшение количества
- 64. Односторонняя амелия и фокомелия
- 65. Аплазия лучевой, ладьевидной кости, кости-трапеции, ІІ пястной кости и І пальца.
- 66. Клинодактилия пальцев рук
- 67. Ампутации конечностей, вызванные амниотическими перетяжками
Слайд 1Начальные стадии эмриогенеза. Развитие жаберных дуг, их производные. Стадии развитиея костей.
Слайд 2Начальные стадии эмбриогенеза :
Онтогенез – индивидуальное развитие организма.
Филогенез – развитие в историческом аспекте.
Пренатальный онтогенез – внутриутробное развитие.
Постнатальный онтогенез – развитие после рождения.
Весь онтогенез можно разделить на 2 периода:
1. Внутриутробный - от момента зачатия до рождения:
1) эмбриональный период – первые 2 месяца развития.
2) фетальный - 3-9 мес.
2. Внеутробный – от момента рождения и до смерти.
Слайд 5Периоды развития зародыша ( по Кнорре):
Оплодотворение,
образование зиготы.
Дробление.
Гаструляция.
Обособление тела зародыша (образование
Развитие органов (органогенез) и тканей (гистогенез).
Слайд 6Производные эктодермы выполняют покровную, чувствительную и двигательные функции; из них в
Производные энтодермы образуют выстилку нижней полости и обеспечивают питание зародыша. Из нее возникает оболочка пищеварительной системы, пищеварительные железы, органы дыхания.
Слайд 7Мезодерма дифференцируется на дорсальную сегментированную и вентральную несегментированную. Из дорсальной развиваются
Склеротом - построение склеротомной ткани.
Миотом - развитие мышц.
Дерматом – образование соединительной ткани.
Вентральная часть мезодермы представлена двумя пластинками:
Медиальной – прилежит к энтодерме и называется спланхноплеврой.
Латеральная – прилежит к стенке зародыша и получила название соматоплевры.
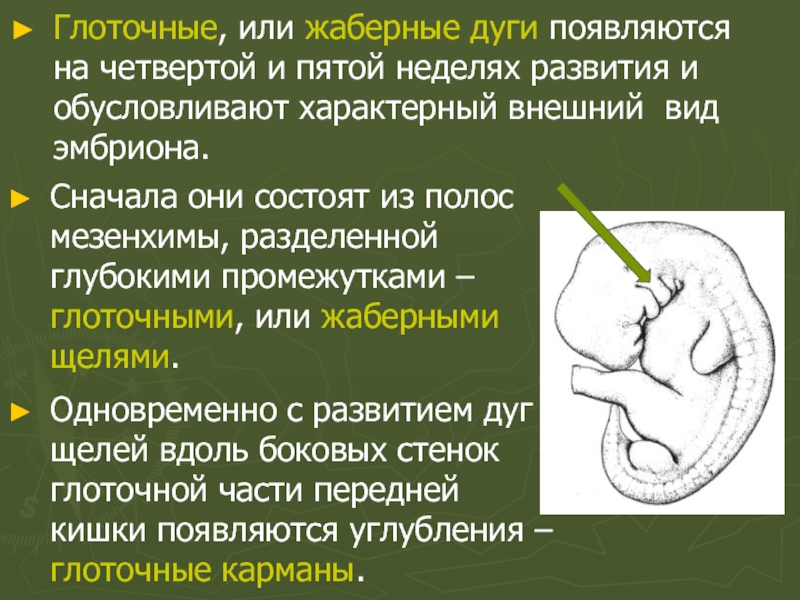
Слайд 9Глоточные, или жаберные дуги появляются на четвертой и пятой неделях развития
Сначала они состоят из полос мезенхимы, разделенной глубокими промежутками – глоточными, или жаберными щелями.
Одновременно с развитием дуг и щелей вдоль боковых стенок глоточной части передней кишки появляются углубления – глоточные карманы.
Слайд 10Каждая глоточная дуга состоит из мезенхимной основы, снаружди покритой поверхностной ектодермой,
Слайд 12Первая (нижнечелюстная) глоточная дуга
Дорзальная часть – верхнечелюстной выступ – лежит под
Вентральная часть – нижнечелюстной выступ, который содержит хрящ Меккеля. Во время дальнейшего развития хрящ Меккеля исчезает, кроме двух частей на его дорзальном конце, из которых формируются наковальня и молоточек. Нижняя челюсть формируется путем перепончатого остеогенеза мезенхимы, которая окружает хрящ Меккеля.
Мезенхима першой глоточной дуги также служит источником развития дермы лица.
NB! Чувствительную иннервацию кожи лица обеспечивают ветви тройничного нерва.
Слайд 13Мускулатура первой глоточной дуги:
Жевательные мышцы (височная, собственно жевательная, криловидные)
Переднее брюшко двубрюшной
Челюстно-подязычная мышца
Мышца напрягающая барабанную перепонку
Мышца напрягающая мыгкое небо
NB! Иннервацию мышц первой жаберной дуги обеспечивает нижнечелюстная ветвь тройничного нерва.
Слайд 14Вторая (подъязычная) глоточная дуга
Хрящ второй глоточной дуги (хрящ Райхерта) – источник
Мышцы подъязычной дуги – стременнная, шилоподъязычная, заднее брюшко двубрюшной мышцы, ушные и мимические мышцы.
NB! Иннервация мышц второй жаберной дуги осуществляется лицевым нервом.
Слайд 15Третья глоточная дуга
Хрящ третьей глоточной дуги образует нижнюю часть тела и
Мускулатура третьей глоточной дуги – шило-глоточная мышца.
NB! Иннервацию мышц третьей глоточной дуги осуществляет языко-глоточный нерв.
Слайд 16Четвертая и шестая глоточные дуги
Хрящевые компоненты четвертой и шестой глоточных дуг
Мышцы четвертой дуги – перстне-щитовидная, мышца поднимающая мягкое небо и констрикторы глотки.
NB! Мышцы четвертой дуги иннервируются верхней гортанной ветвью блуждающего нерва.
Мышцы шестой дуги – внутренние мышцы гортани.
NB! Мышцы шестой дуги иннервируются возвратной гортанной ветвью блуждающего нерва.
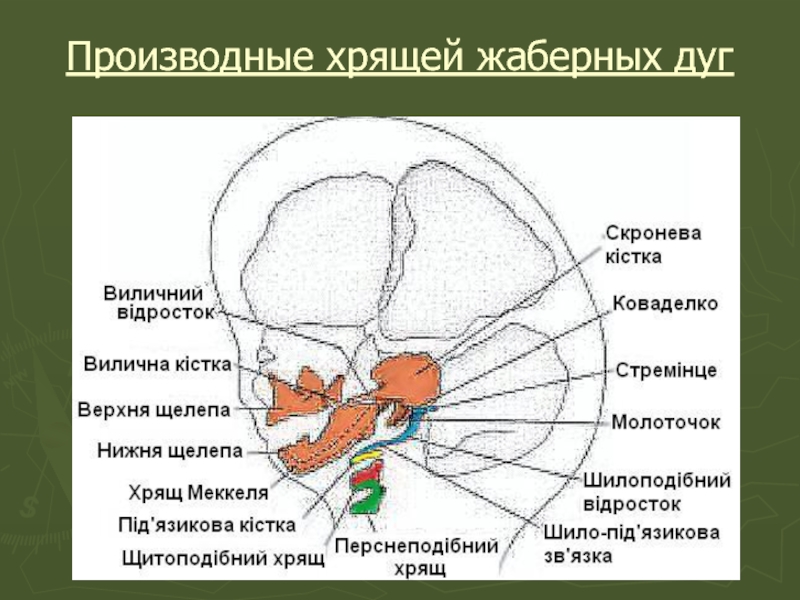
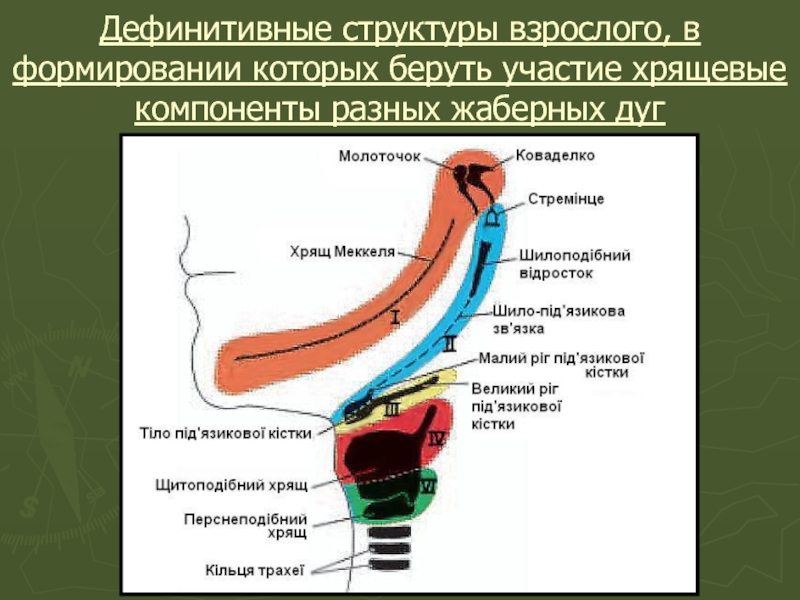
Слайд 18Дефинитивные структуры взрослого, в формировании которых беруть участие хрящевые компоненты разных
Слайд 19Череп обычно делят на два отдела:
Мозговой череп – образует защитный покров
Лицевой череп – формирует скелет лица.
Виделяют три стадии развития черепа:
Desmocranium (перепончатая стадия) - головной мозг находится в зачаточном состоянии, окружен соединительнотканной оболочкой, соответствует шестинедельному возрасту эмбриона.
Chondrocranium (хрящевая стадия) – появляется головной мозг, который окружен хрящевой защитной оболочкой; соответствует возрасту эмбріина 7-9 недель.
Osteocranium (костная стадия) – головной мозг окружен черепной коробкой, которая состоит из костной ткани.
Слайд 20Мозговой череп (Neurocranium)
В соответствии со спецификой развития, мозговой череп делят на
перепончатую, которая состоит из плоских костей, покрывающих головной мозг и образующих свод черепа;
хрящевую, к которой относятся кости основания черепа
Слайд 21Перепончатая часть мозгового черепа:
Крыша и большая часть боковых отделов черепа развиваются
Затилочная область и задняя часть слуховой капсулы развиваются из приосевой мезодермы.
Мезенхима, которая формируется из этих двух источников, превращается в костную ткань путем перепончатого окостенения. Структуру, образуемых таким образом плоских перепончатох костей характеризует наличие иглоподобных костных спикул. Спикулы постепенно разходятся от первичных центров окостенения к периферии. Дальнейший рост плоских костей на протяжении фетального и постнатального периодив происходит путем аппозиции новых слоев ткани снаружи и одновременной резорбционной деятельностью остеокластов изнутри.
Слайд 22Хрящевая часть мозгового черепа (основание черепа)
Хрящи, которые лежат впереди нотохорды, которая
Хрящи, которые лежат позади этой границы и возникают из приосевой мезодермы, образуют хордальный хрящевой череп.
Основание черепа изначально образовано большим количеством отдельных хрящей.
Вследствие слияния хрящей и их эндохондрального окостенения формируется основание черепа.
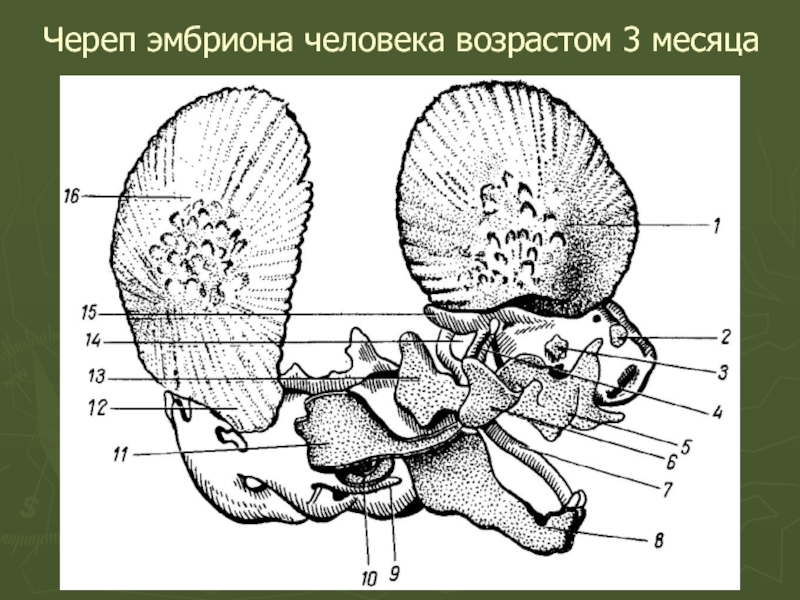
Слайд 24Лицевой череп (Viscerocranium)
Лицевой череп состоит из костекй, которые в основном развиваются
Сначала лицевой череп значчительно уступает по размерам мозговому. Это обусловлено:
отсутствием околоносовых воздухоносных пазух;
малым размером костей, особенно челюстей.
С появлением зубов и развитием воздухоносных пазух лицо приобретает черты взрослого человека.
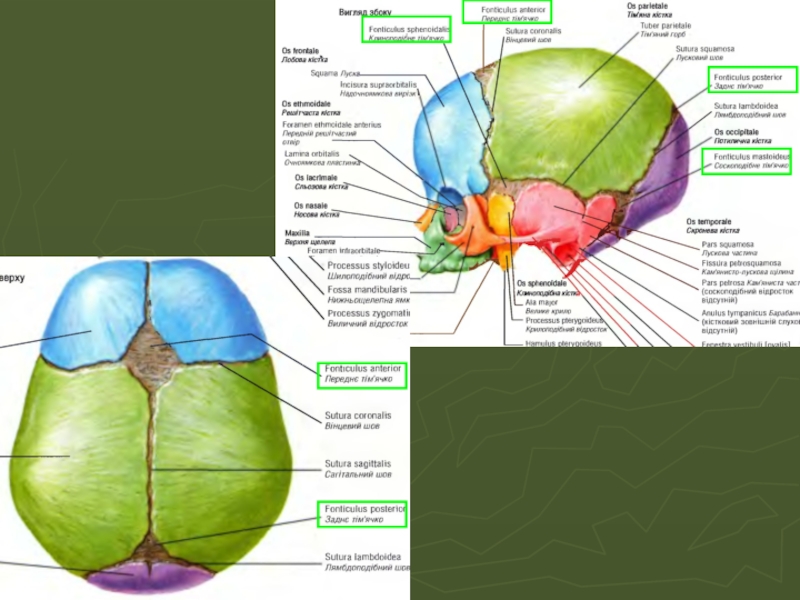
Слайд 26Череп новорожденного
Плоские кости черепа новорожденного отделены одна от другой узкими прослойками
В местах, где граничат больше двух костей, шви шире и называются родничками.
Шви и роднички дают возможность костям черепа перекрывать друг друга (этот процес называется молдингом) во время родов. Вскоре после рождения плоские кости возвращаются в свое прежнее положение, придавая черепу округлой формы.
Размер свода мозгового черепа новорожденного значительно перевышает размер лицевого черепа.
Слайд 28Аномалии развития черепа
Краниошиз – незавершенное формирование свода черепа и аненцефалия вследствии
Краниосиностозы – группа патологий развития, связанных с преждевременным закрытием одного или нескольких швов.
Микроцефалия – патология, обусловлена недостаточным ростом головного мозга. При этом мозговой череп теряет способность к увеличению своего объема.
Разные формы дисплазии хрящей, которые приводят к карликовости и изменению формы черепа.
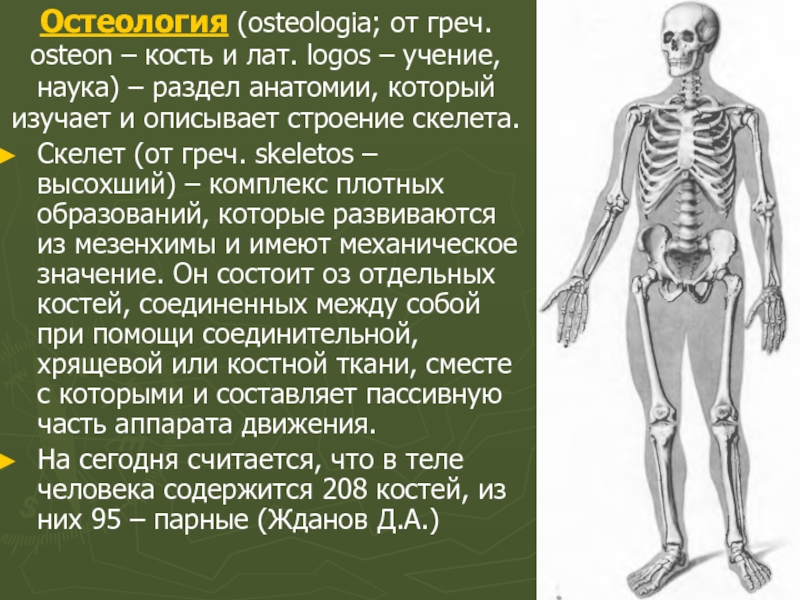
Слайд 29Остеология (osteologia; от греч. osteon – кость и лат. logos –
Скелет (от греч. skeletos – высохший) – комплекс плотных образований, которые развиваются из мезенхимы и имеют механическое значение. Он состоит оз отдельных костей, соединенных между собой при помощи соединительной,хрящевой или костной ткани, сместе с которыми и составляет пассивную часть аппарата движения.
На сегодня считается, что в теле человека содержится 208 костей, из них 95 – парные (Жданов Д.А.)
Слайд 30Функции скелета
Механические
Опорная – прикрепление мягких тканей и органов к различным частям
Двигательная – движение благодаря строению костей в виде длинных и коротких рычагов, соединенных подвижными сочленениями, приводимых в движение мышцами и управляемых нервной системой.
Защитная – защита жизненно важных органов и систем от повреждений.
Биологическая – участие скелета в обмене веществ, особенно в минеральном обмене (минеральных солей фосфора, кальция, железа и др.).
Иммунная и кроветворная – образование и развитие форменных элементов крови осуществляется в костном мозге – важной части кости.
Слайд 31Химический состав кости
~50% воды;
28,15% органических веществ, в том числе 15,75% жиров;
21,85%
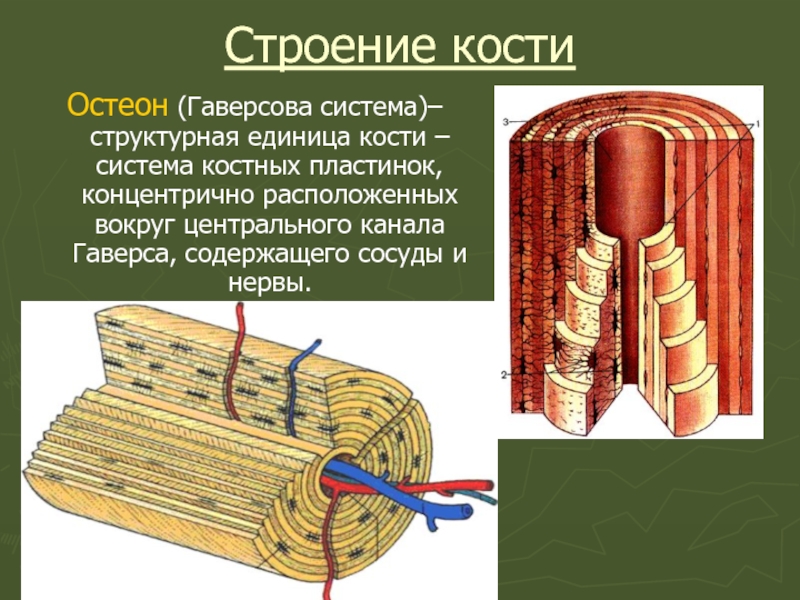
Слайд 32Строение кости
Остеон (Гаверсова система)– структурная единица кости – система костных пластинок,
Слайд 33Остеоны прилегают друг к другу не плотно, промежутки между ними заполнены
Остеоны и интерстициальные пластинки образуют основной слой костного вещества, покрытый снаружи и изнутри слоем окружающих пластинок.
Наружный слой пластинок пронизан питающими кровеносными сосудами в особых прободающих каналах Фолькмана.
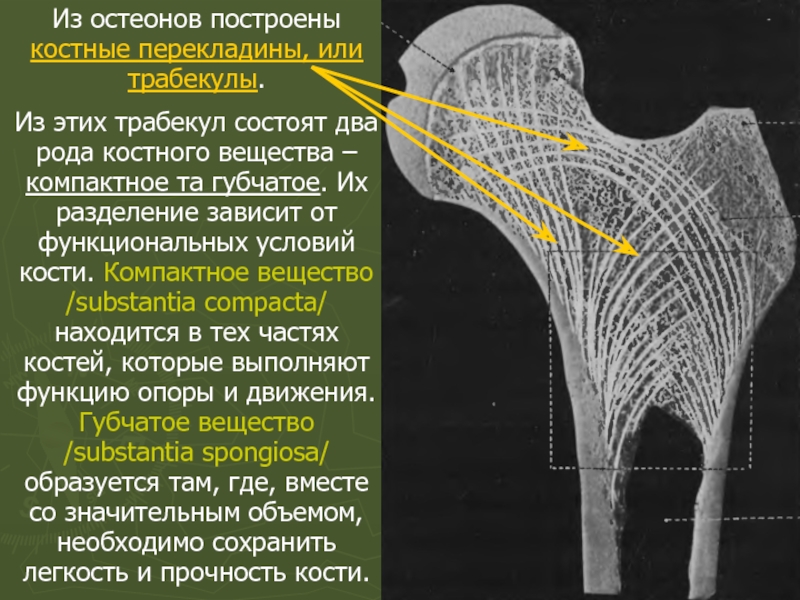
Слайд 34Из остеонов построены костные перекладины, или трабекулы.
Из этих трабекул состоят два
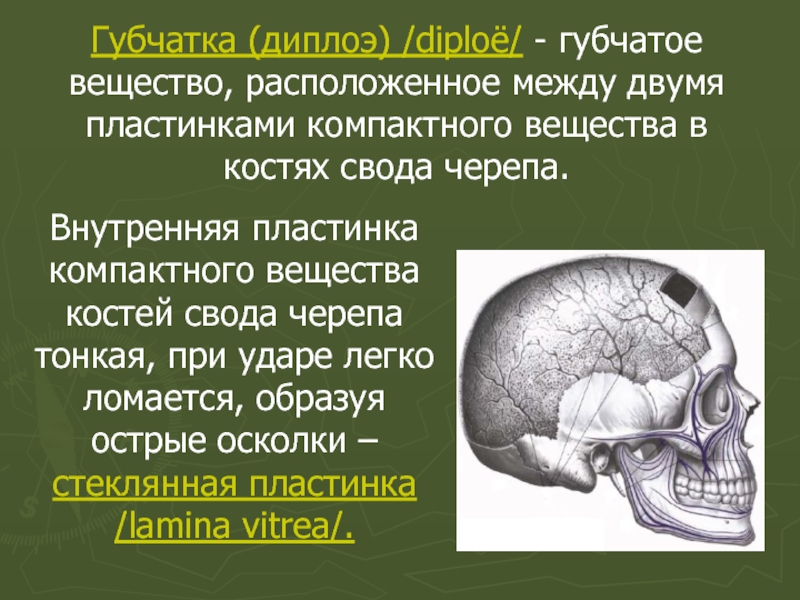
Слайд 36Губчатка (диплоэ) /diploё/ - губчатое вещество, расположенное между двумя пластинками компактного
Внутренняя пластинка компактного вещества костей свода черепа тонкая, при ударе легко ломается, образуя острые осколки – стеклянная пластинка /lamina vitrea/.
Слайд 37Костные ячейки губчатого вещества содержат костный мозг /medulla ossium/ – орган
Слайд 38Надкостница состоит из двух слоёв:
наружного волокнистого (фиброзного)
внутреннего остеогенного (камбиального)
Надкостница
Снаружи кость покрыта надкостницей /periosteum/ - тонкой прочной соединительнотканной плёнкой бледно-розового цвета, которая окружает кость и крепится к ней при помощи соединительнотканных пучков – прободных волокон, которые проникают в кость сквозь особые канальцы.
Суставные поверхности кости, свободные от надкостницы, покрывает суставной хрящ /cartilago articularis/.
Слайд 39Классификация костей
Трубчатые кости:
Длинные – плечевая, бедренная, кости предплечья и голени)
Короткие –
Губчатые кости – кости запястья и предплюсны, сесамовидные кости.
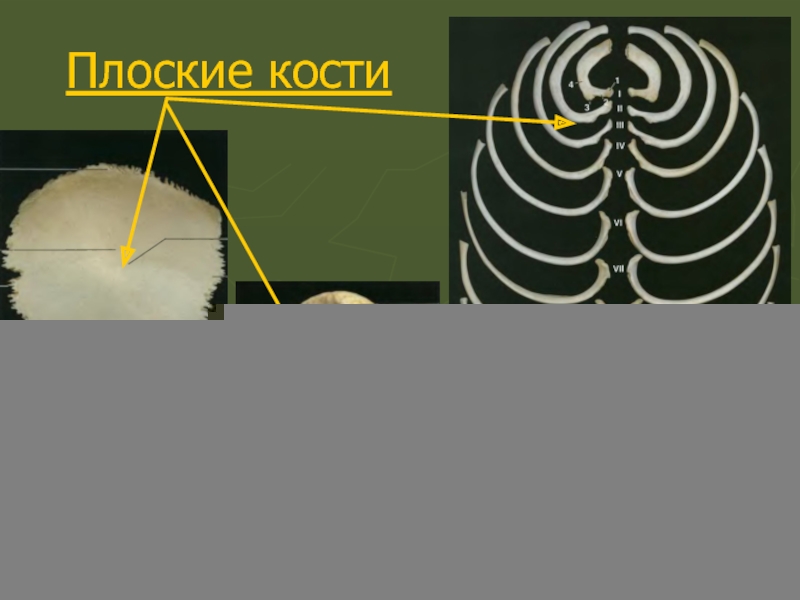
Плоские кости (широкие) – кости свода черепа, тазовые кости, грудина, рёбра.
Ненормальные кости (смешанные) /ossa irregularia/ - кости основания черепа, ключица, позвонки
тело позвонка – губчатая кость;
дуга и отростки позвонка – плоские кости.
Воздухоносные кости /ossa pneumatica/ - имеют в теле полость, выстланную слизистой оболочкой и заполненную воздухом – лобная, клиновидная, решётчатая кости, верхняя челюсть.
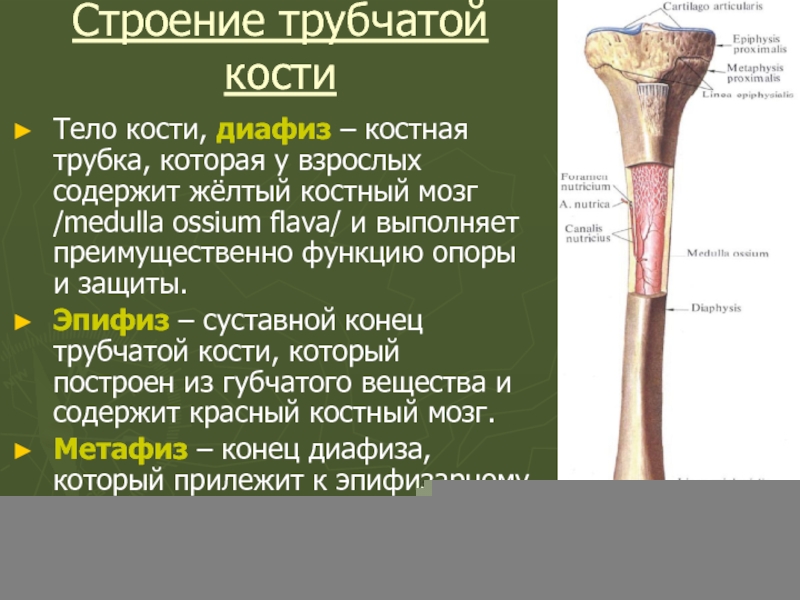
Слайд 45Строение трубчатой кости
Тело кости, диафиз – костная трубка, которая у взрослых
Эпифиз – суставной конец трубчатой кости, который построен из губчатого вещества и содержит красный костный мозг.
Метафиз – конец диафиза, который прилежит к эпифизарному хрящу и принимает участие в росте кости в длину.
Слайд 46На поверхности кости есть неровности:
Апофизы – возвышения, к которым крепятся мышцы
бугор /tuber/
бугорок /tuberculum/
гребень /crista/
отросток /processus/
Углубления, где мышцы крепятся своей мясистой частью:
яма /fossa, fovea/
ямка /fossula/
Следи прохождения через кость сосуда или нерва:
борозда /sulcus/
канал /canalis/
каналец /canaliculus/
щель /fissura/
вырезка /incisura/
Слайд 47Развитие костей
Скелетная система развивается из приосевой мезодермы, мезодермы латеральной пластинки (соматический
Слайд 48Приосевая мезодерма формирует сегментированные тканевые блоки – сомитомеры (в области головы)
Слайд 49Клетки вентромедиальной части сомита – склеротома – в конце четвёртой недели
Клетки мезенхимы способны к миграции и дифференциации во многих направлениях. Они могут превращаться в фибробласты, хондробласты или остеобласты (клетки-продуценты кости).
Слайд 50Клетки нервного гребня области головы также дифференцируются в мезенхиму и принимают
и его основания.
Слайд 51Костная ткань может также развиваться из клеток соматического слоя мезодермы стенок
Срез через почку конечности демонстрирует мезенхиму, которая происходит из мезодермы латеральной пластинки (источник скелетного компонента) и из миотомов приосевой мезодермы (мышечный компонент).
Слайд 52Развитие костей может происходить двумя путями:
В процессе развития некоторых костей, таких,
Развитие большинства костей осуществляется в два этапа. Вначале клетки мезенхимы формируют гиалиновую хрящевую модель, из которой в процессе дальнейшего окостенения образуется кость.
Слайд 53В онтогенезе человека скелет проходит три последовательные стадии:
Перепончатый скелет – первые
Хрящевой скелет – на 5-8 неделе образуются хрящевые модели будущих костей.
Костный скелет – с 8 недели, в зависимости от отдела скелета, начинается окостенение, которое длится до зрелого периода.
Различают четыре вида окостенения (остеогенеза):
Эндесмальное окостенение
Перихондральное окостенение
Периостальное окостенение
Эндохондральное окостенение
Слайд 54Эндесмальное – окостенение из очагов остеогенеза первичных костей. Происходит в соединительной
Перихондральное окостенение – происходит на наружной поверхности хрящевых зачатков. Постепенно идет замещение хрящевой ткани костной (снаружи – внутрь), образуется компактное вещество. Надхрящница в результате переходит в надкостницу. Клетки наслаиваются методом наложения (аппозиции).
Слайд 55Периостальное – окостенение за счёт надкостницы, когда полностью произошло замещение хрящевой
Энхондральное – окостенение внутри хрящевых зачатков. Распространение процесса окостенения от центра к периферии (изнутри – кнаружи) приводит к образованию губчатого вещества. Происходит непрямое превращение хряща в кость с последующим разрушением хряща.
Слайд 56Развитие конечностей начинается на четвёртой неделе эмбрионального развития:
Почки конечностей появляются в
Мезенхима почек конечностей конденсируется и уже около шестой недели развития можно выявить первые гиалиновые хрящевые модели будущих костей конечностей.
Остеогенез в конечностях начинается в конце эмбрионального периода и длится после рождения.
Слайд 57Схематическое изображение нижней конечности эмбриона человека
А – в начале шестой недели В
С – в начале восьмой недели
Слайд 58Схематическое изображение нижней конечности эмбриона человека
А – в начале шестой недели В
С – в начале восьмой недели
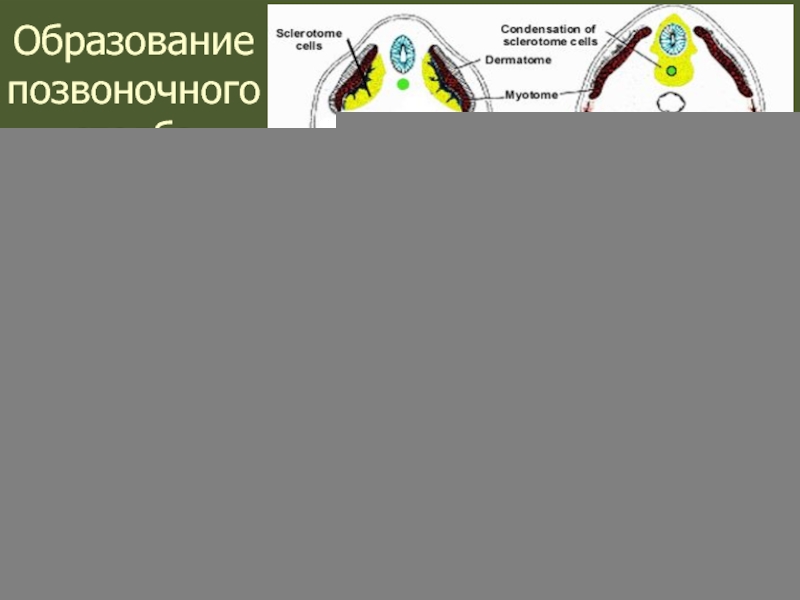
Слайд 59Образование позвоночного столба
В течение четвертой недели развития клетки склеротомов смещаются и
В течение дальнейшего развития клетки каудальной части каждого склеротомного сегмента активно пролиферируют и конденсируются. Клетки проникают в прилежащую межсегментную ткань, соединяя каудальную часть верхнего сегмента с краниальной половиной нижнего.
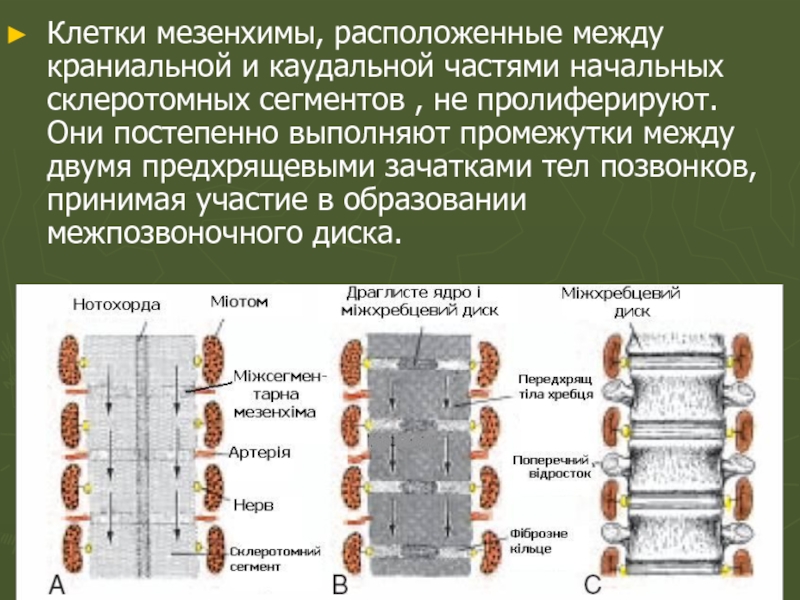
Слайд 60Клетки мезенхимы, расположенные между краниальной и каудальной частями начальных склеротомных сегментов
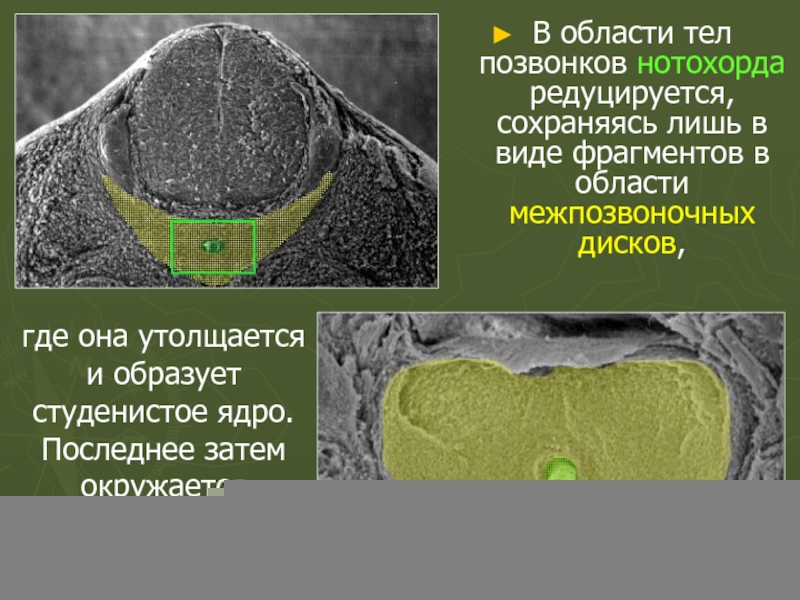
Слайд 61В области тел позвонков нотохорда редуцируется, сохраняясь лишь в виде фрагментов
где она утолщается и образует студенистое ядро. Последнее затем окружается волокнами фиброзного кольца.
Слайд 62Рёбра развиваются из рёберных отростков грудных позвонков и, следовательно, являются производными
Грудина развивается из соматомезодермы вентральной стенки тела. Две грудинные пластинки, которые образуются по обе стороны от срединной линии, со временем сливаются, формируя хрящевую модель грудины.
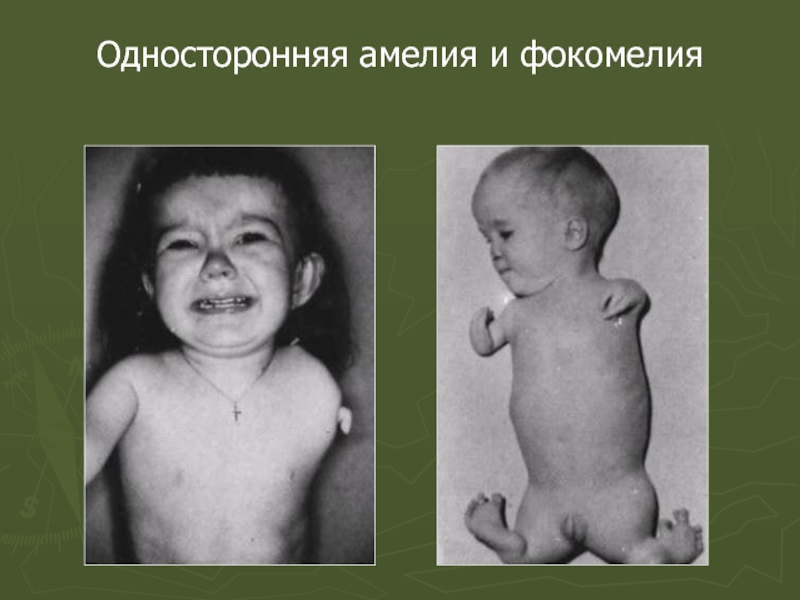
Слайд 63Аномалии развития скелета
Увеличение или уменьшение количества рёбер.
Сращение первого шейного позвонка с
Сакрализация (сращение крестцовых позвонков с нижними поясничными) или люмбализация (увеличение количества поясничных позвонков) позвоночного столба.
Передние концы рёбер могут срастаться с другими или расщепляться.
Возможно продольное расщепление грудины, при этом отмечается наличие круглого или овального отверстия в грудине или мечевидном отростке.
Сверхкомплектные пальцы или отсутствие пальцев кисти и стопы, синдактилия и т.п.