медицинский университет
2010 г
- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Диагностика и лечение тромбоэмболии легочной артерии презентация
Содержание
- 1. Диагностика и лечение тромбоэмболии легочной артерии
- 4. ТЭЛА ЗАНИМАЕТ 3 МЕСТО СРЕДИ КАРДИОВАСКУЛЯРНЫХ ЗАБОЛЕВАНИЙ
- 5. Первичные факторы риска возникновения ТЭЛА
- 6. Вторичные факторы риска возникновения ТЭЛА Травма/переломы
- 7. Источники ТЭЛА 1.Тромбоз в системе нижней полой
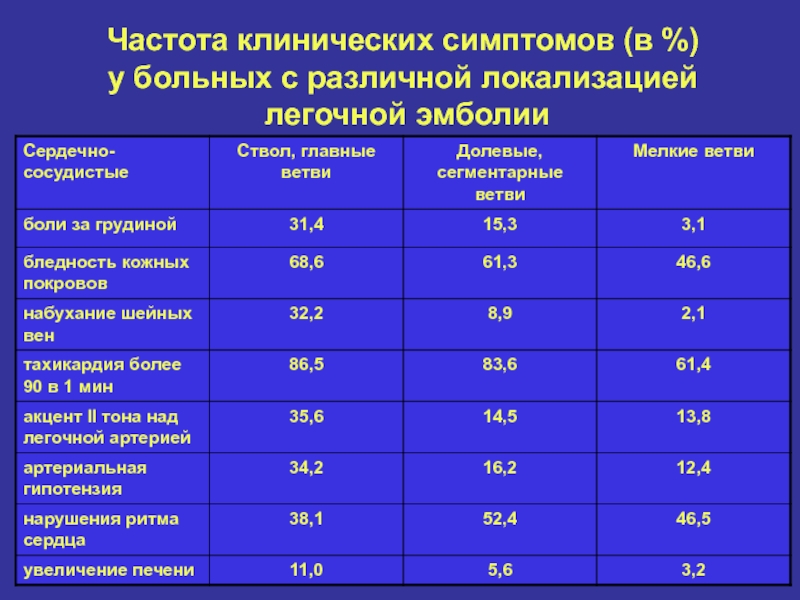
- 8. Частота клинических симптомов (в %) у больных с различной локализацией легочной эмболии
- 9. Частота клинических симптомов (в %) у больных с различной локализацией легочной эмболии
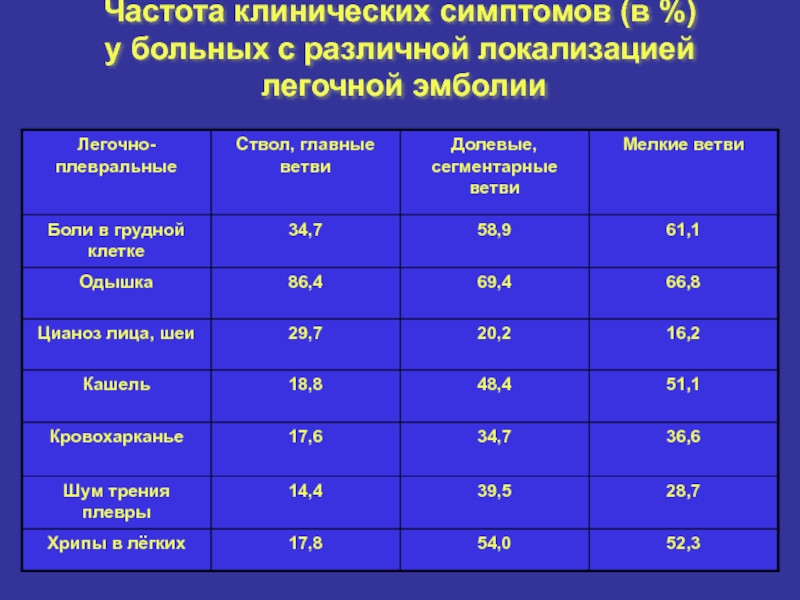
- 10. Частота клинических симптомов (в %) у больных с различной локализацией легочной эмболии
- 11. Методы инструментальной и лабораторной диагностики Определение
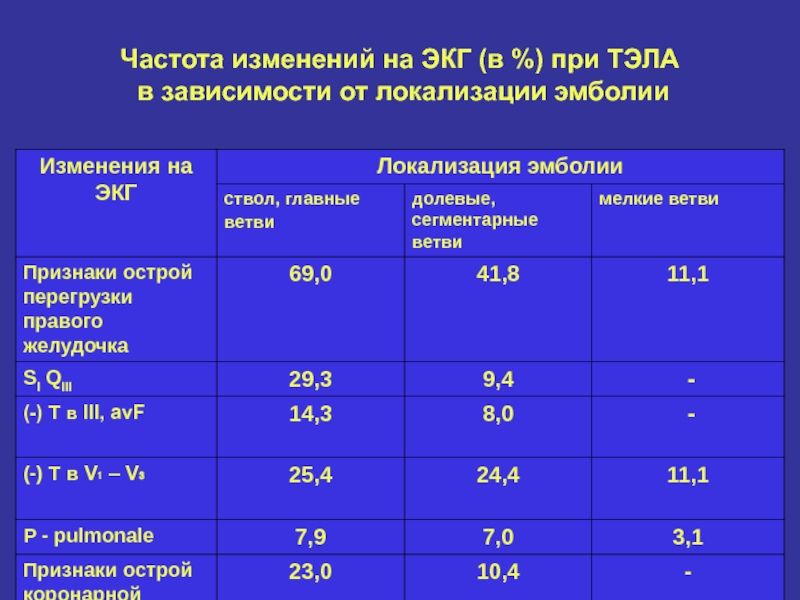
- 12. Частота изменений на ЭКГ (в %) при ТЭЛА в зависимости от локализации эмболии
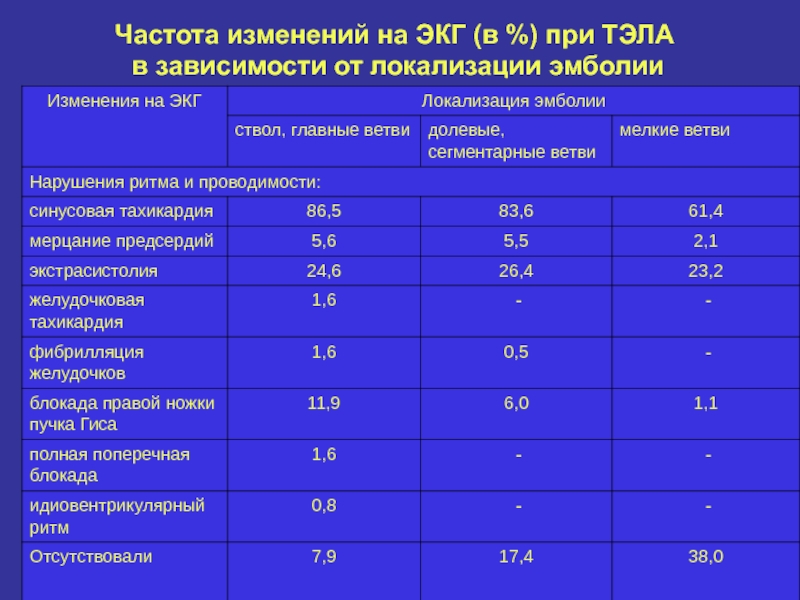
- 13. Частота изменений на ЭКГ (в %) при ТЭЛА в зависимости от локализации эмболии
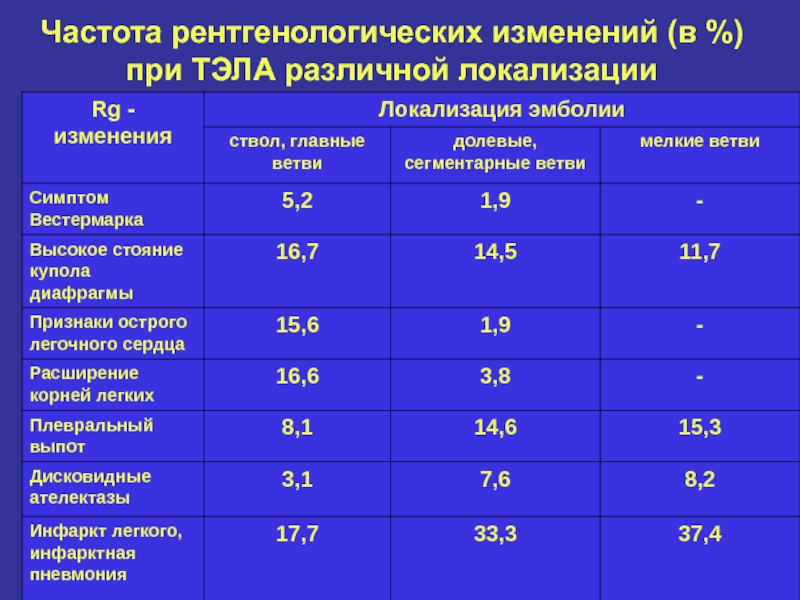
- 14. Частота рентгенологических изменений (в %) при ТЭЛА различной локализации
- 15. Ультразвуковое допплеровское исследование вен нижних конечностей: позволяет
- 16. Эхокардиография Ультразвуковое исследование сердца
- 17. Типичные эхокардиографические изменения при ТЭЛА
- 18. Если состояние больного нестабильно, то тромболитическая
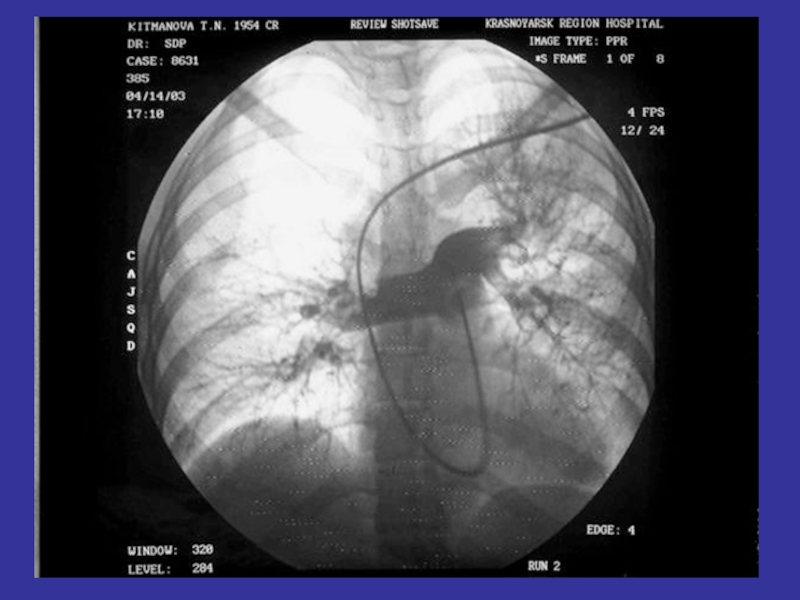
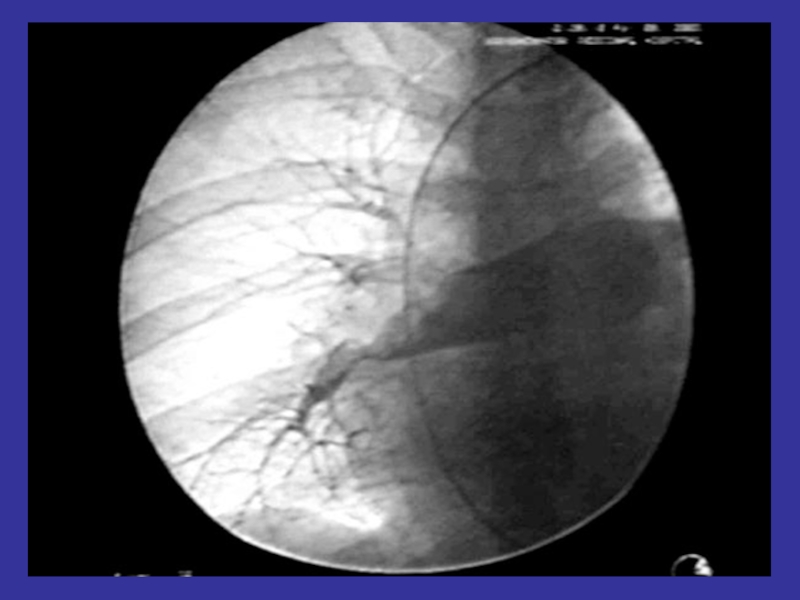
- 19. Ангиопульмонография обладает наибольшей специфичностью в отношении
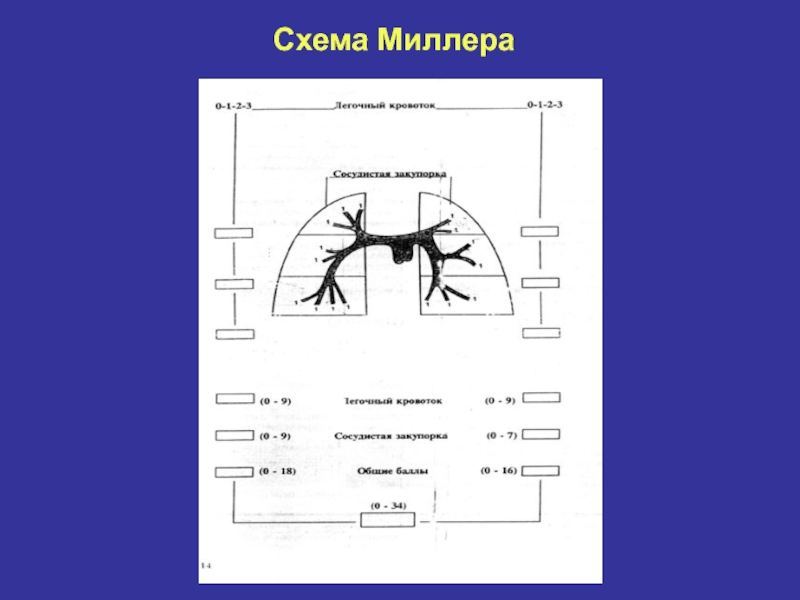
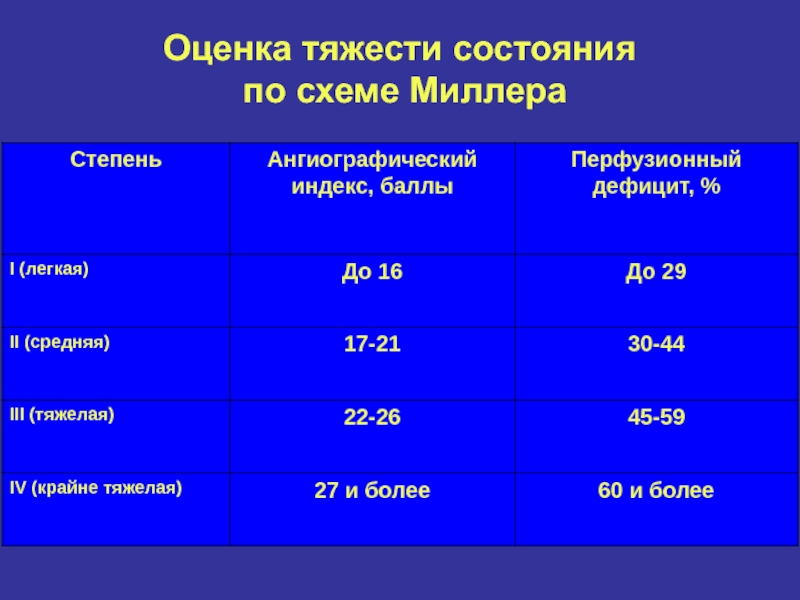
- 20. Схема Миллера
- 22. Клиническая классификация ТЭЛА ю.в.Аншелевич и П.А. Сорокина
- 23. Лечение Мероприятия первой очереди Манипуляции:
- 24. Принципы медикаментозной терапии 1.Тромболизис: стрептокиназа в/в 250000
- 25. 2.Гепарин 5000 - 10000 ЕД внутривенно
- 26. 3.Альтернатива гепарину – фраксипарин из расчета
- 27. 5.Обезболивание: трамал, кетанов, наркотические анальгетики
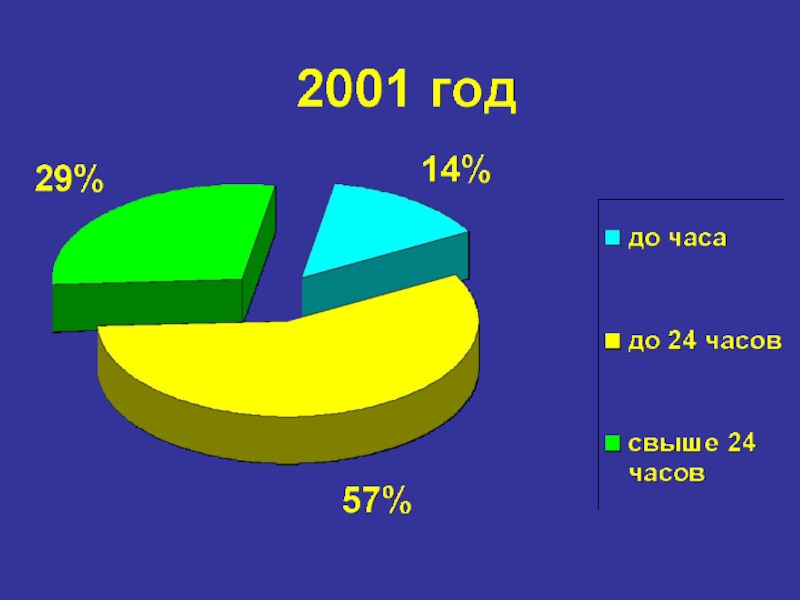
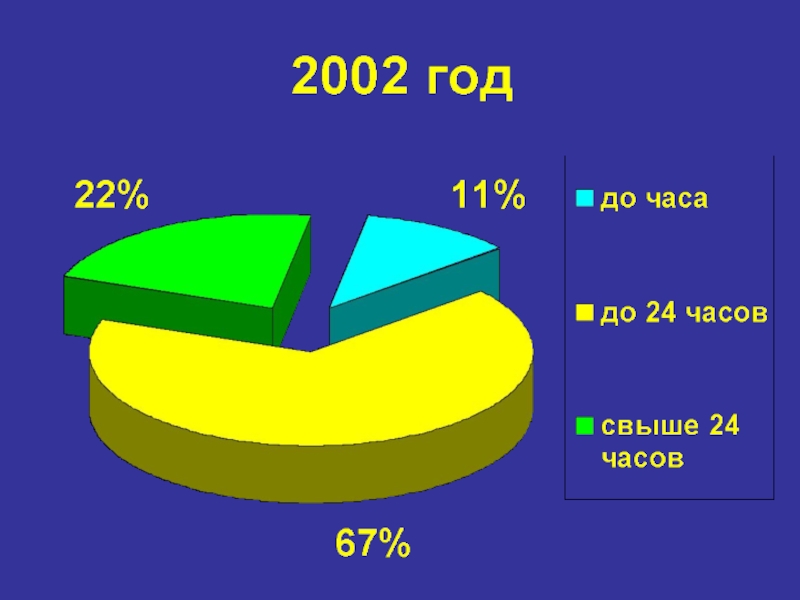
- 28. Анализ летальности
- 32. УСПЕХОВ ВАМ УВАЖАЕМЫЕ КОЛЛЕГИ !
Слайд 1ДИАГНОСТИКА И ЛЕЧЕНИЕ ТРОМБОЭМБОЛИИ ЛЕГОЧНОЙ АРТЕРИИ профессор, академик РАЕН НАЗАРОВ И.П. Красноярский государственный
Слайд 4ТЭЛА
ЗАНИМАЕТ 3 МЕСТО СРЕДИ КАРДИОВАСКУЛЯРНЫХ ЗАБОЛЕВАНИЙ
ТОЛЬКО 30% ДИАГНОСТИРУЕТСЯ ПРИ ЖИЗНИ
В США:
600
000 СЛУЧАЕВ В ГОД
50 000 ИЗ НИХ ЗАКАНЧИВАЕТСЯ ЛЕТАЛЬНО
В РОССИИ:
ОСЛОЖНЯЕТ 2,3% ВСЕХ ОПЕРАЦИЙ (С-Пб, 1997)
ОБНАРУЖИВАЕТСЯ ДО 12% ВСЕХ АУТОПСИЙ
НЕМЕДЛЕННАЯ СМЕРТНОСТЬ СОСТАВЛЯЕТ 10%
СМЕРТНОСТЬ В БОЛЕЕ ПОЗДНИЕ СРОКИ ДО 30%
50 000 ИЗ НИХ ЗАКАНЧИВАЕТСЯ ЛЕТАЛЬНО
В РОССИИ:
ОСЛОЖНЯЕТ 2,3% ВСЕХ ОПЕРАЦИЙ (С-Пб, 1997)
ОБНАРУЖИВАЕТСЯ ДО 12% ВСЕХ АУТОПСИЙ
НЕМЕДЛЕННАЯ СМЕРТНОСТЬ СОСТАВЛЯЕТ 10%
СМЕРТНОСТЬ В БОЛЕЕ ПОЗДНИЕ СРОКИ ДО 30%
Слайд 5Первичные факторы риска
возникновения ТЭЛА
Дефицит антитромбина
Врожденная дисфибриногенемия
Тромбомодулин
Гипергомоцистеинемия
Антитела к кардиолипину
Ингибитор активатора плазминогена
Мутация 20210А протромбина
Дефицит протеина С
Фактор V Лейдена
Дефицит плазминогена
Дисплазминогенемия
Дефицит протеина 5
Дефицит фактора XII
Слайд 6Вторичные факторы риска
возникновения ТЭЛА
Травма/переломы
Инсульт
Пожилой возраст
Наличие катетера в центральной вене
Хроническая венозная недостаточность
Курение
Беременность/послеродовый
период
Болезнь Крона
Нефротический синдром
Повышенная вязкость крови (полицитемия, б-нь Вальденстрема)
Тромбоцитарные нарушения
Хирургическое вмешательство
Иммобилизация
Злокачественное новообразование ± химиотерапия
Ожирение
Сердечная недостаточность
Путешествия на большие расстояния
Оральные контрацептивы
Волчаночный антикоагулянт
Наличие искусственных тканей
Слайд 7Источники ТЭЛА
1.Тромбоз в системе нижней полой вены (HПB). Чаще всего он
локализуется в глубоких венах нижних конечностей и магистральных венах таза. При бластоматозном поражении почек возможен тромбоз почечных вен, распространяющийся на НПВ.
2.Тромботическое поражение печеночных вен.
3.Тромбоз правого предсердия, который развивается на фоне мерцательной аритмии и дилатационной кардиомиопатии.
4. Эмболизация легочного сосудистого русла при эндокардите трехстворчатого клапана и эндокардиальной электрокардиостимуляции, осложненной тромбозом правых отделов сердца.
5.Крайне редко легочной эмболией осложняется тромбоз в бассейне верхней полой вены.
2.Тромботическое поражение печеночных вен.
3.Тромбоз правого предсердия, который развивается на фоне мерцательной аритмии и дилатационной кардиомиопатии.
4. Эмболизация легочного сосудистого русла при эндокардите трехстворчатого клапана и эндокардиальной электрокардиостимуляции, осложненной тромбозом правых отделов сердца.
5.Крайне редко легочной эмболией осложняется тромбоз в бассейне верхней полой вены.
Слайд 11Методы инструментальной и лабораторной диагностики
Определение уровня D-димера в крови (перекрестно-связанный
фрагмент распада фибрина).
Положительный анализ (>0,5 мкг/мл)
свидетельствует об активно идущем процессе образования и разрушения тромбов.
! Если уровень D-димера ниже 0,5 мкг/мл,
то ТЭЛА нет и все последующие мероприятия по ее диагностике прекращаются.
! Если уровень D-димера ниже 0,5 мкг/мл,
то ТЭЛА нет и все последующие мероприятия по ее диагностике прекращаются.
Слайд 15Ультразвуковое допплеровское исследование вен нижних конечностей:
позволяет диагностировать проксимальный тромбоз глубоких вен
нижних конечностей при наличии его симптомов, но обладает низкой чувствительностью в выявлении бессимптомного тромбоза.
Отрицательный результат исследования не исключает наличие ТЭЛА
Слайд 16 Эхокардиография
Ультразвуковое исследование сердца помогает в дифференциальной диагностике возможных причин
одышки, боли в груди, коллапса, в частности инфаркта миокарда, инфекционного эндокардита, расслоения аорты, тампонады сердца и др. Кроме того, результаты эхокардиографии могут косвенно подтвердить диагноз ТЭЛА при наличии перегрузки или дисфункции правого желудочка и признаков легочной гипертензии. Обязательно производится измерение давления в легочной артерии.
Слайд 17 Типичные эхокардиографические изменения при ТЭЛА
(гемодинамически значимой)
дилатация и гипокинезия правого
желудочка.
увеличение отношения размеров правого и левого желудочков.
расширение проксимальной части легочной артерии.
увеличение скорости потока регургитации крови через трикуспидальное отверстие и нарушение кровотока в выносящем тракте правого желудочка.
Более специфическим признаком ТЭЛА могут быть особенности региональной систолической функции правого желудочка. По неясной причине гипокинезия при ТЭЛА не распространяется на верхушечный сегмент правого желудочка. По данным исследования чувствительность этого признака составила 77%, а специфичность - 94%.
У части больных с перегрузкой правого желудочка возможна прямая визуализация тромба с помощью чрезпищеводной эхокардиографии.
увеличение отношения размеров правого и левого желудочков.
расширение проксимальной части легочной артерии.
увеличение скорости потока регургитации крови через трикуспидальное отверстие и нарушение кровотока в выносящем тракте правого желудочка.
Более специфическим признаком ТЭЛА могут быть особенности региональной систолической функции правого желудочка. По неясной причине гипокинезия при ТЭЛА не распространяется на верхушечный сегмент правого желудочка. По данным исследования чувствительность этого признака составила 77%, а специфичность - 94%.
У части больных с перегрузкой правого желудочка возможна прямая визуализация тромба с помощью чрезпищеводной эхокардиографии.
Слайд 18 Если состояние больного нестабильно, то тромболитическая терапия может быть начата
на основании эхокардиографических данных.
Если же симптоматическая терапия позволяет стабилизировать состояние, то диагноз подтверждается с помощью чрезпищеводной эхокардиографии и ангиопульмонографии.
Если же симптоматическая терапия позволяет стабилизировать состояние, то диагноз подтверждается с помощью чрезпищеводной эхокардиографии и ангиопульмонографии.
Слайд 19Ангиопульмонография
обладает наибольшей специфичностью в отношении диагностики ТЭЛА.
является частью комплексной оценки
(с диагностической целью наиболее показана в случаях, когда вероятность ТЭЛА по клиническим данным существенно расходится с результатами неинвазивного обследования).
производится измерение давления в легочной артерии.
необходима в лечении больных с ТЭЛА ( установка катетера в устье легочной артерии для проведения тромболитической терапии).
установка фильтра в нижнюю полую вену показана при документированной ТЭЛА , неэффективности адекватного режима применения антикоагулянтов (повторное возникновение ТЭЛА), у больных высокого риска (распространенный или прогрессирующий венозный тромбоз, тяжелая легочная гипертензия или легочное сердце).
производится измерение давления в легочной артерии.
необходима в лечении больных с ТЭЛА ( установка катетера в устье легочной артерии для проведения тромболитической терапии).
установка фильтра в нижнюю полую вену показана при документированной ТЭЛА , неэффективности адекватного режима применения антикоагулянтов (повторное возникновение ТЭЛА), у больных высокого риска (распространенный или прогрессирующий венозный тромбоз, тяжелая легочная гипертензия или легочное сердце).
Слайд 23Лечение
Мероприятия первой очереди
Манипуляции:
1.Катетеризация периферической или центральной вены .
2.Кислородотерапия, подготовить
все для перевода на ИВЛ .
3.Подготовить все для проведения сердечно-лёгочной реанимации.
Мониторинг:
1.Неинвазивное АД
2.ЧСС
3.Пульсоксиметрия
4.ЭКГ
5.Температура тела
3.Подготовить все для проведения сердечно-лёгочной реанимации.
Мониторинг:
1.Неинвазивное АД
2.ЧСС
3.Пульсоксиметрия
4.ЭКГ
5.Температура тела
Слайд 24Принципы
медикаментозной терапии
1.Тромболизис: стрептокиназа в/в 250000 МЕ в течение 30 минут, затем
постоянная инфузия 100000 МЕ/час (суммарная доза 3000000 ед.) или тканевой активатор плазминогена-актилизе 100 мг в/в за два часа.
Во время беременности, родов и в ближайшем послеродовом периоде этот метод противопоказан ввиду опасности развития маточного кровотечения.
Во время беременности, родов и в ближайшем послеродовом периоде этот метод противопоказан ввиду опасности развития маточного кровотечения.
Слайд 25
2.Гепарин 5000 - 10000 ЕД внутривенно струйно, затем постоянная внутривенная инфузия
10-15 ЕД кг/мин, после проведенного тромболизиса.
Необходимо добиваться увеличения АЧТВ в 1,5-2 раза. Продолжительность терапии гепарином - 5-7 суток. Необходимо учитывать противопоказания к применению прямых антикоагулянтов.
Необходимо добиваться увеличения АЧТВ в 1,5-2 раза. Продолжительность терапии гепарином - 5-7 суток. Необходимо учитывать противопоказания к применению прямых антикоагулянтов.
Слайд 26
3.Альтернатива гепарину – фраксипарин из расчета 0,1мл/10кг массы 2 раза в
сутки п/к или клексан 1 мг/кг 2 раза в сутки.Не требуется контроль АЧТВ,низкая вероятность развития гепарининдуцированной тромбоцитопении.
4.Непрямые антикоагулянты: прием начинают с 1 суток на фоне гепаринотерапии - варфарин 10 мг/сутки и проводят в таком сочетании 2-3 дня для достижения МНО - 2,5-3,5,после чего доза снижается до 2,5-5 мг/сут.
4.Непрямые антикоагулянты: прием начинают с 1 суток на фоне гепаринотерапии - варфарин 10 мг/сутки и проводят в таком сочетании 2-3 дня для достижения МНО - 2,5-3,5,после чего доза снижается до 2,5-5 мг/сут.
Слайд 27
5.Обезболивание: трамал, кетанов, наркотические анальгетики
6.Вазопрессоры - допмин, адреналин и др.
адреномиметики , по показаниям
7.Ограничить инфузионную терапию до 10-15 мл/кг сутки
7.Ограничить инфузионную терапию до 10-15 мл/кг сутки