- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Бронхообструктивный синдром презентация
Содержание
- 1. Бронхообструктивный синдром
- 2. БРОНХООБСТРУКТИВНЫЙ СИНДРОМ У ДЕТЕЙ РАННЕГО ВОЗРАСТА Зав.
- 3. Терминология «wheeze» (свист) – высокочастотный звук, слышимый
- 4. Актуальность проблемы Примерно у 1/3 детей раннего
- 5. Клинические проявления БОС: Кашель,приступообразный, малопродуктивный Свистящее шумное
- 6. По длительности течения БОС может быть: острым
- 7. Основные группы причин бронхообструктивного синдрома у детей
- 8. Заболевания органов дыхания Инфекционно-воспалительные (бронхит, бронхиолит,
- 9. Заболевания желудочно-кишечного тракта халазия и
- 10. Наследственные заболевания Муковисцидоз Первичная цилиарная дискинезия
- 11. Заболевания центральной и периферической нервной системы родовая
- 12. Другие причины Заболевания сердечно-сосудистой системы (пороки сердца,
- 13. Патология на уровне верхних и средних дыхательных
- 14. Внелегочные причины: гиперплазия вилочковой железы (тимомегалия)
- 15. Острые обструктивные состояния дыхательных путей у детей
- 16. Факторы, предрасполагающие к развитию обструкции бронхов на
- 17. Острый обстуктивный бронхит и бронхиолит Клиническая картина
- 18. Острый обструктивный бронхиолит - является одним из
- 19. Показания к госпитализации ребенка с клиникой ОРЗ
- 20. Лечение бронхообструктивного синдрома Бронхолитическая терапия Противовоспалительная терапия Улучшение дренажной функции бронхов
- 21. Бронхолитическая терапия β2-агонисты короткого действия (сальбутамол, фенотерол
- 22. Дозы лекарственных препаратов для ингаляций через небулайзер
- 23. При тяжелом течении торпидного к лечению БОС
- 24. Теофиллины короткого действия При тяжелой бронхообструкции эуфиллин
- 25. Противовоспалительная терапия глюкокортикостероиды (топические и системные) антибактериальные препараты при наличии показаний
- 26. Ингаляционные кортикостероиды будесонид - раствор для ингаляций
- 27. Системные кортикостероиды Назначаются при неэффективности ингаляционных препаратов
- 28. Улучшение дренажной функции бронхов Активная оральная регидратация
- 29. Рецидивирующее течение БОС Более чем у половины
- 30. Наиболее частые причины, способствующие рецидивам БОС на
- 31. Гиперреактивность бронхов развивается более чем у половины
- 32. Наличие бронхиальной астмы, дебют которой у детей
- 33. Диагностические критерии БА у детей раннего возраста
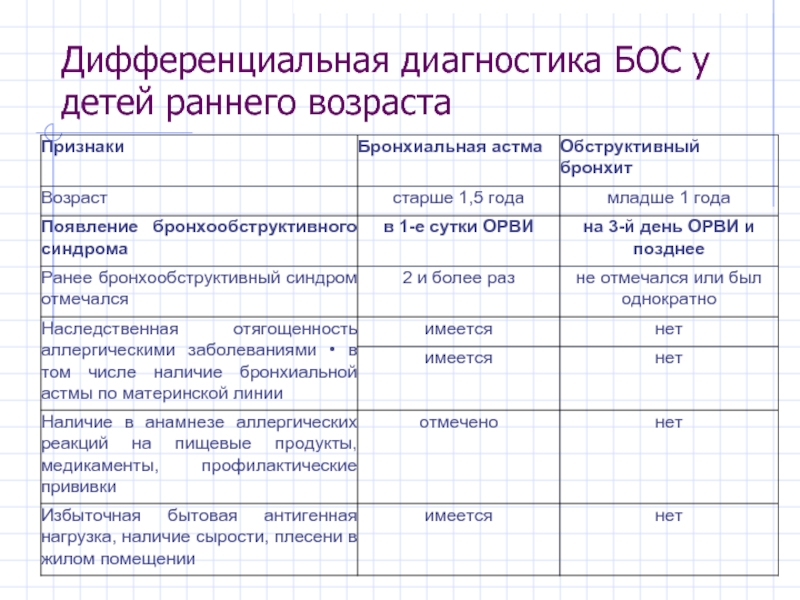
- 34. Дифференциальная диагностика БОС у детей раннего возраста
- 35. ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА Бронхолегочная дисплазия Острый
- 38. Комплекс обследования при БОС Исследование периферической крови
- 39. Серологические методы специфические иммуноглобулины М и
- 40. Показания для проведения рентгенографии грудной клетки При
- 41. По строгим индивидуальным показаниям проводят: Бронхоскопию Сцинтиграфию легких Ангиопульмонографию Компьютерную томографию грудной клетки
- 44. Бронхиальная астма, приступный период условиях Острый
- 45. Ситуация №1 Вы врач-педиатр участковый детской поликлиники,
- 46. Мероприятия при обструктивном бронхите В случае первого
- 47. сальбутамол на прием 0,15 мл/кг, максимально 2,5
- 48. При подостром и прогрессирующем характере нарастания проявлений,
- 49. Ситуация 2 Вы врач-педиатр детской участковый поликлиники,
- 50. Мероприятия при остром обструктивном ларингите Согласно международному
- 51. суспензия будесонида через небулайзер в дозировке 500-2000
- 52. Положительно влияет ингаляционное применение эпинефрина в дополнение
Слайд 2БРОНХООБСТРУКТИВНЫЙ СИНДРОМ У ДЕТЕЙ РАННЕГО ВОЗРАСТА
Зав. кафедрой педиатрии,
д.м.н., проф.
Гаймоленко
Слайд 3Терминология
«wheeze» (свист) – высокочастотный звук, слышимый на выдохе (иногда и на
«бронхообструктивный синдром» используемым в отечественной педиатрии - симптомокомплекс, связанный с нарушением проходимости бронхов функционального или органического происхождения
Слайд 4Актуальность проблемы
Примерно у 1/3 детей раннего возраста при инфицировании респираторными вирусами
Более чем у половины детей эпизоды обструктивного бронхита рецидивируют, в 47 - 57% случаев возможно развитие бронхиальной астмы
Слайд 5Клинические проявления БОС:
Кашель,приступообразный, малопродуктивный
Свистящее шумное дыхание
Приступы удушья
Участие вспомогательной мускулатуры в акте
Тахипное, усталость дыхательных мышц и снижение РаО2 (при выраженной обструкции)
Слайд 6По длительности течения БОС может быть:
острым (клинические проявления сохраняются не более
рецидивирующим
непрерывно-рецидивирующим (хроническим)
Слайд 7Основные группы причин бронхообструктивного синдрома у детей
Инфекционные
Аллергические
Обтурационные
Слайд 8 Заболевания органов дыхания
Инфекционно-воспалительные (бронхит, бронхиолит, пневмония)
Бронхиальная астма
Аспирация инородных тел
Пороки развития бронхолегочной системы
Облитерирующий бронхиолит
Туберкулез
Слайд 9Заболевания желудочно-кишечного тракта
халазия и ахалазия пищевода
гастроэзофагальный рефлюкс
трахеопищеводный
Слайд 10Наследственные заболевания
Муковисцидоз
Первичная цилиарная дискинезия (включая синдром Картагенера)
Наследственные дисплазии соединительной ткани
Дефицит альфа1 – антитрипсина
Слайд 11Заболевания центральной и периферической нервной системы
родовая травма
миопатии - дисфункция голосовых
рецидивирующая аспирация молока из-за патологии ЦНС
Слайд 12Другие причины
Заболевания сердечно-сосудистой системы (пороки сердца, сопровождающиеся легочной гипертензией)
Врожденные и приобретенные
Паразитарные инфекции (аскаридоз, токсокароз)
Слайд 13Патология на уровне верхних и средних дыхательных путей:
постаназальный синдром (ринит)
гипертрофия миндалин
стеноз гортани (ложный и истинный круп)
заглоточный абсцесс (дисфагия и дисфония)
врождённый стридор (недоразвитие хрящей гортани)
трахеомаляция (врождённая мягкость хрящевых трахеальных колец)
Слайд 14Внелегочные причины:
гиперплазия вилочковой железы (тимомегалия)
опухоли верхнего переднего средостения (тимома)
аномалия
увеличение внутригрудных лимфоузлов (бронхоаденит, лимфогрануломатоз)
Слайд 15Острые обструктивные состояния дыхательных путей у детей
Круп (обструктивный ларингит)
Острый обструктивный
Острый бронхиолит
У детей первых 6 лет жизни наиболее частый этиологический фактор – острая респираторная вирусная инфекция
Слайд 16Факторы, предрасполагающие к развитию обструкции бронхов на фоне острой респираторной инфекции
Морфофункциональные
Конституциональные особенности реактивности
Экссудативно-катаральный тип конституции
Лимфатический тип конституции
Недифференцированная дисплазия соединительной ткани
3. Неблагоприятные факторы внешней среды и дефицитные состояния
Слайд 17Острый обстуктивный бронхит и бронхиолит
Клиническая картина развивается на фоне респираторно-вирусной инфекции
У детей раннего возраста с отягощенным преморбидным фоном (лимфатико-гипопластический диатез, иммунодефицитные состояния, последствия постгипоксической энцефалопатии).
Слайд 18Острый обструктивный бронхиолит - является одним из клинических вариантов острого обструктивного
Характеризуется воспалением слизистых оболочек мелких бронхов и бронхиол.
В связи с этим имеет более тяжелое течение с развитием выраженной дыхательной недостаточности и обилием мелкопузырчатых хрипов.
Бронхиолит встречается преимущественно у детей первых двух лет жизни, наиболее часто болеют дети 5-6 месячного возраста.
Слайд 19Показания к госпитализации ребенка с клиникой ОРЗ
Тяжелый приступ обструкции, наличие дыхательной
Одышка без признаков обструкции, стонущее кряхтящее дыхание
Тяжелая интоксикация
Подозрение на пневмонию у ребенка до года
Подозрение на наличие осложненного течения ОРЗ
По социальным показаниям
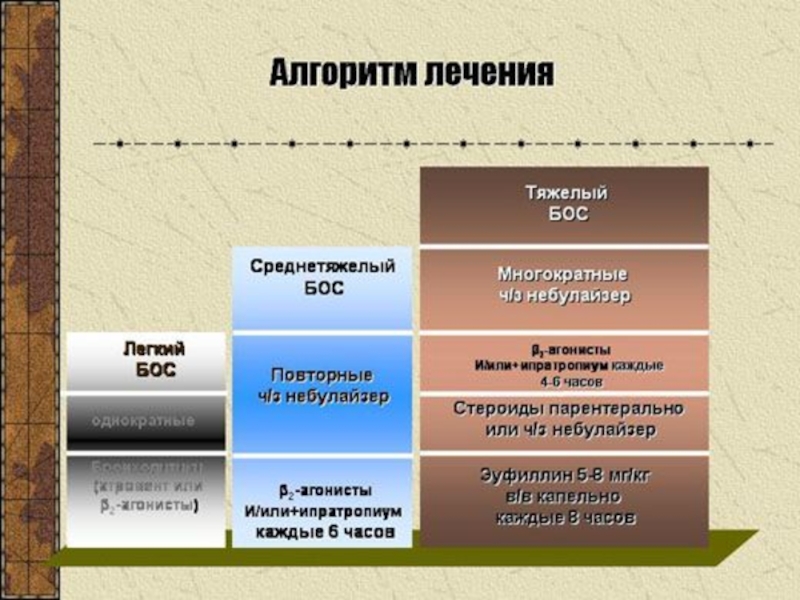
Слайд 20Лечение бронхообструктивного синдрома
Бронхолитическая терапия
Противовоспалительная терапия
Улучшение дренажной функции бронхов
Слайд 21Бронхолитическая терапия
β2-агонисты короткого действия (сальбутамол, фенотерол )
антихолинергические препараты ипратропиума бромид
теофиллины короткого действия (эуфиллин)
Слайд 22Дозы лекарственных препаратов для ингаляций через небулайзер
сальбутамол - 1 мл препарата
комбинация фенотерола и ипратропия бромида: детям до 6 лет (масса тела — до 22 кг) — 0,5 мл (10 капель), 6—12 лет — 0,5—1,0 мл (10—20 капель), старше 12 лет — 1 мл (20 капель);
Слайд 23При тяжелом течении торпидного к лечению БОС в качестве «терапии скорой
Слайд 24Теофиллины короткого действия
При тяжелой бронхообструкции эуфиллин назначают в/в капельно в физиологическом
Слайд 25Противовоспалительная терапия
глюкокортикостероиды (топические и системные)
антибактериальные препараты при наличии показаний
Слайд 26Ингаляционные кортикостероиды
будесонид - раствор для ингаляций (0,25 мг/мл, 0,5 мг/мл), во
будесонид – суспензия - доза для детей от полугода до 12 лет составляет 0,25-0,5 мг препарата дважды в сутки.
При стенозирующем ларинготрахеите - дети от 6 месяцев и старше 2 мг в сутки.
Слайд 27Системные кортикостероиды
Назначаются при неэффективности ингаляционных препаратов
Стартовая доза преднизолона составляет 1 мг/кг
Возможно повышение суточной дозы до 5-10 мг/кг до получения клинического эффекта
Слайд 28Улучшение дренажной функции бронхов
Активная оральная регидратация (50мл/кг/сут)
Муколитическая и отхаркивающая терапия
Дыхательная гимнастика
Слайд 29Рецидивирующее течение БОС
Более чем у половины детей эпизоды обструктивного бронхита рецидивируют,
Слайд 30Наиболее частые причины, способствующие рецидивам БОС на фоне ОРЗ:
Наличие гиперреактивности
Слайд 31Гиперреактивность бронхов развивается более чем у половины детей, перенесших пневмонию или
Продолжительность этого феномена от 7 дней до 3-8 месяцев.
Слайд 32Наличие бронхиальной астмы, дебют которой у детей раннего возраста часто совпадает
Слайд 33Диагностические критерии БА у детей раннего возраста
Более 3 эпизодов бронхообструктивного синдрома
Атопические заболевания в семье
Наличие аллергического заболевания у ребенка (атопический дерматит и др.)
Возраст старше 6 месяцев
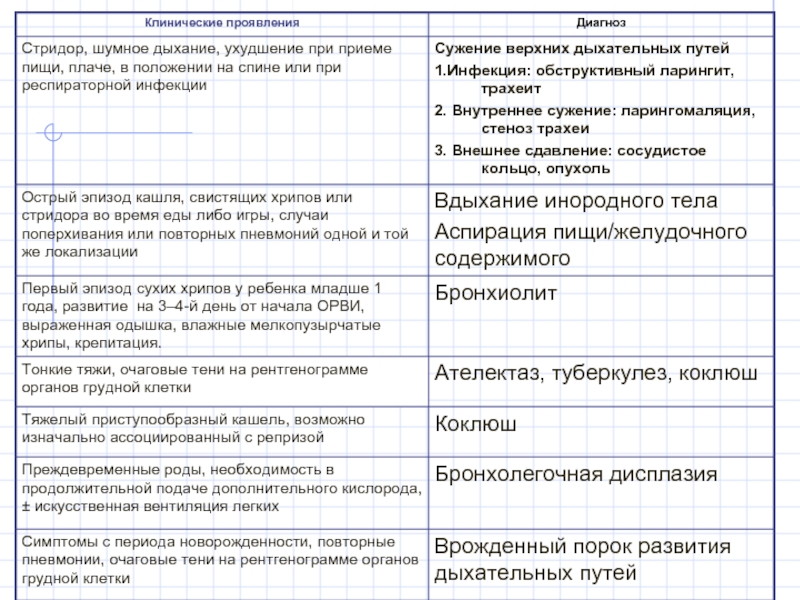
Слайд 35ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Бронхолегочная дисплазия
Острый бронхиолит
Аспирационный синдром
Врожденный стридор
Острый обструктивный ларингит
Врожденные пороки развития дыхательной системы
Аспирация инородных тел
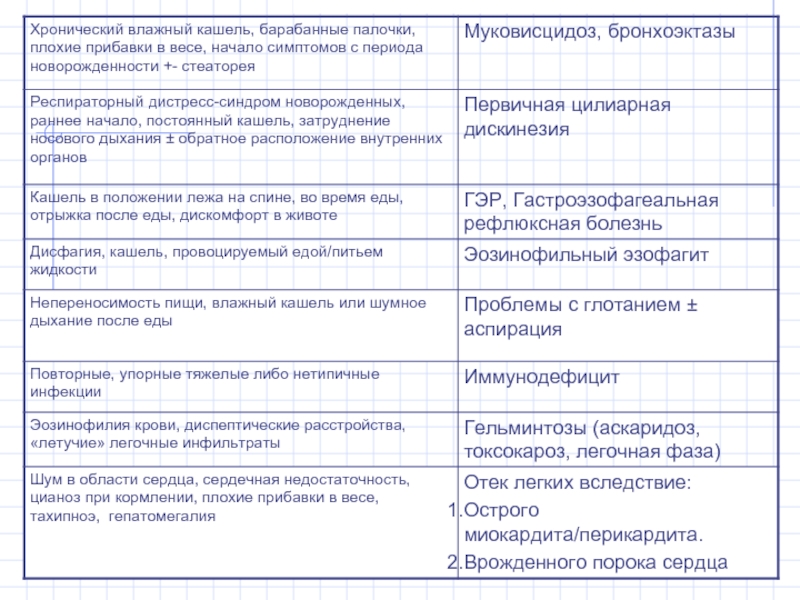
Муковисцидоз
Первичная цилиарная дискинезия
Гастроэзофагиальный рефлюкс
Коклюш
Аскаридоз
Токсокароз
Слайд 38Комплекс обследования при БОС
Исследование периферической крови
Серологические методы
Аллергологическое обследование (уровень
Бактериологические методы (достоверны при заборе материала во время бронхоскопии)
Рентгенография грудной клетки
Слайд 39Серологические методы
специфические иммуноглобулины М и G на наличие хламидийной, микоплазменной,
тесты на наличие гельминтов (токсакороз, аскаридоз)
Слайд 40Показания для проведения рентгенографии грудной клетки
При подозрении на осложненное течение (ателектаз
Для исключения острой пневмонии
При подозрении на инородное тело
При рецидивирующем течении обязательно (если раньше не проводилась)
Слайд 41По строгим индивидуальным показаниям проводят:
Бронхоскопию
Сцинтиграфию легких
Ангиопульмонографию
Компьютерную томографию грудной клетки
Слайд 44Бронхиальная астма, приступный период условиях
Острый обструктивный бронхит
Острый обструктивный ларингит
Перечень
Оказание неотложной помощи пациенту в амбулаторно-поликлинических
Слайд 45Ситуация №1
Вы врач-педиатр участковый детской поликлиники, Вас срочно вызвали в бокс
При осмотре: температура 37,6°С, небольшой цианоз носогубного треугольника, частота дыхательных движений – 34 в минуту, экспираторная одышка, при аускультации – выдох удлинен, на фоне жесткого дыхания выслушиваются свистящие сухие и необильные среднепузырчатые влажные хрипы.
Ваша задача оценить клиническую картину и провести ингаляционную терапию пациенту с обструктивным синдромом. Все действия, которые Вы будете производить, необходимо озвучивать.
Слайд 46Мероприятия при обструктивном бронхите
В случае первого эпизода, в зависимости от выраженности
1. Ингаляционные β2-агонисты или комбинированные препараты можно использовать у детей через небулайзер, добавляя к препарату 0,9% раствор натрия хлорида, или в виде дозированного аэрозольного ингалятора (ДАИ) со спейсером с соответствующей лицевой маской или мундштуком, обычно до 3 раз в день
Федеральные клинические рекомендации по оказания медицинской помощи детям с острым бронхитом, под ред. акад. РАН А.А. Баранова, чл.-корр. РАН Л.С. Намазовой-Барановой, 2015.
Слайд 47сальбутамол на прием 0,15 мл/кг, максимально 2,5 мл
фенотерол + ипратропия бромид
Слайд 48При подостром и прогрессирующем характере нарастания проявлений, сопровождающихся гипоксемией (SaO2 менее
ингаляционные кортикостероиды (ИГКС) через небулайзер – будесонид в суспензии, в среднем 250-500мкг/сут, применение 2 раза в день, коротким курсом до 5 дней
Слайд 49Ситуация 2
Вы врач-педиатр детской участковый поликлиники, Вас срочно вызвали в бокс
При осмотре: ребенок беспокоен, бледен, голос осипший, частота дыхательных движений – 30 в минуту, дыхание шумное, инспираторная одышка, в дыхании участвует вспомогательная мускулатура.
Ваша задача оценить клиническую картину и провести ингаляционную терапию пациенту с обструктивным синдромом. Все действия, которые Вы будете производить, необходимо озвучивать.
Слайд 50Мероприятия при остром обструктивном ларингите
Согласно международному консенсусу, основа лечения вирусных стенозов
Федеральные клинические рекомендации по оказанию скорой медицинской помощи при остром обструктивном ларинготрахеите у детей, под ред. акад. РАН А.А. Баранова, гл. внештатного специалиста по скорой медицинской помощи Минздрава России акад. РАН С.Ф. Багненко, 2015.
Круп у детей (острый обструктивный ларингит)/ Клинические рекомендации. – М., 2015. Российское Респираторное Общество, МОО Педиатрическое Респираторное Общество, Национальная Медицинская Ассоциация Оториноларингологов, Федерация Педиатров СНГ, Всероссийское Общество Скорой Медицинской Помощи, Евроазиатское Общество по инфекционным болезням, Московское Общество Детских Врачей.
Слайд 51суспензия будесонида через небулайзер в дозировке 500-2000 мкг на 1 ингаляцию.
дексаметазон 0,6 мг/кг в/м – вводится детям со стенозом 2 степени или при неэффективности будесонида (1А), а также детям младшего возраста при невозможности адекватного проведения ингаляции или чрезмерном беспокойстве ребенка при попытке ингаляции.
При отсутствии дексаметазона пациенту может быть назначен преднизолон в эквивалентной дозировке (1 мг преднизолона соответствует 0,15 мг дексаметазона) (1C).
Повторного ведения гормонов, как правило, не требуется (2С). По эффективности оба метода одинаковы, однако, у детей в возрасте до 2 лет быстрее и легче купировать проявления введением дексаметазона.
Слайд 52Положительно влияет ингаляционное применение эпинефрина в дополнение к дексаметазону (1А).
Ингаляции
Стеноз гортани 3-й степени требует неотложной интубации.
При необходимости (в случае доказанной гипоксии) используют увлажненный кислород; сосудосуживающие капли в нос.