- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Болезни оперированного желудка презентация
Содержание
- 1. Болезни оперированного желудка
- 6. Патологические изменения в организме, возникающие после резекции
- 7. Определённый фон для развития
- 8. Стремление хирурга большим объёмом резекции предотвратить
- 9. После резекции желудка резко снижается или полностью
- 10. Отсутствие привратника и малые размеры культи желудка
- 11. ДПК является важным рефлексогенным органом, с рецепторного
- 12. После резекции желудка по Бильрот II значительно
- 13. Среди многих клинически проявлений последствий резекции желудка,
- 14. Классификация 1. Функциональные расстройства - демпинг -
- 15. Классификация 3. Сочетание функциональных расстройств и органических нарушений
- 16. Диагноз функциональных расстройств после резекции
- 17. Демпинг-синдром чаще всего встречается у больных:
- 18. Патогенез демпинг-синдрома Быстрое поступление пищевых масс в
- 19. Патогенез демпинг-синдрома Активации симпатикоадреналовой системы, выделение
- 21. Клинически демпинг-синдром проявляется в виде
- 22. 2. Демпинг- синдром средней тяжести: приступ возникает
- 23. 3. Демпинг-синдром тяжёлой степени:каждый приём пищи, иногда
- 24. Большое значение в диагностике имеет рентгенологическое исследование-
- 26. При рентгенологическом исследовании следует использовать не только
- 27. Гипогликемический синдром после резекции желудка
- 28. Гипогликемический синдром развивается в связи с:
- 29. Надо подчеркнуть, что это очень
- 30. 3. Уменьшение реакции на поступление необработанной пищи:
- 31. Сандостатин: -ингибирует синтез биогенных аминов (гастрина, серотонина),
- 32. 4. Заместительная терапия: - панкреатин(0,5-1,0) до 4
- 33. Хирургическая тактика. При лёгкой степени
- 35. Синдром приводящей петли является осложнением
- 37. СПК практически не бывает изолированным.
- 38. Схематичное изображение механических причин синдрома приводящей петли: а – перекрут приводящей петли;
- 39. Схематичное изображение механических причин синдрома приводящей петли: б – спайки в области приводящей петли;
- 40. Схематичное изображение механических причин синдрома приводящей петли: в – высокая "шпора";
- 41. Схематичное изображение механических причин синдрома приводящей петли: г – низкая "шпора";
- 42. Схематичное изображение механических причин синдрома приводящей петли:
- 43. Схематичное изображение механических причин синдрома приводящей петли: е – провисание длинной приводящей петли.
- 44. Синдром ПП подразделяется на острый и
- 45. Острый синдром в ближайшем периоде после резекции
- 46. Наиболее частой причиной развития
- 47. Желчная рвота 1-2 раза в неделю. Трудоспособность
- 49. Петля под тяжестью содержимого провисает и становится
- 50. Лечение СПП. - Остро, бурно
- 52. -при тяжелом демпинг -синдроме включение в пассаж
- 53. Суть которой создать оптимальные условия для свободного
- 54. Следует отметь что отчётливой зависимости
- 55. Пептическая язва анастомоза, встречается примерно
- 57. Кальций - стимулятор париетальных клеток (усиливает
- 59. Если базальная секреция составляет 60% от стимулированной
- 60. Известно, что язва живёт на
- 63. Из ранних осложнений следует иметь ввиду:
- 64. Моторно-эвакуационные нарушения желудка функционального характера. Встречаются от
- 65. Средняя степень: в желудке в сутки
- 66. Для лёгкой и средней степени атонии эффективен
- 67. Поздние осложнения ваготомии. Они
- 69. Лечение:бензогексоний по 0,1 два-3 раза в день
- 70. 3. Диарея (от 1 до 5%). Причина:
- 71. Тяжёлая диарея: -жидкий стул 10-15 раз в
- 72. Сандостатин по 0,1 мг.х 3 раза в
- 73. Мальабсорбция (синдром нарушенного всасывания) характеризуется
- 74. Лечение первичного синдрома нарушенного всасывания состоит прежде
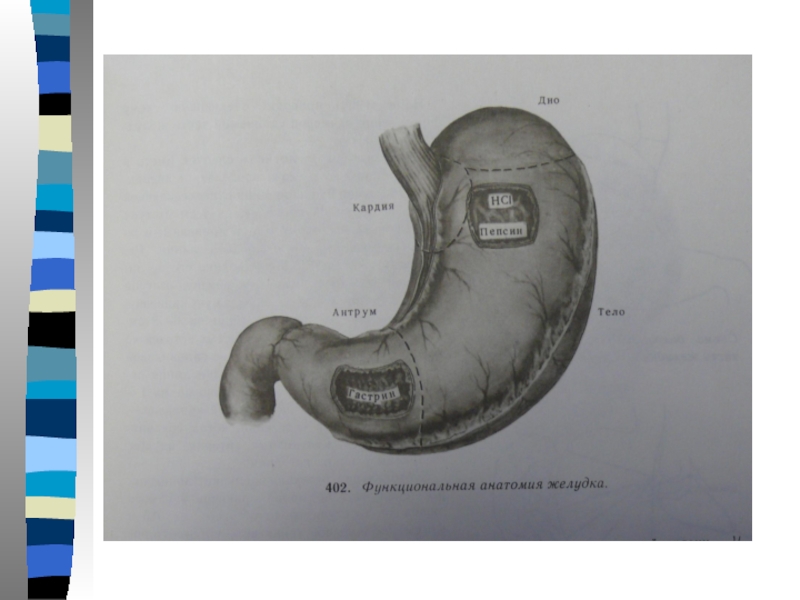
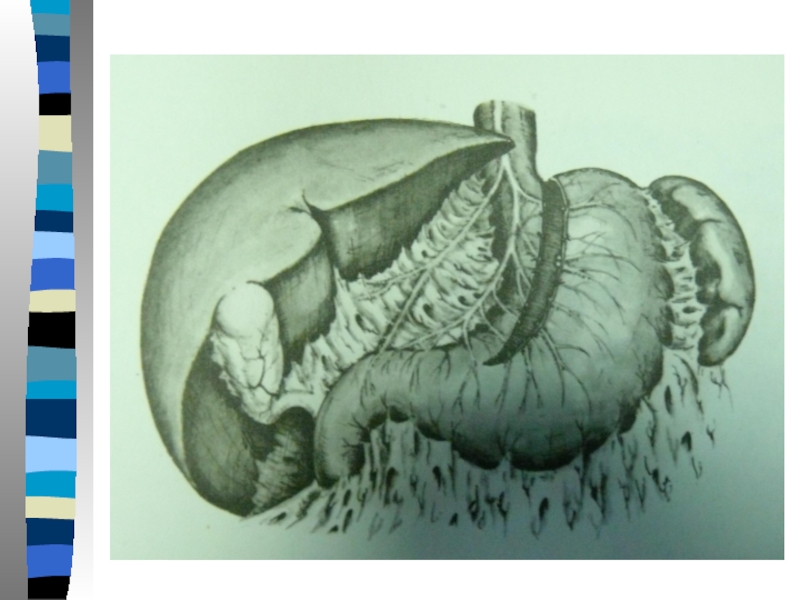
Слайд 6Патологические изменения в организме, возникающие после резекции желудка, связаны прежде всего
с самим удалением 2/3 или 3/4 очень важных нервно-секреторных и эндокринных отделов желудка.
Несомненно, что в развитии пострезекционных расстройств
определённую роль играют и изменения ЦНС. Патологические синдромы после резекции желудка чаще развиваются у тех больных, у которых до операции имелись психоневрологические расстройства и хронические заболевания жел.киш.тракта.
Слайд 7 Определённый фон для развития постгастрорезекционных расстройств создает
и тип высшей нервной деятельности: чаще эти расстройства встречаются у людей с сильным возбудимым типом и слабым типом нервной деятельности. Реже они наблюдаются у больных с сильным уравновешенным типом высшей нервной деятельности.
Наиболее важными патогенетическими моментами, приводящими к возникновению постгастрорезекционных расстройств, являются объём и способ резекции желудка.
Слайд 8 Стремление хирурга большим объёмом резекции предотвратить возможность рецидива основного заболевания(развитие пептической
язвы) наносит организму значительный физиологический урон, особенно в случае использования операции типа Бильрот II в различных модификациях.
Слайд 9После резекции желудка резко снижается или полностью выпадает секреторная функция желудка
и нарушаются все физиологические механизмы, протекающие с участием свободной соляной кислоты: исчезает самый мощный возбудитель секреции ПЖ и печени. Снижается утилизация железа, что приводит к железодефицитным анемиям; выпадает бактерицидное действие соляной кислоты и верхние отделы жел.киш.тракта, начиная с ДПК, заселяются микрофлорой и в ответ - энтериты, гепатиты.
Слайд 10Отсутствие привратника и малые размеры культи желудка лишают желудок его резервуарной
функции и приводят к выраженным моторно-эвакуаторным расстройствам, в частности к ускоренному опорожнению культи желудка со стремительным поступлением необработанной пищи в тощую кишку. Существенным недостатком операции типа Бильрот II является выключение пассажа пищи через ДПК.
Слайд 11ДПК является важным рефлексогенным органом, с рецепторного поля которого регулируется эвакуаторная
функция привратника и тела желудка, секреторная деятельность ПЖ, функция желчевыводящей системы. Кроме того, ДПК является мощным эндокринным органом пищеварительной системы, вырабатывающим свыше 30 гормонов:секретин, возбуждающий гидрокинетическую фазу панкреатической секреции; панкреозимин, стимулирующий энзимную функцию ПЖ; холецистокинин, вызывающий опорожнение желчевыводящих путей и т.д
Слайд 12После резекции желудка по Бильрот II значительно изменяются секреторная, моторно-эвакуаторная, резервуарная
функции желудка. Быстрый сброс пищи в тощую кишку при отсутствии соляной кислоты и рефлекса со стороны слизистой ДПК на печень и ПЖ на фоне слабости или лабильности процессов в ЦНС ведет к декомпенсации процессов пищеварения. Важная роль пассажа через ДПК доказывается тем, что тяжелые формы расстройств после резекции по Бильрот I, встречаются в 4 раза реже, чем при резекции по способу Б II.
Слайд 13Среди многих клинически проявлений последствий резекции желудка, менее половины больных страдают
каким-либо одним синдромом. У большей части больных сочетаются два или несколько синдромов.
Патологические синдромы возникают у большинства больных сразу же после операции, или в течении первого года, при этом возникший синдром не имеет тенденции к уменьшению клинических проявлений с течением времени, давая лишь периодические ремиссии.
Слайд 14Классификация
1. Функциональные расстройства
- демпинг - синдром
- гипогликемический синдром
- синдром приводящей петли
2.
Органические нарушения
- пептическая язва анастомоза
-хронический пострезекционный панкреатит
-синдром приводящей петли механической природы
- пептическая язва анастомоза
-хронический пострезекционный панкреатит
-синдром приводящей петли механической природы
Слайд 16 Диагноз функциональных расстройств после резекции должен основываться на анамнезе
и обследовании больного.
Самым частым функциональным нарушением после резекции желудка является демпинг-синдром.
Слайд 17 Демпинг-синдром чаще всего встречается у больных:
С исходным нарушением нейроэндокринных расстройств
после
резекции без достаточных обоснований
после обширных резекций, в частности после Б I (у 1,9%), а после резекции Б II(7,7%)
после обширных резекций, в частности после Б I (у 1,9%), а после резекции Б II(7,7%)
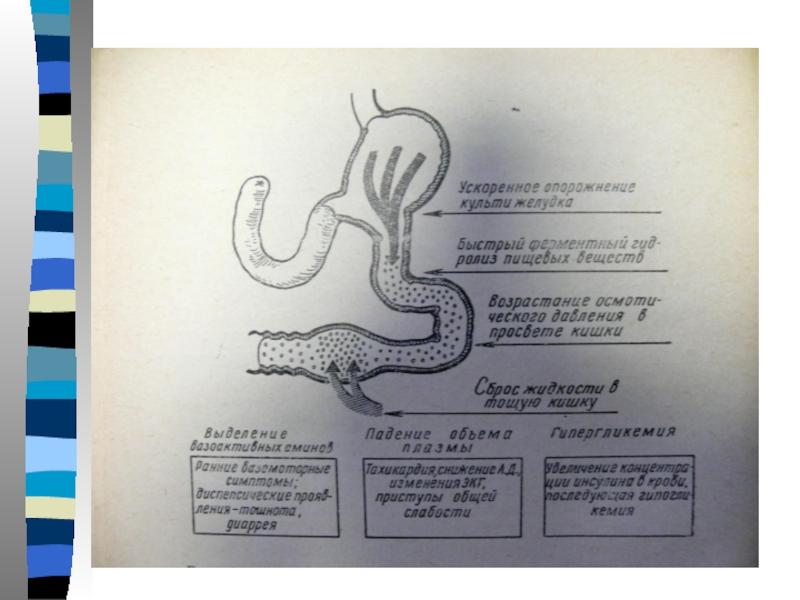
Слайд 18Патогенез демпинг-синдрома
Быстрое поступление пищевых масс в кишечник
выраженный осмотический эффект,сопровождающийся поступлением большого
количества жидкости, что ведет к снижению ОЦК
нарушение гуморальной регуляции ведёт к изменению внутрисекреторной функции ПЖ(инсулин, глюкагон),
нарушение гуморальной регуляции ведёт к изменению внутрисекреторной функции ПЖ(инсулин, глюкагон),
Слайд 19Патогенез демпинг-синдрома
Активации симпатикоадреналовой системы, выделение серотонина, брадикинина.
Проба на демпинг-синдром:
per os 150
мл. 50% р-ра глюкозы
Слайд 21 Клинически демпинг-синдром проявляется в виде 3-х степеней тяжести: 1. Лёгкий
демпинг-синдром - приступы слабости, потливости, головной боли, головокружения, сердцебиения непостоянны, кратковременны, в течении 15-20 минут возникают только после приёма сладких и молочных блюд, пульс учащается на 5-10 уд. в мин., систолическое арт. давление повышается не более чем на 10 мм.рт.ст. Трудоспособность нарушена.
Слайд 222. Демпинг- синдром средней тяжести: приступ возникает после приёма любой пищи,
продолжается в течении 1 часа, после еды, 3-4 раза в неделю. Больные вынуждены ложиться в постель. На высоте демпинг-атаки пульс учащается на 10-15 ударов в мин, А/Д повышается на 10-15 мм.рт. ст. Снижается трудоспособность. Соблюдение диеты
не предотвращает возникновение приступов демпинг-синдрома.
Слайд 233. Демпинг-синдром тяжёлой степени:каждый приём пищи, иногда даже воды, вызывает продолжительный(иногда
до 3-х часов) приступы слабости, головокружения или обморочные состояния. Пульс учащается на 15-20 ударов в мин., А/Д повышается на 15-25 мм.рт.ст. Больные полностью теряют трудоспособность,резко худеют, консервативное лечение обычно не приносит облегчения.
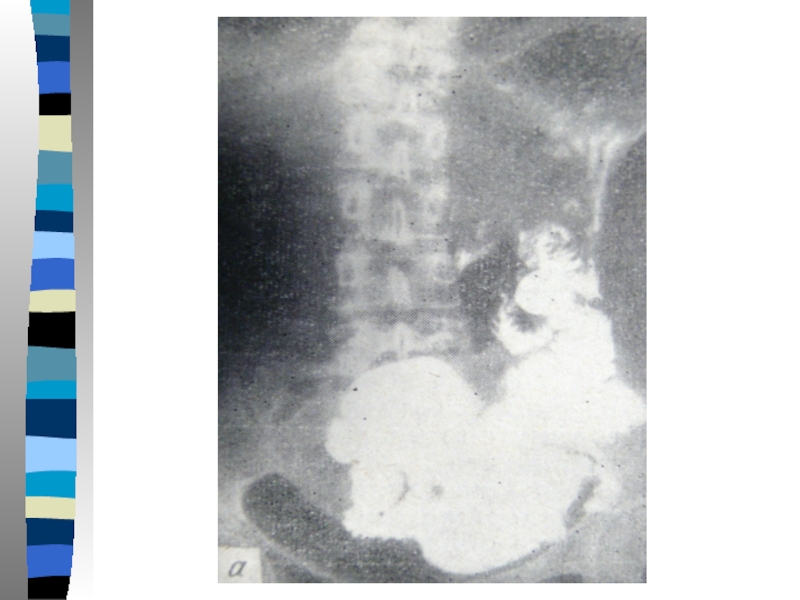
Слайд 24Большое значение в диагностике имеет рентгенологическое исследование- определяется быстрый сброс контрастной
массы из культи желудка, нарушения моторно-эвакуаторной деятельности тонкой кишки, нередко с признаками энтерита, ускоренный пассаж контрастной массы по тонкой кишке, возникновение уровней жидкости в кишечнике.
Слайд 26При рентгенологическом исследовании следует использовать не только водную взвесь сернокислого бария,
но и смесь её с глюкозой, что как правило обнаруживает ускоренное опорожнение желудка и гипермоторную дискинезию тонкой кишки.
Слайд 27 Гипогликемический синдром после резекции желудка в отличие от демпинг синдрома,
развивается через 2-3 часа после приёма пищи и характеризуется внезапно развивающейся слабостью, головокружением, резким чувством голода, дрожью, сердцебиением, иногда снижением А/Д. Уровень сахара в крови при этом резко снижается. Все эти явления быстро проходят после приёма небольшого количества углеводистой пищи. Чаще всего гипогликемический синдром сочетается с демпинг-синдромом.
Слайд 28Гипогликемический синдром развивается в связи с: -попаданием гиперосмолярной массы в тощую
кишку,что ведёт к её расщеплению и повышению сахара крови.
- сахар крови действует раздражающе на промежуточный мозг(четверохолмие) и ядра блуждающих нервов.
Блуждающие нервы стимулируют выброс инсулина в кровь и снижение сахара крови до гипогликемии,
-затем вступает в действие механизм симпатикоадреналовой регуляции и уровень сахара повышается.
Слайд 29 Надо подчеркнуть, что это очень сложный механизм регуляции, который
в начале проявляется в раннем демпинг-синдроме, а затем в гипогликемическом синдроме.
Принципы консервативной терапии.
Подбор диеты: ограничение углеводов до 500 грамм, белковая пища до 170 гр., жиры до 75 гр.
1. Приём сухой пищи, дробно, лёжа, до 6 раз в сутки.
2. Стимуляция панкреатической секреции за 20-30 мин. до еды (салаты, помидорный, апельсиновый сок, солевые продукты).
Слайд 303. Уменьшение реакции на поступление необработанной пищи: -2% р-р новокаина за
10-15 мин. до еды, атропин (0,5) 3-4 раза в сутки, применение небольших доз инсулина в течении длительного времени (уменьшает осмотический эффект пищи, а также сандостатина 0,1х3 раза в сутки п/к.
Слайд 31Сандостатин: -ингибирует синтез биогенных аминов (гастрина, серотонина), -снижает секрецию в кишке, -улучшает всасывание в
кишке,
-снижает висцеральный кровоток,
-тормозит моторную активность вследствии чего, транзит по кишке замедляется и удлиняется время контакта химуса со слизистой,
-подавляет высвобождение панкреатических ферментов, гастринопродукцию. Последнее способствует снижению синтеза соляной кислоты, пепсина.
Слайд 324. Заместительная терапия: - панкреатин(0,5-1,0) до 4 грамм в сутки во время
еды.
- желудочный сок(1-2 столовые ложки) 2-3 раза в день во время еды,
-препараты желчи
5. Вагосимпатическая и блокада
чревного нерва( по показаниям).
6. Переливание плазмы, крови
7. Седативные препараты (элениум, седуксен и др.,).
Слайд 33Хирургическая тактика. При лёгкой степени демпинг -синдрома - комплексная консервативная
терапия.
Операция показана при демпинг-синдроме средней степени тяжести. При тяжёлых формах Д.С. оперативное лечение часто оказывается безуспешным, поэтому больного следует оперировать раньше, не допуская тяжёлых осложнений.
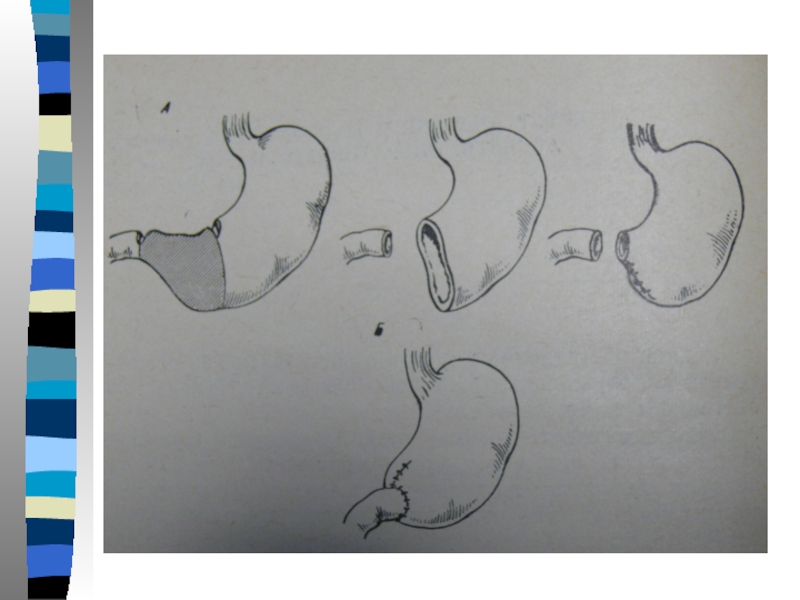
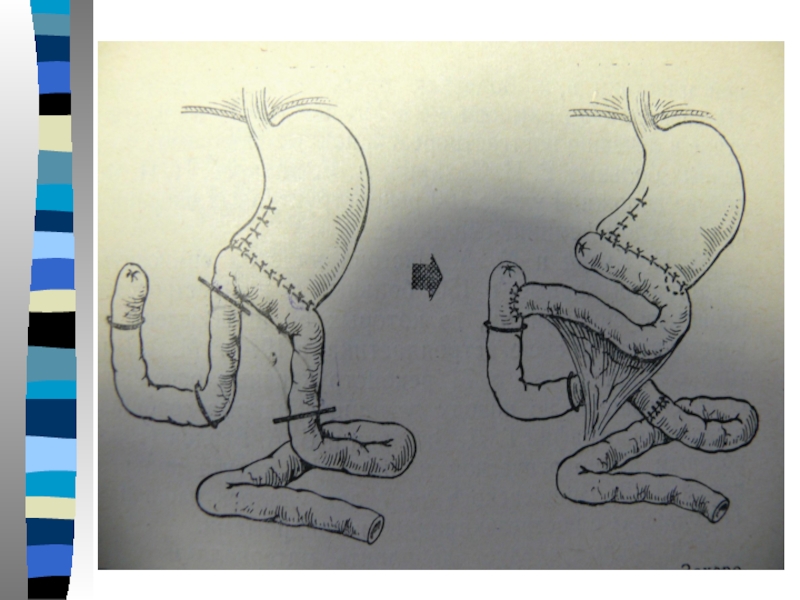
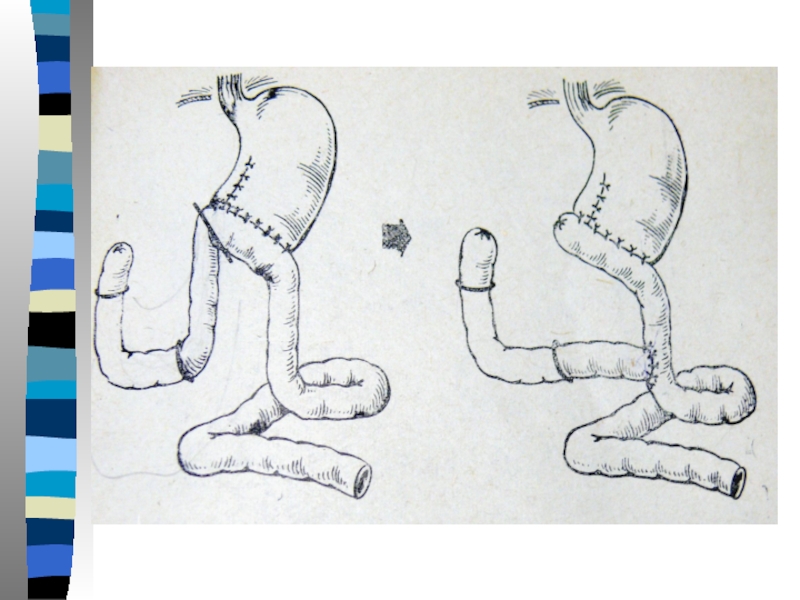
Основной задачей хирургического лечения является - восстановление пассажа пищи через ДПК, замедление опорожнения желудочной культи. Эта задача может быть решена с помощью операции Захарова-Хенли.
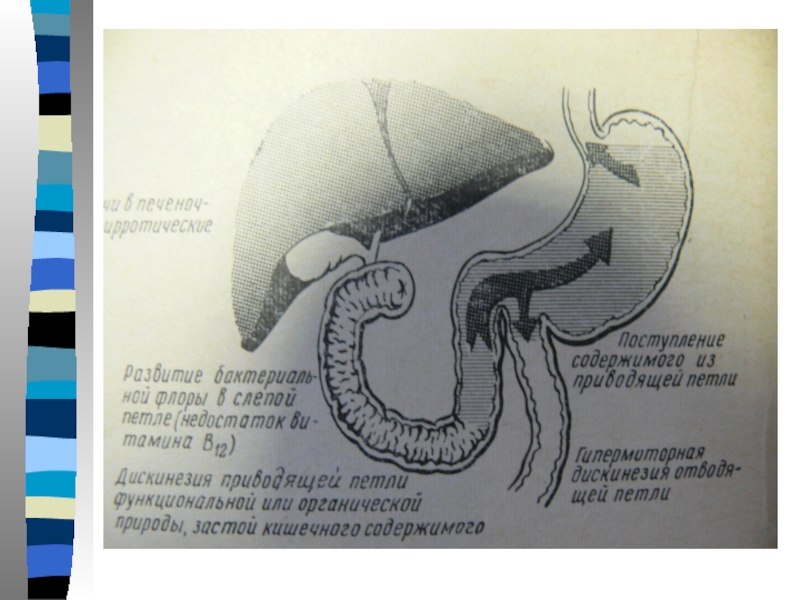
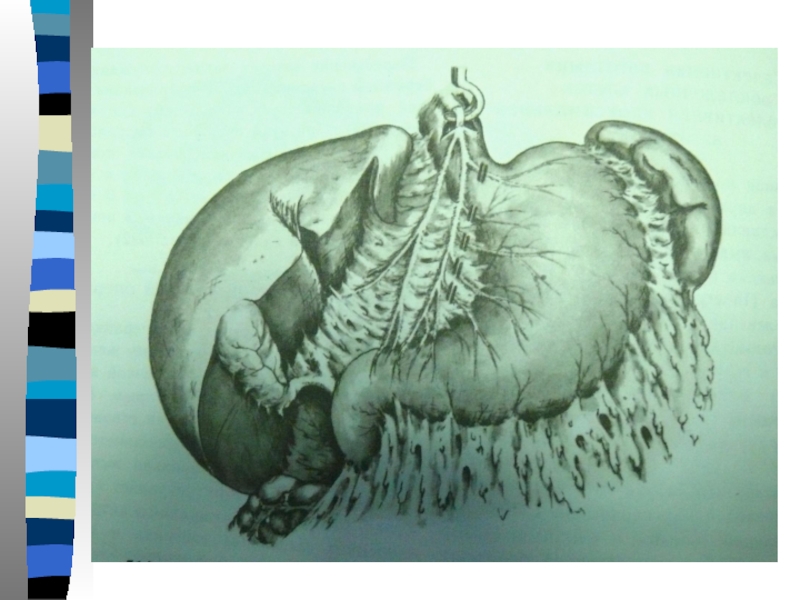
Слайд 35 Синдром приводящей петли является осложнением ближайшего или отдаленного послеоперационного периода
после резекции желудка по БII (2.1%). Сущность его проявляется:
-болями и чувством тяжести в правом верхнем квадранте живота после еды. Боли связаны с расширением ДПК,
-рвота желчью до 500 мл, иногда с примесью пищи, не приносящая облегчения,
-пальпаторно определяется эластическое образование в правом подреберье,
-цирроз печени, изменения в ПЖ, за счёт застоя желчи.
Слайд 37 СПК практически не бывает изолированным. У 27,9% сочетается с демпинг-синдромом
и у 55,8% - с пептической язвой анастомоза.
Причинами развития СПК могут быть:
- механические за счёт:
а)перекрута приводящей петли,
б)спаек в области приводящей петли,
-высокой «шпоры»,
-низкой «шпоры»,
-ущемления петли в брыжейке
толстой кишки,
-провисания длинной приводящей петли.
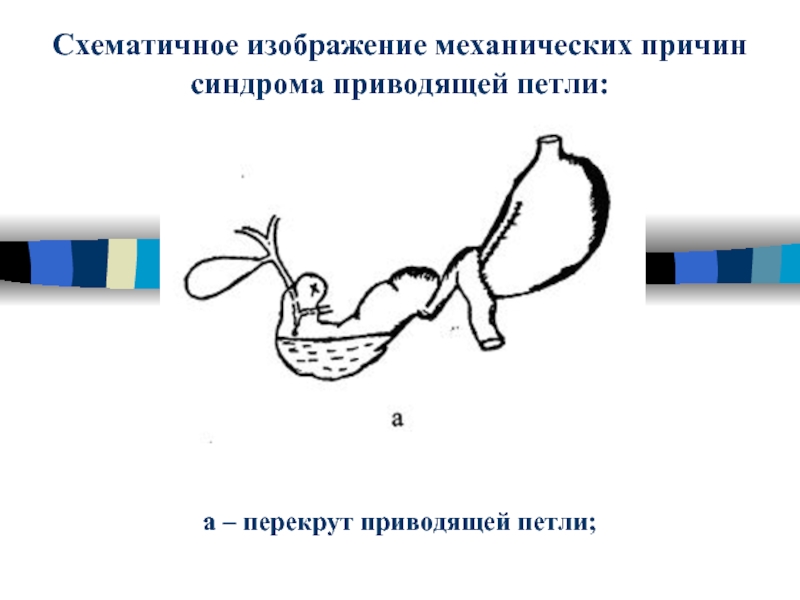
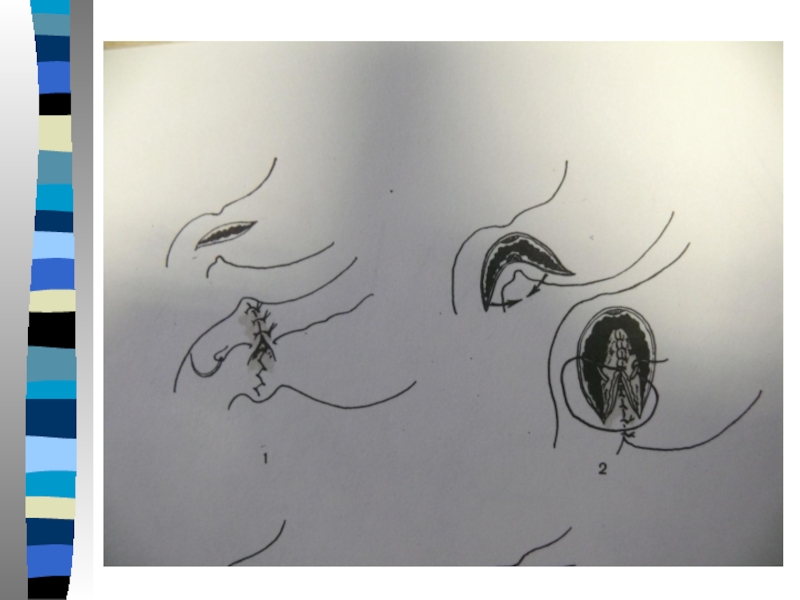
Слайд 38Схематичное изображение механических причин
синдрома приводящей петли:
а – перекрут приводящей петли;
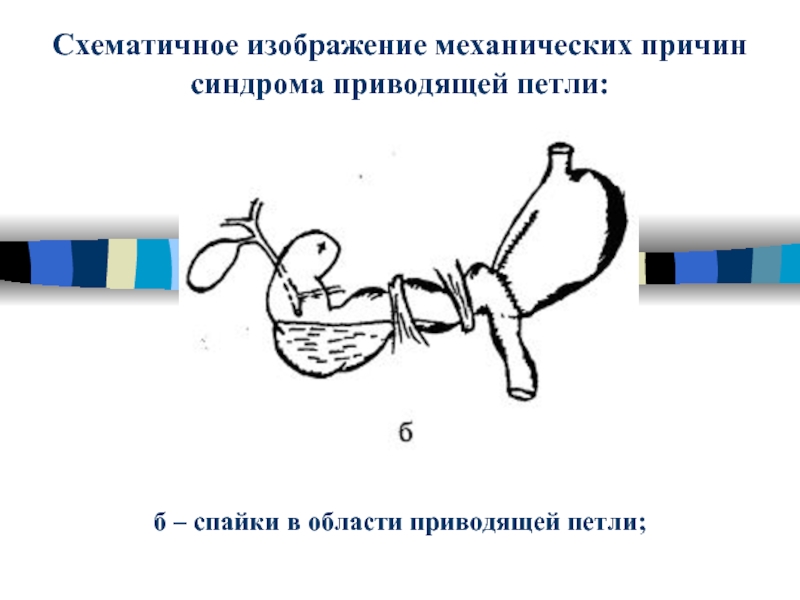
Слайд 39Схематичное изображение механических причин
синдрома приводящей петли:
б – спайки в области
приводящей петли;
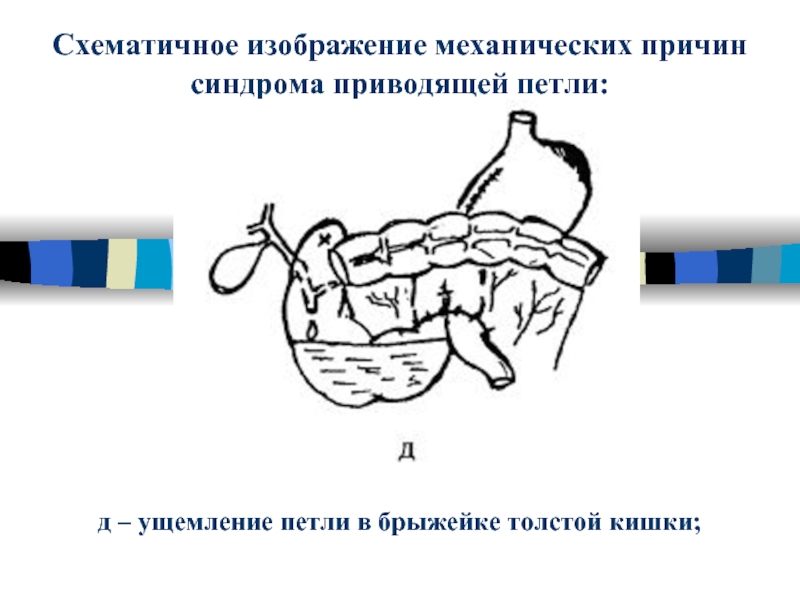
Слайд 42Схематичное изображение механических причин
синдрома приводящей петли:
д – ущемление петли в
брыжейке толстой кишки;
Слайд 43Схематичное изображение механических причин
синдрома приводящей петли:
е – провисание длинной приводящей
петли.
Слайд 44 Синдром ПП подразделяется на острый и хронический, а также и
функциональный и механический
Острый СПП возникает,как правило в ближайшем послеоперационном периоде, но может развиться и через многие годы после резекции.
Острый СПП протекает обычно, как высокая тонкокишечная непроходимость, но может симулировать механическую желтуху, острый панкреатит.
Слайд 45Острый синдром в ближайшем периоде после резекции бывает связан с ущемлением
или перекрутом приводящей петли, внутренними грыжами, из-за чего может даже развиться несостоятельность швов культи ДПК, или некроз и перфорация ДПК.
В поздние сроки СПП развивается также вследствии механических причин, оной из которых может быть рак культи желудка.
Слайд 46 Наиболее частой причиной развития хронического СПП являются механические
перегибы и перекруты кишки выше ГЭА. Возникающая при этом кишечная непроходимость чаще бывает частичной.
Различают три степени тяжести СПП:
- лёгкую: боли, периодически рвота желчью провоцируемая нарушением диеты. Трудоспособность не нарушена
-средняя: выраженные диспепсические явления и боли заставляющие обращаться за
стационарной помощью.
Слайд 47Желчная рвота 1-2 раза в неделю. Трудоспособность снижена - тяжёлая : боли
и желчная рвота после каждого приёма пищи, потеря веса, работоспособность утрачена.
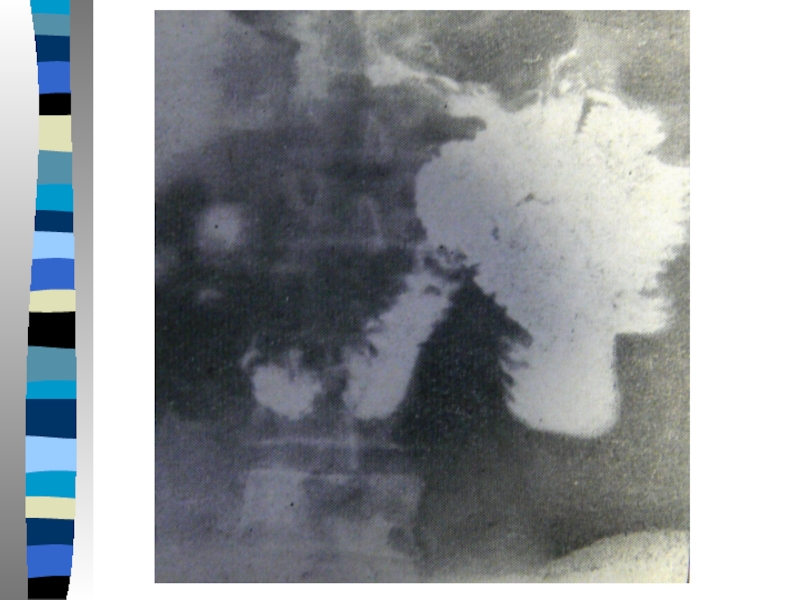
Диагностика СПП:
-рентгенологическое исследование желудка,
- ФГС.
В выраженных случаях виден
массивный рефлюкс контрастного вещества в приводящую петлю, с последующим развитием стаза в ней.
Слайд 49Петля под тяжестью содержимого провисает и становится как бы продолжением культи
желудка. Просвет петли расширен, складки утолщены.Контрастное вещество задерживается в приводящей петле на несколько часов с последующим возможным поступлением в желудок.
При высокой «шпоре» контраст в желудок не поступает.
При ФГС наблюдается расширение, атония, сглаживание рельефа слизистой приводящей
кишки, её переполнение.
Слайд 50 Лечение СПП. - Остро, бурно протекающий СПП служит показанием для
экстренной операции.
- У больных с легкой степенью показано консервативное лечение: щадящая диета, дробное питание, спазмолитики, церукал, тюбажи, санаторно-курортное лечение. При не эффективности консервативного лечения- операция. Характер индивидуальный.
Так при короткой приводящей петле с резким изгибом в области «шпоры» по малой кривизне реконструкция по РУ или по Б I,
- при наличии пептической язвы анастомоза - ререзекция по Б I плюс ваготомия,
Слайд 52-при тяжелом демпинг -синдроме включение в пассаж ДПК по Захарову-Хенли, - при
излишне длинной приводящей петле (в ранние сроки!) ререзекция по Гофмейстер- Финстереру или наложение
брауновского анастомоза.
Хронический СПП лёгкой степени лечат консервативно.
Хроничский СПП тяжёлой степени является показанием к реконструктивной операции.
Слайд 53Суть которой создать оптимальные условия для свободного опорожнения ДПК (операция РУ
и наложение брауновского анастомоза).
Первое описание СПП после гастрэктомии было сделано Andrew и Mix в 1922 году, а после резекции желудка в 1924 году (Haberer). Синдром имеет несколько названий:» синдром желчной рвоты», «дуоденобилиарный синдром». Но большее
распространение получил -«синдром приводящей петли» предложенный в 1950 Roux.
Слайд 54 Следует отметь что отчётливой зависимости между степенью тяжести СПК в
его клиническом проявлении и рентгенологи-
ческой картине нет. У ряда больных выявляется при рентгенологическом исследовании гипермоторная дискинезия
ДПК и отводящей петли, тем самым подчёркивается значимость и функциональных нарушений в пищеварительном тракте при синдроме приводящей петли.
Слайд 55 Пептическая язва анастомоза, встречается примерно в 8% наблюдений. Причина: -сохранение
кислотообразующей
функции желудка,
- оставление участка антрума,
(гастрин-кровь-стимуляция HCE),
- неполная ваготомия, (оставлены веточки Грасси)
- сужение стомы,
- гастринома (опухоль островковой части ПЖ),
- аденома паращитовидных желез.
Слайд 57 Кальций - стимулятор париетальных клеток (усиливает кислотопродукцию и ЖИ клеток-гастринпродуцирующих
клеток.
Лечение: при оставлении антрума операция удаление антрума плюс ваготомия,
- можно попытаться включить в пассаж ДПК (через вставку),
- резекция участка кишки несущей язву или
операция Хенли-Захарова плюс ваготомия. Язва иссекается.
Слайд 59Если базальная секреция составляет 60% от стимулированной - (10 мэкв/л) можно предположить
наличие гармональной язвы. Вообще обнаружить и удалить ульцерогенную аденому небольших размеров трудно, так как 20% из этих аденом имеет внепанкреатическую локализацию. Во время повторной операции в условиях спаечного процесса удаление аденом практически невыполнимо. Методом выбора при операции по поводу злокачественно протекающей язвы с подозрением на её эндокринную природу является экстирпация культи желудка.
Слайд 60 Известно, что язва живёт на отводящей кишке анастомоза.
Ваготомия может способствовать заживлению пептической язвы анастомоза.
Но это может привести к сужению просвета и развитию синдрома приводящей кишки.
Постваготомические расстройства встречаются реже чем после резекции желудка - до 10%, но и клинически протекают значительно легче.
Принято различать ранние и поздние осложнения после ваготомии.
Слайд 63 Из ранних осложнений следует иметь ввиду: -дисфагию ( от 1 до
4%), которая появляется в конце 1-3 недели после операции и держится 1,5-2 недели. Проходит самостоятельно.
Причины:
-асептическое воспаление в стенке пищевода,
-или вследствии повреждения веточек n.vagi идущих к пищеводу.
- более вероятно сочетание того и другого.
Слайд 64Моторно-эвакуационные нарушения желудка функционального характера. Встречаются от 1-2% до 5-10%. Эти
нарушения ещё называют атонией желудка. По видимому причина - расстройство перистальтики желудка, а не тонуса.
Лёгкая степень атонии: когда в желудке содержится от 400 до 1 л содержимого в сутки и устраняется с помощью зонда
за 3-4 дня.
Слайд 65Средняя степень: в желудке в сутки до 2000 мл. содержимого и
требуется для её ликвидации уже до 7 суток, на фоне интенсивного лечения при рентгенологическом контроле (чтобы не упустить показания к операции).
Тяжёлая степень: задержка в сутки более 2000 мл. и носит нарастающий характер. Таким больным требуется оперативное лечение.
Слайд 66Для лёгкой и средней степени атонии эффективен 2,5% бензогексоний по 1-2
мл. в день в течении первых 3-4 недель после операции. Применение препарата позволяет отказаться от повторных промываний желудка.
Механическая непроходимость гастродуоденального канала (0,3-0,8%).
Причина - технические погрешности оперирования.
Лечение: операция ГЭА, резекция желудка при высокой кислотности.
Слайд 67 Поздние осложнения ваготомии. Они зависят как от пересечения n.
vagi, так и от выполненной дренирующей операции.
1.Моторно-эвакуаторные нарушения желудка функционального характера (9-10%).
Клинические проявления сходны с ранними проявлениями атонии желудка, но развиваются медленно.Чаще после пилоропластики по Гейнеке-Микуличу и реже по Финнею.
Слайд 69Лечение:бензогексоний по 0,1 два-3 раза в день за 30 мин. до
приёма пищи или по 1 мл. 2,5% п/к, в/м в течении 2-3 недель.
При отсутствии эффекта - операция ГЭА, резекция желудка при высокой кислотности.
2. Механическая непроходимость гастродуоденального канала(1,2%) - связана с развитием рубцового процесса или неадекватной дренирующей операции.
Слайд 703. Диарея (от 1 до 5%). Причина: пересечение n.vagus с последующим нарушением
моторной и секреторной функцией тонкой кишки. Диарея развивается у большинства спустя 1-2 месяца после ваготомии и реже через несколько лет. Провоцируется молочной и углеводистой пищей, объёмом выпитой жидкости.
Диарея бывает легкой, средней и тяжёлой степени.
Лёгкая и средняя степень:
- жидкий стул от 2 до 5 раз в сутки в течении нескольких дней, газообразование, урчание в животе. Повторяется через 3-4 недели.
Слайд 71Тяжёлая диарея: -жидкий стул 10-15 раз в день и затягивается на срок
2 и более месяцев. Особенностью
диареи является то, что со временем она ослабевает и у большинства проходит совсем.
Лечение диареи:
-лёгкая степень - только диета, исключить молоко, обильное питьё.
-средняя степень: рекомендован ржаной хлеб, отварное мясо, овощи. Бензогексоний 0,1 х 3 раза в день за 30 мин. до еды. Жидкий стул прекращается через несколько дней, но препарат применяется ещё 2-3 дня.
Слайд 72Сандостатин по 0,1 мг.х 3 раза в день п/к. Хирургическое
лечение:
-инверсия тонкой(10-12 см.) кишки между желудком и ДПК или пластику пилорического жома.
Демпинг-синдром (4-10%) встречается только лёгкой и средней степени тяжести. Работоспособность не страдает.
Причина- нарушение запирательной функции пилорического жома, чаще после операции Гейнеке-Микулича, чаще по утрам, длится 15-30 мин. Поэтому больные после обеда могут даже пить молоко или сладкий чай.
Слайд 73 Мальабсорбция (синдром нарушенного всасывания) характеризуется расстройством всасывания в тонкой кишке
одного или нескольких питательных веществ и возникновением нарушения обменных процессов. Выделяют наследственно обусловленный и приобретённый синдром нарушенного всасывания.
Кишечные проявления мальабсорбции: диарея, полифекалия, стеаторея, нарушение
белкового, углеводного, жирового, витаминного, минерального и водно-солевого обмена.
Слайд 74Лечение первичного синдрома нарушенного всасывания состоит прежде всего в назначении диеты
с исключением непереносимых блюд.
При вторичном синдроме в первую очередь следует лечить основное заболевание. При низкой активности ферментов мембранного пищеварения, назначают ретаболил, неробол.
Нормализуют абсорбцию моносахаридов. С целью коррекции обменных расстройств назначают введение белковых гидроли-
затов, интралипида,глюкозы,железа, вита- минов, антидиарейные препараты(смекта).