- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Базовые реанимационные мероприятия презентация
Содержание
- 1. Базовые реанимационные мероприятия
- 2. Реанимационные мероприятия (сердечно-легочная реанимация, СЛР) —
- 3. Первые приемы СЛР описаны более 80 лет
- 4. Рекомендации по проведению реанимационных мероприятий Европейского совета по реанимации 2015 г.
- 5. Приказ № 950 МЗ РФ 20
- 6. СЛР должна начаться при любой внезапной остановке кровообращения Клиническая смерть
- 7. Клиническая смерть прекращение сердечной и дыхательной деятельности,
- 8. Биологическая смерть «Кошачий глаз»-через 20
- 9. Реанимационные мероприятия не проводятся При наличии признаков
- 10. Реанимационные мероприятия Продолжаются При их эффективности
- 11. Первичный реанимационный комплекс Главное - как можно
- 12. Установление факта остановки кровообращения Отсутствие сознания
- 13. Установление факта остановки кровообращения
- 14. С чего начать реанимационные мероприятия?
- 15. Классическая триада ABC А - Восстановление проходимости
- 16. Если смерть на глазах -прекардиальный удар
- 17. Дефибрилляция выполненная через 3-5 мин. после
- 18. Дефибрилляция с использованием автоматического дефибриллятора Прибор самостоятельно
- 20. Главное – С Непрямой массаж сердца
- 21. Непрямой массаж сердца 30:2 Прямые руки Твердая
- 22. Техника непрямого массажа сердца
- 23. В – дыхание
- 24. Дыхание Изо рта в рот Изо рта
- 25. История ИВЛ с 1953 г.
- 26. если не эффективно А - проходимость дыхательных путей
- 27. Обеспечение проходимости ДП Ручные методы
- 28. Обеспечение проходимости ДП Подбор длины воздуховода: от
- 29. Обеспечение проходимости ДП Методика введения орофарингеального воздуховода 1 2
- 30. Пути введения лекарств (СЛР) Основной путь –
- 31. Медикаменты при СЛР Адреналин 1 мг
- 32. Особенности СЛР у новорожденных Алгоритм остается прежним
- 33. ЗМС у детей до 1 года:
- 34. Спасибо за внимание!
Слайд 2
Реанимационные мероприятия (сердечно-легочная реанимация, СЛР) — комплекс приемов направленных на восстановление
и поддержание жизненно важных функций организма, проводимых при наступлении у пациента клинической смерти.
Слайд 3Первые приемы СЛР описаны более 80 лет назад
Методика СЛР должна
быть единой для всех стран.
1993 году создан Международный Согласительный комитет по реанимации а в последствии Европейский совет по реанимации (ЕСР).
В 2004 в России создан Национальный совет по реанимации (НСР).
Первый вариант методических рекомендаций был опубликован в 2000 г. Второй – в 2005 г.
Третий – в 2010 г
1993 году создан Международный Согласительный комитет по реанимации а в последствии Европейский совет по реанимации (ЕСР).
В 2004 в России создан Национальный совет по реанимации (НСР).
Первый вариант методических рекомендаций был опубликован в 2000 г. Второй – в 2005 г.
Третий – в 2010 г
Слайд 4
Рекомендации по проведению реанимационных мероприятий
Европейского совета по реанимации
2015 г.
Слайд 5Приказ № 950 МЗ РФ
20 сентября 2012 года
«Об утверждении Правил
определения момента смерти человека, в том числе критериев и процедуры установления смерти человека. Правил прекращения реанимационных мероприятий и формы протокола установления смерти человека».
Слайд 7Клиническая смерть
прекращение сердечной и дыхательной деятельности, а также угнетение функции головного
мозга, что проявляется в виде триады признаков:
-асистолия
-апноэ
-отсутствие сознания.
-асистолия
-апноэ
-отсутствие сознания.
Слайд 8Биологическая смерть
«Кошачий глаз»-через 20 минут.
Трупные пятна – начинают формироваться через
2-4 часа после остановки кровообращения.
Трупное окоченение – развивается через 2-4 часа после остановки кровообращения, достигает максимума к концу первых суток, регрессирует на 3-4 сутки.
Трупное разложение
Трупное окоченение – развивается через 2-4 часа после остановки кровообращения, достигает максимума к концу первых суток, регрессирует на 3-4 сутки.
Трупное разложение
Слайд 9Реанимационные мероприятия
не проводятся
При наличии признаков биологической смерти.
При наличии прогрессирования достоверно установленных
неизлечимых заболеваний или травмы несовместимой с жизнью (консилиум).
Документальный отказ от СЛР.
Документальный отказ от СЛР.
Слайд 10Реанимационные мероприятия
Продолжаются
При их эффективности
(восстановление цвета кожных покровов, сужение зрачков, восстановление
сердечной деятельности)
Прекращаются
При неэффективности их в течении 30 минут
Если отмечаются многократные остановки сердца (более трех)
Слайд 11Первичный реанимационный комплекс
Главное - как можно быстрей
начать его выполнять
СЕКУНДЫ
НА
ОЦЕНКУ И ПРИНЯТИЕ РЕШЕНИЯ
СЕКУНДЫ
НА
ОЦЕНКУ И ПРИНЯТИЕ РЕШЕНИЯ
Слайд 12Установление факта
остановки кровообращения
Отсутствие сознания
Отсутствие дыхания
Отсутствие пульса на сонных артериях
Слайд 15Классическая триада ABC
А - Восстановление проходимости дыхательных путей
В - Дыхание
С -
(Циркуляция) непрямой массаж сердца
Слайд 17Дефибрилляция
выполненная через 3-5 мин. после развития остановки сердца,
повышает уровень выживаемости
до 50–70%. Ранняя дефибрилляция возможна, если будет доступен АНД, расположенный в общественном месте. 2015 г
Слайд 18Дефибрилляция с использованием автоматического дефибриллятора
Прибор самостоятельно начинает проводить анализ ЭКГ, и
подавать голосовые инструкции по реанимации.
При необходимо нанести дефибриллирующий разряд прибор сам сообщит об этом и подскажет, какую кнопку следует нажать.
Прибор контролирует частоту нажатий на грудную клетку при массаже сердца, задает правильный ритм этих движений, а так же напоминает спасателю о правильной глубине нажатий.
При необходимо нанести дефибриллирующий разряд прибор сам сообщит об этом и подскажет, какую кнопку следует нажать.
Прибор контролирует частоту нажатий на грудную клетку при массаже сердца, задает правильный ритм этих движений, а так же напоминает спасателю о правильной глубине нажатий.
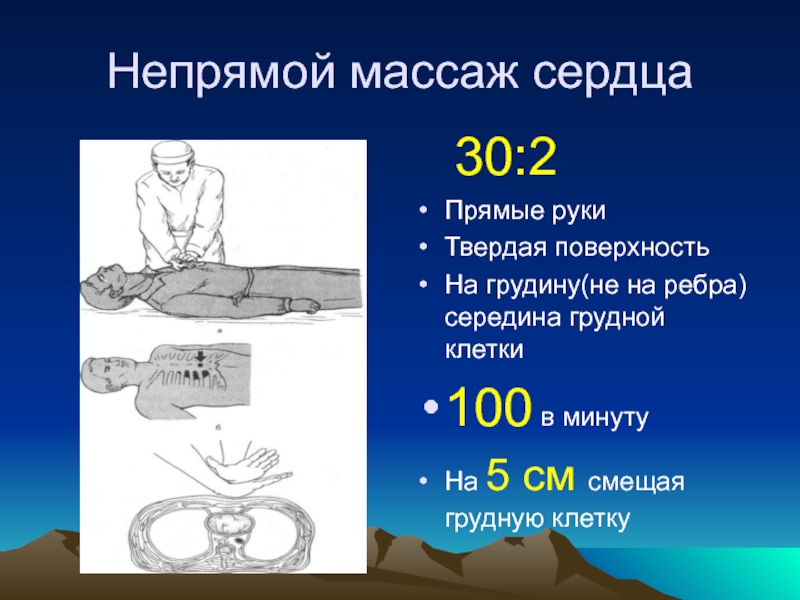
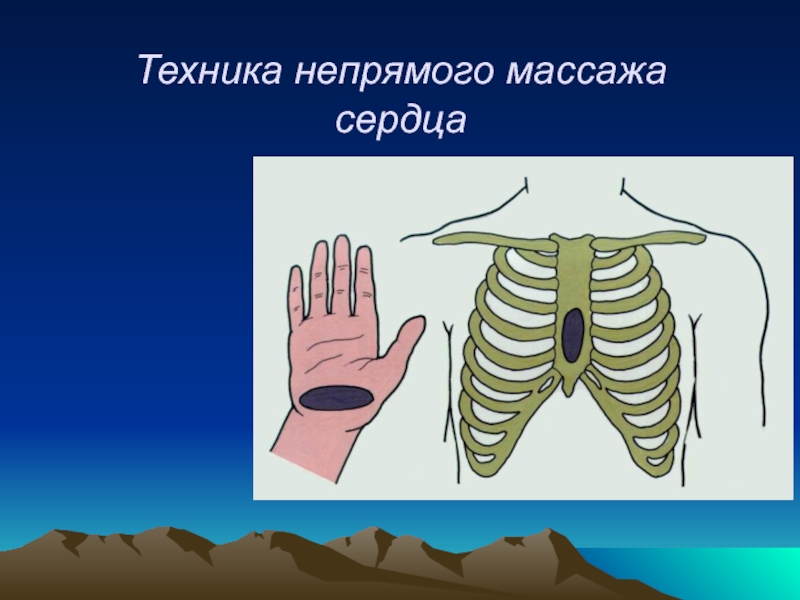
Слайд 21Непрямой массаж сердца
30:2
Прямые руки
Твердая поверхность
На грудину(не на ребра) середина грудной клетки
100
в минуту
На 5 см смещая грудную клетку
На 5 см смещая грудную клетку
Слайд 24Дыхание
Изо рта в рот
Изо рта в нос
Контроль!!!
Нет препятствия
Экскурсия грудной клетки
Не следует
прерывать компрессии грудной клетки более чем на 10 сек. для выполнения вдохов.
Слайд 27Обеспечение проходимости ДП
Ручные методы
ПРИЕМ САФАРА
Разгибание головы
Выдвижение вперед нижней челюсти
Открывание рта
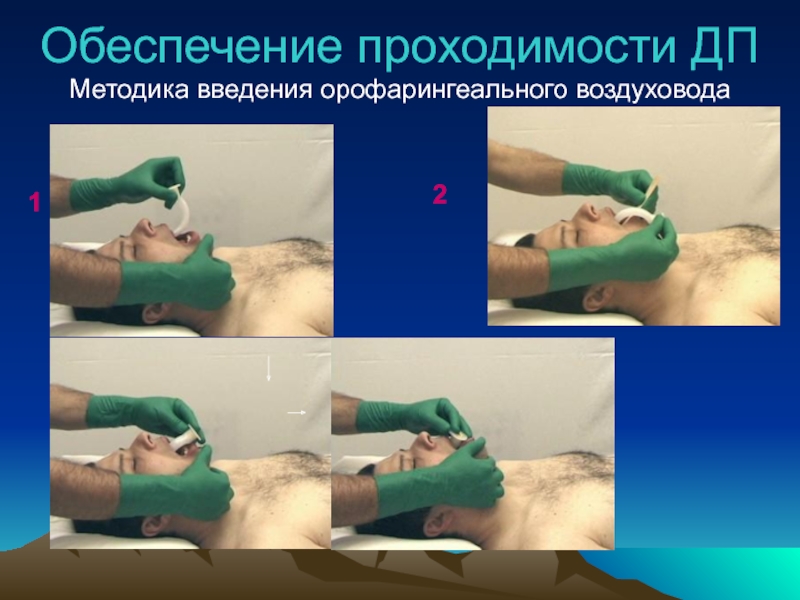
Слайд 28Обеспечение проходимости ДП
Подбор длины воздуховода:
от угла нижней челюсти до устья входного
отверстия (резцы, ноздри)
Базовые приспособления
ВОЗДУХОВОДЫ
Слайд 30Пути введения лекарств (СЛР)
Основной путь – внутривенный
Периферические вены (кубитальная, наружная яремная)
– простой доступ, не требует остановки компрессий
Оптимально: установка системы для инфузии. Препараты вводятся болюсно, и «проталкиваются» вводимой струйно инфузионной средой.
Оптимально: установка системы для инфузии. Препараты вводятся болюсно, и «проталкиваются» вводимой струйно инфузионной средой.
Слайд 31Медикаменты при СЛР
Адреналин
1 мг внутривенно каждые 3 мин.
1 ампула (1
мл 0,1% р-ра) содержит 1 мг
Амиодарон
300 мг после 1-го разряда при сохраняющейся ФЖ.
150 мг после 2-го разряда при сохраняющейся ФЖ.
Лидокаин
1,5 мг/кг 1 ампула (2 мл 2% р-ра) содержит 40 мг
Атропин (с 2010 г. – не рекомендуется его рутинное
применение) показан при асистолии или
брадиаритмии.
Амиодарон
300 мг после 1-го разряда при сохраняющейся ФЖ.
150 мг после 2-го разряда при сохраняющейся ФЖ.
Лидокаин
1,5 мг/кг 1 ампула (2 мл 2% р-ра) содержит 40 мг
Атропин (с 2010 г. – не рекомендуется его рутинное
применение) показан при асистолии или
брадиаритмии.
Слайд 32Особенности СЛР у новорожденных
Алгоритм остается прежним АВС
Восстановление проходимости дыхательных путей
ИВЛ
Закрытый массаж
сердца и дыхание в соотношении 15:2
Слайд 33 ЗМС у детей до 1 года:
ЗМС у ребенка, находящегося на
предплечьях реанимируемого,
ЗМС двумя пальцами,
ЗМС обхватывающим методом с надавливанием большими пальцами.
ЗМС двумя пальцами,
ЗМС обхватывающим методом с надавливанием большими пальцами.