- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Женский таз. Плод как объект родов презентация
Содержание
- 1. Женский таз. Плод как объект родов
- 2. Таз состоит из четырех костей: двух
- 3. Измерение таза тазометром
- 4. При измерении таза женщина лежит на спине
- 5. 1. Дистанция спинарум (Distantia spinarum) – расстояние
- 6. 4. Конъюгата экстерна (Conjugata externa)
- 7. Измерение диагональной конъюгаты Диагональной конъюгатой
- 8. Диагональная конъюгата при нормальном тазе равняется
- 9. При определении размеров таза необходимо учитывать толщину
- 10. Полость малого таза. Плоскости малого таза
- 11. Плоскость входа в малый таз проходит
- 12. Плоскость узкой части полости малого таза
- 13. Плоскости малого таза
- 14. Плоскость широкой части полости малого таза
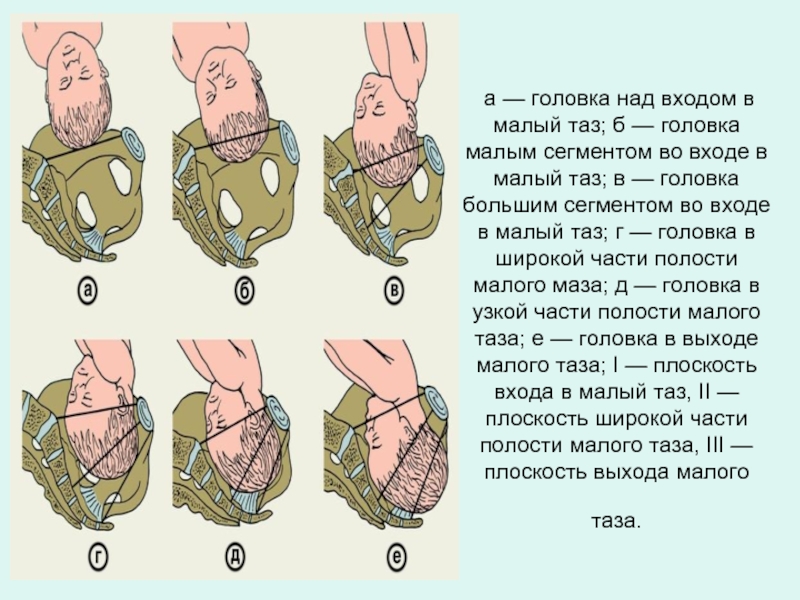
- 15. а — головка над входом в малый
- 16. Плоскость выхода малого таза в отличие
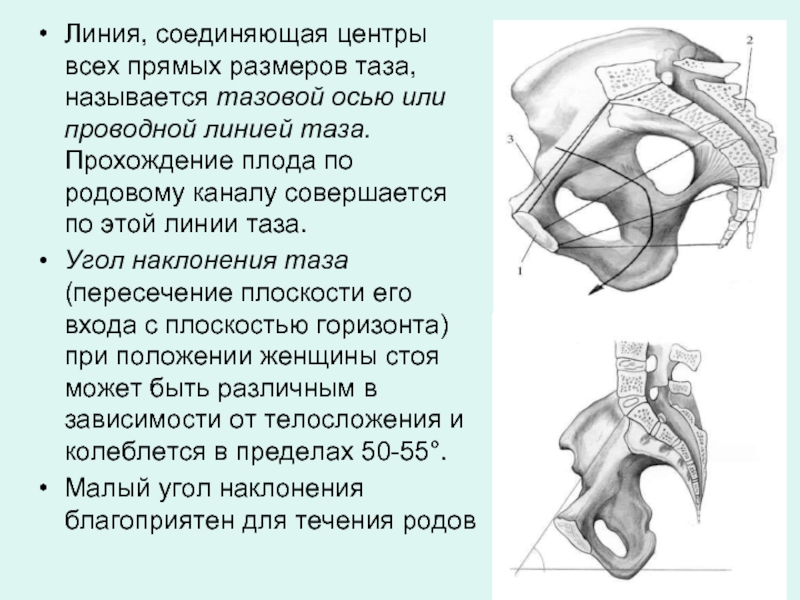
- 17. Линия, соединяющая центры всех прямых размеров
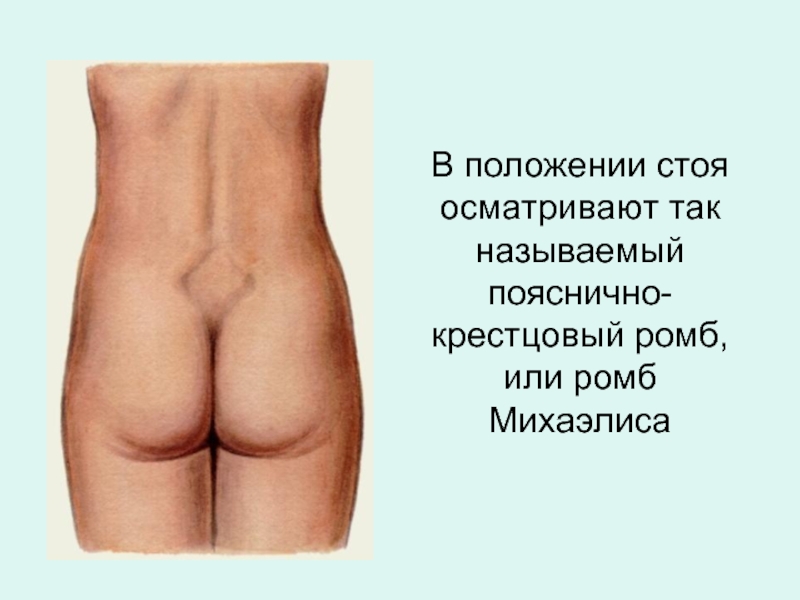
- 18. В положении стоя осматривают так называемый пояснично-крестцовый ромб, или ромб Михаэлиса
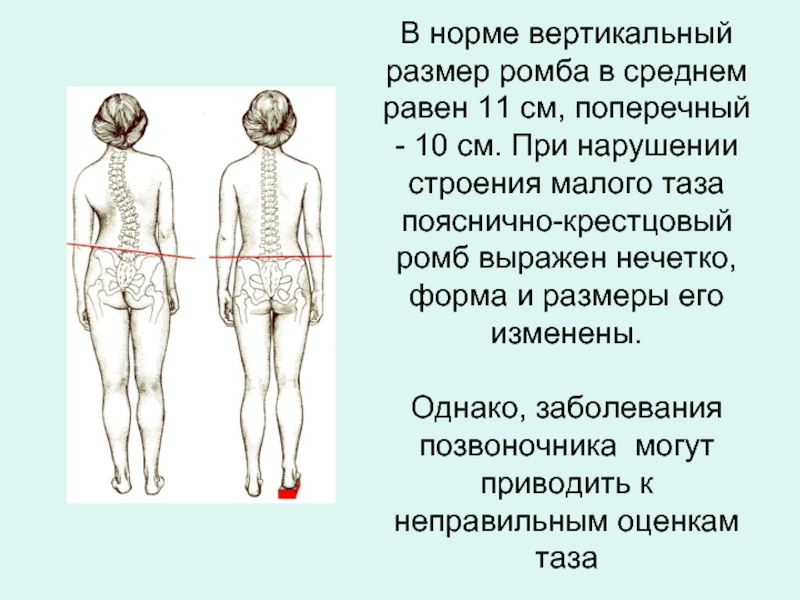
- 19. В норме вертикальный размер ромба в среднем
- 20. Плод как объект родов
- 21. Череп плода состоит из двух лобных, двух
- 22. Плод как объект родов В местах
- 23. Размеры головки плода Малый косой размер
- 24. На туловище плода различают следующие размеры: 1.
- 25. Плод как объект родов
- 26. Специальные методы акушерского исследования При первичном
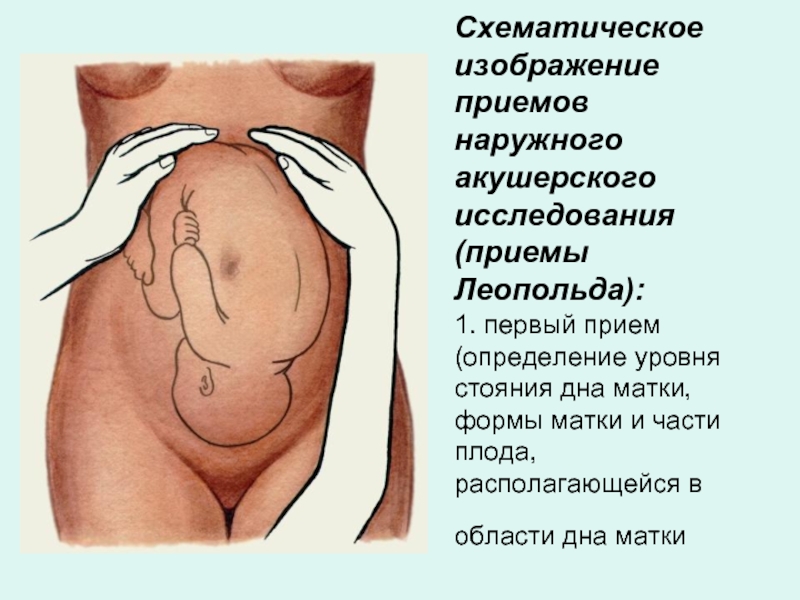
- 27. Схематическое изображение приемов наружного акушерского исследования (приемы
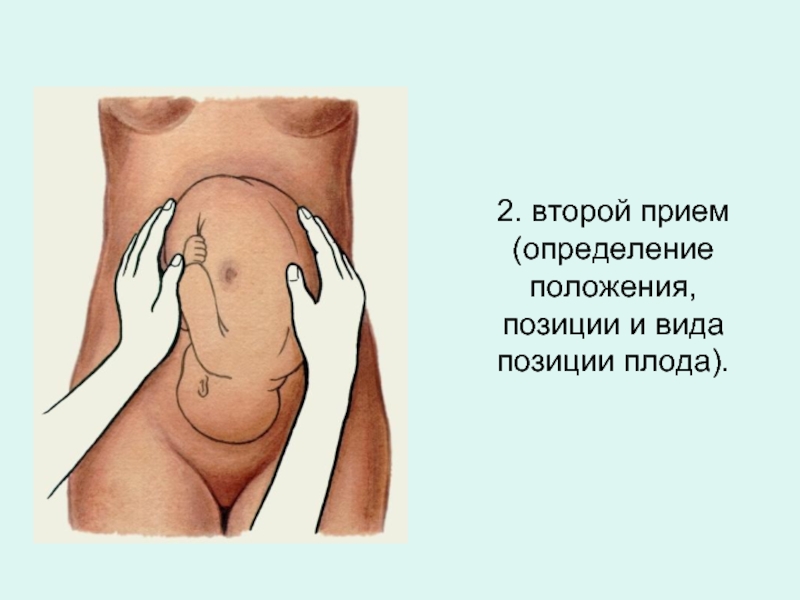
- 28. 2. второй прием (определение положения, позиции и вида позиции плода).
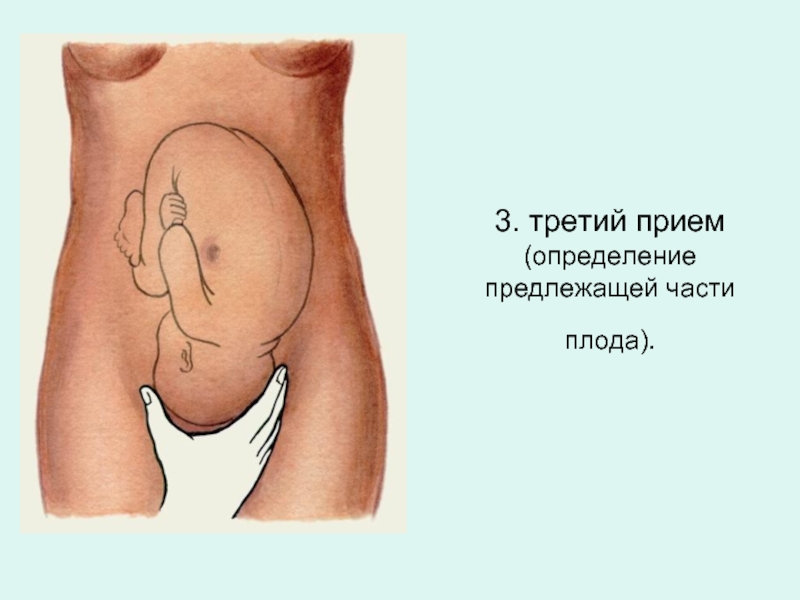
- 29. 3. третий прием (определение предлежащей части плода).
- 30. 4. четвертый прием (отношение предлежащей части ко
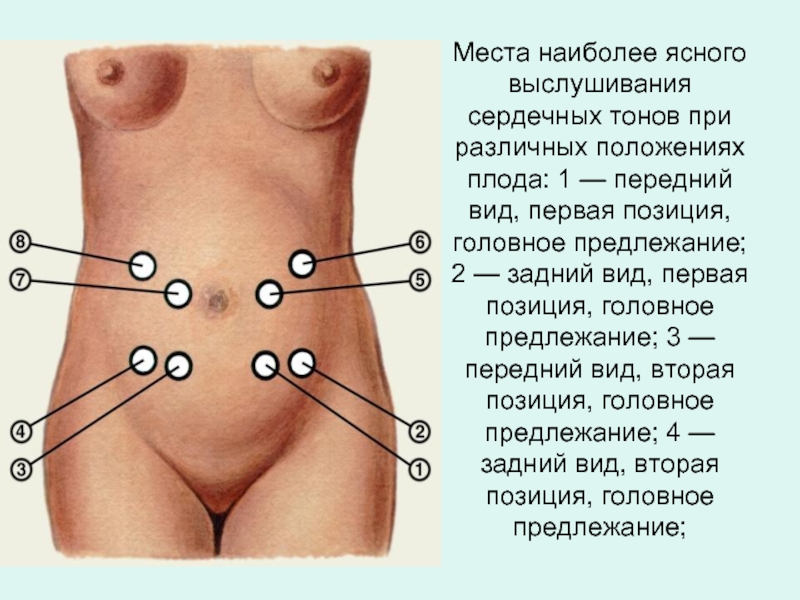
- 31. Места наиболее ясного выслушивания сердечных тонов при
- 32. Места наиболее ясного выслушивания сердечных
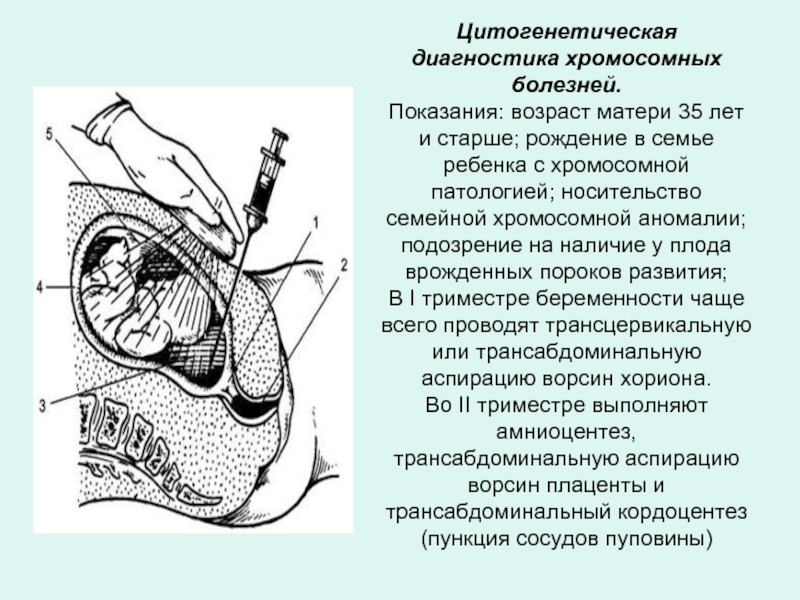
- 33. Цитогенетическая диагностика хромосомных болезней. Показания: возраст
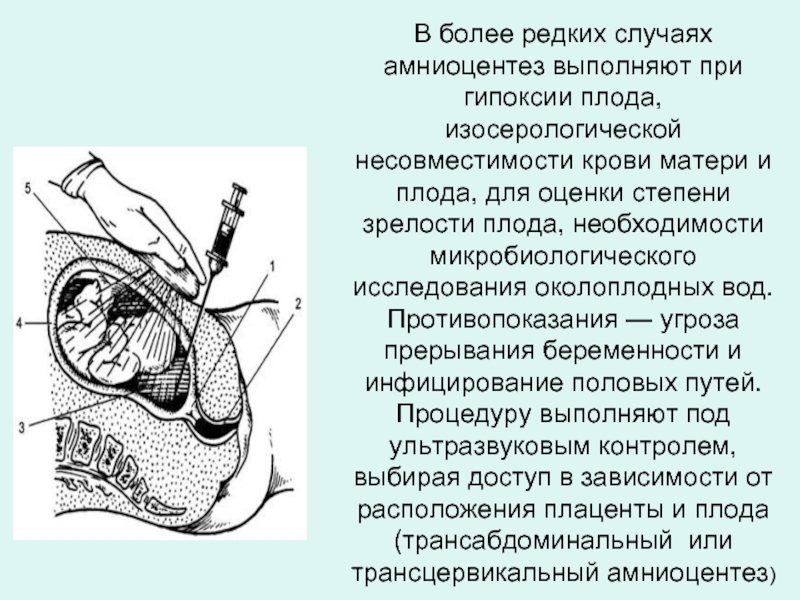
- 34. В более редких случаях амниоцентез выполняют при
- 35. Спасибо за внимание!
Слайд 2
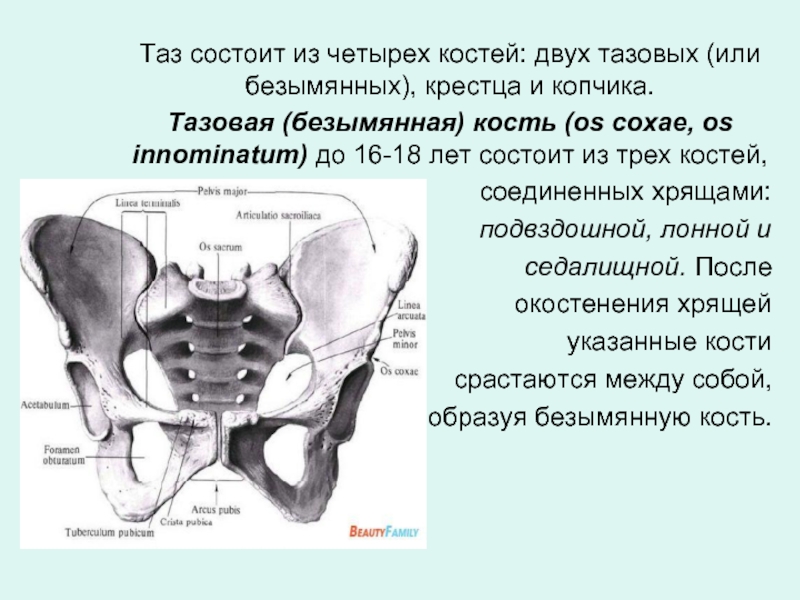
Таз состоит из четырех костей: двух тазовых (или безымянных), крестца и
Тазовая (безымянная) кость (os coxae, os innominatum) до 16-18 лет состоит из трех костей,
соединенных хрящами:
подвздошной, лонной и
седалищной. После
окостенения хрящей
указанные кости
срастаются между собой,
образуя безымянную кость.
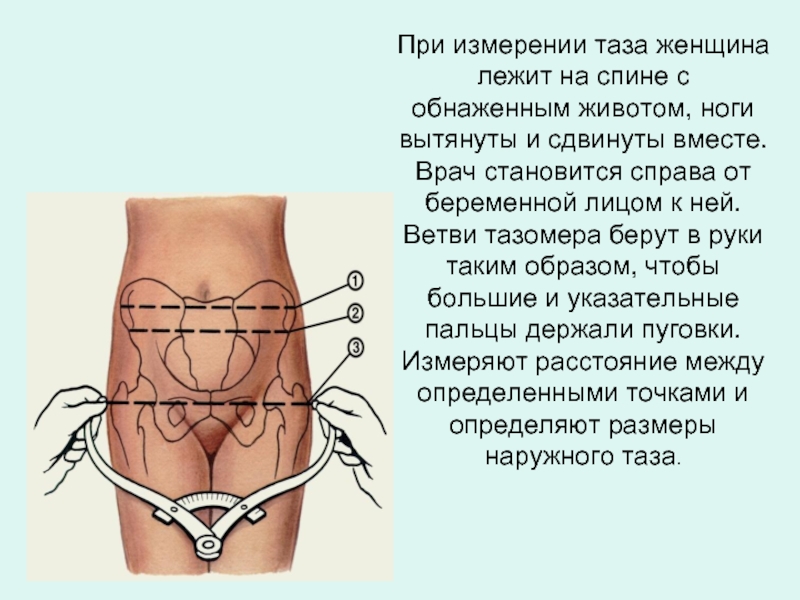
Слайд 4При измерении таза женщина лежит на спине с обнаженным животом, ноги
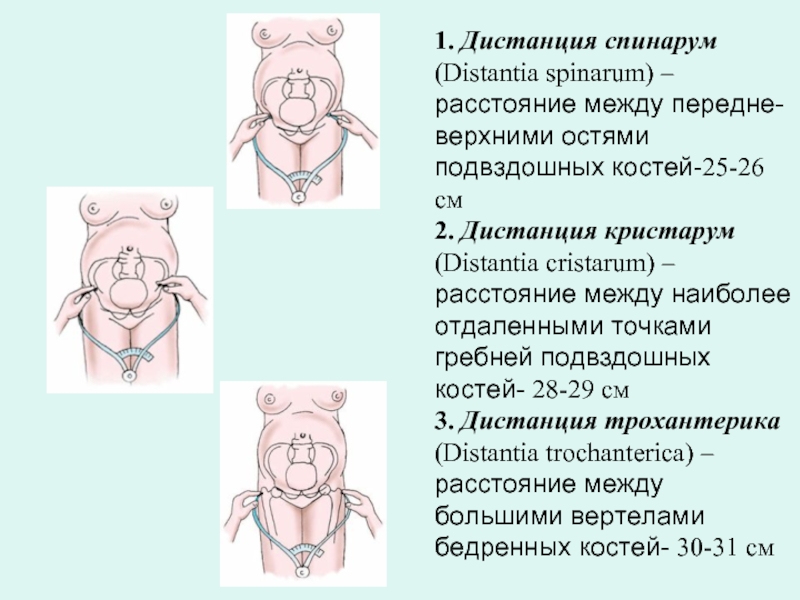
Слайд 51. Дистанция спинарум (Distantia spinarum) – расстояние между передне-верхними остями подвздошных
Слайд 6
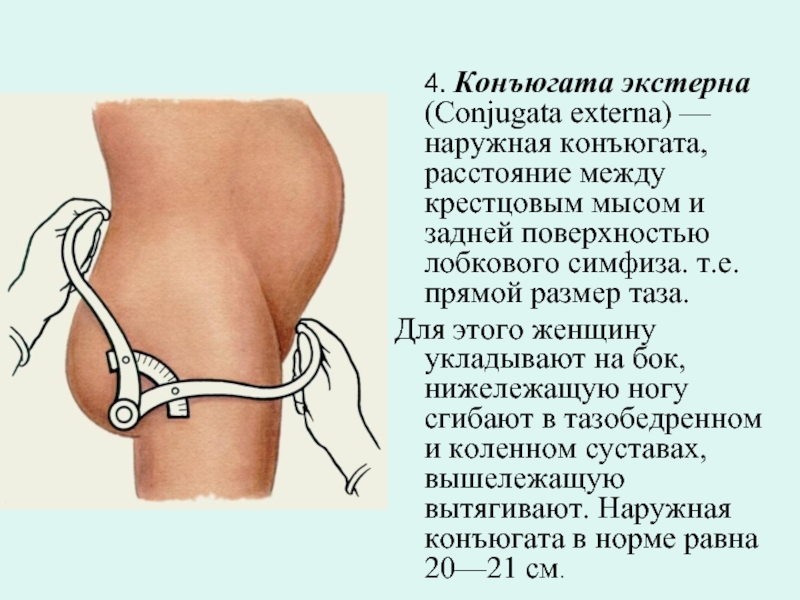
4. Конъюгата экстерна (Conjugata externa) — наружная конъюгата, расстояние между крестцовым
Для этого женщину укладывают на бок, нижележащую ногу сгибают в тазобедренном и коленном суставах, вышележащую вытягивают. Наружная конъюгата в норме равна 20—21 см.
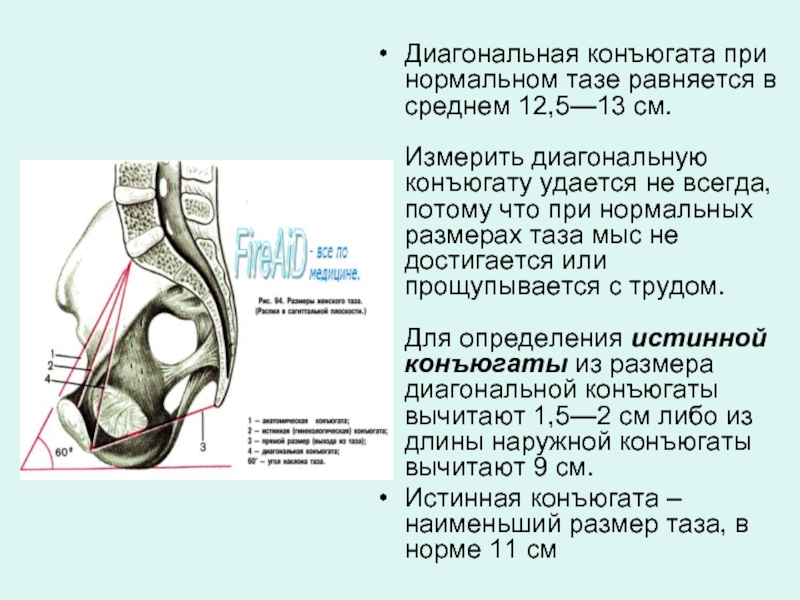
Слайд 7Измерение диагональной конъюгаты
Диагональной конъюгатой (conjugata diagonalis) называется расстояние от нижнего
Слайд 8
Диагональная конъюгата при нормальном тазе равняется в среднем 12,5—13 см.
Измерить диагональную
Истинная конъюгата – наименьший размер таза, в норме 11 см
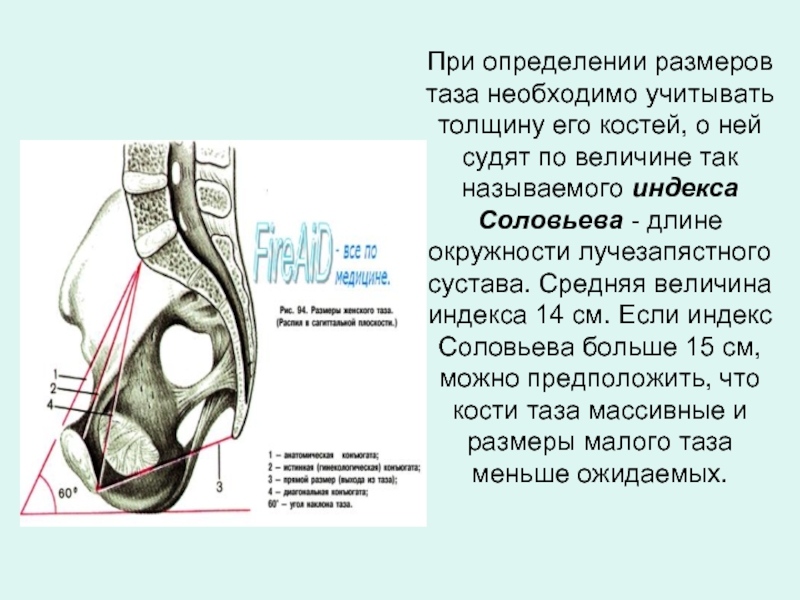
Слайд 9При определении размеров таза необходимо учитывать толщину его костей, о ней
Слайд 11
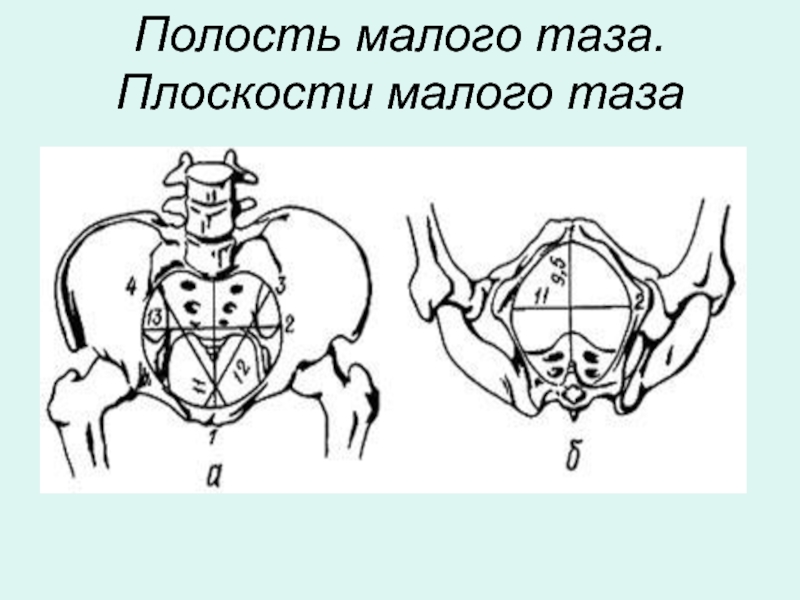
Плоскость входа в малый таз проходит через верхневнутренний край лонной дуги,
Прямой размер - истинная конъюгата (conjugata vera); он равняется 11 см.
В акушерстве принято различать и анатомическую конъюгату - расстояние от середины верхнего края лонной дуги до той же точки мыса; оно на 0,2-0,3 см длиннее истинной конъюгаты.
Поперечный размер - расстояние между наиболее отдаленными точками безымянных линий той и другой стороны. Он равен 13 см.
Два косых размера - правый и левый – от крестцово-подвздошного сочленения одной стороны к подвздошно-лонному бугорку противоположной стороны. Каждый из этих размеров равняется 12 см.
Слайд 12
Плоскость узкой части полости малого таза проходит спереди через нижний край
В плоскости узкой части различают следующие размеры.
Прямой размер - от нижнего края лонного сочленения к крестцово-копчиковому сочленению. Он равен 11,5 см.
Поперечный размер - между наиболее отдаленными точками внутренних поверхностей седалищных остей. Он равен 10,5 см.
Слайд 14
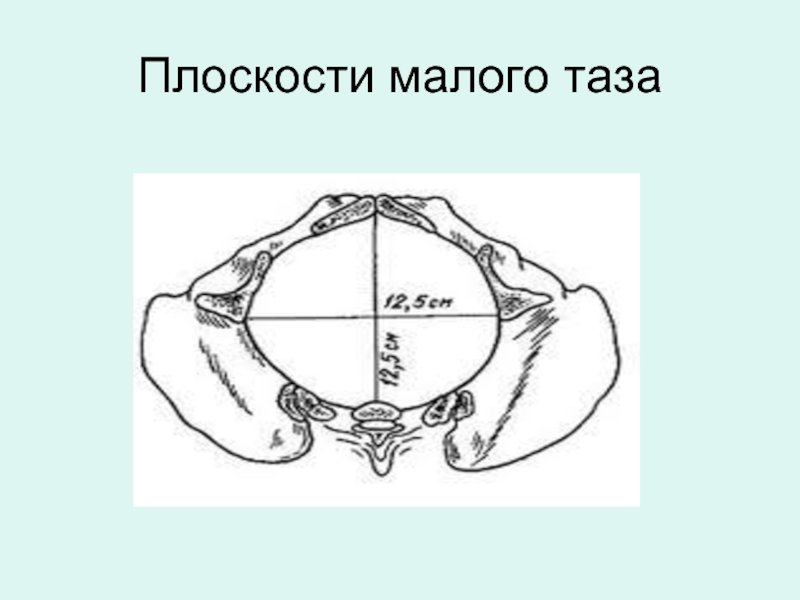
Плоскость широкой части полости малого таза проходит спереди через середину внутренней
В плоскости широкой части различают следующие размеры.
Прямой размер - от середины внутренней поверхности лонной дуги до сочленения между II и III крестцовыми позвонками. Он равен 12,5 см.
Поперечный размер, соединяющий наиболее отдаленные точки пластинок вертлужных областей той и другой стороны. Он равен 12,5 см.
Плоскость широкой части по своей форме приближается к кругу.
Слайд 15 а — головка над входом в малый таз; б — головка малым
Слайд 16
Плоскость выхода малого таза в отличие от других плоскостей малого таза
В плоскости выхода различают следующие размеры.
Прямой размер - от середины нижнего края лонного сочленения до верхушки копчика. Он равен 9 см.
Прямой размер выхода благодаря подвижности копчика может удлиняться в родах на 1-2 см, чем достигается его увеличение до 11 см.
Поперечный размер - между наиболее отдаленными точками внутренних поверхностей седалищных бугров. Он равен 11 см.
Слайд 17
Линия, соединяющая центры всех прямых размеров таза, называется тазовой осью или
Угол наклонения таза (пересечение плоскости его входа с плоскостью горизонта) при положении женщины стоя может быть различным в зависимости от телосложения и колеблется в пределах 50-55°.
Малый угол наклонения благоприятен для течения родов
Слайд 19В норме вертикальный размер ромба в среднем равен 11 см, поперечный
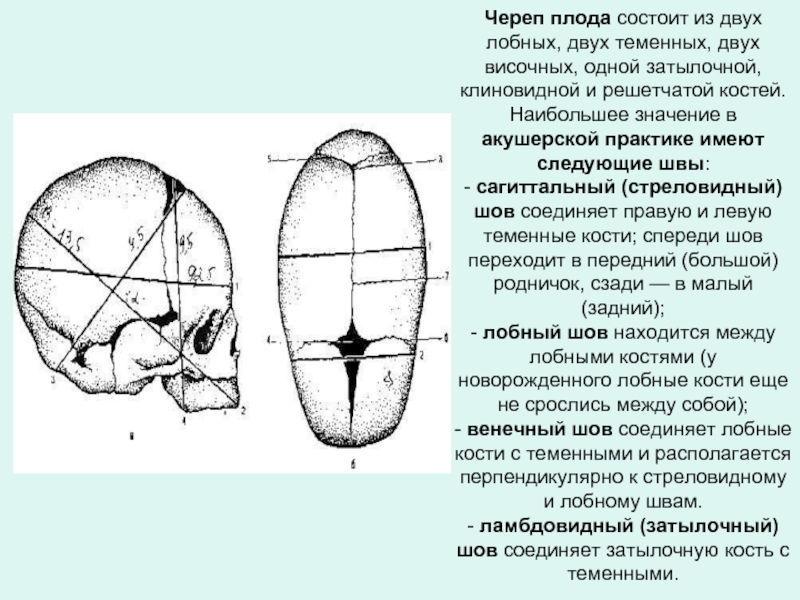
Слайд 21Череп плода состоит из двух лобных, двух теменных, двух височных, одной
Слайд 22Плод как объект родов
В местах соединения швов располагаются роднички. Практическое
Передний (большой) родничок располагается на месте соединения сагиттального, лобного и венечного швов. Он имеет ромбовидную форму, зарастает к 12 мес.
Задний (малый) родничок представляет собой небольшое углубление, в котором сходятся сагиттальный и ламбдовидный швы. Он имеет треугольную форму. Зарастает к моменту родов.
Для практического акушерства также важно знать бугры, которые располагаются на головке: затылочный, два теменных и два лобных.
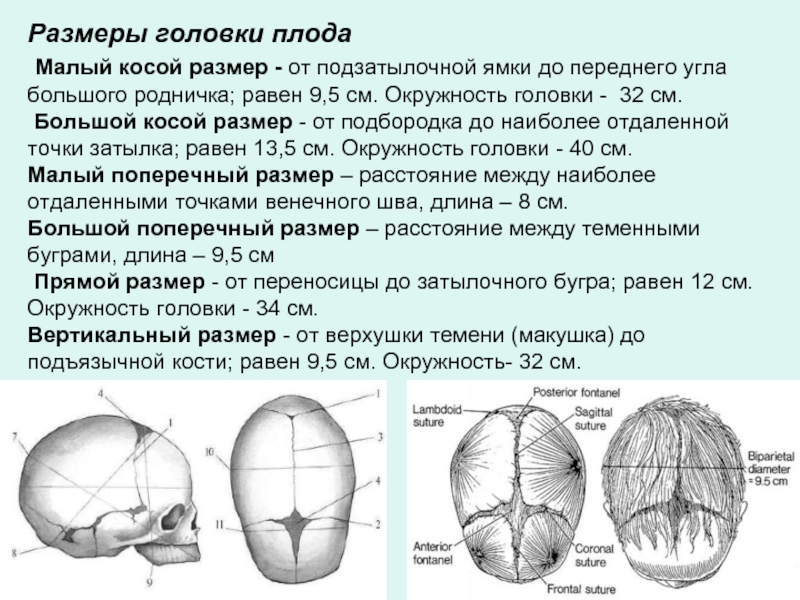
Слайд 23Размеры головки плода Малый косой размер - от подзатылочной ямки до
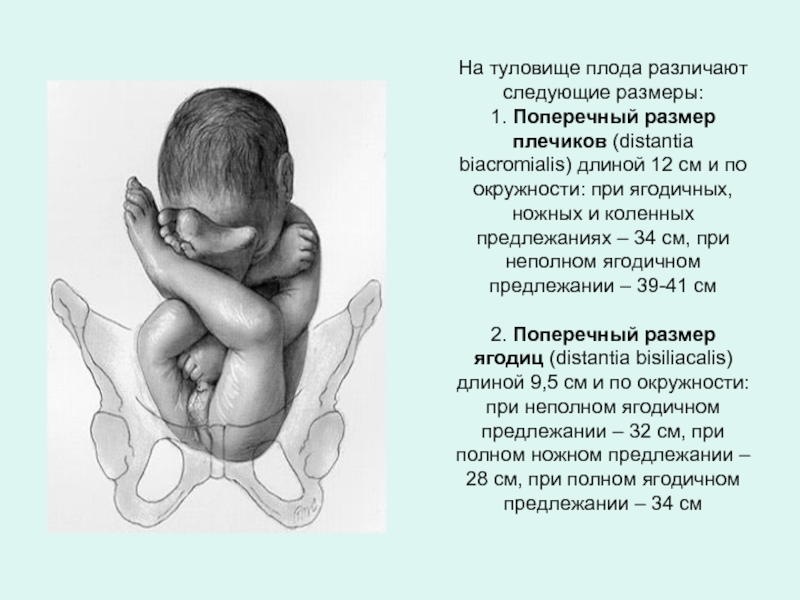
Слайд 24На туловище плода различают следующие размеры: 1. Поперечный размер плечиков (distantia biacromialis)
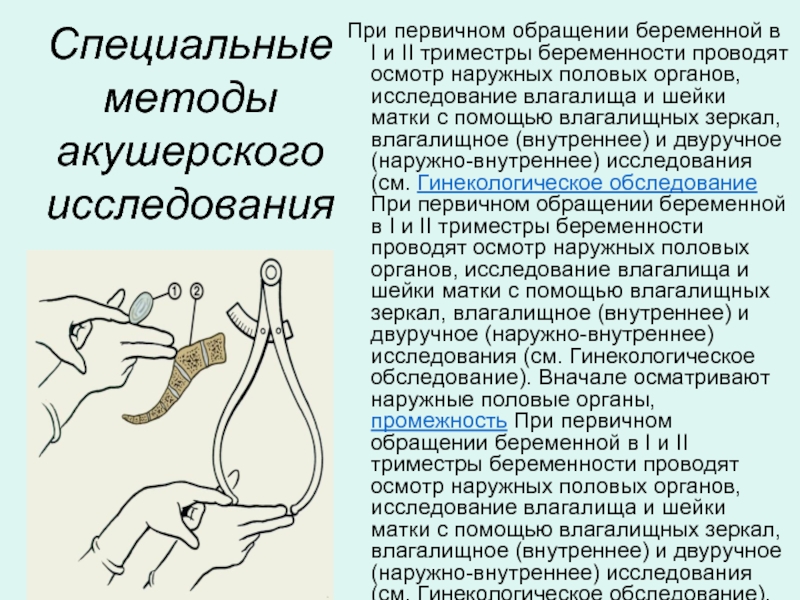
Слайд 26Специальные методы акушерского исследования
При первичном обращении беременной в I и
Слайд 27Схематическое изображение приемов наружного акушерского исследования (приемы Леопольда): 1. первый прием
Слайд 304. четвертый прием (отношение предлежащей части ко входу в малый таз,
Слайд 31Места наиболее ясного выслушивания сердечных тонов при различных положениях плода: 1
Слайд 32 Места наиболее ясного выслушивания сердечных тонов при различных положениях плода
Слайд 33Цитогенетическая диагностика хромосомных болезней. Показания: возраст матери 35 лет и старше;
Слайд 34В более редких случаях амниоцентез выполняют при гипоксии плода, изосерологической несовместимости