- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Вроджені вади розвитку легень, бронхів, трахеї презентация
Содержание
- 1. Вроджені вади розвитку легень, бронхів, трахеї
- 2. Класифікація вад розвитку трахеї,
- 3. 2. Ізольовані вади розвитку стінки
- 4. АГЕНЕЗІЯ І
- 5. Гіпоплазія – головний і сегментаний бронхи
- 6. Клінічна картина вади легені визначається
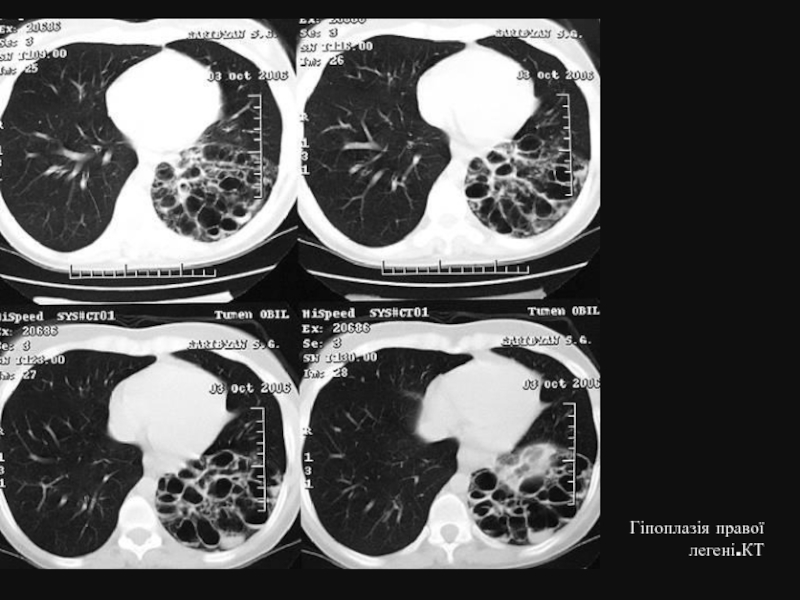
- 7. Гіпоплазія правої легені.КТ
- 8. Гіпоплазія лівої легені. Збіднення судин зліва, зменшення розмірів кореня легені, зміщення серединної тіні.
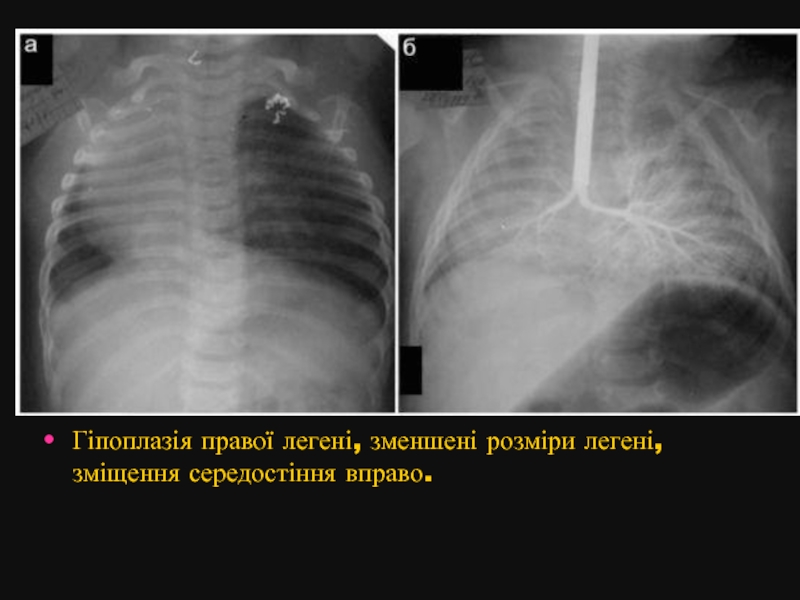
- 9. Гіпоплазія правої легені, зменшені розміри легені, зміщення середостіння вправо.
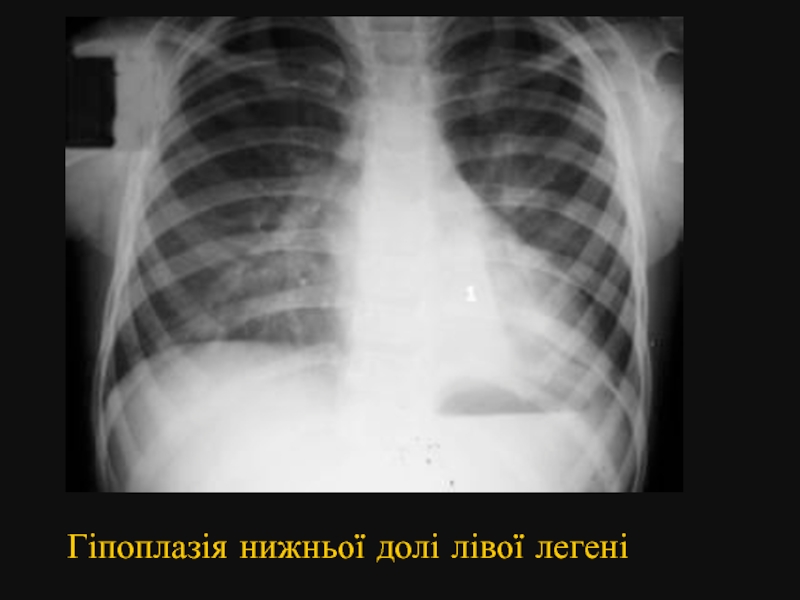
- 10. Гіпоплазія нижньої долі лівої легені
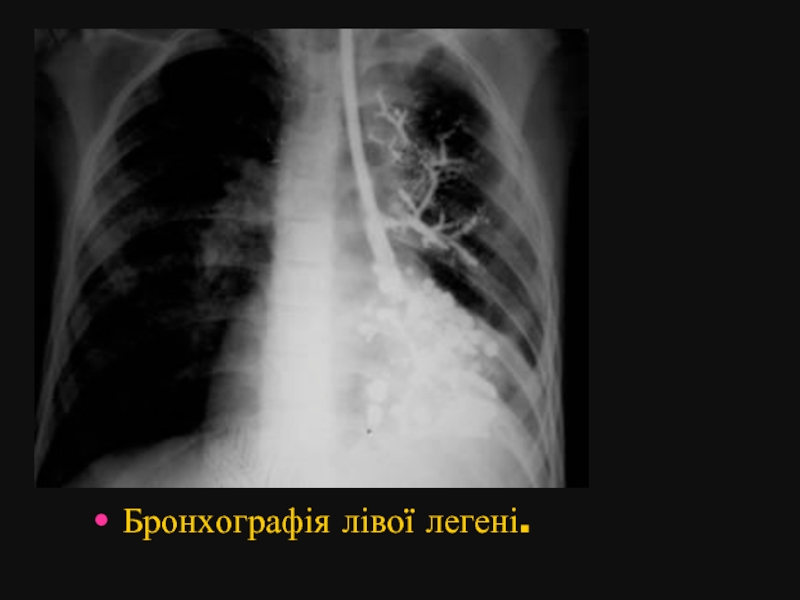
- 11. Бронхографія лівої легені.
- 12. Трахеобронхомегалія (синдром Муньє-Куна) Трахеобронхомегалія (синдром Мунье-Куна,
- 13. Скарги. Постійний виснажливий кашель, з своєрідним тембром,
- 14. Трахеобронхомегалія (Синдром Мунье-Куна). Оглядова (передньо-задня) рентгенограмма
- 15. Вроджена трахеобронхомаляція
- 16. Клінічна симптоматика залежить від локалізації і вираженості
- 17. За наявності морфологічного дефекту в проксимальних відділах
- 18. Вроджена лобарна емфізема В її
- 20. Рентгенологічні ознаки: підвищення прозорості ураженої ділянки із
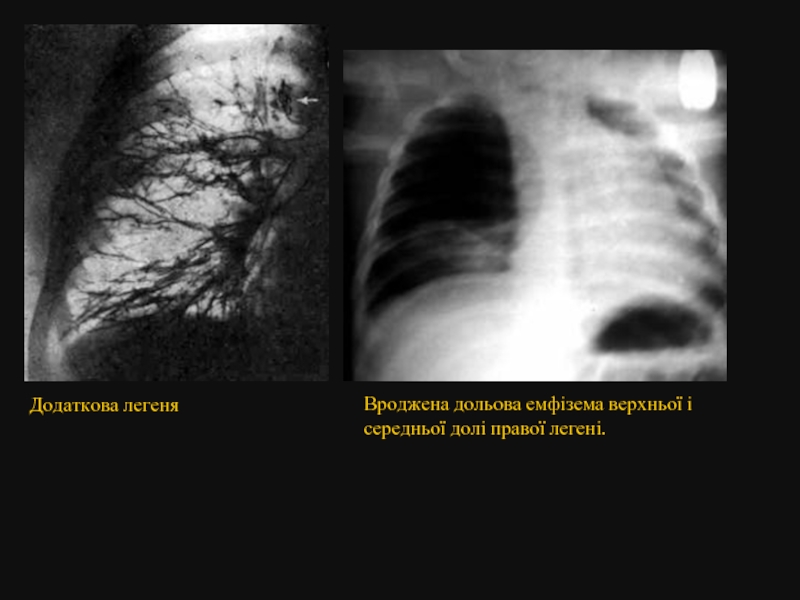
- 21. Додаткова легеня
- 22. Синдром Вільямса-Кемпбелла Причиною захворювання - недорозвинення
- 24. Крива форсованого видиху дитини 8
- 25. Бронхографія виявляє локальні
- 26. Рентгенологічно видне посилення і груба деформація
- 27. Синдром Вільямса - Кемпбелл. На бронхограмі
- 28. Вроджена бронхомаляція Цей варіант поширеної вади бронхів
- 29. Бронхіолоектатична емфізема. Характеризується ураженням периферичних відділів бронхіального
- 30. При дослідженні функції зовнішнього дихання визначають обструктивно-рестриктивного
- 31. Природжені стенози трахеї. Етіологія і патогенез. Стенози
- 32. Клінічна картина. На перший план
- 33. Діагноз базується на клініко-рентгенологічних і
- 34. Стеноз, що виник після двотижневої інтубації
- 37. Трахеостравохідні нориці Ларинготрахеостравохідна щілина — рідкісний вроджений
- 38. Рентгенограма органів грудної клітки. Затікання
- 39. ДИВЕРТИКУЛИ ТРАХЕЇ І БРОНХІВ Дивертикули –
- 40. Полікістоз легень Полікистоз легень (кістозна гіпоплазія) —
- 41. КТ при полікистозі легень
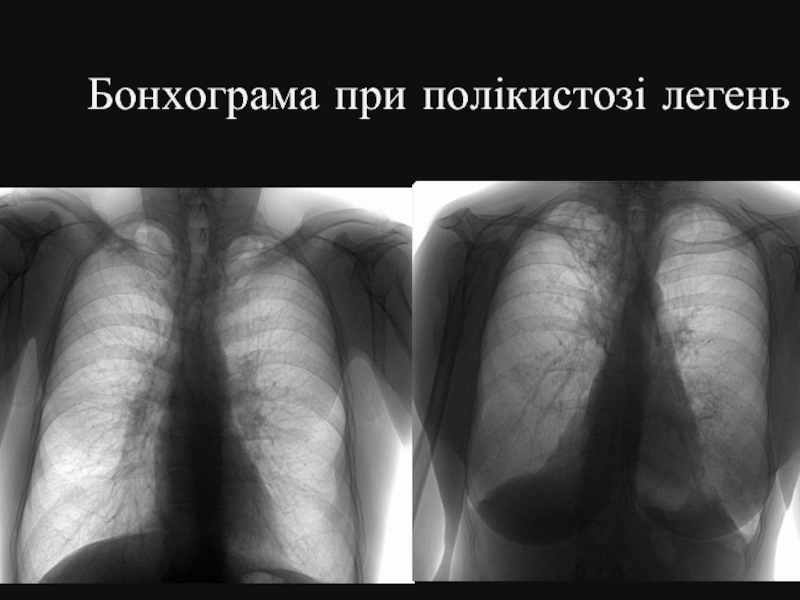
- 42. Бонхограма при полікистозі легень
- 43. Легенева секвестрація Легенева
- 44. Розрізняють три форми патологічного процесу: 1)
- 45. Легенева секвестрація. Схема аномалії і локалізації всередині
- 46. Аортографія. Секвестрація правої легені. 1
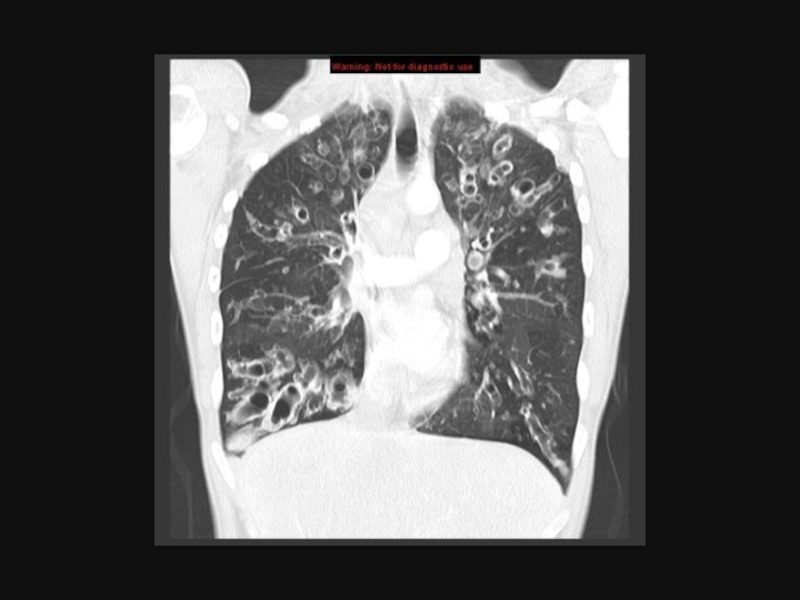
- 47. Ідіопатичний дифузний фіброз легень Ідіопатичний дифузний фіброз
- 48. Бронхографічно виявляється звуження бронхів, їх деформація
- 49. Дівчинка М., 12,5 років. Ідіопатичний дифузний фіброз легень.
- 50. Синдром Картагенера Синдром Картагенера має аутосомно-рецесивний
- 51. Схема патологічних змін при синдромі
- 54. Спадковий дефіцит альфа-1-антитрипсину. Вроджена ферментопатія
- 55. Клініка. При дефіциті альфа-1-антитрипсину повторні простудні захворювання,
- 56. Вчені з Медичної школи Бостонського університету (США)
- 57. Муковісцидоз Муковісцидоз (МВ, Cystis Fibrosis) – моногенне
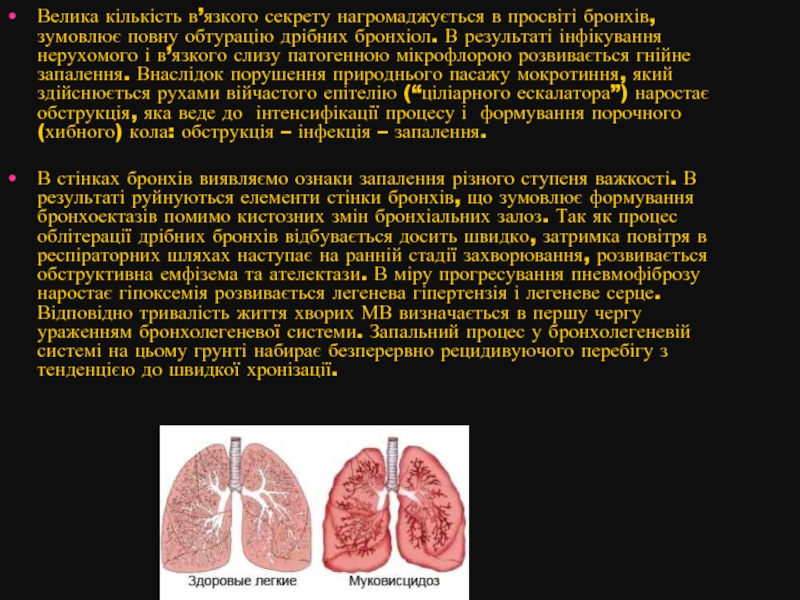
- 58. Велика кількість в’язкого секрету нагромаджується в
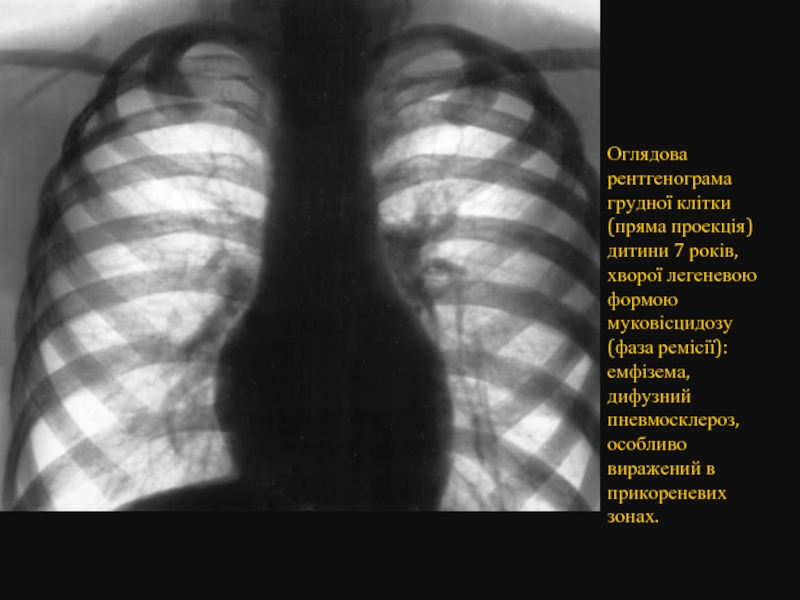
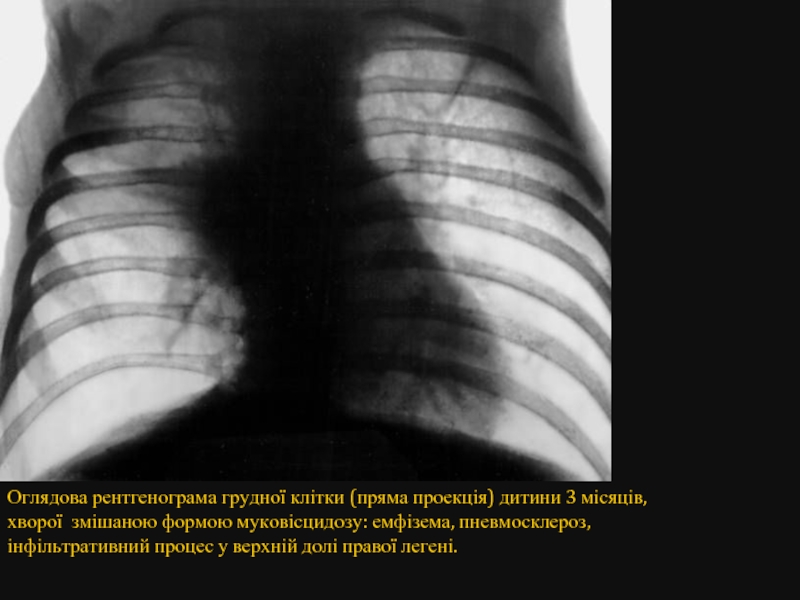
- 64. Оглядова рентгенограма грудної клітки (пряма проекція)
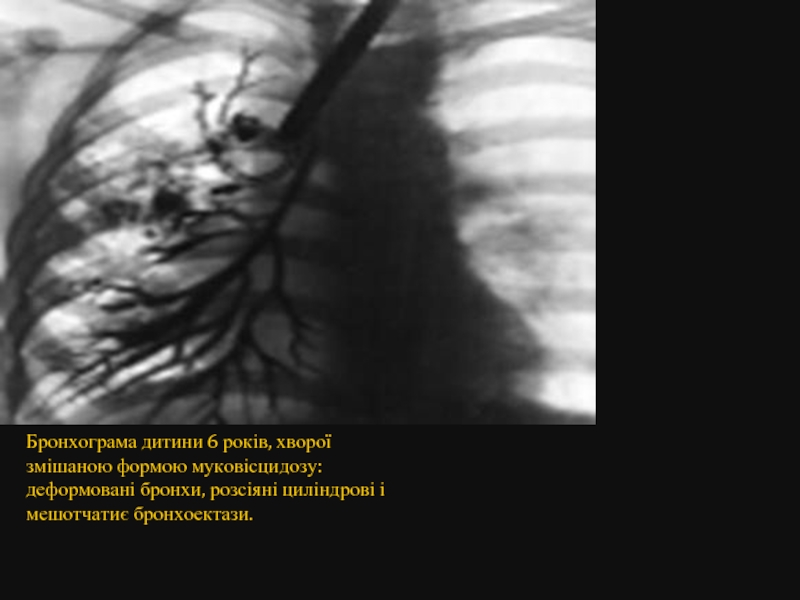
- 65. Бронхограма дитини 6 років, хворої змішаною
- 66. Оглядова рентгенограма грудної клітки (пряма проекція)
Слайд 2
Класифікація вад розвитку трахеї, бронхів, легень
I. Вади розвитку, пов'язані з недорозвиненням
II. Вади розвитку стінки трахеї і бронхів.
1. Поширені вади розвитку стінки трахеї і бронхів:
а) трахеобронхомегалія (синдром Муньє-Куна);
б) трахеобронхомаляція;
в) синдром Вільямса-Кемпбелла;
г) бронхомаляція;
д) бронхіолоектатична емфізема.
Слайд 3
2. Ізольовані вади розвитку стінки трахеї і бронхів:
а) вроджені стенози трахеї;
б)
в) дивертикули трахеї та бронхів;
г) трахеобронхостравохідні нориці.
III. Кісти легень.
IV. Секвестрація легень,
Слайд 4
АГЕНЕЗІЯ І АПЛАЗІЯ ЛЕГЕНІ
Відсутність легені або її
Під аплазією розуміють відсутність легені або її частини за наявності сформованого або рудиментарного головного (дренуючого) бронха.
Слайд 5
Гіпоплазія – головний і сегментаний бронхи закінчуються функціонально недосконалим рудиментом, легенева
Діти, що народилися з двосторонньою агенезією (аплазією) легені, нежиттєздатні.
Слайд 6
Клінічна картина вади легені визначається рівнем зупинки ділення первинних ппевмомерів. Клінічно
При огляді виявляється асиметрія грудної клітки зі сплощенням і відставанням при диханні однієї її половини. Органи середостіння зміщуються у бік ураженої легені. Серце при цьому стані зазвичай повернене навколо вертикальної осі. Здорова легеня розширюється, проникає на іншу половину грудної клітки і утворює так звану медіастінальну грижу.
Над медіастінальною грижею у верхніх і медіальних відділах грудної клітки на стороні ураженої легені прослуховуються дихальні шуми.
Слайд 8
Гіпоплазія лівої легені. Збіднення судин зліва, зменшення розмірів кореня легені, зміщення
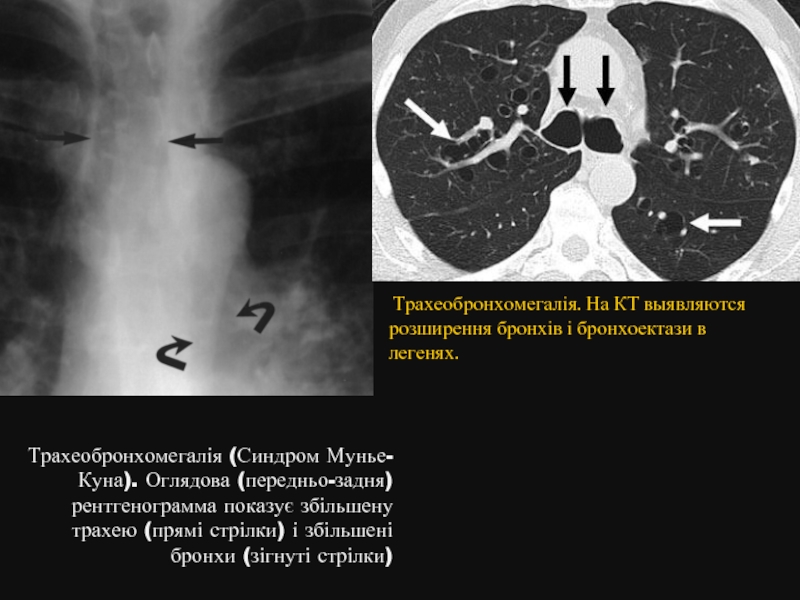
Слайд 12Трахеобронхомегалія (синдром Муньє-Куна)
Трахеобронхомегалія (синдром Мунье-Куна, мегатрахея, трахеоцеле) являє собою різко
Слайд 13Скарги. Постійний виснажливий кашель, з своєрідним тембром, що нагадує мекання кози,
Аускультативно – хрипи, преважно в нижніх відділах легень, інколи характнрний вібруючий звук в області трахеи при форсованому видосі.
Слайд 14 Трахеобронхомегалія (Синдром Мунье-Куна). Оглядова (передньо-задня) рентгенограмма показує збільшену трахею (прямі
Трахеобронхомегалія. На КТ выявляются розширення бронхів і бронхоектази в легенях.
Слайд 15 Вроджена трахеобронхомаляція
Цим терміном позначають стани, при яких є підвищена
Така картина може бути пов'язана з вродженими морфологічними дефектами хрящового і сполучнотканинного каркаса трахеї і бронхів. Проте у маленьких дітей вона нерідко виникає як наслідок обструктивного бронхіту, що супроводжується значним підвищенням внутрішньогрудного тиску на видиху, що розтягує мембранну частину трахеї і бронхів. Оскільки такий процес розвивається далеко не у всіх дітей з обструктивними захворюваннями, є підозра про роль вроджених дефектів колагену типу синдрому Еллерса-Данло.
Слайд 16Клінічна симптоматика залежить від локалізації і вираженості дефекту. «Розм'якшення» стінок трахеї
Слайд 17За наявності морфологічного дефекту в проксимальних відділах бронхів може сформуватися хронічний
Трахеобронхомаляцію у немовляти слідує запідозрити при збереженні обструктивних змін після закінчення (через 2 тижні і більше) обструктивного бронхіту. Вони, як правило, залишаються рефрактерними до бронходілататорів.
Лікування: у маленьких дітей трахеобронхомаляція за відсутності гіпоксемії лікування не вимагає. При виражених ознаках стенозу трахеї проводять інтубацію і ШВЛ, надалі можливе хірургічне лікування, а також эндопротезування з використанням стентів.
Слайд 18Вроджена лобарна емфізема
В її основі лежить вентильний механізм унаслідок звуження бронха,
Слайд 19
Симптоми хвороби можуть з’явитися як у період новонародженості, так і в старшому віці. У новонароджених і грудних дітей можуть спостерігатися гострі напади
Порушення дихання, особливо при ГРВІ, годуванні і фізичній напрузі. У старших дітей на перший план виступають рецидивуючі пневмонії і бронхіти.
За частотою ураження на першому місці стоїть верхня частка лівої легені, потім середня частка і, нарешті, верхня частка правої легені. Нижні частки вражаються рідко. Двобічне ураження спостерігається у виняткових випадках.
Вентильна емфізема проявляється вибуханням і відставанням грудної клітки при диханні на боці ураження, ділянкою коробкового звуку при перкусії і ослабленням дихання. Характерний зсув середостіння в здоровий бік, що легко встановити перкуторно. У маленьких дітей під час загострення виникає задишка, часто з ціанозом, нерідко розвивається стан, що вимагає реанімаційних заходів.
Слайд 20Рентгенологічні ознаки: підвищення прозорості ураженої ділянки із збідненням легеневого малюнка, розширення
Лікування хірургічне - видалення ураженої частки, при загостренні процесу використовують бронходилататори, ШВЛ.
Слайд 22Синдром Вільямса-Кемпбелла
Причиною захворювання - недорозвинення хрящових кілець бронхів 3-8 порядків.
Перші ознаки хвороби майже у всіх хворих виявляються в перші три роки життя у вигляді пневмонії або бронхіту, що протікає тривало з обструктивним синдромом, так що у 15% хворих помилково діагностується бронхіальна астма. Надалі з'являється вологий постійний кашель з гнійною мокротою, деформація грудної клітки, трансформуються кінцеві фаланги пальців. Затримка фізичного розвитку виявляється у половини хворих. При аускультації вислуховуються розсіяні вологі, переважно середньоміхурцеві хрипи в обох легенях і сухі свистячі хрипи переважно на видиху, подовження видиху. В ремісії кількість хрипів знижується, а обструктивний синдром часто зникає. Наростання дихальної недостатності з віком приводить до формування легеневого серця.
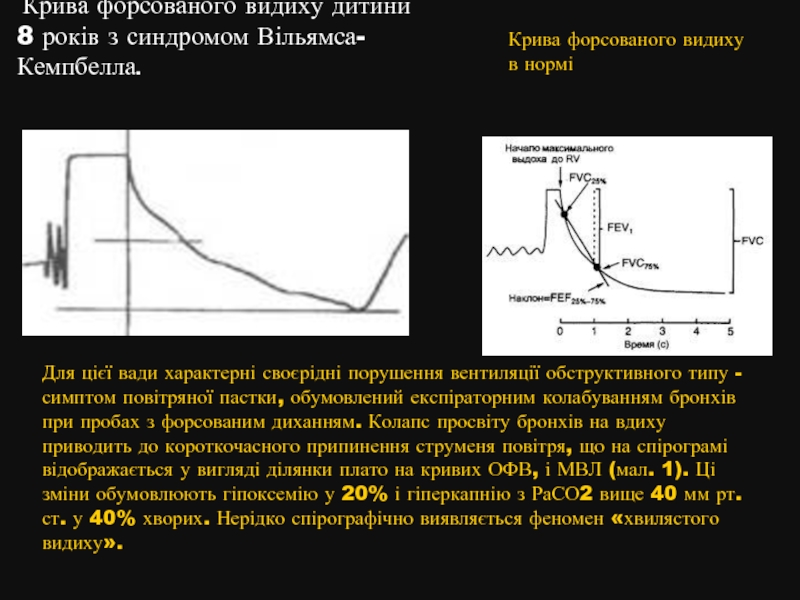
Слайд 24
Крива форсованого видиху дитини 8 років з синдромом Вільямса-Кемпбелла.
Крива форсованого
Для цієї вади характерні своєрідні порушення вентиляції обструктивного типу - симптом повітряної пастки, обумовлений експіраторним колабуванням бронхів при пробах з форсованим диханням. Колапс просвіту бронхів на вдиху приводить до короткочасного припинення струменя повітря, що на спірограмі відображається у вигляді ділянки плато на кривих ОФВ, і МВЛ (мал. 1). Ці зміни обумовлюють гіпоксемію у 20% і гіперкапнію з РаСО2 вище 40 мм рт. ст. у 40% хворих. Нерідко спірографічно виявляється феномен «хвилястого видиху».
Слайд 25
Бронхографія виявляє локальні розширення, головним чином, сегментарних або субсегментарних бронхів, контрастування
В періоді загострення бронхоскопічно виявляються різка гіперемія слизистої бронхів і велика кількість в'язкого гнійного секрету, обтуруючого сегментарні і субсегментарні бронхи. Поширений гнійний эндобронхіт характерний для хворих з двобічним ураженням легень.
Слайд 26
Рентгенологічно видне посилення і груба деформація легеневого малюнка, часто виявляються кільцеподібні
Особливістю імунологічного статусу цих дітей є більша, ніж у дітей з хронічною пневмонією, вираженість гіперімуноглобулінемії G, а також більш високий рівень секреторного імуноглобуліну А. Диференційно-діагностичне коло синдрому широке - це муковісцидоз, первинні імунодефіцити, бронхіальна астма, інші поширені вади розвитку бронхів, хронічний аспіраційний синдром.
Прогноз серйозний, що пов'язане (у половини хворих) з прогресуванням процесу, розвитком легеневої гіпертензії і формуванням легеневого серця.
Лікування тільки консервативне, його основні цілі - боротьба з гнійним эндобронхітом, профілактика легеневого серця.
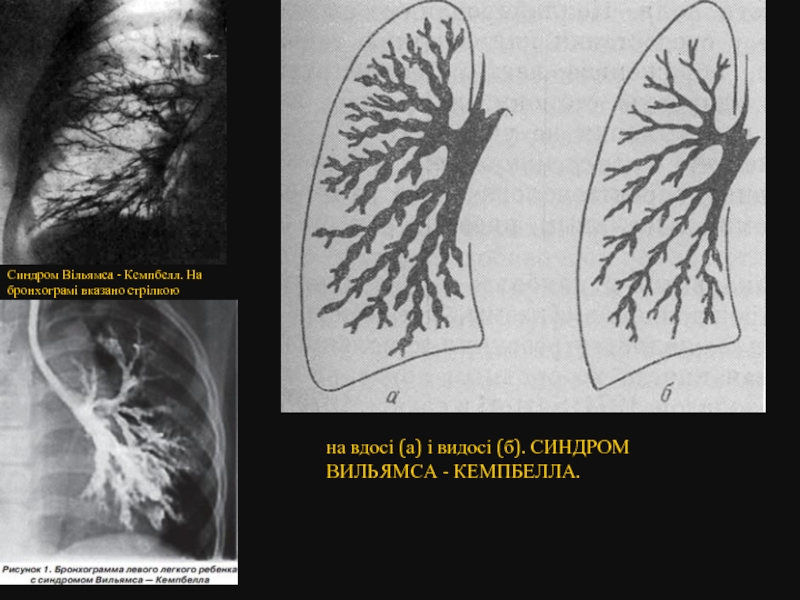
Слайд 27
Синдром Вільямса - Кемпбелл. На бронхограмі вказано стрілкою
на вдосі (а) і
Слайд 28Вроджена бронхомаляція
Цей варіант поширеної вади бронхів багато в чому нагадує синдром
Захворювання має ранній початок, протікає важко, з вологим постійним кашлем із слизовою або слизово-гнійною мокротою. Часті пневмонічні і бронхітичні епізоди з 2-3-річного віку швидко приводять до формування хронічного процесу. Діти відстають у фізичному розвитку, розвивається деформація грудної клітки. Характерна наявність обструктивного синдрому. Порушення функції зовнішнього дихання обструктивне або комбіноване. У частини хворих спостерігаються ознаки перевантаження правого серця, що погіршує прогноз. Проте, в цілому, перебіг більш сприятливий, ніж при синдромі Вільямса-Кемпбелла. У деяких хворих з віком наголошується позитивна динаміка, пов'язана із зміцненням хрящового каркаса бронхів.
Лікування проводиться за тими ж правилами, що і при синдромі Вільямса-Кемпбелла. Можливе використання стентів для эндопротезування у дітей з періоду новонародженості.
Слайд 29Бронхіолоектатична емфізема.
Характеризується ураженням периферичних відділів бронхіального дерева з розвитком бронхіолектазів і
Слайд 30При дослідженні функції зовнішнього дихання визначають обструктивно-рестриктивного типа порушення вентиляції. Гіпоксемія
Лікування. Враховуючи тяжкість бронхолегеневого процесу при цих вадах, всі компоненти комплексної терапії мають бути інтенсифіковані. Антибіотикотерапія під час загострень процесу має бути комбінованою і більш пролонгованою. Обов'язковим є постійне проведення позиційного дренажу і лікувальної фізкультури. Хірургічне лікування дітей з даними видами пороків не показане, враховуючи поширений характер процесу.
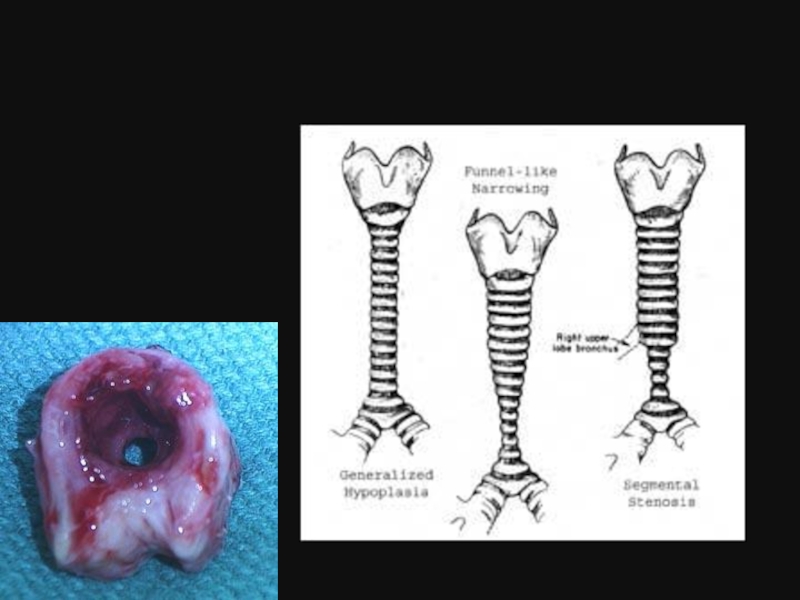
Слайд 31Природжені стенози трахеї.
Етіологія і патогенез. Стенози трахеї можуть бути пов'язані як
Розрізняють органічні і функціональні стенози. Органічні стенози пов'язані з локальним дефектом хрящових півкілець трахеї (недолік або відсутність хряща) або надлишковим утворенням хрящової тканини. Функціональні стенози пов'язані з надмірною м'якістю хрящів. До функціональних відносяться також стенози, здавлення трахеї, що виникають в результаті, ззовні. Стенози локалізуються зазвичай в нижній третині трахеї.
.
Слайд 32 Клінічна картина. На перший план виступає експіраторний стридор, який
Інколи перебіг хвороби ускладнюється нападами задухи або епізодами утрудненого дихання, що нагадує картину помилкового крупу.
Слайд 33
Діагноз базується на клініко-рентгенологічних і ендоскопічних даних. Найбільш достовірні дані
Лікування. Індивідуальна профілактика ГРВІ і інших дитячих інфекцій. За наявності трахеобронхіту призначають антибіотики, а також бронходілятатори і муколітичні препарати. У важких випадках посилення трахеостенозу і бронхіальної обструкції показана корти костероїдна терапія. Хірургічне лікування застосовують при стенозах, викликаних здавленням ззовні, перш за все при судинних аномаліях.
Эндофотография гортані. М’який, западающий в просвіт дихальних шляхів надгортанник
Эндофотография трахеї. Вроджений рубцевий стеноз
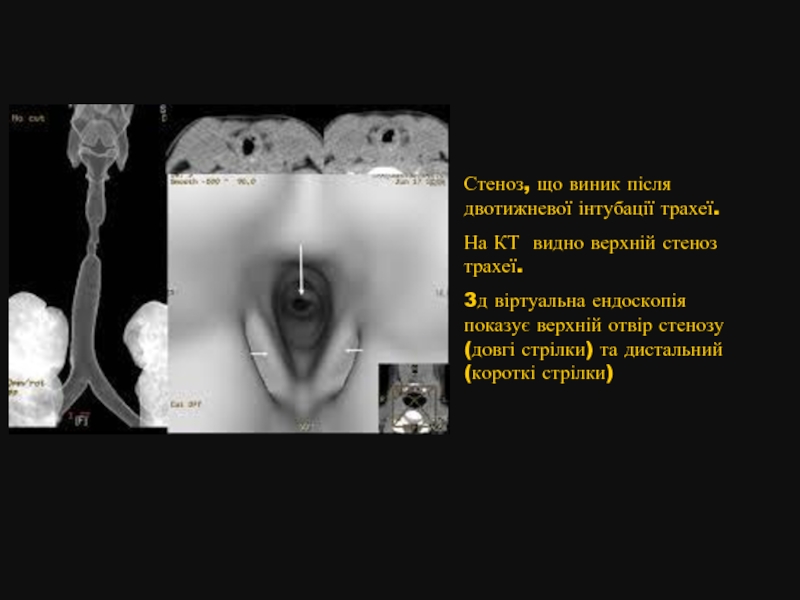
Слайд 34
Стеноз, що виник після двотижневої інтубації трахеї.
На КТ видно верхній стеноз
3д віртуальна ендоскопія показує верхній отвір стенозу(довгі стрілки) та дистальний (короткі стрілки)
Слайд 37Трахеостравохідні нориці
Ларинготрахеостравохідна щілина — рідкісний вроджений дефект розвитку. На великому протязі
Трахеостравохідна нориця проявляется при першому ж кормлінні дитини тяжкими приступами ядухи, кашлю и ціанозу . В основі вади лежить неповний развиток трахеостравохідної стінки. Часто ця вада поєднується з атрезією стравоходу. Надалі часто приєднується важка аспіраційна пневмонія.
Лікування виключно хірургічне.
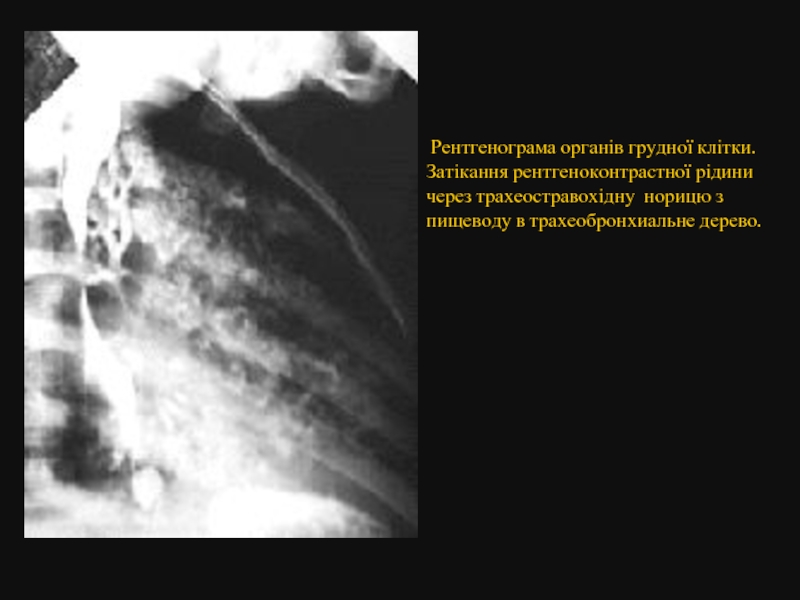
Слайд 38
Рентгенограма органів грудної клітки. Затікання рентгеноконтрастної рідини через трахеостравохідну норицю
Слайд 39ДИВЕРТИКУЛИ ТРАХЕЇ І БРОНХІВ
Дивертикули – одиночні або множинні випинання стінки трахеї
ЛІКУВАННЯ
При нагноєнні можливе оперативне лікування.
Слайд 40Полікістоз легень
Полікистоз легень (кістозна гіпоплазія) — вада розвитку, обумовлена внутішньоутробним недорозвитком
Перші признаки захворювання проявляються зазвичай з раннього віку. Захворювання протікає з частими загостреннями. Основними клінічними ознаками є кашель, гнійне мокротиння, інколи кровохаркання. Діти відстають в фізичному розвитку. Характерні форма пальців і вигляді барабанних палочок, нігтеві фаланги – годинникових скелець. Грудна клітка деформована зі сплощенням на стороні ураження.
На рентгенограмах і томограмах виявляються комірчасті утвори. На бронхограмах - множинні округлі порожнини. Кистозні утвори частіше локалізуються в лівій легені, або має місце двостороннє ураження.
Ускладнення полікістозу: нагноєння в порожнинах, поява повітря в плевральній порожнині, легеневі кровотечі. У хворих з двостороннім процесом формується захворювання серця.
Лікування хірургічне. Основными противопоказаниями к операции являются распространенность процесса, тяжелые проявления легочно-сердечной недостаточности. В терапевтической тактике особое значение имеет применение антибиотиков, направленное на подавление воспалительного процесса в легких.
Слайд 43
Легенева секвестрація
Легенева секвестрація – стан, при якому ділянка легені розміщена всередині
Клінічні прояви зумовлені запальними змінами: кашель, підвищення температури тіла, задишка, над вогнищем ураження вислуховуються дрібноміхурцеві вологі хрипи.
Слайд 44Розрізняють три форми патологічного процесу:
1) бронхоектатичну, при якій повторні запалення призводять
2) псевдотуморозну – характеризується бідністю клінічних проявів;
3) абсцедування чи локальна емпієма.
Слайд 45Легенева секвестрація. Схема аномалії і локалізації всередині легені і поза вісцеральною
Діагностується легенева секвестрація на підставі ангіографічного обстеження, менше значення у виявленні патологічного процесу має бронхографія. При рентгенологічному обстеженні може бути затемнення ураженого запаленням секвестру.
Лікування хірургічне, здійснюється резекція секвестрованої ділянки.
Прогноз сприятливий.
Слайд 46
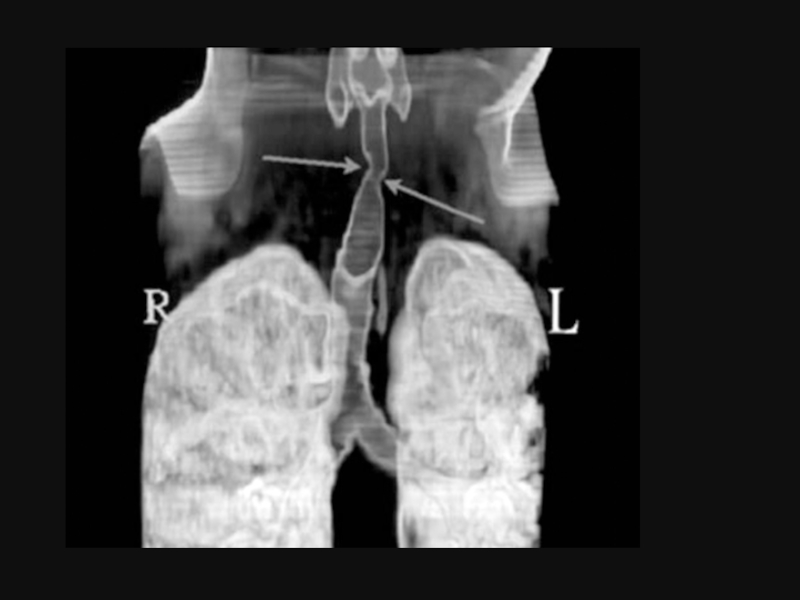
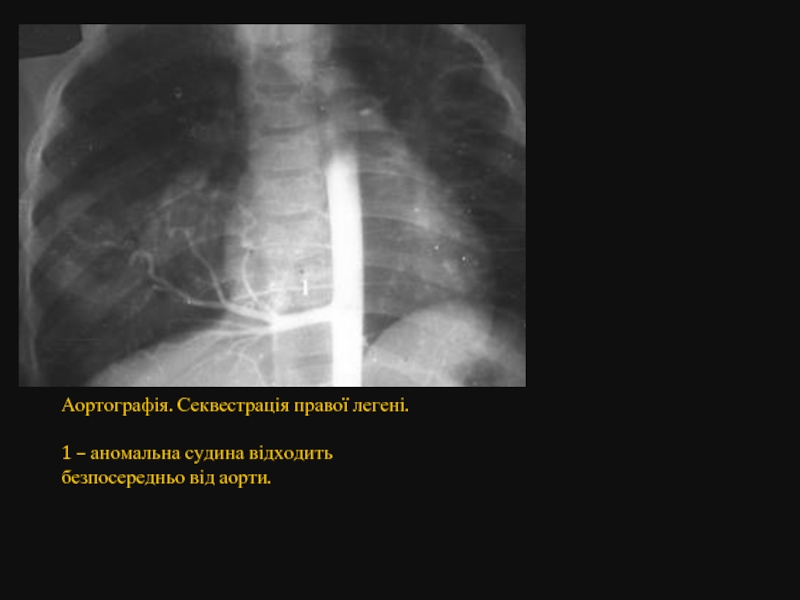
Аортографія. Секвестрація правої легені.
1 – аномальна судина відходить безпосередньо від аорти.
Слайд 47Ідіопатичний дифузний фіброз легень
Ідіопатичний дифузний фіброз легень – ІДФЛ (ідіопатичний фіброзуючий
У разі гострого перебігу переважають набряк інтерстиціальної сполучної тканини; підгострого – потовщення альвеолярних перетинок, атрофія еластичних волокон, збільшення колагенових волокон; хронічного – наявність мікрокістозу. Втрачається структура легень, легенева тканина заміщується полями фіброзу.
Слайд 48
Бронхографічно виявляється звуження бронхів, їх деформація і навіть бронхоектази, в лаважній
У зв’язку з розвитком легенево-серцевої недостатності, прогноз несприятливий. При хронічному перебігу ІДФЛ тривалість життя – 4-6 років, погіршує прогноз початок захворювання на першому році життя.
Слайд 50Синдром Картагенера
Синдром Картагенера має аутосомно-рецесивний тип успадкування з 50 %
Для цього синдрому властива тріада: 1) зворотне розміщення внутрішніх органів (situs vircerus inversus); 2) бронхоектази; 3) синусит. Синдром Картагенера є однією з форм циліарної дискінезії – дефект будови війок вважають генетично детермінованою патологією. У 90 % хворих хронічний бронхолегеневий процес формується на першому-другому роках життя, а активність його в бронхолегеневій системі і носоглотці визначає тяжкість захворювання.
Клініка. Характерний кашель із виділенням гнійного харкотиння, множинність фізикальних змін: різнокаліберні вологі хрипи, вкорочення перкуторного звуку. Спостерігається декстракардія, розміщення печінки зліва, утруднене носове дихання, гнійні виділення з носа. Часто спостерігають отит, що призводить до втрати слуху, можуть бути явища блефарокон’юнктивіту. У подальшому формується легенево-серцева недостатність. Фізикальні зміни в легенях ідентичні тим, які виявляють у хворих на хронічну пневмонію. Діагноз підтверджує рентгенологічне обстеження, у хворих є дифузні зміни з переважною локалізацією в базальних сегментах. При бронхоскопії – явища гнійного ендобронхіту, зворотне розміщення бронхіального дерева, бронхографічно – циліндричні та мішкоподібні бронхоектази, деформація бронхів двобічна, інколи виявляють полікістоз.
Лікування консервативне, з застосуванням протизапальних препаратів для санації легень і носоглотки. Показаний постуральний дренаж, інгаляції, які сприяють відходженню харкотиння. Хірургічне лікування малоефективне, тому що патологічний процес пов’язаний із циліарним дефектом.
Прогноз для одужання несприятливий.
Слайд 51
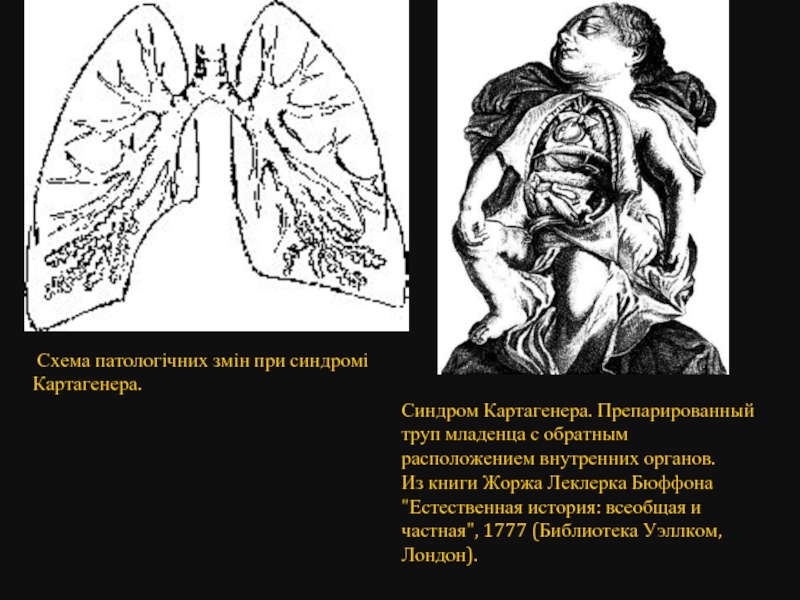
Схема патологічних змін при синдромі Картагенера.
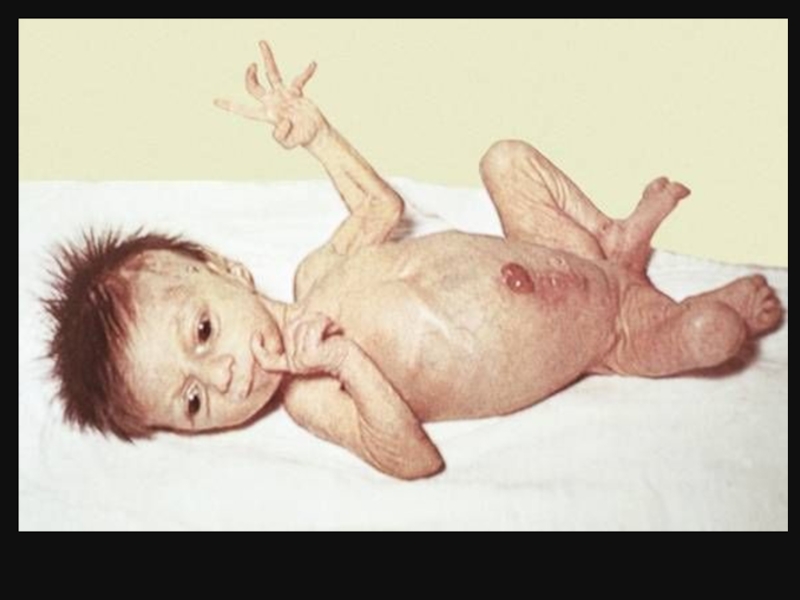
Синдром Картагенера. Препарированный труп младенца
Из книги Жоржа Леклерка Бюффона "Естественная история: всеобщая и частная", 1777 (Библиотека Уэллком, Лондон).
Слайд 54Спадковий дефіцит альфа-1-антитрипсину.
Вроджена ферментопатія з переважним ураженням респіраторного відділу легеневої тканини
В результаті дефіциту альфа-1-антитрипсину в легенях та інших тканинах зростає концентрація еластази та коллагенази із нейтрофільних лейкоцитів та макрофагів. Еластаза відіграє основну роль у руйнуванні сполучнотканинного каркасу легень. Тому нейтрофіли мають основну роль у розвитку емфіземи.
Слайд 55Клініка. При дефіциті альфа-1-антитрипсину повторні простудні захворювання, пневмонії частіше супроводжуються гнійним
Лікування. Інгібітори протеаз: контрікал, гордокс, в/в крап., курс 10-15 дн., 5% р-н амінокапронової кислоти. Замісна терапія тривалим в/в введенням нативного α1–АТ, переливання нативної плазми. Антиоксиданти: віт.Е, глутатіон, аевіт, ліпоєва кіслота, теком. Дискусійним є призначення стероїдних гормонів короткими курсами.ням бронхоектазів.
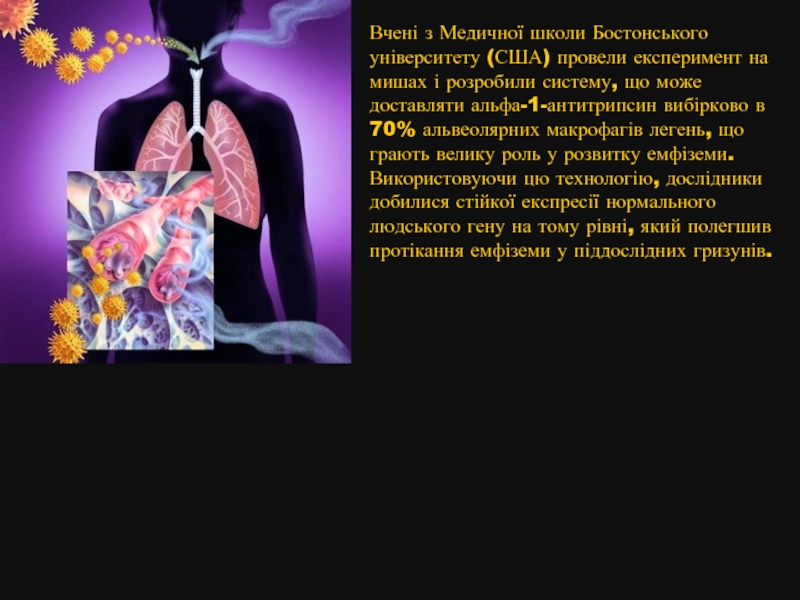
Слайд 56Вчені з Медичної школи Бостонського університету (США) провели експеримент на мишах
Слайд 57Муковісцидоз
Муковісцидоз (МВ, Cystis Fibrosis) – моногенне захворювання з аутосомно-рецисивним типом успадкування,
Слайд 58
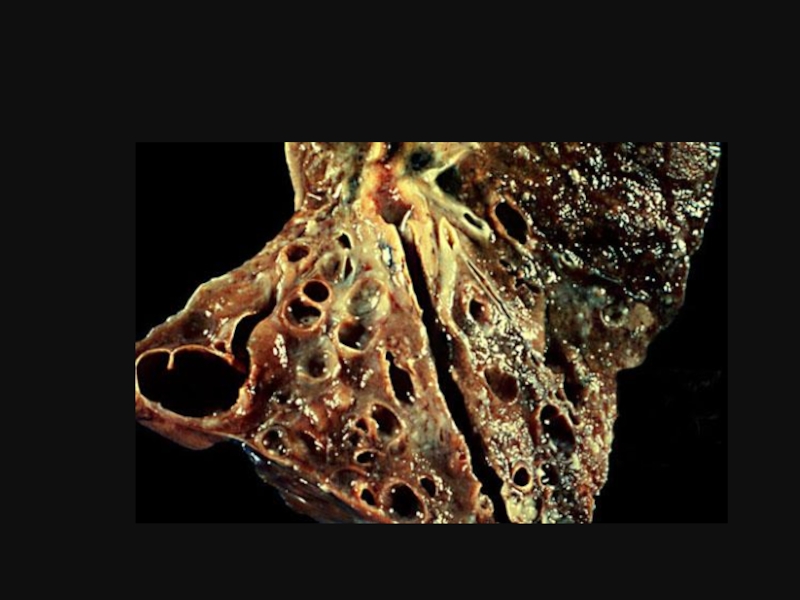
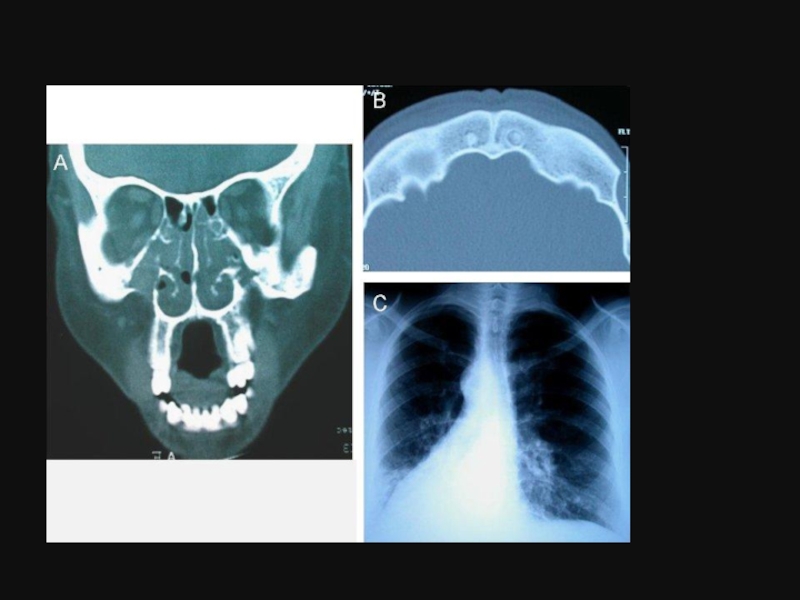
Велика кількість в’язкого секрету нагромаджується в просвіті бронхів, зумовлює повну обтурацію
В стінках бронхів виявляємо ознаки запалення різного ступеня важкості. В результаті руйнуються елементи стінки бронхів, що зумовлює формування бронхоектазів помимо кистозних змін бронхіальних залоз. Так як процес облітерації дрібних бронхів відбувається досить швидко, затримка повітря в респіраторних шляхах наступає на ранній стадії захворювання, розвивається обструктивна емфізема та ателектази. В міру прогресування пневмофіброзу наростає гіпоксемія розвивається легенева гіпертензія і легеневе серце. Відповідно тривалість життя хворих МВ визначається в першу чергу ураженням бронхолегеневої системи. Запальний процес у бронхолегеневій системі на цьому грунті набирає безперервно рецидивуючого перебігу з тенденцією до швидкої хронізації.