педиатрии
Канкасова
Маргарита Николаевна
- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Вакцинопрофилактика инфекционных заболеваний у детей презентация
Содержание
- 1. Вакцинопрофилактика инфекционных заболеваний у детей
- 2. Профилактические прививки являются основным методом в профилактике
- 3. Согласно решениям Европейского регионального комитета всемирной организации
- 4. Цель вакцинации – создание специфической невосприимчивости к
- 5. Основные этапы иммунного ответа Введение
- 6. Первичный иммунный ответ развивается при первой встрече
- 7. Этот иммунологический принцип лежит в основе современной
- 8. Образование а/т в ответ на введение вакцины
- 9. 3. Период снижения – наступает после достижения
- 11. Выделяют несколько подгрупп инактивированных вакцин: - цельновирионные
- 12. 3. Химические вакцины – содержат антигенные компоненты,
- 13. Вакцины монокомпонентные: коревая, паротитная, краснушная, ОПВ. Комбинированные
- 14. Организация прививочной работы Каждая страна создает свой
- 15. В России новый календарь профилактических прививок действует
- 16. В соответствии с этим календарем все вакцины,
- 17. В РФ прививки проводятся: - в
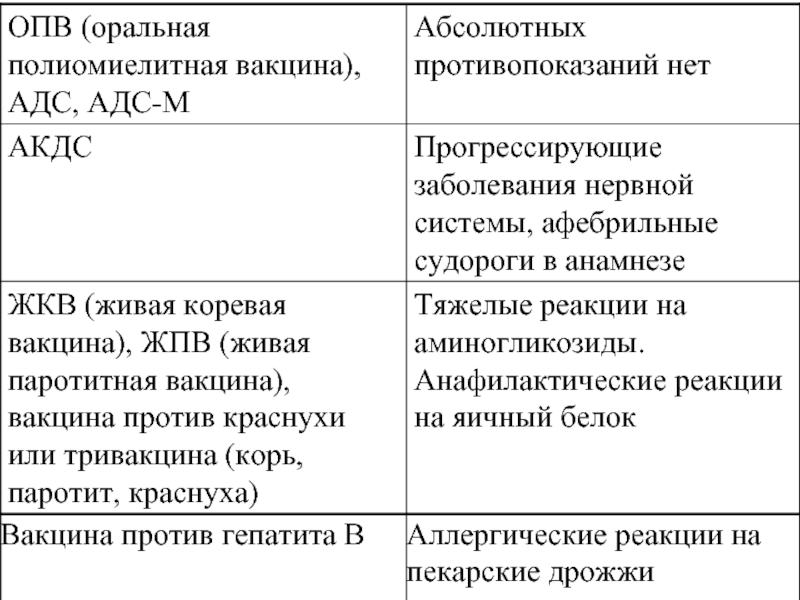
- 18. Противопоказания к вакцинации: абсолютные и относительные (временные).
- 19. Абсолютные противопоказания:
- 21. Наблюдение детей в поствакцинальном периоде: - в
- 22. Поствакцинальные реакции Введение
- 23. Местные реакции возникают через 1-2 суток, сохраняются
- 24. Общие поствакцинальные реакции
- 25. Характерны сроки появления ОПР: - на введение
- 26. На введение живых вакцин в эти же
- 27. Патология поствакцинального периода Все заболевания в поствакцинальном
- 28. Поствакцинальные осложнения – состояния, которые возникают вследствие
- 29. Причины поствакцинальных осложнений: 1. Не соблюдение противопоказаний.
- 30. - нарушение рекомендованной дозы и схемы иммунизации;
- 32. ПВО: общие, местные (аллергические). Общие ПВО: 1. Аллергические 2. Неврологические 3. Вакциноассоциированные заболевания
- 33. Аллергические ПВО – развиваются чаще при повторном
- 34. Местные аллергические ПВО: - местная реакция: гиперемия,
- 35. - Анафилактический шок (реакция гиперчувствительности немедленного типа,
- 36. Анафилактоидная реакция – характеризуется более поздним
- 37. Наиболее часто – аллергические реакции на
- 38. Тяжелые, но редкие общие аллергические реакции:
- 39. Неврологические осложнения Судорожный
- 40. Афебрильные судороги (на фоне нормальной t° или
- 41. - развиваются чаще после вакцины АКДС. Их
- 42. Пронзительный крик – монотонный крик, возникающий через
- 43. Вакциноассоциированные заболевания – возникают после введении живых
- 44. Вакциноассоциированный коревой и краснушный энцефалит -
- 45. Вакциноассоциированный паралитический полиомиелит (ВАПП) – острый паралич
- 46. - развивается на 4-30 дни после иммунизации
- 47. Серозный менингит (вакциноассоциированный) Возникает в сроке
- 48. Редкие поствакцинальные осложнения: - гипотензивно-гипореспонсивный синдром (коллапс):
- 49. тромбоцитопеническая пурпура с геморрагическим синдромом, возможно
- 50. Осложненное течение поствакцинального периода – различные заболевания,
- 51. При этом прививки являются не причиной, а
- 52. Лечение поствакцинальных реакций и осложнений Местные
- 53. Общие поствакцинальные реакции: - при повышении t°
- 54. Местные ПВО: - местные противовоспалительные средства: мази
- 55. Фебрильные судороги: - литическая смесь; - противосудорожные
- 56. Вакциноассоциированные осложнения: - госпитализация, посиндромная терапия;
- 57. Аллергические реакции Анафилактический
- 58. - для повышения АД – 0,1% р-р
- 59. Другие аллергические реакции: - антигистаминные препараты 1
Слайд 1Вакцинопрофилактика инфекционных заболеваний у детей к.м.н., доцент кафедры детских инфекций с курсом
Слайд 2Профилактические прививки являются основным методом в профилактике инфекционных заболеваний. Именно с
профилактическими прививками связаны большие успехи, достигнутые в борьбе с детскими инфекциями. На них строится перспектива ликвидации ряда инфекций.
Слайд 3Согласно решениям Европейского регионального комитета всемирной организации ВОЗ на 21 век
поставлены конкретные задачи по ликвидации полиомиелита, элиминированию кори, сведению к минимуму рождение детей с синдромом врожденной краснухи, резкому снижению заболеваемости коклюшем и эпидемическим паротитом. Для решения поставленных задач необходимо иммунизировать не менее 95-98% детского населения.
Слайд 4Цель вакцинации – создание специфической невосприимчивости к инфекционному заболеванию путем имитации
естественного инфекционного процесса с благоприятным исходом.
Слайд 5 Основные этапы иммунного ответа Введение вакцинальных препаратов сопровождается развитием невосприимчивости
к инфекционным болезням.
В основе невосприимчивости лежит феномен, называемый иммунологической памятью.
Вакцинация – это перевод первичного иммунного ответа во вторичный с формированием длительно живущей популяции лимфоцитов памяти.
Слайд 6Первичный иммунный ответ развивается при первой встрече иммунной системы с вакциной.
Он характеризуется ранней продукцией IgM и более поздним появлением IgG.
Вторичный иммунный ответ развивается при повторном контакте с вакциной и характеризуется быстрым и интенсивным синтезом а/т класса IgG за счет вступления в реакцию В- и Т-лимфоцитов памяти.
Слайд 7Этот иммунологический принцип лежит в основе современной вакцинации, когда при повторных
введениях вакцины добиваются как более высокого уровня и большей продолжительности сохранения протективных а/т в крови, так и формирование хорошей иммунологической памяти.
Слайд 8Образование а/т в ответ на введение вакцины включает 3 периода: 1. Латентный
– период между поступлением вакцины в организм и появлением а/т в крови. Он продолжается от нескольких суток до 2 нед.
2. Период роста – увеличение количества а/т в крови, продолжается от 4 дней до 4 нед.
Слайд 93. Период снижения – наступает после достижения максимального уровня а/т в
крови. В начале снижение а/т происходит быстро, затем медленно – в течение нескольких лет и даже десятилетий. В этот период возможно заболевания в случае снижения а/т ниже протективного уровня. Данное обстоятельство делает необходимым проведение ревакцинации.
Слайд 10 Характеристика вакцин 1. Живые вакцины
– состоят из живых ослабленных вирусов:
коревая, паротитная, ОПВ, краснушная, гриппозная, БЦЖ. Они создают высоконапряженный прочный и длительный иммунитет.
2. Инактивированные вакцины – получают путем полного обезвреживания бактерий и вирусов с сохранением их иммуногенных свойств. Они создают нестойкий гуморальный иммунитет, что требует их повторного введения.
Слайд 11Выделяют несколько подгрупп инактивированных вакцин: - цельновирионные (целые убитые вирулентные штаммы микроорганизмов):
АКДС, против клещевого энцефалита, вирусного гепатита А.
- расщепленные (сплит-вакцины) содержат очищенные фрагменты микроорганизмов: ваксигрипп, флюарикс, бегривак, ИПВ.
- субъединичные – содержат лишь поверхностные антигенные фракции убитых микроорганизмов: агриппал, гриппол, инфлювак, пневмо 23, менинго А+С.
Слайд 123. Химические вакцины – содержат антигенные компоненты, извлеченные из микробной клетки:
против гемофильной инфекции типа В.
4. Рекомбинантные вакцины – созданы с помощью новейших генно-инженерных технологий: против вирусного гепатита В (Энджерикс, Комбиотекс).
5. Анатоксины – бактериальные обезвреженные экзотоксины: АД, АДС.
Слайд 13Вакцины монокомпонентные: коревая, паротитная, краснушная, ОПВ. Комбинированные вакцины (содержат несколько антигенов): - АКДС,
- Бубо-Кок (АКДС+гепатит В),
- Бубо-М (АДС+гепатит В),
- дивакцина (против кори и паротита),
- Приорикс, ММR (против кори, краснухи, паротита),
- Пентаксим (против дифтерии, коклюша, столбняка, гемофильной В-инфекции).
Слайд 14Организация прививочной работы Каждая страна создает свой календарь профилактических прививок. Построение национального
прививочного календаря зависит от уровня заболеваемости, тяжести инфекционного заболевания.
Календарь профилактических прививок периодически меняется, обновляется, совершенствуется в зависимости от эпидемической ситуации в стране и научных достижений в области иммунопрофилактики.
Слайд 15В России новый календарь профилактических прививок действует с 2009г., в котором
указаны сроки вакцинации и ревакцинации против 10 инфекций:
- туберкулез
- гепатит
- полиомиелит
- дифтерия
- коклюш
- столбняк
- корь
- паротит
- краснуха
- грипп
Слайд 16В соответствии с этим календарем все вакцины, положенные ребенку в данном
возрасте должны вводиться одновременно. Это достигается применением комбинированных вакцин или одновременном введением моновакцин различными шприцами в различные участки тела. Исключение составляет лишь прививка БЦЖ, которую допускается проводить за 1 день до или на следующий день после других прививок.
Слайд 17В РФ прививки проводятся: - в мед.учреждениях: в прививочных кабинетах детских
поликлиник, ДДУ, школ.
- проводит мед.работник, обученный правилам организации и техники проведения прививок.
- перед прививкой обязательно изучение прививочного анамнеза, осмотр, термометрия с целью выявления противопоказаний.
- вакцинация проводится согласно инструкции, прилагаемой к вакцинальным препаратам, с учетом противопоказаний.
Слайд 18Противопоказания к вакцинации: абсолютные и относительные (временные). Временные противопоказания: - острые проявления заболеваний. - обострение
хронических заболеваний.
В этой ситуации вакцинация проводится через 2-4 недели после выздоровления.
Слайд 21Наблюдение детей в поствакцинальном периоде: - в течение 30 мин. после вакцинации
наблюдение в поликлинике, в связи с возможным развитием аллергических осложнений немедленного типа.
- наблюдение патронажной мед.сестрой на дому после введения инактивированных вакцин в течение 24-48 часов.
- после введения живых вакцин наблюдение патронажной мед.сестрой на 5-6 и 10-11 дни.
Слайд 22 Поствакцинальные реакции Введение вакцины в организм сопровождается развитием
поствакцинального процесса и формированием поствакцинального иммунитета.
Поствакцинальный период чаще протекает бессимптомно.
У 5-30% привитых возможны проявления нормальной вакцинальной реакции, под которой понимают клинические и лабораторные изменения, развивающиеся с определенным постоянством после введения той или иной вакцины.
Слайд 23Местные реакции возникают через 1-2 суток, сохраняются 2-8 суток, при введении
адсорбированных анатоксинов – 15-30 суток.
Слабая реакция – гиперемия в месте инъекции или гиперемия с инфильтрацией до 2,5см в диаметре.
Средней силы – инфильтрат 2,6-5см в диаметре, с лимфангоитом или без него.
Сильная реакция – инфильтрат 5-8см в диаметре, наличие лимфангоита и лимфаденита.
Слайд 24 Общие поствакцинальные реакции
(ОПР)
Слабая реакция – повышение температуры до 37,5°С, при отсутствии симптомов интоксикации.
Средней силы - температура 37,6-38,5°С с умеренными симптомами интоксикации.
Сильная реакция – температура выше 38,5°С с выраженными, но кратковременными симптомами интоксикации.
Кроме температуры, характерной для синдрома интоксикации, могут наблюдаться общие проявления: недомогание, головная боль, тошнота, рвота.
Слайд 25Характерны сроки появления ОПР: - на введение инактивированных вакцин – это 1-3
дня после иммунизации (80-90% в первые сутки)
- на введение живых вакцин в сроки с 5-6 по 12-14 день с пиком проявлений с 8 по 11 день.
Все проявления ОПР кратковременные: при введении инактивированных вакцин длятся не более 3 дней, живых – не более 3-5 дней.
Слайд 26На введение живых вакцин в эти же сроки (с 5-6 по
12-14 день) развиваются специфические поствакцинальные реакции:
- при вакцинации коревой вакциной м.б. легкие катаральные явления со стороны носоглотки, м.б. необильная кореподобная сыпь. Эти явления проходят в течение 3-х суток.
- при введение паротитной вакцины м.б. небольшое увеличение слюнных желез, легкие катаральные проявления в носоглотке.
- при иммунизации краснушной вакциной м.б. легкие катаральные симптомы со стороны носоглотки и увеличение заднешейных и затылочных л/узлов, у лиц старшего возраста - артралгия.
Слайд 27Патология поствакцинального периода Все заболевания в поствакцинальном периоде разделяются на: 1. Поствакцинальные осложнения
(ПО).
2. Осложненное течение поствакцинального периода.
Слайд 28Поствакцинальные осложнения – состояния, которые возникают вследствие проведения прививки, имеющие очевидную
или доказательную связь с прививкой, но не свойственные обычному течению вакцинального процесса.
До установления связи расстройства здоровья с вакцинацией применяется термин «неблагоприятные события».
Слайд 29Причины поствакцинальных осложнений: 1. Не соблюдение противопоказаний. 2. Введение некачественной вакцины: - нарушение
температурного режима хранения и транспортировки;
- приготовление вакцины.
3. Технические ошибки:
- неправильный выбор места и нарушение техники введения вакцины;
- нарушение правил приготовления препарата перед его введением;
Слайд 30- нарушение рекомендованной дозы и схемы иммунизации; - нарушение стерильности; - ошибочное применение
вместо одних вакцинальных препаратов – других.
4. Особенности реакции организма привитого:
- аллергическая реактивность организма;
- хронические заболевания;
- генетическая предрасположенность к поствакцинальным реакциям по антигенам комплекса HLA.
Слайд 31
Диагностика ПВО
Для ПВО характерно:
- типичные клинические симптомы, укладывающиеся в понятие «стандартный случай».
- стереотипные сроки развития.
ПВО чаще всего развиваются либо в первые 24 часа после введения вакцины (реакция немедленного типа), либо в период разгара вакцинального процесса:
- в первые 1-2 дня после введения инактивированных вакцин;
- с 5 по 14 день при введении живых вакцин (за исключением анафилактического шока).
Слайд 32ПВО: общие, местные (аллергические).
Общие ПВО:
1. Аллергические
2. Неврологические
3. Вакциноассоциированные заболевания
Слайд 33Аллергические ПВО – развиваются чаще при повторном введении вакцины и обусловлены
формированием повышенной чувствительности привитого ребенка к компонентам вакцины:
Слайд 34Местные аллергические ПВО: - местная реакция: гиперемия, отек и инфильтрат более 8см
в диаметре в месте введения вакцины, сопровождающийся болью, лимфангоитом и лимфаденитом;
- или болезненность, гиперемия, отек ( вне зависимости от размера), сохраняющийся более 3 дней;
- редко – формирование асептического процесса;
- сроки появления местных ПВО для живых и неживых вакцин – первые 1-3 дня после иммунизации.
Слайд 35- Анафилактический шок (реакция гиперчувствительности немедленного типа, опосредованная IgE). Возникает в
течение 30-60 мин. после введения, реже чрез несколько минут после введения вакцины, проявляется сосудистой, дыхательной недостаточностью, нарушением сознания.
Слайд 36 Анафилактоидная реакция – характеризуется более поздним появлением (в течение 12
часов после введения всех вакцин) и более медленным развитием клинических симптомов. Помимо системных нарушений характерны аллергические проявления со стороны кожи (распространенная крапивница, отек Квинке), ЖКТ (рвота, диарея, колика).
Слайд 37 Наиболее часто – аллергические реакции на коже (крапивница, различные сыпи,
отек Квинке) появляются на введение инактивированных вакцин в первые 1-3 дня после прививки, при введении живых вакцин с 4-5 по 14 день.
Слайд 38 Тяжелые, но редкие общие аллергические реакции: • синдром Стивенса-Джонсона
(экссудативная полиморфная эритема с диффузным воспалением слизистых),
• синдом Лайела (булезный некротический эпидермолиз)
Сроки их появления совпадают с разгаром вакцинального процесса (в первые 1-3 дня после введения инактивированных вакцин и с 4-5 по 14 день после введения живых вакцин)
Слайд 39 Неврологические осложнения Судорожный синдром Фебрильные судороги (на фоне
t° выше 38°С):
- тонические, тонико-клонические, клонические, генерализованные приступы, однократные или повторные.
- у детей старшего возраста эквивалент судорог – галлюцинаторный синдром.
- сроки появления: после введения инактивированных вакцин 1-3 дня, живых – с 5 по 12 день.
Слайд 40Афебрильные судороги (на фоне нормальной t° или до 38°С) от генерализованных
полиморфных до малых припадков по типу «абсансов», «кивков», подергиваний отдельных мышечных групп, обычно повторные, с нарушением сознания и поведения ребенка.
- малые припадки обычно повторные развиваются при засыпании и пробуждении ребенка.
Слайд 41- развиваются чаще после вакцины АКДС. Их возникновение свидетельствует о наличии
у ребенка органического поражения нервной системы, которое не было своевременно выявлено, а вакцинация служит провоцирующим фактором уже имеющегося латентно протекающего заболевания ЦНС.
Слайд 42Пронзительный крик – монотонный крик, возникающий через несколько часов после вакцинации
у детей первого полугодия жизни. Длиться от 3 до 5 часов, связан с нарушением микроциркуляции, повышением внутричерепного давления. Регистрируется только при введении АКДС.
Слайд 43Вакциноассоциированные заболевания – возникают после введении живых вакцин при наличии 2
факторов:
- первичные иммунодефицитные состояния привитого
- реверсия вакцинного вируса – возврат патогенных свойств.
Слайд 44Вакциноассоциированный коревой и краснушный энцефалит - развивается в разгар вакцинального процесса
в сроке с 5 по 15 день
- характеризуется тяжелым течением
- общемозговой и очаговой симптоматикой
- изменениями в спинномозговой жидкости
- частота развития – 1 на 1млн. привитых
Слайд 45Вакциноассоциированный паралитический полиомиелит (ВАПП) – острый паралич с поражением передних рогов
спинного мозга, характеризуется типичными неврологическими нарушениями:
- снижение мышечного тонуса, рефлексов, трофики, но с сохранением чувствительности продолжается не менее 2 мес., оставляет после себя выраженные последствия.
Слайд 46- развивается на 4-30 дни после иммунизации ОПВ у привитых и
на 4-60 дни у контактных.
- преимущественно после первых двух введений вакцины.
- возникает с частотой 1 на 2,5млн доз.
Слайд 47Серозный менингит (вакциноассоциированный) Возникает в сроке с 6 по 35 дни
после введения паротитной вакцины, характеризуется:
- общемозговой симптоматикой (лихорадка, головная боль, рвота)
- менингеальными симтомами
- лимфоцитарным плеоцитозом в спинномозговой жидкости.
Слайд 48Редкие поствакцинальные осложнения: - гипотензивно-гипореспонсивный синдром (коллапс): • кратковременная острая ССН, сопровождающаяся
снижением АД,
• снижение мышечного тонуса.
• кратковременное нарушение или потеря сознания.
• бледность кожных покровов.
• наблюдается у подростков и лиц молодого возраста (в анамнезе – обморочные состояния, ВСД, эмоциональная лабильность)
Слайд 49 тромбоцитопеническая пурпура с геморрагическим синдромом, возможно после введения коревой и
краснушной вакцин.
- артрит хронический (развивается после введения краснушной вакцины): воспалительный неревматоидный процесс одного и более суставов, имеющий транзиторный (менее 10 дней) и лишь в редких случаях хронический характер течения.
Слайд 50Осложненное течение поствакцинального периода – различные заболевания, совпавшие с прививкой по
времени, но не имеющие с ней этиологической и патогенетической связи:
- острые инфекционные и неинфекционные заболевания, которые могут изменять и утяжелять реакцию на прививку, а в ряде случаев и способствовать развитию ПО.
- обострение хронических заболеваний и первичные проявления латентных заболеваний.
Слайд 51При этом прививки являются не причиной, а условием, благоприятствующим развитию этих
процессов.
Для осложненного течения поствакцинального периода характерно разнообразие клинических проявлений и сроков их развития.
Слайд 52Лечение поствакцинальных реакций и осложнений Местные поствакцинальные реакции: - антигистаминные препараты 5-7 дней; -
местно – йодная сетка.
Слайд 53Общие поствакцинальные реакции: - при повышении t° до 38,5°С – антигистаминные препараты
до нормализации t° и еще 2-3 дня;
- при повышении t° более 38,5°С – жаропонижающие 1-2 дня (парацетамол в дозе 10-15мг/кг внутрь);
- частое дробное питье (80-120мл/кг в сутки);
- при упорной гипертермии (более 40°С) – литическая смесь (50% анальгин, папаверин 2%, димедрол);
- антигистаминные препараты 5-6 дней.
Слайд 54Местные ПВО: - местные противовоспалительные средства: мази с кортикостероидами или с нестероидными
противовоспалительными препаратами;
- при больших размерах местно УВЧ, УЗ;
- абсцессы, нагноения – антибактериальная терапия, по показаниям – хирургическое лечение.
Слайд 55Фебрильные судороги: - литическая смесь; - противосудорожные (0,5% р-р седуксена, при отсутствии эффекта
– 20% р-р натрия оксибутирата (ГОМК));
- дегидратация (фуросемид, диакарб).
Судороги афебрильные:
- противосудорожные препараты;
- дегидратация (фуросемид, диакарб);
- при малых припадках – преднизолон (1-2мг/кг массы до купирования приступов).
Слайд 56Вакциноассоциированные осложнения: - госпитализация, посиндромная терапия; Пронзительный крик: - дегидратация (фуросемид, диакарб); - спазмолитики
(но-шпа, папаверин).
Слайд 57 Аллергические реакции Анафилактический шок: - горизонтальное положение с несколько
приподнятыми ногами, согревание;
- место инъекции обколоть 0,1% р-р адреналина, приложить к нему лед;
- наложить жгут, проксимальнее места введения вакцины аллергена;
- в/в струйно преднизолон 2-4мг/кг или гидрокортизона 10-15 мг/кг;
Слайд 58- для повышения АД – 0,1% р-р адреналина п/к (0,1 мл
на год жизни), каждые 10-15 мин до улучшения состояния;
- инфузионная терапия (р-р Рингера 20 мл/кг в течение 20-30мин);
- антигистаминные препараты – в/в, в/м при тенденции к нормализации АД;
- по показаниям сердечные гликозиды;
- после оказания неотложной помощи – госпитализация в стационар.
Слайд 59Другие аллергические реакции: - антигистаминные препараты 1 поколения (супрастин, тавегил) в/в, в/м,
с последующим переходом на прием этих препаратов или антигистаминных препаратов 2 поколения внутрь до исчезновения клинических проявлений;
- при тяжелых формах – преднизолон 1-2мг/кг или дексаметазон 0,15-0,3мг/кг в сутки, парэнтерально или внутрь.
Слайд 60 Профилактика ПО: 1.
Соблюдение противопоказаний к вакцинации.
2. Исключение технических ошибок вакцинации.
3. Обучение и повышение квалификации мед.персонала, осуществляющих иммунизацию.
4. Правильный отбор детей на профилактическую прививку.
5. Индивидуальный подход к вакцинации детей с хроническими заболеваниями – составление индивидуального календаря прививок.