Выполнила: группа № 308
- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Тиреоидиты. Классификация презентация
Содержание
- 1. Тиреоидиты. Классификация
- 3. Классификация
- 4. Острый тиреоидит Этиология: Это
- 5. Патоморфогенез: В воспалительный процесс
- 6. Макро: увеличение и уплотнение
- 7. Подострый тиреоидит Воспаление щитовидной железы, по-видимому вирусной этиологии,
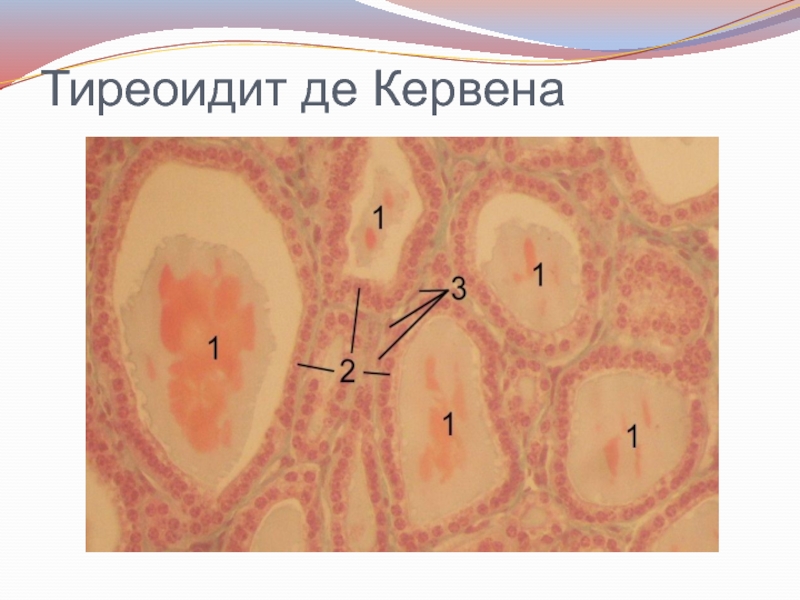
- 8. Тиреоидит де Кервена
- 9. Ти́реоиди́т де Керве́на (гигантокле́точный ти́реоиди́т, гра́нулемато́зный ти́реоиди́т) —
- 10. Подострый лимфоцитарный тиреоидит («немой» или безболевой подострый тиреоидит)
- 11. Хронический тиреоидит Впервые клиническая картина аутоиммунного
- 12. Патогенез: Аутоиммунизация связана с появлением
- 13. (хронический лимфоцитарный тиреоидит, болезнь Хасимо́то) — хроническое
- 15. Тиреоидит Риделя (зоб Риделя)
- 17. Послеродовой тиреоидит развивается в послеродовом периоде у
- 18. Специфические тиреоидиты Встречаются редко и являются
- 19. Лечение: Больные с острым тиреоидитом
- 20. Признаки заболевания тиреоидитом, при которых назначается
- 21. Профилактика
- 22. Список литературы:
Слайд 2 Определение
Тиреоидиты (thyreoiditis; единственное число;
анат. (glandula) thyreoidea щитовидная железа + -itis)группа заболеваний щитовидной железы, различных по этиологии и патогенезу, обязательным компонентом которых является воспаление. Если воспаление развивается на фоне зобно-измененной щитовидной железы, увеличенной до III степени и больше, вместо термина «тиреоидит» иногда употребляют термин «струмит».
Слайд 3 Классификация
Острый тиреоидит (диффузный и очаговый):
Гнойный;
Негнойный.
Подострый тиреоидит:
Диффузный;
Очаговый.
Хронический тиреоидит:
Фиброзно-инвазивный (зоб Риделя);
Лимфоцитарный (аутоиммунный, зоб Хасимото);
Послеродовой;
Специфический:
а) — туберкулёзный;
б) — сифилитический
в) — септикомикозный.
Негнойный.
Подострый тиреоидит:
Диффузный;
Очаговый.
Хронический тиреоидит:
Фиброзно-инвазивный (зоб Риделя);
Лимфоцитарный (аутоиммунный, зоб Хасимото);
Послеродовой;
Специфический:
а) — туберкулёзный;
б) — сифилитический
в) — септикомикозный.
Слайд 4Острый тиреоидит
Этиология:
Это редкое заболевание обычно вызвано Staphylococcus aureus,
Streptococcus hemolytica, Streptococcus pneumoniae или анаэробными стрептококками. Описаны и другие возбудители, в частности Salmonella spp. и Escherichia coli, а также грибы (например, возбудители кокцидиоидоза). Инфекция распространяется гематогенным или лимфогенным путем либо в результате прямого попадания возбудителя в ткань щитовидной железы при травме. Острый тиреоидит наблюдали и при пороках развития щитовидно-язычного протока -- щитовидно-язычной кисте или щитовидно-язычном свище.
Слайд 5
Патоморфогенез:
В воспалительный процесс вовлекается часть доли
либо вся
доля щитовидной железы. Характерно последовательное развитие всех стадий воспаления: альтерации, экссудации и пролиферации.
Гнойный тиреоидит характеризуется формированием абсцесса или флегмоны щитовидной железы.
Острый серозный тиреоидит возникает как осложнение некоторых вирусных инфекций, например, эпидемического паротита.
Гнойный тиреоидит характеризуется формированием абсцесса или флегмоны щитовидной железы.
Острый серозный тиреоидит возникает как осложнение некоторых вирусных инфекций, например, эпидемического паротита.
Слайд 6
Макро:
увеличение и уплотнение железы, гиперемия кожи над щитовидной железой
(обычно наблюдается при абсцедировании и образовании свищей.)
Слайд 7Подострый тиреоидит
Воспаление щитовидной железы, по-видимому вирусной этиологии, сопровождающееся образованием в ткани железы
гранулём. Считается, что в патогенезе подострого тиреоидита участвуют аутоиммунные механизмы. Начало и ранние симптомы заболевания сходны с клинической картиной острого тиреоидита, однако их интенсивность значительно менее выражена. Развивается через 3—6 недель после перенесенной вирусной инфекции — проникая внутрь клеток вирус вызывает образование атипичных белков, на которые организм реагирует воспалительной реакцией. Чаще заболевание встречается у женщин в возрасте 30—60 лет. Течение длительное от нескольких месяцев до лет с чередованием периодов обострения и ремиссии.
Слайд 9
Ти́реоиди́т де Керве́на (гигантокле́точный ти́реоиди́т, гра́нулемато́зный ти́реоиди́т) — негнойное воспаление щитовидной железы, развивающееся после
перенесенной вирусной инфекции (грипп, корь, паротит и другие). Могут отмечаться аутоиммунные реакции. Одна из наиболее распространённых форм подострого тиреоидита.
Макро:отмечается увеличение щитовидной железы, развивающееся довольно быстро, что напоминает рост злокачественной опухоли.
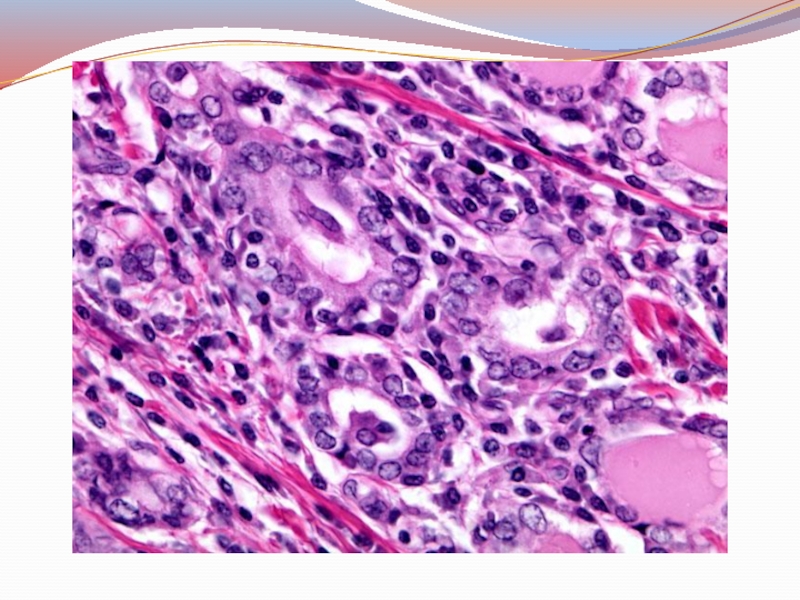
Микро: выявляются очаги некроза фолликулов, наличие свободного коллоида в ткани, вокруг которого образуются гигантоклеточные гранулёмы.
Макро:отмечается увеличение щитовидной железы, развивающееся довольно быстро, что напоминает рост злокачественной опухоли.
Микро: выявляются очаги некроза фолликулов, наличие свободного коллоида в ткани, вокруг которого образуются гигантоклеточные гранулёмы.
Слайд 10
Подострый лимфоцитарный тиреоидит
(«немой» или безболевой подострый тиреоидит) — форма тиреоидита (воспаления щитовидной железы), которая может развиться
в любом возрасте, чаще у женщин. Вариант подострого лимфоцитарного тиреоидита, возникший после родов называют послеродовой (чаще это хронический тиреоидит). Оба варианта (лимфоцитарный и послеродовой) имеют аутоиммунную природу и могут рассматриваться подтипом аутоиммунного тиреоидита — во всех трёх случаях имеются антитела к ткани щитовидной железы и сходная гистологическая картина.
Слайд 11Хронический тиреоидит
Впервые клиническая картина аутоиммунного поражения щитовидной железы (4 случая)
описал японский врач и учёный Хакару Хасимото в 1912 году. Впоследствии заболевание получило название — тиреоидит Хашимото.
Слайд 12
Патогенез:
Аутоиммунизация связана с появлением аутоантител к микросомальному антигену и поверхностным
антигенам тиреоцитов,а также тиреоглобулину.Аутоиммунный процесс ведет к диффузной инфильтрации ткани железы лимфоцитами и плазматическими клетками,образованию в ней лимфатических фолликулов.Паренхима вследствие воздействия иммунных клеток погибает,замещается соединительной тканью.
Слайд 13
(хронический лимфоцитарный тиреоидит, болезнь Хасимо́то) — хроническое аутоиммунное поражение щитовидной железы Заболевание
в основном встречается у женщин. В течении болезни Хасимото выделяют две основные стадии:
гиперпластическую (гипертрофическую)
Макро: Железа при этом несколько увеличена, бугристая с поверхности и дольчатая на разрезе.
Микро :лимфоидная гиперплазия(образования факультативных лимфоидных структур) и нодулярная гиперплазия тиреоидной ткани в участках аутоиммунной деструкции паренхимы органа.
атрофическую
Микро:выраженная аутоиммунная деструкция тиреоидной ткани. В этой стадии хронический лимфоцитарный тиреоидит проявляется признаками гипотиреоза вплоть до микседемы.
гиперпластическую (гипертрофическую)
Макро: Железа при этом несколько увеличена, бугристая с поверхности и дольчатая на разрезе.
Микро :лимфоидная гиперплазия(образования факультативных лимфоидных структур) и нодулярная гиперплазия тиреоидной ткани в участках аутоиммунной деструкции паренхимы органа.
атрофическую
Микро:выраженная аутоиммунная деструкция тиреоидной ткани. В этой стадии хронический лимфоцитарный тиреоидит проявляется признаками гипотиреоза вплоть до микседемы.
Слайд 15
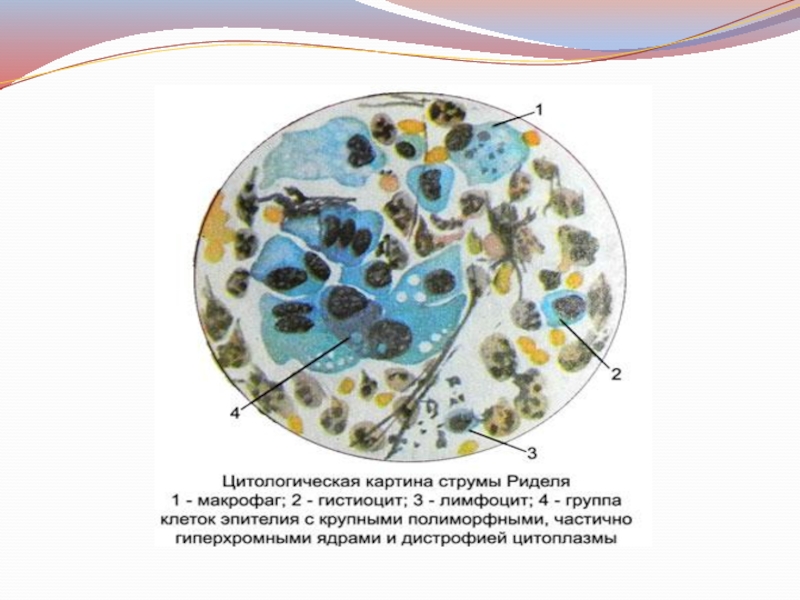
Тиреоидит Риделя (зоб Риделя)
Микро: характеризуется первичным разрастанием в железе
грубоволокнистой соединительной ткани,что ведет к атрофии фолликулярного эпителия(фиброзный зоб).
Макро: железа плотная ( «железный», «каменный» зоб),фиброзная ткань из щитовидной железы может распространяться на окружающие ее ткани,имитируя злокачественную опухоль.
Макро: железа плотная ( «железный», «каменный» зоб),фиброзная ткань из щитовидной железы может распространяться на окружающие ее ткани,имитируя злокачественную опухоль.
Слайд 17Послеродовой тиреоидит
развивается в послеродовом периоде у женщин, ранее не отмечавших нарушений
со стороны щитовидной железы;
Этиология и патогенез:
Во время беременности материнский иммунный ответ подавляется, увеличивается число Т-супрессоров и снижается количество Т-хелперов. ТТГ-блокирующие антитела способны проникать через плацентарный барьер к плоду и вызывать неонатальный гипотиреоз. Спонтанное выздоровление ребёнка наступает через 1,5—2 месяца (когда элиминируются из крови ребёнка материнские антитела)
Этиология и патогенез:
Во время беременности материнский иммунный ответ подавляется, увеличивается число Т-супрессоров и снижается количество Т-хелперов. ТТГ-блокирующие антитела способны проникать через плацентарный барьер к плоду и вызывать неонатальный гипотиреоз. Спонтанное выздоровление ребёнка наступает через 1,5—2 месяца (когда элиминируются из крови ребёнка материнские антитела)
Слайд 18Специфические тиреоидиты
Встречаются редко и являются локальными проявлениями туберкулеза (Туберкулёз), Сифилиса,
Актиномикоза и др.
При туберкулезном Т. щитовидная железа имеет плотную консистенцию, иногда бугристую поверхность. Характерно увеличение ретонарных лимфатических узлов.
При сифилитическом Т. щитовидная железа увеличена незначительно, но мало подвижна из-за сращения с окружающими тканями.
При актиномикозном Т. железа сначала уплотнена, затем размягчается.
При туберкулезном Т. щитовидная железа имеет плотную консистенцию, иногда бугристую поверхность. Характерно увеличение ретонарных лимфатических узлов.
При сифилитическом Т. щитовидная железа увеличена незначительно, но мало подвижна из-за сращения с окружающими тканями.
При актиномикозном Т. железа сначала уплотнена, затем размягчается.
Слайд 19Лечение:
Больные с острым тиреоидитом госпитализируются. Проводится антибиотикотерапия. Вскрывают и
дренируют сформировавшийся абсцесс, чтобы избежать распространения гнойного процесса на шею и средостение (гнойный медиастинит, флегмона шеи).
Лечение острого негнойного и подострого тиреоидита проводится глюкокортикостероидами (преднизолон назначают по 30-60мг/сутки) - 3-4 недели, снижая дозу постепенно. Применяют также анальгетики. При выраженном тиреотоксикозе прописывают бета-адреноблокаторы. Применение антибиотиков на течение патологического процесса не влияет, не применяется хирургическое вмешательство.
При аутоиммунном тиреоидите лечение консервативное, применяются препараты гормонов щитовидной железы (тиреоидин, тироксин) обязательно с подбором дозы индивидуально и при динамическом постоянном наблюдении, включая гормональное исследование и УЗИ каждые три месяца.
Лечение острого негнойного и подострого тиреоидита проводится глюкокортикостероидами (преднизолон назначают по 30-60мг/сутки) - 3-4 недели, снижая дозу постепенно. Применяют также анальгетики. При выраженном тиреотоксикозе прописывают бета-адреноблокаторы. Применение антибиотиков на течение патологического процесса не влияет, не применяется хирургическое вмешательство.
При аутоиммунном тиреоидите лечение консервативное, применяются препараты гормонов щитовидной железы (тиреоидин, тироксин) обязательно с подбором дозы индивидуально и при динамическом постоянном наблюдении, включая гормональное исследование и УЗИ каждые три месяца.
Слайд 20
Признаки заболевания тиреоидитом, при которых назначается оперативное вмешательство - тиреоидэктомия:
1. Аутоиммунный
тиреоидит сочетающийся с неопластическим процессом
2. Больших размеров зоб, имеющий признаки сдавливания органов шеи
3. В течение 6 месяцев консервативная терапия не дала эффекта
4. Зоб прогрессирующе увеличивается
5. Фиброзный тиреоидит
Слайд 21 Профилактика
Профилактических мер по предотвращению острого
или подострого тиреоидита нет, но можно применять меры предосторожности - это закаливание, употребление витаминов, своевременное лечение горла, ушей, носа, зубов. В отношении аутоиммунного тиреоидита, зная свою наследственность, необходимо следить за здоровьем и своевременно обращаться к врачу.