- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Стаз. Тромбоз, эмболия презентация
Содержание
- 1. Стаз. Тромбоз, эмболия
- 2. Значение стаза Стаз развивается при дисциркуляторных нарушениях
- 3. тромбоз Это прижизненное свертывание крови в просвете
- 4. Факторы патогенеза тромбоза Местные: изменение сосудистой стенки;
- 5. Механизм образования тромба Повреждение эндотелия сосуда. Взаимодействие тромбоцитов, поврежденного эндотелия и системы свертывания крови.
- 6. Стадии морфогенеза тромба 1. а) Адгезия тромбоцитов
- 9. 2) Коагуляция фибриногена с образованием фибрина.
- 10. Морфология тромба В зависимости от строения и
- 11. Морфология тромба Красный тромб – кроме тромбоцитов
- 12. В смешанном тромбе различают головку (имеет
- 13. Благоприятные исходы тромбов 1. Асептический аутолиз 2.
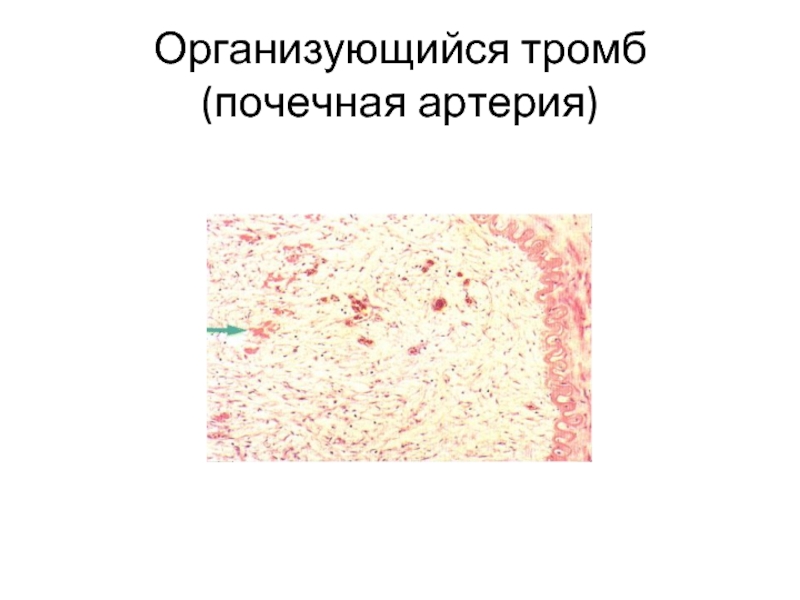
- 14. Организующийся тромб (почечная артерия)
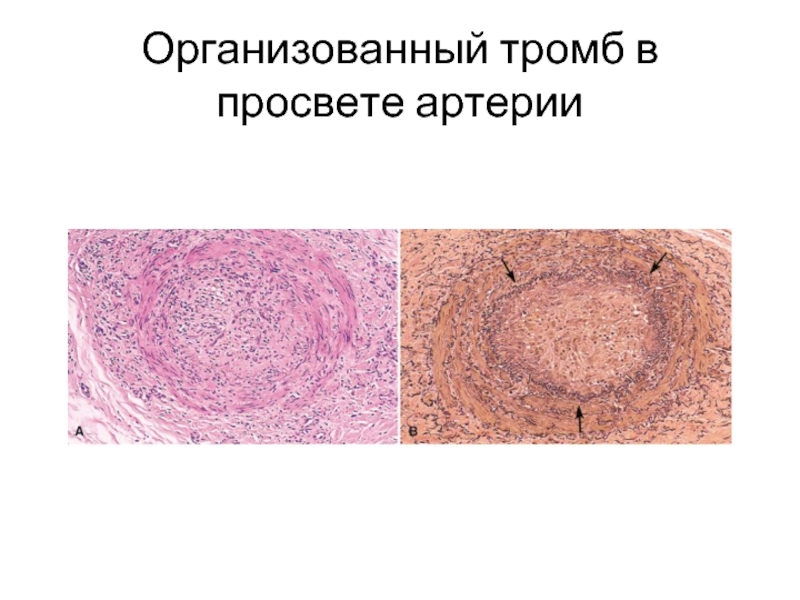
- 15. Организованный тромб в просвете артерии
- 16. Неблагоприятные исходы тромбов 1. Отрыв тромба с развитием тромбоэмболии 2. Септическое расплавление тромба (при септикопиемии)
- 17. Эмболия Это циркуляция в крови (или лимфе)
- 18. В зависимости от природы эмболов выделяют: 1.
- 19. Тромбоэмболия легочной артерии
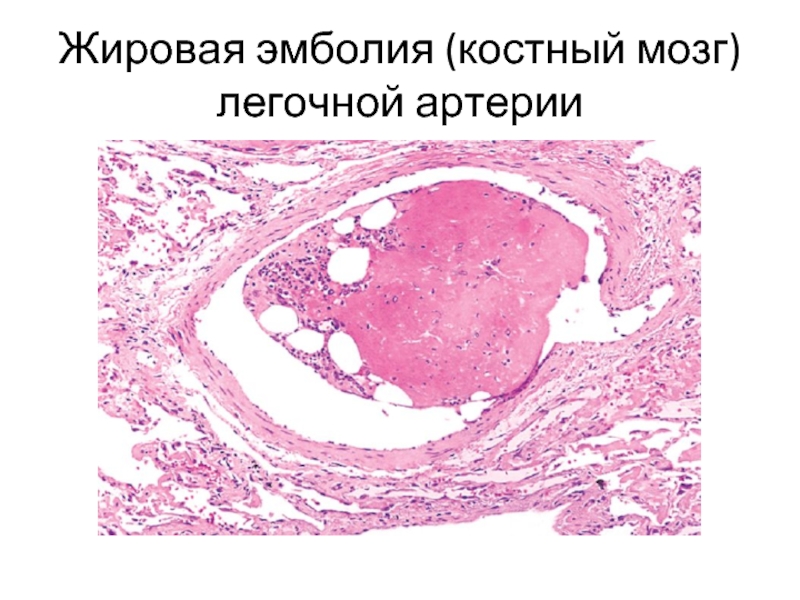
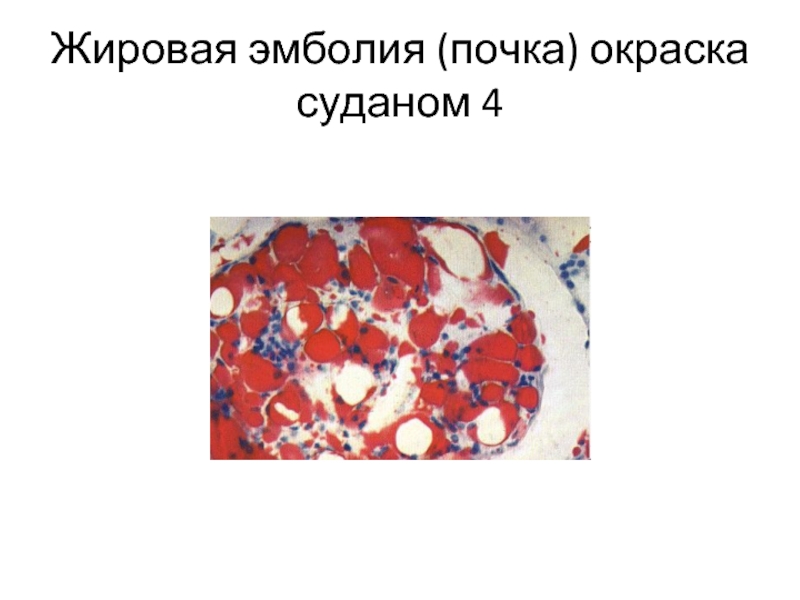
- 20. 2. Жировая эмболия: при травматическом повреждении
- 21. Жировая эмболия (костный мозг) легочной артерии
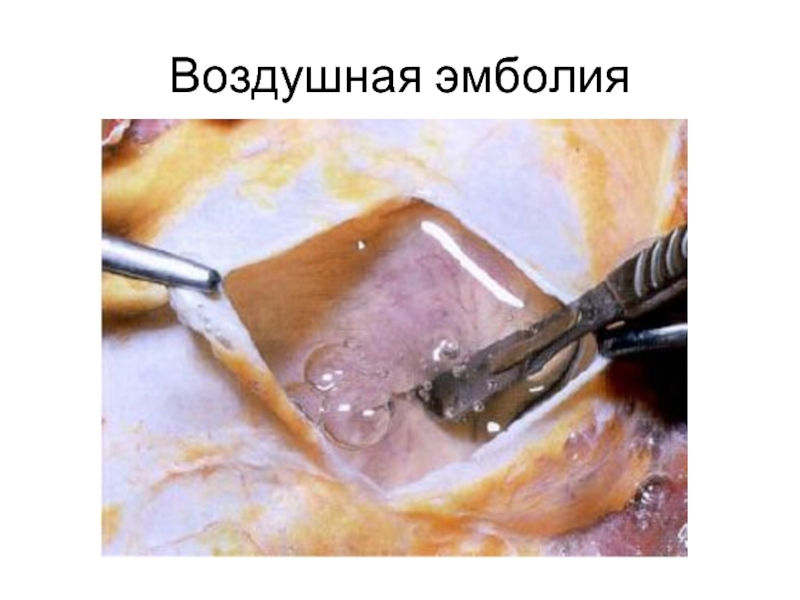
- 22. Воздушная эмболия
- 23. Жировая эмболия (почка) окраска суданом 4
- 24. 5. Тканевая эмболия: при разрушении тканей
- 25. шок Шок- циркуляторный коллапс, сопровождающийся гипоперфузией тканей
- 26. Типы шока 1. Гиповолемический – острое уменьшение
- 27. Стадии шока 1. Ранняя стадия. Включаются механизмы,
- 28. Изменения в органах при шоке Почки –
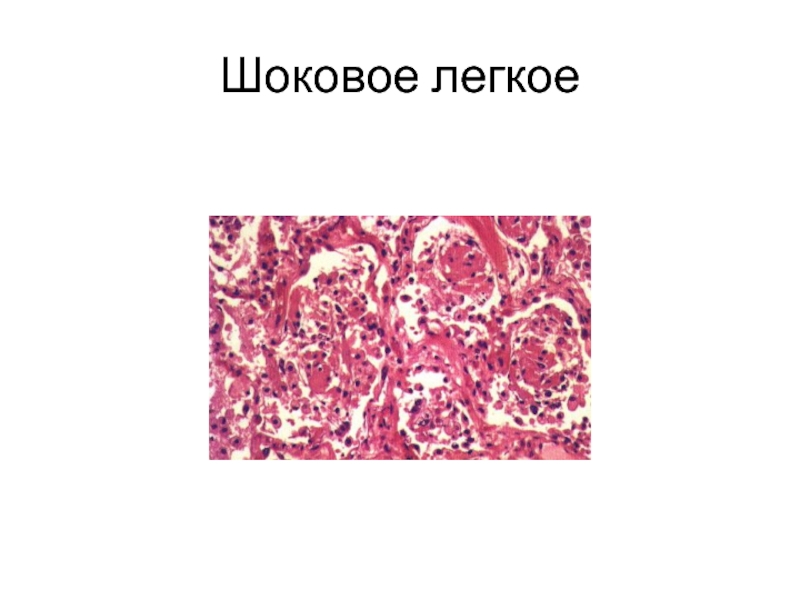
- 29. Шоковое легкое
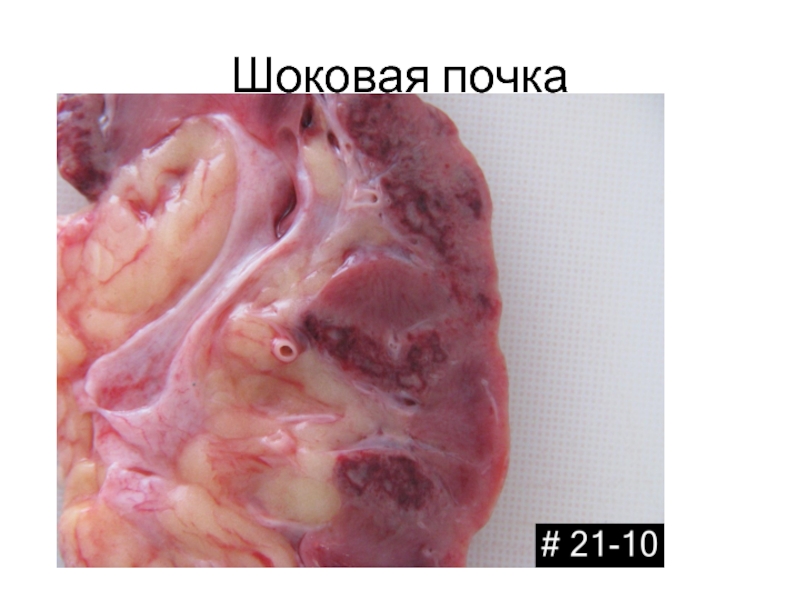
- 30. Шоковая почка
- 31. Диссеминированное внутрисосудистое свертывание (ДВС – синдром) –
- 32. ДВС может быть осложнением следующих заболеваний Акушерская
- 33. Микротромбы при ДВС – синдроме: фибриновые, гиалиновые,
Слайд 1стаз
Стаз – это остановка тока крови в сосудах микроциркуляторного русла, главным
Разновидностью стаза является сладж-феномен – прилипание друг с другу эритроцитов, лейкоцитов или тромбоцитов и нарастание вязкости плазмы, что ведет к затруднению перфузии крови через сосуды микроциркуляторного русла.
Слайд 2Значение стаза
Стаз развивается при дисциркуляторных нарушениях связанных с инфекциями, интоксикациями, венозным
Вызывает отек головного мозга, развитие очаговых некрозов ткани мозга и мозговой комы.
Слайд 3тромбоз
Это прижизненное свертывание крови в просвете сосуда или полостях сердца.
Один из
Слайд 4Факторы патогенеза тромбоза
Местные: изменение сосудистой стенки; нарушение тока крови
Общие: нарушение баланса
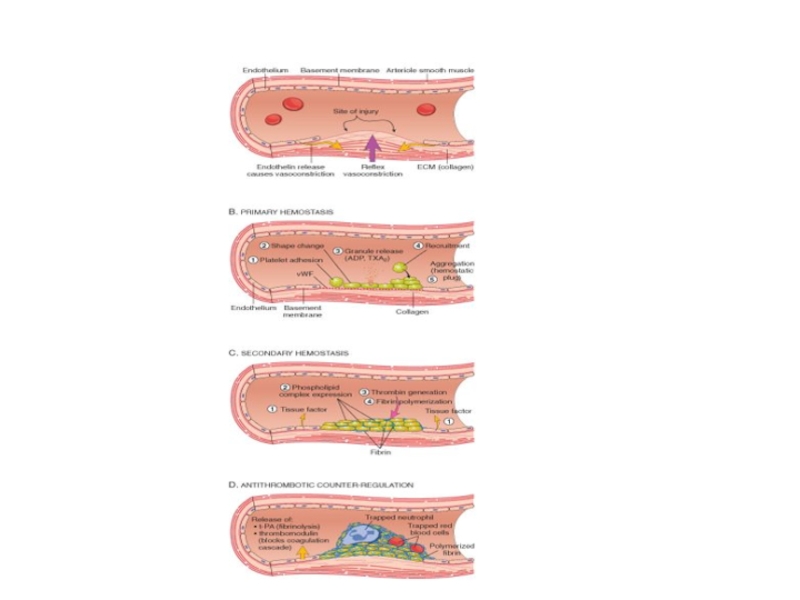
Слайд 5Механизм образования тромба
Повреждение эндотелия сосуда.
Взаимодействие тромбоцитов, поврежденного эндотелия и системы свертывания
Слайд 6Стадии морфогенеза тромба
1. а) Адгезия тромбоцитов к коллагену в месте повреждения
б) Секреция тромбоцитами АДФ и тромбоксана А2, гистамина, серотонина, что ведет к вазоконстрикции и агрегации пластинок. На этом этапе действует аспирин (блокировка тромбоксана).
в) Агрегация тромбоцитов – образование первичной тромбоцитарной бляшки.
Слайд 9
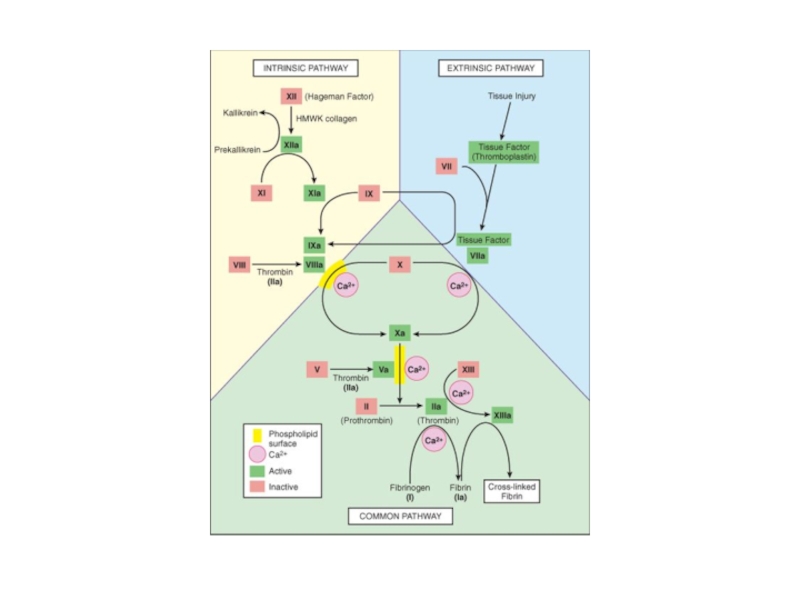
2) Коагуляция фибриногена с образованием фибрина.
Активация свертывающей системы. Превращение протромбина в
3) Агглютинация эритроцитов
4) Преципитация плазменных белков
Слайд 10Морфология тромба
В зависимости от строения и внешнего вида выделяют белый, красный,
Белый тромб – состоит преимущественно из тромбоцитов, фибрина и лейкоцитов. Образуется медленно при быстром токе крови (чаще в артериях)
Слайд 11Морфология тромба
Красный тромб – кроме тромбоцитов и фибрина содержит большое количество
Смешанный тромб – имеет слоистое строение и пестрый вид. Содержит элементы как белого так и красного тромба (часто образуется в аневризме аорты, полостях сердца, венах).
Гиалиновый тромб – образуется в сосудах микроциркуляторного русла. Состоит из разрушенных эритроцитов, тромбоцитов и преципитирующих белков плазмы, напоминающих гиалин
Слайд 12
В смешанном тромбе различают головку (имеет строение белого тромба), тело (собственно
По отношению к просвету тромбы бывают пристеночные и обтурирующие.
В отличие от тромбов посмертные сгустки гладкие, эластичные, лежат свободно в просвете сосудов и полостях сердца.
Слайд 13Благоприятные исходы тромбов
1. Асептический аутолиз
2. Организация тромба (замещение тромба соединительной тканью
3. Обызвествление
Слайд 16Неблагоприятные исходы тромбов
1. Отрыв тромба с развитием тромбоэмболии
2. Септическое расплавление тромба
Слайд 17Эмболия
Это циркуляция в крови (или лимфе) не встречающихся в нормальных условиях
Ортоградная эмболия – по току крови.
Ретроградная эмболия – против тока крови.
Парадоксальная эмболия – через дефекты в перегородках сердца.
Слайд 18В зависимости от природы эмболов выделяют:
1. Тромбоэмболия
А) Тромбоэмболия легочной артерии из
Б) Артериальная тромбоэмболия из тромбов в левых отделах сердца (эндокардиты, пороки, инфаркт миокарда)
Слайд 20
2. Жировая эмболия: при травматическом повреждении костного мозга, размозжении подкожной жировой
3. Воздушная эмболия: при ранении вен шеи, после родов, при внутривенном введении воздуха.
4.Газовая эмболия: кессонная болезнь (высвобождается азот, который при высоком давлении растворен в крови)
Слайд 24
5. Тканевая эмболия: при разрушении тканей в связи с травмой; эмболия
6. Микробная эмболия (эмболический гнойный нефрит).
7. Эмболия инородными телами (катетеры, осколки пуль, известь, кристаллы холестерина)
Слайд 25шок
Шок- циркуляторный коллапс, сопровождающийся гипоперфузией тканей и снижением их оксигенации.
Развивается при:
Слайд 26Типы шока
1. Гиповолемический – острое уменьшение ОЦК (кровопотеря, ожоги, рвота, диарея).
2.
3. Септический (токсико-инфекционный). Связан с грамотрицательными микроорганизмами выделяющими эндотоксин (эндотоксический шок). Вазодилатация вызывает гиповолемию и уменьшение перфузии, а эндотоксин повреждая эндотелий активирует внутреннюю систему свертывания крови и запускает механизм ДВС-синдрома
4. Сосудистый шок: анафилактический; нейрогенный (травматический)
Слайд 27Стадии шока
1. Ранняя стадия. Включаются механизмы, компенсирующие снижение сердечного выброса для
2. Прогрессирующая стадия. Истощение компенсаторных механизмов – тканевая гипоперфузия и метаболический ацидоз, «секвестрация» крови в расширенных капиллярах, коллапс
3. Необратимая стадия – повреждения органов и метаболические расстройства, не совместимые с жизнью.
Слайд 28Изменения в органах при шоке
Почки – некротический нефроз (острая почечная недостаточность)
Легкие
Печень – центрилобулярные некрозы.
Головной мозг – фокусы некроза, мелкие кровоизлияния.
ЖКТ – кровоизлияния.
Слайд 31Диссеминированное внутрисосудистое свертывание (ДВС – синдром) – распространенное свертывание крови в
Характеризуется гиперкоагуляцией в мелких сосудах (тромбозом) и последующим геморрагическим диатезом (кровотечениями и кровоизлияниями)
Стадии ДВС – синдрома:
Гиперкоагуляции
Коагулопатия потребления
Активация фибринолиза
Восстановительная
Слайд 32ДВС может быть осложнением следующих заболеваний
Акушерская патология (отслойка плаценты, эмболия околоплодными
Ожоги
Травмы
Острые панкреатиты
Сепсис
Переливания крови
Болезни почек
Раки поджелудочной железы, желудка, легкого
Все виды шока
Укусы ядовитых змей
Слайд 33Микротромбы при ДВС – синдроме: фибриновые, гиалиновые, глобулярные, тромбоцитарные, лейкоцитарные
Кортикальный некроз почек;
Геморрагический некроз надпочечников (синдром Уотерхауса-Фридериксена);
Очаговый панкреонекроз;
Инфаркты гипофиза (синдром Шихена);
Язвенный гастроэнтероколит