Максикова Татьяна Михайловна,
к.м.н., ассистент кафедры
пропедевтики внутренних болезней
- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Спирометрия, пикфлоуметрия. Синдром нарушения бронхиальной проходимости. Принципы диагностики презентация
Содержание
- 1. Спирометрия, пикфлоуметрия. Синдром нарушения бронхиальной проходимости. Принципы диагностики
- 2. СПИРОМЕТРИЯ СПИРОМЕТРИЯ ПРЕДСТАВЛЯЕТ СОБОЙ НЕИНВАЗИВНЫЙ МЕТОД ИЗМЕРЕНИЯ
- 3. ЖИЗНЕННАЯ ЕМКОСТЬ ЛЕГКИХ ЖЕЛ – максимальный объем
- 4. ФОРСИРОВАННАЯ ЖИЗНЕННАЯ ЕМКОСТЬ ЛЕГКИХ ФЖЕЛ – максимальный
- 5. КРИВАЯ ПОТОК-ОБЪЕМ ПОС – пиковая объемная скорость
- 6. ПИКФЛОУМЕТРРИЯ Пикфлоуметрия (от англ. - "Peak Flow"
- 7. ПРИМЕНЕНИЕ ПИКФЛОУМЕТРИИ Суточная вариабельность пиковой скорости выдоха
- 8. Бронхообструктивный синдром (БОС) – это симптомокомплекс, связанный
- 9. СИНДРОМ НАРУШЕНИЯ БРОНХИАЛЬНОЙ ПРОХОДИМОСТИ По этиологии По
- 10. ПРИЧИНЫ 1. Заболевания органов дыхания: Инфекционно-воспалительные
- 11. МЕХАНИЗМ БРОНХИАЛЬНОЙ ОБСТРУКЦИИ дистония, гипертрофия мышечной
- 12. I – через суженное место воздух проходит
- 13. СУЖЕНИЕ БРОНХОВ ЗА СЧЕТ ВЯЗКОГО ЭКССУДАТА Этот
- 14. СУЖЕНИЕ БРОНХОВ ЗА СЧЕТ БРОНХОСПАЗМА Для этого
- 15. ОСТРЫЙ БРОНХИТ ОБ — остро или подостро
- 16. КЛИНИКА ОСТРОГО БРОНХИТА Симптомы: сухой, раздражающий кашель;
- 17. ПРИНЦИПЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ ОБ Диагностические критерии
- 18. ХРОНИЧЕСКИЙ БРОНХИТ Хронический бронхит – хроническое воспалительное
- 19. ЭТИОЛОГИЯ И МЕХАНИЗМ РАЗВИТИЯ ХБ Полютанты (летучие
- 20. КЛИНИКА, ДИАГНОСТИКА, ПРИНЦИПЫ ЛЕЧЕНИЯ ХБ Хронический необструктивный
- 21. ХРОНИЧЕСКИЙ ОБСТРУКТИВНЫЙ БРОНХИТ Хронический обструктивный бронхит =
- 22. ХРОНИЧЕСКАЯ ОБСТРУКТИВНАЯ БОЛЕЗНЬ ЛЕГКИХ ХРОНИЧЕСКАЯ ОБСТРУКТИВНАЯ БОЛЕЗНЬ
- 23. ХОБЛ, ДИАГНОСТИКА Основные признаки позволяющие заподозрить ХОБЛ
- 24. ХОБЛ, ОЦЕНКА ТЯЖЕСТИ ОДЫШКИ
- 25. ХОБЛ, ОЦЕНКА ТЯЖЕСТИ ТЕЧЕНИЯ НА ОСНОВАНИИ ПОСТБРОНХОДИЛАТАЦИОННОМ
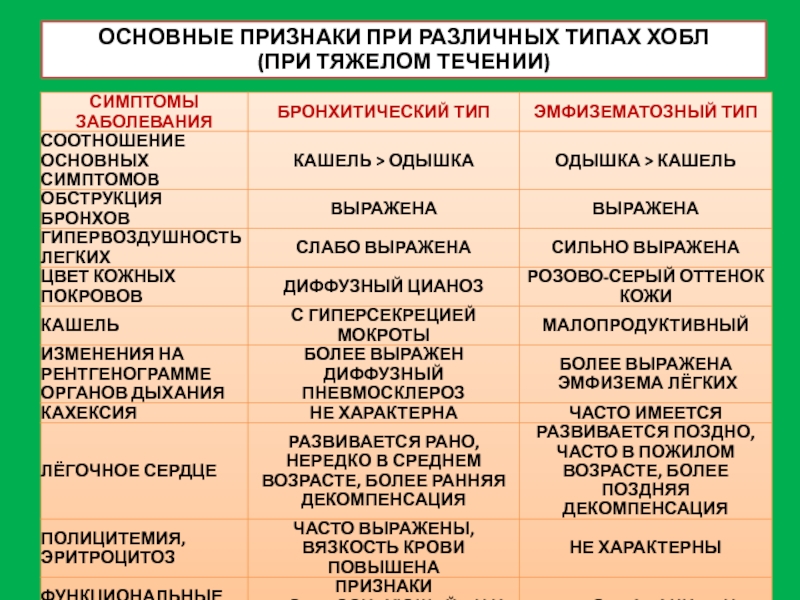
- 26. ОСНОВНЫЕ ПРИЗНАКИ ПРИ РАЗЛИЧНЫХ ТИПАХ ХОБЛ (ПРИ ТЯЖЕЛОМ ТЕЧЕНИИ)
- 27. Пациент с ХОБЛ: «синюшный отечник» «Синюшные отечники»
- 28. ПЕРСПЕКТИВА ХОБЛ «Мне не хватает воздуха.» «Раньше
- 29. ПРИНЦИПЫ ЛЕЧЕНИЯ ХОБЛ Устранение факторов риска; Улучшение
- 30. БРОНХИАЛЬНАЯ АСТМА Бронхиальная астма (БА) – хроническое
- 31. ФАКТОРЫ, ВЛИЯЮЩИЕ НА РАЗВИТИЕ И ПРОЯВЛЕНИЯ БА
- 32. Наличие более одного из следующих симптомов: хрипы,
- 33. ПРИСТУП БРОНХИАЛЬНОЙ АСТМЫ Приступ удушья — наиболее
- 34. КЛАССИФИКАЦИЯ ТЯЖЕСТИ БА ПО КЛИНИЧЕСКИМ ПРИЗНАКАМ ПЕРЕД
- 35. ПРИНЦИПЫ ЛЕЧЕНИЯ БА Элиминация аллергенов Симптоматическая терапия:
- 36. ЭМФИЗЕМА: ЭТИОЛОГИЯ И МЕХАНИЗМ ЭМФИЗЕМА ЛЁГКИХ (ОТ
- 37. СИНДРОМ ИЗБЫТОЧНОГО СОДЕРЖАНИЯ ВОЗДУХА В ЛЁГКИХ (ЭМФИЗЕМА)
- 38. Спонтанным пневмотораксом называется скопление в плевральной полости
- 39. СИНДРОМ НЕДОСТАТОЧНОСТИ ФУНКЦИИ ВНЕШНЕГО ДЫХАНИЯ
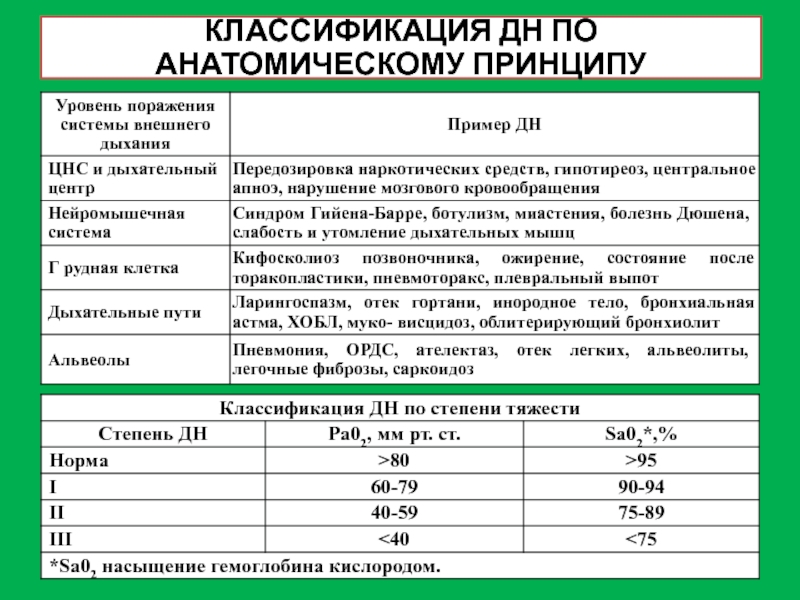
- 40. КЛАССИФИКАЦИЯ ДН ПО АНАТОМИЧЕСКОМУ ПРИНЦИПУ
- 41. ТРИ ТИПА НАРУШЕНИЯ ВЕНТИЛЯЦИОННОЙ ФУНКЦИИ ЛЁГКИХ ПРИ
- 42. ТРАХЕОБРОНХОМЕГАЛИЯ Трахеобронхомегалия (синдром Мунье-Куна, мегатрахея, трахеоцеле) представляет
Слайд 1 СПИРОМЕТРИЯ, ПИКФЛОУМЕТРИЯ; СИНДРОМ НАРУШЕНИЯ БРОНХИАЛЬНОЙ ПРОХОДИМОСТИ (БРОНХИАЛЬНАЯ ОБСТРУКЦИЯ); ПРИНЦИПЫ ДИАГНОСТИКИ БРОНХИАЛЬНОЙ АСТМЫ; СИНДРОМ ПОВЫШЕННОЙ ВОЗДУШНОСТИ
Слайд 2СПИРОМЕТРИЯ
СПИРОМЕТРИЯ ПРЕДСТАВЛЯЕТ СОБОЙ НЕИНВАЗИВНЫЙ МЕТОД ИЗМЕРЕНИЯ ВОЗДУШНЫХ ПОТОКОВ И ОБЪЕМОВ КАК
Без исследования функции внешнего дыхания (ФВД) невозможно:
верифицировать бронхиальную астму (БА) и хроническую обструктивную болезнь легких (ХОБЛ);
мониторировать течение заболевания и ответ на проводимое лечение;
провести дифференциальную диагностику некоторых заболеваний легких.
Во время исследований необходимо стремиться к максимально корректному выполнению процедуры с соблюдением всех рекомендаций по ее проведению и критериев контроля качества, поскольку от этого зависит трактовка результатов, верификация функциональных нарушений и назначение соответствующей терапии.
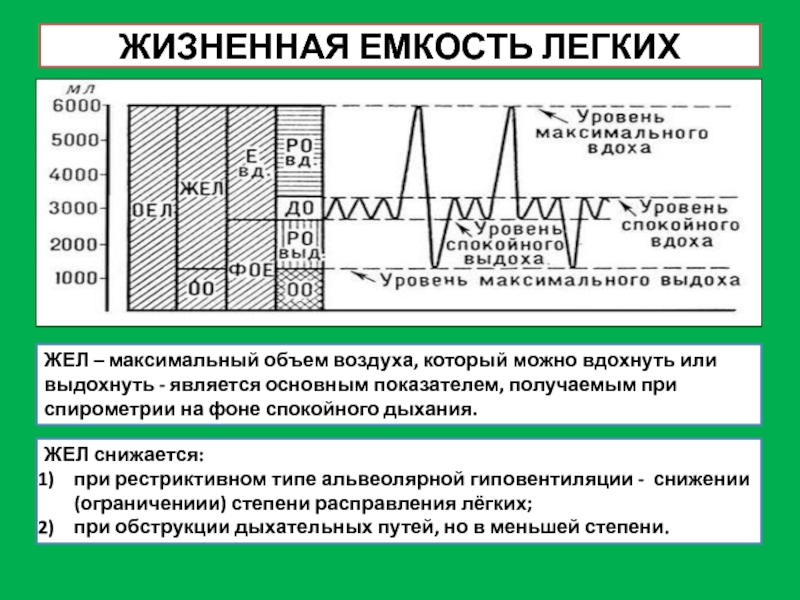
Слайд 3ЖИЗНЕННАЯ ЕМКОСТЬ ЛЕГКИХ
ЖЕЛ – максимальный объем воздуха, который можно вдохнуть или
ЖЕЛ снижается:
при рестриктивном типе альвеолярной гиповентиляции - снижении (ограничениии) степени расправления лёгких;
при обструкции дыхательных путей, но в меньшей степени.
Слайд 4ФОРСИРОВАННАЯ ЖИЗНЕННАЯ ЕМКОСТЬ ЛЕГКИХ
ФЖЕЛ – максимальный объем воздуха, который человек может
Причины снижения ФЖЕЛ:
Патология легочной ткани.
Обструктивные легочные заболевания.
Патология плевры и плевральных полостей .
Уменьшение размеров грудной клетки.
Нарушение нормальной работы дыхательных мышц.
Объем форсированного выдоха за 1 секунду (ОФВ1) - максимальный объем воздуха, который человек может выдохнуть за первую секунду маневра ФЖЕЛ.
ОФВ1 – наиболее воспроизводимый, часто используемый и самый информативный показатель спирометрии.
Снижается при эмфиземе, ХОБЛ, бронхиальной астме, муковисцидозе, ОФВ1 снижается соответственно тяжести обструкции.
ФЖЕЛ при этом также уменьшается, но, как правило, в меньшей степени.
Соотношение ОФВ1/ФЖЕЛ. У здорового человека это соотношение составляет 75–85%.
При обструктивных нарушениях отношение ОФВ1/ФЖЕЛ снижается, поскольку ОФВ1 снижается соответственно тяжести обструкции. ФЖЕЛ при этом также уменьшается, но, как правило, в меньшей степени.
При легочной рестрикции без обструктивных изменений ОФВ1 и ФЖЕЛ снижаются пропорционально, следовательно, их соотношение будет в пределах нормальных величин или даже немного выше.
Расчет обратимости при пробе с β-адреномиметиками, например, сальбутамол – 200-400 мкг (через 15 минут), ≥12% - вероятно БА.
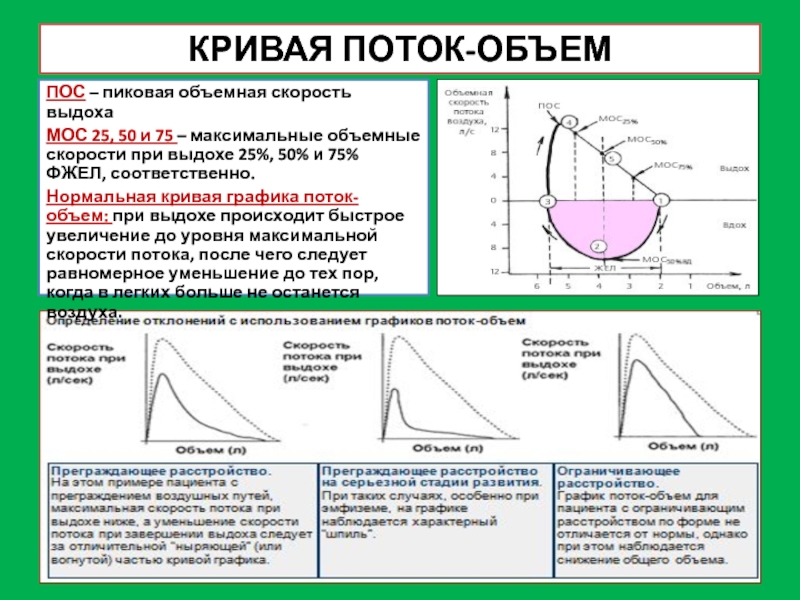
Слайд 5КРИВАЯ ПОТОК-ОБЪЕМ
ПОС – пиковая объемная скорость выдоха
МОС 25, 50 и 75
Нормальная кривая графика поток-объем: при выдохе происходит быстрое увеличение до уровня максимальной скорости потока, после чего следует равномерное уменьшение до тех пор, когда в легких больше не останется воздуха.
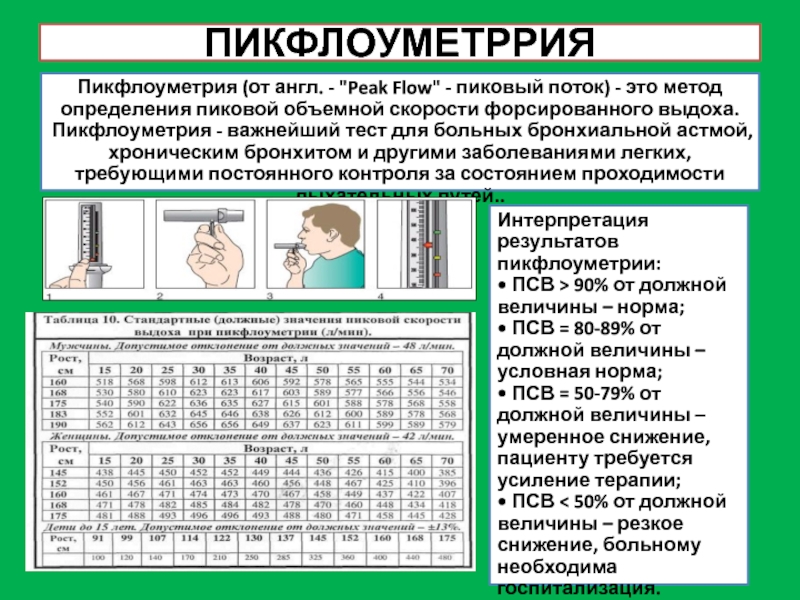
Слайд 6ПИКФЛОУМЕТРРИЯ
Пикфлоуметрия (от англ. - "Peak Flow" - пиковый поток) - это
Пикфлоуметрия - важнейший тест для больных бронхиальной астмой, хроническим бронхитом и другими заболеваниями легких, требующими постоянного контроля за состоянием проходимости дыхательных путей..
Интерпретация результатов пикфлоуметрии:
• ПСВ > 90% от должной величины – норма;
• ПСВ = 80-89% от должной величины – условная норма;
• ПСВ = 50-79% от должной величины – умеренное снижение, пациенту требуется усиление терапии;
• ПСВ < 50% от должной величины – резкое снижение, больному необходима госпитализация.
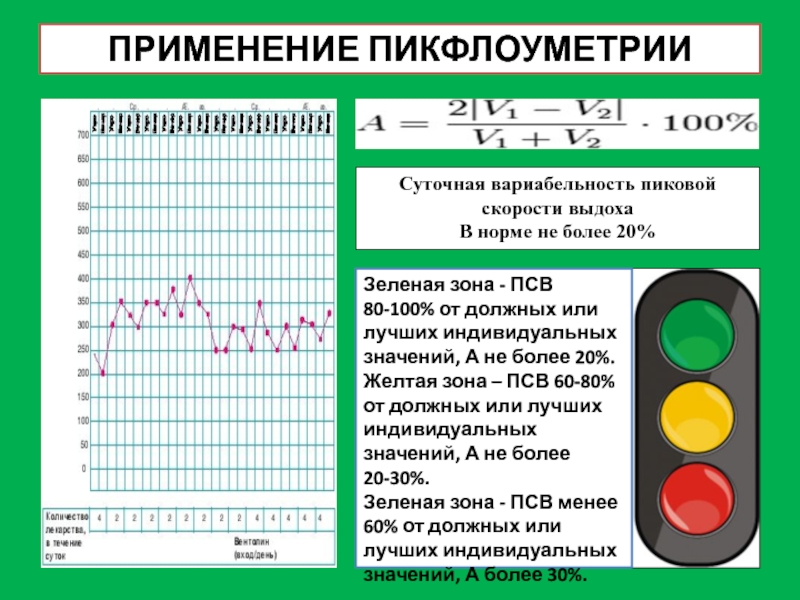
Слайд 7ПРИМЕНЕНИЕ ПИКФЛОУМЕТРИИ
Суточная вариабельность пиковой скорости выдоха
В норме не более 20%
Зеленая зона
Желтая зона – ПСВ 60-80% от должных или лучших индивидуальных значений, А не более 20-30%.
Зеленая зона - ПСВ менее 60% от должных или лучших индивидуальных значений, А более 30%.
Слайд 8Бронхообструктивный синдром (БОС) – это симптомокомплекс, связанный с нарушением бронхиальной проходимости
Клинические проявления БОС складываются из кашля, удлинения выдоха, появления экспираторного шума (свистящее, шумное дыхание), приступов удушья, участия вспомогательной мускулатуры в акте дыхания, часто развивается малопродуктивный кашель. При выраженной обструкции может появиться шумный выдох, увеличение частоты дыхания, развитие усталости дыхательных мышц и снижение РаО2.
ОПРЕДЕЛЕНИЕ
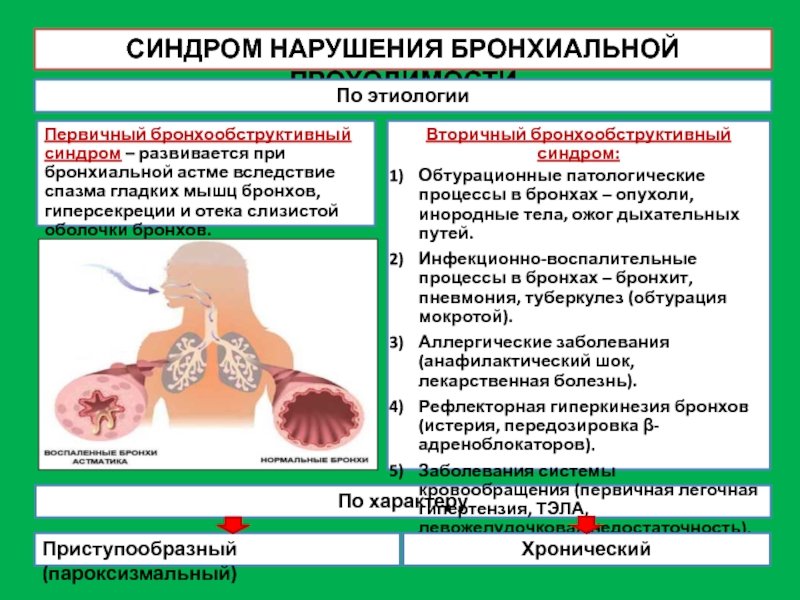
Слайд 9СИНДРОМ НАРУШЕНИЯ БРОНХИАЛЬНОЙ ПРОХОДИМОСТИ
По этиологии
По характеру
Первичный бронхообструктивный синдром – развивается при
Вторичный бронхообструктивный синдром:
Обтурационные патологические процессы в бронхах – опухоли, инородные тела, ожог дыхательных путей.
Инфекционно-воспалительные процессы в бронхах – бронхит, пневмония, туберкулез (обтурация мокротой).
Аллергические заболевания (анафилактический шок, лекарственная болезнь).
Рефлекторная гиперкинезия бронхов (истерия, передозировка β-адреноблокаторов).
Заболевания системы кровообращения (первичная легочная гипертензия, ТЭЛА, левожелудочковая недостаточность).
Приступообразный (пароксизмальный)
Хронический
Слайд 10ПРИЧИНЫ
1. Заболевания органов дыхания:
Инфекционно-воспалительные заболевания (бронхит, бронхиолит, пневмония).
Аллергические заболевания
Бронхолёгочная дисплазия.
Пороки развития бронхолёгочной системы.
Опухоли трахеи и бронхов .
2. Инородные тела трахеи, бронхов, пищевода.
3. Заболевания аспирационного генеза (или аспирационный обструктивный бронхит) - гастроэзофагальный рефлюкс, трахеопищеводный свищ, пороки развития желудочно-кишечного тракта, диафрагмальная грыжа.
4. Заболевания сердечно-сосудистой системы врождённого и приобретённого характера (ВПС с гипертензией малого круга кровообращения, аномалии сосудов, врождённые неревматические кардиты и др. ).
5. Заболевания центральной и периферической нервной системы.
6. Наследственные аномалии обмена.
7. Врождённые и приобретённые иммунодефицитные состояния.
8. Редкие заболевания: синдром Пиперса, синдром Лоуренса-Муна-Барде-Бидля, синдром Картогенера и др.
9. Прочие состояния:
Травмы и ожоги.
Отравления.
Воздействия различных физических и химических факторов внешней среды.
Сдавление трахеи и бронхов внелёгочного происхождения.
Слайд 11МЕХАНИЗМ БРОНХИАЛЬНОЙ ОБСТРУКЦИИ
дистония,
гипертрофия мышечной ткани,
гиперкриния,
дискриния,
нарушение мукоцилиарного клиренса,
отёк,
воспалительная инфильтрация,
гиперплазия и метаплазия слизистой оболочки,
сдавление, обтурация и деформация бронхов,
дефекты местного и системного иммунитета, дефекты макрофагальной системы.
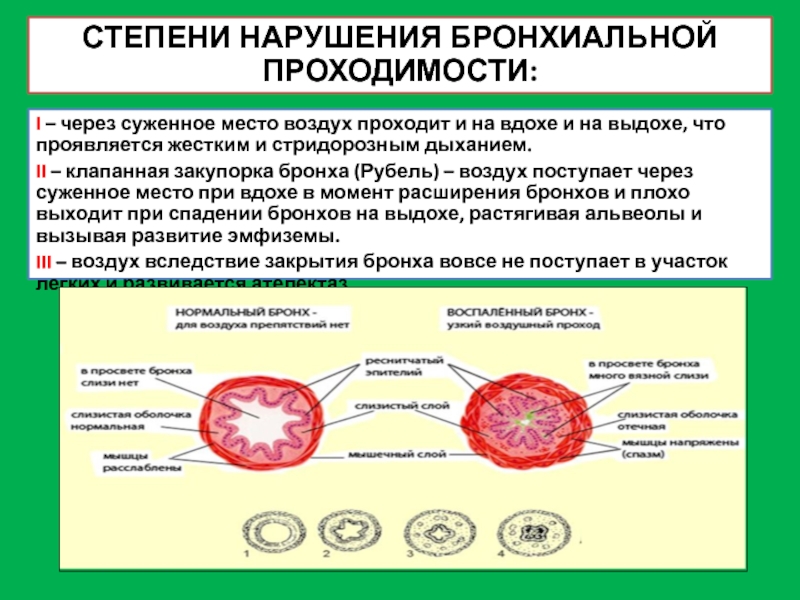
Слайд 12I – через суженное место воздух проходит и на вдохе и
II – клапанная закупорка бронха (Рубель) – воздух поступает через суженное место при вдохе в момент расширения бронхов и плохо выходит при спадении бронхов на выдохе, растягивая альвеолы и вызывая развитие эмфиземы.
III – воздух вследствие закрытия бронха вовсе не поступает в участок легких и развивается ателектаз.
СТЕПЕНИ НАРУШЕНИЯ БРОНХИАЛЬНОЙ ПРОХОДИМОСТИ:
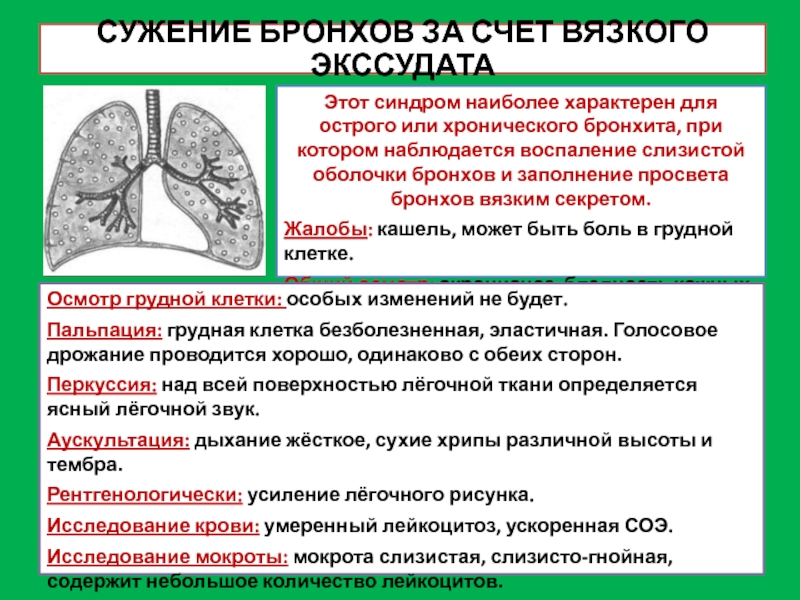
Слайд 13СУЖЕНИЕ БРОНХОВ ЗА СЧЕТ ВЯЗКОГО ЭКССУДАТА
Этот синдром наиболее характерен для острого
Жалобы: кашель, может быть боль в грудной клетке.
Общий осмотр: акроцианоз, бледность кожных покровов.
Осмотр грудной клетки: особых изменений не будет.
Пальпация: грудная клетка безболезненная, эластичная. Голосовое дрожание проводится хорошо, одинаково с обеих сторон.
Перкуссия: над всей поверхностью лёгочной ткани определяется ясный лёгочной звук.
Аускультация: дыхание жёсткое, сухие хрипы различной высоты и тембра.
Рентгенологически: усиление лёгочного рисунка.
Исследование крови: умеренный лейкоцитоз, ускоренная СОЭ.
Исследование мокроты: мокрота слизистая, слизисто-гнойная, содержит небольшое количество лейкоцитов.
Слайд 14СУЖЕНИЕ БРОНХОВ ЗА СЧЕТ БРОНХОСПАЗМА
Для этого синдрома характерно нарушение бронхиальной проходимости
Жалобы: кашель, одышка.
Общий осмотр: цианоз, «барабанные палочки» (изменение концевых фаланг).
Осмотр грудной клетки: тахипное, при длительной бронхообструкции – грудная клетка бочкообразная, дыхательные движения уменьшены в объёме.
Пальпация: грудная клетка несколько ригидна, голосовое дрожание ослаблено.
Перкуссия: незначительное притупление перкуторного звука с коробочным оттенком.
Аускультация: дыхание жёсткое или ослабленное везикулярное с массой рассеянных сухих, а в нижних отделах влажных мелкопузырчатых незвонких хрипов.
Рентгенологически: повышение прозрачности лёгочной ткани, низкое стояние купола диафрагмы и ограничение её подвижности.
Исследование крови: лейкоцитоз, ускоренная СОЭ, может быть эозинофилия, лимфоцитоз.
Исследование мокроты: мокрота слизистая, слизисто-гнойная, содержит небольшое количество лейкоцитов, эозинофилов.
Слайд 15ОСТРЫЙ БРОНХИТ
ОБ — остро или подостро возникающее заболевание, ведущим клиническим признаком
Классификация (А.И. Ворохов, 1989)
1. По этиологии различают:
а) бронхиты инфекционного происхождения (вирусные, микоплазменные, бактериальные, вирусно-бактериальные);
б) неинфекционные бронхиты (обусловлены физическими и химическими факторами);
в) смешанные.
2. По патогенезу выделяют:
а) первичный бронхит, являющийся самостоятельным заболеванием;
6) вторичный бронхит, осложняющий другие патологические процессы (корь, коклюш, краснуха, дифтерия и др.)
3. По уровню поражения бронхиального дерева:
а) проксимальный бронхит (трахеобронхит);
б) дистальный бронхит (вовлечение мелких бронхов и возникновение бронхиальной обструкции);
в) бронхиолит.
4. Варианты течения:
а) остро текущий бронхит (2-3 недели);
б) затяжной бронхит (до 1 месяца и более).
5. По характеру воспалительного процесса:
катаральный;
гнойный
Слайд 16КЛИНИКА ОСТРОГО БРОНХИТА
Симптомы: сухой, раздражающий кашель; чувство саднения и боли за
позже — приступообразный кашель, одышка; 2—3-й день — отделение слизистой и слизисто-гнойной мокроты (до 50 мл в сутки), иногда с примесью крови; общая слабость, недомогание, разбитость; температура тела нормальная или субфебрильная.
Перкуссия: ясный легочный звук.
Аускутация: жесткое дыхание, сухие свистящие или жужжащие хрипы, позже — влажные хрипы.
При остром токсическом бронхите: сочетание поражения дыхательных путей с поражением слизистой оболочки глаз, кожи ядовитыми парами; общая интоксикация.
При бронхиолите: цианоз лица, слизистых оболочек, акроцианоз носа, ушей; одышка до 40-50 дыханий в 1 мин; температура тела — 39-40 °С; перкуторно - тимпанический оттенок звука, аускультативно - мелкопузырчатые влажные хрипы.
Лабораторные и инструментальные исследования
OAK: может быть умеренный нейтрофильный лейкоцитоз и небольшое увеличение СОЭ.
БАК: возможно появление С-реактивного белка, повышение содержания сиаловых кислот.
ОАМ: обычно без патологии.
Общий анализ мокроты: при гнойном бронхите определяется большое количество лейкоцитов.
Рентгенологические изменения при остром бронхите часто отсутствуют. Вместе с тем в ряде случаев можно выявить усиление легочного рисунка за счет перибронхиального отека, а также расширение и нечеткость корней легких в связи с реакцией на инфекцию.
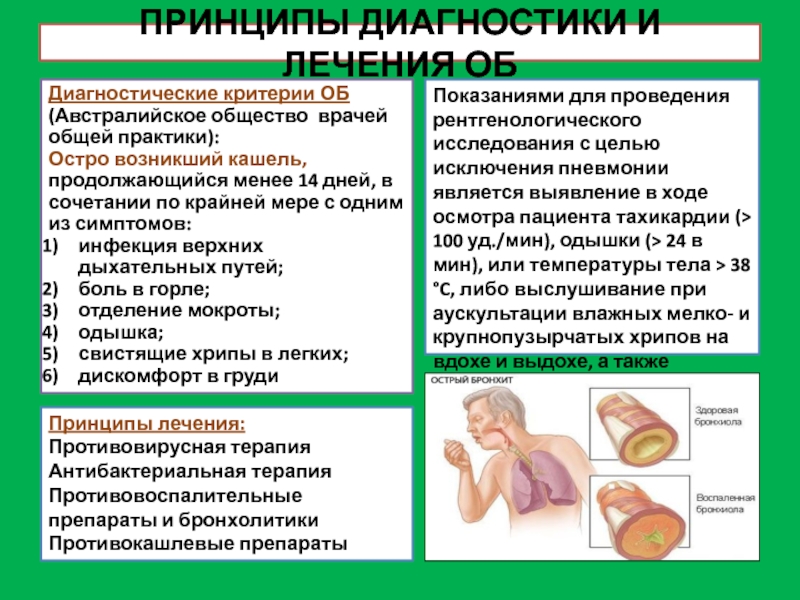
Слайд 17ПРИНЦИПЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ ОБ
Диагностические критерии ОБ (Австралийское общество врачей общей
Остро возникший кашель, продолжающийся менее 14 дней, в сочетании по крайней мере с одним из симптомов:
инфекция верхних дыхательных путей;
боль в горле;
отделение мокроты;
одышка;
свистящие хрипы в легких;
дискомфорт в груди
Показаниями для проведения рентгенологического исследования с целью исключения пневмонии является выявление в ходе осмотра пациента тахикардии (> 100 уд./мин), одышки (> 24 в мин), или температуры тела > 38 °C, либо выслушивание при аускультации влажных мелко- и крупнопузырчатых хрипов на вдохе и выдохе, а также крепитации.
Принципы лечения:
Противовирусная терапия
Антибактериальная терапия
Противовоспалительные препараты и бронхолитики
Противокашлевые препараты
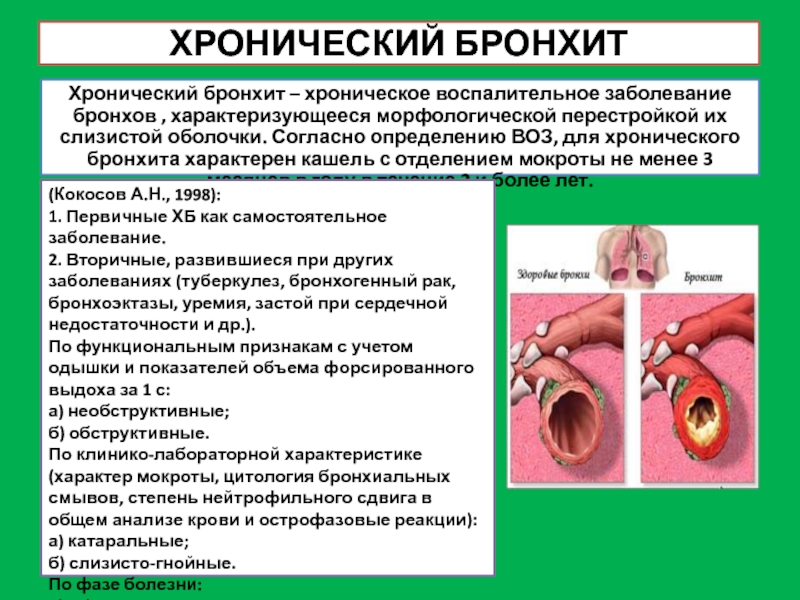
Слайд 18ХРОНИЧЕСКИЙ БРОНХИТ
Хронический бронхит – хроническое воспалительное заболевание бронхов , характеризующееся морфологической
(Кокосов А.Н., 1998):
1. Первичные ХБ как самостоятельное заболевание.
2. Вторичные, развившиеся при других заболеваниях (туберкулез, бронхогенный рак, бронхоэктазы, уремия, застой при сердечной недостаточности и др.).
По функциональным признакам с учетом одышки и показателей объема форсированного выдоха за 1 с:
а) необструктивные;
б) обструктивные.
По клинико-лабораторной характеристике (характер мокроты, цитология бронхиальных смывов, степень нейтрофильного сдвига в общем анализе крови и острофазовые реакции):
а) катаральные;
б) слизисто-гнойные.
По фазе болезни:
а) обострение;
б) клиническая ремиссия.
Слайд 19ЭТИОЛОГИЯ И МЕХАНИЗМ РАЗВИТИЯ ХБ
Полютанты (летучие вещества) и неиндифферентная пыль:
табачный дым;
промышленно-производственные
инфекция: вирусы гриппа, аденовирусы, микоплазмы, бактерии (пневмококк, гемофильная палочка и др.)
Предрасполагающие факторы: неблагоприятные климатические условия и патология носоглотки с нарушением дыхания через нос.
Гиперфункция секреторных клеток (гиперкриния) - защитная функция, вызывающая кашель.
Со временем начинает возрастать вязкость секрета и затрудняется его выведение.
Вязкий секрет прилипает к ресничкам, ухудшая их движение, что нарушает мукоцилиарный клиренс.
Дистрофия и гибель реснитчатых клеток
Прилипание (адгезия) микробов
Воспаление (эндобронхит)
Фагоцитоз и дистрофия слизистой
Слайд 20КЛИНИКА, ДИАГНОСТИКА, ПРИНЦИПЫ ЛЕЧЕНИЯ ХБ
Хронический необструктивный бронхит (ХНБ) – это диффузное
Основной симптом – кашель (усиливается в утренние часы).
Обострения чаще наступает в сырое и холодное время года.
В фазу обострения усиливается кашель с мокротой до 100 мл в сутки.
Объективно: низкотональные сухие хрипы при густом экссудате или влажные при жидком секрете на фоне везикулярного дыхания.
Дополнительные методы:
Мокрота (слизистая, слизисто-гнойная, гнойная).
ОАК: повышение СОЭ при гнойном воспалении.
Рентген: мало информативен.
Спирометрия: нормальные показатели
Принципы лечения:
Прекращение курения и устранение действия других полютантов.
Средства, очищающие бронхи, разжижающие мокроту и способствующие ее откашливанию.
Антибактериальные препараты
Бронхорасширяющая терапия
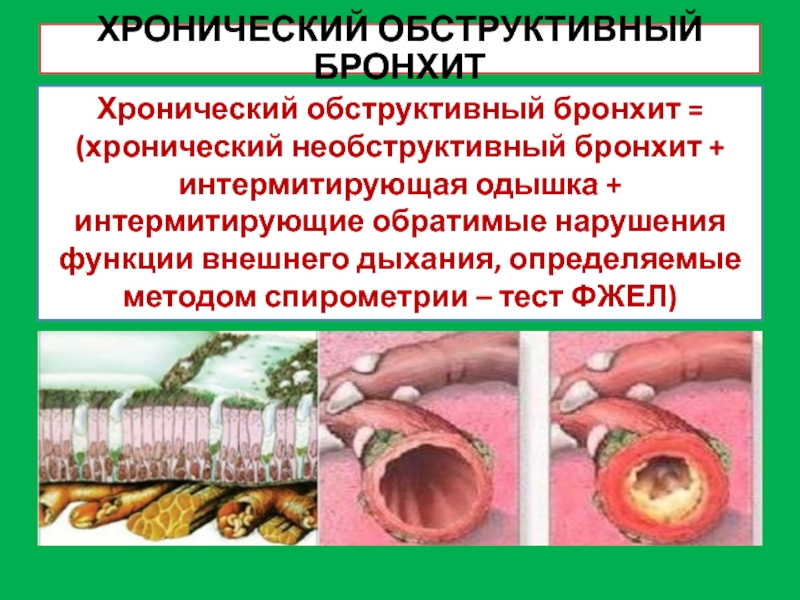
Слайд 21ХРОНИЧЕСКИЙ ОБСТРУКТИВНЫЙ БРОНХИТ
Хронический обструктивный бронхит =
(хронический необструктивный бронхит + интермитирующая одышка
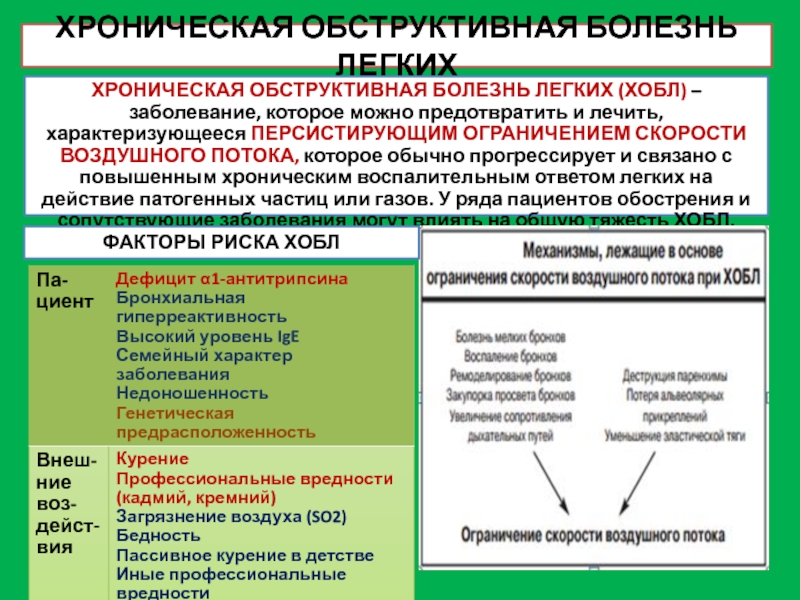
Слайд 22ХРОНИЧЕСКАЯ ОБСТРУКТИВНАЯ БОЛЕЗНЬ ЛЕГКИХ
ХРОНИЧЕСКАЯ ОБСТРУКТИВНАЯ БОЛЕЗНЬ ЛЕГКИХ (ХОБЛ) – заболевание, которое
ФАКТОРЫ РИСКА ХОБЛ
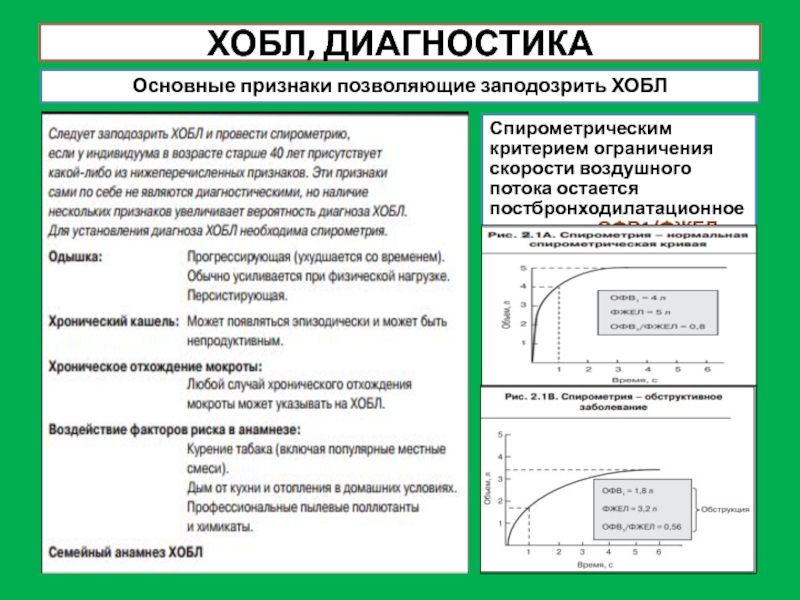
Слайд 23ХОБЛ, ДИАГНОСТИКА
Основные признаки позволяющие заподозрить ХОБЛ
Спирометрическим критерием ограничения скорости воздушного потока
Слайд 25ХОБЛ, ОЦЕНКА ТЯЖЕСТИ ТЕЧЕНИЯ НА ОСНОВАНИИ ПОСТБРОНХОДИЛАТАЦИОННОМ ОФВ1)
400 мкг β2агониста, 160
Через 10–15 мин после применения короткодействующего препарата – определение ОФВ1
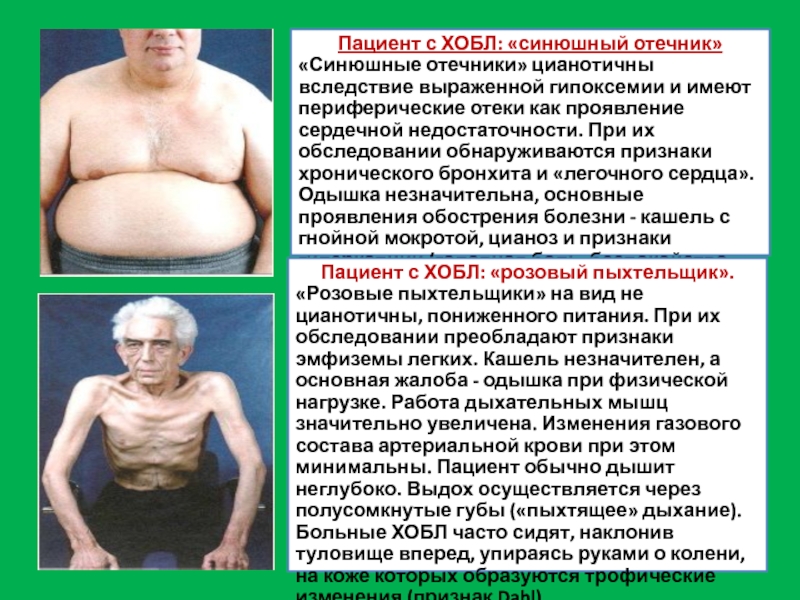
Слайд 27Пациент с ХОБЛ: «синюшный отечник»
«Синюшные отечники» цианотичны вследствие выраженной гипоксемии и
Пациент с ХОБЛ: «розовый пыхтельщик».
«Розовые пыхтельщики» на вид не цианотичны, пониженного питания. При их обследовании преобладают признаки эмфиземы легких. Кашель незначителен, а основная жалоба - одышка при физической нагрузке. Работа дыхательных мышц значительно увеличена. Изменения газового состава артериальной крови при этом минимальны. Пациент обычно дышит неглубоко. Выдох осуществляется через полусомкнутые губы («пыхтящее» дыхание). Больные ХОБЛ часто сидят, наклонив туловище вперед, упираясь руками о колени, на коже которых образуются трофические изменения (признак Dahl).
Слайд 28ПЕРСПЕКТИВА ХОБЛ
«Мне не хватает воздуха.»
«Раньше я шла в магазин 5-7 минут,
«Теперь я вынуждена отдыхать после каждого лестничного пролета, поднимаясь на свой этаж.»
«Даже не могу гулять со своей собакой - задыхаюсь при ходьбе.»
«Я не могу нормально дышать, выйти из дома – большая проблема.» и т.д.
ИК - индекс курильщика: количество выкуриваемых сигарет в день надо умножить на стаж курения (годы) и разделить полученное произведение на 20. Если ИК = 10, это достоверный фактор риска ХОБЛ
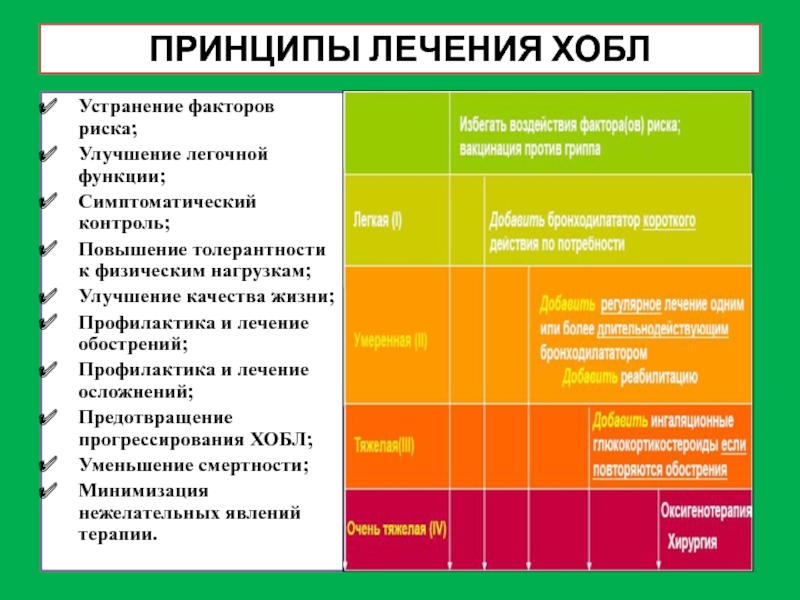
Слайд 29ПРИНЦИПЫ ЛЕЧЕНИЯ ХОБЛ
Устранение факторов риска;
Улучшение легочной функции;
Симптоматический контроль;
Повышение толерантности к физическим
Улучшение качества жизни;
Профилактика и лечение обострений;
Профилактика и лечение осложнений;
Предотвращение прогрессирования ХОБЛ;
Уменьшение смертности;
Минимизация нежелательных явлений терапии.
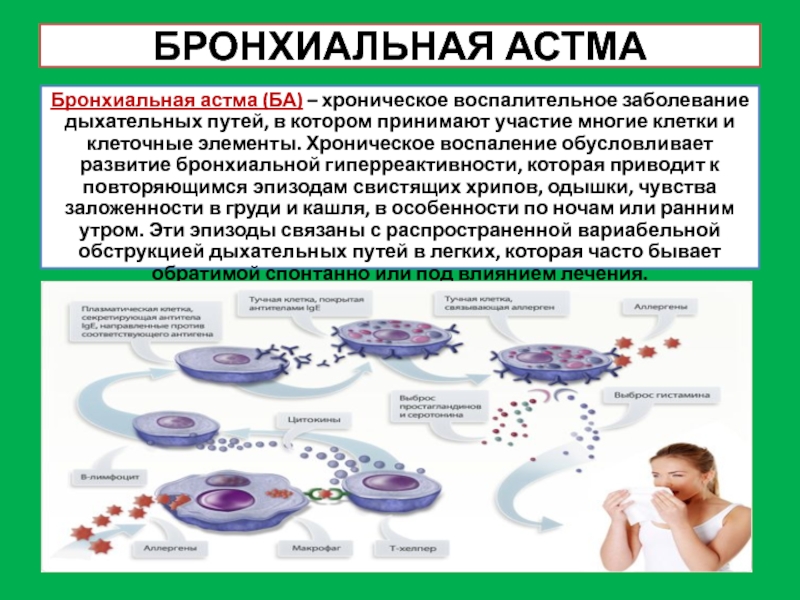
Слайд 30БРОНХИАЛЬНАЯ АСТМА
Бронхиальная астма (БА) – хроническое воспалительное заболевание дыхательных путей, в
Слайд 32Наличие более одного из следующих симптомов: хрипы, удушье, чувство заложенности в
ухудшения симптомов ночью и рано утром;
возникновения симптомов при физической нагрузке, воздействии аллергенов и холодного воздуха;
возникновения симптомов после приема аспирина или бета-блокаторов.
Наличие атопических заболеваний в анамнезе.
Наличие астмы и/или атопических заболеваний у родственников.
Аускультация: распространенные сухие свистящие хрипы при выслушивании грудной клетки.
Низкие показатели пиковой скорости выдоха или объёма форсированного выдоха за 1 секунду (ретроспективно или в серии исследований), необъяснимые другими причинами;
Эозинофилия периферической крови, необъяснимая другими причинами.
КЛИНИЧЕСКИЕ ПРИЗНАКИ, ПОВЫШАЮЩИЕ ВЕРОЯТНОСТЬ НАЛИЧИЯ АСТМЫ
Оценка аллергического статуса:
Кожные пробы.
Определение IgЕ в сыворотке крови
Изменения в мокроте
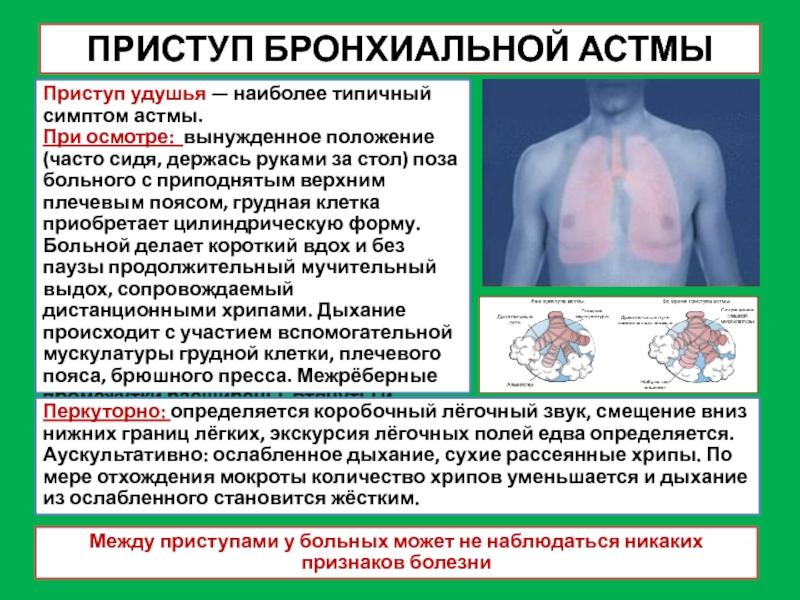
Слайд 33ПРИСТУП БРОНХИАЛЬНОЙ АСТМЫ
Приступ удушья — наиболее типичный симптом астмы.
При осмотре: вынужденное
Перкуторно: определяется коробочный лёгочный звук, смещение вниз нижних границ лёгких, экскурсия лёгочных полей едва определяется.
Аускультативно: ослабленное дыхание, сухие рассеянные хрипы. По мере отхождения мокроты количество хрипов уменьшается и дыхание из ослабленного становится жёстким.
Между приступами у больных может не наблюдаться никаких признаков болезни
Слайд 34КЛАССИФИКАЦИЯ ТЯЖЕСТИ БА ПО КЛИНИЧЕСКИМ ПРИЗНАКАМ ПЕРЕД НАЧАЛОМ ЛЕЧЕНИЯ
Степень тяжести БА
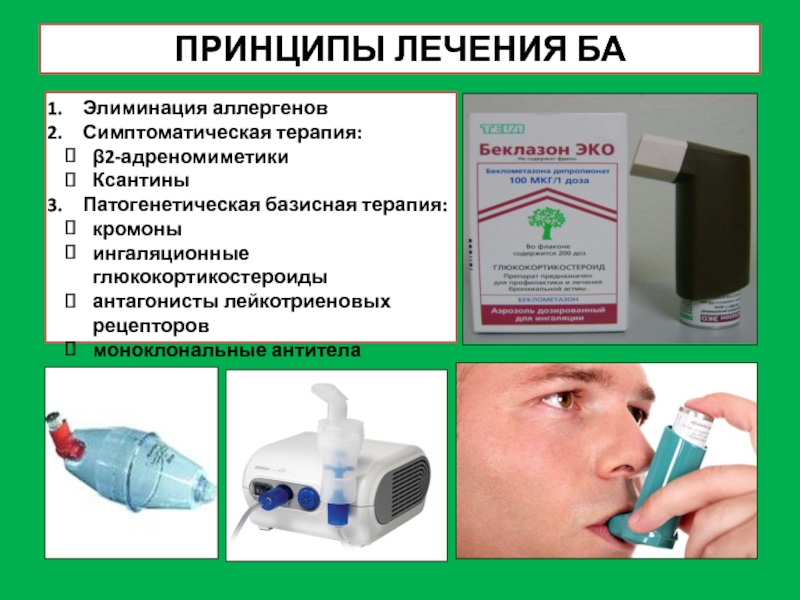
Слайд 35ПРИНЦИПЫ ЛЕЧЕНИЯ БА
Элиминация аллергенов
Симптоматическая терапия:
β2-адреномиметики
Ксантины
Патогенетическая базисная терапия:
кромоны
ингаляционные глюкокортикостероиды
антагонисты лейкотриеновых рецепторов
моноклональные антитела
Слайд 36ЭМФИЗЕМА: ЭТИОЛОГИЯ И МЕХАНИЗМ
ЭМФИЗЕМА ЛЁГКИХ (ОТ ДР.-ГРЕЧ. ἐΜΦΥΣΆΩ — НАДУВАЮ, РАЗДУВАЮ,
ПЕРВИЧНАЯ (НАРУШЕНИЕ ЭЛАСТИЧНОСТЬ И ПРОЧНОСТЬ ЭЛЕМЕНТОВ СТРУКТУРЫ ЛЁГКИХ):
ПАТОЛОГИЧЕСКАЯ МИКРОЦИРКУЛЯЦИЯ, ИЗМЕНЕНИЕ СВОЙСТВ СУРФАКТАНТА, ВРОЖДЕННЫЙ ДЕФИЦИТ АЛЬФА-1-АНТИТРИПСИНА,
ГАЗООБРАЗНЫЕ ВЕЩЕСТВА (СОЕДИНЕНИЯ КАДМИЯ, ОКИСЛЫ АЗОТА И ДР.),
ТАБАЧНЫЙ ДЫМ, ПЫЛЕВЫЕ ЧАСТИЦЫ ВО ВДЫХАЕМОМ ВОЗДУХЕ.
МЕХАНИЗМ:
ПЕРЕСТРОЙКА ВСЕГО РЕСПИРАТОРНОГО ОТДЕЛА ЛЁГКОГО С ОСЛАБЛЕНИЕМ ЭЛАСТИЧЕСКОЙ ТЯГИ ЛЕГКОГО → ВО ВРЕМЯ ВЫДОХА ПРИ ПОВЫШЕНИИ ВНУТРИГРУДНОГО ДАВЛЕНИЯ МЕЛКИЕ БРОНХИ, НЕ ИМЕЮЩИЕ СВОЕГО ХРЯЩЕВОГО КАРКАСА И ЛИШЁННЫЕ ЭЛАСТИЧЕСКОЙ ТЯГИ ЛЁГКОГО, ПАССИВНО СПАДАЮТСЯ, УВЕЛИЧИВАЯ ЭТИМ БРОНХИАЛЬНОЕ СОПРОТИВЛЕНИЕ НА ВЫДОХЕ И ПОВЫШЕНИЕ ДАВЛЕНИЯ В АЛЬВЕОЛАХ → БРОНХИАЛЬНАЯ ПРОХОДИМОСТЬ НА ВДОХЕ ПРИ ПЕРВИЧНОЙ ЭМФИЗЕМЕ НЕ НАРУШАЕТСЯ.
ВТОРИЧНАЯ (ОБСТРУКТИВНАЯ) ЭМФИЗЕМА - ВОЗНИКАЮЩАЯ ПРИ ХРОНИЧЕСКОМ ОБСТРУКТИВНОМ БРОНХИТЕ.
МЕХАНИЗМ: ФОРМИРОВАНИЯ КЛАПАННОГО МЕХАНИЗМА ПЕРЕРАСТЯЖЕНИЯ АЛЬВЕОЛ ЗА СЧЕТ ОБСТРУКЦИИ БРОНХИОЛ → ПОНИЖЕНИЕ ВНУТРИГРУДНОГО ДАВЛЕНИЯ ВО ВРЕМЯ ВДОХА, ВЫЗЫВАЯ ПАССИВНОЕ РАСТЯЖЕНИЕ БРОНХИАЛЬНОГО ПРОСВЕТА, УМЕНЬШАЕТ СТЕПЕНЬ ИМЕЮЩЕЙСЯ БРОНХИАЛЬНОЙ ОБСТРУКЦИИ → ПОЛОЖИТЕЛЬНОЕ ВНУТРИГРУДНОЕ ДАВЛЕНИЕ В ПЕРИОД ВЫДОХА ВЫЗЫВАЕТ ДОПОЛНИТЕЛЬНУЮ КОМПРЕССИЮ БРОНХИАЛЬНЫХ ВЕТВЕЙ И, УСУГУБЛЯЯ УЖЕ ИМЕЮЩУЮСЯ БРОНХИАЛЬНУЮ ОБСТРУКЦИЮ, СПОСОБСТВУЕТ ЗАДЕРЖКЕ ИНСПИРИРОВАННОГО ВОЗДУХА В АЛЬВЕОЛАХ И ИХ ПЕРЕРАСТЯЖЕНИЮ.
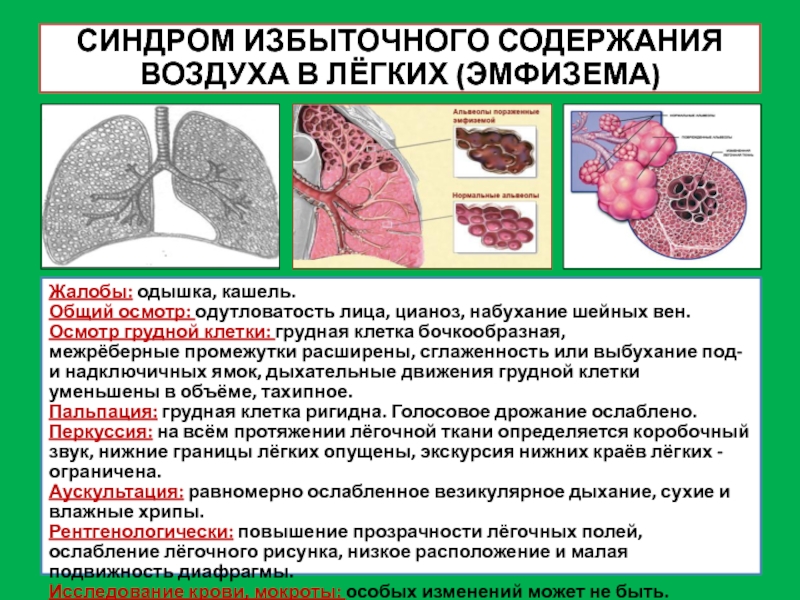
Слайд 37СИНДРОМ ИЗБЫТОЧНОГО СОДЕРЖАНИЯ ВОЗДУХА В ЛЁГКИХ (ЭМФИЗЕМА)
Жалобы: одышка, кашель.
Общий осмотр: одутловатость
Осмотр грудной клетки: грудная клетка бочкообразная,
межрёберные промежутки расширены, сглаженность или выбухание под- и надключичных ямок, дыхательные движения грудной клетки уменьшены в объёме, тахипное.
Пальпация: грудная клетка ригидна. Голосовое дрожание ослаблено.
Перкуссия: на всём протяжении лёгочной ткани определяется коробочный звук, нижние границы лёгких опущены, экскурсия нижних краёв лёгких - ограничена.
Аускультация: равномерно ослабленное везикулярное дыхание, сухие и влажные хрипы.
Рентгенологически: повышение прозрачности лёгочных полей, ослабление лёгочного рисунка, низкое расположение и малая подвижность диафрагмы.
Исследование крови, мокроты: особых изменений может не быть.
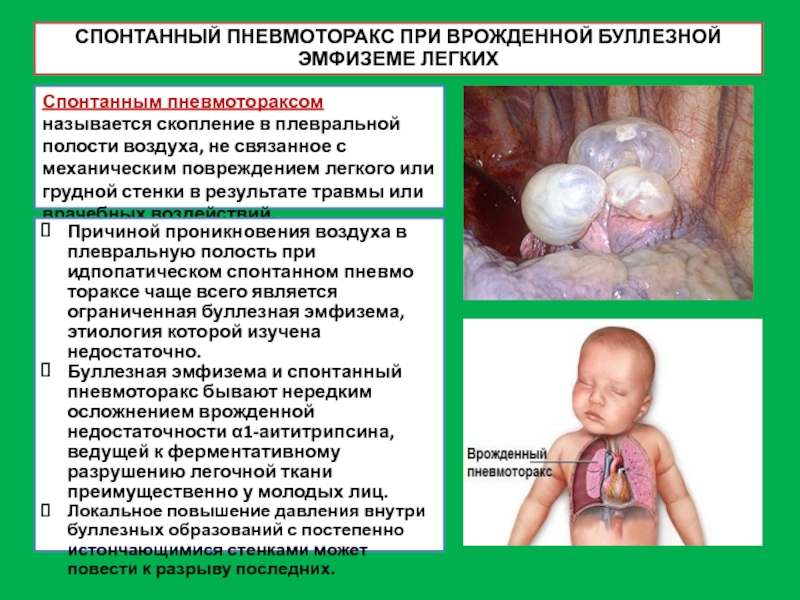
Слайд 38Спонтанным пневмотораксом называется скопление в плевральной полости воздуха, не связанное с
Причиной проникновения воздуха в плевральную полость при идпопатическом спонтанном пневмотораксе чаще всего является ограниченная буллезная эмфизема, этиология которой изучена недостаточно.
Буллезная эмфизема и спонтанный пневмоторакс бывают нередким осложнением врожденной недостаточности α1-аититрипсина, ведущей к ферментативному разрушению легочной ткани преимущественно у молодых лиц.
Локальное повышение давления внутри буллезных образований с постепенно истончающимися стенками может повести к разрыву последних.
СПОНТАННЫЙ ПНЕВМОТОРАКС ПРИ ВРОЖДЕННОЙ БУЛЛЕЗНОЙ ЭМФИЗЕМЕ ЛЕГКИХ
Слайд 39
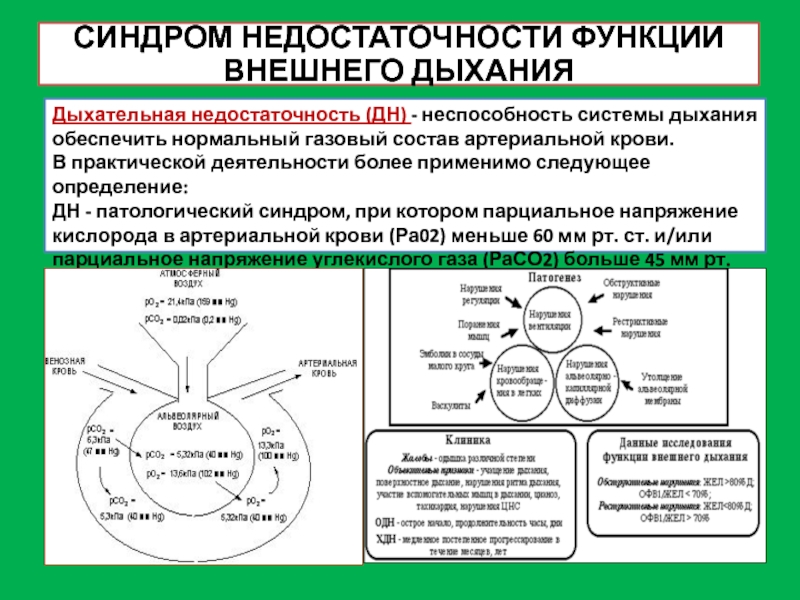
СИНДРОМ НЕДОСТАТОЧНОСТИ ФУНКЦИИ
ВНЕШНЕГО ДЫХАНИЯ
Дыхательная недостаточность (ДН) - неспособность системы дыхания обеспечить
В практической деятельности более применимо следующее определение:
ДН - патологический синдром, при котором парциальное напряжение кислорода в артериальной крови (Ра02) меньше 60 мм рт. ст. и/или парциальное напряжение углекислого газа (РаСО2) больше 45 мм рт. ст.
Слайд 41ТРИ ТИПА НАРУШЕНИЯ ВЕНТИЛЯЦИОННОЙ ФУНКЦИИ ЛЁГКИХ ПРИ ДН
Рестриктивная ДН обусловлена уменьшением
Поскольку диффузионная способность углекислого газа примерно в 20 раз выше, чем кислорода, уменьшение площади диффузии ограничивает в основном поступление в кровь кислорода, приводят к гипоксемии, в то время как рСО2 в альвеолах часто определяется на нижней границе нормы.
Патологические процессы, обусловливающие рестриктивную ДН приводят, как правило, к уменьшению растяжимости легких, поэтому акт вдоха требует большего, чем в норме, усилия дыхательных мышц, что обусловливает инспираторный характер одышки.
Смешанная
Основой патогенеза обструктивной ДН является сужение просвета бронхов.
Клапанный механизм обструкции — спадение стенок пораженного бронха во время ускоренного (форсированного) выдоха, когда статическое давление воздуха на стенки бронха падает и становится ниже внутриплеврального.
Поэтому дыхательный акт обеспечивается значительным дополнительным усилием дыхательных мышц, выдох всегда затруднен.
Увеличение объема остаточного воздуха и ФМП, уменьшение скорости воздушного потока в бронхах приводит к гиповентиляции альвеол со снижением рО2 и повышением рСО2 в альвеолярном воздухе и в крови.
Слайд 42ТРАХЕОБРОНХОМЕГАЛИЯ
Трахеобронхомегалия (синдром Мунье-Куна, мегатрахея, трахеоцеле) представляет собой резко выраженное врожденное расширение
Трахеобронхомегалия сопровождается нарушением дренажно-очистительной функции и, как правило, ведет к развитию гнойного трахеобронхита.
Клиническая картина. Первые проявления трахеобронхомегалии относятся к раннему детскому возрасту и в этот период чаще всего трактуются как симптомы рецидивирующего бронхита или хронической пневмонии.
При физикальном исследовании выявляются хрипы, преимущественно в нижних отделах легких, иногда характерный вибрирующий звук в области трахеи при форсированном выдохе.
Рентгенодиагностика: просветление резко расширенной трахеи, главных и долевых бронхов.
Бронхоскопия. При трахеобронхоскопии обнаруживаются необычно широкий просвет трахеи и крупных бронхов, атрофия их слизистой оболочки, бухтообразные западения между хрящами, создающие картину выраженной ребристости.