- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Современные подходы к диагностике и лечению вегетативной дисфункции у детей презентация
Содержание
- 1. Современные подходы к диагностике и лечению вегетативной дисфункции у детей
- 2. "Жизнь организма является не чем иным, как
- 3. Интерес к указанной проблеме связан с
- 4. Распространенность СВД среди детей в г. Киеве
- 6. Всего описано более 150 симптомов, объединённых в
- 7. До настоящего времени остаются спорными вопросы не
- 8. Как правило, вегетативные нарушения возникают вторично, на
- 9. Рабочая классификация вегетативных дисфункций у детей (В.Г.Майданник и Н.Н.Кухта (1992, 1998))
- 10. Все органы и системы организма находятся под
- 11. Симпатический отдел ВНС регулирует преимущественно адаптационно-трофические процессы
- 12. Парасимпатический отдел ВНС проявляет свою основную функцию
- 13. Функционирование симпатического и парасимпатического отделов нервной системы
- 14. Нарушения вегетативной регуляции, как правило, являются следствием
- 15. Вегетативная дисфункция – это заболевание организма, характеризующееся
- 16. ОСНОВНЫЕ ПРИЧИНЫ ВЕГЕТАТИВНОЙ ДИСФУНКЦИИ У ДЕТЕЙ 1.
- 17. ОСНОВНЫЕ ПРИЧИНЫ ВЕГЕТАТИВНОЙ ДИСФУНКЦИИ У ДЕТЕЙ
- 18. ОСНОВНЫЕ ПРИЧИНЫ ВЕГЕТАТИВНОЙ ДИСФУНКЦИИ У ДЕТЕЙ
- 19. Наиболее важные врожденные и приобретенные причины ВД
- 20. В настоящее время насчитывается около 30 различных
- 21. Наиболее распространенные клинические проявления ВД
- 22. Кардиальные изменения Проявлением ВД могут быть кардиалгии
- 23. Кардиальные изменения ВД часто является причиной нарушений
- 24. Кардиальные изменения Экстрасистолия в детском возрасте
- 25. Кардиальные изменения Суправентрикулярная пароксизмальная тахикардия. При этом
- 26. Кардиальные изменения Следствием ВД могут быть
- 27. Нарушения со стороны дыхательной системы При
- 32. Для температурных реакций при ВД характерно:
- 33. Симптомы вегетативной дисфункции нередко проявляются с раннего
- 34. Критерии тяжести вегетативной дисфункции: Манифестация признаков вегетативной
- 35. По данным статистики, вегетативные пароксизмы (ВП) наблюдаются
- 36. Диагностическими критериями ВП являются: 1.
- 37. Диагностическими критериями ВП являются:
- 38. По частоте различают: - нечастые
- 39. Есть универсальные неспецифические церебральные механизмы, которые вызывают
- 40. Симпатикоадреналовые кризы характеризуются чувством тревоги, у отдельных
- 41. Кризы могут быть смешанного характера и протекать
- 42. У многих детей при нарушении функции кортиколимбических
- 43. Основные методы обследования детей с ВД * - индивидуально, по показаниям
- 44. Оценка состояния вегетативной нервной системы осуществляется на
- 45. Для оценки исходного вегетативного тонуса предлагается таблица
- 46. При этом: ВИ = 0 -
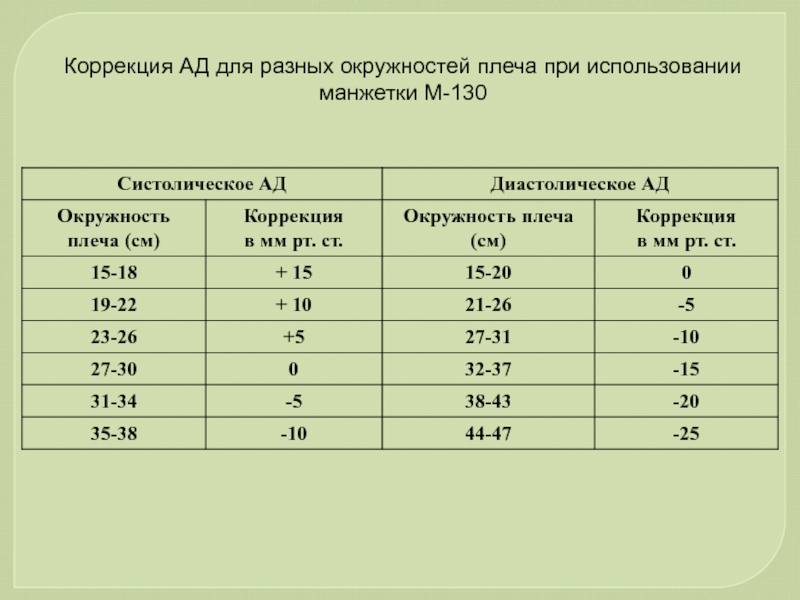
- 47. Коррекция АД для разных окружностей плеча при использовании манжетки М-130
- 48. Вегетативная реактивность - это изменение вегетативных реакций
- 49. Вегетативное обеспечение - это поддержание оптимального уровня
- 50. Основные патологические типы КОП Кроме указанных, возможны промежуточные типы КОП.
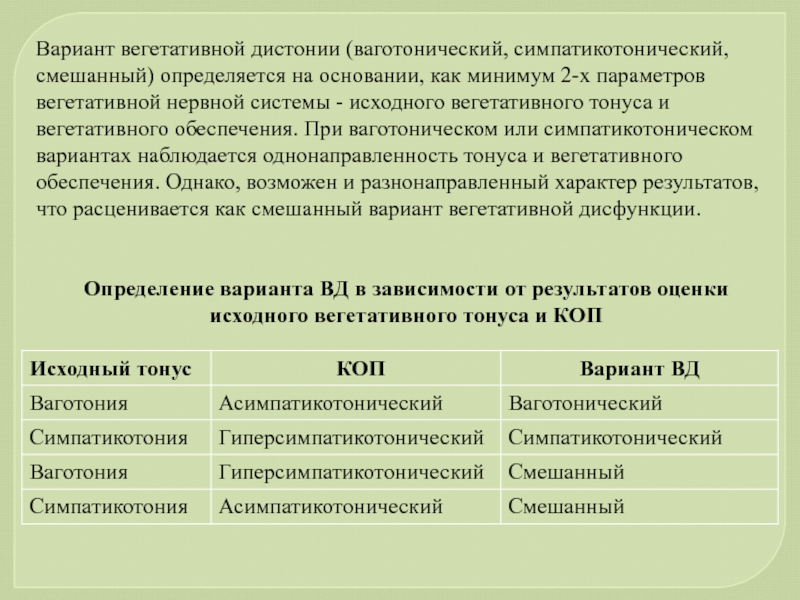
- 51. Вариант вегетативной дистонии (ваготонический, симпатикотонический, смешанный) определяется
- 52. Девочка М. 12 лет от 1-й
- 53. Мальчик С. 14 лет от 1 беременности,
- 54. Мальчик 13 лет, гиперстеник: рост 175 см,
- 55. При анализе графиков отмечается высокая амплитуда осцилляций
- 56. Девочка 14 лет, астенического телосложения; в анамнезе
- 57. При анализе графиков отмечается небольшая амплитуда осцилляций
- 58. А если смешанный тип? Наиболее
- 59. Лечение ВД должно быть комплексным и состоять
- 60. Детям, целесообразно начинать лечение с немедикаментозных методов
- 61. Рациональное питание (в зависимости от исходного вегетативного
- 62. Режим дня и, особенно, сон имеют первостепенное
- 63. Схема лечения ВД у детей в зависимости от уровня исходного вегетативного тонуса
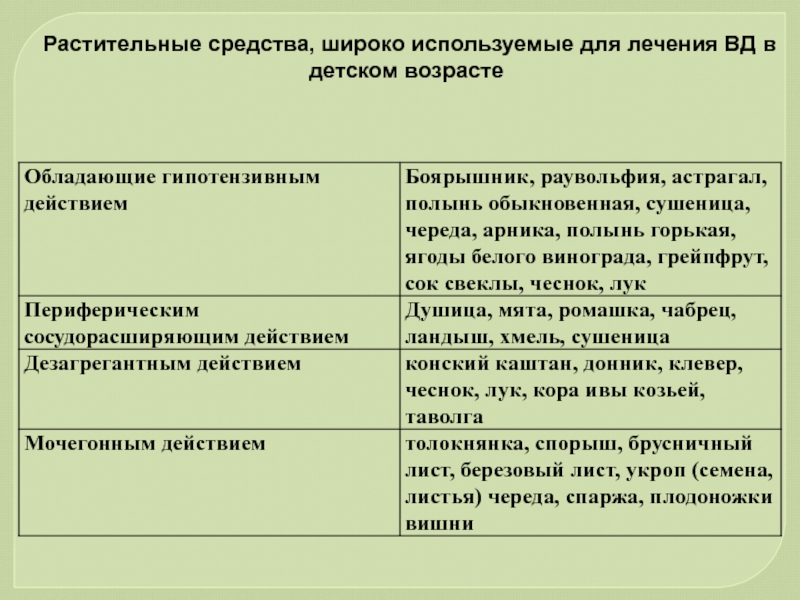
- 69. Растительные средства, широко используемые для лечения ВД в детском возрасте
- 70. Терапевтическая тактика во время вегетативного криза у детей
- 71. Помощь при обмороке Уложить ребенка горизонтально, приподняв
- 72. Особенности проявления вегетативной дисфункции у детей от
- 73. Особенности проявления вегетативной дисфункции у детей от
- 74. Распределение детей в зависимости от исходного вегетативного
- 75. Распределение детей с вегетативной дисфункцией по типам
- 76. Показатели церебральной гемодинамики у детей с СВД
- 77. Нарушения ритма сердца, наблюдаемые у детей с
- 78. Распределение детей с вегетативной дисфункцией в зависимости
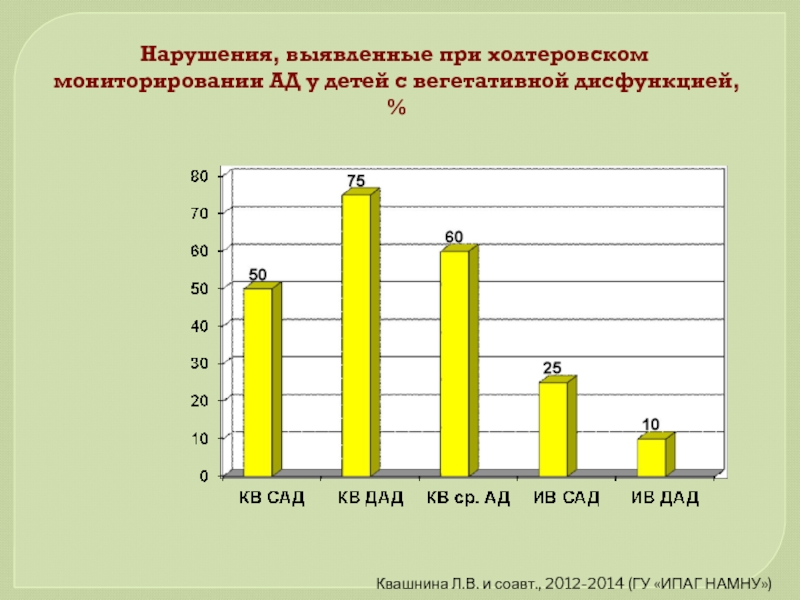
- 79. Нарушения, выявленные при холтеровском мониторировании АД у
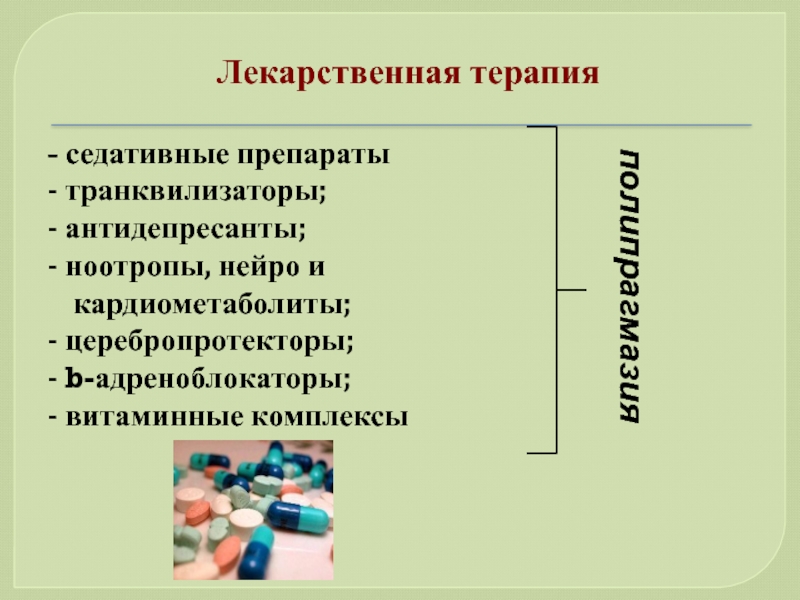
- 80. - седативные препараты - транквилизаторы; - антидепресанты;
- 81. Тенотен детский Состав:
- 82. Постсинаптическая мембрана с рецепторами
- 83. Нейрон Аксон Синапсы Глиальные
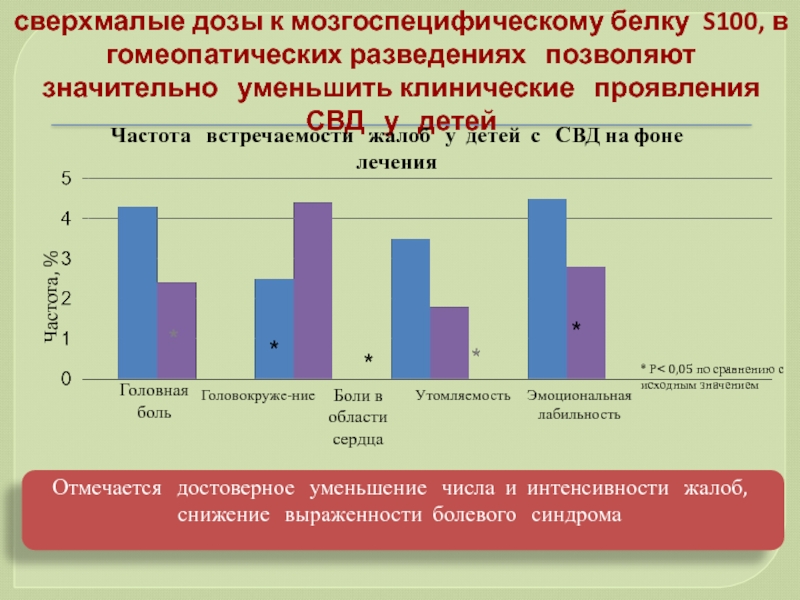
- 86. сверхмалые дозы к мозгоспецифическому белку S100, в
- 87. Препарат не вызывает заторможенности, дневной сонливости, мышечной
- 88. По 1 табл. 1-3 раза в сутки
- 89. сверхмалые дозы к мозгоспецифическому белку S100, в
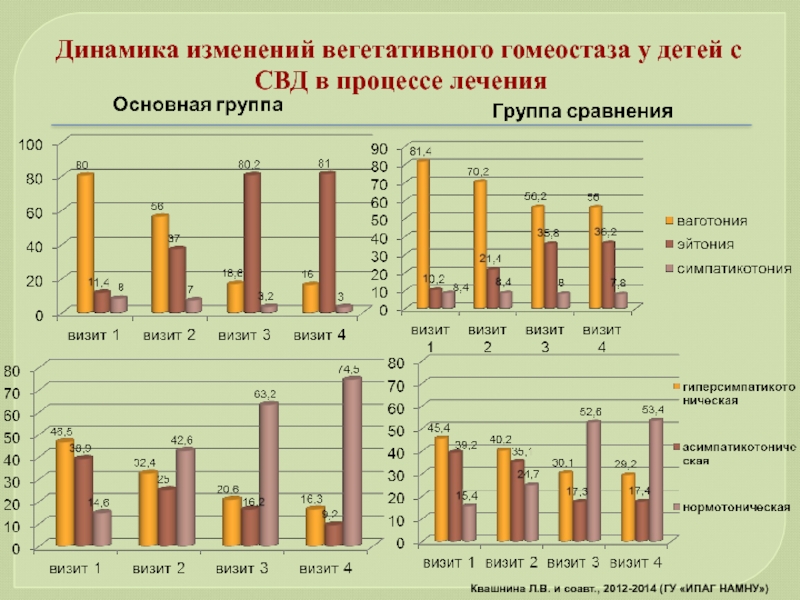
- 90. Динамика изменений вегетативного гомеостаза у детей с
- 91. Динамика изменений показателей АД, ЧСС, ЭКГ у
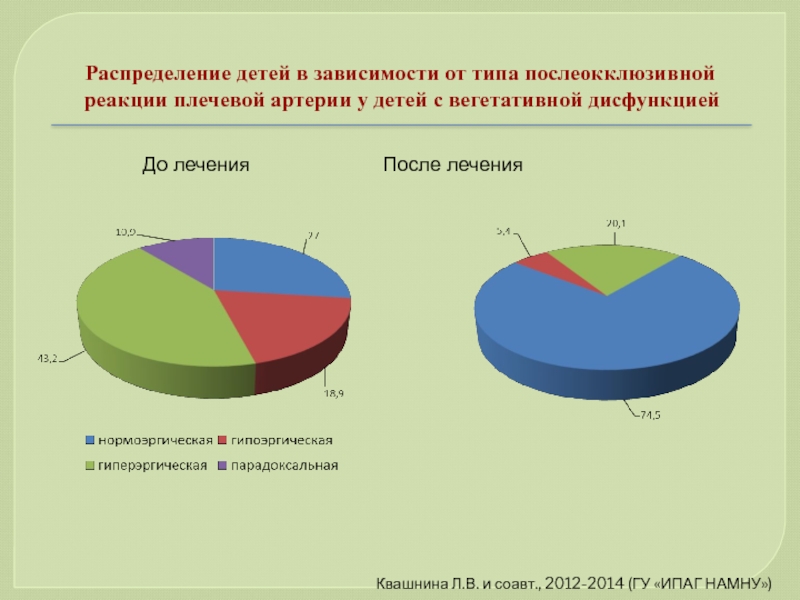
- 92. Распределение детей в зависимости от типа послеокклюзивной
- 93. Лекарственный препарат, сочетающий успокаивающий,
- 94. Выводы: 2. Установлено, что в результате курса
- 95. "У каждого органа свое собственное удовольствие и
- 96. Спасибо за внимание!
Слайд 1Современные подходы к диагностике и лечению вегетативной дисфункции у детей
Профессор Квашнина
Слайд 2"Жизнь организма является не чем иным, как рядом следующих друг за
Рен Лериш
Слайд 3
Интерес к указанной проблеме связан с тем, что состояние вегетативной нервной
Слайд 4Распространенность СВД среди детей в г. Киеве за последние 5 лет
У трети больных СВД сохраняется и в дальнейшем, а в 17-20% прогрессирует и выступает фактором риска возникновения гипертонической и гипотонической болезни, ишемической болезни сердца и атеросклероза в молодом возрасте**.
* Звіт згідно даних статичної форми 12 за 2008-2013 рр. в динаміці показників по м. Києву.
** В.Г. Майданник, В.Ф.Москаленко, 2007.
Слайд 6Всего описано более 150 симптомов, объединённых в 32 синдрома.
В структуре
Первый - психовегетативный синдром (ПBC), проявляется перманентно-пароксизмальными нарушениями, обусловленными дисфункцией неспецифических систем мозга («надсегментарных вегетативных систем»).
Второй - синдром прогрессирующей вегетативной недостаточности, встречается реже, чем ПВС, и проявляется ортостатической гипотензией, общей слабостью.
Третьим синдромом является вегетативно-сосудисто-трофический.
Слайд 7До настоящего времени остаются спорными вопросы не только терминологии, классификации, патогенеза,
Слайд 8Как правило, вегетативные нарушения возникают вторично, на фоне многих соматических заболеваний,
Именно поэтому существует две точки зрения на ВД – нозологическая и синдромальная.
Согласно нашему мнению, термин "вегетативная дисфункция" как синдромальный диагноз для определения разнообразных функциональных нарушений ВНС более удачен и полнее отвечает клиническим потребностям. С этим фактором связано и существование многих классификаций ВД.
Слайд 9Рабочая классификация вегетативных дисфункций у детей
(В.Г.Майданник и Н.Н.Кухта (1992, 1998))
Слайд 10Все органы и системы организма находятся под регулирующим воздействием нервной системы
Выделяют:
сегментарные структуры вегетативной нервной системы, нейроны которых заложены в спинном мозге и в стволе головного мозга;
надсегментарные вегетативные структуры, которые представлены лимбико-ретикулярным комплексом и гипоталамо-стволовыми образованиями головного мозга (Л.О.Бадалян, 1975; А.В.Коротков, С.А.Чеснокова, 1986).
ВНС во взаимодействии с корковыми структурами и рядом эндокринных желез (гипофиз, надпочечники и др.) принимает непосредственное участие в адаптации организма, регулирует реакции на любые стрессорные воздействия.
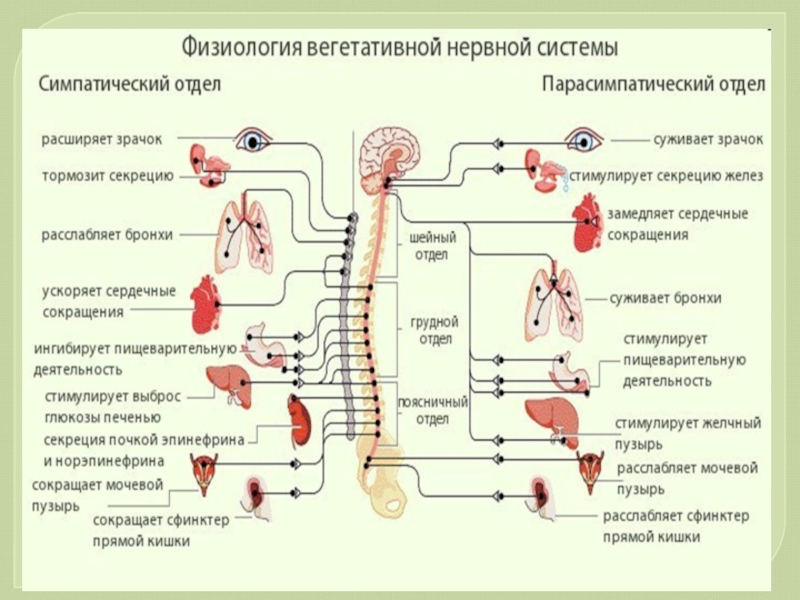
Слайд 11Симпатический отдел ВНС регулирует преимущественно адаптационно-трофические процессы в ситуациях, требующих напряженной
Слайд 12Парасимпатический отдел ВНС проявляет свою основную функцию вне периода напряженной активности
Слайд 13Функционирование симпатического и парасимпатического отделов нервной системы происходит в тесном постоянном
Регуляция органов, систем и тканей осуществляется сложным, постоянно взаимодействующим корково-вегетативно-эндокринным комплексом, поэтому нарушения на любом уровне этого комплекса могут вызывать соответственные сдвиги в регулируемых ими структурах.
Слайд 14Нарушения вегетативной регуляции, как правило, являются следствием разной патологии нервной системы,
F 453 Соматоформная дисфункция вегетативной нервной системы.
G 90 Расстройства вегетативной нервной системы.
G 90.9 Расстройства вегетативной нервной системы неуточненные.
Слайд 15Вегетативная дисфункция – это заболевание организма, характеризующееся симптомокомплексом расстройств психоэмоциональной, сенсомоторной
Слайд 16ОСНОВНЫЕ ПРИЧИНЫ ВЕГЕТАТИВНОЙ ДИСФУНКЦИИ У ДЕТЕЙ
1. Органическое поражение нервной системы (особенно
органическая патология с характерной клинической картиной (относится к компетенции невропатологов);
микропатология, обусловленная перинатальными поражениями ЦНС, травмами нервной системы, последствиями нейроинфекций.
Резидуальные изменения ЦНС являются наиболее частой причиной ВД в детском возрасте. Широкое внедрение ультразвуковых исследований позволяет подтвердить мнение Д.С. Саркисова о том, что в основе так называемых функциональных расстройств лежит микроорганическая патология, в данном случае нервной системы. Вследствие перинатальной патологии (микрокровоизлияния, гипоксия) в веществе головного мозга нередко обнаруживаются мелкие псевдокисты или разрастание глии. Эти микроизменения часто сопровождаются нарушениями нейровегетативной регуляции - вегетативной дисфункцией. Поскольку при этом на первый план выступают симптомы со стороны внутренних органов, таких детей обычно наблюдают и лечат педиатры.
Слайд 17ОСНОВНЫЕ ПРИЧИНЫ ВЕГЕТАТИВНОЙ ДИСФУНКЦИИ У ДЕТЕЙ
(продолжение)
2. Невроз.
По данным В. В.
• невроз астенический;
• невроз навязчивых состояний (навязчивые мысли, страхи, движения).
В большинстве случаев дети с умеренно выраженными симптомами невроза и ВД не обращаются к психиатрам, а лечатся педиатром. Диагноз невроза педиатром обычно не ставится.
3. Конституциональные особенности нервной системы.
Это, прежде всего дети с нервно-артритическим типом конституции, который нередко сочетается с недифференцированным синдромом дисплазии соединительной ткани. В большинстве случаев «вегетативный портрет» наследуется по материнской линии.
Слайд 18ОСНОВНЫЕ ПРИЧИНЫ ВЕГЕТАТИВНОЙ ДИСФУНКЦИИ У ДЕТЕЙ
(продолжение)
4. Сочетание указанных видов патологии.
Термин "вегетативная
В результате клинических и инструментальных исследований у детей с ВД необходимо уточнить, тонус какого отдела вегетативной нервной системы преобладает - симпатикотония, ваготония, смешанный тип. Далее в диагнозе указываются основные проявления дистонии - кардиалгии, сердечные аритмии, гипертензия или гипотензия и другие. Детей с различными проявлениями вегетативной дистонии наблюдают разные специалисты, поэтому может быть и другой подход к построению диагноза.
Слайд 19Наиболее важные врожденные и приобретенные причины ВД у детей:
наследственные факторы;
неблагоприятное течение
пороки развития центральной нервной системы, недоразвитие адренергических нервных сплетений
приобретенные поражения центральной нервной системы
пороки развития желез внутренней секреции
нарушения функции эндокринной системы
личностные особенности
психоэмоциональное перенапряжение
акселерация физического развития (особенности функционирования сердечно-сосудистой системы в период ускоренного роста и становления организма)
хронические заболевания
нарушения режима дня
метеорологические воздействия
Слайд 20В настоящее время насчитывается около 30 различных факторов, оказывающих неблагоприятное влияние
Слайд 22Кардиальные изменения
Проявлением ВД могут быть кардиалгии (боли обычно локализуются в области
При ВД могут усиливаться или появляться сосудистые шумы, которые называют "шумами здоровых детей", "нормальными шумами", "функциональными сосудистыми шумами". Шумы возникают в результате завихрений крови в местах отхождения от дуги аорты более мелких сосудов, слияния вен в верхнюю полую вену, в местах перехода полостей желудочков в аорту и легочную артерию. По данным S.O.Sapin, 1998 сосудистые шумы прослушиваются в следующих точках:
1. Слияние вен (яремной, подключичной, безымянной) в верхнюю полую вену - I межреберье справа у грудины.
2. Место выхода ствола легочной артерии из правого желудочка - II межреберье слева у грудины.
3. Деление ствола легочной артерии на правую и левую ветви - I межреберье слева у грудины.
4. Место выхода аорты из левого желудочка - IV межреберье слева у грудины.
5. Место отхождения от дуги аорты безымянной, левых сонной и подключичной артерий - на шее над ключицами с обеих сторон.
Сосудистые шумы обычно жестковатые, короткие, не связаны с тонами, меняют свой тембр и силу при перемене положения, чаще лучше слышны лежа, меняются при сгибании шеи.
Слайд 23Кардиальные изменения
ВД часто является причиной нарушений сердечного ритма. Во всех случаях
Суправентрикулярная миграция источника сердечного ритма нейровегетативного генеза характеризуется следующими особенностями:
жалоб чаще нет;
эктопический ритм (чаще правопредсердный) регистрируется лежа, кратковременный, основным является синусовый ритм;
синусовый ритм восстанавливается стоя и после нагрузки;
функциональная проба с физической нагрузкой, на велоэргометре или по Шалкову-Маслову удовлетворительная;
нет выраженной тахи- или брадикардии.
Слайд 24Кардиальные изменения
Экстрасистолия в детском возрасте примерно в 80 % нейровегетативного
дети могут не ощущать экстрасистолы, или жалуются на перебои (замирания), иногда неприятные, неясные ощущения в области сердца;
экстрасистолы одиночные, непостоянные;
экстрасистолы регистрируются преимущественно лежа;
экстрасистолы после нагрузки и стоя уменьшаются;
на ЭКГ отсутствуют другие нарушения;
функциональные пробы с физической нагрузкой удовлетворительные.
Частые, особенно групповые экстрасистолы, сочетание экстрасистолии с другими изменениями на ЭКГ обычно имеют более серьезные причины и прогноз, хотя при этом существенное значение имеет состояние нервной системы.
Слайд 25Кардиальные изменения
Суправентрикулярная пароксизмальная тахикардия. При этом нарушении сердечного ритма у 50
У отдельных детей при выраженной ваготонии регистрируется на ЭКГ атриовентрикулярная блокада. Атриовентрикулярную блокаду I степени можно связать с ВД только в том случае, когда:
• исключена органическая патология;
• интервал PQ превышает норму не более, чем на 0,02-0,04 с;
• блокада носит непостоянный характер;
• блокада исчезает после физической нагрузки и введения атропина.
Слайд 26Кардиальные изменения
Следствием ВД могут быть некоторые варианты пролапса митрального клапана.
К
ВД часто сочетается с синдромальной патологией соединительной ткани, последние нередко сопровождаются пролапсом клапанов. При такой сочетанной патологии степень выраженности пролапса может быть большей.
Слайд 27Нарушения со стороны дыхательной системы
При обследовании детей с ВД довольно часто
Слайд 32Для температурных реакций при ВД характерно:
отсутствие озноба, при высокой температуре
снижение температуры при засыпании;
ночью температура нормализуется;
температурное картирование (измерение температуры в 5-ти точках - аксиллярных и паху с обеих сторон, в прямой кишке) выявляет асимметрию;
отсутствует закономерность адекватное повышению температуры учащение пульса;
повышение температуры связано с психоэмоциональными влияниями;
температура снижается спонтанно, отсутствует эффект от жаропонижающих препаратов.
Слайд 33Симптомы вегетативной дисфункции нередко проявляются с раннего детского возраста. В этих
Наиболее характерные признаки ВД у детей раннего возраста:
нестойкость вегетативных показателей;
трудности выявления преобладающего типа вегетативной дисфункции;
значительные колебания частоты сердечных сокращений и лабильность артериального давления;
сравнительно большее увеличение частоты сердечных сокращений при физической нагрузке, чем у старших детей;
выраженный гипергидроз;
склонность к субфебрилитету после инфекций;
частым проявлением ВД являются дискинезии желудочно-кишечного тракта и мочевыводящих путей;
беспокойный сон днем и ночью.
Слайд 34Критерии тяжести вегетативной дисфункции:
Манифестация признаков вегетативной дисфункции в раннем возрасте.
Выраженность головной
Наличие обмороков.
Наличие вегетативных кризов (пароксизмов).
По данным А.М.Вейна (1991, 1998) для вегетативных кризов характерны:
приступообразный характер
полисистемные вегетативные расстройства
наличие эмоционально-аффективных проявлений
Выделяют следующие вегетативные кризы:
симпатикоадреналовые
вагоинсулярные
смешанные
Слайд 35По данным статистики, вегетативные пароксизмы (ВП) наблюдаются в 4% популяции и
ВП могут возникнуть у любого человека под влиянием факторов чрезвычайной силы (угроза жизни, экстремальная ситуация)
[А.Вейн, 2000].
Слайд 36Диагностическими критериями ВП являются:
1. Повторное возникновение пароксизмов, при которых интенсивный ужас
ощущением пульсации, сильного сердцебиения, частого пульса
потливостью
ознобом, тремором
чувством недостаточности воздуха, удушья
болью или дискомфортом в левой половине грудной клетки,
тошнотой или абдоминальным дискомфортом
головокружением, неустойчивостью, пустотой в голове или ощущением "перед потерей сознания"
ощущением дереализации, деперсонализации,
страхом сойти с ума или совершить неконтролируемые действия;
страхом смерти,
ощущением онемения или покалывания;
волной жара и холода
Слайд 37Диагностическими критериями ВП являются:
2. Возникновение ВП не обусловлено непосредственным действием каких-либо
3. Часто ВП возникают не в результате других тревожных нарушений, таких, например, как "социальные" и " простые" фобии, "обсессивно-фобические нарушения", "посттравматические стрессовые нарушения".
Слайд 38По частоте различают:
- нечастые (периодичность – 1-2 раза в месяц),
- со средней частотой (3-4 раза в месяц)
- частые (2-3 раза в неделю).
По степени тяжести и выраженности клинических признаков классифицировать ВП таким образом:
1) легкие - с преимущественно моносимптомними проявлениями и выраженными вегетативными нарушениями, продолжительностью до 10-15 мин,
2) средней тяжести - полисимптомные проявления со значительными вегетативными нарушениями продолжительностью от 15-20 мин до 1 ч с послекризисной астенией (до 24-36 ч);
3) тяжелые - полисимптомные проявления с тяжелыми вегетативными нарушениями продолжительностью более 1 ч с послекризисной астенией в течение нескольких дней.
Слайд 39Есть универсальные неспецифические церебральные механизмы, которые вызывают возникновение пароксизмальных нарушений, в
Одним из факторов, что приводит реализацию ВП, является длительная персистенция возбуждения в корковых нейронах лимбико-ретикулярного комплекса (ЛРК), вследствие чего формируется самоподдерживающая патологическая система "пароксизмального мозга". Активизируются центры коры головного мозга и гипоталамуса, повышается уровень активности гипофизарно-надпочечниковой, гипофизарно-тиреоидной и симпатоадреналовой систем, что, в свою очередь, приводит к напряженному функционированию других систем организма, ускорению метаболических процессов и нарушению гомеостаза .
Слайд 40Симпатикоадреналовые кризы характеризуются чувством тревоги, у отдельных больных страха, головной болью,
При вагоинсулярном кризе может остро возникать чувство голода, слабость, обильный пот, снижение температуры тела, брадикардия, реже тахикардия, слабый пульс, снижение артериального давления, возможен обморок. У детей нередки боли в животе с тошнотой и рвотой, мигренеподобная головная боль, иногда возникает удушье и приступ, напоминающий приступ бронхиальной астмы.
Слайд 41Кризы могут быть смешанного характера и протекать как с симпатикоадреналовыми, так
В большинстве случаев характер кризов соответствует исходному вегетативному тонусу ребенка.
Диагноз пароксизмального течения ВД может быть поставлен только после исключения целого ряда заболеваний, которые имеют сходную клиническую картину. Прежде всего, исключается психоневрологическая патология, острая патология желудочно-кишечного тракта, первичная кардиальная патология и др.
Слайд 42У многих детей при нарушении функции кортиколимбических структур возникают признаки синдрома
Провести четкую границу между ВД и СХУ, особенно на первых этапах, очень сложно.
Часто СХУ создает фоновое состояние для возникновения пароксизмальной вегетативной недостаточности.
Слайд 44Оценка состояния вегетативной нервной системы осуществляется на основании исследования трех основных
исходного вегетативного тонуса,
вегетативного обеспечения;
реактивности.
Исходный вегетативный тонус отражает клинические особенности и состояние вегетативных функций в период относительного покоя.
Слайд 45Для оценки исходного вегетативного тонуса предлагается таблица признаков, разработан-ная А.М.Вейном и
Слайд 46При этом: ВИ = 0 - эйтония
ВИ - ниже 0 - тонус парасимпатический
Кроме того, имеются указания на возможность определения вегетативного тонуса сердечно-сосудистой системы по минутному объему крови (МОК).
МОК = редуцированное АД х ЧСС
МОК = 4,18 ±0,5 - нормальный
МОК ниже нормы - тонус парасимпатический
МОК выше нормы - тонус симпатический
При этом: редуцированное АД =
среднее АД =
Возможно определение тонуса сердечно-сосудистой системы (ЧСС) по индексу Кердо:
Вегетативный индекс (ВИ) =
Слайд 48Вегетативная реактивность - это изменение вегетативных реакций на внутренние и внешние
Выделяют 3 варианта вегетативной реактивности:
нормальный (симпатикотонический);
гиперсимпатикотонический;
асимпатикотонический.
Слайд 49Вегетативное обеспечение - это поддержание оптимального уровня функционирования вегетативной нервной системы,
Вегетативное обеспечение в практической работе оценивается по клиноортостатической пробе (КОП). Физиологичность пробы, простота выполнения, сочетающаяся с высокой информативностью, позволяют проводить пробу в условиях поликлиники, стационара и санатория. Проведение пробы заключается в определении ЧСС и АД в горизонтальном положении и стоя в течение 10 минут с измерением указанных параметров каждую минуту ортостаза. При оценке пробы следует иметь в виду, что ортостаз - это повышение тонуса симпатического отдела вегетативной нервной системы для стабилизации гемодинамики.
Нормальная реакция на КОП определяется повышением в ортостазе:
ЧСС на 20-40 % по отношению к исходному уровню;
САД на 5-15 мм. рт. ст.;
ДАД на 5-15 мм. рт. ст., при высоких исходных цифрах ДАД может остаться не измененным.
Слайд 51Вариант вегетативной дистонии (ваготонический, симпатикотонический, смешанный) определяется на основании, как минимум
Определение варианта ВД в зависимости от результатов оценки исходного вегетативного тонуса и КОП
Слайд 52
Девочка М. 12 лет от 1-й нормально протекавшей беременности и родов,
Вечером того же дня была осмотрена участковым педиатром и кардиоревматологом, выслушан систолический шум "неорганического" характера. Выставлен диагноз: вегетативная дистония с синкопальными состояниями. Назначена ЭКГ через 3 дня. В тот же вечер температура повысилась до 39°С, ночью появились боли в животе и с диагнозом острый аппендицит была госпитализирована в 4 часа утра. По клинической картине и наличию лейкоцитоза (16000) подтвержден диагноз острого аппендицита и проведена операция, при которой, однако обнаружен неизмененный червеобразный отросток. Педиатром в 9 часов утра уточнен анамнез: девочка не болела ничем, кроме редких ОРВИ, 3 года занимается в спортивной секции. Мать не замечала никаких признаков болезни.
При осмотре: жалоб нет, кожа и видимые слизистые чистые, бледные, лимфоузлы не более 0,5 х 0,5 см. Дыхание везикулярное, ЧСС 120 при Т°36,8 С. Границы сердца в норме, сердечные тоны умеренной звучности над областью сердца, с максимумом в I и II межреберье у грудины и на сосудах шеи выслушивается систолический шум "сосудистого характера". Печень и селезенка не увеличены. Анализ крови: Нb 43 г/л, эр. 1.800.000, лейкоциты 16000, сегментированные 15, палочкоядерные 5, лимфоциты 5, эозинофилы 0, бластные клетки 75 %, СОЭ 53 мм/час. Диагноз: острый лейкоз. Девочка переведена в гематологический стационар. Причиной потери сознания у ребенка была тяжелая анемия, которая явилась первым манифестным признаком лейкоза.
Слайд 53Мальчик С. 14 лет от 1 беременности, протекавшей с угрозой прерывания.
При осмотре подросток жалуется на редкие колющие боли в области сердца. Отмечается астеническое телосложение, признаки дисплазии соединительной ткани, симптомы вегетативной дистонии выражены умеренно. ЧСС лежа 60-65 ударов в мин, стоя 75-85 ударов в мин. Границы сердца в норме, сердечные тоны умеhенной звучности, лежа и стоя - ритмичные, шумов не слышно. При Эхо-КГ патологии не выявлено. Данных за кардит нет.
На ЭКГ в покое, лежа - верхне-правопредсердная брадикардия, ЧСС 60 ударов в мин; сидя - синусовый ритм, ЧСС 80 ударов в мин. Назначена физическая нагрузка - 10 приседаний, но уже после 5 приседаний мальчик побледнел, сказал, что ему "плохо". Ребенка уложили, на ЭКГ - ЧСС 126 ударов в мин., сложное нарушение сердечного ритма: политопная тахикардия, большинство сердечных комплексов без зубцов Р, QRS расширен с отрицательным Т, единичные комплексы синдрома преждевременного возбуждения желудочков (Вольфа - Паркинсона - Уайта), что свидетельствует о наличии дополнительных проводящих путей в сердце. Приступ продолжался 8 минут. Холтеровское мониторирование подтвердило наличие сложного нарушения сердечного ритма, которое и являлось причиной повторных синкопальных приступов.
Несомненно, состояние вегетативной нервной системы имеет существенное значение в возникновении пароксизмов тахикардии у подростка, что было учтено при назначении терапии. Однако, фактором, определяющим прогноз, является наличие дополнительных, аномальных проводящих путей в сердце, что обусловливает сложное нарушение сердечного ритма.
Слайд 54Мальчик 13 лет, гиперстеник: рост 175 см, масса 90 кг, с
При анализе статистических данных выявляется:
• Большое число удачных измерений (62)
• Днем среднее АДс / среднее АДд составило 144 / 71 мм. рт. ст., ночью среднее АДс/среднее АДд равнялось 129/57 мм. рт. ст. ПАД среднее днем 73,88 мм. рт. ст., ночью - 71,87 мм. рт. ст.
• Стандартное отклонение САД (среднее АД) день/ночь 11,6/ 5,91 мм. рт. ст. (норма 11,9/9,5 мм. рт. ст.); стандартное отклонение для АДс день/ночь 14,06/8,98 мм. рт. ст., для АДд день/ ночь 11,75/5,41 мм. рт. ст.
• Суточный индекс (СИ) для АДс 10,27 %, для АДд 19,17 % , для САД 14,69 %о, показатели в пределах нормы, мальчик относится к группе “нисходящего сброса” (dippers).
• Временной индекс (ВИ) днем для АДс 82,38 '%>, для АДд 25,56 %>; ночью - для АДс 83,93 %, для АДд 5,36 %, АДс практически постоянно повышено в течение суток.
• Индекс площади АДс ночью понижается, т.е. АДс днем повышается более интенсивно, чем ночью.
• Циркадный индекс - 1,24 -нижняя граница нормы (1,24 - 1,41).
Слайд 55При анализе графиков отмечается высокая амплитуда осцилляций АД, расположение кривой средних
Заключение. На основании данных анамнеза, клинических, лабораторных исследований и результатов СМАД - повышенное среднее АДс и ПАД в течение суток при нормальных значениях АДд, повышенная вариабельность АДс днем, нормальный суточный индекс, высокий ВИ и индекс площади АДс в течение суток при нормальном временном индексе АДд, можно установить следующий клинический диагноз: ВД пубертатного периода по симпатикотоническому типу с избыточным вегетативным обеспечением. Конституционально- экзогенное ожирение 1-11 степени. Мальчик нуждается в подборе терапии, наблюдении и повторном СМАД.
Если при анализе результатов СМАД, помимо изменений, характерных для симпатикотонического типа, выявляется стойкое повышение АДд в течение суток (средние значения выше возрастной нормы, высокий ВИ, отношение индекса площади к ВИ>2), то можно предположить артериальную гипертензию пубертатного периода. Диагноз должен основываться на результатах полноценно проведенного СМАД, наличии соответствующей клинической картины и отягощенного по артериальной гипертензии семейного анамнеза в І-ІІ поколении.
Слайд 56Девочка 14 лет, астенического телосложения; в анамнезе у матери стремительные роды,
При анализе статистических данных выявляется:
• Большое число удачных измерений (62).
• Днем среднее АДс / среднее АДд составило 107/59 мм. рт. ст., ночью среднее АДс / среднее АДд - 92/50 мм. рт. ст., ПАД среднее днем 48,46 мм. рт. ст., ночью - 42,06 мм. рт. ст.
• Стандартное отклонение САД день/ночь 8,62/7,66 мм. рт. ст.; стандартное отклонение для АДс день/ночь 10,08/10,20 мм. рт. ст., для АДд день/ночь 8,57/7,22 мм. рт. ст.
• Суточный индекс (СИ) для АДс 13,98 %<>, для АДд 14,58 %, для САД 14,29 %>; АДс ночью понижается больше нормы.
• Временной индекс (ВИ) днем для АДс 2,69 %, для АДд 2,50 %>, ночью - для АДс 0,00 %>, для АДд 0,00 %>.
• Индекс площади АДс и АДд днем низкий, соответствует ВИ, а ночью вообще отсутствует. Такие показатели ВИ и индекса площади характерны, по нашим наблюдениям, для гипотонии.
• Циркадный индекс 1,26 - нижняя граница нормы (1,24 - 1,41), может также свидетельствовать о ваготонии.
Слайд 57При анализе графиков отмечается небольшая амплитуда осцилляций АД, расположение кривых средних
При анализе величин АД выявляются: низкие средние значения и монотонность АД в течение всего времени суток; ПАД у нижней границы нормы; нормальный или больше 22 % СИ; низкие показатели ВИ и индекса площади АДс и АДд днем, приближающиеся к нулевым значениям ВИ и индекса площади АДс и АДд ночью.
Заключение. На основании данных анамнеза, клинических, лабораторных исследований и результатов СМАД - пониженное САД в течение всего времени суток, высокий СИ для АДс, низкие показатели ВИ и индекса площади систолического и диастолического АД днем, нулевые значения ВИ и индекса площади систолического и диастолического АД ночью, можно установить следующий клинический диагноз: ВД по ваготоническому типу с недостаточным вегетативным обеспечением. Синкопальные состояния, вестибулопатия. Угрожаема по гипотонической болезни.
Слайд 58А если смешанный тип?
Наиболее распространенный тип, при котором среднее значение
У детей большую настороженность должно вызывать повышение АДд. Изолированное повышение у детей АДс больше свидетельствует в пользу вегетативной дистонии, а выявление повышения АДд предполагает диагностический поиск, включающий в себя:
• выявление или исключение симптоматической гипертензии;
• исключение погрешности измерения;
• повторный СМАД.
Слайд 59Лечение ВД должно быть комплексным и состоять из этиологической, патогенетической и
преобладание патогенетического подхода к терапии вегетативной дисфункции, поскольку симптоматическое лечение дает лишь временный, нестойкий эффект;
длительность лечения, так как для восстановления равновесия между двумя отделами вегетативной нервной системы требуется гораздо больше времени, чем для формирования дисбаланса между ними;
различные виды воздействия на организм;
дифференцированная терапия в зависимости от варианта вегетативной дисфункции как при перманентном, так и пароксизмальном течении.
Слайд 60Детям, целесообразно начинать лечение с немедикаментозных методов лечения, которые включают:
Соблюдение распорядка
Занятия физической культурой (обязательная физическая зарядка не менее 10-15 минут 2-3 раза в день) и различными видами спорта (плавание, медленный бег, спортивная ходьба, велосипед, волейбол, баскетбол, коньки, лыжи; такие виды спорта как гимнастика, тяжелая и легкая атлетика, прыжки, теннис, различные виды борьбы, бокс не показаны, особенно детям с симпатикотонией).
Не рекомендуем освобождать детей от занятий физкультурой в школе, поскольку гиподинамия будет только способствовать прогрессированию вегетативной дисфункции. Если же занятия физической культурой ребенку противопоказаны по каким-либо обоснованным показаниям, ему необходимо проведение ЛФК в домашних условиях или поликлинике.
При ваготонии физическая активность повышает тонус системы кровообращения, улучшает микроциркуляцию, оказывает нормализующее действие на обменные процессы. При симпатикотонии умеренная мышечная активность способствует нейтрализации избытка катехоламинов и тем самым, улучшает гемодинамику.
Слайд 61Рациональное питание (в зависимости от исходного вегетативного тонуса характер питания имеет
Психотерапия (индивидуальная, групповая, семейная) для скоррегирования взаимоотношений ребенка с окружающей средой;
Гидро- и бальнеотерапия (использование пресной воды для обливаний, обтираний, душа и ванн с добавлением различных ароматических веществ, пузырьков кислорода, воздуха, растительных средств, а также минеральных вод, разных по составу и оказывающих на организм ребенка разнонаправленное влияние;
Физиотерапевтические процедуры;
Массаж;
Иглорефлексотерапия;
Медикаментозная терапия.
Слайд 62Режим дня и, особенно, сон имеют первостепенное значение, так как сон
Многообразные циркадные (суточные) биоритмы имеют длительность периода 20-28 часов и синхронизированы со сменой дня и ночи (ритмы сон-бодрствование, артериального давления и многие другие).
С позиций хронобиологии ВД может рассматриваться как нарушение синхронизации суточных биоритмов симпатической и парасимпатической нервной систем, т.е. как десинхроноз вегетативной нервной системы.
В биоритме сон-бодрствование выделяют 7 повторяющихся функциональных состояний: напряженное бодрствование, бодрствование, расслабленное бодрствование, дремота, неглубокий медленный сон, глубокий медленный сон, быстрый сон. Наиболее значимыми являются напряженное бодрствование, определяющее функциональные основы работоспособности, а также глубокий медленный сон, определяющий возможности адаптации.
Вот почему в комплексную терапию ВД входят обязательное соблюдение режима дня и нормализация сна.
Слайд 71Помощь при обмороке
Уложить ребенка горизонтально, приподняв ноги на 40-500
Расстегнуть воротник, ослабить
Можно обрызгать лицо ребенка холодной водой, дать вдохнуть пары нашатырного спирта
При затянувшемся обмороке:
Подкожное введение 10% раствора кофеина-бензоата натрия (0,1 мл/год жизни) или кордиамина (0,1 мл/год жизни)
Если сохраняется выраженная артериальная гипотензия, то назначается 1% раствор мезатона (0,1 мл/год жизни) внутривенно струйно
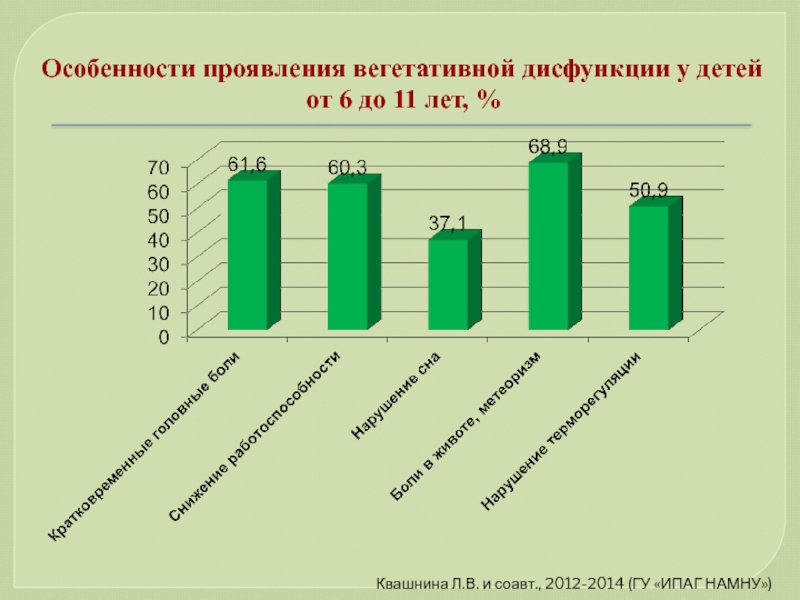
Слайд 72Особенности проявления вегетативной дисфункции у детей от 6 до 11 лет,
Квашнина Л.В. и соавт., 2012-2014 (ГУ «ИПАГ НАМНУ»)
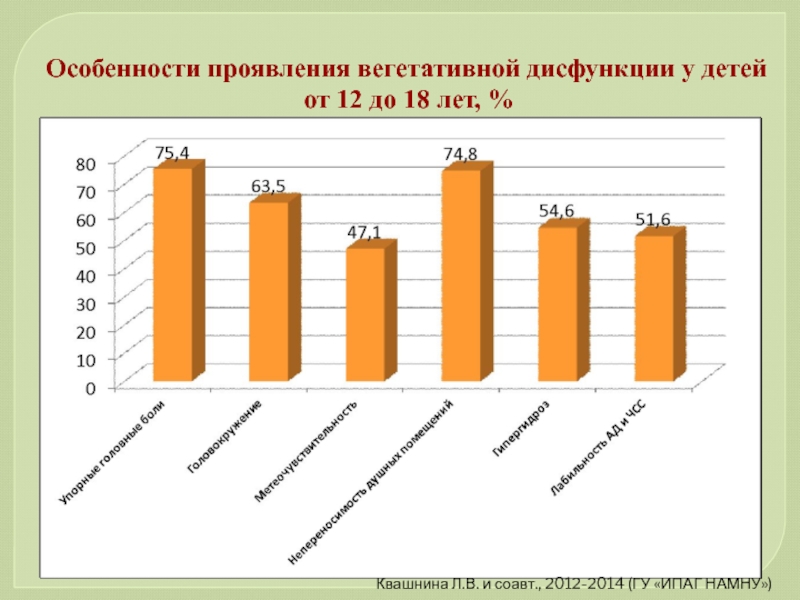
Слайд 73Особенности проявления вегетативной дисфункции у детей от 12 до 18 лет,
Квашнина Л.В. и соавт., 2012-2014 (ГУ «ИПАГ НАМНУ»)
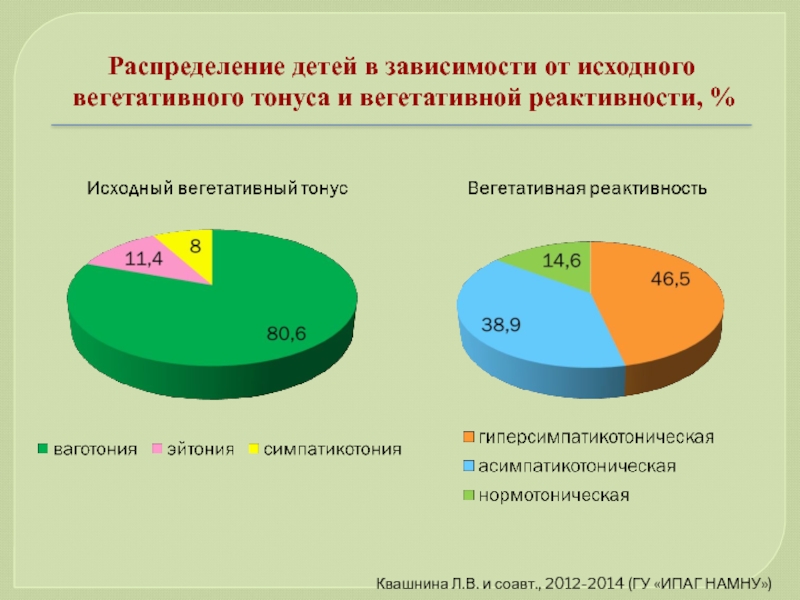
Слайд 74Распределение детей в зависимости от исходного вегетативного тонуса и вегетативной реактивности,
Квашнина Л.В. и соавт., 2012-2014 (ГУ «ИПАГ НАМНУ»)
Слайд 75Распределение детей с вегетативной дисфункцией по типам реоэнцефалографической кривой, %
Квашнина Л.В.
Слайд 76Показатели церебральной гемодинамики у детей с СВД по данным транскраниальной допплерографии
Квашнина
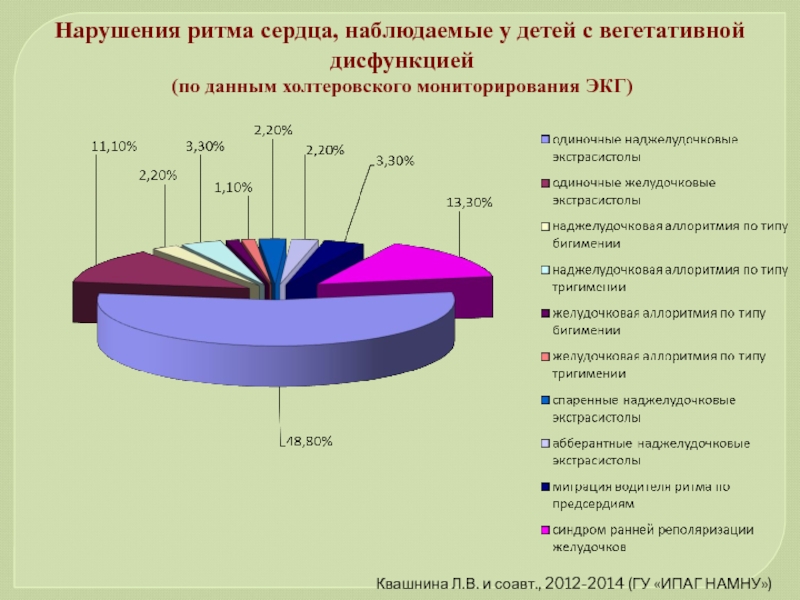
Слайд 77Нарушения ритма сердца, наблюдаемые у детей с вегетативной дисфункцией (по данным
Квашнина Л.В. и соавт., 2012-2014 (ГУ «ИПАГ НАМНУ»)
Слайд 78Распределение детей с вегетативной дисфункцией в зависимости от показателей артериального давления,
Квашнина Л.В. и соавт., 2012-2014 (ГУ «ИПАГ НАМНУ»)
Слайд 79Нарушения, выявленные при холтеровском мониторировании АД у детей с вегетативной дисфункцией,
Квашнина Л.В. и соавт., 2012-2014 (ГУ «ИПАГ НАМНУ»)
Слайд 80- седативные препараты
- транквилизаторы;
- антидепресанты;
- ноотропы, нейро и кардиометаболиты;
- церебропротекторы;
- b-адреноблокаторы;
-
Лекарственная терапия
полипрагмазия
Слайд 81
Тенотен детский
Состав: антитела в сверхмалых дозах к мозгоспецифическому белку
В 1 таблетке препарата Тенотен детский содержится:
Антител к мозгоспецифическому белку S-100 аффинно очищенных (смесь разведений С12, С30 и С50) – 3мг; Дополнительные ингредиенты, в том числе лактоза.
В 1 таблетке препарата Тенотен содержится: Антител к мозгоспецифическому белку S-100 аффинно очищенных (смесь разведений С12, С30 и С200) – 3мг;
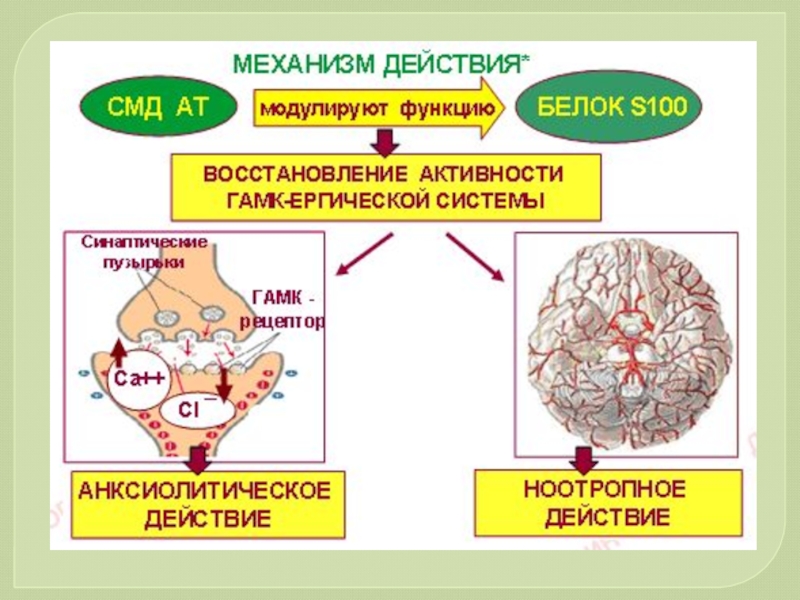
Слайд 82
Постсинаптическая мембрана с
рецепторами
NMDA
Серотониновые
ГАМК
Сигма1
Белок S100
Молекулы лекарственных
веществ
ВАРИАНТЫ ФАРМАКОТЕРАПИИ
В качестве эндогенного регулятора
Слайд 83
Нейрон
Аксон
Синапсы
Глиальные клетки
Нейрон
Рецепторы
Белок S100
РОЛЬ БЕЛКА S100 В ОБРАЗОВАНИИ НЕРВНОГО ИМПУЛЬСА В
В образовании нервного импульса принимает участие и белок S100. Белок S100 синтезируется глиальными клетками и поступает в синаптическую щель и внутрь нейрона.
Слайд 86сверхмалые дозы к мозгоспецифическому белку S100, в гомеопатических разведениях модифицируют функциональную
нейротрофическое действие препарата,
способствует восстановлению процессов нейрональной пластичности,
препятствует развитию невротических и неврозоподобных состояний.
нейротрофопротекторное действие, особенно выраженное в условиях интоксикации и гипоксии ЦНС,
стрессопротекторное действие,
регуляция энергетического метаболизма нейронов,
влияние на пролиферацию и дифференцировку клеток головного мозга.
обладает широким спектром психотропной, нейротропной, вегетомодулирующей активности.
взаимодействуя с ГАМК-А-бензодиазепиновым рецепторным комплексом, оказывает ГАМК-миметический эффект.
Слайд 87Препарат не вызывает заторможенности, дневной сонливости, мышечной расслабленности, зависимости и связанного
Показаниями к применению являются:
1) невротические и неврозоподобные состояния, психосоматические заболевания;
2) стрессорные расстройства с повышенным нервным напряжением, раздражительностью, тревогой и вегетативными реакциями;
3) умеренно выраженные органические поражения ЦНС, в том числе травматического и дисциркуляторного происхождения, сопровождающиеся неустойчивостью эмоционального фона, раздражительностью, снижением памяти, вегетативными нарушениями.
Слайд 88По 1 табл. 1-3 раза в сутки
Курс лечения от 1-3
Курс можно повторить через 1-2 месяца
СХЕМА ПРИЕМА
Слайд 89сверхмалые дозы к мозгоспецифическому белку S100, в гомеопатических разведениях позволяют
Частота встречаемости жалоб у детей с СВД на фоне лечения
Частота, %
Головная боль
Головокруже-ние
Боли в области сердца
Утомляемость
Эмоциональная лабильность
* Р< 0,05 по сравнению с исходным значением
*
*
*
Слайд 90Динамика изменений вегетативного гомеостаза у детей с СВД в процессе лечения
Квашнина
Слайд 91Динамика изменений показателей АД, ЧСС, ЭКГ у детей с СВД при
Квашнина Л.В. и соавт., 2012-2014 (ГУ «ИПАГ НАМНУ»)
Слайд 92Распределение детей в зависимости от типа послеокклюзивной реакции плечевой артерии у
До лечения После лечения
Квашнина Л.В. и соавт., 2012-2014 (ГУ «ИПАГ НАМНУ»)
Слайд 93Лекарственный препарат, сочетающий успокаивающий, ноотропный и
Улучшает память, внимание и процессы обучения
Не вызывает седации и заторможенности
Не вызывает перевозбуждения и расстройств сна
ВЫВОДЫ:
1. Доказаны преимущества препарата:
Высокий профиль безопасности
Слайд 94Выводы:
2. Установлено, что в результате курса приема в моно- и комплексной
3. Доказано (по сравнению с группой контроля) положительное влияние препарата на функциональное состояние вегетативного гомеостаза.
4. Препарат (детская форма) может быть рекомендован для широкого назначения в комплексном лечении больных СВД курсами в комплексе с вазоактивными и ноотропными препаратами, витаминами группы В и минералами на фоне проведения массажа, ЛФК и психотерапии.
5. Курс лечения можно пролонгировать от 1-3 до 6 месяцев (в зависимости от продолжительности симптомов заболевания с повторными курсами).
Слайд 95"У каждого органа свое собственное удовольствие и страдание, свое положение, своя
Д. Дидро