Лекция №1
Для 6 курса медико-профилактическое дело лечебного факультета
- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Современные методы лечения переломов презентация
Содержание
- 1. Современные методы лечения переломов
- 2. План лекции: Классификация переломов. Характеристика различных методов
- 3. Определение Перело́м ко́сти — полное или частичное
- 4. Классификация По происхождению: врожденные приобретенные По
- 5. По форме и направлению перелома: Поперечные —
- 6. Единичные — если один перелом одного сегмента
- 7. Классификация переломов АО. Три типа перелома называются
- 8. 1. Плечевая кость / Humerus
- 9. Обозначение вертельного перелома 31А2.L 3 - бедро,
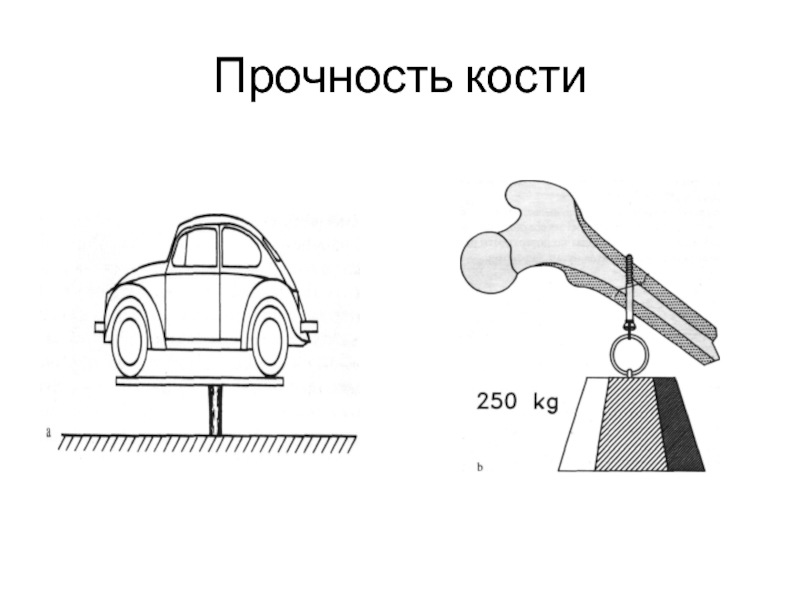
- 10. Прочность кости
- 11. 4 основные стадии регенерации: Аутолиз - в
- 12. 4 вида костной мозоли: Периостальную -
- 13. Морфологические стадии репаративной регенерации костной ткани 1 стадия —
- 14. 3 типа репаративной регенерации костной ткани по
- 15. Фазы остеорепарации при вторичном сращении. Фаза ранних
- 16. Морфологические изменения мозоли характеризуются следующими клиническими признаками
- 17. Рентгенологические признаки мозоли в виде нежных
- 18. Остеосинтез Остеосинтезом называют метод соединения костных отломков
- 19. Погружной остеосинтез накостный остеосинтез пластинами; внутрикостный (интрамедуллярный)
- 20. Внеочаговый остеосинтез при помощи спицевого аппарата
- 22. Местные причины. неудовлетворительная репозиция отломков, применение слишком
- 23. Общие причины. авитаминоз и гиповитаминоз (цинга, рахит, остеомаляция
- 24. Формы нарушения репаративных процессов: замедленное сращение перелома
- 25. Ложные суставы гипертрофические (гиперваскулярные), гипотрофические (гиповаскулярные), атрофические (аваскуляные), дефект-псевдоартроз (болтающийся ложный сустав)
- 26. Лечение замедленной консолидации Консервативное лечение гипсовые повязки,
- 27. Остеопения состояние, при котором отмечается уменьшение минеральной плотности костей и массы костной ткани.
- 28. Причины развития остеопении женский пол; наступление менопаузы,
- 29. Лечение остеопении питание – достаточное содержание в
- 30. Остеопороз (от остео - кость и греч.
- 32. Остеопороз Виды остеопороза Пятнистый Равномерный
- 33. Изменение осанки при остеопорозе
- 34. Диагностика остеопороза: рентгенография костей, позвоночника остеоденситометрия
- 35. Показания для проведения денситометрии: - дефицит эстрогенов
- 36. Лечение остеопороза Этиологическая терапия – необходимо лечить
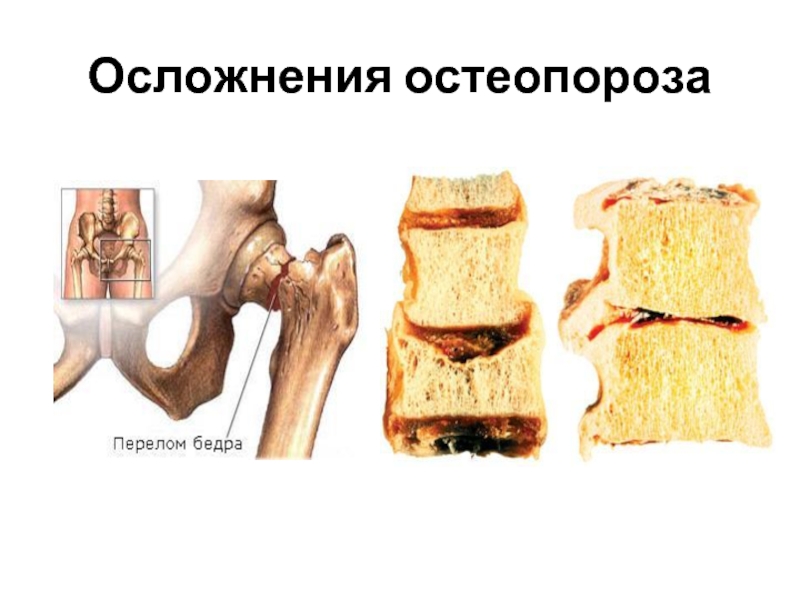
- 37. Осложнения остеопороза
- 38. Лечение остеопороза Диета при остеопорозе
Слайд 1«Современные способы лечения переломов. Регенерация костной ткани.
Слайд 2План лекции:
Классификация переломов.
Характеристика различных методов оперативного и консервативного лечения.
Репаративная регенерация кости
Остеопении и остеопороз.
Слайд 3Определение
Перело́м ко́сти — полное или частичное нарушение целостности кости при нагрузке,
Слайд 4Классификация
По происхождению:
врожденные
приобретенные
По причине возникновения:
травматические — вызванные внешним воздействием.
патологические — возникающие
По точке приложения силы:
прямые
непрямые переломы
По тяжести поражения:
Полные.
без смещения (например, под надкостницей).
со смещением отломков (под углом, по длине, по ширине или боковое смещение, по периферии или ротационное).
Неполные — трещины и надломы.
Слайд 5По форме и направлению перелома:
Поперечные — линия перелома условно перпендикулярна оси
Продольные — линия перелома условно параллельна оси трубчатой кости. Косые — линия перелома проходит под острым углом к оси трубчатой кости.
Винтообразные — происходит вращение костных отломков, костные отломки «повёрнуты» относительно своего нормального положения.
Оскольчатые — нет единой линии перелома. Кость в месте повреждения раздроблена на отдельные отломки.
Клиновидные — как правило возникает при переломах позвоночника, когда одна кость придавливает другую, образуя клиновидную деформацию.
Вколоченные — костные отломки смещаются проксимальней по оси трубчатой кости или располагаются вне основной плоскости губчатой кости.
Компрессионные — костные отломки мелкие, чёткой, единой линии перелома нет.
По целостности кожных покровов
Закрытые — не сопровождаются ранениями тканей, проникающих к месту перелома, и не сообщаются с внешней средой.
Открытые — (огнестрельные и неогнестрельные), переломы костей сопровождающиеся ранениями мягких тканей и сообщающиеся с внешней средой.
Первично открытый перелом – кожные покровы в зоне перелома повреждаются извне травмирующим агентом.
Вторично открытый перелом – кожные покровы в зоне перелома повреждаются изнутри костными отломками.
Слайд 6Единичные — если один перелом одного сегмента опорно-двигательного аппарата.
Множественные —
По локализации перелома:
краевые
отрывные
дырчатые
По локализации трубчатой кости;
эпифизарные
метафизарные
диафизарные
По осложнениям
Осложнённые:
Первичные ранние осложнения: травматический шок, жировая эмболия, смещение костных фрагментов, повреждение магистральных сосудов (кровотечение) и периферических нервов, первичное микробное загрязнение раны.
Вторичные ранние осложнения: вторичное смещение костных фрагментов, вторично-открытый перелом, повреждение магистральных сосудов и периферических нервов, вторичное микробное загрязнение раны, раневая инфекция, остеомиелит, сепсис.
Вторичные поздние осложнения: неправильно сросшийся перелом, замедленное сращение, ложный сустав, травматический остеомиелит, мышечные атрофии, тугоподвижность суставов, контрактура Фолькмана, синдром Зудека (острая трофоневротичсская костная атрофия);
травматическим шоком.
Неосложнённые.
Слайд 7Классификация переломов АО.
Три типа перелома называются A,B,C;
Каждый тип разделен на
Каждая группа подразделяется на три подгруппы обозначаемые числами: 1,.2,.3.
А1 -означает простейший перелом с хорошим прогнозом, а C3 - наиболее сложный перелом с плохим прогнозом.
Слайд 81. Плечевая кость / Humerus
2. Лучевая кость
3. Бедренная кость / Femur
4. Большеберцовая кость и малоберцовая кость / Tibia & fibula
Вторая определяет костный сегмент:
1. Проксимальный / Proximal
2. Диафизарный / Middle (Shaft)
3. Дистальный / Distal
4. (Лодыжечный /Malleolar)
Следующая затем буква определяет тип перелома:
для диафизарного сегмента:
А - простой / simple,
В - клиновидный/wedge,
С - сложный/complex.
Для проксимального и дистального сегмента:
А - внесуставный,
В - неполносуставный,
С - полносуставный.
Существует три исключения: проксимальный отдел плеча (А- внесуставной унифокальный, В - внесуставной бифокальный, С - внутрисуставной), проксимальный отдел бедра (А - вертельная зона, В - шейка, С - головка), лодыжечный сегмент (А -подсиндемозный, В - чрезсиндемозный, С - надсиндемозный).
Слайд 9Обозначение вертельного перелома
31А2.L
3 - бедро, 1 - проксимальный сегмент, А2- вертельная
Слайд 114 основные стадии регенерации:
Аутолиз - в ответ на развитие травмы развивается
Пролиферация и дифференцировка - активное размножение клеток костной ткани и активная выработка минеральной части кости. При неблагоприятных условиях сначала формируется хрящевая ткань, которая затем минерализуется и заменяется костной.
Перестройка костной ткани - восстанавливается кровоснабжение кости, из костных балок формируется компактное вещество кости.
Полное восстановление - восстановление костномозгового канала, ориентация костных балок в соответствии силовыми линиями нагрузки, формирование надкостницы, восстановление функциональных возможностей повреждённого участка.
Слайд 124 вида костной мозоли:
Периостальную - формируется небольшое утолщение вдоль лини перелома.
Эндоостальную
Интермедиальную - костная мозоль расположена между костными отломками, профиль кости не изменён.
Параоссальную - окружает кость достаточно крупным выступом, может искажать форму и структуру кости.
Слайд 13Морфологические стадии репаративной регенерации костной ткани
1 стадия — начало развития репродукции и пролиферации клеточных
2 стадия — образование и дифференцировка тканевых структур. Характеризуется прогрессирующей пролиферацией и дифференцировкой клеточных элементов, что происходит благодаря анаболическим гормонам. Молодые костные клетки образуют органическую основу костного регенерата. При оптимальных условиях (хорошая иммобилизация, отсутствие сопутствующих заболеваний) образуется остеоидная ткань.
3 стадия — образование костной структуры. Основным процессом являются полное восстановление кровообращения в месте перелома и минерализация белковой основы регенерата. Пространство между отломками кости заполняется мелкоклеточной сетью костных трабекул из грубоволокнистой и пластинчатой костной ткани. К концу стадии костные балочки сливаются в компактное вещество с широкими костными каналами.
4 стадия — перестройка первичного регенерата и реституция кости. В этой стадии определяется четкий кортикальный слой, восстанавливается костномозговой канал, четко дифференцируется налкостница. Беспорядочное расположение обызвествленных структур сменяется их ориентированием, избыточным напластованием регенерата.
Слайд 143 типа репаративной регенерации костной ткани
по типу первичного сращения(по мезенхимальному типу),
по типу первично-задержанного сращения (десмальный тип) с частичным сращением в области сосудистых каналов при внутриканальном остеогенезе.
по типу вторичного сращения сращения (энхондральный тип) с образованием массивного костного регенерата (костной мозоли).
Слайд 15Фазы остеорепарации при вторичном сращении.
Фаза ранних посттравматических изменений.
Фаза регенерации.
Фаза функциональной адаптации.
Слайд 16Морфологические изменения мозоли характеризуются следующими клиническими признаками (в 4 стадии):
первичное спаивание
сращение мягкой мозолью в течение 10-50 дней. Соответствует 2- начале 3 стадии морфологического восстановления кости;
стадия сращения - костное спаяние отломков, происходит 30-90 дней и соответствует 3-4 стадии восстановления кости. Клинические признаки - отсутствие эластичности и безболезненность при приложении силы. Снять иммобилизацию можно лишь после рентгенографии;
функциональная перестройка кости, соответствует 4 стадии восстановления ее и продолжается до и более года.
Слайд 17Рентгенологические признаки мозоли
в виде нежных облаковидных очагов обызвествления появляются у
Слайд 18Остеосинтез
Остеосинтезом называют метод соединения костных отломков путем их оперативного обнажения и
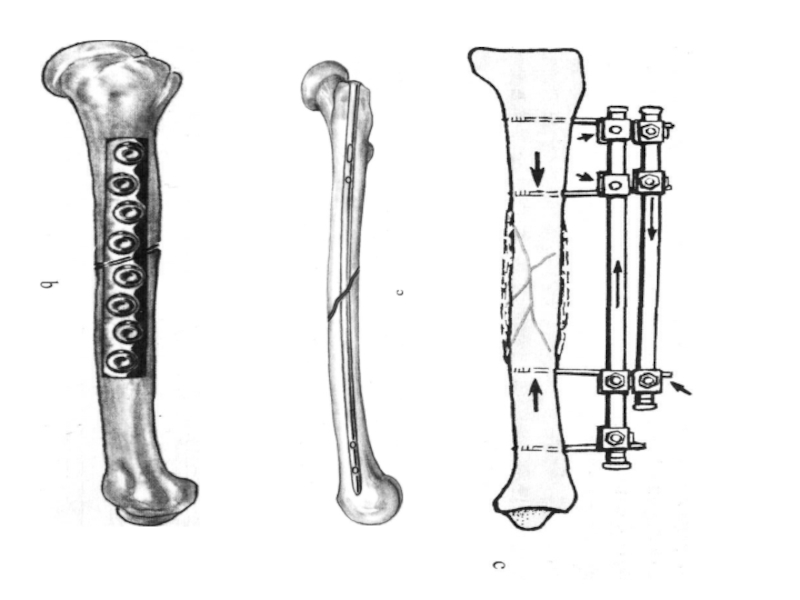
Слайд 19Погружной остеосинтез
накостный остеосинтез пластинами;
внутрикостный (интрамедуллярный) остеосинтез штифтами (гвоздями) Кюнчера, Богданова, блокирующие
внутрикостный остеосинтез винтами, серкляжной проволокой, спицами;
остеосинтез имплантатами из никелида титана (TiNi), обладающими памятью формы;
остеосинтез транспедикулярными конструкциями для фиксации поврежденного сегмента позвоночника;
Слайд 20
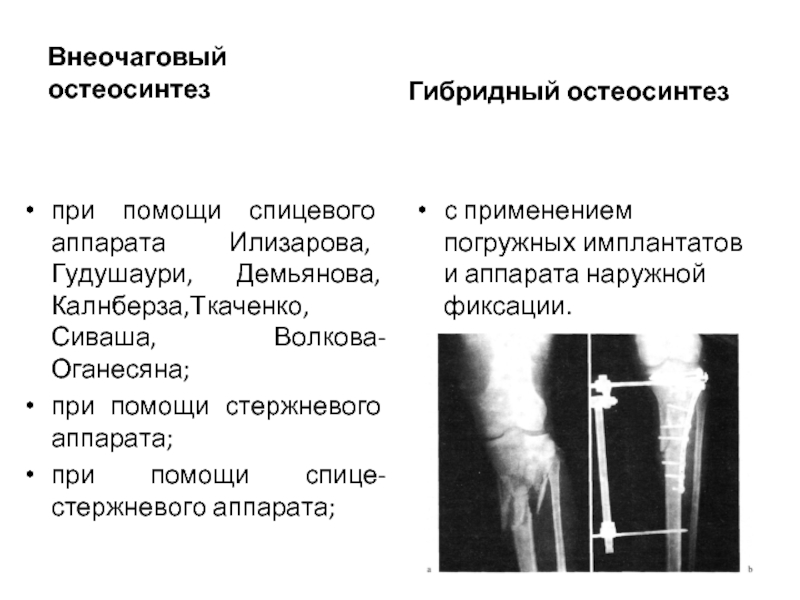
Внеочаговый остеосинтез
при помощи спицевого аппарата Илизарова, Гудушаури, Демьянова, Калнберза,Ткаченко,Сиваша, Волкова-Оганесяна;
при помощи
при помощи спице-стержневого аппарата;
Гибридный остеосинтез
с применением погружных имплантатов и аппарата наружной фиксации.
Слайд 22Местные причины.
неудовлетворительная репозиция отломков,
применение слишком больших грузов при скелетном вытяжении,
неправильная
чрезмерно раннее применение пассивной гимнастики,
степень травматизации тканей в области перелома и размозжение мягких тканей (окружающего кость мышечного футляра) у линии перелома, кровоснабжение которых неразрывно связано с кровоснабжением кости,
инфекционными осложнениями,
утрата в результате травмы крупных костных отломков или их удаление во время ПХО,
локализация перелома в эпиметафизарном или диафизарном отдле кости,
интерпозиция в области перелома,
трофоневротические расстройства,
повреждение периферических нервов,
местная гнойная инфекция,
концевой остеомиелит,
постоянный контакт области внутрисуставного перелома с синовиальной жидкостью,
множественные переломы костей,
комбинированное повреждение.
Слайд 23Общие причины.
авитаминоз и гиповитаминоз (цинга, рахит, остеомаляция беременных);
нарушение функции паращитовидных желез (понижение
хронические заболевания (туберкулез, сифилис, сахарный диабет, сирингомиелия, опухоли головного и спинного мозга).
Замедление регенерации кости отмечается также при анемии, кахексии, лучевой болезни;
длительное употребление гормональных препаратов (гидрокортизон, преднизолон и др.)
привычные интоксикации.
Слайд 24Формы нарушения репаративных процессов:
замедленное сращение перелома характеризуется прошедшим средним сроком консолидации
несросшийся перелом характеризуется подвижностью зоны перелома по истечении удвоенных средних сроков, необходимых для консолидации перелома данной локализации, а рентгенологически отсутствуют симптомы псевдоартроза.;
ложный сустав отличается рентгенологически определяемой изоляцией костномозговых каналов отломков, склерозом их концов, наличием щели между ними.
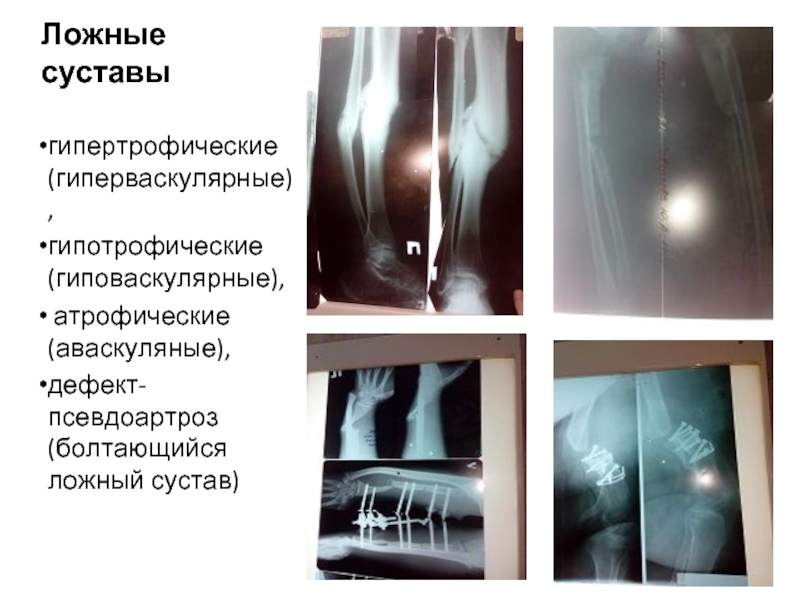
Слайд 25Ложные суставы
гипертрофические (гиперваскулярные),
гипотрофические (гиповаскулярные),
атрофические (аваскуляные),
дефект-псевдоартроз (болтающийся ложный сустав)
Слайд 26Лечение замедленной консолидации
Консервативное лечение
гипсовые повязки, ортопедические аппараты (ортезы).
введение между отломками с помощью
применение анаболических гормонов (метандростенолон, ретаболил);
физиотерапия: УВЧ, электрофорез солей кальция, анаболических гормонов (метандростенолон, ретаболил и др.);
электростимуляция слабыми токами.
поколачивание деревянным молоточком области перелома (метод Турнера)
Оперативное лечение
Операция туннелизации по Беку
Внеочаговый компрессионный остеосинтез
Операция скользящим трансплантатом по Хахутову
Костная алло- и аутопластика — по Фемистеру
Операция по типу «русского замка»
Остеосинтез костными трансплантатами
Слайд 27Остеопения
состояние, при котором отмечается уменьшение минеральной плотности костей и массы костной
Слайд 28Причины развития остеопении
женский пол;
наступление менопаузы, что вызывает ряд гормональных перестроек, которые
худощавое телосложение;
расовая принадлежность (белые люди чаще страдают остеопенией и остеопорозом, чем чернокожие);
наследственность;
пожилой возраст;
длительное применение кортикостероидов (при воспалительных или аутоиммунных заболеваниях, бронхиальной астме), противосудорожных и желудочных препаратов;
курение и злоупотребление алкоголем;
малоподвижный образ жизни;
бедное кальцием и витамином D питание;
употребление газированных напитков типа колы;
расстройства пищевого поведения и/или метаболизма, которые нарушают всасывание питательных веществ в кишечнике;
химиотерапия при злокачественных опухолях;
воздействие ионизирующего излучения.
Слайд 29Лечение остеопении
питание – достаточное содержание в пище кальция и витамина D. Лучшие
Витамин D находится в яичном желтке, жирных сортах рыбы (скумбрии, семге, лососе, сардинах) и рыбьем жире. Данный витамин образуется в коже под действием солнечных лучей, поэтому необходимо достаточное пребывание на солнце.
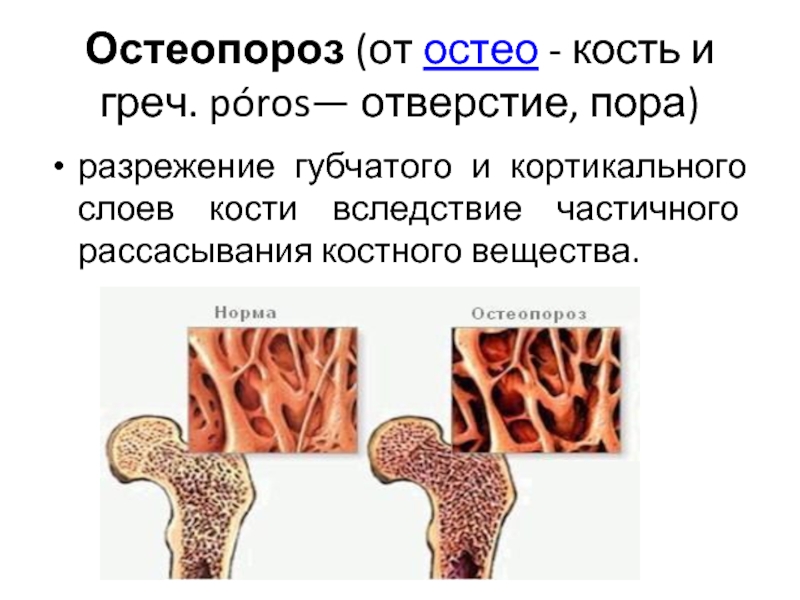
Слайд 30Остеопороз (от остео - кость и греч. póros— отверстие, пора)
разрежение губчатого
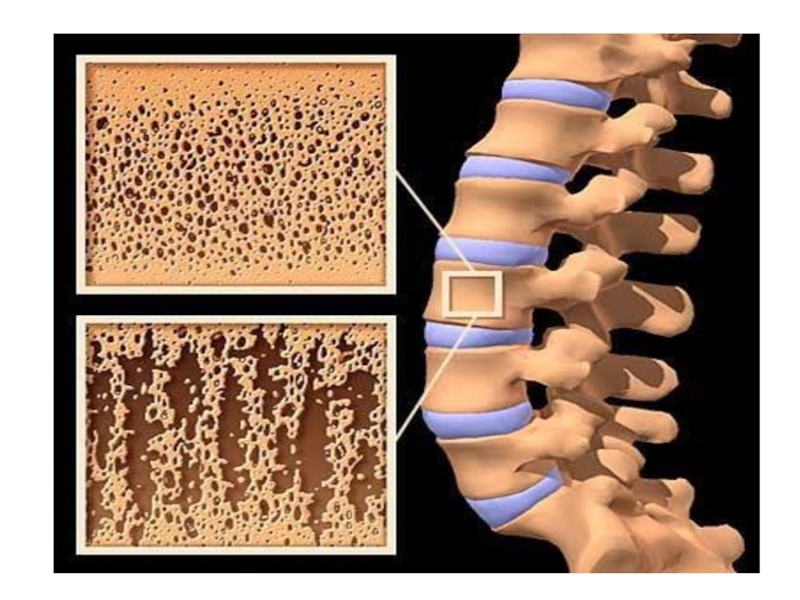
Слайд 32Остеопороз
Виды остеопороза
Пятнистый
Равномерный
Местный
Регионарный
Распространённый
Системный.
Причины развития остеопороза
Постклимактерический остеопороз
Старческий остеопороз
Кортикостероидный остеопороз
Вторичный остеопороз
Слайд 34Диагностика остеопороза:
рентгенография костей, позвоночника
остеоденситометрия – двухэнергетическая рентгеновская денситометрия (DEXA)
Норма – Т
Слайд 35Показания для проведения денситометрии:
- дефицит эстрогенов
- ранняя менопауза
- длительная
- низкий индекс массы тела
- наследственный анамнез
- анорексия, гипотрофии – гиперпаратиреоз
- трансплантация органов
- хроническая почечная недостаточность
- гипертиреоз
- первичный гипогонадизм
- сниженный уровень тестостерона у мужчин
- длительная иммобилизация
- синдром Иценко – Кушинга
- терапия кортикостероидами
- заболевания, ассоциированные с остеопорозом – ревматоидный артрит, спондилоартриты.
Слайд 36Лечение остеопороза
Этиологическая терапия – необходимо лечить основное заболевание, приведшее к остеопорозу.
Патогенетическая
Симптоматическая терапия – снятие болевого синдрома.
Слайд 38Лечение остеопороза
Диета при остеопорозе
Лечебная физкультура при остеопорозе
Физическая активность должна включать ходьбу,
Плавание не способствует укреплению кости, поскольку невесомое состояние тела в воде не приводит к возникновению необходимого усилия на костные структуры.