доктор медицинских наук М.М. Винокуров
Кафедра факультетской хирургии
МИ ЯГУ
- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Современная хирургия острого холецистита, перфоративной язвы желудка и двенадцатиперстной кишки презентация
Содержание
- 1. Современная хирургия острого холецистита, перфоративной язвы желудка и двенадцатиперстной кишки
- 2. кафедра факультетской хирургии МИ ЯГУ Хирургическое отделение
- 3. кафедра факультетской хирургии МИ ЯГУ Успехи хирургии
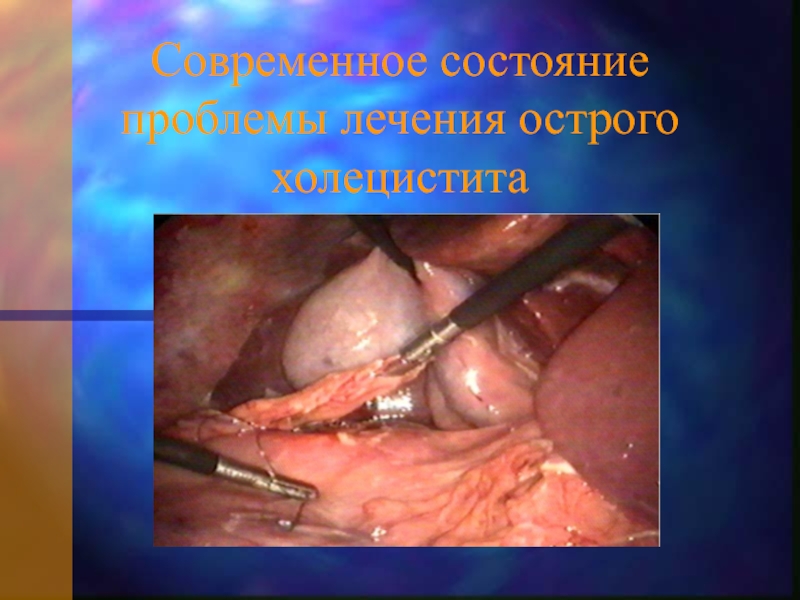
- 4. Современное состояние проблемы лечения острого холецистита
- 5. кафедра факультетской хирургии МИ ЯГУ Актуальность
- 6. кафедра факультетской хирургии МИ ЯГУ Распространенность Острый
- 7. кафедра факультетской хирургии МИ ЯГУ Этиология и
- 8. кафедра факультетской хирургии МИ ЯГУ Диагностика
- 9. кафедра факультетской хирургии МИ ЯГУ Диагностика
- 10. кафедра факультетской хирургии МИ ЯГУ Диагностика Наряду
- 11. кафедра факультетской хирургии МИ ЯГУ Операционная летальность
- 12. кафедра факультетской хирургии МИ ЯГУ Тактика лечения острого холецистита
- 13. кафедра факультетской хирургии МИ ЯГУ Тактика лечения
- 14. кафедра факультетской хирургии МИ ЯГУ Основной принцип
- 15. кафедра факультетской хирургии МИ ЯГУ Наружное дренирование
- 16. кафедра факультетской хирургии МИ ЯГУ Внутреннее дренирование Осуществляется двумя вариантами: холедоходуоденоанастомозом (ХДА) папиллосфинктеропластикой (ПСП)
- 17. кафедра факультетской хирургии МИ ЯГУ Холедоходуоденоанастомоз
- 18. кафедра факультетской хирургии МИ ЯГУ Папиллосфинктеротомия (пластика)
- 19. кафедра факультетской хирургии МИ ЯГУ Эндоскопическая папиллосфинктеротомия
- 20. кафедра факультетской хирургии МИ ЯГУ Методы паллиативного
- 21. кафедра факультетской хирургии МИ ЯГУ Экспериментальные методы
- 22. кафедра факультетской хирургии МИ ЯГУ Методы радикального
- 23. кафедра факультетской хирургии МИ ЯГУ Выполнимость ЛХЭ
- 24. кафедра факультетской хирургии МИ ЯГУ Особенности ЛХЭ
- 25. кафедра факультетской хирургии МИ ЯГУ Особенности ЛХЭ
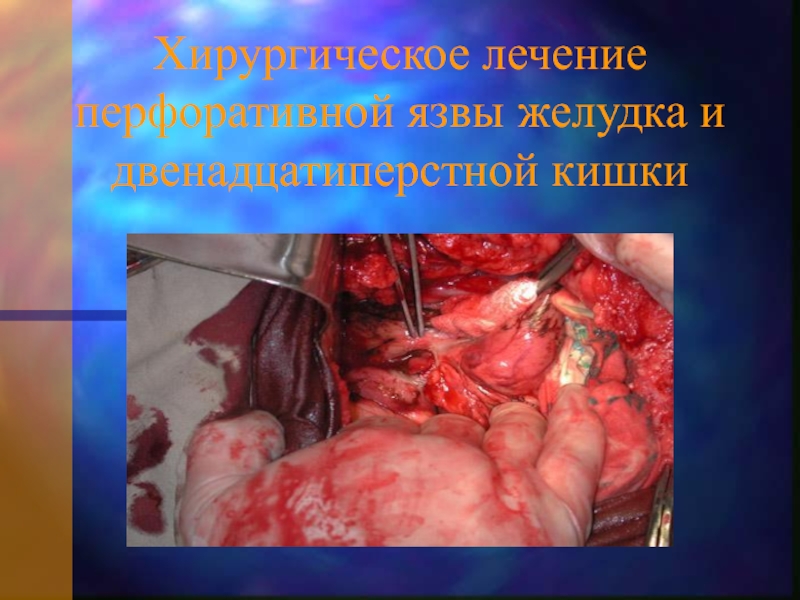
- 26. Хирургическое лечение перфоративной язвы желудка и двенадцатиперстной кишки
- 27. кафедра факультетской хирургии МИ ЯГУ В настоящее
- 28. кафедра факультетской хирургии МИ ЯГУ Как правило,
- 29. кафедра факультетской хирургии МИ ЯГУ Классификация
- 30. кафедра факультетской хирургии МИ ЯГУ В настоящее
- 31. кафедра факультетской хирургии МИ ЯГУ Факторы “агрессии”
- 32. кафедра факультетской хирургии МИ ЯГУ Факторы “защиты”
- 33. кафедра факультетской хирургии МИ ЯГУ Кроме того
- 34. кафедра факультетской хирургии МИ ЯГУ Следует отметить
- 35. кафедра факультетской хирургии МИ ЯГУ В более
- 36. кафедра факультетской хирургии МИ ЯГУ На основании
- 37. кафедра факультетской хирургии МИ ЯГУ Хирургическая тактика
- 38. кафедра факультетской хирургии МИ ЯГУ Операция ушивания
- 39. кафедра факультетской хирургии МИ ЯГУ Резекция желудка
- 40. кафедра факультетской хирургии МИ ЯГУ Резекция желудка
- 41. кафедра факультетской хирургии МИ ЯГУ Резекция желудка
- 42. кафедра факультетской хирургии МИ ЯГУ Стволовая ваготомия
- 43. кафедра факультетской хирургии МИ ЯГУ Современные подходы
- 44. кафедра факультетской хирургии МИ ЯГУ Значительные успехи
- 45. кафедра факультетской хирургии МИ ЯГУ Открытие в
- 46. кафедра факультетской хирургии МИ ЯГУ Некоторые вопросы,
Слайд 1Современная хирургия
острого холецистита, перфоративной язвы желудка
и двенадцатиперстной кишки
Профессор,
Слайд 2кафедра факультетской хирургии МИ ЯГУ
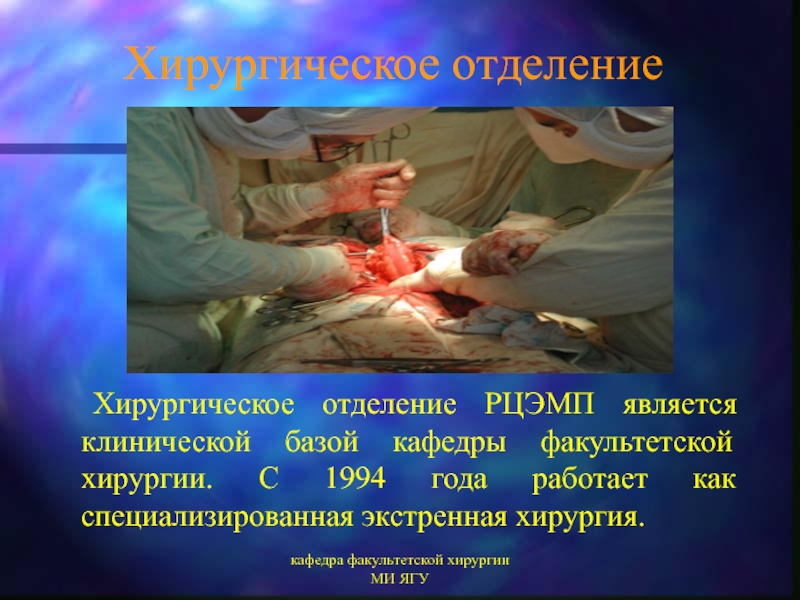
Хирургическое отделение
Хирургическое отделение РЦЭМП является клинической базой
кафедры факультетской хирургии. С 1994 года работает как специализированная экстренная хирургия.
Слайд 3кафедра факультетской хирургии МИ ЯГУ
Успехи хирургии
За 15лет работы нами достигнуты определенные
успехи в лечении острого холецистита, перфоративной язве желудка и двенадцатиперстной кишки, острого панкреатита.
Слайд 5кафедра факультетской хирургии МИ ЯГУ
Актуальность
Современная хирургия располагает соответствующими рекомендациями съездов,
пленумов, конференций по тактике лечения больных с острым холециститом. Литературные данные показывают, что эта проблема далека от своего решения, а многие ее стороны по-прежнему активно обсуждаются. По итогам дискуссий можно выделить диаметрально противоположные взгляды на тактику лечения острого холецистита. Публикации на эту тему сопровождаются большим клиническим материалом авторов. Результаты лечения острого холецистита в целом еще далеки от желаемых и количество больных с этой патологией с каждым годом возрастает.
Слайд 6кафедра факультетской хирургии МИ ЯГУ
Распространенность
Острый холецистит, среди неотложных заболеваний органов брюшной
полости занимает второе место после острого аппендицита.
В возрастной группе от 60 и старше от 26,5 до 90,2% (Савельев В.С. и соавт., 2008).
В возрастной группе от 60 и старше от 26,5 до 90,2% (Савельев В.С. и соавт., 2008).
Слайд 7кафедра факультетской хирургии МИ ЯГУ
Этиология и патогенез
Первично – желчная гипертензия, превышение
давления в желчном пузыре более 400 – 500 мм водного столба (при норме 180 - 200).
Вторично – присоединение инфекционного агента.
Сосудистые изменения в стенке желчного пузыря.
Вторично – присоединение инфекционного агента.
Сосудистые изменения в стенке желчного пузыря.
Слайд 8кафедра факультетской хирургии МИ ЯГУ
Диагностика
Диагностика острого холецистита складывается из ряда
признаков, которые можно охарактеризовать как основные и вспомогательные
Основные клинические симптомы:
характерный приступ болей с типичной иррадиацией;
признаки воспаления;
признаки гипертензии и нарушения пассажа желчи.
Основные клинические симптомы:
характерный приступ болей с типичной иррадиацией;
признаки воспаления;
признаки гипертензии и нарушения пассажа желчи.
Слайд 9кафедра факультетской хирургии МИ ЯГУ
Диагностика
К вспомогательным - симптомы развивающейся инфекции
и нарастающей интоксикации:
повышение температуры тела;
лейкоцитоз;
сухой или густо обложенный язык;
рвота желчью;
тахикардия.
повышение температуры тела;
лейкоцитоз;
сухой или густо обложенный язык;
рвота желчью;
тахикардия.
Слайд 10кафедра факультетской хирургии МИ ЯГУ
Диагностика
Наряду с общепринятыми методами диагностики (жалобы, анамнез
и т.п) важнейшим является:
УЛЬТРАЗВУКОВАЯ ДИАГНОСТИКА
(95,4 - 99,6%)
(А.Г. Бебуришвили, 2003; R.L.Bree, 1995)
УЛЬТРАЗВУКОВАЯ ДИАГНОСТИКА
(95,4 - 99,6%)
(А.Г. Бебуришвили, 2003; R.L.Bree, 1995)
Слайд 11кафедра факультетской хирургии МИ ЯГУ
Операционная летальность
Основным стержнем того или иного варианта
лечебной тактики является послеоперационная летальность. К основным причинам высокой послеоперационной летальности относят:
1) значительный процент лиц пожилого и старческого возраста (Стручков В.С. с соавт.,1978; Бебурешвили А.Г., 2002; Савельев В.С., 2008)
2) часто встречающиеся в наш антибактериальный век атипичные и стертые формы заболевания при остром деструктивном холецистите (Шапошников Ю.Г. с соавт.,1983; Шулутко А.М., 2003)
3) отсутствие стопроцентно верифицирующих методов диагностики (Бебурешвили А.Г., 2002; Савельев В.С., 2008)
1) значительный процент лиц пожилого и старческого возраста (Стручков В.С. с соавт.,1978; Бебурешвили А.Г., 2002; Савельев В.С., 2008)
2) часто встречающиеся в наш антибактериальный век атипичные и стертые формы заболевания при остром деструктивном холецистите (Шапошников Ю.Г. с соавт.,1983; Шулутко А.М., 2003)
3) отсутствие стопроцентно верифицирующих методов диагностики (Бебурешвили А.Г., 2002; Савельев В.С., 2008)
Слайд 13кафедра факультетской хирургии МИ ЯГУ
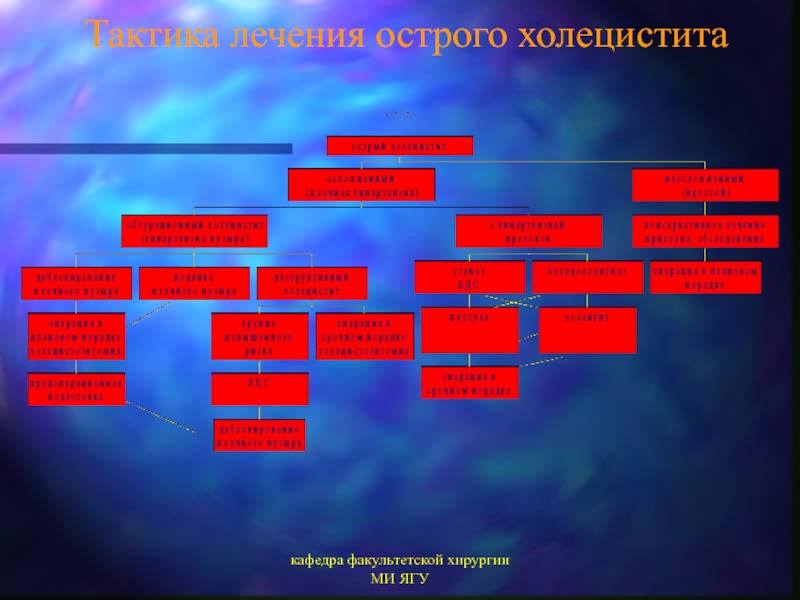
Тактика лечения
АКТИВНАЯ ТАКТИКА операционная летальность – 1,2-15,3%
(А.А. Ваулин, 1988; А.Г. Бебуришвили, 2003)
КОНСЕРВАТИВНАЯ ТАКТИКА – летальность 14–27% (В.Н. Эсперов, 1989)
АКТИВНО – ВЫЖИДАТЕЛЬНАЯ ТАКТИКА операционная летальность – 3–12 % (А.М. Шулутко, 1989; В.С. Савельев, 2008).
КОНСЕРВАТИВНАЯ ТАКТИКА – летальность 14–27% (В.Н. Эсперов, 1989)
АКТИВНО – ВЫЖИДАТЕЛЬНАЯ ТАКТИКА операционная летальность – 3–12 % (А.М. Шулутко, 1989; В.С. Савельев, 2008).
Слайд 14кафедра факультетской хирургии МИ ЯГУ
Основной принцип лечения
ЭКСТРЕННАЯ ДЕКОМПРЕССИЯ ЖЕЛЧЕВЫВОДЯЩЕЙ
СИСТЕМЫ
к таковым относят наружное или внутреннее дренирование желчных путей
к таковым относят наружное или внутреннее дренирование желчных путей
Слайд 15кафедра факультетской хирургии МИ ЯГУ
Наружное дренирование
Наружное дренирование после холедохотомии осуществляется Т-образным
дренажем Кера. Среди возражений против наружного дренирования является вопрос о желчепотере. Однако этот недостаток не велик:
при дренировании выделяется около 20% желчи (не более 10 - 12 дней);
дренаж выполняет роль «сигнализатора опасности» при обильном желчеотделении.
при дренировании выделяется около 20% желчи (не более 10 - 12 дней);
дренаж выполняет роль «сигнализатора опасности» при обильном желчеотделении.
Слайд 16кафедра факультетской хирургии МИ ЯГУ
Внутреннее дренирование
Осуществляется двумя вариантами:
холедоходуоденоанастомозом (ХДА)
папиллосфинктеропластикой (ПСП)
Слайд 17кафедра факультетской хирургии МИ ЯГУ
Холедоходуоденоанастомоз
Значительный (более 60%) последствий:
несостоятельность анастомоза;
неритмичное отделение
желчи;
остаточная патология терминального отдела холедоха;
рефлюкс холангит;
рубцовый стеноз холедоха.
остаточная патология терминального отдела холедоха;
рефлюкс холангит;
рубцовый стеноз холедоха.
Слайд 18кафедра факультетской хирургии МИ ЯГУ
Папиллосфинктеротомия (пластика)
В настоящее время достаточно отработана, представляется
предпочтительной в функциональном отношении и в плане прогноза отдаленного результата.
Преимущества ПСП:
прямой выход на причину непроходимости желчных путей;
отсутствие остаточной патологии.
Преимущества ПСП:
прямой выход на причину непроходимости желчных путей;
отсутствие остаточной патологии.
Слайд 19кафедра факультетской хирургии МИ ЯГУ
Эндоскопическая папиллосфинктеротомия
Противопоказания
(Э.И. Гальперин, 1988)
Острый панкреатит
Геморрагический диатез
Протяженные сужения
дистального отдела желчного протока
Слайд 20кафедра факультетской хирургии МИ ЯГУ
Методы паллиативного лечения
Оперативная или «открытая» холецистостомия
Лапароскопическая холецистостомия
Черезкожная
чреспеченочная пункция желчного пузыря и внутрипеченочных желчных протоков
Слайд 21кафедра факультетской хирургии МИ ЯГУ
Экспериментальные методы
Растворение желчных камней при помощи гепарина,
холата, монооктациона, цитрата натрия, октаглина и др.
(П.М. Постолов, 1988; L. Cheung et al., 1974;
Alien et al., 1978, F. Roggero et al., 1983)
(П.М. Постолов, 1988; L. Cheung et al., 1974;
Alien et al., 1978, F. Roggero et al., 1983)
Слайд 22кафедра факультетской хирургии МИ ЯГУ
Методы радикального лечения
«Классическая» холецистэктомия
Лапароскопическая холецистэктомия (ЛХЭ)
(А.С. Балалыкин, А.Е. Борисов, Ю.И. Галингер,
А.А. Гуляев, А.М. Шулутко, В.С. Савельев)
Холецистэктомия из минидоступа по М.И.Прудкову (МХЭ)
А.А. Гуляев, А.М. Шулутко, В.С. Савельев)
Холецистэктомия из минидоступа по М.И.Прудкову (МХЭ)
Слайд 23кафедра факультетской хирургии МИ ЯГУ
Выполнимость ЛХЭ
Сроки обтурации. В первые 2 -
3 суток при «рыхлых» инфильтрациях;
данные УЗИ;
данные лапароскопии:
- плотность инфильтрата,
- доступность препаровки тканей;
данные УЗИ;
данные лапароскопии:
- плотность инфильтрата,
- доступность препаровки тканей;
Слайд 24кафедра факультетской хирургии МИ ЯГУ
Особенности ЛХЭ при остром холецистите
Основной ориентир край
печени.
Напряженный желчный пузырь обязательно опорожняется.
Кровотечения из прилежащих тканей немедленно останавливаются.
Электрокоагуляция при удалении от полых органов.
Убедится в отхождении пузырного протока от желчного пузыря.
Напряженный желчный пузырь обязательно опорожняется.
Кровотечения из прилежащих тканей немедленно останавливаются.
Электрокоагуляция при удалении от полых органов.
Убедится в отхождении пузырного протока от желчного пузыря.
Слайд 25кафедра факультетской хирургии МИ ЯГУ
Особенности ЛХЭ при остром холецистите
Острая препаровка и
коагуляция в области шейки и гепатодуоденальной связки не допустимы.
При обработке пузырной артерии нужно помнить о её дополнительных ветвях.
Тщательная ревизия ложа желчного пузыря.
При значительных трудностях переход на лапаротомию
При обработке пузырной артерии нужно помнить о её дополнительных ветвях.
Тщательная ревизия ложа желчного пузыря.
При значительных трудностях переход на лапаротомию
Слайд 27кафедра факультетской хирургии МИ ЯГУ
В настоящее время в России на учете
находится около 3 млн. больных с язвенной болезнью. Количество операций на протяжении последних десятилетий держится на уровне 7,5 – 13,0 на 100 000 человек, а летальность, снизившаяся к 50-м годам прошлого века, уже многие годы составляет от 5 до 17,9%.
Слайд 28кафедра факультетской хирургии МИ ЯГУ
Как правило, перфоративная язва возникает в молодом
и зрелом возрасте. В нашем исследовании средний возраст больных составил 44,1 + 8,2 года. У мужчин встречается в 7 раз чаще, чем у женщин.
Слайд 29кафедра факультетской хирургии МИ ЯГУ
Классификация
(В.С. Савельева и соавт., 1976):
По этиологии:
язвенные и гормональные.
По локализации:
А – язва желудка: малой кривизны, передней стенки, задней стенки.
Б – язва двенадцатиперстной кишки: передней стенки, задней стенки.
По течению:
А – прободение в свободную брюшную полость.
Б – прободение прикрытое.
В – прободение атипичное.
По локализации:
А – язва желудка: малой кривизны, передней стенки, задней стенки.
Б – язва двенадцатиперстной кишки: передней стенки, задней стенки.
По течению:
А – прободение в свободную брюшную полость.
Б – прободение прикрытое.
В – прободение атипичное.
Слайд 30кафедра факультетской хирургии МИ ЯГУ
В настоящее время язвенную болезнь двенадцатиперстной кишки
относят к полиэтиологичным заболеваниям. Исходя из этого, язвенную болезнь представляют как сложный патологический процесс, в основе которого лежит воспалительная реакция организма с формированием локального повреждения слизистой оболочки верхних отделов желудочно-кишечного тракта в ответ на нарушение эндогенного баланса местных “агрессивных” и “защитных” факторов в сторону первых.
Слайд 31кафедра факультетской хирургии МИ ЯГУ
Факторы “агрессии”
К факторам “агрессии” относят:
хлористо-водородную (соляную) кислоту,
пепсин,
нарушение гастродуоденальной моторики,
Helicobacter pylori,
травматизация гастродуоденальной слизистой оболочки.
пепсин,
нарушение гастродуоденальной моторики,
Helicobacter pylori,
травматизация гастродуоденальной слизистой оболочки.
Слайд 32кафедра факультетской хирургии МИ ЯГУ
Факторы “защиты”
К факторам “защиты” относят:
секрецию слизи,
бикарбонатов и простагландинов;
антродуоденальный кислотный тормоз;
адекватное кровоснабжение;
клеточное обновление покровных эпителиальных клеток слизистой оболочки.
антродуоденальный кислотный тормоз;
адекватное кровоснабжение;
клеточное обновление покровных эпителиальных клеток слизистой оболочки.
Слайд 33кафедра факультетской хирургии МИ ЯГУ
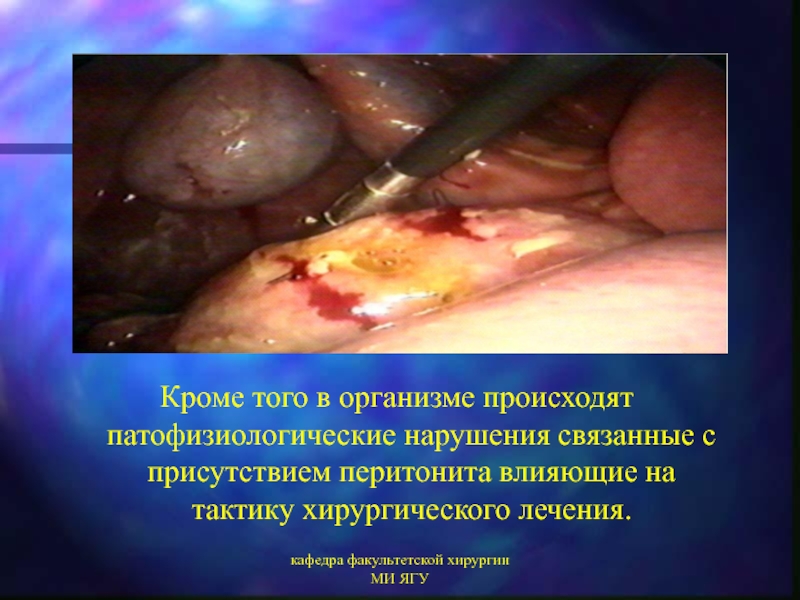
Кроме того в организме происходят патофизиологические нарушения
связанные с присутствием перитонита влияющие на тактику хирургического лечения.
Слайд 34кафедра факультетской хирургии МИ ЯГУ
Следует отметить “особенности” перитонита при перфорации. Как
правило, до суток от момента перфорации в брюшной полости имеется прозрачный или мутный экссудат с нитями и хлопьями фибрина, париетальная и висцеральная брюшина ярко гиперемирована. Паралитическая кишечная непроходимость в большинстве случаев отсутствует. Микробный пейзаж в большинстве случаев представлен грамположительными кокками, лактобациллами, грибами рода Candida, степень бактериальной контаминации 10(3) – 10(4) микробных тел на 1 мл экссудата. Следует отметить, что в 30% случаев в эти сроки бактериальное обсеменение отсутствует. Вышеизложенное позволяет выбрать радикальный способ оперативного вмешательства.
Слайд 35кафедра факультетской хирургии МИ ЯГУ
В более поздние сроки от момента перфорации
в брюшной полости появляется гноевидный экссудат, фиксированные наложения фибрина, паралитическая кишечная непроходимость с увеличением бактериальной контаминации. Тем самым в этот период следует избрать минимально травматичный способ вмешательства, запланировать один из способов санации брюшной полости.
Слайд 36кафедра факультетской хирургии МИ ЯГУ
На основании вышеизложенного хотелось бы рассмотреть методы
оперативных вмешательств, так как большинство авторов считают, что в настоящее время нет универсальной операции и предпочитают осуществлять дифференцированный выбор хирургического метода лечения с учетом особенностей патологического процесса. Методы хирургического лечения больных с перфоративной язвой разнообразны и у каждого есть положительные и отрицательные стороны.
Слайд 38кафедра факультетской хирургии МИ ЯГУ
Операция ушивания перфоративной язвы двенадцатиперстной кишки
Чаще всего
её проводят вынужденно, так как она не влияет на этиологические и патогенетические механизмы язвенной болезни и, тем не менее, остается одним из наиболее распространенных оперативных вмешательств и показано при разлитых гнойных перитонитах для спасения жизни больного и носит чисто паллиативный характер, являясь иногда первым этапом к более радикальной операции.
Слайд 39кафедра факультетской хирургии МИ ЯГУ
Резекция желудка при перфоративных язвах
Для выполнения резекции
желудка при перфоративной язве требуются следующие условия сформулированные К.М. Лисицыным (1984):
относительно удовлетворительное состояние больного и возраст не старше 60 лет;
давность перфорации не более 6 часов;
отсутствие явлений выраженного гнойного процесса;
относительно удовлетворительное состояние больного и возраст не старше 60 лет;
давность перфорации не более 6 часов;
отсутствие явлений выраженного гнойного процесса;
Слайд 40кафедра факультетской хирургии МИ ЯГУ
Резекция желудка при перфоративных язвах
продолжительный язвенный
анамнез в прошлом с неудовлетворительным консервативным лечением;
достаточный опыт и квалификация хирурга;
наличие опытных анестезиолога и ассистентов;
наличие соответствующего инструментария и достаточного запаса крови и кровезаменителей.
достаточный опыт и квалификация хирурга;
наличие опытных анестезиолога и ассистентов;
наличие соответствующего инструментария и достаточного запаса крови и кровезаменителей.
Слайд 41кафедра факультетской хирургии МИ ЯГУ
Резекция желудка при перфоративных язвах
Следует учесть, что
для резекции желудка имеются определенные показания:
перфорация каллезных язв;
повторные перфорации; стеноз;
пенетрация язвы в соседние органы;
множественные язвы;
подозрение на малигнизацию язвы или рак;
сочетание перфорации и кровотечения.
перфорация каллезных язв;
повторные перфорации; стеноз;
пенетрация язвы в соседние органы;
множественные язвы;
подозрение на малигнизацию язвы или рак;
сочетание перфорации и кровотечения.
Слайд 42кафедра факультетской хирургии МИ ЯГУ
Стволовая ваготомия с пилоропластикой при перфоративных язвах
Эта
операция нашла широкое применение особенно потому, что она технически проста, доступна хирургам средней квалификации, что важно в условиях районных больниц, и дает хорошие непосредственные результаты. После стволовой ваготомии с пилоропластикой у больных наряду с нормализацией кислотности желудочного сока восстанавливается дуоденальная проходимость, что важно для профилактики рецидива язвы.
Слайд 43кафедра факультетской хирургии МИ ЯГУ
Современные подходы к противоязвенному медикаментозному лечению
В
последние годы многие гастроэнтерологи основное внимание в этиологии и патогенезе язвенной болезни уделяют кислотно-пептическому фактору и инфицированию Helicobacter pylori слизистой оболочки желудка и двенадцатиперстной кишки. Основными направлениями медикаментозной терапии язвенной болезни желудка и двенадцатиперстной кишки в настоящее время признаны: снижение интрагастральной кислотности и санация слизистой оболочки от Helicobacter pylori.
Слайд 44кафедра факультетской хирургии МИ ЯГУ
Значительные успехи в снижении интрагастральной кислотности достигнуты
благодаря применению блокаторов Н2-гистаминорецепторов и блокаторов протонной помпы.
Слайд 45кафедра факультетской хирургии МИ ЯГУ
Открытие в 1983 г. J. Warren и
B. Marshal микробов. Helicobacter pylori связан с широким спектром гастродуоденальных заболеваний – от асимптоматического гастрита до рака желудка. Наиболее эффективными в антихеликобактерной терапии в настоящее время считаются соли висмута (особенно субцитрат или субсалацилат коллоидного висмута, де-нол), производные нитроимидазола (метронидазол, тинидазол), а также антибиотики многих групп, за исключением ванкомицина и полимиксинов. Среди антибиотиков наиболее эффективны полусинтетические пенициллины, тетрациклин и макролиды второй генерации.
Слайд 46кафедра факультетской хирургии МИ ЯГУ
Некоторые вопросы, затрагивающие объём оперативного вмешательства, тактики
послеоперационного противорецидивного лечения, все ещё остаются не до конца решенными. А результаты хирургического лечения больных этой категории не всегда оказываются положительными, что определяет важную практическую значимость проблемы. Неслучайно, многие современные исследователи на основании комплексного хирургического лечения больных с перфоративными язвами двенадцатиперстной кишки продолжают разрабатывать показания к применению различных видов операций.