- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Система органов кроветворения и иммунной защиты презентация
Содержание
- 1. Система органов кроветворения и иммунной защиты
- 2. Система органов кроветворения и иммунной защиты -
- 3. Классификация органов кроветворения и иммуногенеза По иерархическому принципу
- 4. По типу кроветворения Классификация органов кроветворения и иммуногенеза
- 5. Основные функции органов системы кроветворения и
- 6. Сопутствующие функции органов системы кроветворения и иммуногенеза
- 7. Общие структурные свойства органов системы кроветворения и
- 8. Паренхима миелоидных органов представлена островковыми скоплениями кроветворных
- 9. Строма представлена комплексом вспомогательных структур, которые обеспечивают
- 10. Трофическая система кровоснабжения обеспечивает жизнедеятельность тканей кроветворного
- 11. Центральные органы кроветворения Костный мозг Костный
- 12. Центральные органы кроветворения. Костный мозг Красный
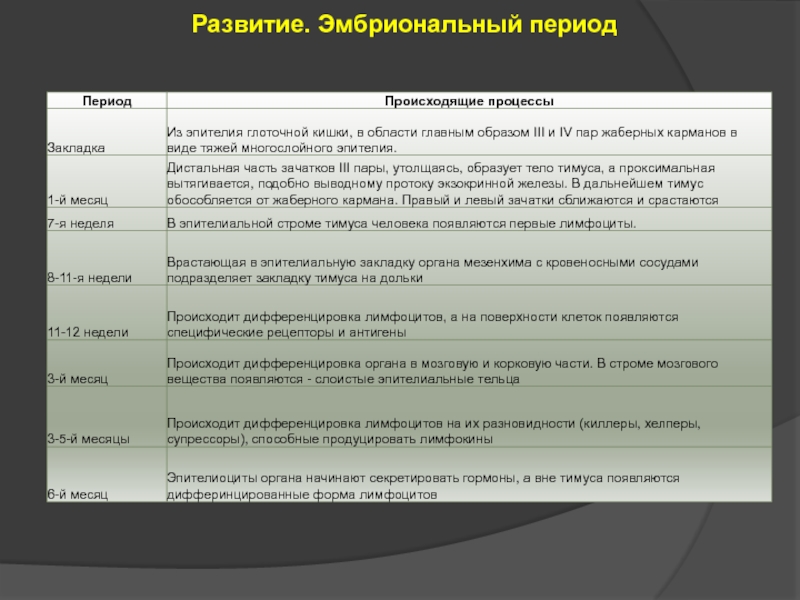
- 13. Эмбриональные источники развития
- 14. Основные функции красного костного мозга Миелоидное кроветворение
- 15. Строение красного костного мозга. содержит стволовые
- 16. Строение красного костного мозга. Стромой костного
- 17. Желтый костный мозг Желтый костный мозг
- 18. Васкуляризация. Костный мозг снабжается кровью посредством
- 19. Вилочковая, или зобная, железа (тимус) Тhymus
- 20. Развитие. Эмбриональный период
- 21. Развитие. Постмбриональный период Гистология тимуса ребенка (а)
- 22. Основные функции тимуса 1. В эмбриогенезе
- 23. Строение тимуса 1 — корковое вещество;
- 24. 1 — корковое вещество; 2 — мозговое
- 25. Корковое вещество обеспечивает антигеннезависимую генетически обусловленную пролиферацию
- 26. В основе органа лежит эпителиальная ткань состоящая
- 27. Корковое вещество (cortex) — периферическая часть долек
- 28. Мозговое вещество Содержит диффузно расположеные рециркулированные Т-лимфоциты,
- 29. Кроме антигензависимого лимфоиммуномоэзапоэза селезенка выполняет еще целый
- 30. Развитие. Селезенка плода человека, 24 недели.
- 31. Селезенка — паренхиматозный овальной формы темно-красный орган,
- 32. Селезенка покрыта висцеральным листком брюшины (ПВСТ, мезотелия,
- 33. Это совокупность структурных комплексов лимфоидной ткани:
- 34. Селезеночная артерия, селезеночная вена и эфферентный лимфатический
- 37. Это структурный комплекс, состоящий из ретикулярной ткани
- 38. Красная пульпа селезенки включает венозные синусы и
- 39. ● Имеет место раздельное кровоснабжение белой и
- 40. - Кровь фильтруется в процессе прохождения ее
- 41. Возрастные изменения. В старческом возрасте в
- 42. являются наиболее многочисленными органами иммунной системы. Они
- 43. Снаружи каждый лимфатическгий узел, покрыт соединительнотканной капсулой,
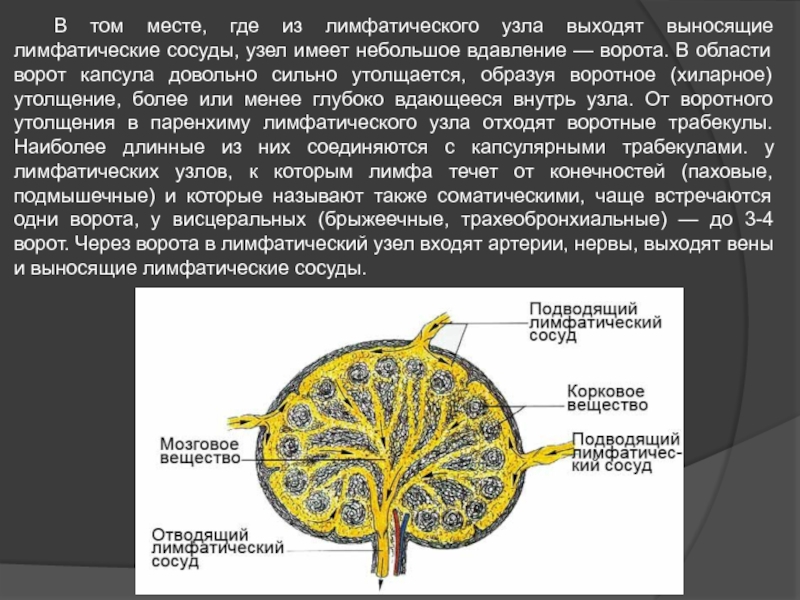
- 44. В том месте, где из лимфатического узла
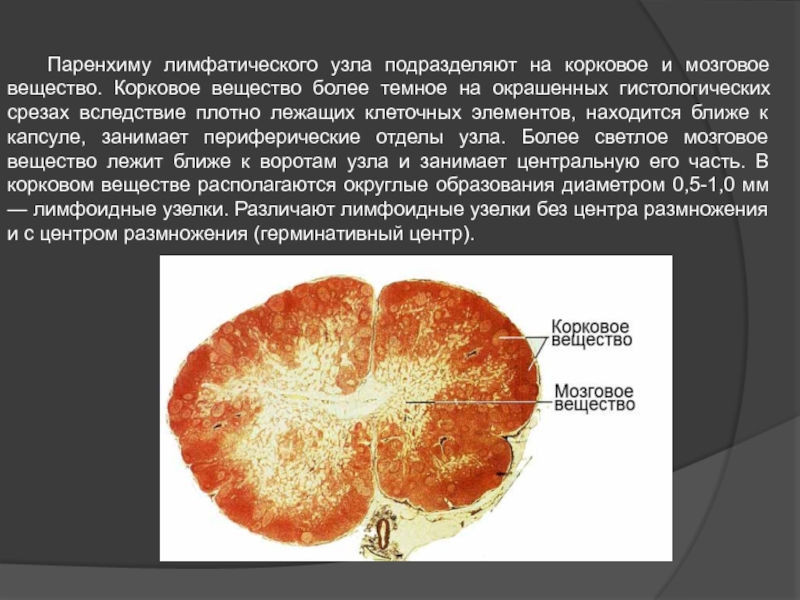
- 45. Паренхиму лимфатического узла подразделяют на корковое и
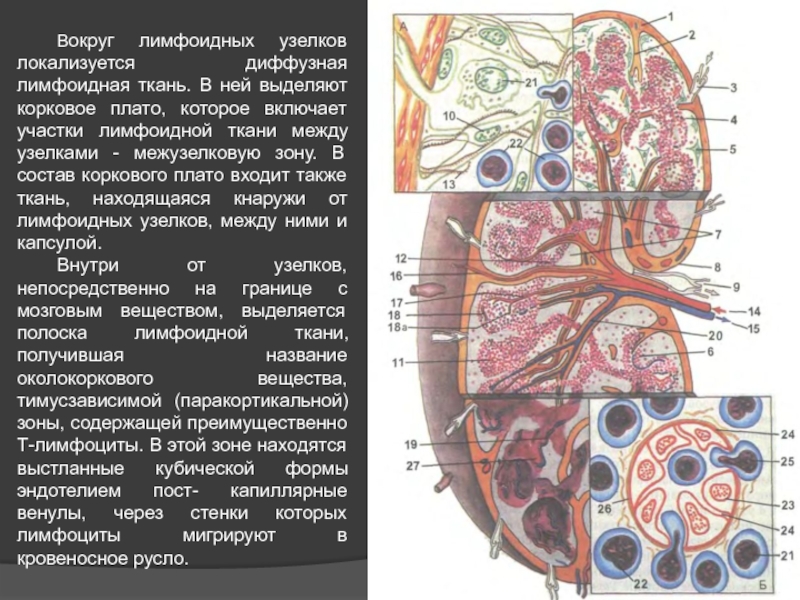
- 46. Вокруг лимфоидных узелков локализуется диффузная лимфоидная ткань.
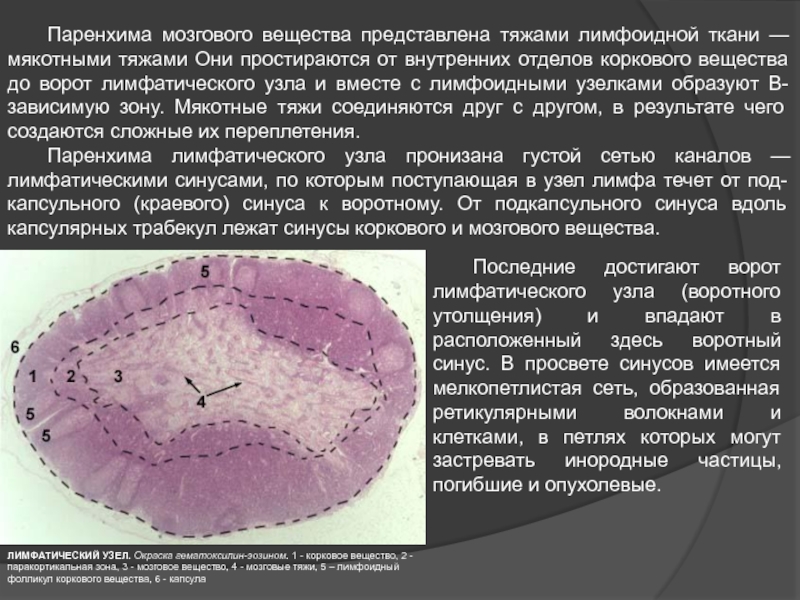
- 47. Паренхима мозгового вещества представлена тяжами лимфоидной ткани
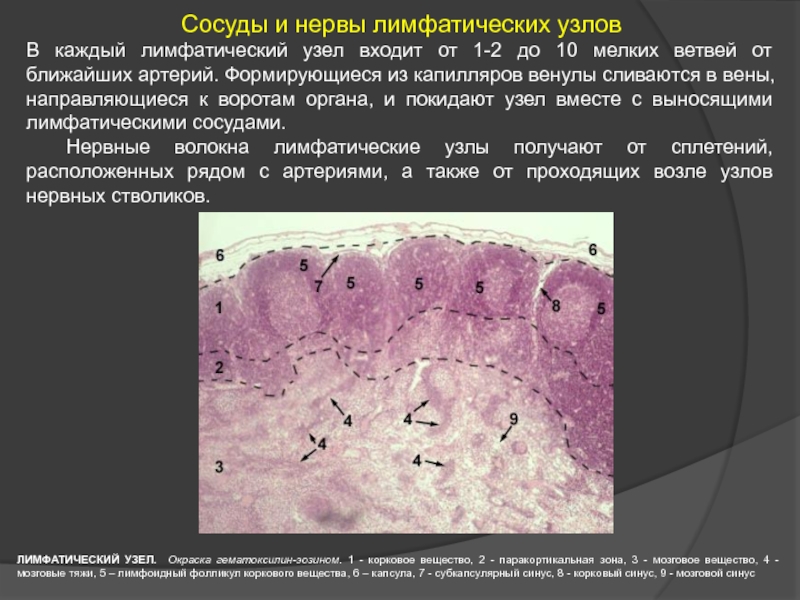
- 48. Сосуды и нервы лимфатических узлов В каждый
- 49. Лимфатические узлы развиваются из мезенхимы возле формирующихся
- 50. Возрастные изменения иволютивного плана (уменьшение количества лимфоидной
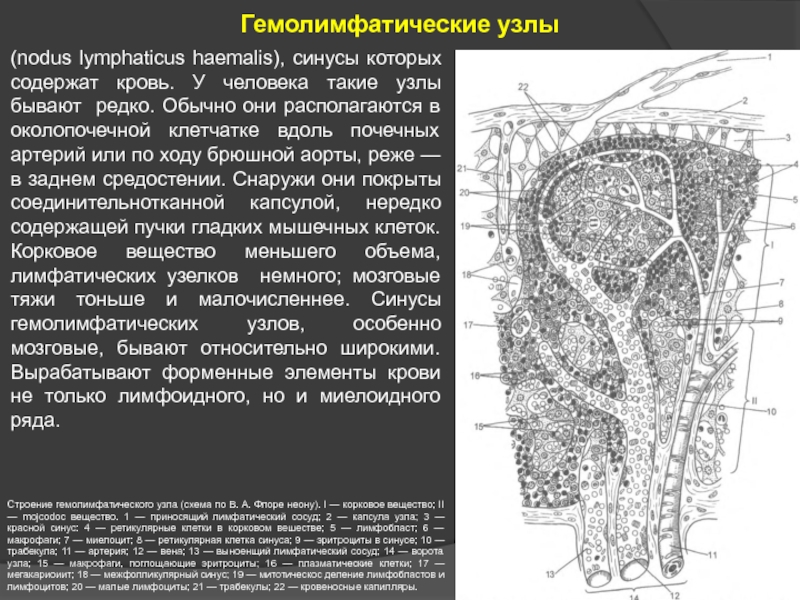
- 51. Гемолимфатические узлы (nodus lymphaticus haemalis), синусы которых
- 52. Спасибо за внимание!
Слайд 2 Система органов кроветворения и иммунной защиты - это совокупность органов, поддерживающих
Слайд 5 Основные функции органов системы кроветворения и иммуногенеза
1. Кроветворение
●образование крови как ткани (в эмбриональном периоде жизни человека)
●физиологическая регенерация крови (в постэмбриональном периоде жизни человека)- образование новых форменных элементов крови
2. Иммуногенез –- образование ключевых клеток иммуногенеза (Т- и В-лимфоцитов, моноциты), которые осуществляют контроль и поддержание генетического гомеостаза организма, т.е. участвуют в его иммунных реакциях . Иммуногенез тесно связан с кроветворением.
В процессе эмбрионального развития человека стволовые полипотентные клетки крови (СКК) совершают сложный миграционный путь: впервые они образуются в стенке желточного мешка (2- 3-я неделя внутриутробной жизни, затем СКК перемещаются в печень → затем в селезенку→ в тимус, лимфатические узлы → красный костный мозг.
Слайд 6Сопутствующие функции органов системы кроветворения и иммуногенеза
1. Депонирующая – накопление
2. Цензорная – отбор полноценных форменных элементов крови перед их выходом в периферический кровоток. Уничтожение неполноценных кроветворных клеток и форменных элементов.
3. Барьерная – избирательная проницаемость для биологических субстратов (молекулярных, клеточных, болезнетворных и др.) между кровью и тканями паренхимы
4. Эндокринная – секреция местных и дистантных гормонов.
Слайд 7Общие структурные свойства органов системы кроветворения и иммуногенеза
1. Относятся к
2. Имеют мощное кровоснабжение ( трофическая и функциональная системы внутриорганных кровеносных сосудов)
3. Иннервируются вегетативной нервной системой.
4. Обладают высокой степенью регенераторности
Слайд 8 Паренхима миелоидных органов представлена островковыми скоплениями кроветворных клеток миелоидного ряда гемоцитопоэза
Общий план строения
Паренхима лимфоидных органов представлена различными по сложности структурной организации скоплениями кроветворных клеток лимфоидного ряда гемоцитопоэза разной степени дифференцированности. Кроветворные клетки лимфоцитопоэза составляют единое морфофункциональное целое с окружающей их ретикулярной тканью Эта кооперация называется лимфоидной тканью и нередко считается основой паренхимы.
Слайд 9 Строма представлена комплексом вспомогательных структур, которые обеспечивают жизнедеятельность паренхимы (функционирование, защиту,
В ее составе:
• наружная капсула (ПВСТ, .сосуды, нервный аппарат);
• внутриорганные прослойки (РВСТ, сосуды, нервный аппарат);
• ретикулярная ткань (исключение составляет тимус – в нем место ретикулярной ткани занимает эпителиальная.
Общий план строения
Слайд 10 Трофическая система кровоснабжения обеспечивает жизнедеятельность тканей кроветворного органа. Ее гемокапилляры относятся
Функциональная система кровоснабжения обеспечивает основные функции органа кроветворения. Ее гемокапилляры относятся к синусоидному типу с порозным эндотелием. Они определяют возможность проникновения созревших форменных элементов после цензорного отбора из паренхимы в кровоток.
Особенности внутриорганного кровоснабжения
Слайд 11Центральные органы кроветворения
Костный мозг
Костный мозг (medulla osseum) — центральный кроветворный
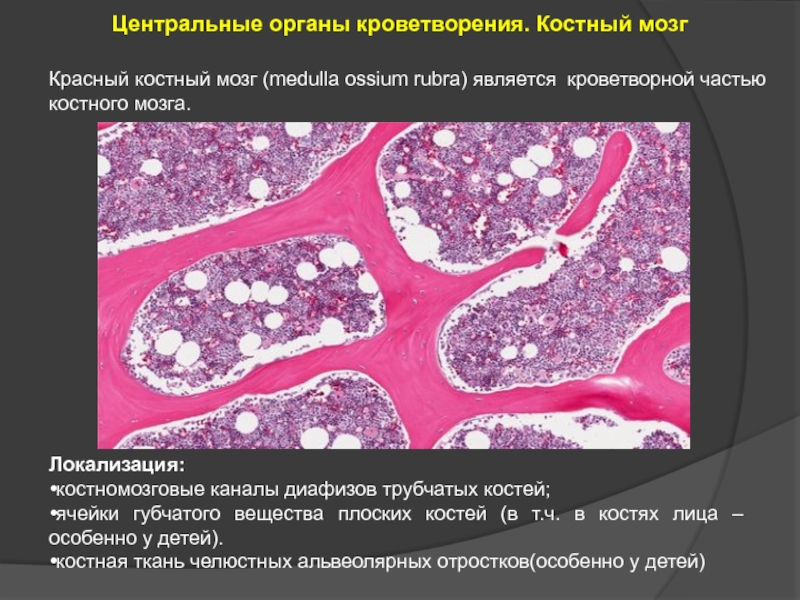
Слайд 12Центральные органы кроветворения. Костный мозг
Красный костный мозг (medulla ossium rubra)
Локализация:
•костномозговые каналы диафизов трубчатых костей;
•ячейки губчатого вещества плоских костей (в т.ч. в костях лица – особенно у детей).
•костная ткань челюстных альвеолярных отростков(особенно у детей)
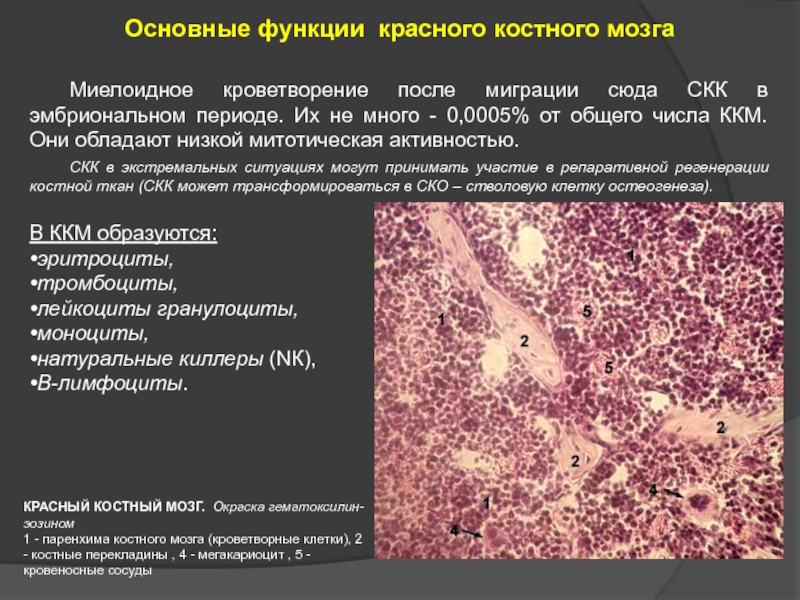
Слайд 14Основные функции красного костного мозга
Миелоидное кроветворение после миграции сюда СКК в
СКК в экстремальных ситуациях могут принимать участие в репаративной регенерации костной ткан (СКК может трансформироваться в СКО – стволовую клетку остеогенеза).
В ККМ образуются:
•эритроциты,
•тромбоциты,
•лейкоциты гранулоциты,
•моноциты,
•натуральные киллеры (NК),
•В-лимфоциты.
КРАСНЫЙ КОСТНЫЙ МОЗГ. Окраска гематоксилин-эозином
1 - паренхима костного мозга (кроветворные клетки), 2 - костные перекладины , 4 - мегакариоцит , 5 - кровеносные сосуды
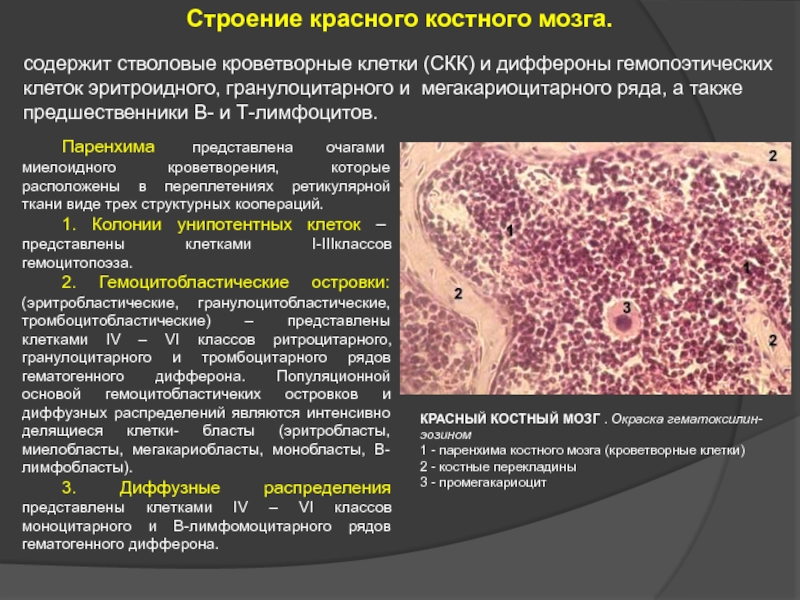
Слайд 15Строение красного костного мозга.
содержит стволовые кроветворные клетки (СКК) и диффероны
Паренхима представлена очагами миелоидного кроветворения, которые расположены в переплетениях ретикулярной ткани виде трех структурных коопераций.
1. Колонии унипотентных клеток – представлены клетками I-IIIклассов гемоцитопоэза.
2. Гемоцитобластические островки: (эритробластические, гранулоцитобластические, тромбоцитобластические) – представлены клетками IV – VI классов ритроцитарного, гранулоцитарного и тромбоцитарного рядов гематогенного дифферона. Популяционной основой гемоцитобластичеких островков и диффузных распределений являются интенсивно делящиеся клетки- бласты (эритробласты, миелобласты, мегакариобласты, монобласты, В-лимфобласты).
3. Диффузные распределения представлены клетками IV – VI классов моноцитарного и В-лимфомоцитарного рядов гематогенного дифферона.
КРАСНЫЙ КОСТНЫЙ МОЗГ . Окраска гематоксилин-эозином
1 - паренхима костного мозга (кроветворные клетки)
2 - костные перекладины
3 - промегакариоцит
Слайд 16Строение красного костного мозга.
Стромой костного мозга является ретикулярная ткань, образующая
Слайд 17Желтый костный мозг
Желтый костный мозг (medulla ossium flava) у взрослых
В обычных условиях желтый костный мозг не осуществляет кроветворной функции, но в случае больших кровопотерь или при некоторых патологических состояниях организма в нем появляются очаги миелопоэза за счет дифференцировки приносимых сюда с кровью стволовых и полустволовых клеток.
Резкой границы между желтым и красным костным мозгом не существует. Соотношение желтого и красного костного мозга может меняться в зависимости от возраста, условий питания, нервных, эндокринных и других факторов.
Слайд 18Васкуляризация.
Костный мозг снабжается кровью посредством сосудов, проникающих через надкостницу в
Иннервация.
В иннервации участвуют нервы сосудистых сплетений, нервы мышц и специальные нервные проводники к костному мозгу. Нервы проникают в костный мозг вместе с кровеносными сосудами через костные каналы.
Возрастные изменения.
Красный костный мозг в детском возрасте заполняет эпифизы и диафизы трубчатых костей и находится в губчатом веществе плоских костей. Примерно в 12—18 лет красный костный мозг в диафизах замещается желтым. В старческом возрасте костный мозг (желтый и красный) приобретает слизистую консистенцию и тогда называется желатинозным костным мозгом.
Регенерация.
Красный костный мозг обладает высокой физиологической и репаративной регенерационной способностью. Источником образования гемопоэтических клеток являются стволовые клетки, находящиеся в тесном взаимодействии с ретикулярной стромальной тканью.
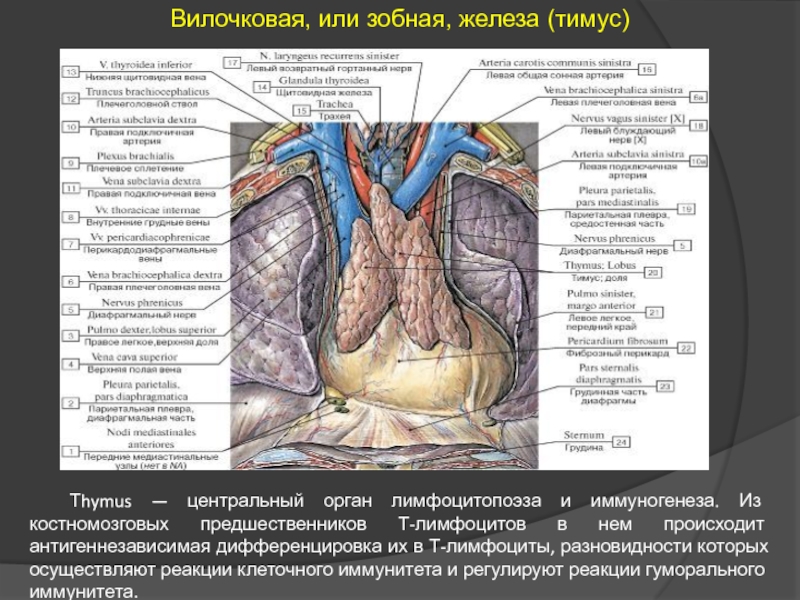
Слайд 19Вилочковая, или зобная, железа (тимус)
Тhymus — центральный орган лимфоцитопоэза и
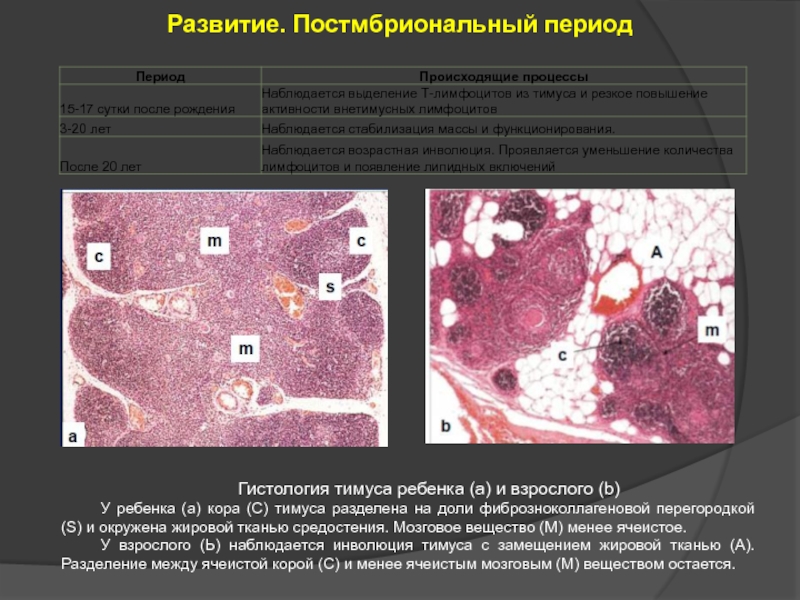
Слайд 21Развитие. Постмбриональный период
Гистология тимуса ребенка (а) и взрослого (b)
У ребенка (а)
У взрослого (Ь) наблюдается инволюция тимуса с замещением жировой тканью (А). Разделение между ячеистой корой (С) и менее ячеистым мозговым (М) веществом остается.
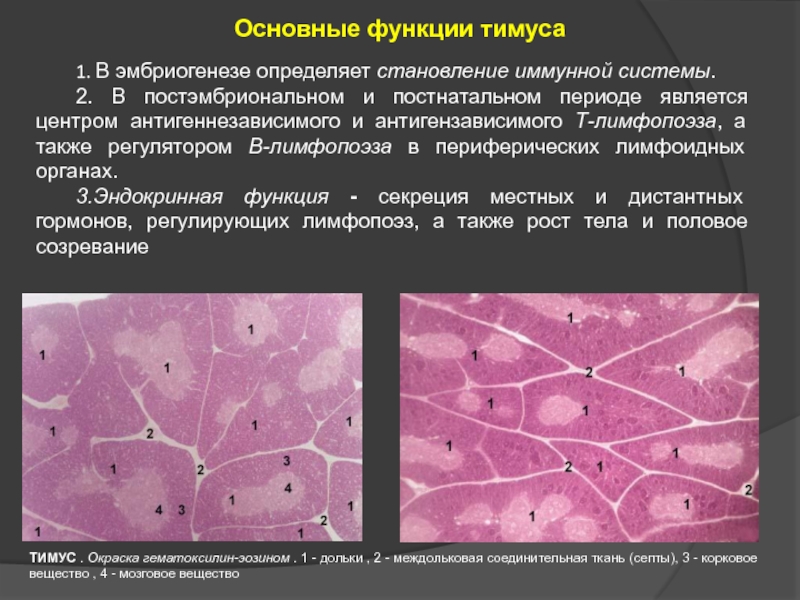
Слайд 22Основные функции тимуса
1. В эмбриогенезе определяет становление иммунной системы.
2.
3.Эндокринная функция - секреция местных и дистантных гормонов, регулирующих лимфопоэз, а также рост тела и половое созревание
ТИМУС . Окраска гематоксилин-эозином . 1 - дольки , 2 - междольковая соединительная ткань (септы), 3 - корковое вещество , 4 - мозговое вещество
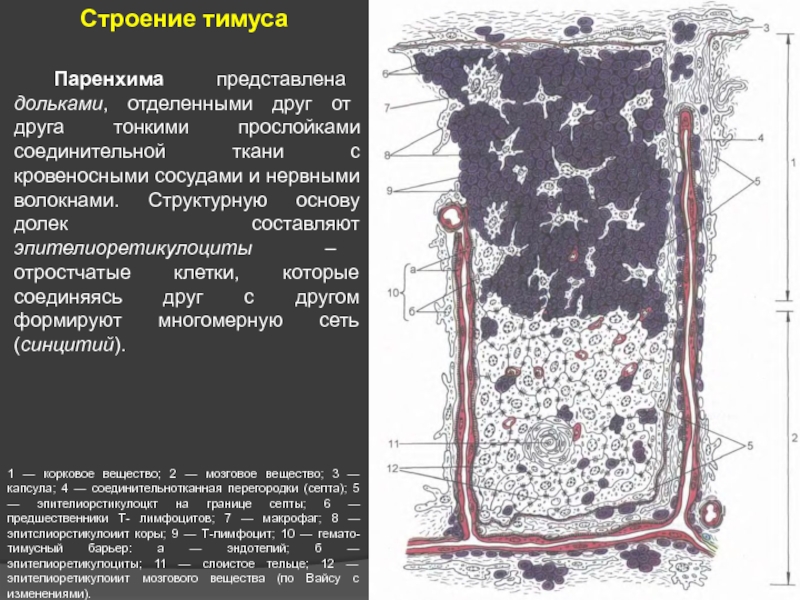
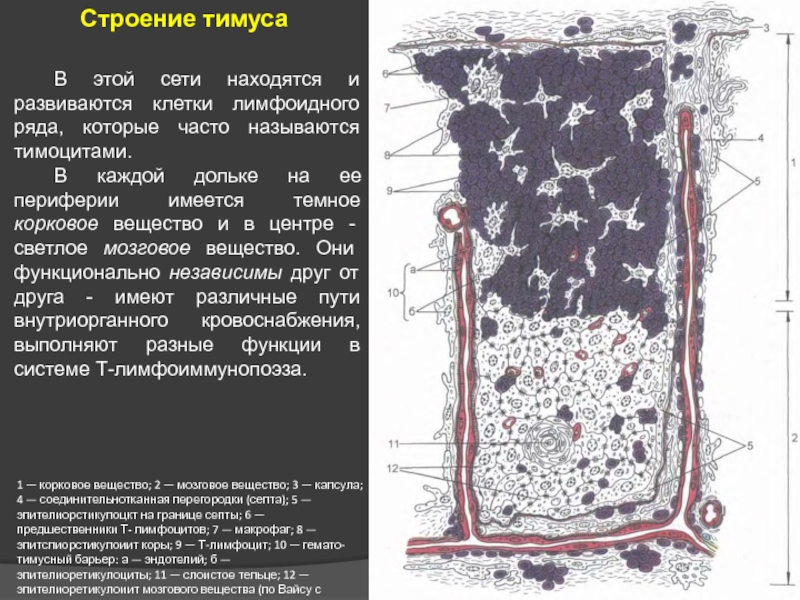
Слайд 23Строение тимуса
1 — корковое вещество; 2 — мозговое вещество; 3
Паренхима представлена дольками, отделенными друг от друга тонкими прослойками соединительной ткани с кровеносными сосудами и нервными волокнами. Структурную основу долек составляют эпителиоретикулоциты – отростчатые клетки, которые соединяясь друг с другом формируют многомерную сеть (синцитий).
Слайд 241 — корковое вещество; 2 — мозговое вещество; 3 — капсула;
В этой сети находятся и развиваются клетки лимфоидного ряда, которые часто называются тимоцитами.
В каждой дольке на ее периферии имеется темное корковое вещество и в центре - светлое мозговое вещество. Они функционально независимы друг от друга - имеют различные пути внутриорганного кровоснабжения, выполняют разные функции в системе Т-лимфоиммунопоэза.
Строение тимуса
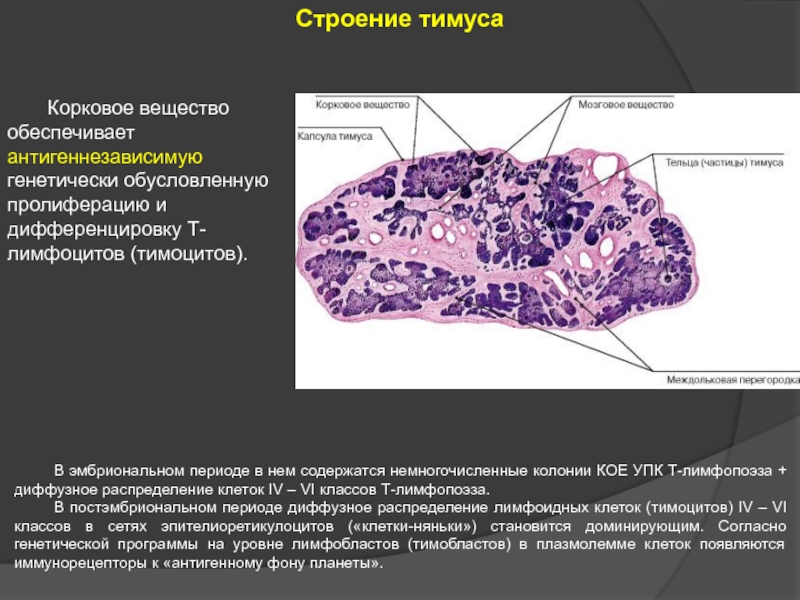
Слайд 25 Корковое вещество обеспечивает антигеннезависимую генетически обусловленную пролиферацию и дифференцировку Т-лимфоцитов (тимоцитов).
В эмбриональном периоде в нем содержатся немногочисленные колонии КОЕ УПК Т-лимфопоэза + диффузное распределение клеток IV – VI классов Т-лимфопоэза.
В постэмбриональном периоде диффузное распределение лимфоидных клеток (тимоцитов) IV – VI классов в сетях эпителиоретикулоцитов («клетки-няньки») становится доминирующим. Согласно генетической программы на уровне лимфобластов (тимобластов) в плазмолемме клеток появляются иммунорецепторы к «антигенному фону планеты».
Строение тимуса
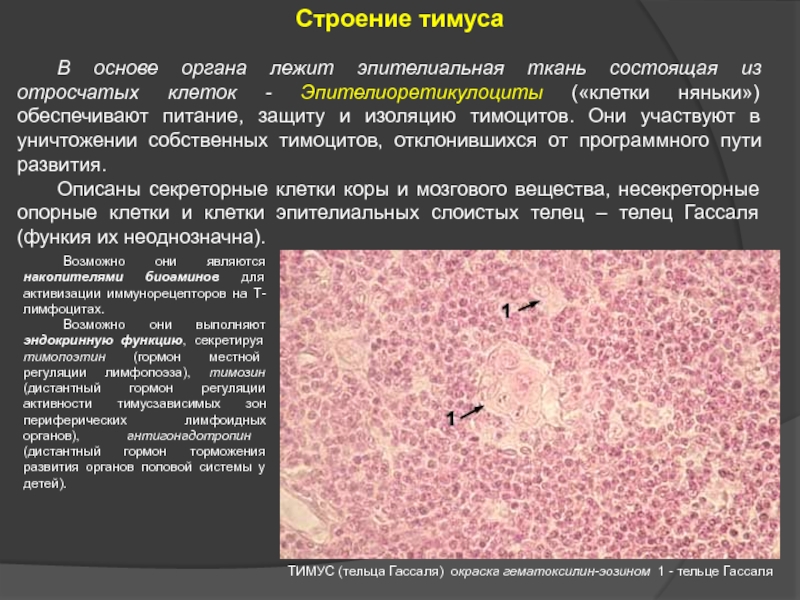
Слайд 26 В основе органа лежит эпителиальная ткань состоящая из отросчатых клеток -
Описаны секреторные клетки коры и мозгового вещества, несекреторные опорные клетки и клетки эпителиальных слоистых телец – телец Гассаля (функия их неоднозначна).
Строение тимуса
ТИМУС (тельца Гассаля) окраска гематоксилин-эозином 1 - тельце Гассаля
Возможно они являются накопителями биоаминов для активизации иммунорецепторов на Т-лимфоцитах.
Возможно они выполняют эндокринную функцию, секретируя тимопоэтин (гормон местной регуляции лимфопоэза), тимозин (дистантный гормон регуляции активности тимусзависимых зон периферических лимфоидных органов), антигонадотропин (дистантный гормон торможения развития органов половой системы у детей).
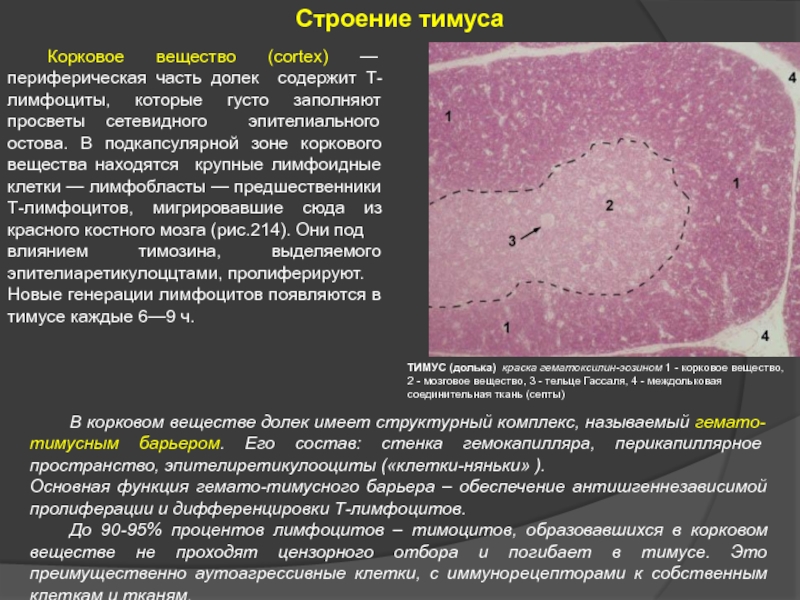
Слайд 27 Корковое вещество (cortex) — периферическая часть долек содержит Т-лимфоциты, которые густо
влиянием тимозина, выделяемого эпителиаретикулоццтами, пролиферируют.
Новые генерации лимфоцитов появляются в тимусе каждые 6—9 ч.
Строение тимуса
ТИМУС (долька) краска гематоксилин-эозином 1 - корковое вещество,
2 - мозговое вещество, 3 - тельце Гассаля, 4 - междольковая соединительная ткань (септы)
В корковом веществе долек имеет структурный комплекс, называемый гемато-тимусным барьером. Его состав: стенка гемокапилляра, перикапиллярное пространство, эпителиретикулооциты («клетки-няньки» ).
Основная функция гемато-тимусного барьера – обеспечение антишгеннезависимой пролиферации и дифференцировки Т-лимфоцитов.
До 90-95% процентов лимфоцитов – тимоцитов, образовавшихся в корковом веществе не проходят цензорного отбора и погибает в тимусе. Это преимущественно аутоагрессивные клетки, с иммунорецепторами к собственным клеткам и тканям.
Слайд 28Мозговое вещество
Содержит диффузно расположеные рециркулированные Т-лимфоциты, отростчатые макрофаги – антигенпредставляющие клетки
Здесь происходит Т-бластрансформация - рециркулировавшие Т-лимфоцитов в Т-иммунобласт с их последующей антигензависимой пролиферацией и дифференцировкой. В результате чего образуется популяция комплементарных Т-лимфоцитов - эффекторов (Т-иммуноцитов киллеров).
Через кровоток Т-иммуноцитов киллеры выходят в ткани, где участвуют в реакциях клеточного («антимутантного») иммунитета Они уничтожают клеточных мутантов – носителей комплементарных им антигенов с помощью цитотоксического эффекта («поцелуй смерти»).
Строение тимуса
Эпителиорстикулоиит мозгового вещества вилочкоиой железы.
Электронная микрофотография, х 18 000 (препарат Л.П.Бобовой).
1 — ядро; 2 — вакуоли; 3 — лизосомы; 4 — митохондрии; 5 — лимфоцит, инвагинирошшный в эпителиоретикулоцит.
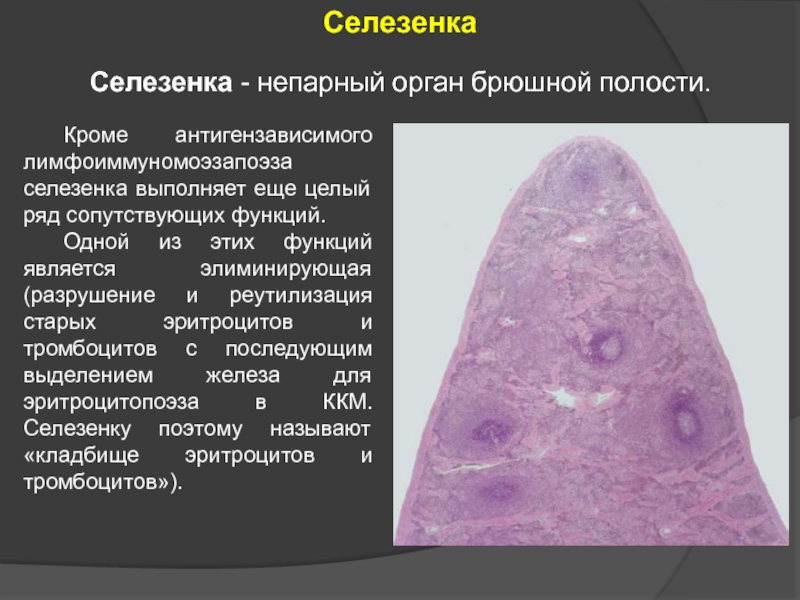
Слайд 29 Кроме антигензависимого лимфоиммуномоэзапоэза селезенка выполняет еще целый ряд сопутствующих функций.
Одной из
Селезенка - непарный орган брюшной полости.
Селезенка
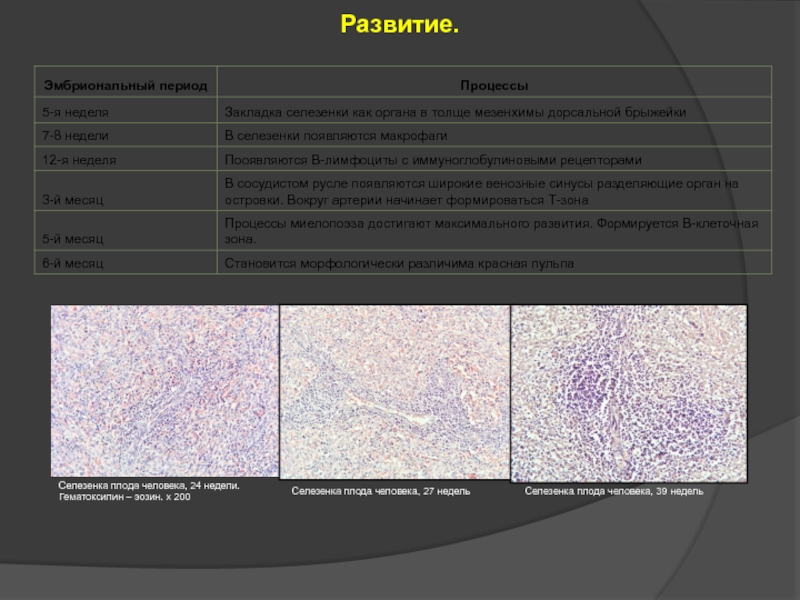
Слайд 30Развитие.
Селезенка плода человека, 24 недели. Гематоксилин – эозин. х 200
Селезенка плода человека, 27 недель
Селезенка плода человека, 39 недель
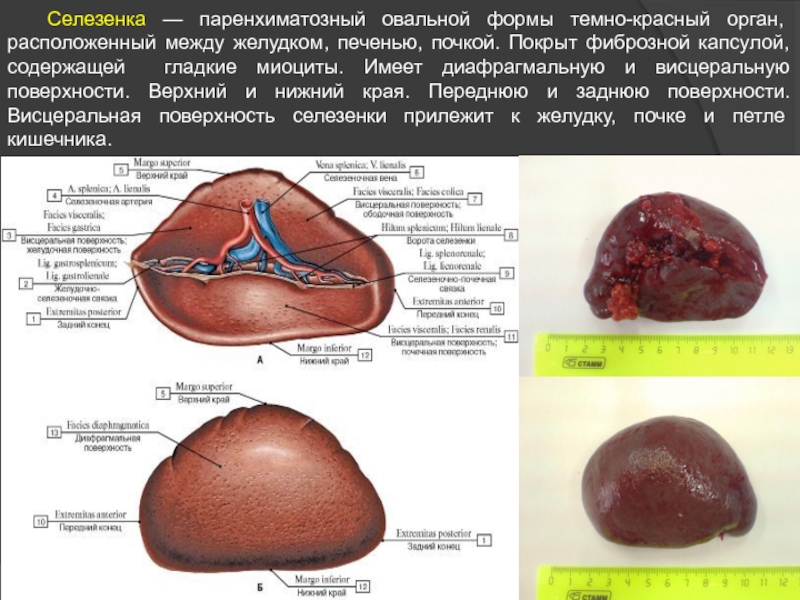
Слайд 31 Селезенка — паренхиматозный овальной формы темно-красный орган, расположенный между желудком, печенью,
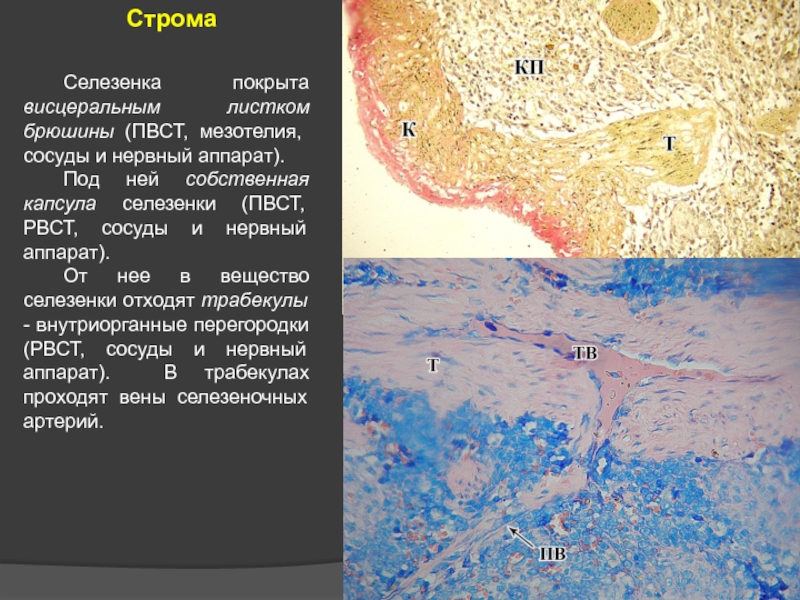
Слайд 32 Селезенка покрыта висцеральным листком брюшины (ПВСТ, мезотелия, сосуды и нервный аппарат).
Под ней собственная капсула селезенки (ПВСТ, РВСТ, сосуды и нервный аппарат).
От нее в вещество селезенки отходят трабекулы - внутриорганные перегородки (РВСТ, сосуды и нервный аппарат). В трабекулах проходят вены селезеночных артерий.
Строма
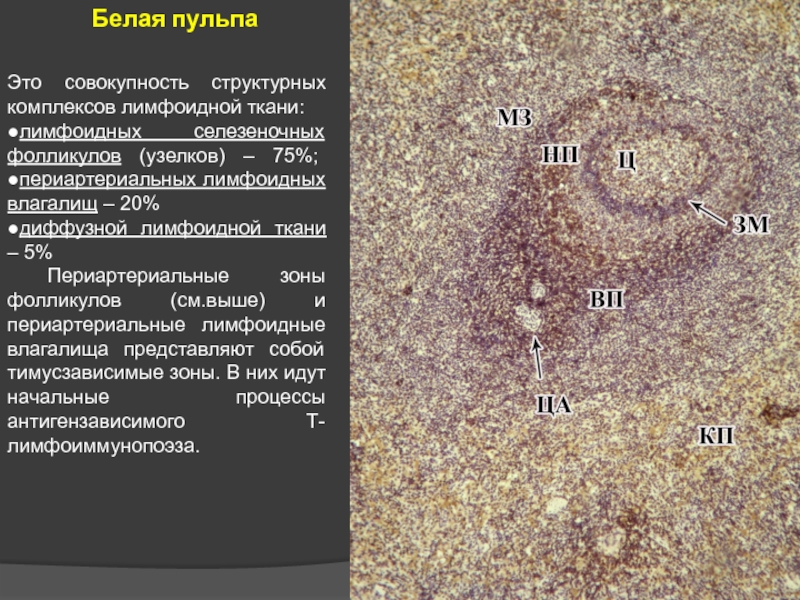
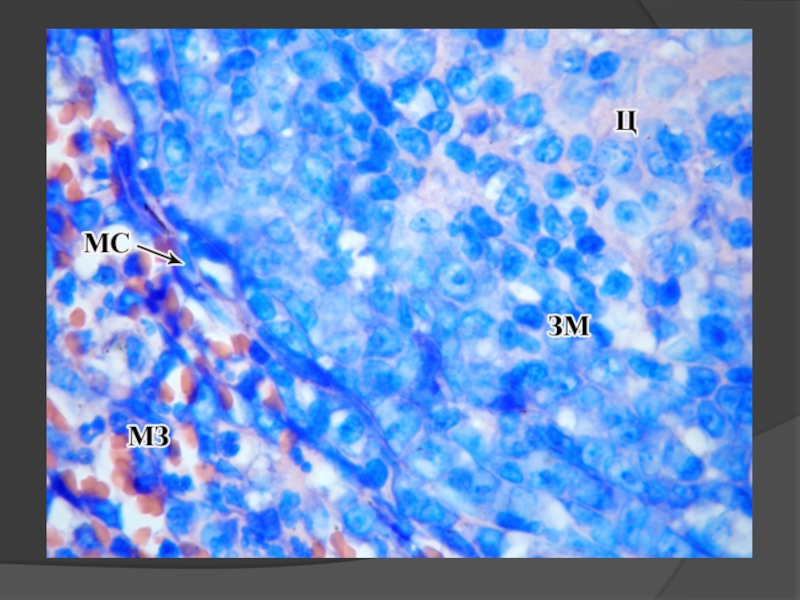
Слайд 33Это совокупность структурных комплексов лимфоидной ткани:
●лимфоидных селезеночных фолликулов (узелков) –
●диффузной лимфоидной ткани – 5%
Периартериальные зоны фолликулов (см.выше) и периартериальные лимфоидные влагалища представляют собой тимусзависимые зоны. В них идут начальные процессы антигензависимого Т- лимфоиммунопоэза.
Белая пульпа
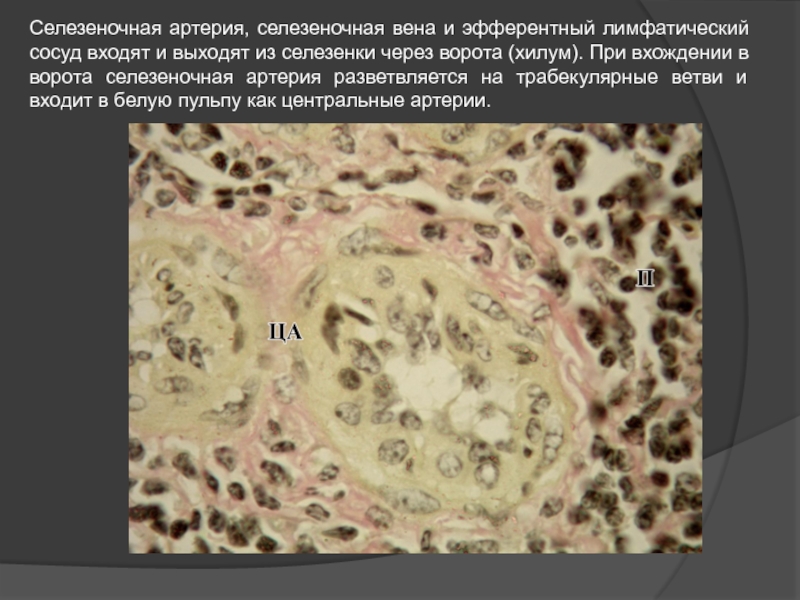
Слайд 34Селезеночная артерия, селезеночная вена и эфферентный лимфатический сосуд входят и выходят
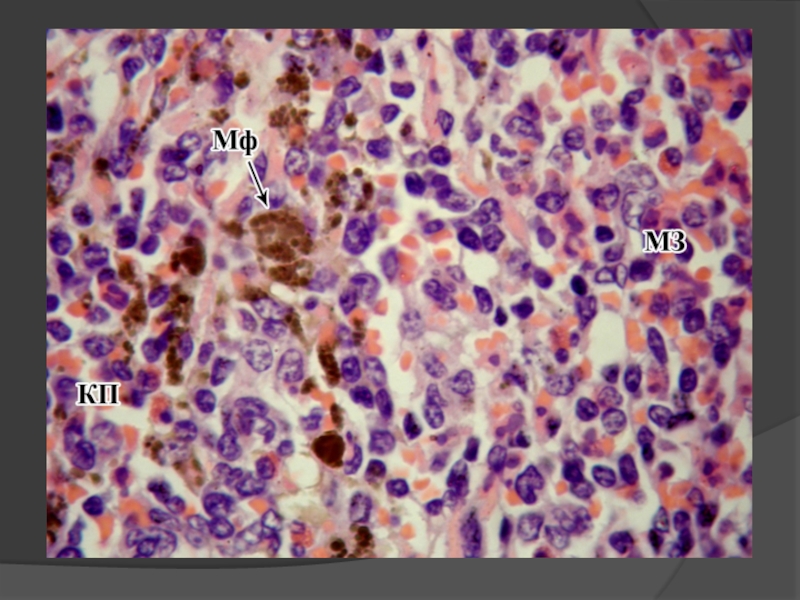
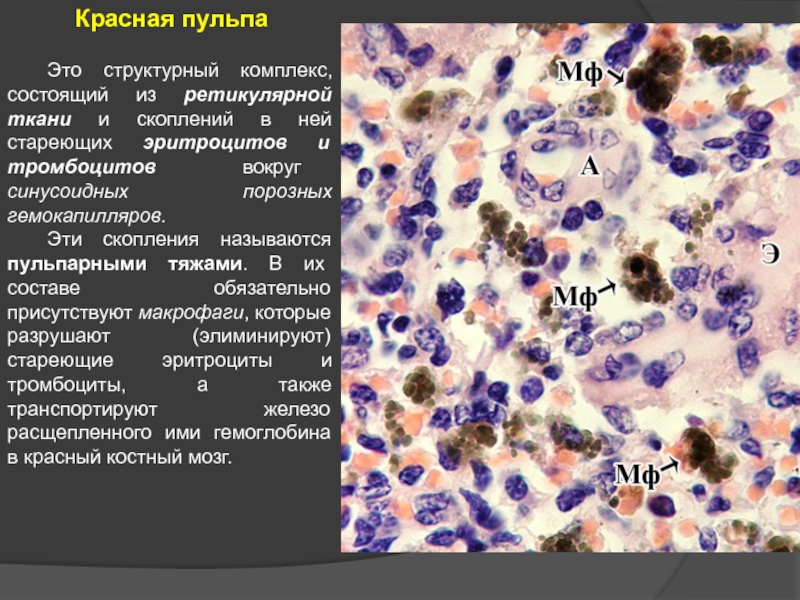
Слайд 37 Это структурный комплекс, состоящий из ретикулярной ткани и скоплений в ней
Эти скопления называются пульпарными тяжами. В их составе обязательно присутствуют макрофаги, которые разрушают (элиминируют) стареющие эритроциты и тромбоциты, а также транспортируют железо расщепленного ими гемоглобина в красный костный мозг.
Красная пульпа
Слайд 38 Красная пульпа селезенки включает венозные синусы и пульпарные тяжи.
Пульпарные тяжи. Часть
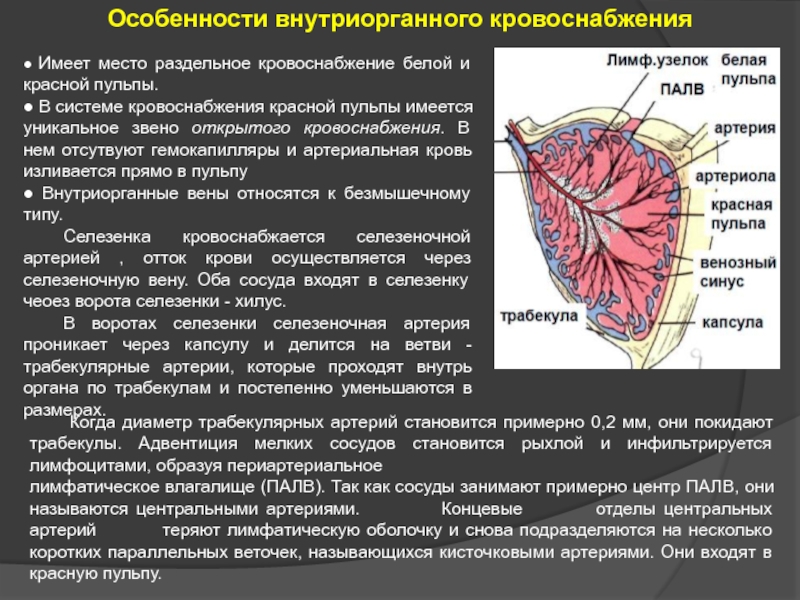
Слайд 39● Имеет место раздельное кровоснабжение белой и красной пульпы.
● В
● Внутриорганные вены относятся к безмышечному типу.
Селезенка кровоснабжается селезеночной артерией , отток крови осуществляется через селезеночную вену. Оба сосуда входят в селезенку чеоез ворота селезенки - хилус.
В воротах селезенки селезеночная артерия проникает через капсулу и делится на ветви - трабекулярные артерии, которые проходят внутрь органа по трабекулам и постепенно уменьшаются в размерах.
Особенности внутриорганного кровоснабжения
Когда диаметр трабекулярных артерий становится примерно 0,2 мм, они покидают трабекулы. Адвентиция мелких сосудов становится рыхлой и инфильтрируется лимфоцитами, образуя периартериальное
лимфатическое влагалище (ПАЛВ). Так как сосуды занимают примерно центр ПАЛВ, они называются центральными артериями. Концевые отделы центральных артерий теряют лимфатическую оболочку и снова подразделяются на несколько коротких параллельных веточек, называющихся кисточковыми артериями. Они входят в красную пульпу.
Слайд 40- Кровь фильтруется в процессе прохождения ее через паренхиму селезенки (селезеночные
- Закрытый тип кровообращения составляет значительно меньшую часть циркуляции. Кровь из премаргинальных синусов проходит через паренхиму селезенки и поступает вместо синусоид в систему селезеночных вен. Этот тип кровообращения быстрый, т. к. через него кровь проходит без фильтрации.
Типы кровообращения в селезенке (открытый и закрытый)
Слайд 41Возрастные изменения.
В старческом возрасте в селезенке происходит атрофия белой и
Регенерация.
Физиологическое обновление лимфоидных и стромальных клеток происходит в пределах самостоятельных стволовых дифферонов. Экспериментальные исследования на животных показали возможность восстановления селезенки после удаления 80—90 % ее объема (репаративная регенерация). Однако полного восстановления формы и размеров органа при этом, как правило, не наблюдается.
Слайд 42являются наиболее многочисленными органами иммунной системы. Они лежат на путях следования
Лимфатические узлы
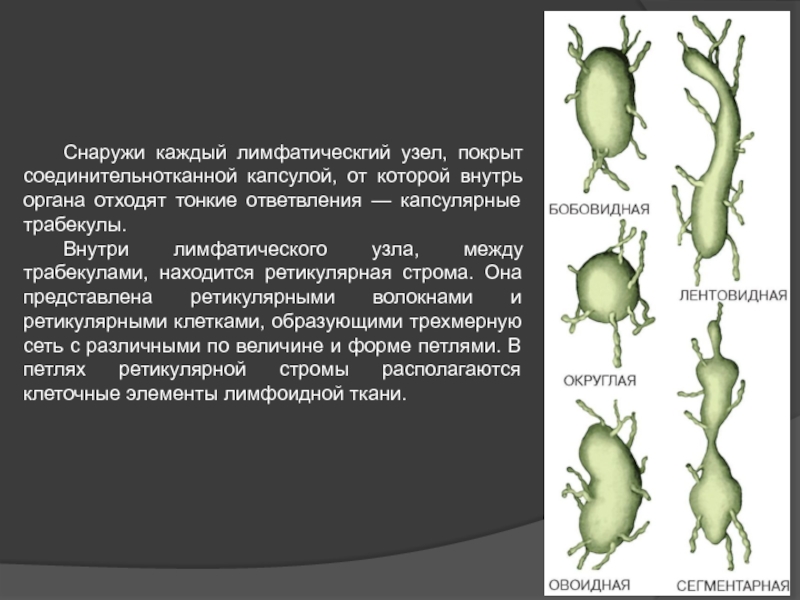
Слайд 43 Снаружи каждый лимфатическгий узел, покрыт соединительнотканной капсулой, от которой внутрь органа
Внутри лимфатического узла, между трабекулами, находится ретикулярная строма. Она представлена ретикулярными волокнами и ретикулярными клетками, образующими трехмерную сеть с различными по величине и форме петлями. В петлях ретикулярной стромы располагаются клеточные элементы лимфоидной ткани.
Слайд 44 В том месте, где из лимфатического узла выходят выносящие лимфатические сосуды,
Слайд 45 Паренхиму лимфатического узла подразделяют на корковое и мозговое вещество. Корковое вещество
Слайд 46 Вокруг лимфоидных узелков локализуется диффузная лимфоидная ткань. В ней выделяют корковое
Внутри от узелков, непосредственно на границе с мозговым веществом, выделяется полоска лимфоидной ткани, получившая название околокоркового вещества, тимусзависимой (паракортикальной) зоны, содержащей преимущественно Т-лимфоциты. В этой зоне находятся выстланные кубической формы эндотелием пост- капиллярные венулы, через стенки которых лимфоциты мигрируют в кровеносное русло.
Слайд 47 Паренхима мозгового вещества представлена тяжами лимфоидной ткани — мякотными тяжами Они
Паренхима лимфатического узла пронизана густой сетью каналов — лимфатическими синусами, по которым поступающая в узел лимфа течет от под- капсульного (краевого) синуса к воротному. От подкапсульного синуса вдоль капсулярных трабекул лежат синусы коркового и мозгового вещества.
Последние достигают ворот лимфатического узла (воротного утолщения) и впадают в расположенный здесь воротный синус. В просвете синусов имеется мелкопетлистая сеть, образованная ретикулярными волокнами и клетками, в петлях которых могут застревать инородные частицы, погибшие и опухолевые.
ЛИМФАТИЧЕСКИЙ УЗЕЛ. Окраска гематоксилин-эозином. 1 - корковое вещество, 2 - паракортикальная зона, 3 - мозговое вещество, 4 - мозговые тяжи, 5 – лимфоидный фолликул коркового вещества, 6 - капсула
Слайд 48Сосуды и нервы лимфатических узлов
В каждый лимфатический узел входит от 1-2
Нервные волокна лимфатические узлы получают от сплетений, расположенных рядом с артериями, а также от проходящих возле узлов нервных стволиков.
ЛИМФАТИЧЕСКИЙ УЗЕЛ. Окраска гематоксилин-эозином. 1 - корковое вещество, 2 - паракортикальная зона, 3 - мозговое вещество, 4 - мозговые тяжи, 5 – лимфоидный фолликул коркового вещества, 6 – капсула, 7 - субкапсулярный синус, 8 - корковый синус, 9 - мозговой синус
Слайд 49 Лимфатические узлы развиваются из мезенхимы возле формирующихся сплетений кровеносных и лимфатических
В процессе развития узла клетки лимфоидного ряда впячиваются в просвет при- лежащего лимфатического сосуда. Просвет лимфатического сосуда в дальнейшем превращается в подкапсульный (краевой) синус. Промежуточные синусы развиваются на основе разветвленного лимфатического сплетения, между сосудами которого врастают тяжи эмбриональной соединительной ткани. Сюда вселяются клетки лимфоидного ряда. Начиная с 19-й недели, в отдельных лимфатических узлах можно видеть намечающуюся границу между корковым и мозговым веществом. лимфоидные узелки в лимфатических узлах начинают формироваться уже во внутриутробном периоде. Центры размножения в лимфоидных узелках появляются незадолго до рождения и вскоре после него. Основные возрастные формообразовательные процессы в лимфатических узлах заканчиваются к 10-12 годам.
Развитие.
Слайд 50 Возрастные изменения иволютивного плана (уменьшение количества лимфоидной ткани, разрастание жировой) в
Слайд 51Гемолимфатические узлы
(nodus lymphaticus haemalis), синусы которых содержат кровь. У человека такие
Строение гемолимфатического узла (схема по В. А. Флоре неону). I — корковое вещество; II — mojcodoc вещество. 1 — приносящий лимфатический сосуд; 2 — капсула узла; 3 — красной синус: 4 — ретикулярные клетки в корковом вешестве; 5 — лимфобласт; 6 — макрофаги; 7 — миелоцит; 8 — ретикулярная клетка синуса; 9 — эритроциты в синусе; 10 — трабекула; 11 — артерия; 12 — вена; 13 — выноенщий лимфатический сосуд; 14 — ворота узла; 15 — макрофаги, поглощающие эритроциты; 16 — плазматические клетки; 17 — мегакариоиит; 18 — межфолликулярный синус; 19 — митотическос деление лимфобластов и лимфоцитов; 20 — малые лимфоциты; 21 — трабекулы; 22 — кровеносные капилляры.