Супрунец С.Н., к.м.н., ассистент кафедры педиатрии
- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Синдром дыхательных расстройств (СДР). Дифференциальная диагностика в раннем неонатальном периоде. Принципы терапии презентация
Содержание
- 1. Синдром дыхательных расстройств (СДР). Дифференциальная диагностика в раннем неонатальном периоде. Принципы терапии
- 2. Актуальность проблемы СДР у новорожденных и недоношенных
- 3. Определение понятия "СДР" Синдром дыхательных расстройств (СДР)
- 4. Определение понятия "РДС" Респираторный дистресс-синдром новорожденных -
- 5. Определение понятия "пневмопатии" Пневмопатии - это неинфекционные
- 6. Термины «синдром дыхательных расстройств» (СДР), «респираторный дистресс-синдром» (РДС) и «болезнь гиалиновых мембран» (БГМ)— синонимы
- 7. Морфофункциональные особенности бронхолегочной системы у недоношенных детей
- 8. Этиология РДС: Нарушение синтеза и экскреции сурфактанта
- 9. Предрасполагающие факторы: Недоношенность Внутриутробные инфекции
- 10. В основе РДС лежит дефицит сурфактанта
- 11. Первичный дефицит сурфактанта может быть обусловлен низкой активностью ферментов синтеза энергетической недостаточностью усиленной его деградацией
- 12. Патогенез Дефицит сурфактанта ↷ Повышается проницаемость
- 13. Клиническая картина Стадийность развития клинических и рентгенологических
- 14. РДС подразделяется по тяжести в соответствии с
- 15. ОПРЕДЕЛЕНИЕ ТЯЖЕСТИ РЕСПИРАТОРНОГО ДИСТРЕСС-СИНДРОМА У НЕДОНОШЕННЫХ НОВОРОЖДЕННЫХ (шкала Сильвермана - Андерсена)
- 16. ОПРЕДЕЛЕНИЕ ТЯЖЕСТИ РЕСПИРАТОРНОГО ДИСТРЕСС-СИНДРОМА У ДОНОШЕННЫХ НОВОРОЖДЕННЫХ (шкала Downes)
- 17. При неадекватном лечении происходит: ■ снижение АД,
- 18. При рентгенологическом исследовании органов грудной клетки отмечается
- 21. Неотложная помощь при СДР I типа: респираторная
- 22. Концепция о том, что основу развития РДС
- 23. В 1980 году Т.Fujiwara опубликовал первые результаты
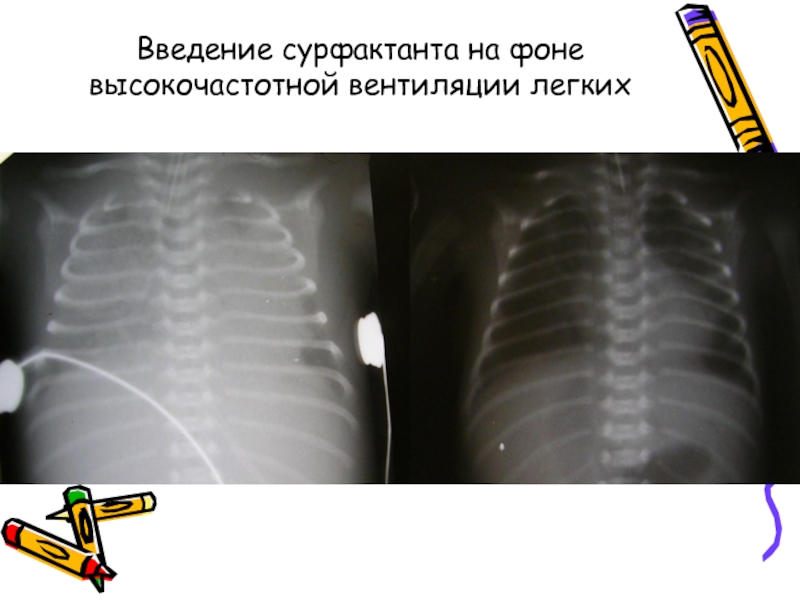
- 26. Введение сурфактанта на фоне высокочастотной вентиляции легких
- 27. В настоящее время известны следующие категории препаратов
- 28. В настоящее время в Государственном Фармакологическом Комитете
- 29. Показания к назначению препаратов сурфактанта: Препараты сурфактанта
- 30. Профилактическая доза для препаратов естественного сурфактанта составляет
- 31. Профилактика Введение матери внутримышечно за 3
- 32. Осложнения РДС I типа у недоношенных детей:
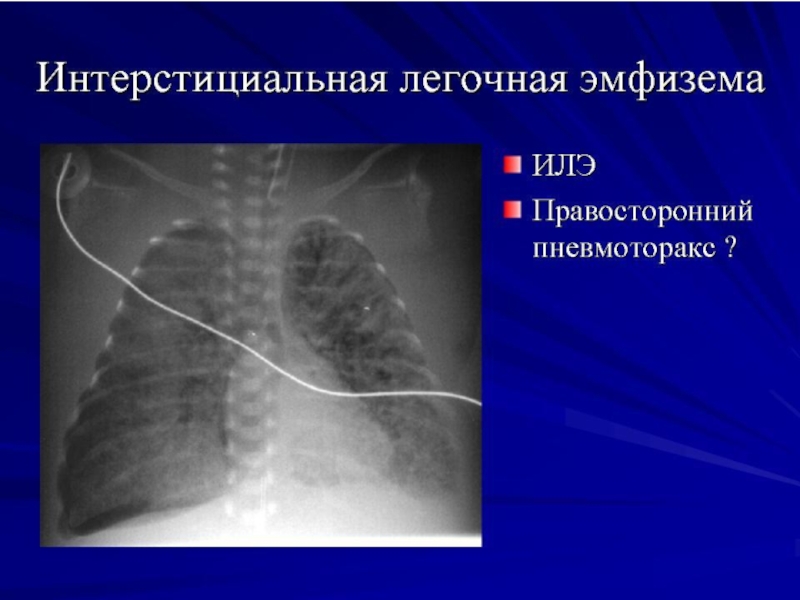
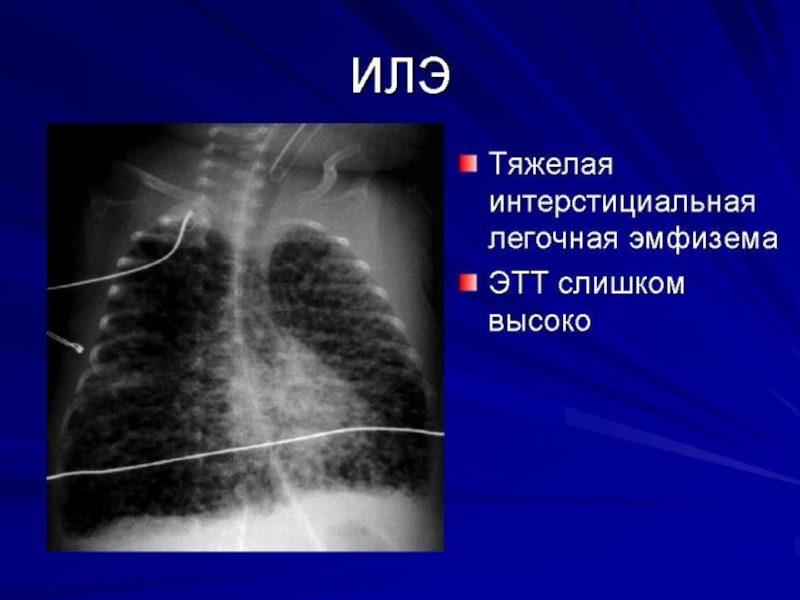
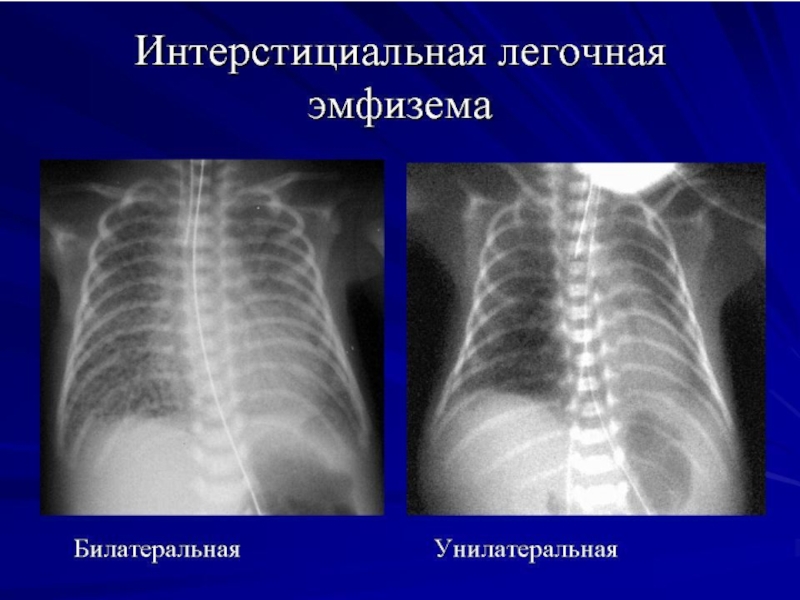
- 37. Интерстициальная лёгочная эмфизема
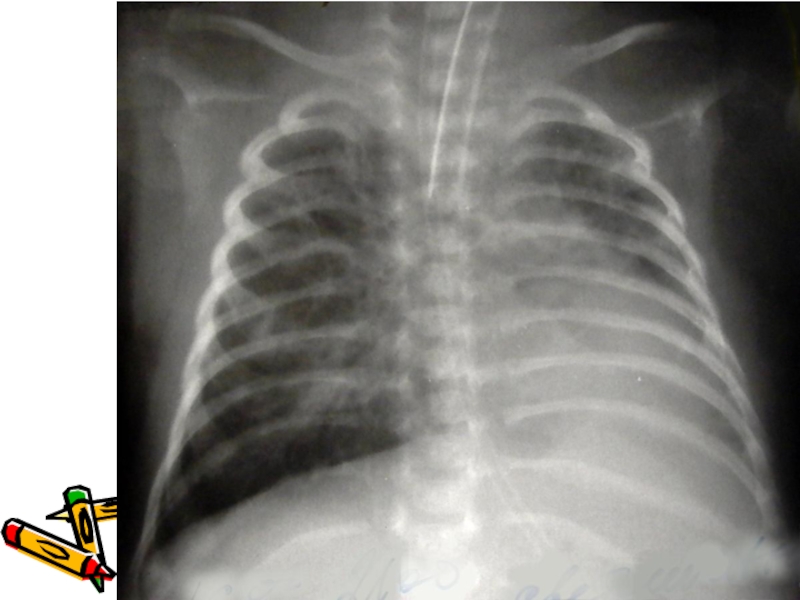
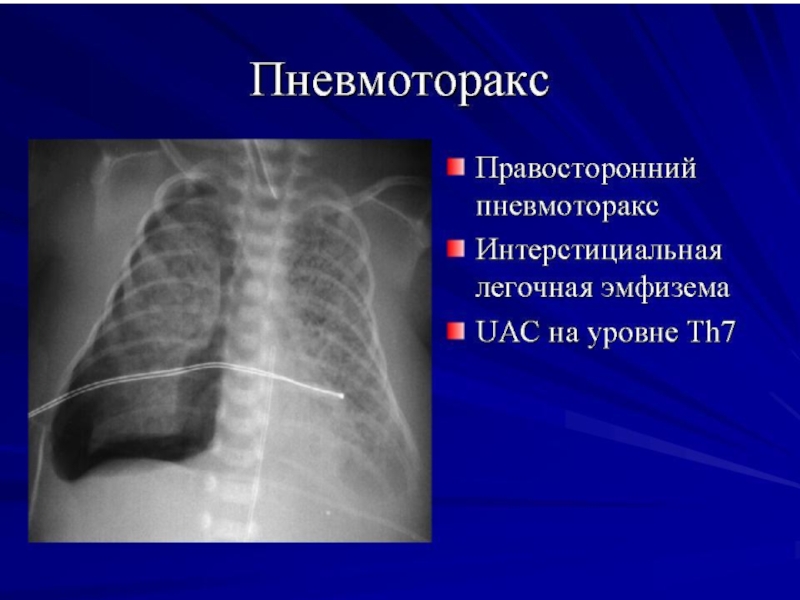
- 38. Напряжённый правосторонний пневмоторакс
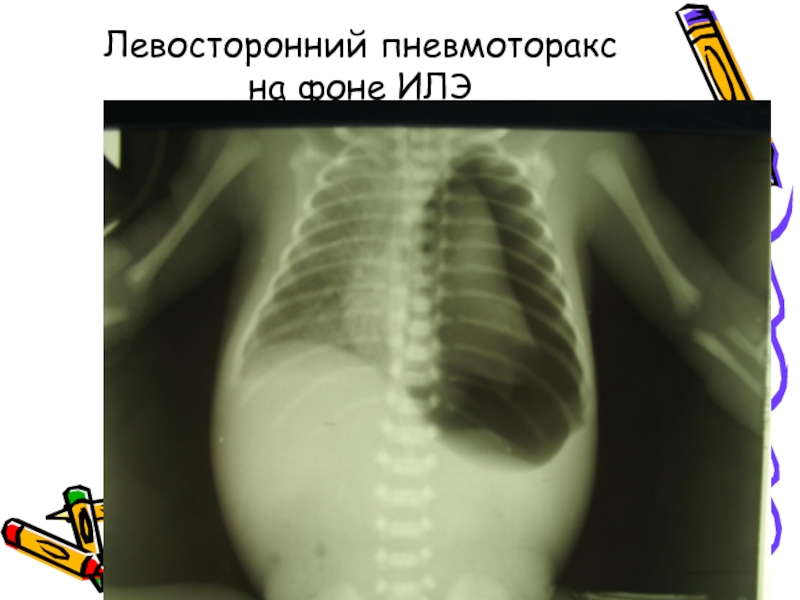
- 39. Левосторонний пневмоторакс на фоне ИЛЭ
- 42. Дифференциальная диагностика РДС: в/утробные пневмонии аспирационный синдром транзиторное тахипноэ (РДС 2 типа) синдром Вильсона-Микити
- 43. ТРАНЗИТОРНОЕ ТАХИННОЕ НОВОРОЖДЕННЫХ (синдром «влажных» лёгких, синдром
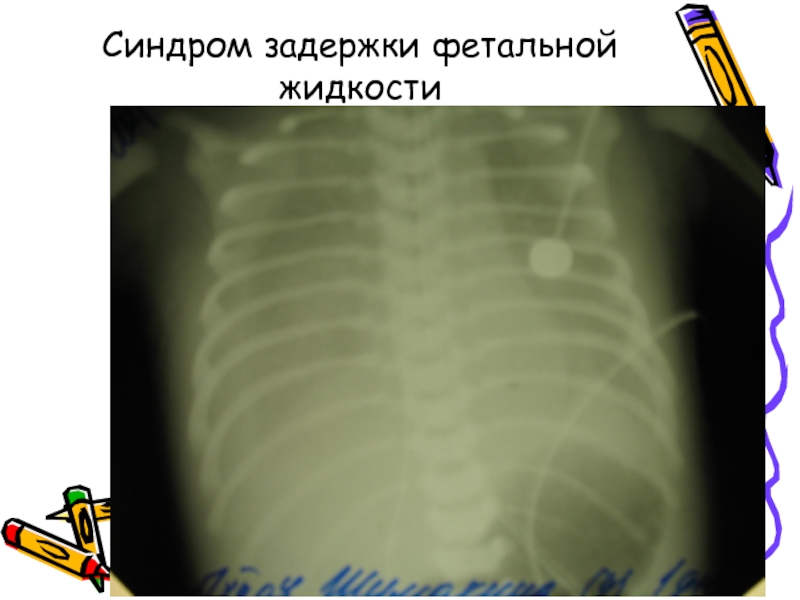
- 44. Синдром задержки фетальной жидкости
- 45. Этиология: У детей, родившихся при помощи планового
- 46. Патогенез: Повышенное количество внутриутробно секретированной лёгочной жидкости
- 47. Клиническая картина: Основной симптом ТТН - одышка,
- 48. Диагноз: На рентгенограммах грудной клетки у детей
- 49. Лечение: Дети с ТТН очень чувствительны к
- 50. Прогноз: ТТН – самоограничивающееся состояние, которое
- 51. СИНДРОМ АСПИРАЦИИ МЕКОНИЯ Частота САМ — примерно
- 52. Этиология: САМ чаще наблюдается у переношенных или
- 53. Патогенез: Аспирированный меконий (это может произойти внутриутробно
- 54. Клиническая картина: Дети с САМ, как правило,
- 55. Возможны два варианта клинического течения САМ: Первый
- 56. Клиническое течение САМ по высоте поражения лёгких,
- 57. Диагноз: Важную роль в диагностике САМ играют
- 60. Летальность при САМ в случае несвоевременного удаления из дыхательных путей первородного кала достигает 10%
- 61. СДР взрослого типа - «Шоковое лёгкое» Некардиогенный
- 62. БЛД ЭТО ХРОНИЧЕСКОЕ ПРОГРЕССИРУЮЩЕЕ ЗАБОЛЕВАНИЕ ЛЁГКИХ У
- 64. Синдром Вильмсона-Микити На 7-30 день жизни появляются
- 65. Благодарю за внимание!
Слайд 1 Тема: Синдром дыхательных расстройств (СДР). Дифференциальная диагностика в раннем неонатальном периоде.
Слайд 2Актуальность проблемы СДР у новорожденных и недоношенных детей, значимость в структуре
СДР относится к разделу критических состояний, выведение из которых требует специальных знаний и методов интенсивной терапии
РДС остается наиболее частой причиной перинатальной заболеваемости и смертности, так как несвоевременная и недостаточно эффективная коррекция основных жизненно важных функций очень часто приводит к летальному исходу или инвалидизации детей
РДС является одним из самых частых и тяжёлых заболеваний раннего неонатального периода у недоношенных детей и составляет примерно 25% среди всех умерших, а у детей, родившихся на 26-28 неделе гестации эта цифра достигает 80%.
Слайд 3Определение понятия "СДР"
Синдром дыхательных расстройств (СДР) - это острая дыхательная недостаточность
Слайд 4Определение понятия "РДС"
Респираторный дистресс-синдром новорожденных - это самостоятельная нозологическая форма, клинически
Слайд 5Определение понятия "пневмопатии"
Пневмопатии - это неинфекционные заболевания лёгких, которые проявляются в
Слайд 6Термины «синдром дыхательных расстройств» (СДР), «респираторный дистресс-синдром» (РДС) и «болезнь гиалиновых
Слайд 7Морфофункциональные особенности бронхолегочной системы у недоношенных детей
недостаточный синтез и (или) быстрая
небольшой размер альвеол
податливость грудной клетки
низкая растяжимость легких
Слайд 8Этиология РДС:
Нарушение синтеза и экскреции сурфактанта альвеолоцитами 2-го типа, связанное с
Врождённый качественный дефект структуры сурфактанта
Слайд 9Предрасполагающие факторы:
Недоношенность
Внутриутробные инфекции
Перинатальная гипоксия и асфиксия, а также вызванные
Сахарный диабет у матери
Преждевременная отслойка плаценты
Мужской пол ребёнка
Тяжёлая форма ГБН
Кесарево сечение до начала родовой деятельности
Слайд 10В основе РДС лежит дефицит сурфактанта
Сурфактант - мономолекулярный слой на поверхности
Синтезируется сурфактант альвеолоцитами 2-го типа. Человеческий сурфактант состоит примерно на 90% из липидов и на 5-10% из протеинов.
Основную функцию - снижение поверхностного натяжения выполняют поверхностно-активные фосфолипиды.
Слайд 11Первичный дефицит сурфактанта может быть обусловлен
низкой активностью ферментов синтеза
энергетической недостаточностью
усиленной его
Слайд 12Патогенез
Дефицит сурфактанта ↷
Повышается проницаемость альвеолярно-капиллярных мембран ↷
Застой крови в
Дифф. интерстициальный отёк и перерастяжение лимф. сосудов ↷
Спадение альвеол ↷
Формирование ателектазов ↷
↓ ФОЁ лёгких, ↓ ДО ЖЁЛ, ↑ мёртвое пространство ↷
Усиливается работа дыхания ↷
Возникает внутрилёгочное шунтирование ↷
Нарастает гиповентиляция лёгких ↷
Дыхательная недостаточность
вторичная лёгочная гипертензия с право-левым шунтом
транзиторная дисфункция миокарда
венозный застой и/или системная гипотензия
Слайд 13Клиническая картина
Стадийность развития клинических и рентгенологических симптомов, появлявшихся через 2-8 часов
Слайд 14РДС подразделяется по тяжести в соответствии с оценкой в баллах
лёгкую форму
средне-тяжёлую (4-6 баллов)
тяжёлую ( > 6 баллов)
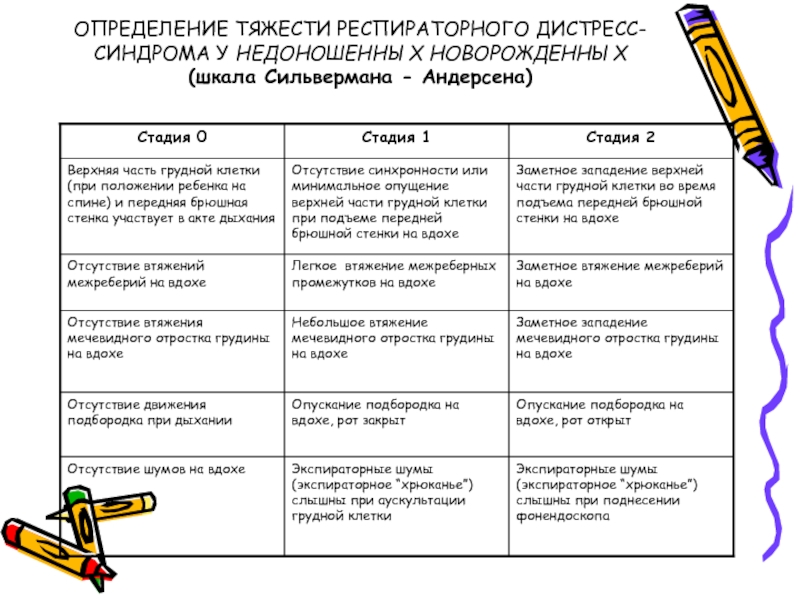
Слайд 15ОПРЕДЕЛЕНИЕ ТЯЖЕСТИ РЕСПИРАТОРНОГО ДИСТРЕСС-СИНДРОМА У НЕДОНОШЕННЫХ НОВОРОЖДЕННЫХ
(шкала Сильвермана - Андерсена)
Слайд 16ОПРЕДЕЛЕНИЕ ТЯЖЕСТИ РЕСПИРАТОРНОГО ДИСТРЕСС-СИНДРОМА У ДОНОШЕННЫХ НОВОРОЖДЕННЫХ
(шкала Downes)
Слайд 17При неадекватном лечении происходит: ■ снижение АД, температуры тела, ■ мышечная гипотония,
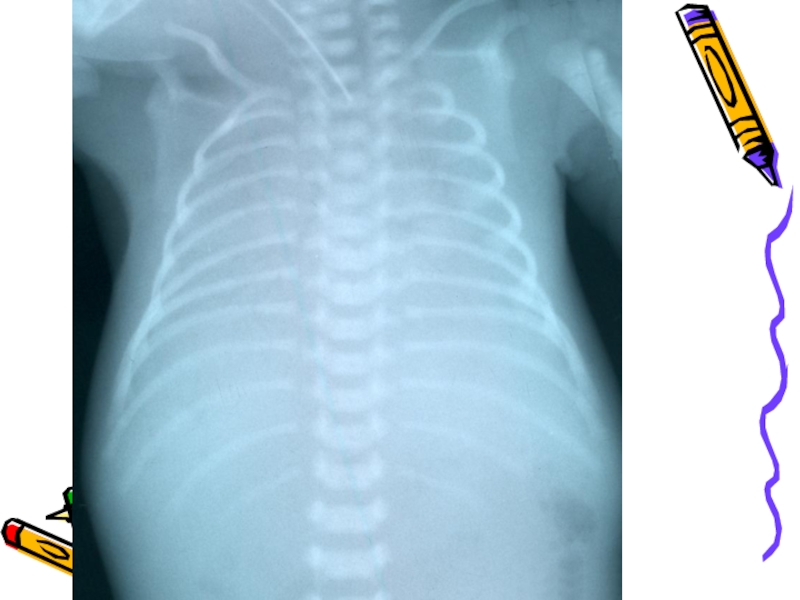
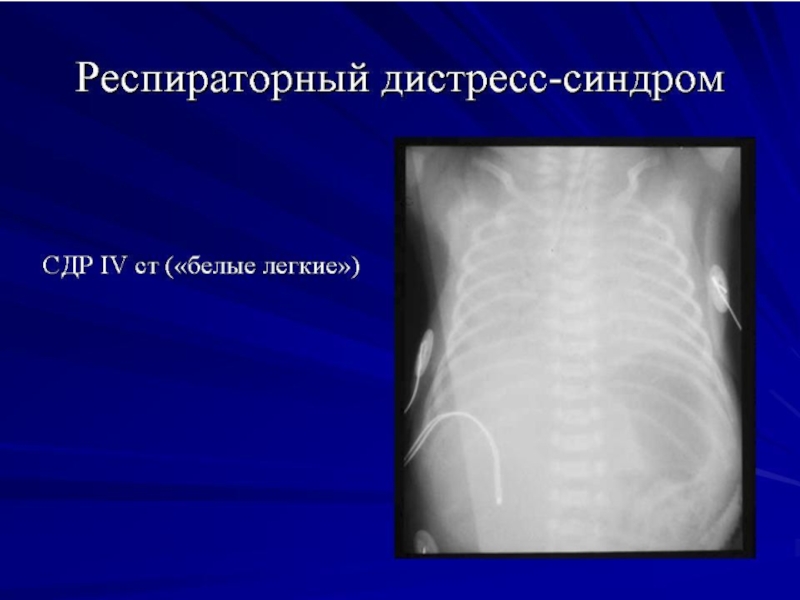
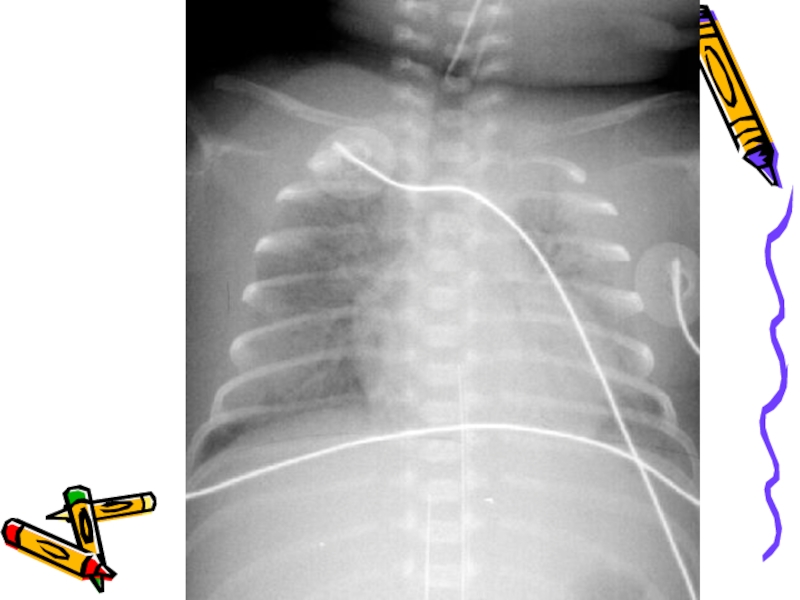
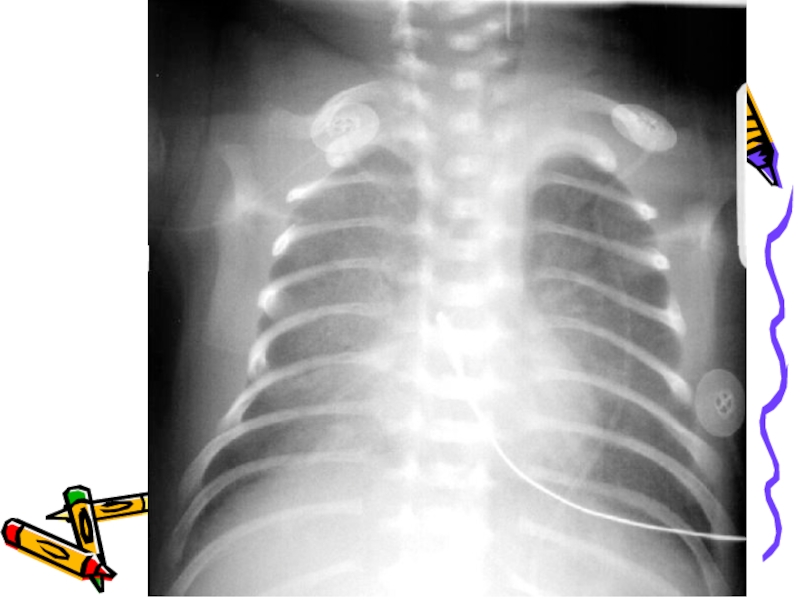
Слайд 18При рентгенологическом исследовании органов грудной клетки отмечается характерная триада признаков:
диффузное
границы сердца не дифференцируются
"воздушная" бронхограмма
Слайд 21Неотложная помощь при СДР I типа:
респираторная терапия
введение сурфактанта
коррекция гемодинамических нарушений
антибактериальная терапия
Слайд 22Концепция о том, что основу развития РДС у новорожденных составляет структурно-функциональная
Слайд 23В 1980 году Т.Fujiwara опубликовал первые результаты успешного применения в клинических
Слайд 27В настоящее время известны следующие категории препаратов сурфактанта:
естественный сурфактант, выделенный из
естественный препарат, полученный из легких телят и поросят;
полусинтетические смеси, состоящие из естественного препарата, полученного из легких теленка, в сочетании с синтетическим фосфолипидном - колфосерилом пальмитатом;
полностью синтетические препараты, содержащие смесь фосфолипидов, дисперсных и эмульгизирующих веществ.
Слайд 28В настоящее время в Государственном Фармакологическом Комитете РФ зарегистрировано 4 сурфактантзамещающих
"Куросурф" Россия
"СУРФАКТАНТ НL"
"СУРФАКТАНТ ВL"
" EXOSURF NEONATAL " С1ахо Wellcome, Великобритания
Слайд 29Показания к назначению препаратов сурфактанта:
Препараты сурфактанта применяются как для лечения РДС
Слайд 30Профилактическая доза для препаратов естественного сурфактанта составляет 100 мг/кг массы тела,
Слайд 31Профилактика
Введение матери внутримышечно за 3 суток до родов каждые 12
Полезно "затягивание" родов. Если безводный промежуток длится более 2 суток, СДР обычно не развивается.
Установлено снижение частоты СДР при введении матери до родов этимизола, эуфиллина, пирацетама, амброксола, сальбутамола.
Перспективным в профилактике СДР считается введение в околоплодные воды трийодтиронина, тиреотропин-рилизинг гормона (ТРГ).
Слайд 32Осложнения РДС I типа у недоношенных детей:
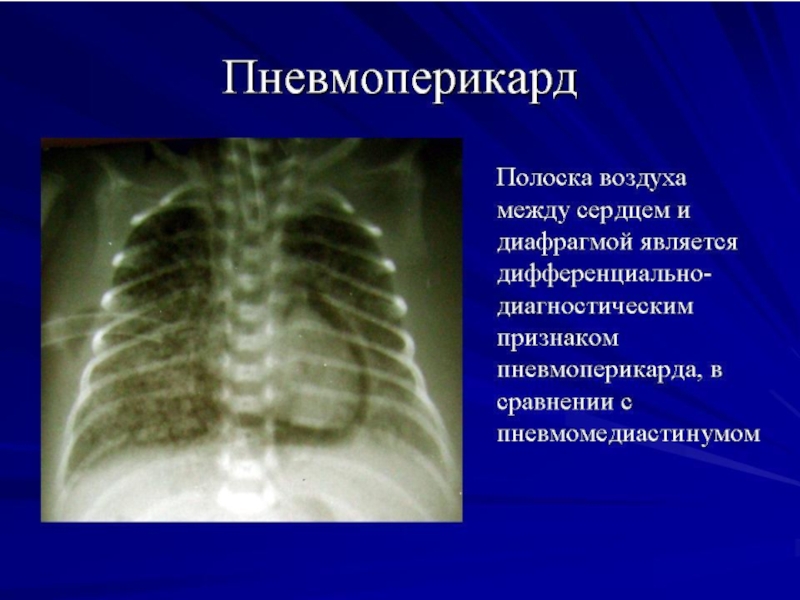
Синдромы утечки воздуха из лёгких
Бронхо-лёгочная
Ретролентальная фиброплазия (ретинопатия)
Гемодинамические (ФАП, ПЛГ, ОГС, БГМ, сердечнососудистая недостаточность)
Ишимически-геморрагические проявления в ЦНС
Слайд 42Дифференциальная диагностика РДС:
в/утробные пневмонии
аспирационный синдром
транзиторное тахипноэ (РДС 2 типа)
синдром Вильсона-Микити
Слайд 43ТРАНЗИТОРНОЕ ТАХИННОЕ НОВОРОЖДЕННЫХ (синдром «влажных» лёгких, синдром задержки внутриутробной лёгочной жидкости, СДР
ТТН - это возникающее рано после рождения расстройство дыхания, рентгенологически проявляющееся усилением сосудистого рисунка и признаками гипераэрации лёгких, умеренным увеличением тени сердца.
Это состояние требует кислородотерапии без или с ВВЛ (но не ИВЛ); проходит или существенно улучшается в течение первых суток жизни.
Частота ТТН - примерно 1-2% живорожденных.
Слайд 45Этиология:
У детей, родившихся при помощи планового кесарева сечения, частота ТТН доходит
Другими предрасполагающими факторами к развитию ТТН могут быть острая асфиксия в родах, избыточная медикаментозная терапия матери в родах (особенно чрезмерное применение окситоцина и обусловленная им гипонатриемия у новорожденного), сахарный диабет у матери.
Слайд 46Патогенез:
Повышенное количество внутриутробно секретированной лёгочной жидкости и сниженные темпы ее удаления
Слайд 47Клиническая картина:
Основной симптом ТТН - одышка, которая появляется с первых минут
Кроме того, у ребенка могут отмечаться напряжение крыльев носа, западение межреберных промежутков и грудины, цианоз, экспираторные шумы.
Умеренно расширены границы относительной сердечной тупости, больше вправо.
Грудная клетка чаще приобретает бочкообразную форму, легочный перкуторный тон разрежен.
Продолжительность болезни обычно менее суток, но расстройства дыхания иногда могут держаться и дольше - до 2-3 дней.
Слайд 48Диагноз:
На рентгенограммах грудной клетки у детей с ТТН выявляют:
обогащенный сосудистый рисунок
повышенную прозрачность периферических лёгочных полей;
плоский купол диафрагмы;
иногда видно скопление жидкости в междолевых щелях, реберно-плевральных синусах, расширение лимфатических сосудов по линии Керли А и В.
Слайд 49Лечение:
Дети с ТТН очень чувствительны к кислородотерапии, нередко «требуют» вспомогательной вентиляции
Слайд 50Прогноз:
ТТН – самоограничивающееся состояние, которое при не осложненном течении не оставляет
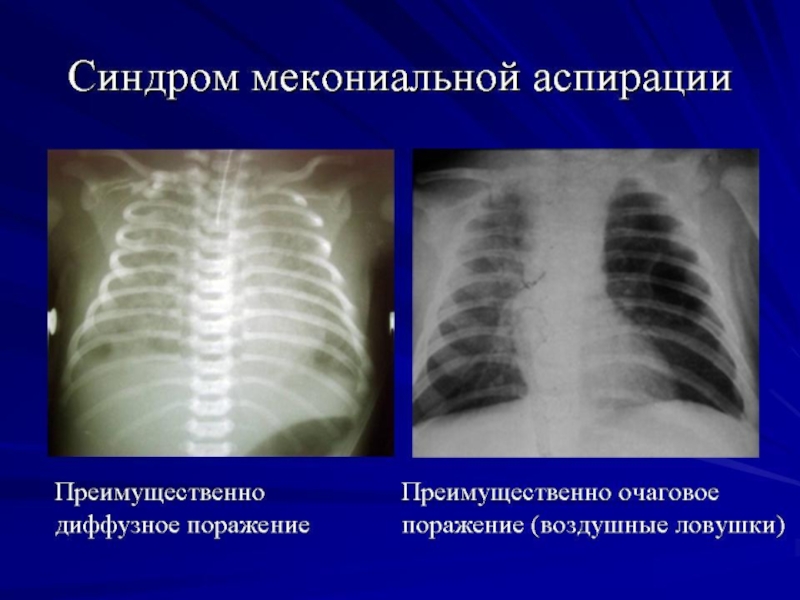
Слайд 51СИНДРОМ АСПИРАЦИИ МЕКОНИЯ
Частота САМ — примерно 1% всех новорожденных.
Даже если применены
Слайд 52Этиология:
САМ чаще наблюдается у переношенных или доношенных новорожденных, которые подверглись в/у
Обвитие пуповины вокруг шеи, сдавливание ее стимулирует вагусную реакцию и пассаж мекония даже при отсутствии асфиксии.
Слайд 53Патогенез:
Аспирированный меконий (это может произойти внутриутробно до родов) вызывает воспалительную реакцию
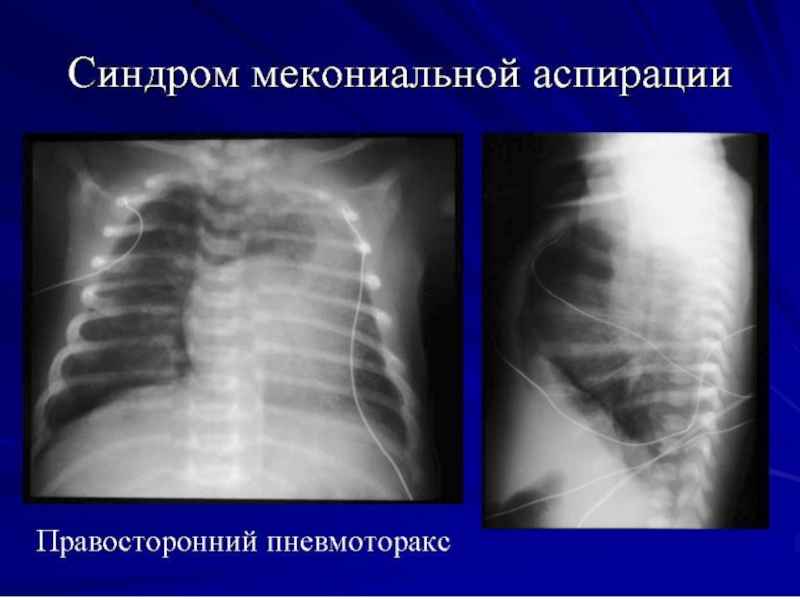
Помимо воспаления и ателектазов, в лёгких при аспирации мекония возникает отёк, нередко пневмоторакс и другие виды «утечки воздуха».
Слайд 54Клиническая картина:
Дети с САМ, как правило, рождаются в асфиксии, с низкими
У переношенных детей часто имеется прокрашивание меконием ногтей, кожи, пуповины.
Слайд 55Возможны два варианта клинического течения САМ:
Первый вариант: С рождения имеется тяжёлая
Второй вариант: После рождения имеется светлый промежуток, после которого развивается клиника обструкции (экспираторная одышка, эмфизема).
Утяжеление состояния при этом варианте течения САМ объясняют постепенным продвижением мелких частиц мекония по направлению к периферическим отделам дыхательных путей.
Слайд 56Клиническое течение САМ по высоте поражения лёгких, как правило, тяжёлое, с
Слайд 57Диагноз:
Важную роль в диагностике САМ играют анамнестические и клинические данные.
На
Слайд 60Летальность при САМ в случае несвоевременного удаления из дыхательных путей первородного
Слайд 61СДР взрослого типа -
«Шоковое лёгкое»
Некардиогенный отек лёгких
Постасфиксическая пневмопатия
Синдром «белых лёгких»
Микроэмболический синдром
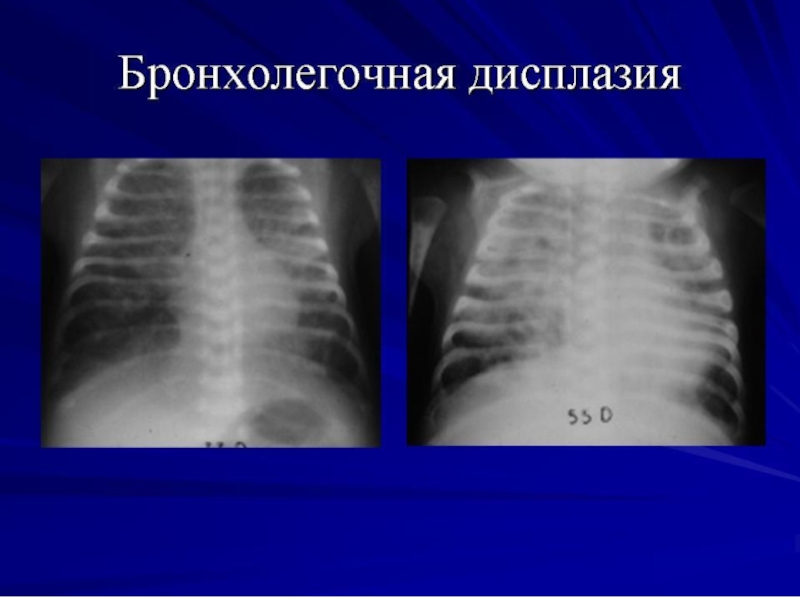
Слайд 62БЛД
ЭТО ХРОНИЧЕСКОЕ ПРОГРЕССИРУЮЩЕЕ ЗАБОЛЕВАНИЕ ЛЁГКИХ У НОВОРОЖДЁННЫХ, РАЗВИВШЕЕСЯ В ПРОЦЕССЕ ИНТЕНСИВНОЙ
Слайд 64Синдром Вильмсона-Микити
На 7-30 день жизни появляются и далее нарастают одышка, цианоз,
Рентгенологически – синдром «сотового легкого»