- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Синдром диабетической стопы в клинической практике, алгоритм диагностики и современная тактика лечения презентация
Содержание
- 1. Синдром диабетической стопы в клинической практике, алгоритм диагностики и современная тактика лечения
- 2. Определение Синдром диабетической стопы (СДС) –
- 3. Определение СДС - комплекс анатомо–функциональных изменений
- 4. Эпидемиология В XXI в. сахарный диабет
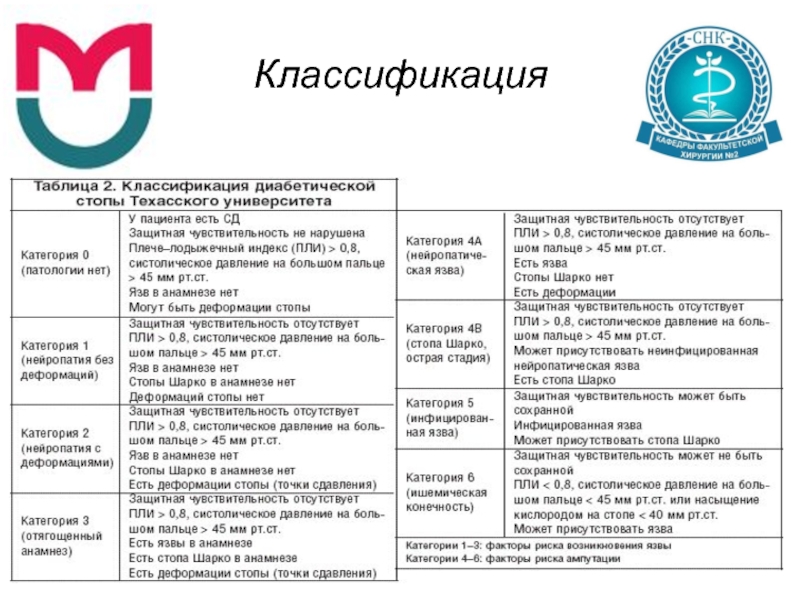
- 5. Классификация
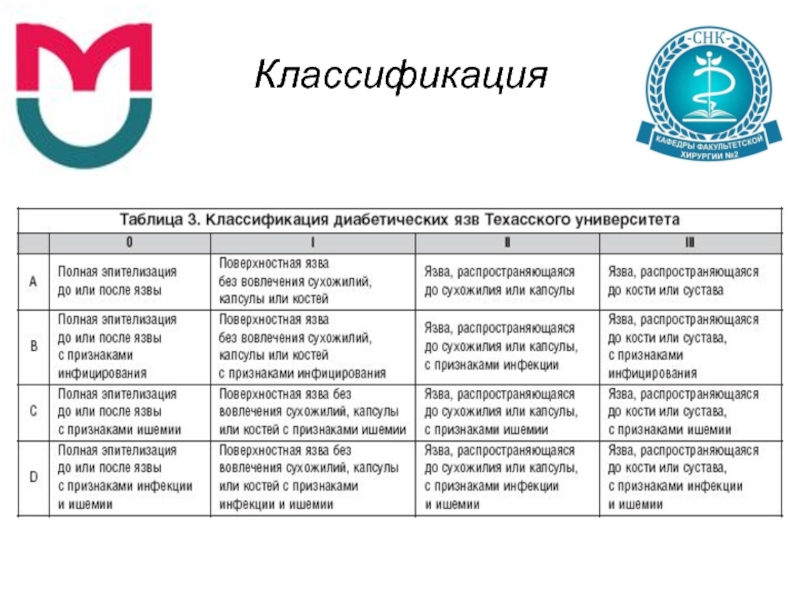
- 6. Классификация
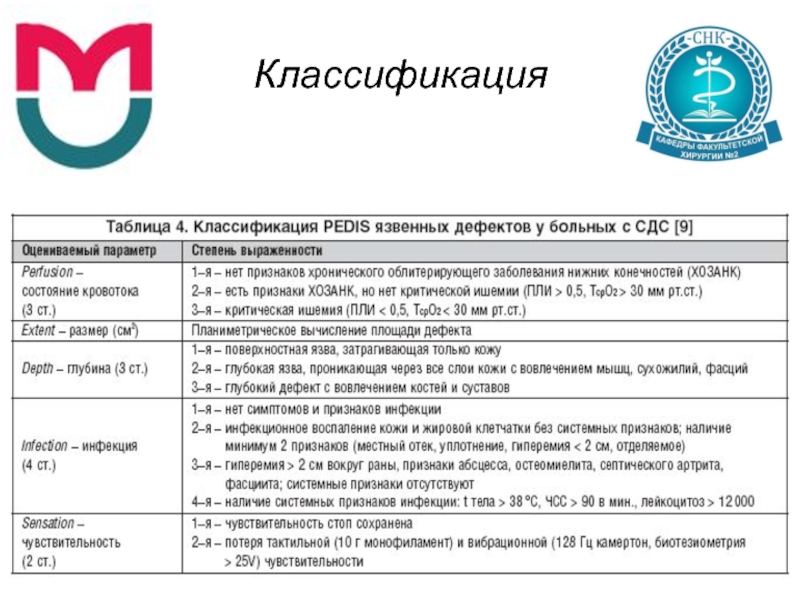
- 7. Классификация
- 8. Классификация Система MEASURE (2004) M (Measure)
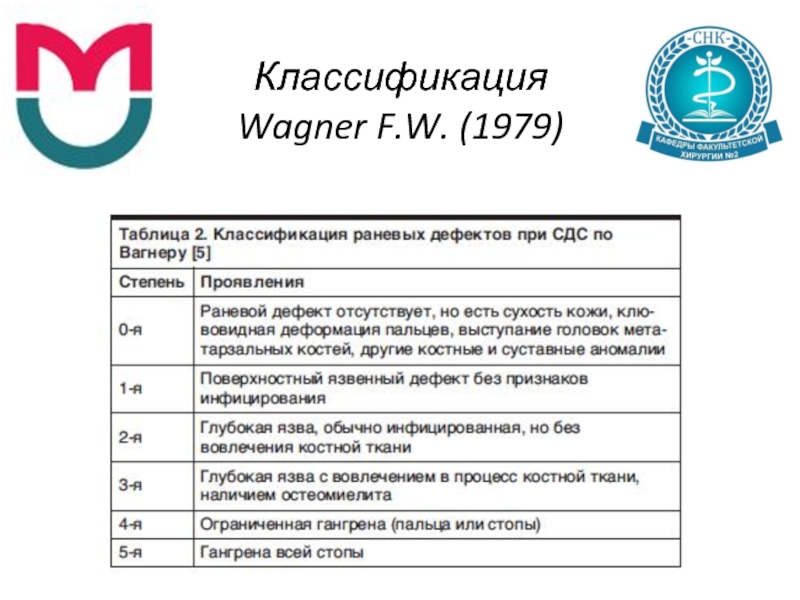
- 9. Классификация Wagner F.W. (1979)
- 10. Факторы риска По мнению ведущий специалистов: Длительный
- 11. Факторы риска Факторы, предрасполагающие к язвообразованию: а)
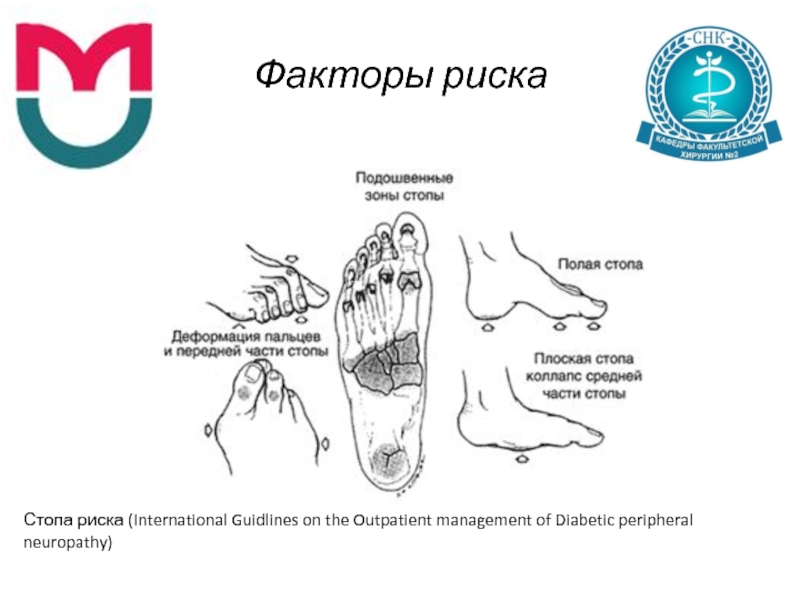
- 12. Факторы риска Стопа риска (International Guidlines on the Outpatient management of Diabetic peripheral neuropathy)
- 13. Факторы риска
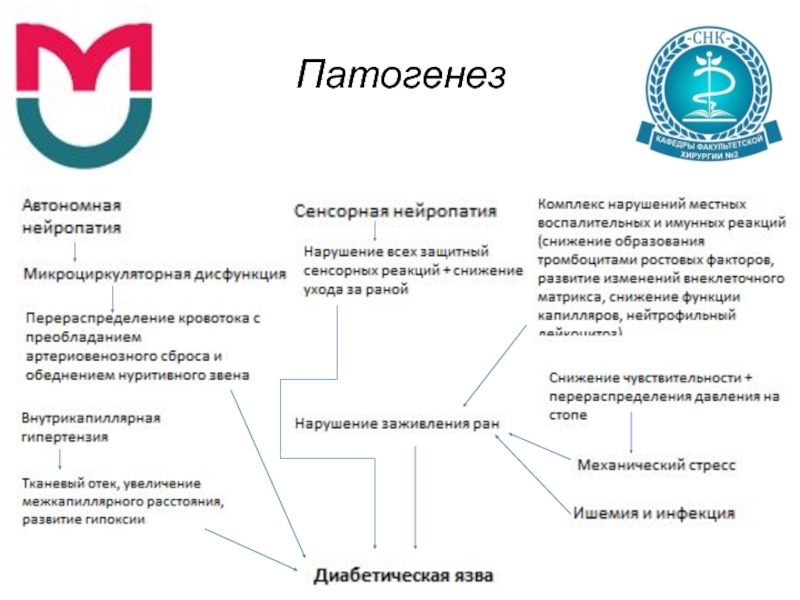
- 14. Патогенез Диабетическая нейропатия Автономная Сенсорная (острая и
- 15. Патогенез Диабетическая нейропатия (ДН) – это
- 16. Патогенез ДН: Автономная (вегетативная) нейропатия (вегетативный дисбаланс,
- 17. Патогенез Сенсорная нейропатия: Острая сенсорная нейропатия наиболее
- 18. Патогенез Моторная нейропатия Способствует развитию паралича мышц
- 19. Патогенез Диабетическая остеоартропатия – развивается вследствие
- 20. Патогенез Диабетическая ангиопатия - Макроангиопатия обусловлена
- 21. Патогенез Пусковым механизмом развития осложненных форм СДС
- 22. Патогенез
- 23. Диагностика Сбор анамнеза и осмотр Лабораторная диагностика
- 24. Диагностика Сбор анамнеза и осмотр длительность СД
- 25. Диагностика Лабораторная диагностика определение лейкоцитоза и формулы
- 26. Диагностика Диагностика нейропатии оценку жалоб по шкалам
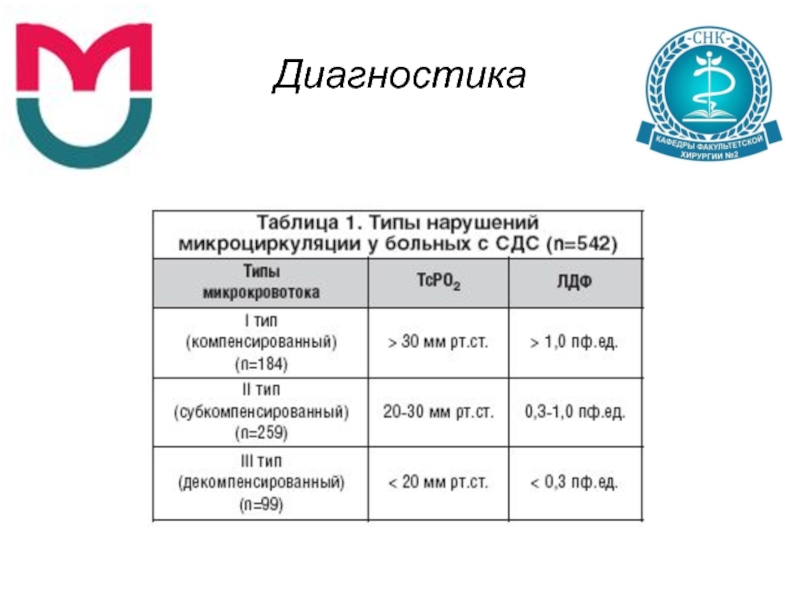
- 27. Диагностика Оценка состояния кровотока и микроциркуляции пальцевое
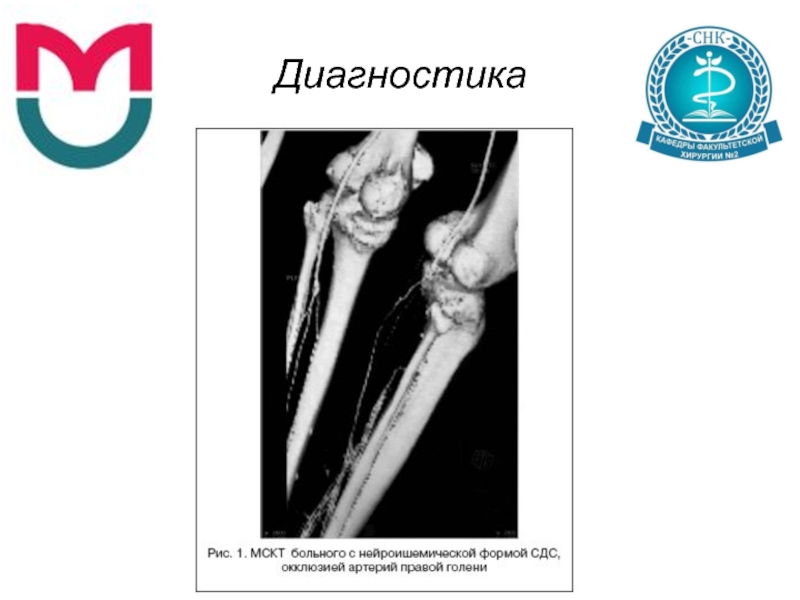
- 28. Диагностика мультиспиральную компьютерную томографию–ангиографию (МСКТ–ангиография) измерение пальцевого
- 29. Диагностика
- 30. Диагностика
- 31. Диагностика Диагностика остеоартропатии рентгенография стопы в двух
- 32. Диагностика Микробиологическое исследование (при наличии раневого дефекта)
- 33. Диагностика
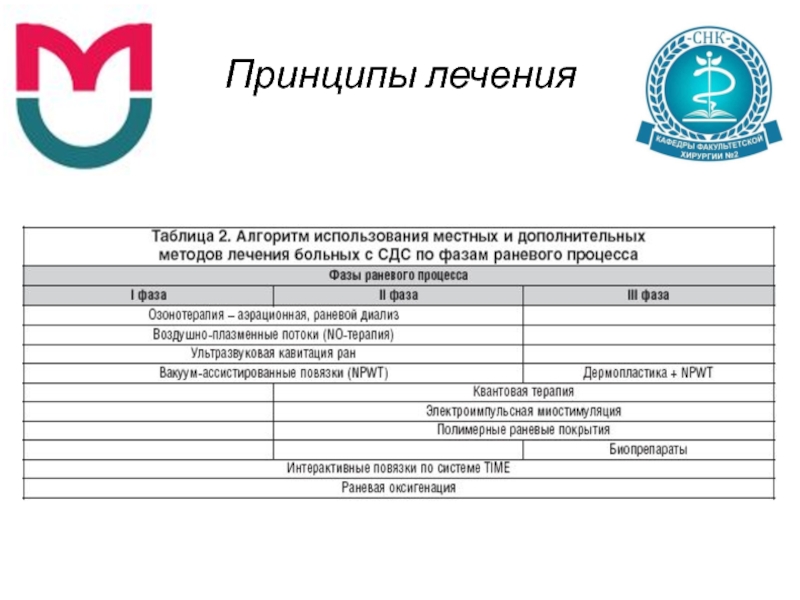
- 34. Принципы лечения Подход к лечению больных
- 35. Принципы лечения Общие принципы лечения больных
- 36. Принципы лечения Тактика коррекции углеводного обмена определяется
- 37. Принципы лечения Учитывая полимикробный ассоциативный характер микрофлоры
- 38. Принципы лечения При выявлении резистентных штаммов микроорганизмов
- 39. Принципы лечения Иммобилизация Достигается назначением постельного
- 40. Принципы лечения
- 41. Принципы лечения уменьшение отека и ишемии конечности
- 42. Принципы лечения
- 43. Принципы лечения Консервативная терапия Хирургическое лечение Плановое Экстренное Местное лечение ран
- 44. Принципы лечения Консервативная терапия Препараты ɑ-липоевой кислоты
- 45. Принципы лечения Консервативная терапия Пентоксифиллин Вазонит Трентал
- 46. Принципы лечения Консервативная терапия Спазмолитки Папаверин Дротаверин
- 47. Принципы лечения Хирургическое лечение Плановое Этапные некрэктомии
- 48. Принципы лечения Этапные некрэктомии Необходимо производить по
- 49. Принципы лечения Реваскуляризирующие операции Шунтирование Стентирование Балонная ангиопластика Протезирование Артериализация венозного русла (по Покровскому)
- 50. Принципы лечения Кожно-пластические операции - Необходимыми
- 51. Принципы лечения Кожно-пластические операции - Виды кожной
- 52. Принципы лечения Кожно-пластические операции Показаниями к
- 53. Принципы лечения Пластика местными тканями Для хирургического
- 54. Принципы лечения Кожно-пластические операции Показаниями к
- 55. Принципы лечения АДП Для закрытия раневого дефекта
- 56. Принципы лечения Кожно-пластические операции С обширными
- 57. Принципы лечения Основные правила техники выполнения
- 58. Принципы лечения Основные правила техники выполнения
- 59. Принципы лечения
- 60. Принципы лечения
- 61. Принципы лечения Местное лечение Очищение раны Промывание раны Наложение раневого покрытия
- 62. Принципы лечения Очищение раны Хирургическим путем Химическим
- 63. Принципы лечения
- 64. Принципы лечения
- 65. Принципы лечения
- 66. Принципы лечения
- 67. Принципы лечения
- 68. Принципы лечения
- 69. Клинический пример Больная С. 76 лет поступила
- 70. Клинический пример Показатели микрокровотока увеличились до компенсированного
- 71. Клинический пример
- 72. Клинический пример
- 73. Клинический пример В стационаре находилась на лечении
- 74. Клинический пример
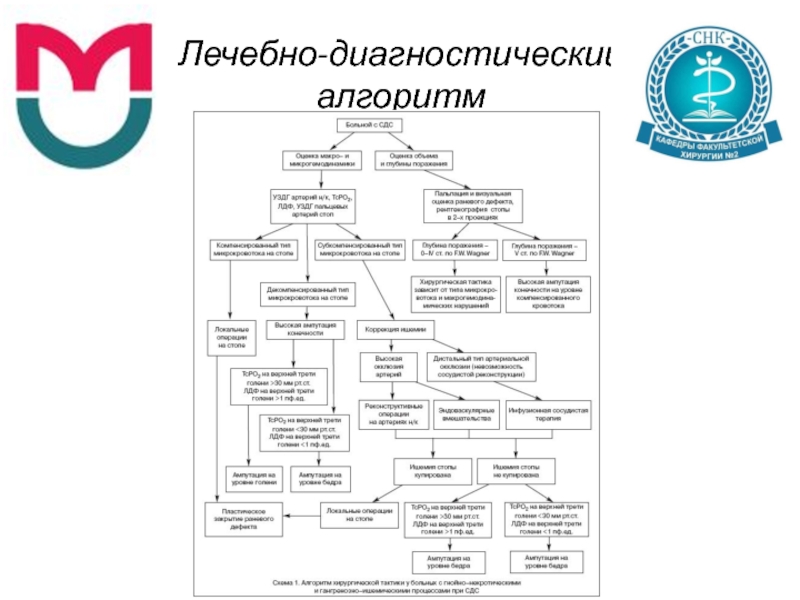
- 75. Лечебно-диагностический алгоритм
- 76. Лечебно-диагностический алгоритм
- 77. Лечебно-диагностический алгоритм
- 78. Используемая литература http://www.rmj.ru/articles/khirurgiya/Ocenka_mikrocirkulyatornyh_narusheniy_nighnih_konechnostey_i_ee_vliyanie_na_vybor_hirurgicheskoy_taktiki_u_bolynyh_s_sindromom_diabeticheskoy_stopy/ http://www.rmj.ru/articles/khirurgiya/Koghnoplasticheskie_vmeshatelystva_pri_sindrome_diabeticheskoy_stopy/ http://www.rmj.ru/articles/khirurgiya/Sindrom_diabeticheskoy_stopy_v_klinicheskoy_praktike/ http://www.rmj.ru/articles/khirurgiya/Kompleksnoe_hirurgicheskoe_lechenie_bolynyh__s_gnoyno-nekroticheskimi_poragheniyami_na_fone__sindroma_diabeticheskoy_stopy/ http://www.rmj.ru/articles/khirurgiya/Lechebno-diagnosticheskiy_algoritm_pri_sindrome_diabeticheskoy_stopy_standarty_i_novye_tehnologii/
- 79. Спасибо
Слайд 1Синдром диабетической стопы в клинической практике, алгоритм диагностики и современная тактика
лечения
Слайд 2Определение
Синдром диабетической стопы (СДС) –
патологическое состояние стопы при сахарном
диабете (СД), возникающее на фоне патологии периферических нервов и сосудов, характеризующееся поражением кожи и мягких тканей, костей и суставов, проявляющееся в виде трофических язв, костно–суставных изменений и гнойно–некротических процессов.
Симпозиум ВОЗ «Сахарный диабет» (Женева, 1987)
Слайд 3Определение
СДС - комплекс анатомо–функциональных изменений стопы у больного СД, связанного
с диабетической нейропатией, ангиопатией, остеоартропатией, на фоне которых развиваются гнойно–некротические процессы.
Международное соглашение по диабетической стопе (2000)
Слайд 4Эпидемиология
В XXI в. сахарный диабет (СД) стал ведущим неинфекционным заболеванием.
Каждые 10 с в мире становится на 2 больных СД больше – это 7 млн в год. По мнению экспертов Всемирной организации здравоохранения, СД занимает 1-е место среди заболеваний, приводящих к инвалидности, и 3-е – по смертности .
Согласно исследованиям Эндокринологического научного центра (ЭНЦ), в России распространенность СД достигает 10–12 млн человек (7–8% населения страны). Наиболее высокая распространенность СД среди взрослого населения крупных городов. При этом соотношение мужчин и женщин – 1:3. В половине случаев СД 2-го типа выявляется на 5–7-м году от начала заболевания, и у 20–30% выявляются специфические осложнения: катаракта, ретинопатия, нефропатия, нейропатия, синдром диабетической стопы (СДС), ишемическая болезнь сердца, артериальная гипертония и др.
СДС приводит к гнойно-некротическим поражениям стоп с последующей потерей нижних конечностей – к самой высокой инвалидизации. Окончательные цифры распространенности СДС в настоящее время неизвестны. Тем не менее установлено, что у 15% больных СД развиваются патологические изменения в стопах или голеностопном суставе.
Слайд 8Классификация
Система MEASURE (2004)
M (Measure) - измерение раны (длина, ширина, глубина
и площадь)
Е (Exudate) – экссудат (количество и качество)
A (Appearance) – внешний вид (раневое ложе, тип ткани и количество)
S (Suffering) – болевой синдром (характер и интенсивность боли)
U (Undermining) – деструкция (наличие или отсутствие)
R (Reevaluate) – наблюдение (регулярный контроль всех параметров)
Е (Edge) – край (состояние краев раны и окружающей кожи)
Е (Exudate) – экссудат (количество и качество)
A (Appearance) – внешний вид (раневое ложе, тип ткани и количество)
S (Suffering) – болевой синдром (характер и интенсивность боли)
U (Undermining) – деструкция (наличие или отсутствие)
R (Reevaluate) – наблюдение (регулярный контроль всех параметров)
Е (Edge) – край (состояние краев раны и окружающей кожи)
Слайд 10Факторы риска
По мнению ведущий специалистов:
Длительный стаж диабета
Высокий уровень гликозилированного гемоглобина
Периферическая сенсомоторная
и автономная нейропатия
Хроническая артериальная недостаточность нижних конечностей
Деформации стоп с формированием зон высокого давления
Предшествующие язвы и/или ампутации
Травма
Неправильно подобранная обувь
Социально–психологические факторы
Расовая принадлежность
Пожилой возраст
Хроническая артериальная недостаточность нижних конечностей
Деформации стоп с формированием зон высокого давления
Предшествующие язвы и/или ампутации
Травма
Неправильно подобранная обувь
Социально–психологические факторы
Расовая принадлежность
Пожилой возраст
Слайд 11Факторы риска
Факторы, предрасполагающие к язвообразованию:
а) факторы, снижающие сопротивляемость тканей травме:
Патология крупных
сосудов: атеросклероз, мужской пол, курение
Патология мелких сосудов
Автономная нейропатия
б) факторы, увеличивающие вероятность травмы:
Моторная нейропатия
Сенсорная нейропатия
Ограничение подвижности суставов
Другие осложнения диабета, включая нарушение остроты зрения
Осложнения, связанные с возрастом: шаткость походки, малоподвижность.
Патология мелких сосудов
Автономная нейропатия
б) факторы, увеличивающие вероятность травмы:
Моторная нейропатия
Сенсорная нейропатия
Ограничение подвижности суставов
Другие осложнения диабета, включая нарушение остроты зрения
Осложнения, связанные с возрастом: шаткость походки, малоподвижность.
Слайд 12Факторы риска
Стопа риска (International Guidlines on the Outpatient management of Diabetic
peripheral neuropathy)
Слайд 14Патогенез
Диабетическая нейропатия
Автономная
Сенсорная (острая и хроническая)
Моторная
по морфологическому типу:
- аксональный тип
- демиелинизированный
тип
- смешанный тип
Диабетическая остеоартропатия
Диабетическая ангиопатия
Макроангиопатия
Микроангиопатия
Диабетическая остеоартропатия
Диабетическая ангиопатия
Макроангиопатия
Микроангиопатия
Слайд 15Патогенез
Диабетическая нейропатия (ДН) –
это симптомокомлекс, вызванный дегенерацией периферических и автономных
нервов у больных СД, в основе развития которого лежат два механизма – метаболические и сосудистые нарушения.
Слайд 16Патогенез
ДН:
Автономная (вегетативная) нейропатия (вегетативный дисбаланс, аутосимпатэктомия) –
облигатное осложнение СД, влияет
на возникновение и прогрессирование СДС, приводящее к нарушению регуляции микроциркуляторной вазодилатации, распределения кровотока и его ауторегуляции.
- Возрастает кровоток через артериовенозные шунты в коже и костной ткани → усилению резорбции кости и развитию остеоартропатии. - Происходит обызвествление медии артерий, чаще на голени и стопе (склероз Менкенберга), нарастают нейропатические отеки, уменьшается потоотделение → сухость кожи, образованию гиперкератоза, трещин и мозолей.
- Возрастает кровоток через артериовенозные шунты в коже и костной ткани → усилению резорбции кости и развитию остеоартропатии. - Происходит обызвествление медии артерий, чаще на голени и стопе (склероз Менкенберга), нарастают нейропатические отеки, уменьшается потоотделение → сухость кожи, образованию гиперкератоза, трещин и мозолей.
Слайд 17Патогенез
Сенсорная нейропатия:
Острая сенсорная нейропатия наиболее часто встречается после метаболических нарушений, сопровождающихся
кетоацидозом; появляются внезапные парестезии и гиперстезии, потеря тактильной чувствительности.
Хроническая сенсорная нейропатия характеризуется нарушением всех видов чувствительности: температурной, болевой, вибрационной.
- При потере чувствительности наиболее высок риск безболезненной травмы (механической, термической, химической).
- При потере чувствительности наиболее высок риск безболезненной травмы (механической, термической, химической).
Слайд 18Патогенез
Моторная нейропатия
Способствует развитию паралича мышц стопы → деформация стопы и нарушению
походки.
Вследствие этого возникают зоны повышенного давления (например, в области плюснефаланговых суставов) → формирование мозолей и язв в этой области.
Вследствие этого возникают зоны повышенного давления (например, в области плюснефаланговых суставов) → формирование мозолей и язв в этой области.
Слайд 19Патогенез
Диабетическая остеоартропатия –
развивается вследствие дегенеративных изменений костных структур и связочного
аппарата.
- приводит к развитию остеопороза, остеолиза, гиперостоза, формированию деформаций стопы (в т.ч. молоткообразных пальцев, Hallus valgus, «сустава или стопы Шарко») → появлению зон повышенного плантарного давления → образованию язв.
- приводит к развитию остеопороза, остеолиза, гиперостоза, формированию деформаций стопы (в т.ч. молоткообразных пальцев, Hallus valgus, «сустава или стопы Шарко») → появлению зон повышенного плантарного давления → образованию язв.
Слайд 20Патогенез
Диабетическая ангиопатия
- Макроангиопатия обусловлена атеросклерозом, кальцифицирующим склерозом Менкенберга и диффузным
фиброзом интимы.
Антитромбогенная активность эндотелия стенки сосуда достоверно ниже при наличии диабетической нейропатии.
Снижение перфузионного давления в микрососудистом русле на фоне поражения как магистральных артерий, так и капилляров → развитию комплекса патологических изменений и в итоге к некротическим изменениям мягких тканей.
Антитромбогенная активность эндотелия стенки сосуда достоверно ниже при наличии диабетической нейропатии.
Снижение перфузионного давления в микрососудистом русле на фоне поражения как магистральных артерий, так и капилляров → развитию комплекса патологических изменений и в итоге к некротическим изменениям мягких тканей.
Слайд 21Патогенез
Пусковым механизмом развития осложненных форм СДС чаще всего является микротравма –
случайные повреждения при ходьбе босиком, неправильно подобранная обувь или индивидуальные особенности ходьбы, приводящие к потертостям или сдавлениям, повреждения мягких тканей при обработке ногтей, незамеченные ожоги (чаще от бытовых приборов и батарей).
Слайд 23Диагностика
Сбор анамнеза и осмотр
Лабораторная диагностика
Диагностика нейропатии
Оценка состояния кровотока и микроциркуляции
Диагностика остеоартропатии
Микробиологическое
исследование (при наличии раневого дефекта)
Слайд 24Диагностика
Сбор анамнеза и осмотр
длительность СД
длительность гипергликемии
характер лекарственной терапии
наличие в анамнезе язв
на стопах и хирургических вмешательств
сердечно–сосудистых заболеваний
артериальной гипертонии
дислипидемии
нефропатии и ретинопатии
условия и образ жизни
злоупотребление алкоголем и курение
характер обуви
сердечно–сосудистых заболеваний
артериальной гипертонии
дислипидемии
нефропатии и ретинопатии
условия и образ жизни
злоупотребление алкоголем и курение
характер обуви
Слайд 25Диагностика
Лабораторная диагностика
определение лейкоцитоза и формулы крови
уровня гликемии
гликированного гемоглобина (HbA1c)
С–пептида
наличия глюкозы и
кетоновых тел в моче
уровня белка, мочевины, креатинина, холестерина
Триглицеридов
Фибриногена
АЧТВ и ТВ
по показаниям – тест на прокальцитонин (как маркер синдрома системной воспалительной реакции)
уровня белка, мочевины, креатинина, холестерина
Триглицеридов
Фибриногена
АЧТВ и ТВ
по показаниям – тест на прокальцитонин (как маркер синдрома системной воспалительной реакции)
Слайд 26Диагностика
Диагностика нейропатии
оценку жалоб по шкалам TSS и NSS (показатели нейропатического симптоматического
счета)
исследование болевой, тактильной, вибрационной и температурной чувствительности (укол тупой иглой на тыльной поверхности большого пальца стопы, монофиламент 10 г, градуированный камертон, биотезиометрия), их оценку по шкале NDS (показатели нейропатического дисфункционального счета)
оценку сухожильных рефлексов
Электромиографию
исследование вегетативного дисбаланса – холтеровское мониторирование ритма сердца и суточный мониторинг артериального давления.
исследование болевой, тактильной, вибрационной и температурной чувствительности (укол тупой иглой на тыльной поверхности большого пальца стопы, монофиламент 10 г, градуированный камертон, биотезиометрия), их оценку по шкале NDS (показатели нейропатического дисфункционального счета)
оценку сухожильных рефлексов
Электромиографию
исследование вегетативного дисбаланса – холтеровское мониторирование ритма сердца и суточный мониторинг артериального давления.
Слайд 27Диагностика
Оценка состояния кровотока и микроциркуляции
пальцевое исследование артерий
определение плече–лодыжечного индекса
ультразвуковую допплерографию (УЗДГ)
и сегментарную допплероманометрию
ультразвуковое ангиосканирование (УЗАС)
транскутанную оксиметрию (ТсрО2)
лазерную допплеровскую флоуметрию (ЛПФ)
Полярографию
компьютерную капилляроскопию
рентгеноконтрастную ангиографию (РКА) и цифровую субтракционную ангиографию (ЦСА)
магнитно–резонансную ангиографию (МРА, 3D–МРА)
ультразвуковое ангиосканирование (УЗАС)
транскутанную оксиметрию (ТсрО2)
лазерную допплеровскую флоуметрию (ЛПФ)
Полярографию
компьютерную капилляроскопию
рентгеноконтрастную ангиографию (РКА) и цифровую субтракционную ангиографию (ЦСА)
магнитно–резонансную ангиографию (МРА, 3D–МРА)
Слайд 28Диагностика
мультиспиральную компьютерную томографию–ангиографию (МСКТ–ангиография)
измерение пальцевого систолического давления
стресс–тесты (тредмил–тест)
изучение эндотелийзависимой вазодилатации (веноокклюзионная
плетизмография на фоне введения ацетилхолина и нитроглицерина)
Реолимфовазографию
Импедансометрию
тепловизионное исследование.
Реолимфовазографию
Импедансометрию
тепловизионное исследование.
Слайд 31Диагностика
Диагностика остеоартропатии
рентгенография стопы в двух проекциях
компьютерная томография
рентгенологическая и ультразвуковая денситометрия.
Дифференциальная
диагностика остеоартропатии и остеомиелита – биохимические маркеры костного метаболизма (остеокальцин, костный изофермент ЩФ).
Слайд 32Диагностика
Микробиологическое исследование (при наличии раневого дефекта)
- должны производится повторно в процессе
лечения (коррекция эмпирической антибактериальной терапии, высокая вероятность реинфицирования открытых послеоперационных ран, в т.ч. резистентными госпитальными штаммами микроорганизмов).
При нейропатической форме СДС преобладает грамположительная флора (до 70% – Staphylococcus aureus)
При наличии ишемии – грамотрицательная флора (чаще всего – Pseudomonas aeruginosa)
При нейро–ишемической форме – смешанная флора, ассоциации микроорганизмов. У больных СД часто (до 60%) выявляется микотическое поражение стоп (онихомикоз, микоз стоп). Выделение грибковой флоры из ран при СДС – до 80% случаев (дерматофиты, дрожжевые и плесневые грибы)
При нейропатической форме СДС преобладает грамположительная флора (до 70% – Staphylococcus aureus)
При наличии ишемии – грамотрицательная флора (чаще всего – Pseudomonas aeruginosa)
При нейро–ишемической форме – смешанная флора, ассоциации микроорганизмов. У больных СД часто (до 60%) выявляется микотическое поражение стоп (онихомикоз, микоз стоп). Выделение грибковой флоры из ран при СДС – до 80% случаев (дерматофиты, дрожжевые и плесневые грибы)
Слайд 34Принципы лечения
Подход к лечению больных с СДС должен быть мультидисциплинарным
и объединять специалистов различных профилей:
• хирург (специалист по лечению ран и раневых инфекций);
• эндокринолог (диабетолог);
• терапевт (кардиолог);
• анестезиолог–реаниматолог;
• ангиохирург;
• травматолог–ортопед (подиатр);
• невролог;
• нефролог;
• офтальмолог;
• реабилитолог;
• трансфузиолог (по показаниям);
• ревматолог (по показаниям);
• квалифицированный средний медицинский персонал.
Слайд 35Принципы лечения
Общие принципы лечения больных с СДС, на наш взгляд,
включают в себя:
• коррекцию органной дисфункции, по показаниям – детоксикацию (ОРИТ)
• компенсацию углеводного обмена;
• рациональную антибактериальную терапию;
• фармакотерапию ангиопатии и нейропатии, применение препаратов метаболического действия;
• иммобилизацию (разгрузку) конечности;
• уменьшение отека и ишемии конечности;
• своевременное необходимое и достаточное хирургическое вмешательство;
• местное лечение раны (язвы).
Слайд 36Принципы лечения
Тактика коррекции углеводного обмена определяется эндокринологом в соответствии с клиническими
и лабораторными данными:
- при лечении гнойно–некротических форм СДС пациенты с СД любого типа могут быть переведены на терапию инсулином короткого действия не реже 4 (6) раз/сут. до стабилизации уровня глюкозы крови в пределах 6–10 ммоль/л (гликемия натощак – 6–7 ммоль/л, через 2 ч после еды – 9–10 ммоль/л) или на схему введения пролонгированного инсулина утром и вечером и короткого действия в течение дня.
- при лечении гнойно–некротических форм СДС пациенты с СД любого типа могут быть переведены на терапию инсулином короткого действия не реже 4 (6) раз/сут. до стабилизации уровня глюкозы крови в пределах 6–10 ммоль/л (гликемия натощак – 6–7 ммоль/л, через 2 ч после еды – 9–10 ммоль/л) или на схему введения пролонгированного инсулина утром и вечером и короткого действия в течение дня.
Слайд 37Принципы лечения
Учитывая полимикробный ассоциативный характер микрофлоры инфицированных очагов на стопе диабетика
с участием нескольких аэробных и анаэробных возбудителей
Антибактериальная терапия антибиотиками широкого спектра действия (цефалоспорины, фторхинолоны, линкозамиды, защищенные полусинтетические пенициллины, а в ряде случаев – карбапенемы)
При получении результатов бактериологического исследования проводится коррекция назначений
Ступенчатый принцип терапии – переход с парентерального пути введения препарата на энтеральный.
Антибактериальная терапия антибиотиками широкого спектра действия (цефалоспорины, фторхинолоны, линкозамиды, защищенные полусинтетические пенициллины, а в ряде случаев – карбапенемы)
При получении результатов бактериологического исследования проводится коррекция назначений
Ступенчатый принцип терапии – переход с парентерального пути введения препарата на энтеральный.
Слайд 38Принципы лечения
При выявлении резистентных штаммов микроорганизмов
Резистентной грамположительной микрофлорой (стафилококки, энтерококки) -
ванкомицин, даптомицин, линезолид, тигециклин, телеванцин и др.
Резистентной грамотрицательной флоры (особенно синегнойной палочки) - использовать комбинацию препаратов и/или использование редко применяемых антибиотиков, например колистина.
На фоне СД раны контаминированы и грибами (различные виды Candida)
необходима их верификация и назначение соответствующего антимикотика (флуконазол, вориконазол, каспофунгин и др).
Резистентной грамотрицательной флоры (особенно синегнойной палочки) - использовать комбинацию препаратов и/или использование редко применяемых антибиотиков, например колистина.
На фоне СД раны контаминированы и грибами (различные виды Candida)
необходима их верификация и назначение соответствующего антимикотика (флуконазол, вориконазол, каспофунгин и др).
Слайд 39Принципы лечения
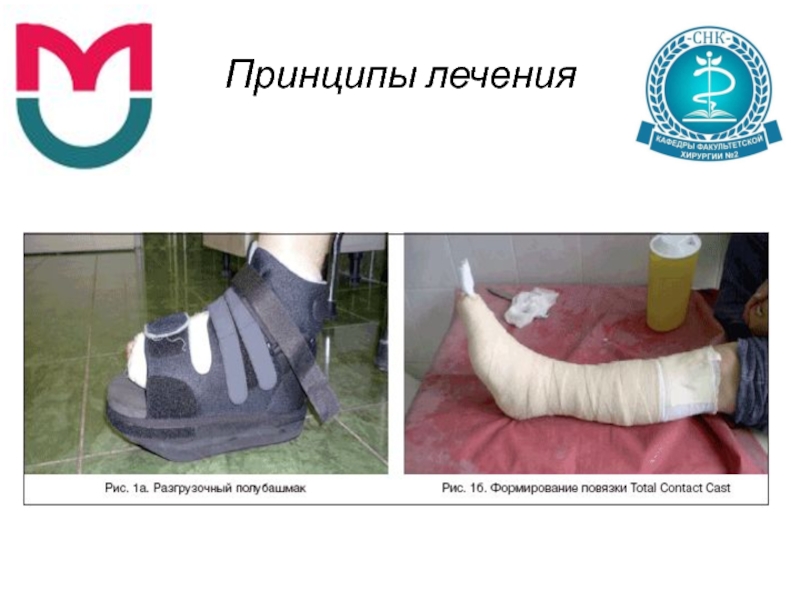
Иммобилизация
Достигается назначением постельного режима либо применением ортопедических средств –
разгрузочного полубашмака, индивидуальной иммобилизирующей разгрузочной повязки Total Contact Cast (ТСС) в съемном или несъемном вариантах.
Силиконовые корректоры и разгрузочные стельки
Силиконовые корректоры и разгрузочные стельки
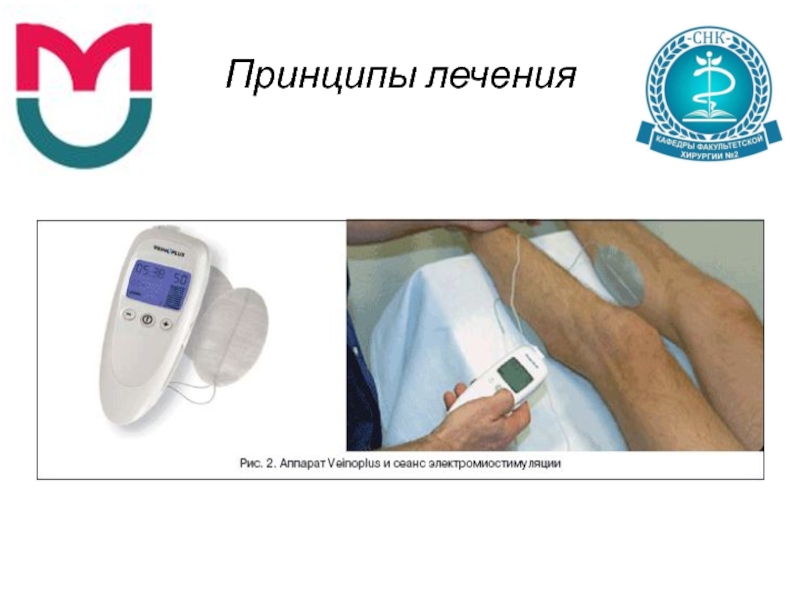
Слайд 41Принципы лечения
уменьшение отека и ишемии конечности достигается путем применения
«Тренировочной ходьбы»
Электроимпульсная миостимуляция
(ЭИМС)
(20 мин 2-5 р/сут)
Слайд 43Принципы лечения
Консервативная терапия
Хирургическое лечение
Плановое
Экстренное
Местное лечение ран
Слайд 44Принципы лечения
Консервативная терапия
Препараты ɑ-липоевой кислоты
Берлитион
Тиогамма
Тиоктацид
Эспа-липон
Препараты витаминов группы В
Нейробион
Мильгамма
Нейромульвит
Слайд 45Принципы лечения
Консервативная терапия
Пентоксифиллин
Вазонит
Трентал
Агапурин
Пг Е1
Вазапростан
Актовегин (в/в инфузия 10 дней по 1000-2000 мг,
далее по 6 таб 20 дней)
Низкомолекулярные гепарины
Гепарин-сульфаты
Ломопоран
Сулодексид
Реополиглюкин
Низкомолекулярные гепарины
Гепарин-сульфаты
Ломопоран
Сулодексид
Реополиглюкин
Слайд 46Принципы лечения
Консервативная терапия
Спазмолитки
Папаверин
Дротаверин
Никошпан
Антиоксиданты
Мексидол
Витамины Е и С
Слайд 47Принципы лечения
Хирургическое лечение
Плановое
Этапные некрэктомии
Операции при остеомиелите костей стопы
Ампутации и экзартикуляции
Реконструктивные сосудистые
(реваскуляризирующие)
Кожно-пластические операции
Экстренное
Влажная гангрена
Флегмоны, абсцессы, неадекватно дренируемые гнойно-некторические раны
Вторичные септические очаги
Кожно-пластические операции
Экстренное
Влажная гангрена
Флегмоны, абсцессы, неадекватно дренируемые гнойно-некторические раны
Вторичные септические очаги
Слайд 48Принципы лечения
Этапные некрэктомии
Необходимо производить по линии отграничения тканей с бережным отношением
к сосудам и нервам любого калибра
При наличии гнойно-некротических очагов
Вскрытие и дренирование гнойников
Первичные и этапные некрэктомии
Некрсеквестрэктомии
Ампутации и экзартикуляции
Экзартикуляции всех пальцев по Гаранжо
Метатарзальные ампутации по Шарпу
Ампутации стопы по Лисфранку и Шопару
Костно–пластические ампутации по Сайму, Пирогову, Годунову и др.
При наличии гнойно-некротических очагов
Вскрытие и дренирование гнойников
Первичные и этапные некрэктомии
Некрсеквестрэктомии
Ампутации и экзартикуляции
Экзартикуляции всех пальцев по Гаранжо
Метатарзальные ампутации по Шарпу
Ампутации стопы по Лисфранку и Шопару
Костно–пластические ампутации по Сайму, Пирогову, Годунову и др.
Слайд 49Принципы лечения
Реваскуляризирующие операции
Шунтирование
Стентирование
Балонная ангиопластика
Протезирование
Артериализация венозного русла (по Покровскому)
Слайд 50Принципы лечения
Кожно-пластические операции
- Необходимыми условиями для выполнения кожной пластики являются:
•
стабильное общее состояние больного, компенсация СД и сопутствующей патологии;
• стойкое купирование явлений критической ишемии конечности (ТсрО2 более 30 мм рт.ст., ЛДФ не менее 1–1,2 пф. ед., лодыжечно–плечевой индекс (ЛПИ) ≤0,4);
• отсутствие некрозов в ране, гнойного экссудата;
• наличие ярких, сочных грануляций;
• купирование перифокального воспаления и отека в области раны;
• обсемененность раны микрофлорой <105 КОЕ/л.
Противопоказаниями к применению кожной пластики являются: • общее тяжелое состояние больного, связанное со злокачественными опухолями IV степени, декомпенсацией основной или сопутствующей патологии и др. • воспалительные и ишемические изменения в ране и окружающих тканях.
Противопоказаниями к применению кожной пластики являются: • общее тяжелое состояние больного, связанное со злокачественными опухолями IV степени, декомпенсацией основной или сопутствующей патологии и др. • воспалительные и ишемические изменения в ране и окружающих тканях.
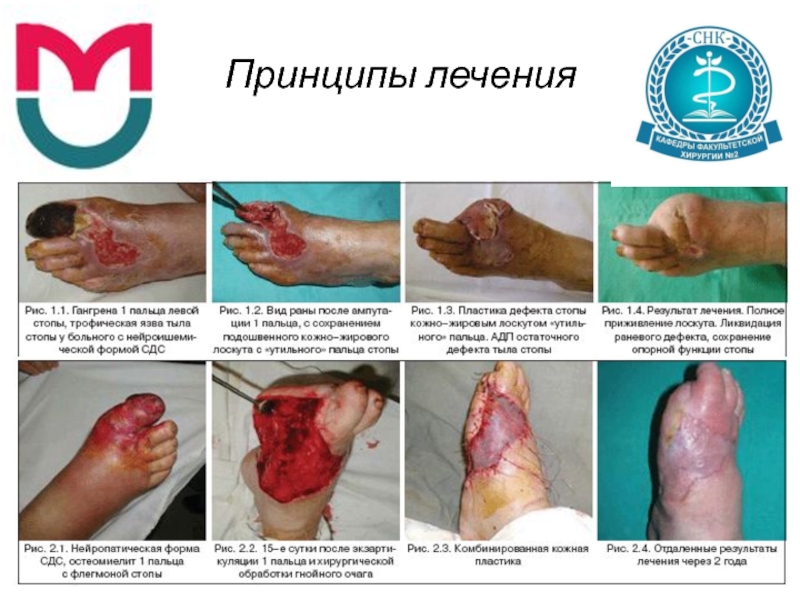
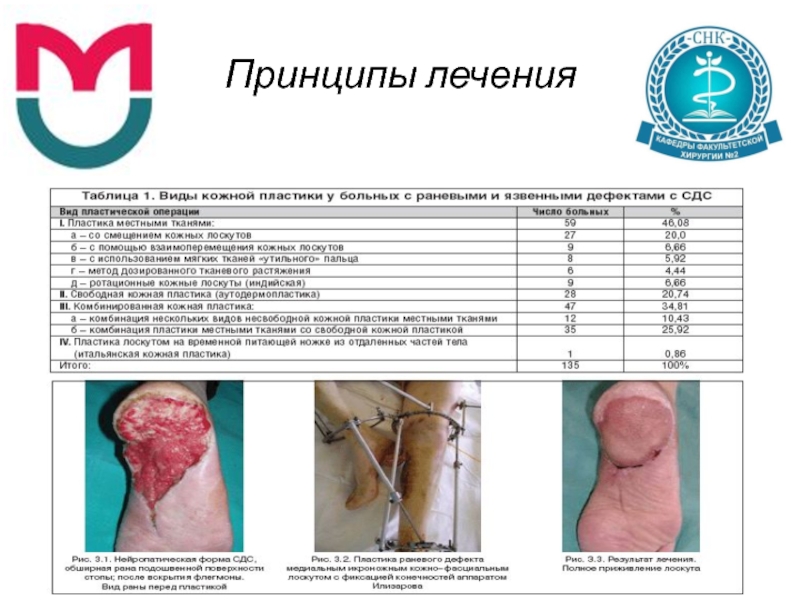
Слайд 51Принципы лечения
Кожно-пластические операции
- Виды кожной пластики:
• пластика местными тканями (смещением, взаимоперемещением
кожных лоскутов, использование лоскутов с «утильного» пальца, метод дозированного тканевого растяжения, ротационные кожные лоскуты, в том числе пластика по Зимани–Осборну, V–Y пластика по Диффенбаху и др.;
• свободная дерматомная пластика расщепленным кожным лоскутом – аутодермопластика (АДП);
• комбинированная кожная пластика (комбинация пластики местными тканями со свободной кожной пластикой).
Слайд 52Принципы лечения
Кожно-пластические операции
Показаниями к пластике местными тканями являются:
рана, дном
которой являются костные структуры, суставы, сухожилия, фасции;
дефекты в области опорной поверхности стопы и в местах, подвергающихся наибольшему давлению.
Данный вид пластики используется при любой возможности закрытия раневых дефектов смещением, взаимоперемещением или ротацией кожно–жировых лоскутов стопы с адаптацией тканей швами без чрезмерного (критического) натяжения.
дефекты в области опорной поверхности стопы и в местах, подвергающихся наибольшему давлению.
Данный вид пластики используется при любой возможности закрытия раневых дефектов смещением, взаимоперемещением или ротацией кожно–жировых лоскутов стопы с адаптацией тканей швами без чрезмерного (критического) натяжения.
Слайд 53Принципы лечения
Пластика местными тканями
Для хирургического лечения плантарных язв мы использовали одно–
или двудольчатый ротационный кожно–фасциальный подошвенный лоскут по Зимани–Осборну, пластику сдвижными V–Y лоскутами стопы по И.Ф. Диффенбаху.
При деструктивном остеоартрите производят дополнительную резекцию плюснефалангового сустава.
Для лечения язв торцевой области культи пластику предпочтительно выполнять с помощью полнослойного кожно–жирового лоскута, взятого и ротированного с неопорной поверхности стопы. А также взаимоперемещение кожных лоскутов (треугольной или трапециевидной формы) с неопорных поверхностей по А.А. Лимбергу.
При наличии глубоких ран произведена тампонада раневой полости деэпителизированным кожно–жировым лоскутом.
При деструктивном остеоартрите производят дополнительную резекцию плюснефалангового сустава.
Для лечения язв торцевой области культи пластику предпочтительно выполнять с помощью полнослойного кожно–жирового лоскута, взятого и ротированного с неопорной поверхности стопы. А также взаимоперемещение кожных лоскутов (треугольной или трапециевидной формы) с неопорных поверхностей по А.А. Лимбергу.
При наличии глубоких ран произведена тампонада раневой полости деэпителизированным кожно–жировым лоскутом.
Слайд 54Принципы лечения
Кожно-пластические операции
Показаниями к АДП служат:
• локализация дефекта на неопорных
поверхностях стопы;
• обширные и локальные дефекты стопы при невозможности их закрытия местными тканями;
• остаточные дефекты при комбинированных способах кожной пластики.
Слайд 55Принципы лечения
АДП
Для закрытия раневого дефекта лоскут обычно брали с переднелатеральной поверхности
бедра пораженной конечности.
Толщина лоскута составляет 0,4–0,5 мм.
Кожный лоскут подшивается к краям раны.
Толщина лоскута составляет 0,4–0,5 мм.
Кожный лоскут подшивается к краям раны.
Слайд 56Принципы лечения
Кожно-пластические операции
С обширными дефектами стопы выполнена комбинированная кожная пластика.
Показаниями к комбинированной кожной пластике являются:
дефекты стопы при невозможности их закрытия только местными тканями.
Опорные поверхности стопы, костные и суставные поверхности закрывают мобилизованными кожно–жировыми или кожно–фасциальными местными тканями. При недостатке собственных тканей стопы остаточные дефекты неопорной поверхности закрывают неперфорированным расщепленным кожным лоскутом
дефекты стопы при невозможности их закрытия только местными тканями.
Опорные поверхности стопы, костные и суставные поверхности закрывают мобилизованными кожно–жировыми или кожно–фасциальными местными тканями. При недостатке собственных тканей стопы остаточные дефекты неопорной поверхности закрывают неперфорированным расщепленным кожным лоскутом
Слайд 57Принципы лечения
Основные правила техники выполнения кожной пластики при СДС:
• полное
иссечение грануляционной и рубцовой ткани в области раневого дефекта, удаление кожных участков гиперкератоза;
• тщательный, но щадящий гемостаз;
• адекватное дренирование раны (при наличии остаточных полостей);
• послойное ушивание раны с ликвидацией остаточных полостей путем наложения глубоких швов рассасывающимися нитями на атравматичной игле;
• при возможности заполнение полостей деэпителизированным жировым лоскутом;
• адаптация кожных лоскутов без чрезмерного натяжения тканей;
Слайд 58Принципы лечения
Основные правила техники выполнения кожной пластики при СДС:
• при
необходимости дополнительные резекции костей стопы для беспрепятственного закрытия раневых дефектов и формирования анатомически выгодной формы стопы;
• необходимость закрытия опорных поверхностей стопы, костно–суставных структур, сухожилий полноценными васкуляризованными лоскутами;
• использование для аутодермопластики неперфорированных кожных лоскутов, тщательно фиксируемых к краям раневого дефекта швами.
Слайд 62Принципы лечения
Очищение раны
Хирургическим путем
Химическим (протеолитические ферменты)
Промывание раны
Растворы антисептиков (перекись водорода 1.5%,
короткий курс йодофоров )
Обработка пульсирующей струей (охлажденный озонированный физ. Р-р или гипербарически оксигенированный р-р антисетика)
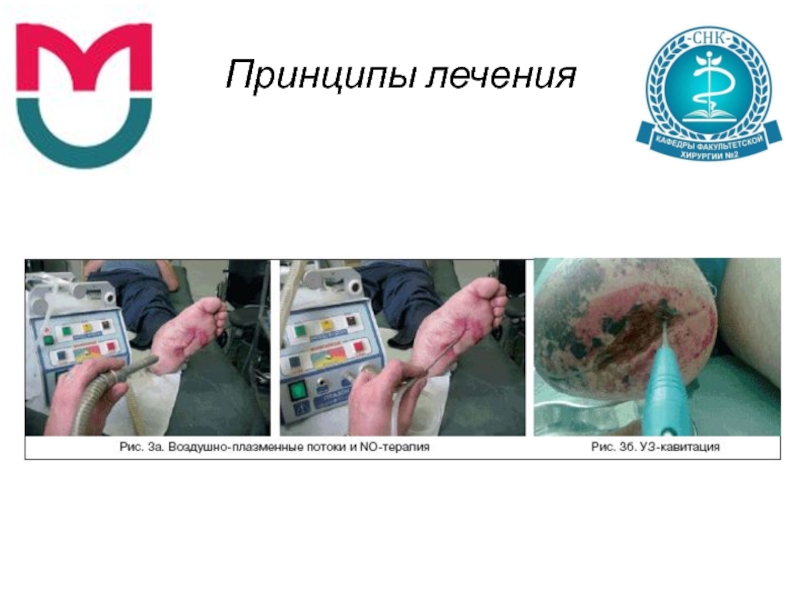
Воздушно-плазменный поток
Ультразвуковая кавитация (с 0.02% р-ром хлоргексидина)
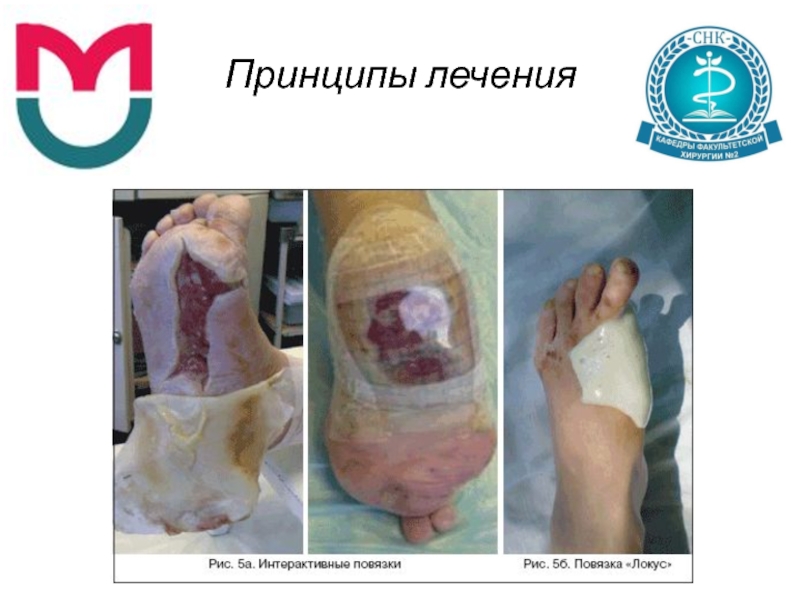
Наложение раневого покрытия
- Интерактивные повязки
БоТП и др.
Обработка пульсирующей струей (охлажденный озонированный физ. Р-р или гипербарически оксигенированный р-р антисетика)
Воздушно-плазменный поток
Ультразвуковая кавитация (с 0.02% р-ром хлоргексидина)
Наложение раневого покрытия
- Интерактивные повязки
БоТП и др.
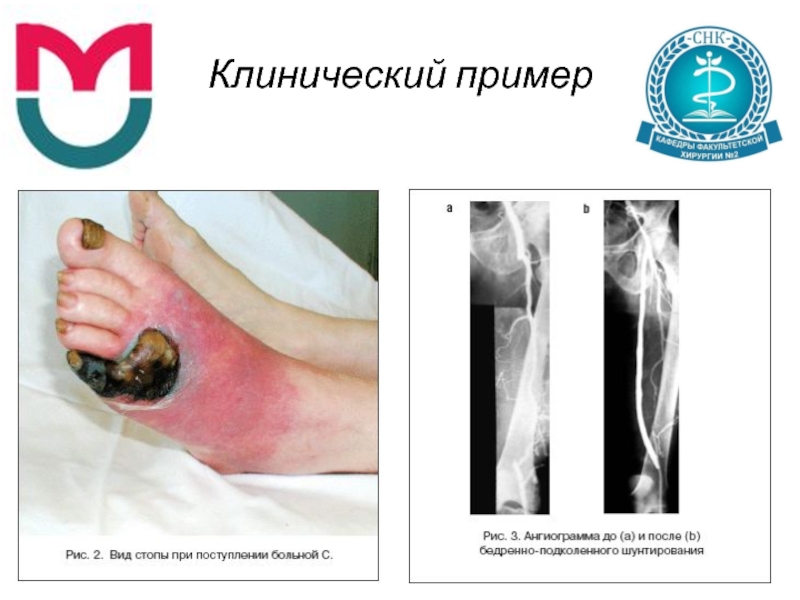
Слайд 69Клинический пример
Больная С. 76 лет поступила в экстренном порядке с клинической
картиной нейроишемической формы СДС, гангреной V пальца левой стопы с переходом на тыл стопы, флегмоной левой стопы (W4). При УЗДГ артерий нижних конечностей – ЛПИ 0,6. ТсРО2 – на стопе 39 мм рт.ст., ЛДФ – 1,9 пф.ед. (показатели микрокровотока завышены вследствие наличия воспаления в зоне исследования) (рис. 2).
Больной в экстренном порядке выполнена экзартикуляция 4, 5 пальца с резекций плюсневой кости и хирургической обработкой гнойного очага.
В послеоперационном периоде больной выполнена ангиография артерий нижних конечностей. Выявлена окклюзия ПБА слева.
На 6–е сутки после операции больной выполнено бедренно–подколенное шунтирование слева с восстановлением кровотока (рис. 3).
На 16–е сутки после хирургической обработки гнойного очага и на 10–е сутки после бедренно–подколенного шунтирования рана очистилась, покрылась грануляциями.
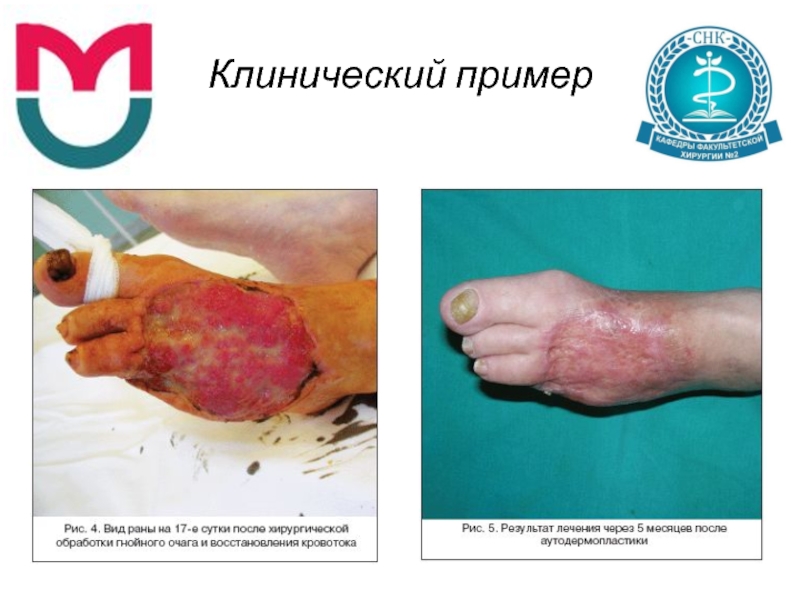
Слайд 70Клинический пример
Показатели микрокровотока увеличились до компенсированного типа (ТсРО2 – на стопе
34 мм рт.ст., ЛДФ – 1,1 пф.ед.) (рис. 4).
Больной выполнена аутодермопластика раневого дефекта на 22-е сутки после операции.
Течение послеоперационного периода гладкое. Аутодермотрансплантат прижился полностью. Больная выписана на 8-е сутки после кожной пластики с зажившей раной стопы. Опорная функция стопы сохранена (рис. 5).
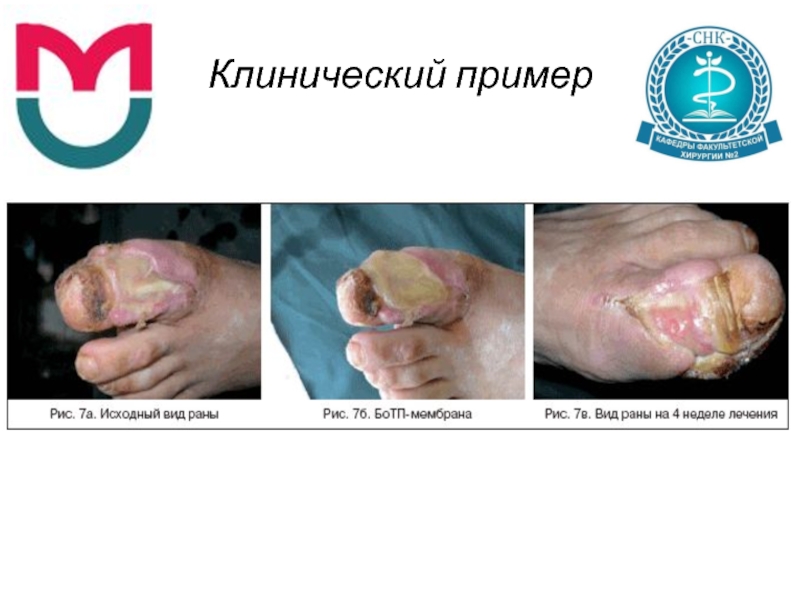
Слайд 73Клинический пример
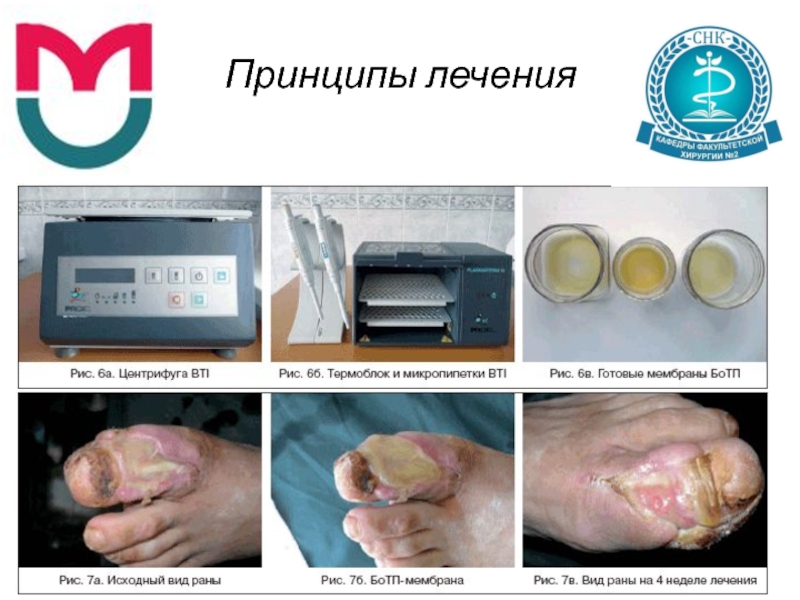
В стационаре находилась на лечении больная С., 54 лет, с
хронической длительно незаживающей раной 1 пальца левой стопы на фоне инсулинопотребного СД 2 типа тяжелого течения, СДС, нейропатическая форма, стадия 3 по Wagner. Проводились перевязки с использованием БоТП с интервалом 7–8 сут. Период наблюдения – 34 дня. Проведено 5 перевязок с использованием БоТП. При последнем визите было отмечено значительное уменьшение раневого дефекта (на 70–75%), глубина раны сократилась втрое (рис. 7а, б, в).