- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Сестринская документация как элемент контроля качества сестринского ухода презентация
Содержание
- 1. Сестринская документация как элемент контроля качества сестринского ухода
- 2. Идущее в настоящий момент преобразование системы сестринского
- 3. Научная организация труда – это, прежде всего,
- 4. Управлять процессом предоставления качественной сестринской помощи можно
- 5. Нет документации- нет контроля!
- 6. Медицинская документация — это документы установленной формы, предназначенные
- 7. Она позволяет обобщать и анализировать данную информацию.
- 8. Медицинская карта — медицинский документ, в котором лечащими врачами ведётся запись
- 10. Она заполняется на каждого больного при первом
- 11. Роль медицинской карты
- 12. Кроме того, медицинская карта служит основанием для
- 13. Неточное заполнение или потеря медицинских карт могут
- 14. Одно из средств улучшения сохранности медицинских карт —
- 16. Медицинская карта амбулаторного
- 17. Медицинская карта амбулаторного больного заполняется во всех
- 18. Медицинская карта амбулаторного больного состоит из бланков
- 19. Бланки оперативной информации содержат формализованные вкладыши для
- 20. Медицинская карта стационарного больного Составляется в
- 22. Оформление карты осуществляется в определенной последовательности на
- 23. Данные карты позволяют контролировать правильность организации лечебно-диагностического
- 24. Медицинская карта стационарного больного подлежит хранению в
- 25. Основные принципы ведения медицинской карты
- 26. понимание и соблюдение лечащим врачом юридических аспектов
- 27. Требования оформления медицинской карты
- 28. выявлять и фиксировать факторы риска, которые могут
- 29. не допускать записей, не имеющих отношения к
- 30. обосновывать назначенное лечение льготной категории пациентов; предусматривать
- 31. Первичная медицинская карточка Первичная медицинская
- 33. Электронная история болезни (ЭИБ), или электронная медицинская
- 35. В России с 1 января 2008-го
- 36. неизменность данных; разграничение доступа и обеспечение
- 37. В отличие от бумажной истории болезни,
- 38. Если в отделении экстренной помощи лечение
- 39. Таким образом, каждый тип медицинского учреждения
- 40. Персональная медицинская запись – любая запись, сделанная
- 41. Электронная персональная медицинская запись – любая персональная
- 42. Электронный медицинский архив – электронное хранилище (база
- 43. Родовой сертификат — основной документ
- 44. Адресатами программы «Родовые сертификаты» являются женские
- 45. Источником финансирования по Программе является Фонд социального
- 46. Выдача родового сертификата производится женщинам женской
- 47. Женщинам, наблюдающимся в период беременности в
- 48. Женщинам, усыновившим ребёнка в течение первого
- 49. Родовые сертификаты выдаются женщинам при предъявлении
- 50. При отсутствии у женщины страхового полиса
- 51. Родовой сертификат состоит из шести частей:
- 52. Корешок 2 талона (новый сертификат) Родовой сертификат
- 53. Приказом Министерства здравоохранения и социального развития Российской
- 54. Постановлением Правительства РФ от 29 декабря
- 55. C 1 июля 2011 года на
- 56. теперь в больничных указывают номер медкарты, а
- 57. Записи в больничном листе выполняются на
- 58. Согласно письму ФСС России от 5 августа
- 59. Согласно старым разъяснениям (письмо ФСС России
- 60. В строке "место работы-наименование организации" указывают наименование компании
- 61. При заполнении строки "фамилия и инициалы врача
- 62. При оформлении больничного листа по решению
- 63. На корешке бланка больничного листа в поле
- 64. Больничный можно получить у медработников учреждений, имеющих лицензию
- 65. Чтобы получить больничный, следует предъявить документы, удостоверяющие
- 66. Больничный выдается и закрывается в одной медицинской
- 67. Цель сестринской информатики состоит в том,
- 68. Рост знаний в области медицины, здоровья
- 69. Отлично подготовленные по вопросам сестринской информатики
- 70. Спасибо за внимание!
Слайд 2Идущее в настоящий момент преобразование системы сестринского дела, призвано обеспечить качественно
Слайд 3Научная организация труда – это, прежде всего, осознание, научно обоснованное воздействие
Слайд 4Управлять процессом предоставления качественной сестринской помощи можно лишь тогда, когда эта
Слайд 6Медицинская документация — это документы установленной формы, предназначенные для регистрации результатов лечебных,
Слайд 7Она позволяет обобщать и анализировать данную информацию. Медицинская документация является учетной
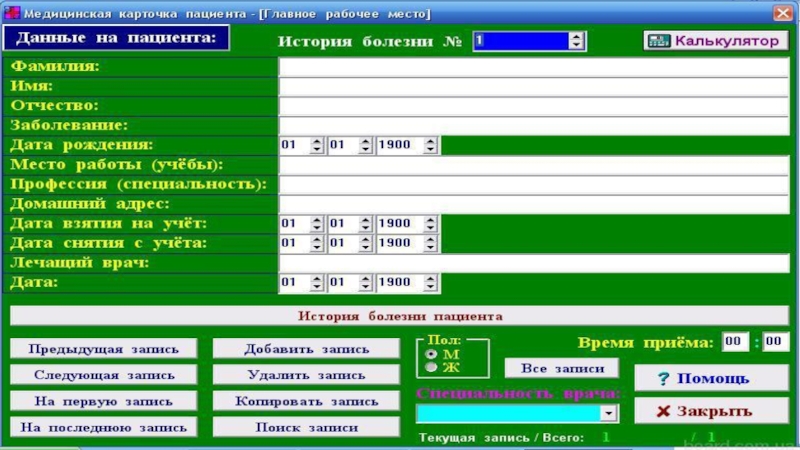
Слайд 8Медицинская карта — медицинский документ, в котором лечащими врачами ведётся запись истории болезни пациента и назначаемого
Слайд 10Она заполняется на каждого больного при первом обращении за медицинской помощью
Слайд 11 Роль медицинской карты
Правильное ведение истории болезни имеет
Слайд 12Кроме того, медицинская карта служит основанием для ряда юридических действий. В
Слайд 13Неточное заполнение или потеря медицинских карт могут привести к обоснованным претензиям
При недобросовестном отношении к должностным обязанностям в некоторых медицинских организациях встречается практика «потери медицинских карт» (при плохих клинических исходах — для сокрытия врачебных ошибок, ошибки в назначении (лекарств, процедур), назначений препаратов, несовместимых с уже назначенными и пр.).
Слайд 14Одно из средств улучшения сохранности медицинских карт — введение электронных медицинских карт.
Слайд 16Медицинская карта амбулаторного
Заводится на каждого состоящего на учете в амбулаторно-поликлиническом учреждении. В поликлинике (амбулатории, консультации) в карту больного заносятся краткие сведения о каждом посещении (с целью лечения, профилактического осмотра и др.).
Слайд 17Медицинская карта амбулаторного больного заполняется во всех городских и сельских учреждениях,
Слайд 18Медицинская карта амбулаторного больного состоит из бланков для долговременной информации и
Бланки долговременной информации включают сигнальные отметки, лист записи уточненных диагнозов, данные профилактических осмотров и лист назначения наркотических лекарственных средств. Эти бланки прикреплены к обложке карты.
Слайд 19Бланки оперативной информации содержат формализованные вкладыши для записи первого обращения пациента
Слайд 20Медицинская карта стационарного больного
Составляется в стационаре на каждого поступающего независимо от
Слайд 22Оформление карты осуществляется в определенной последовательности на специальном унифицированном бланке (форма
Первый раздел карты содержит паспортно-статистические данные;
Второй — жалобы больного, анамнез болезни и анамнез жизни, данные обследования при поступлении;
В третьем разделе (так называемый дневник) лечащий врач описывает (на вкладных листах) развитие болезни, план и результаты дальнейшего обследования, ежедневные наблюдения за больным, лечебные назначения
Слайд 23Данные карты позволяют контролировать правильность организации лечебно-диагностического процесса, составлять рекомендации по
Слайд 24Медицинская карта стационарного больного подлежит хранению в медицинском архиве в течение
При выписке из стационара каждый больной получает на руки выписной эпикриз или переводной эпикриз в случае перевода больного в другое отделение или лечебное учреждение.
Слайд 25Основные принципы ведения медицинской карты
описание состояния пациента, лечебно-диагностических мероприятий, исходов лечения и другой необходимой информации;
соблюдение хронологии событий, влияющих на принятие клинических и организационных решений;
отражение в медицинской документации социальных, физических, физиологических и других факторов, которые могут оказать влияние на пациента и течение патологического процесса;
Слайд 26понимание и соблюдение лечащим врачом юридических аспектов своей деятельности, обязанностей и
рекомендации пациенту при завершении обследования и окончании лечения.
Слайд 27Требования оформления медицинской карты
отражать жалобы больного, анамнез заболевания, результаты объективного обследования, клинический (верифицированный)диагноз, назначенные диагностические и лечебные мероприятия, необходимые консультации, а также всю информацию по наблюдению больного на догоспитальном этапе (профилактические медицинские осмотры, результаты диспансерного наблюдения, обращения на станцию скорой медицинской помощи и др.);
Слайд 28выявлять и фиксировать факторы риска, которые могут усугублять тяжесть течения заболевания
излагать объективную обоснованную информацию для обеспечения «защиты» медицинского персонала от возможности жалобы или судебного иска;
фиксировать дату каждой записи;
каждая запись должна быть подписана врачом (с расшифровкой Ф.
И.О.).
оговаривать любые изменения, дополнения с указанием даты внесения изменений и подписью врача;
Слайд 29не допускать записей, не имеющих отношения к оказанию медицинской помощи данному
записи в амбулаторной карте должны быть последовательными, логичными и продуманными;
своевременно направлять больного на заседание врачебной комиссии и медико-социальную экспертизу;
уделять особое внимание записям при оказании экстренной медицинской помощи и в сложных диагностических случаях;
Слайд 30обосновывать назначенное лечение льготной категории пациентов;
предусматривать для льготных категорий больных выписку
Слайд 31
Первичная медицинская карточка
Первичная медицинская карточка — это документ, оформляемый по результатам медицинской
Слайд 33
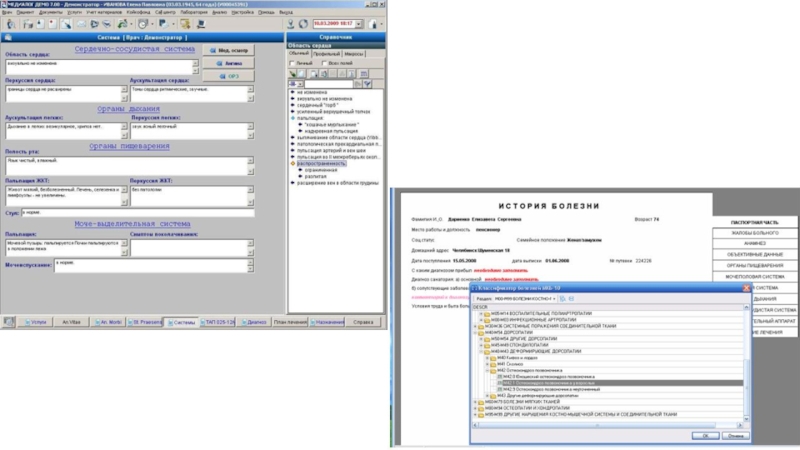
Электронная история болезни (ЭИБ), или электронная медицинская карта — комплекс медицинских записей, содержащих
Слайд 35
В России с 1 января 2008-го действует национальный стандарт «Электронная история
Слайд 36
неизменность данных;
разграничение доступа и обеспечение конфиденциальности данных в ИБ;
разрешение коллизий при
подтверждение авторства записей;
Слайд 37
В отличие от бумажной истории болезни, электронная форма подразумевает совершенно иные
Слайд 38
Если в отделении экстренной помощи лечение пациента начинается с его поступления
Слайд 39
Таким образом, каждый тип медицинского учреждения нуждается в адаптации систем ЭИБ.
Слайд 40
Персональная медицинская запись – любая запись, сделанная конкретным медицинским работником в отношении
Слайд 41
Электронная персональная медицинская запись – любая персональная медицинская запись, сохраненная на электронном
Слайд 42
Электронный медицинский архив – электронное хранилище (база данных), содержащее ЭПМЗ и другие
Слайд 43
Родовой сертификат — основной документ программы «Родовой сертификат» национального проекта «Здоровье».
Введение родовых
Слайд 44
Адресатами программы «Родовые сертификаты» являются женские консультации, родильные дома, детские поликлиники.
Участником программы может стать учреждение, имеющее лицензию на осуществление медицинской деятельности по специальности «акушерство и гинекология» или «педиатрия» и заключившее договор с региональным отделением Фонда социального страхования.
Слайд 45
Источником финансирования по Программе является Фонд социального страхования. На приобретение современного медицинского
Слайд 46
Выдача родового сертификата производится женщинам женской консультацией, осуществляющей наблюдение женщины в
Слайд 47
Женщинам, наблюдающимся в период беременности в учреждении здравоохранения, не имеющем права
Слайд 48
Женщинам, усыновившим ребёнка в течение первого года жизни в возрасте до
Слайд 49
Родовые сертификаты выдаются женщинам при предъявлении ими паспорта или иного документа,
Слайд 50
При отсутствии у женщины страхового полиса обязательного медицинского страхования, страхового свидетельства
Сертификат выдаётся независимо от того, совершеннолетняя женщина или нет, работает она или нет.
Слайд 51
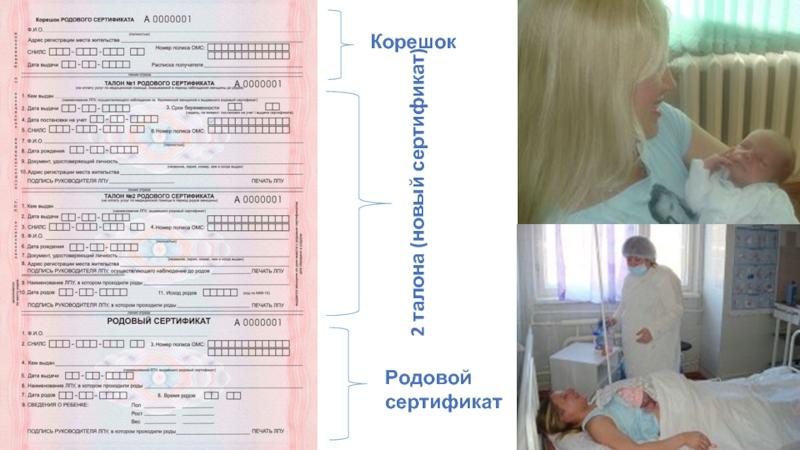
Родовой сертификат состоит из шести частей: регистрационной (корешок), четырёх талонов и
Корешок родового сертификата предназначен для подтверждения его выдачи, остаётся в лечебно-профилактическом учреждении, выдавшем сертификат.
Слайд 53
Приказом Министерства здравоохранения и социального развития Российской Федерации
Приказ от 1 февраля 2011 г.
Слайд 54
Постановлением Правительства РФ от 29 декабря 2007 года N 987 «О
Слайд 55
C 1 июля 2011 года на всей территории России начали выдавать
Слайд 56
теперь в больничных указывают номер медкарты, а многое вообще обозначают соответствующими кодами - например,
ИНН и номер карты пенсионного страхования стали обязательными реквизитами, а заверяют больничный лист не только подписью главного бухгалтера (как было раньше), и подписью гендиректора.
Слайд 57
Записи в больничном листе выполняются на русском языке, печатными заглавными буквамичернилами
По общему правилу пробелы между словами обязательны. Выход за границы отведенного поля не допускается: закончилась строка - запись наименования прекращается.
Слайд 58
Согласно письму ФСС России от 5 августа 2011 г. № 14-03-11/05-8545 – можно
Слайд 59
Согласно старым разъяснениям (письмо ФСС России от 15 июля 2011 г.
Слайд 60
В строке "место работы-наименование организации" указывают наименование компании (обособленного подразделения) или ФИО страхователя
Если в учредительных документах сокращенного наименования нет либо сокращенное наименование длиннее предусмотренных формой 29 символов, можно использовать "произвольное" сокращение наименования в пределах ячеек в отведенных под это строках.
Слайд 61
При заполнении строки "фамилия и инициалы врача или идентификационный номер"сначала указывают фамилию,
Если в строке "Должность врача" таблицы "Освобождение от работы" недостаточно места, то наименование должности можно сократить в пределах имеющихся ячеек.
Слайд 62
При оформлении больничного листа по решению врачебной комиссии в первом ряду ячеек
Печать медорганизации может выступать за пределы специально отведенного места, но не должна попадать на ячейки информационного поля бланка.
Слайд 63
На корешке бланка больничного листа в поле "расписка получателя" ставится подпись гражданина, получившего
Расчет пособий по временной нетрудоспособности, по беременности и родам теперь производится на отдельном листке и прикладывается к больничному листу.
Если в разделе, заполняемом врачом, есть ошибки, то больничный считается испорченным и взамен него выдается новый. Он оформляется так же, как и первоначальный. Дата его выдачи должна соответствовать той, когда был получен прежний.
Слайд 64
Больничный можно получить у медработников учреждений, имеющих лицензию на медицинскую деятельность, включая работы
Не имеют права выдавать такой документ медики служб скорой медпомощи, переливания крови, бальнеологических и грязелечебниц, медорганизаций особого типа (центров медпрофилактики, медицины катастроф, бюро судмедэкспертизы), учреждений здравоохранения по надзору в сфере защиты прав потребителей и благополучия человека, приемных отделений больниц.
Слайд 65
Чтобы получить больничный, следует предъявить документы, удостоверяющие личность. Если гражданин на момент
Если отпуск по беременности и родам наступил в период до 31 декабря 2012 года (включительно), то женщине выдается несколько листков нетрудоспособности для представления по каждому месту работы.
Слайд 66
Больничный выдается и закрывается в одной медицинской организации. При направлении гражданина на
За период временной нетрудоспособности работнику могут выдать несколько больничных. Если один из них испорчен, с него снимают копию, в которой отражается номер нового листка, или выдается справка, подтверждающая такую замену. В справке обязательно указывается номер заменяемого документа.
Слайд 67
Цель сестринской информатики состоит в том,
чтобы улучшить здоровье населения, сообществ,
семей, отдельных лиц за счет оптимизации
управления информацией и коммуникацией.
это подразумевает использование информации и
технологий при непосредственном оказании
помощи, при создании эффективных систем
управления, в управлении и проведении
обучения, в поддержке непрерывного
образования через всю жизнь и поддержке
сестринских исследований.
Прогресс информационные и коммуникационных технологий меняет общество.
Слайд 68
Рост знаний в области медицины, здоровья и
сестринского дела достигает такого
уровня, что нам требуются новые методы для работы с
информацией, новые технологии, чтобы оставаться
осведомленными обо всем новом, справляться с
хранением информации, ее организацией, извлечением
имеющейся и добавлением новой информации.
Применение информационных и коммуникационных
технологий в здравоохранении способно привести к
существенной экономической выгоде.
Систематическая обработка информации, применение информационных и коммуникационных технологий повышают качество медицинской помощи.
Слайд 69
Отлично подготовленные по вопросам сестринской информатики медицинские сестры необходимы для систематической
От высоко образованных медицинских работников во всем мире ожидают повышения качества и эффективности медицинской помощи
Медицинская информатика в сестринском деле (Сестринская информатика) это интеграция сестринского дела, всего объема его информации, и управления информацией посредством ее обработки и коммуникационных технологий с целью поддержки здоровья населения РФ.