- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Редкие формы внематочной беременности презентация
Содержание
- 1. Редкие формы внематочной беременности
- 3. Внематочная беременность Беременность, при которой
- 4. Локализация внематочной беременности : Наиболее частое
- 5. Клиническая классификация В зависимости от
- 6. Этиология внематочной беременности Воспалительные заболевания придатков
- 7. Яичниковая беременность Яичниковая беременность - беременность,
- 8. Шеечная беременность Шеечная беременность – одна из
- 9. Брюшная беременность Брюшная беременность – имплантация плодного
- 10. Диагностические критерии - задержка месячных
- 11. Инструментальные исследования: - УЗИ-диагностика: УЗИ
- 12. Лабораторная диагностика Лабораторные исследования Основные:
- 13. Дифференциальный диагноз Дифференциальный диагноз: -
- 14. Лечение Цели лечения: 1. Оперативное вмешательство
- 15. Источники и литература Источники и литература
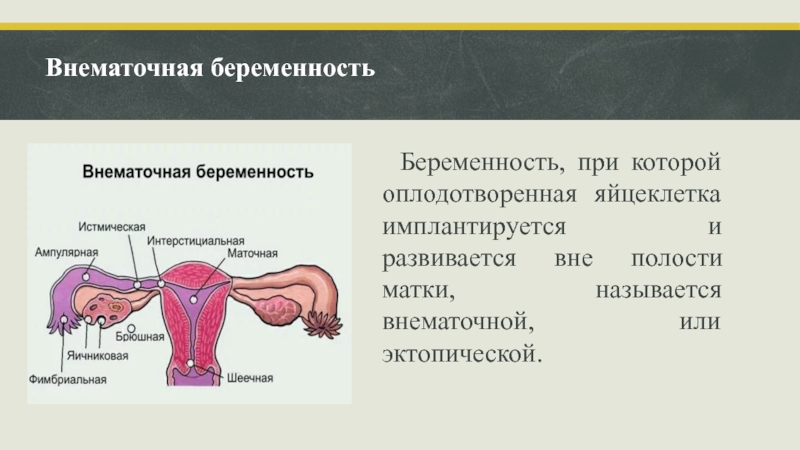
Слайд 3Внематочная беременность
Беременность, при которой оплодотворенная яйцеклетка имплантируется и развивается
вне полости матки, называется внематочной, или эктопической.
Слайд 4Локализация внематочной беременности :
Наиболее частое место имплантации - маточные трубы, реже
яичник, рудиментарный рог матки, шейка матки, межсвязочно, брюшная полость . Трубная беременность составляет 98-99% случаев,
яичниковая - 0,1-0,7%,
шеечная - 0,1-0,4%,
брюшная - 0,3-0,4%,
межсвязочная - 0,1%,
в рудиментарном роге матки - 0,1-0,9% случаев.
яичниковая - 0,1-0,7%,
шеечная - 0,1-0,4%,
брюшная - 0,3-0,4%,
межсвязочная - 0,1%,
в рудиментарном роге матки - 0,1-0,9% случаев.
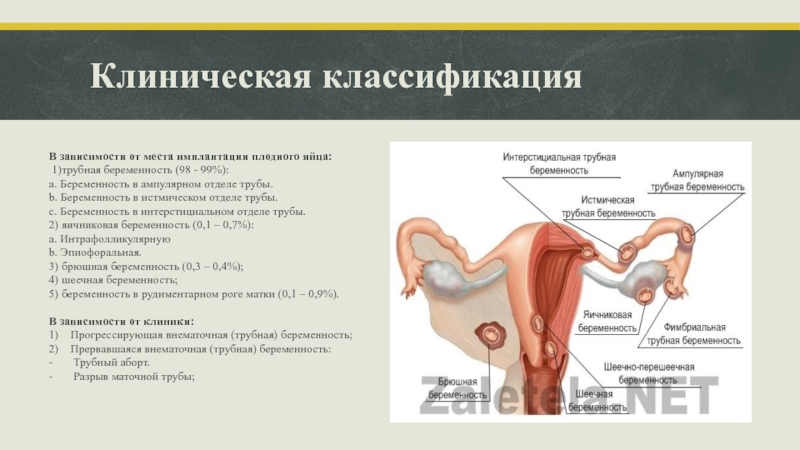
Слайд 5Клиническая классификация
В зависимости от места имплантации плодного яйца:
1)трубная беременность (98 -
99%):
a. Беременность в ампулярном отделе трубы.
b. Беременность в истмическом отделе трубы.
c. Беременность в интерстициальном отделе трубы.
2) яичниковая беременность (0,1 – 0,7%):
а. Интрафолликулярную
b. Эпиофоральная.
3) брюшная беременность (0,3 – 0,4%);
4) шеечная беременность;
5) беременность в рудиментарном роге матки (0,1 – 0,9%).
В зависимости от клиники:
1) Прогрессирующая внематочная (трубная) беременность;
2) Прервавшаяся внематочная (трубная) беременность:
- Трубный аборт.
- Разрыв маточной трубы;
Слайд 6Этиология внематочной беременности
Воспалительные заболевания придатков матки ,
нарушение сократительной деятельности маточных
труб,
половой инфантилизм ,
эндокринные расстройства ,
повышенная активность трофобласта ,
спаечные процессы после оперативных вмешательств на органах брюшной полости , и малого таза ,
аботы ,
опухоли матки и ее придатков , эндометриоз ,
нарушение функции яичников ,
стрессовые ситуации и психические травмы ,
половой инфантилизм ,
эндокринные расстройства ,
повышенная активность трофобласта ,
спаечные процессы после оперативных вмешательств на органах брюшной полости , и малого таза ,
аботы ,
опухоли матки и ее придатков , эндометриоз ,
нарушение функции яичников ,
стрессовые ситуации и психические травмы ,
Слайд 7Яичниковая беременность
Яичниковая беременность - беременность, при которой плодное яйцо развивается не
в полости матки, а в яичнике. Возникнуть яичниковая беременность может по двум причинам:
Слайд 8Шеечная беременность
Шеечная беременность – одна из редких форм внематочной беременности ,
имплантиция плодного яйца в стенке канала шейки матки .е характерные признаки - кровотечение из половых путей на фоне задержки очередной менструации, боли различной интенсивности. При осмотре шейка матки значительно увеличена в объеме («бочкообразная форма») с эксцентрично расположенным наружным зевом. При бимануальном исследовании шейка матки шарообразно увеличена, мягкой консистенции, на ней в виде «шапочки» находится маленькое, более плотное тело матки. Диагноз шеечной беременности можно установить как при обычном осмотре шейки матки при помощи зеркал, так и при дополнительном методе исследования - ультразвуковом, когда плодное яйцо обнаруживается не в полости матки, а в шейке матки.
Слайд 9Брюшная беременность
Брюшная беременность – имплантация плодного яйца в брюшную полость .
Брюшную
беременность подразделяют на первичную и вторичную. При первичной брюшной беременности оплодотворенная яйцеклетка прививается непосредственно в брюшной полости (на брюшине, в сальнике, на петлях кишечника, в области печени, селезенки, желудка и т. п.). Внутренние половые органы больной не изменены. Первичная брюшная беременность встречается крайне редко.
При вторичной брюшной беременности в брюшной полости имплантируется и продолжает развиваться плодное яйцо, изгнанное из трубы при трубном аборте или разрыве трубы, сопровождающемся значительным кровотечением. В таких случаях плодное яйцо чаще имплантируется в полости малого таза, а плодовместилище располагается сбоку и кзади от матки, симулируя интралигаментарную опухоль.
При вторичной брюшной беременности в брюшной полости имплантируется и продолжает развиваться плодное яйцо, изгнанное из трубы при трубном аборте или разрыве трубы, сопровождающемся значительным кровотечением. В таких случаях плодное яйцо чаще имплантируется в полости малого таза, а плодовместилище располагается сбоку и кзади от матки, симулируя интралигаментарную опухоль.
Слайд 10Диагностические критерии
- задержка месячных
- нагрубание молочных желез;
- тошнота;
- извращение вкуса;
- периодические
схваткообразные боли внизу живота;
- кровянистые выделения из половых путей;
Тяжесть клинических проявлений у разных больных варьирует
Слайд 11Инструментальные исследования:
- УЗИ-диагностика: УЗИ проводить желательно влагалищным доступом. Полость матки бывает
при этом пустой, в ней не удается обнаружить плодное яйцо с эмбрионом. Изменения в яичнике при этом соответствуют беременности, функционирует желтое тело беременности. При хорошей разрешающей способности датчика можно обнаружить плодное яйцо в маточной трубе или рядом, но это удается не всегда. В случае разрыва трубы и кровотечения, УЗИ позволяет обнаружить скопление крови в брюшной полости за маткой. Так как внематочная беременность часто маскируется под разные заболевания, обнаружение крови (гематомы) позволяет вовремя поставить диагноз;
- Кульдоцентез (пункция прямокишечно-маточного углубленияпри прервавшейся внематочной беременности):Получение аспирата в виде несворачивающейся крови будет свидетельствовать о гемиперитонеуме, наличие которого, однако, не является специфичным для эктопической беременности, поскольку оно может наблюдаться при геморрагическом желтом теле, полном или неполном аборте, овуляции и даже состоянии после предшествующей попытки кульдоцентеза;
- Диагностическая лапароскопия или лапаротомия.
Показания для консультации специалистов: для проведения дифференциальной диагностики в случае затруднения диагностирования внематочной беременности; консультация хирурга - для исключения хирургической патологии.
Слайд 12Лабораторная диагностика
Лабораторные исследования
Основные:
- Общий анализ крови: гемоглобин (в нормативных значения при
отсутствие клиники кровотечения n=110г/л), лейкоцитарная формула (при клинике прервавшейся внематочной беременности – повышение лейкоцитоза более 10*103), СОЭ (при клинике прервавшейся внематочной беременности – повышение более 12 мм/час);
- Иммунные тестовые методы по определению ХГ в моче и в крови.
Дополнительные:
- Иммунные тестовые методы по определению прогестерона в крови (более 25 нг/мл).
- С-реактивный белок (более 3 мг/л).
Слайд 13Дифференциальный диагноз
Дифференциальный диагноз:
- Острый аппендицит
- Внутриматочная беременность
- Неполный или начавшийся выкидыш
-
ВЗОМТ
А также необходимо проводить дифференциальную диагностику со следующими состояниями: - Киста яичника (разрыв или перекрут); - Апоплексия яичника; - Дисфункциональные маточные кровотечения.
А также необходимо проводить дифференциальную диагностику со следующими состояниями: - Киста яичника (разрыв или перекрут); - Апоплексия яичника; - Дисфункциональные маточные кровотечения.
Слайд 14Лечение
Цели лечения:
1. Оперативное вмешательство с удалением патологически измененной маточной трубы или
трубное кесарево сечение.
2. Удаление эктопической беременности.
Тактика лечения:
- Госпитализация в стационар с круглосуточно действующей операционной.
- Лечение хирургическое.
Немедикаментозное лечение: нет
При подозрении на внематочную беременность показана срочная госпитализация!!!
Слайд 15Источники и литература
Источники и литература
Протоколы заседаний Экспертной комиссии по вопросам развития
здравоохранения МЗ РК, 2013
1. Акушерство.Глава 17. Внематочная беременность. К. Мак-Интайр-Зельтман, Л. Эндрюс-Дитрих. 2. EctopicpregnancySearchdateApril 2003 Salpingostomy (openorlaparoscopic). ClinicalEvidence is a website owned by BMJ Publishing Group Limited, company registrationnumber 3012371. Their registered office is situated at BMA House, Tavistock Square,London WC1H 9JP. VAT Number 674738491. 3. American College of Obstetricians and Gynecologists (ACOG).Medical management oftubal pregnancy. Washington (DC): American College of Obstetricians and Gynecologists(ACOG); 1998 Dec. 7 p. (ACOG practice bulletin; no. 3). 4. Клинические рекомендации, основанные на доказательной медицине: Пер. с англ. /Под ред. Ю.Л. Шевченко, И.Н. Денисова, В.И. Кулакова, Р.М. Хаитова. —2-е изд.,испр. — М.: ГЭОТАР-МЕД, 2002. —1248 с.: ил. 5. Ectopic pregnancy Search date April 2003 Salpingostomy (open or laparoscopic). ClinicalEvidence is a website owned by BMJ Publishing Group Limited, company registrationnumber 3012371. Their registered office is situated at BMA House, Tavistock Square,London WC1H 9JP. VAT Number 674738491. 6. American College of Obstetricians and Gynecologists (ACOG).Medical management oftubal pregnancy. Washington (DC): American College of Obstetricians and Gynecologists(ACOG); 1998 Dec. 7 p. (ACOG practice bulletin; no. 3). 7. Клинические рекомендации, основанные на доказательной медицине: Пер. с англ. /Под ред. Ю.Л. Шевченко, И.Н. Денисова, В.И. Кулакова, Р.М. Хаитова. —2-е изд.,испр. — М.: ГЭОТАР-МЕД, 2002. —1248 с.: ил. 8. Акушерство, гинекология и здоровье женщины ,МедПресс 2005г., Ф.Карр 9. Гинекология. Справочник практического врача., Мед.пресс 2004 год, Сильвия К.Роузвиа.
1. Акушерство.Глава 17. Внематочная беременность. К. Мак-Интайр-Зельтман, Л. Эндрюс-Дитрих. 2. EctopicpregnancySearchdateApril 2003 Salpingostomy (openorlaparoscopic). ClinicalEvidence is a website owned by BMJ Publishing Group Limited, company registrationnumber 3012371. Their registered office is situated at BMA House, Tavistock Square,London WC1H 9JP. VAT Number 674738491. 3. American College of Obstetricians and Gynecologists (ACOG).Medical management oftubal pregnancy. Washington (DC): American College of Obstetricians and Gynecologists(ACOG); 1998 Dec. 7 p. (ACOG practice bulletin; no. 3). 4. Клинические рекомендации, основанные на доказательной медицине: Пер. с англ. /Под ред. Ю.Л. Шевченко, И.Н. Денисова, В.И. Кулакова, Р.М. Хаитова. —2-е изд.,испр. — М.: ГЭОТАР-МЕД, 2002. —1248 с.: ил. 5. Ectopic pregnancy Search date April 2003 Salpingostomy (open or laparoscopic). ClinicalEvidence is a website owned by BMJ Publishing Group Limited, company registrationnumber 3012371. Their registered office is situated at BMA House, Tavistock Square,London WC1H 9JP. VAT Number 674738491. 6. American College of Obstetricians and Gynecologists (ACOG).Medical management oftubal pregnancy. Washington (DC): American College of Obstetricians and Gynecologists(ACOG); 1998 Dec. 7 p. (ACOG practice bulletin; no. 3). 7. Клинические рекомендации, основанные на доказательной медицине: Пер. с англ. /Под ред. Ю.Л. Шевченко, И.Н. Денисова, В.И. Кулакова, Р.М. Хаитова. —2-е изд.,испр. — М.: ГЭОТАР-МЕД, 2002. —1248 с.: ил. 8. Акушерство, гинекология и здоровье женщины ,МедПресс 2005г., Ф.Карр 9. Гинекология. Справочник практического врача., Мед.пресс 2004 год, Сильвия К.Роузвиа.