- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Пухлини голови і шиї презентация
Содержание
- 1. Пухлини голови і шиї
- 2. Класифікація (за локалізацією) Пухлини шкіри обличчя
- 3. Лімфатичні вузли голови і шиї
- 4. Захворюваність Рак органів порожнини рота зустрічається у
- 5. Етіологія Суттєва роль у виникненні раку порожнини
- 6. Облігатний предрак Факультативний
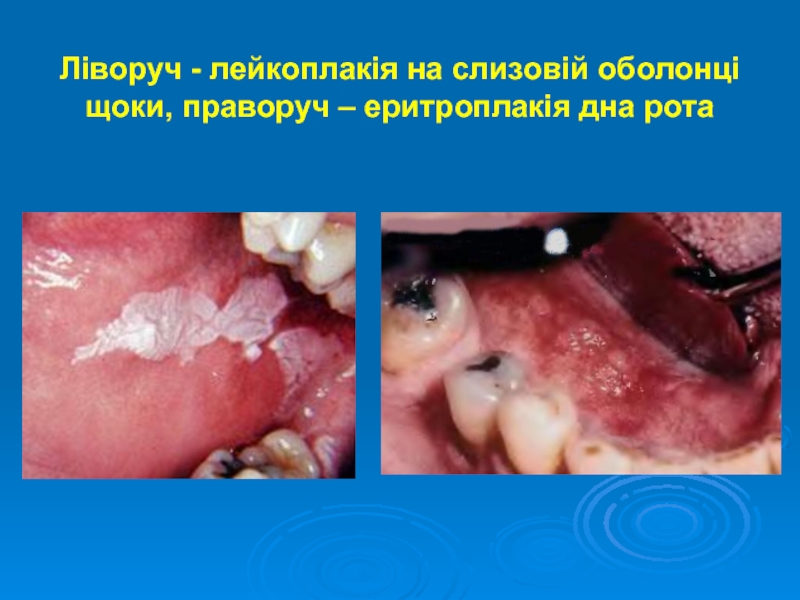
- 7. Ліворуч - лейкоплакія на слизовій оболонці щоки, праворуч – еритроплакія дна рота
- 8. Клінічні прояви пухлин губи і порожнини рота
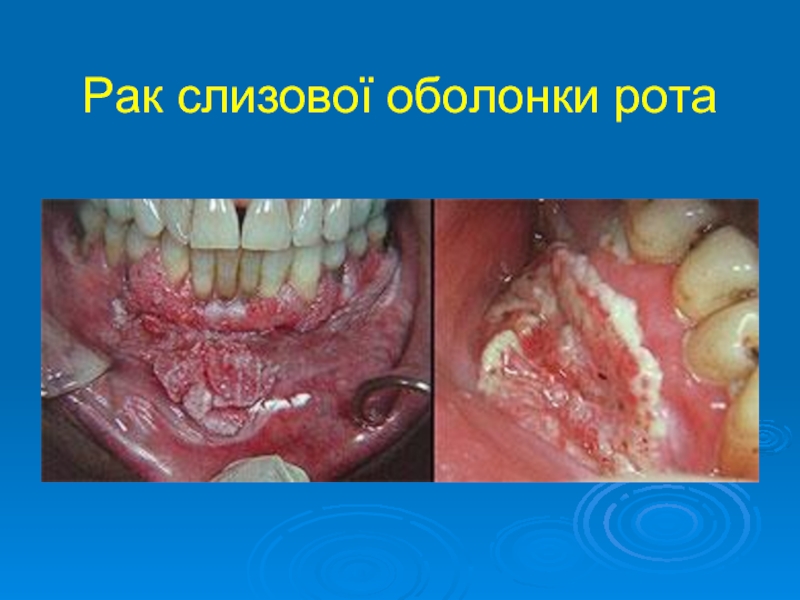
- 9. Рак слизової оболонки рота
- 10. Методи діагностики Ретельний огляд усіх відділів порожнини
- 11. Стадії Т1 — пухлина менше 2 см
- 12. Лікування Хірургічне Променеве хіміотерапевтичне
- 13. РАК ЯЗИКА Частота раку язика становить 60%
- 14. Клініка Клінічно у ранніх стадіях рак
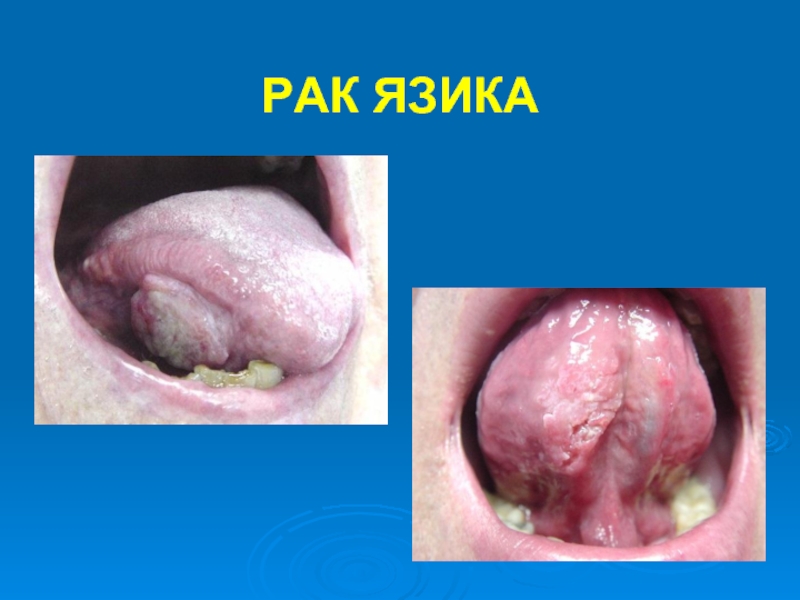
- 15. РАК ЯЗИКА
- 16. Лікування Телегаматерапія одночасно з близькофокусною рентгенотерапією та
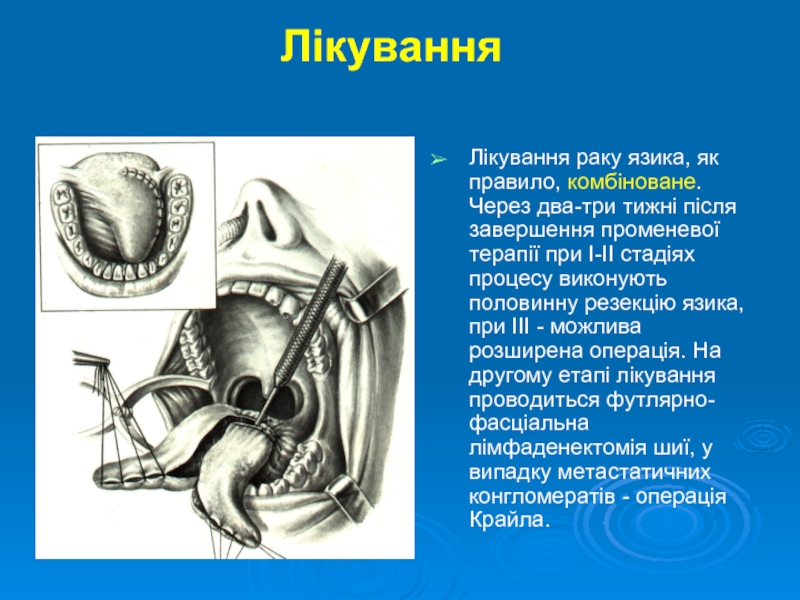
- 17. Лікування Лікування раку язика, як правило,
- 18. Етіологія раку нижньої губи Тривалий вплив
- 19. Патогенез раку нижньої губи Екстремальні атмосферні фактори
- 20. Передракові захворювання Облігатні: хейліт Манганотті, обмежений гіперкератоз,
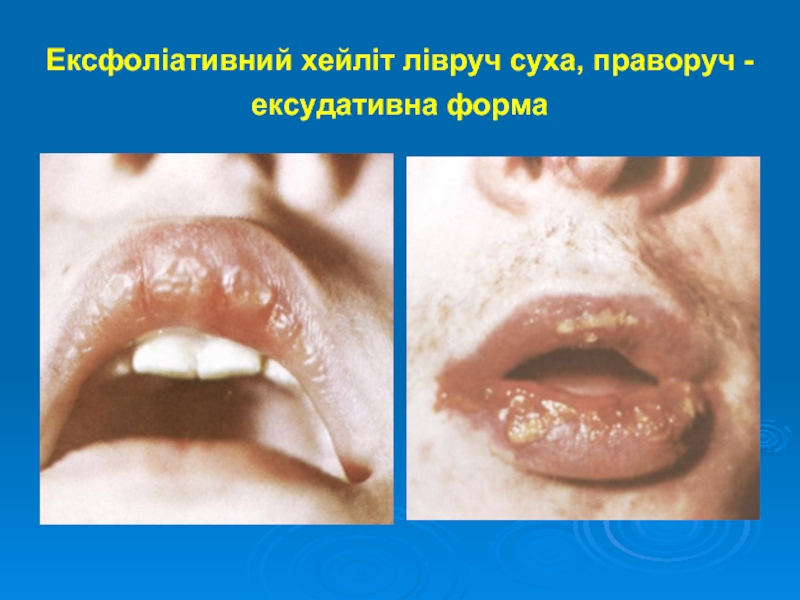
- 21. Ексфоліативний хейліт лівруч суха, праворуч - ексудативна форма
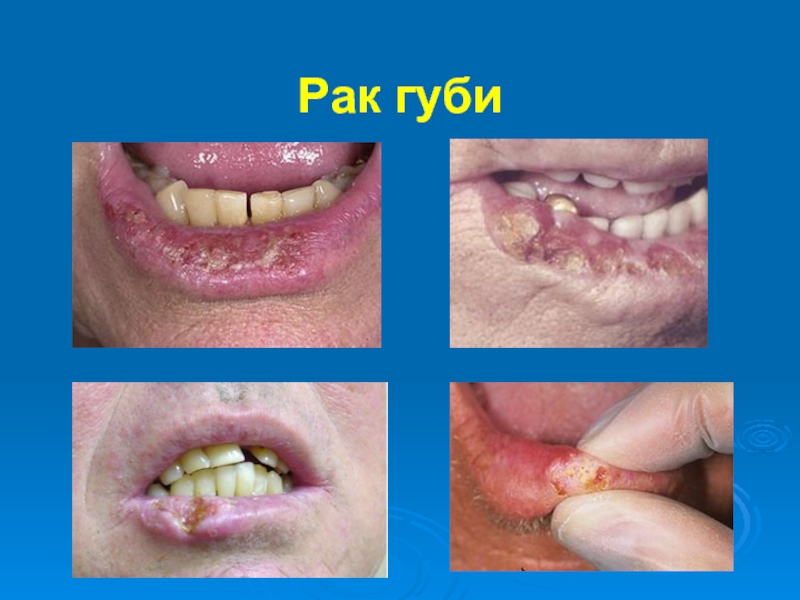
- 22. Рак губи
- 23. Лікування Основними методами лікування передракових захворювань
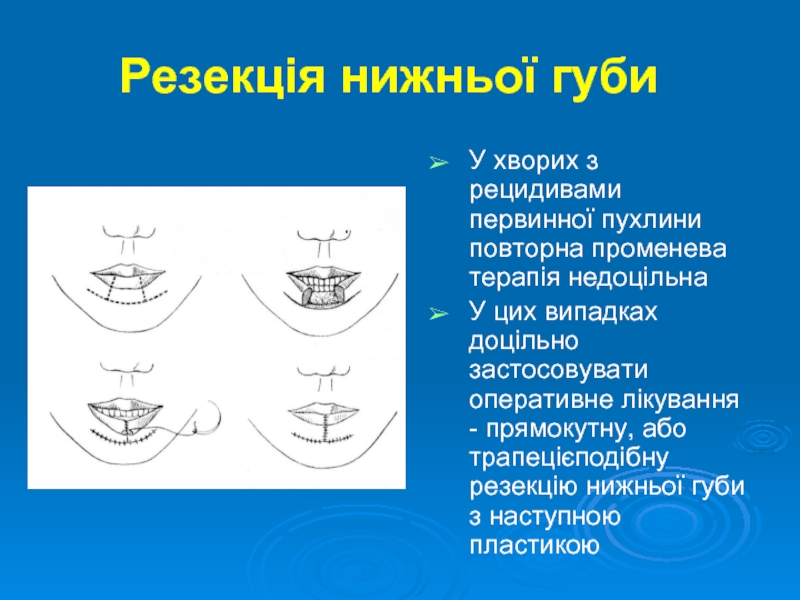
- 24. Резекція нижньої губи У хворих з рецидивами
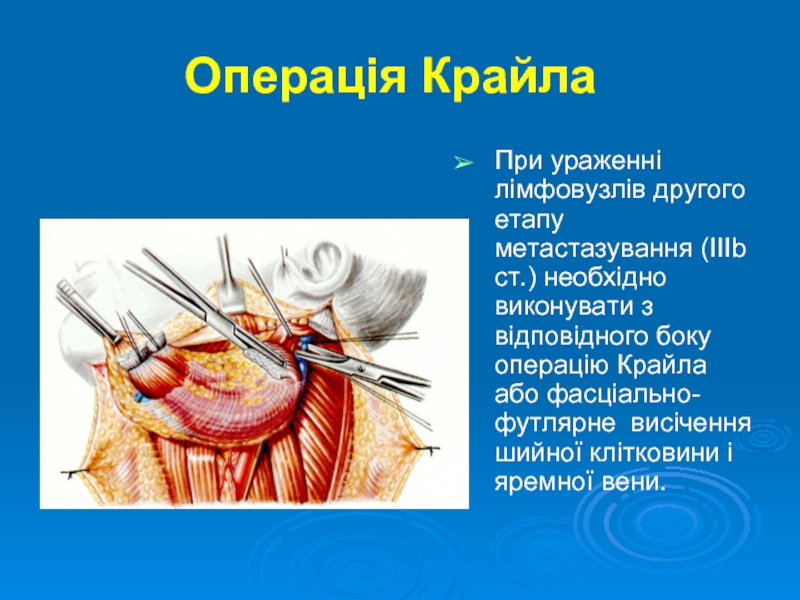
- 25. Операція Крайла При ураженні лімфовузлів другого етапу
- 26. Віддалені результати лікування Результати п'ятирічного життя хворих
- 27. Анатомія щитоподібної залози Щитоподібна залоза складається з
- 28. Епідеміологія РЩЗ В останні роки спостерігається тенденція
- 30. Гістогенетична класифікація пухлин ЩЗ
- 31. Основні клінічні форми РЩЗ Струмоподібна форма
- 32. Методи обстеження
- 33. Ультразвукове дослідження щитовидної залози Під
- 34. Тонкогольчаста аспіраційна біопсія Пункційна біопсія –
- 35. Радіоізотопне дослідження щитовидної залози
- 36. Показання до оперативного лікування:
- 37. Основні цілі радіойодтерапії Деструкція залишкової тиреоїдної тканини
- 38. Хіміотерапія Хіміотерапія не використовується у
Слайд 2Класифікація
(за локалізацією)
Пухлини шкіри обличчя
Пухлини нижньої щелепи
Пухлини нижньої губи
Пухлини верхньої щелепи
Пухлини
Пухлини слинних залоз
Пухлини слизової оболонки порожнини рота
Пухлини язика
Слайд 4Захворюваність
Рак органів порожнини рота зустрічається у чоловіків у 5-7 разів частіше,
Найчастіше хворіють 60-70-річні люди, рівень захворюваності зростає після 40 років і знижується після 80.
В Україні захворюваність на злоякісні пухлини порожнини рота складає 5,1 випадків на 100 тис. населення.
Слайд 5Етіологія
Суттєва роль у виникненні раку порожнини рота належить лейкоплакії (призводить до
Слайд 6Облігатний предрак Факультативний
Виразкова форма лейкоплакії
Келоїдна форма лейкоплакії
Фолікулярний дискератоз
Хворобо Боуена
Атрофічний кератоз
Пігментна ксеродерма
Вульгарний іхтіоз
Плоска лейкоплакія
Гіперкератоз
Гіперкератозна форма красного лишаю
Гіперпластична форма ромбовидного глоситу
Слайд 8Клінічні прояви пухлин губи і порожнини рота
Поява безболісних вузликів, виразок, тріщин
При
Слайд 10Методи діагностики
Ретельний огляд усіх відділів порожнини рота і зон реґіонарного метастазування
Взяття
Пункція збільшених л/вузлів
Біопсія пухлини або л/вузлів
Рентгенологічне дослідження
УЗД шиї
КТ (при наявності показань)
Слайд 11Стадії
Т1 — пухлина менше 2 см в діаметрі
Т2 — діаметр
Т3 — 4 см та більше
Т4 — інвазія оточуючих органів
N1 — поодинокий метастаз в регіонарний лімфатичний вузол на стороні ураження
N2 — один або декілька метастазів до 6 см в діаметрі
N3 — метастази більше 6 см
М – віддалені метастази
За стадіями • Стадия 0: TisN0M0 • Стадія I: T1N0M0 • Стадія II: T2N0M0 • Стадія III: T1–3N1M0 • Стадія IV •• T4N0–1M0 •• T1–4N2–3M0 •• T1–4N0–3M1.
Слайд 13РАК ЯЗИКА
Частота раку язика становить 60% усіх ракових пухлин слизової оболонки
Рак язика має звичайний розвиток на боковій поверхні язика у його передніх і середніх відділах. Біля 25% спостережень припадають на корінь язика.
Рак язика буває найчастіше плоскоклітинним зроговілим (75%).
У задніх відділах язика спостерігаються аденогенні раки, в його корені - циліндроми та мукоепідермоїдні раки.
Слайд 14Клініка
Клінічно у ранніх стадіях рак передніх і середніх відділів найчастіше має
Диференціальний діагноз слід проводити з папіломою, простою виразкою, туберкульозною та сифілітичною виразками, неспецифічними запальними інфільтратами.
Слайд 16Лікування
Телегаматерапія одночасно з близькофокусною рентгенотерапією та електрокоагуляцією залишків пухлини.
Іноді на другому
Через 3-4 тижні виконують двобічну регіонарну лімфаденектомію на шиї в обсязі фасціально-футлярної лімфаденектомії
Слайд 17Лікування
Лікування раку язика, як правило, комбіноване. Через два-три тижні після завершення
Слайд 18Етіологія раку нижньої губи
Тривалий вплив на червону облямівку канцерогенних речовин, що
Травмування слизової неякісними зубними протезами;
Вірусні інфекції (Herpes zoster);
Жування тютюну, бетелю, насу;
Дефіцит у їжі бета-каротінів, вітамінів А, Є, С;
Тривалий вплив несприятливих метеорологічних факторів (інсоляція, вітер, коливання температури, іонізуючі впливи)
Вплив ендогенних і екзогенних канцерогенів
Запальні і грибкові захворювання червоної облямівки губ
Хронічні захворювання ШКТ, печінки
Слайд 19Патогенез раку нижньої губи
Екстремальні атмосферні фактори в поєднанні з палінням посилюють
Поряд з репаративними процесами з'являються деструктивні зміни червоної облямівки. Вона втрачає блиск, стає тьмяною, шорсткою, сухою. Епітелій її грубіє. Виникає дифузний хронічний запальний процес, що був названий Фолькманом ще у 1870 році хейлітом.
Вже у нашому віці італійський дерматолог Манганотті описав облігатний передраковий стан нижньої губи, що виявляється круглими або овальними ерозіями, які трохи підвищені над рівнем епітелію без вираженої інфільтрації. Це захворювання одержало назву хейліт Манганотті.
Слайд 20Передракові захворювання
Облігатні: хейліт Манганотті, обмежений гіперкератоз, бородавчастий передрак
Факультативні: верукозна лейкоплакія, кератоакантома,
Слайд 23Лікування
Основними методами лікування передракових захворювань слизової порожнини рота і губи є
Рак нижньої губи добре піддається променевому лікуванню, тому первинним хворим рідко виконують операції. При I та II ст. обмежуються близькофокусною рентгенотерапією, при якій у більшості випадків можливо досягти стійкого вилікування з добрим косметичним ефектом. Сумарна вогнищева доза - 60 Гр.
Для лікування раку нижньої губи з успіхом використовують також промені лазеру, кріодеструкцію.
Слайд 24Резекція нижньої губи
У хворих з рецидивами первинної пухлини повторна променева терапія
У цих випадках доцільно застосовувати оперативне лікування - прямокутну, або трапецієподібну резекцію нижньої губи з наступною пластикою
Слайд 25Операція Крайла
При ураженні лімфовузлів другого етапу метастазування (IIIb ст.) необхідно виконувати
Слайд 26Віддалені результати лікування
Результати п'ятирічного життя хворих на рак нижньої губи складають
Велику роль у зниженні захворюваності на рак нижньої губи відіграють масові профілактичні огляди, на яких виявляють передракові захворювання нижньої губи. Санація цих хворих є найкращим методом профілактики раку.
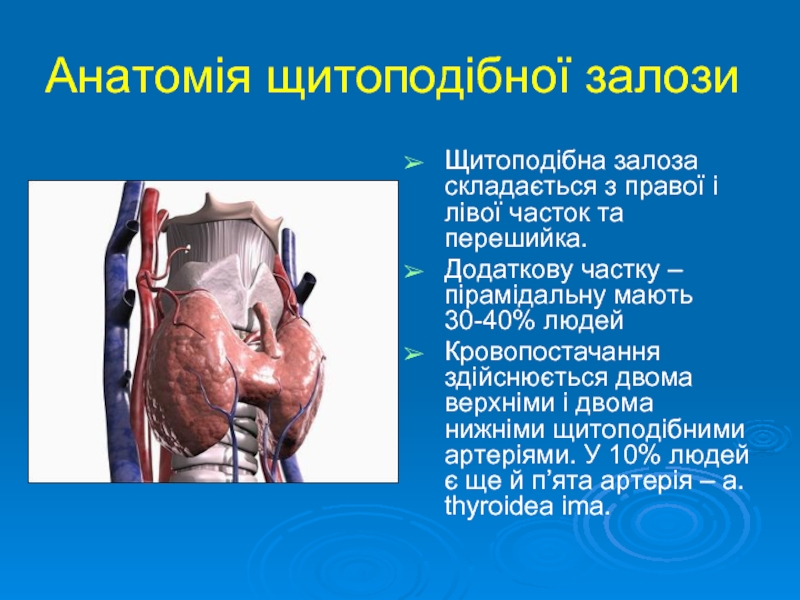
Слайд 27Анатомія щитоподібної залози
Щитоподібна залоза складається з правої і лівої часток та
Додаткову частку – пірамідальну мають 30-40% людей
Кровопостачання здійснюється двома верхніми і двома нижніми щитоподібними артеріями. У 10% людей є ще й п’ята артерія – a. thyroidea ima.
Слайд 28Епідеміологія РЩЗ
В останні роки спостерігається тенденція до збільшення захворюваності на РЩЗ,
В Україні захворюваність на РЩЗ складає 4 випадки на 100 тис. населення.
Медулярний РЩЗ може передаватися спадково за аутосомно-домінантним типом. Майже у 70% спостережень медулярний рак має сімейну форму.
РЩЗ уражує переважно жінок середнього і похилого віку.
Вузли у ЩЗ у дітей до статевого дозрівання майже завжди ракові!
Слайд 29
Етіологія
Дослідження, що проведене співробітниками Медичної
Слайд 31Основні клінічні форми РЩЗ
Струмоподібна форма характеризується невиразною клінікою, нерівномірним збільшенням залози,
Тіреоїдітоподібна форма за клінічним перебігом нагадує хронічний тиреоїдит Хашимото або зоб Ріделя, часто зустрічається обтураційний синдром.
Прихована форма нагадує специфічний або неспецифічний лімфаденіт, позаорганні пухлини шиї, лімфогранулематоз, лімфосаркому. Метастази у реґіонарних лімфатичних вузлах найчастіше визначаються раніше первинної пухлини.
Псевдозапальна форма зустрічається рідко, нагадує гострий тиреоїдит: гіперемія, болючість і ущільнення щитовидної залози, гіперемія шкіри шиї.
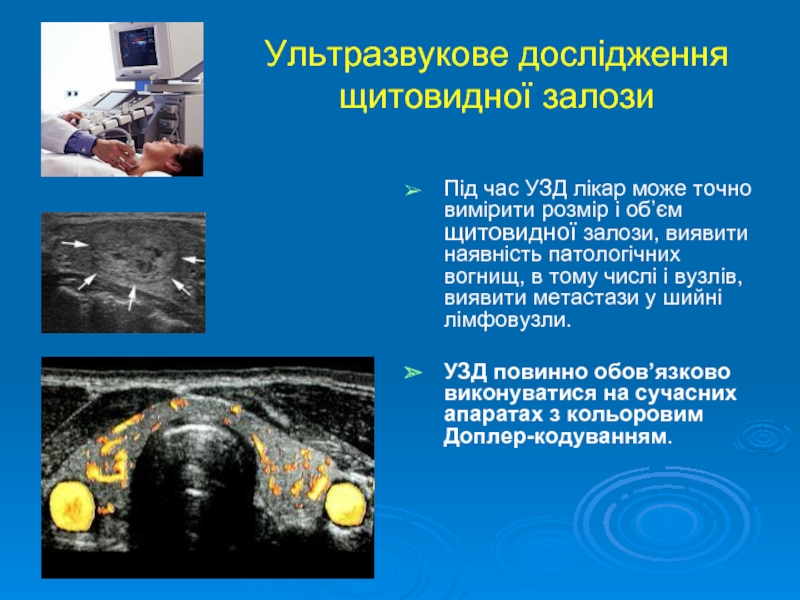
Слайд 33Ультразвукове дослідження щитовидної залози
Під час УЗД лікар може точно вимірити розмір
УЗД повинно обов’язково виконуватися на сучасних апаратах з кольоровим Доплер-кодуванням.
Слайд 34Тонкогольчаста аспіраційна біопсія
Пункційна біопсія – методика, що дозволяє отримати клітинний
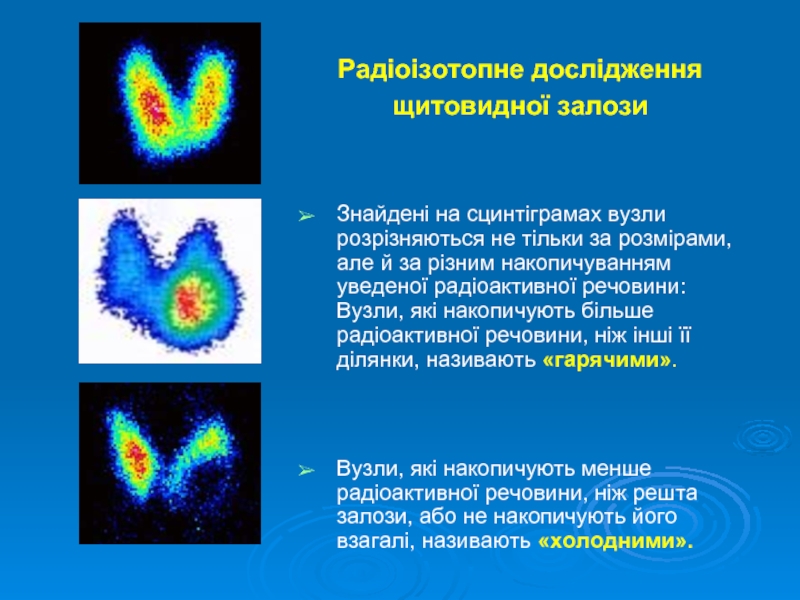
Слайд 35Радіоізотопне дослідження щитовидної залози
Знайдені на сцинтіграмах вузли розрізняються не тільки
Вузли, які накопичують менше радіоактивної речовини, ніж решта залози, або не накопичують його взагалі, називають «холодними».
Слайд 36
Показання до оперативного лікування:
• цитологічно підтверджені карциноми;
• новоутворення з
• випадки складної цитоморфологічної діагностики (фолікулярні і В-клітинні пухлини), частота злоякісності досягає 30%;
• крупні доброякісні новооутворення з симптомами компресії органів шиї.
Слайд 37Основні цілі радіойодтерапії
Деструкція залишкової тиреоїдної тканини та пухлини, при неможливості її
Видалення субстрату, що синтезую тиреоглобулін
Терапія метастазів диференційованного раку щитоподібної залози