- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Профилактика и коррекция периоперационных нарушений легочного газообмена презентация
Содержание
- 1. Профилактика и коррекция периоперационных нарушений легочного газообмена
- 2. «… Возможно, самым важным фактором для будущего
- 3. Эпидемиология послеоперационных легочных осложнений Еременко
- 4. Послеоперационные легочные осложнения возникают в результате взаимодействия
- 5. Эпидемиология послеоперационных легочных осложнений Общие
- 6. 7 академических клиник 1202 больных ASA 3
- 7. Возраст, лет < 50
- 8. 492 исследователя из 146 госпитиалей из 29 стран
- 9. Включены 9413 больных, которым проводили ИВЛ
- 10. Послеоперационные легочные осложнения: точно предсказать трудно, а предотвратить ?
- 11. Наиболее частая причина нарушения оксигенирующей функции
- 12. Расчетное примешивание (внутрилегочное) венозной крови (шунт, Qs)
- 13. микроателектазы вентиляционно-перфузионные диспропорции
- 14. Профилактику нарушения V/Q (Os/Qt) обеспечивает гипоксическая
- 15. * # # # # #
- 16. с.199-203 Предикторы снижения PO2/FiO2 после неосложненных
- 17. После начала ИВЛ После экстубации трахеи Сутки
- 18. Электроимпедансная томография легких выявила нарушения
- 20. ПРОФИЛАКТИКА НАРУШЕНИЙ ГАЗООБМЕНА ЗА СЧЕТ УВЕЛИЧЕНИЯ ВЕНТИЛЯЦИИ
- 21. … течение традиционного интраоперационного ведения
- 22. Большинство больных (более 80%) вентилируют с управлением
- 23. При ИВЛ с большим ДО,
- 24. Функциональные возможности современных наркозно-дыхательных аппаратов «Фабиус»
- 25. Функциональные возможности современных наркозно-дыхательных аппаратов Не
- 26. Заключение. В сравнении с непротекторной ИВЛ,
- 27. http://www.far.org.ru/guidesprojects РЕКОМЕНДАЦИИ ПО ПРОВЕДЕНИЮ РЕСПИРАТОРНОЙ
- 28. Интраоперационная ИВЛ – упущенные возможности Результаты обучения
- 29. ПРОФИЛАКТИКА НАРУШЕНИЙ ГАЗООБМЕНА ЗА СЧЕТ УВЕЛИЧЕНИЯ ВЕНТИЛЯЦИИ
- 30. «ТОЧКИ МОБИЛИЗАЦИИ АЛЬВЕОЛ» 1 2 3
- 31. «Мобилизация» альвеол во время операций
- 32. 17,4±0,7 9,2±0,7 Qs/Qt, % Cdyn, мл/см вод.ст.
- 33. 30,6±1,2 25,2±0,9 иУО, мл/м2 31,1±1,4
- 34. Счастлив не тот, кто имеет все
Слайд 1И.А.КОЗЛОВ
МОНИКИ им. М.Ф.Владимирского, Москва
Профилактика и коррекция периоперационных
нарушений легочного газообмена
Тверь,
07.-08.06.2018
Слайд 2«… Возможно, самым важным фактором для будущего
является признание вероятности, последствий
необходимости предотвращения
послеоперационных легочных осложнений, которые
имеют длительные последствия для больных.»
Слайд 3Эпидемиология
послеоперационных легочных осложнений
Еременко А.А., Левиков Д.И., Зорин Д.Е. и
дыхательной недостаточности у кардиохирургических больных. Анест. реаниматол. 2006, № 6, с. 37-42.
Дементьева И.И., Чарная М.А., Морозов Ю.А. и соавт. Факторы риска развития дыхательной недостаточности после операций на сердце в условиях искусственного кровообращения. Вестник интенсивной терапии 2004, № 3, с. 41-43.
Wynne R., Botti M. Postoperative pulmonary dysfunction in adults after cardiac surgery with cardiopulmonary bypass: clinical significance and implications for practice. Am. J. Crit. Care, 2004, vol. 13, № 5, р. 384-393.
Branson R.D. The scientific basis for postoperative respiratory care. Respir. Care, 2013. vol. 58, № 11, p. 1974-1984.
Kelkar K.V. Post-operative pulmonary complications after non-cardiothoracic surgery. Indian J. Anaesth., 2015, vol. 59, № 9, p. 599–605. Rock P., Rich P.B. Postoperative pulmonary complications. Curr. Opin. Anaesthesiol., 2003, vol. 16, № 2, p. 123-131.
ОБЩАЯ ЧАСТОТА – 2-40%
Вариабельность частоты послеоперационных легочных осложнений:
неторакальная хирургия – 5-10%
«большие» полостные операции – 27%
«малая» хирургия – 1-2%
кардиохирургия – 30 -100%
Легочные осложнения удлиняют госпитализацию в среднем на 2 недели
Лечение «больших» легочных осложнений может потребовать
дополнительно 52 000 $ на больного
Стоимость лечения легочных осложнений на 50% дороже стоимости
лечения кардиальных
Клинико-экономические показатели:
Слайд 4Послеоперационные легочные осложнения возникают в результате взаимодействия между немодифицируемыми и модифицируемыми
факторами.
До 88% легочных осложнений развиваются в первые 24 ч после
окончания анестезии, причем многие из них
могут быть предотвращены
Слайд 5Эпидемиология
послеоперационных легочных осложнений
Общие факторы риска
Предоперационные: возраст >50 лет (увеличение
каждые 10 лет), ASA >2, застойная сердечная
недостаточность, обструктивная болезнь легких,
сонное апноэ, курение, нарушения ЦНС, почечная
недостаточность, истощение, ожирение, лечение
кортикостероидами, алкоголизм
Интраоперационные: длительность операции >3 ч,
экстренная операция, гемотрансфузия, общая анестезия,
миорелаксанты, ИВЛ, тип операции (торакальные,
абдоминальные и т.д.), постуральные реакции
Branson R.D. The scientific basis for postoperative respiratory care. Respir. Care, 2013. vol. 58, № 11, p. 1974-1984.
Kelkar K.V. Post-operative pulmonary complications after non-cardiothoracic surgery. Indian J. Anaesth., 2015, vol. 59, № 9, p. 599–605. Rock P., Rich P.B. Postoperative pulmonary complications. Curr. Opin. Anaesthesiol., 2003, vol. 16, № 2, p. 123-131.
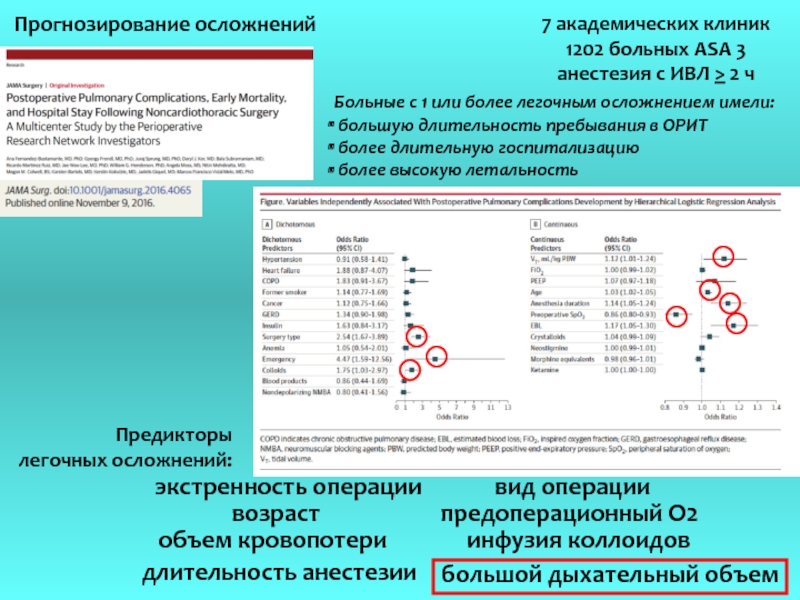
Слайд 67 академических клиник
1202 больных ASA 3
анестезия с ИВЛ > 2 ч
Больные
большую длительность пребывания в ОРИТ
более длительную госпитализацию
более высокую летальность
Предикторы
легочных осложнений:
экстренность операции
объем кровопотери
возраст
предоперационный О2
инфузия коллоидов
вид операции
длительность анестезии
большой дыхательный объем
Прогнозирование осложнений
Слайд 7 Возраст, лет
< 50 -
51 – 80 - 3
> 80 - 16
Предоперационный SpO2, %
>96 - 0
91 – 95 - 8
< 90 - 24
Респираторная инфекциия
в последний
месяц - 17
Предоперационная анемия
(< 10 г/дл) - 11
Операция:
периферическая - 0
верхний этаж
брюшной полости - 15
интраторакальная - 24
Длительность операции, ч
< 2 - 0
> 2 – 3 - 16
> 3 - 23
Экстренность
операции - 8
Прогнозирование осложнений
Умеренно повышенный риск – 26 – 44 балла
Высокий риск > 45 баллов
Шкала риска ARISCAT, 2008
Слайд 9Включены 9413 больных,
которым проводили ИВЛ
Частота оценки по ARISCAT > 26
ДО > 8 мл/кг ИМТ – более 40%
FiO2 > 60% – более 40%
ПДКВ – 0-5
Отличия в режимах ИВЛ в подгруппе
больных с высоким риском минимальны
ДО
ПДКВ
Летальность при оценке по ARISCAT > 26 баллов – 1,7% (с низким риском 0,2%)
Госпитализация при оценке по ARISTAT > 26 баллов (сут) – 4 [1-7] (1 [0-3])
Слайд 11Наиболее частая причина нарушения оксигенирующей
функции легких при неосложненных операциях ?
Повышенное
шунтирование крови за счет
вентиляционно-перфузионных диспропорций
Снижение артериальной оксигенации:
PO2/FiO2 <300 мм рт.ст.
Частые болезни бывают часто …
(Народная медицинская мудрость)
< 400
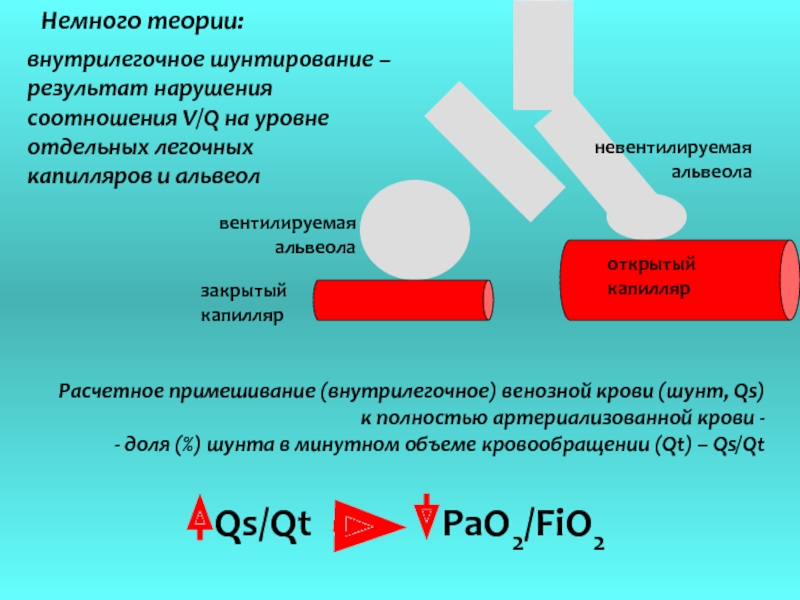
Слайд 12Расчетное примешивание (внутрилегочное) венозной крови (шунт, Qs)
к полностью артериализованной крови
- доля (%) шунта в минутном объеме кровообращении (Qt) – Qs/Qt
Немного теории:
внутрилегочное шунтирование –
результат нарушения
соотношения V/Q на уровне
отдельных легочных
капилляров и альвеол
открытый
капилляр
невентилируемая
альвеола
вентилируемая
альвеола
закрытый
капилляр
Qs/Qt PaO2/FiO2
Слайд 13 микроателектазы
вентиляционно-перфузионные диспропорции
за счет
постуральных реакций и ИВЛ
ингаляционные анестетики (севофлуран),
в/в вазодилататоры и любые другие
воздействия, блокирующие гипоксическую
легочную вазоконстрикцию
Причины повышения Qs/Qt при неосложненных операциях
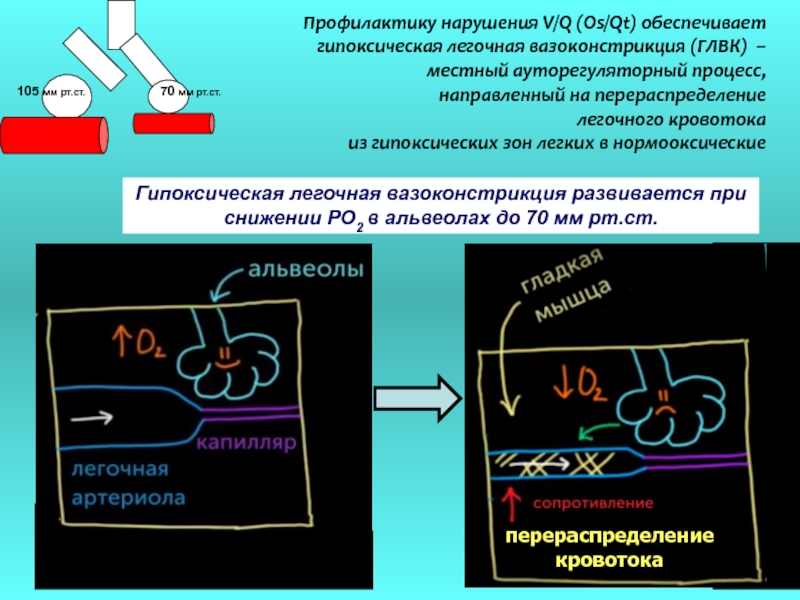
Слайд 14Профилактику нарушения V/Q (Os/Qt) обеспечивает
гипоксическая легочная вазоконстрикция (ГЛВК) –
местный ауторегуляторный
направленный на перераспределение
легочного кровотока
из гипоксических зон легких в нормооксические
105 мм рт.ст.
70 мм рт.ст.
Гипоксическая легочная вазоконстрикция развивается при
снижении РО2 в альвеолах до 70 мм рт.ст.
перераспределение
кровотока
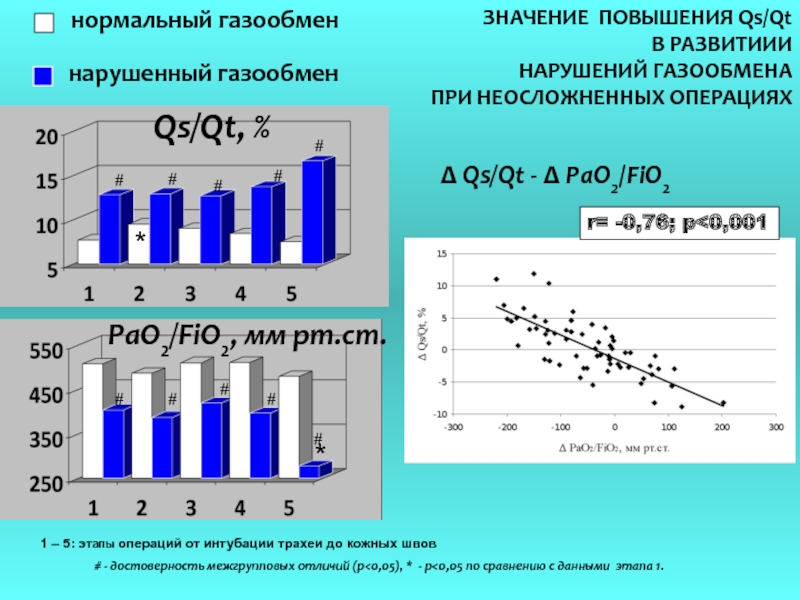
Слайд 15*
#
#
#
#
#
Qs/Qt, %
1 – 5: этапы операций от интубации трахеи до
# - достоверность межгрупповых отличий (р<0,05), * - р<0,05 по сравнению с данными этапа 1.
ЗНАЧЕНИЕ ПОВЫШЕНИЯ Qs/Qt
В РАЗВИТИИИ
НАРУШЕНИЙ ГАЗООБМЕНА
ПРИ НЕОСЛОЖНЕННЫХ ОПЕРАЦИЯХ
#
#
#
#
#
PaO2/FiO2, мм рт.ст.
*
r= -0,76; p<0,001
Δ Qs/Qt - Δ PaO2/FiO2
нормальный газообмен
нарушенный газообмен
Слайд 16с.199-203
Предикторы снижения PO2/FiO2
после неосложненных операций
Индекс массы тела (р=0,008)
Сst после
Корреляция между Сst
после интубации трахеи и
PO2/FiO2 в конце операции
r=0,64; р<0,001
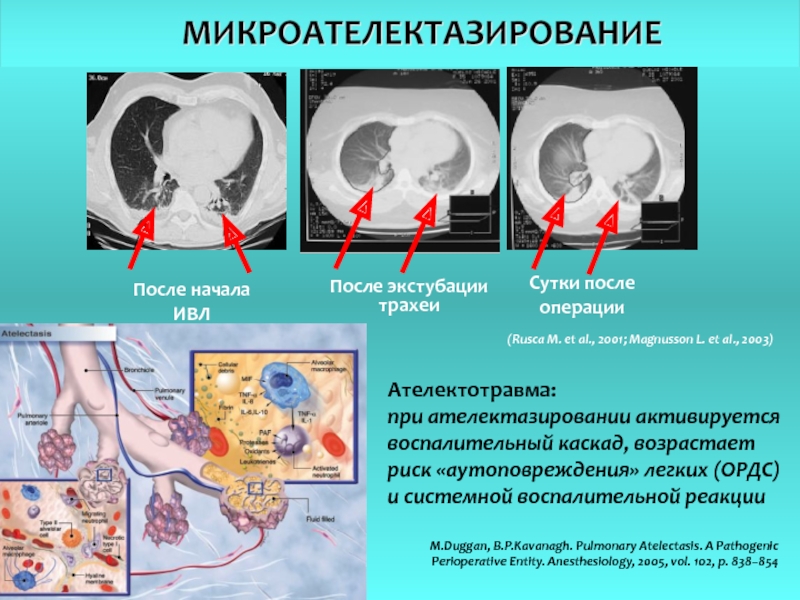
Слайд 17После начала
ИВЛ
После экстубации
трахеи
Сутки после
операции
(Rusca M. et al., 2001; Magnusson L.
Ателектотравма:
при ателектазировании активируется
воспалительный каскад, возрастает
риск «аутоповреждения» легких (ОРДС)
и системной воспалительной реакции
M.Duggan, B.P.Kavanagh. Pulmonary Atelectasis. A Pathogenic
Perioperative Entity. Anesthesiology, 2005, vol. 102, p. 838–854
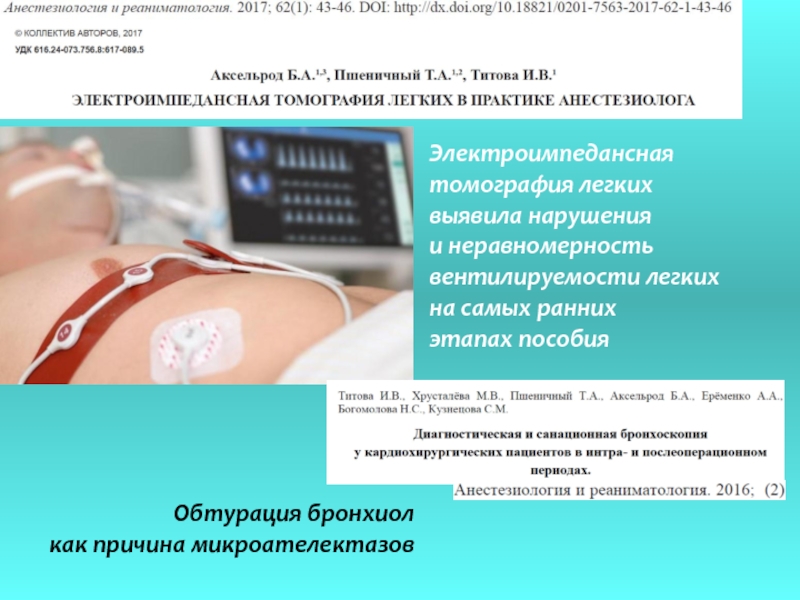
Слайд 18Электроимпедансная
томография легких
выявила нарушения
и неравномерность
вентилируемости легких
на самых
этапах пособия
Обтурация бронхиол
как причина микроателектазов
Слайд 19
Возможность снизить Qs/Qt
УВЕЛИЧИТЬ ВЕНТИЛЯЦИЮ
В ХОРОШО КРОВОСНАБЖАЕМЫХ ЗОНАХ
УВЕЛИЧИТЬ КРОВОТОК
В
или
УМЕНЬШИТЬ КРОВОТОК
В ПЛОХО ВЕНТИЛИРУЕМЫХ ЗОНАХ
Слайд 20ПРОФИЛАКТИКА НАРУШЕНИЙ ГАЗООБМЕНА ЗА СЧЕТ УВЕЛИЧЕНИЯ ВЕНТИЛЯЦИИ В ХОРОШО КРОВОСНАБЖАЕМЫХ ЗОНАХ:
«мобилизация» альвеол
Слайд 21
… течение традиционного интраоперационного ведения больного … Вначале легкие вентилируются 100%
2016 год, Майами, США
Интраоперационная ИВЛ
используется в год
у 234 млн пациентов
)
Слайд 22Большинство больных (более 80%) вентилируют с управлением по объему
ДО более 10
ПДКВ не используют у 81% больных
Интраоперационная ИВЛ
в клиниках США и Франции
В 2015 г. во Франции
91% кардиоанестезиологов используют
ДО 6-8 мл/кг. Использование ПДКВ и «мобилизации альвеол» не имеет регулярного характера.
Слайд 23 При ИВЛ с большим ДО, без ПДКВ, с высоким
вентилятор-индуцированное повреждение легких
начинается во время вводной анестезии:
циклическое открытие и закрытие нестабильных альвеол и респираторных бронхиол
перерастяжение стабильных альвеол
кислородные ателектазы, кислородная токсичность
Последствия сохраняются после экстубации
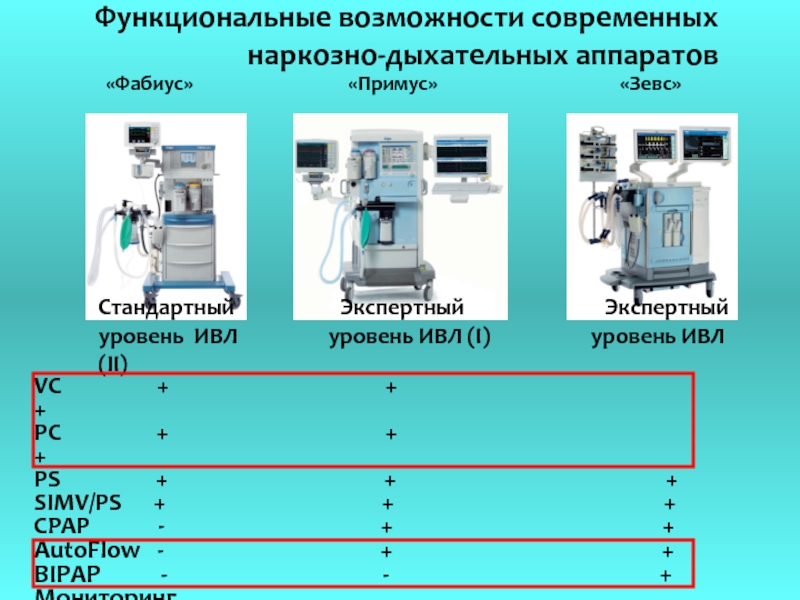
Слайд 24Функциональные возможности современных
наркозно-дыхательных аппаратов
«Фабиус»
Стандартный Экспертный Экспертный
уровень ИВЛ уровень ИВЛ (I) уровень ИВЛ (II)
VC + + +
PC + + +
PS + + +
SIMV/PS + + +
CPAP - + +
AutoFlow - + +
BIPAP - - +
Мониторинг
ИВЛ + + +
Слайд 25Функциональные возможности современных
наркозно-дыхательных аппаратов
Не используемые регулировки:
ПДКВ, время вдоха (I:E),
плато и т.д. …
Не учитываемые данные
мониторинга:
Рср, Cst, Csys,
петли различных комбинаций
дыхательных параметров
и т.д. …
Интраоперационная ИВЛ – упущенные возможности
Слайд 26
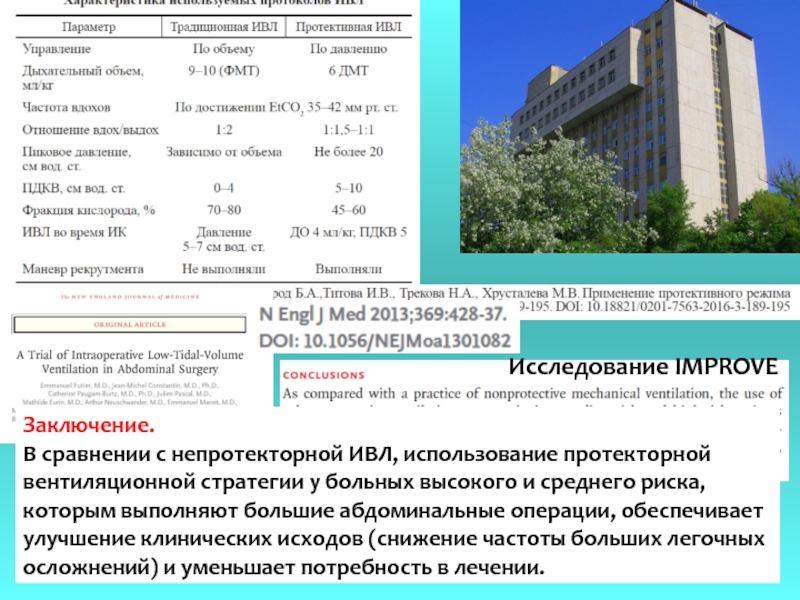
Заключение.
В сравнении с непротекторной ИВЛ, использование протекторной
вентиляционной стратегии у больных
которым выполняют большие абдоминальные операции, обеспечивает
улучшение клинических исходов (снижение частоты больших легочных
осложнений) и уменьшает потребность в лечении.
Исследование IMPROVE
Слайд 27http://www.far.org.ru/guidesprojects
РЕКОМЕНДАЦИИ ПО ПРОВЕДЕНИЮ
РЕСПИРАТОРНОЙ ПОДДЕРЖКИ В ПРОЦЕССЕ ОБЩЕЙ АНЕСТЕЗИИ
Грицан А.И.,
Николаенко Э.М., Проценко Д.Н.
ИВЛ с регуляцией по объему
ДО =6-8 мл/кг должной массы тела
ЧД =10-14 в минуту
(PetCO2 =32-34 мм рт.ст.)
I:E =1:2
ПДКВ =5 см вод.ст.
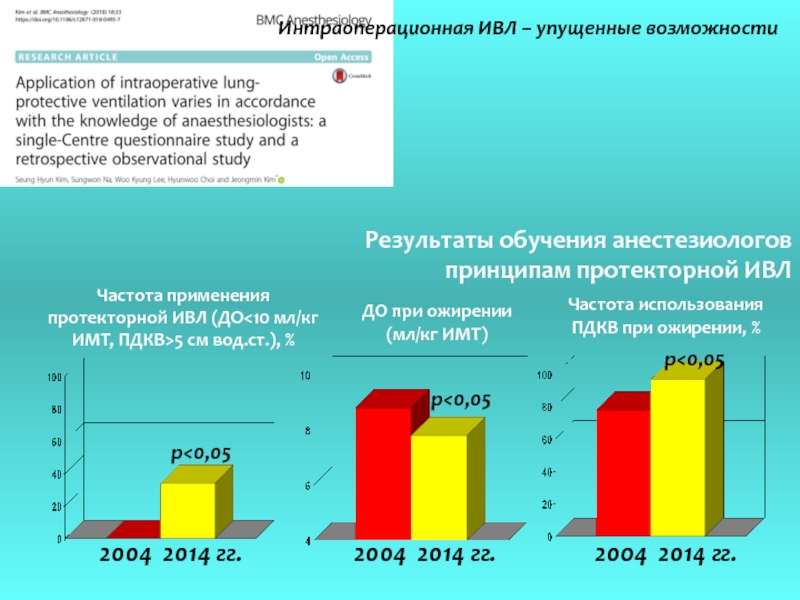
Слайд 28Интраоперационная ИВЛ – упущенные возможности
Результаты обучения анестезиологов
принципам протекторной ИВЛ
Частота применения
протекторной
ИМТ, ПДКВ>5 см вод.ст.), %
ДО при ожирении
(мл/кг ИМТ)
Частота использования
ПДКВ при ожирении, %
р<0,05
р<0,05
р<0,05
2004 2014 гг.
2004 2014 гг.
2004 2014 гг.
Слайд 29ПРОФИЛАКТИКА НАРУШЕНИЙ ГАЗООБМЕНА ЗА СЧЕТ УВЕЛИЧЕНИЯ ВЕНТИЛЯЦИИ В ХОРОШО КРОВОСНАБЖАЕМЫХ ЗОНАХ:
«мобилизация» альвеол
Методика, подразумевающая раскрытие спавшихся
альвеол за счет высокого пикового давления и
поддержание исходно спавшихся и нестабильных
альвеол в раскрытом состоянии
за счет оптимального ПДКВ
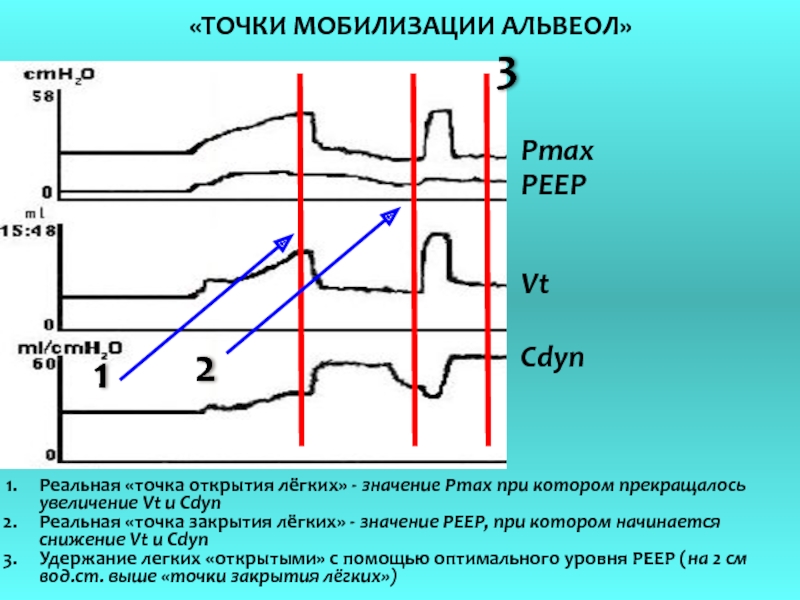
Слайд 30«ТОЧКИ МОБИЛИЗАЦИИ АЛЬВЕОЛ»
1
2
3
Реальная «точка открытия лёгких» - значение Pmax при
Реальная «точка закрытия лёгких» - значение РЕЕР, при котором начинается снижение Vt и Cdyn
Удержание легких «открытыми» с помощью оптимального уровня РЕЕР (на 2 см вод.ст. выше «точки закрытия лёгких»)
Сdyn
Vt
PEEP
Pmax
Слайд 31«Мобилизация» альвеол во время операций
Условия:
миорелаксация, стабильная ГД,
«спокойный» этап
режим ИВЛ «PC», наличие мониторинга
дыхания
Особенности:
отсутствие необходимости в резком повышении
давления в дыхательных путях -
в большинстве наблюдений достаточно Рпик 30 см вод.ст.
при ПДКВ 15 см вод.ст.,
после маневра ПДКВ 6-8 см вод.ст.
повторное проведение после разгерметизаций контура
Необходимое время – 6-8 мин
Прирост ДО при исходном уровне Рвдоха – 304+50 мл
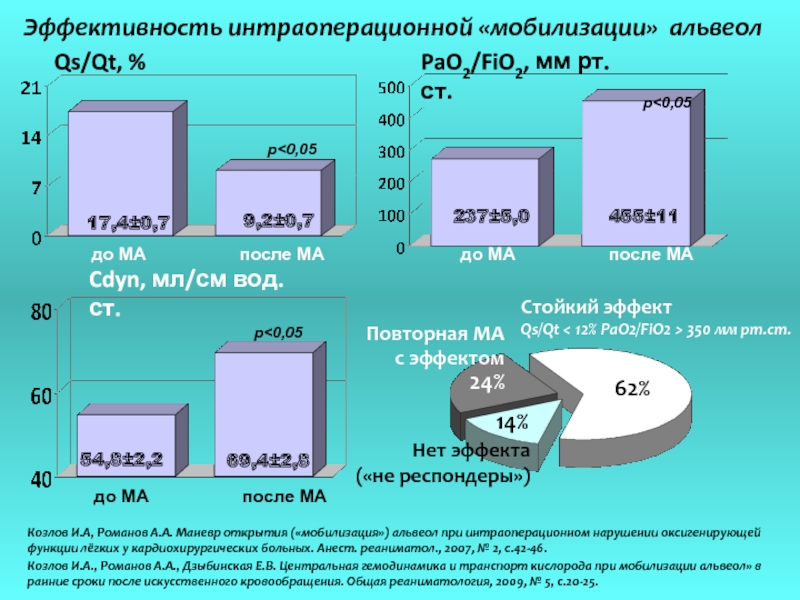
Слайд 3217,4±0,7
9,2±0,7
Qs/Qt, %
Cdyn, мл/см вод.ст.
54,8±2,2
69,4±2,8
PaO2/FiO2, мм рт.ст.
237±5,0
455±11
p
до МА после МА
до МА после МА
Эффективность интраоперационной «мобилизации» альвеол
Стойкий эффект
Qs/Qt < 12% PaO2/FiO2 > 350 мм рт.ст.
62%
Повторная МА
с эффектом
24%
Нет эффекта
(«не респондеры»)
14%
Козлов И.А., Романов А.А., Дзыбинская Е.В. Центральная гемодинамика и транспорт кислорода при мобилизации альвеол» в
ранние сроки после искусственного кровообращения. Общая реаниматология, 2009, № 5, с.20-25.
Козлов И.А, Романов А.А. Маневр открытия («мобилизация») альвеол при интраоперационном нарушении оксигенирующей функции лёгких у кардиохирургических больных. Анест. реаниматол., 2007, № 2, с.42-46.
Слайд 3330,6±1,2
25,2±0,9
иУО, мл/м2
31,1±1,4
После МА
На «пике»
До МА
76,6±1,7
65,4±2,7
82,0±2,6
9,0±0,5
12,7±0,3
9,3±0,5
9,6±0,5
13,3±0,4
9,4±0,5
АДср,
p<0,05
p<0,05
p<0,05
p<0,05
ДПП, мм рт.ст.
ЗДЛА, мм рт.ст.
После МА
На «пике»
До МА
Гемодинамические эффекты МА
Козлов И.А., Романов А.А., Дзыбинская Е.В. Центральная гемодинамика и транспорт кислорода при мобилизации альвеол» в
ранние сроки после искусственного кровообращения. Общая реаниматология, 2009, № 5, с.20-25.
Козлов И.А, Романов А.А. Маневр открытия («мобилизация») альвеол при интраоперационном нарушении оксигенирующей функции лёгких у кардиохирургических больных. Анест. реаниматол., 2007, № 2, с.42-46.
Слайд 34Счастлив не тот,
кто имеет все лучшее,
а тот, кто извлекает
все лучшее из того, что имеет.
Конфуций, VI-V вв. до нашей эры
Спасибо за внимание !