- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Поздние гестозы беременных, преэклампсия, эклампсия презентация
Содержание
- 1. Поздние гестозы беременных, преэклампсия, эклампсия
- 2. Гестозы беременных – ряд заболеваний, которые возникают
- 3. Ранние гестозы – первые месяцы беременности и
- 4. (приказ № 676 МЗ Украины от
- 5. 1. Классификация хроническая гипертензия
- 6. Гипертензию, связанную с беременностью
- 7. ПРЕЭКЛАМПСИЯ/ЭКЛАМПСИЯ
- 8. В данную классификацию не входят также
- 9. Эндотелиальная дисфункция. Пусковой механизм ПЭ – иммунные
- 10. Дисфункция эндотелия провоцирует нарушение этих механизмов
- 11. действующее начало оксид азота ( NO) Эндотелий
- 12. Система тромбоксан-простациклин Снижение синтеза простациклина и
- 13. Эндотелиальная дисфункция обеспечивает развитие типичных клинических проявлений
- 14. Одним из факторов развития преэклампсии является АФС
- 15. акушерская патология : репродуктивные потери любых сроков
- 16. Повреждение эндотелия. Генерализованный спазм сосудов с развитием
- 17. Экстрагенитальная патология: Факторы риска развития преэклампсии
- 18. Акушерско-гинекологические факторы: Факторы риска развития преэклампсии наличие
- 19. Социально-бытовые факторы: Факторы риска развития преэклампсии
- 20. Группы риска по развитию преэклампсии Юные (
- 21. Ведение беременных группы риска по развитию преэклампсии
- 22. Объем исследования при преэклампсии Общее обследование беременных.
- 23. Діагностичні критерії тяжкості прееклампсії/еклампсії Примечание. Наличие у
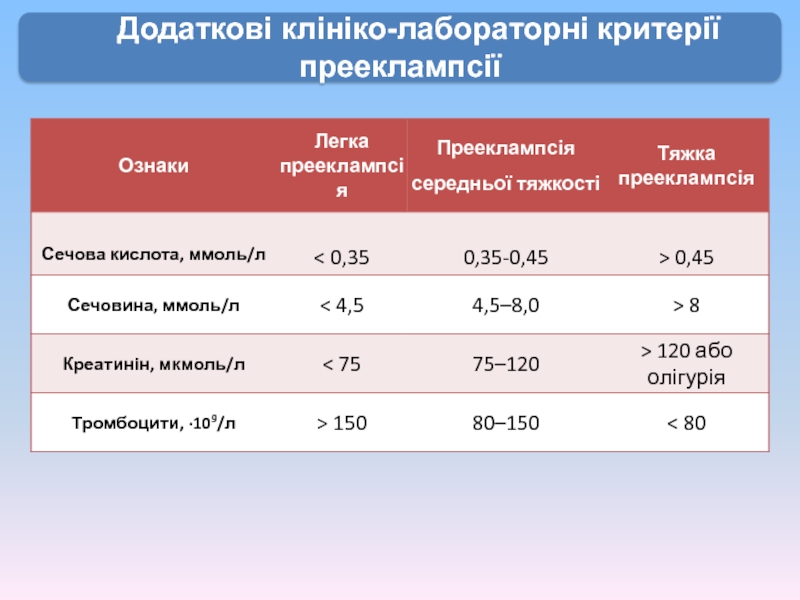
- 24. Додаткові клініко-лабораторні критерії прееклампсії
- 29. Материнская поверхность 30 недельной плаценты женщины с
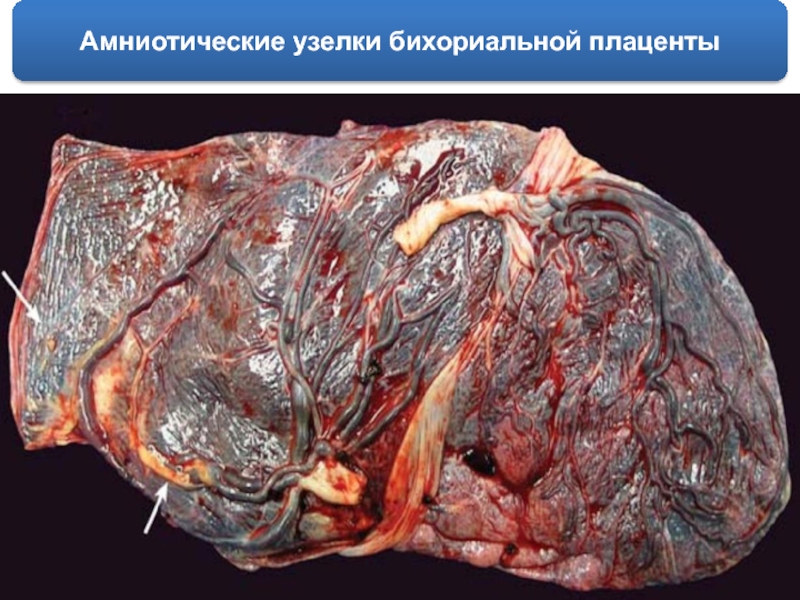
- 30. Амниотические узелки бихориальной плаценты
- 31. Принципы лечения поздних гестозов Лечебно-охранительный режим (пустырник,
- 32. Принципы лечения поздних гестозов Ликвидация гиповолемии (плазма,
- 33. Принципы лечения поздних гестозов Антиоксидантная терапия (вит.Е,
- 34. Вопросы акушерской тактики Легкая преэклампсия Госпитализация при
- 35. Тяжелая преэклампсия Госпитализация в отделение анестезиологии и
- 36. Показания для родоразрешения при преэклампсии беременных Показатели
- 37. Показания для родоразрешения при преэклампсии беременных Лабораторные
- 38. Показания к операции кесарево сечение Припадки эклампсии,
- 39. (Протокол №676 МЗ Украины от 2004
- 40. (Протокол №676 МЗ Украины от 2004
- 41. (Протокол №676 МЗ Украины от 2004
- 42. Катетеризация периферической вены и введение противосудорожных препаратов
- 43. Антигипертензивная терапия: АЛГОРИТМ ДЕЙСТВИЙ ВРАЧА ПРИ
- 44. Катетеризация мочевого пузыря. АЛГОРИТМ ДЕЙСТВИЙ ВРАЧА ПРИ
- 45. Лабораторные анализы: АЛГОРИТМ ДЕЙСТВИЙ ВРАЧА ПРИ
- 46. АЛГОРИТМ ДЕЙСТВИЙ ВРАЧА ПРИ ЭКЛАМПСИИ АД, почасового
- 47. БЛАГОДАРЮ ЗА ВНИМАНИЕ!
Слайд 1ПОЗДНИЕ ГЕСТОЗЫ БЕРЕМЕННЫХ
ПРЕЭКЛАМПСИЯ, ЭКЛАМПСИЯ
Лауреат Государственной премии Украины, профессор
Жарких Анатолий Васильевич
Запорожский
Кафедра акушерства и гинекологии
Слайд 2Гестозы беременных – ряд заболеваний, которые возникают во время беременности, осложняя
Гестозы беременных - полисимптомное заболевание, проявляющееся нарушением функции органов обмена и выделения, сосудистой, центральной и периферической нервной системы, эндокринных органов и системы гемостаза.
Слайд 3Ранние гестозы – первые месяцы беременности и редко – во второй
Поздние гестозы – II-я половина беременности, изредка раньше; в основе их лежат сосудистые расстройства.
Слайд 4
(приказ № 676 МЗ Украины от 2004 г.)
Определение
АГ – повышение систолического
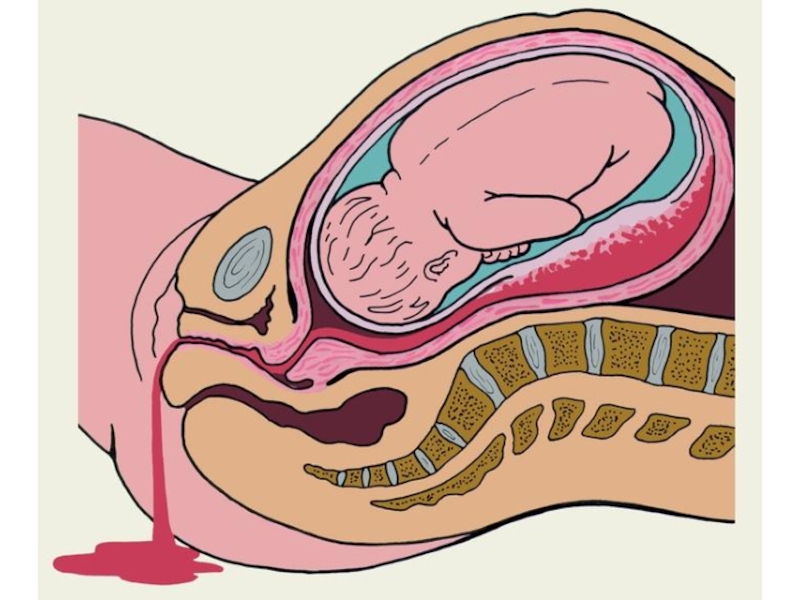
ГИПЕРТЕНЗИВНЫЕ РАССТРОЙСТВА ВО ВРЕМЯ БЕРЕМЕННОСТИ
Слайд 51. Классификация
хроническая гипертензия – та, что наблюдалась во
гестационная гипертензия – та, что возникла после 20 недель беременности и не сопровождается протеинурией до самых родов
преэклампсия/эклампсия - та, что возникла после 20 недель беременности в сочетании с протеинурией
1. легкая
2. средней тяжести
3. тяжелая
4. эклампсия (судорожные припадки/припадок у женщин с преэклампсией)
сочетанная преэклампсия – появление протеинурии после 20 недели на фоне хронической гипертензии
гипертензия неуточненная – та, что выявлена до 20 недель беременности, при условии отсутствии информации об АД до 20 недели беременности
Слайд 6 Гипертензию, связанную с беременностью диагностируют и оценивают по
Для определения объема лечения и как цель антигипертензивной терапии также используют диастолическое давление.
Слайд 8 В данную классификацию не входят также особенности позднего гестоза как
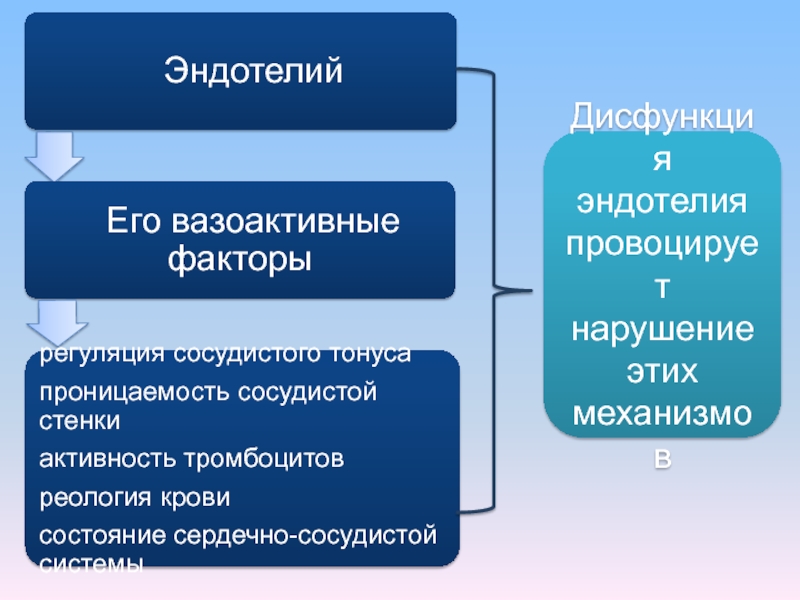
Слайд 9Эндотелиальная дисфункция.
Пусковой механизм ПЭ – иммунные отклонения в системе мать-плацента-плод (выработка
Нарушение процессов инвазии трофобласта ( с 12-16 недель), недостаточное замещение клетками цитотрофобласта эндотелия спиральных артерий матки, вследствие чего они становятся чувствительными к патологическим изменениям гемодинамики в организме матери.
Таким образом, несмотря на то, что клинические проявления ПЭ регистрируются во II-й половине беременности, формирование основных звеньев его патогенеза происходит задолго до этого ( уже в I-й половине беременности).
Патогенез преэклампсии
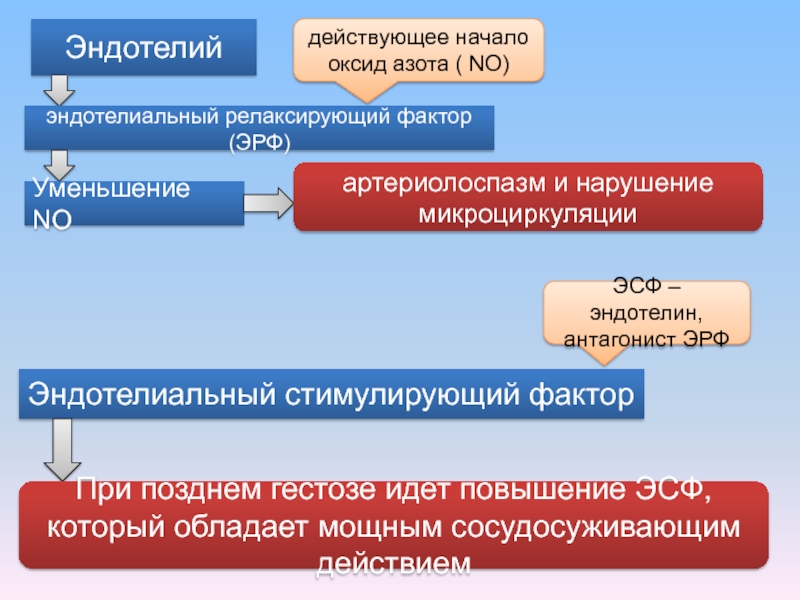
Слайд 11действующее начало оксид азота ( NO)
Эндотелий
эндотелиальный релаксирующий фактор (ЭРФ)
Уменьшение NO
артериолоспазм
Эндотелиальный стимулирующий фактор
ЭСФ – эндотелин, антагонист ЭРФ
При позднем гестозе идет повышение ЭСФ, который обладает мощным сосудосуживающим действием
Слайд 12Система тромбоксан-простациклин
Снижение синтеза простациклина и повышенная выработка тромбоксана , что приводит
Артериальная гипертензия
Снижение уровня тромбоцитов
Развитие коагулопатии
Нарушения микроциркуляции
Слайд 13Эндотелиальная дисфункция
обеспечивает развитие типичных
клинических проявлений ПЭ:
Патогенез преэклампсии
1) артериальной гипертензии
2) отеков
3) протеинурии.
Слайд 14Одним из факторов развития преэклампсии является АФС (поражение эндотелия, агрегация тромбоцитов,
Признана роль АФС в активировании прокоагулянтной и фибринолитической систем, в формировании ТГС с развертыванием всех звеньев патологического ответа на гиповолемию.
Патогенез преэклампсии
Слайд 15акушерская патология :
репродуктивные потери любых сроков гестации
ЗВРП
преэклампсия
плацентарная недостаточность
артериальные и венозные
тромбоцитопения
Основные клинические проявления АФС:
Слайд 16Повреждение эндотелия.
Генерализованный спазм сосудов с развитием АГ и нарушением проницаемости сосудистой
Гиповолемия.
Нарушение реологических свойств крови.
Развитие ДВС-синдрома.
Нарушение микроциркуляции с нарушением перфузии тканей внутренних органов.
Гипоксия тканей.
Постгипоксические метаболические расстройства.
Развитие синдрома полиорганной недостаточности.
Основные звенья патогенеза ПЭ
Слайд 17Экстрагенитальная патология:
Факторы риска развития преэклампсии
заболевания почек
гипертоническая болезнь
хронические заболевания легких
детские инфекции (скарлатина)
пороки сердца различного генеза
сахарный диабет
ожирение и др. эндокринопатии
Слайд 18Акушерско-гинекологические факторы:
Факторы риска развития преэклампсии
наличие позднего гестоза в семейном анамнезе
наличие позднего
возраст беременной менее 19 и старше 30 лет
гипотрофия плода
многоводие, многоплодие
анемия беременных
изосенсибилизация по Rh-фактору и АВ0- системе
Слайд 19Социально-бытовые факторы:
Факторы риска развития преэклампсии
вредные привычки
профессиональные вредности
несбалансированное питание
Слайд 20Группы риска по развитию преэклампсии
Юные ( до 18 лет) и возрастные
Гестоз, заболевания почек, гипертоническая болезнь у матерей беременных.
Контакт с вредными химическими веществами на работе.
Эндокринопатии, заболевания внутренних органов.
Незамужние и пребывающие во втором браке.
Гестоз при предыдущей беременности.
Слайд 21Ведение беременных группы риска по развитию преэклампсии
Планирование беременности женщинами (по ПЭ):
Интенсивное диспансерное наблюдение: контрольный осмотр врача в I половине беременности 1 раз в 2 недели, во II половине – 1 раз в неделю.
Для выявления прегестоза диагностические тесты: в I половине беременности 1 раз в 3 недели, во II половине - 1 раз в 2 недели.
Устранение отрицательных эмоций в быту и на производстве. Фитотерапия (валериана, пустырник, брусника, боярышник, шиповник).
Рациональное, сбалансированное питание.
Слайд 22Объем исследования при преэклампсии
Общее обследование беременных.
АД на обеих руках, ЭКГ.
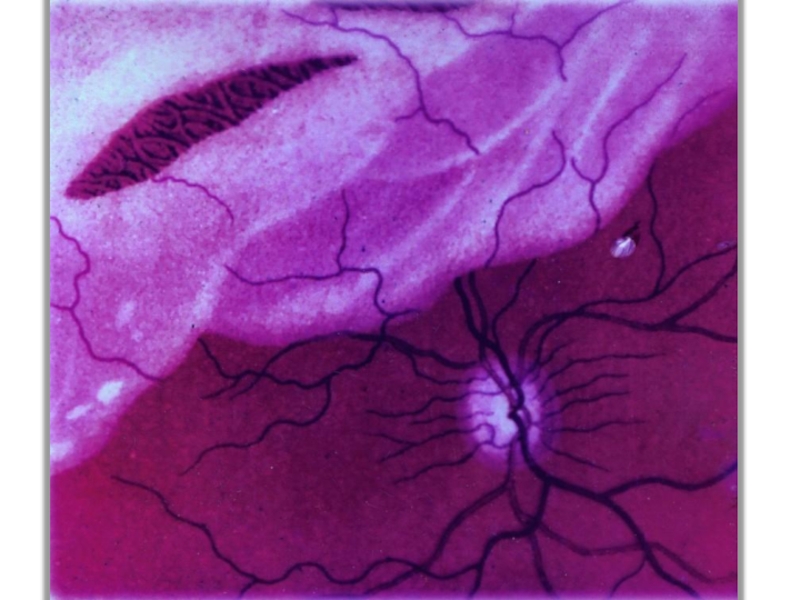
Глазное дно.
Почасовой
Клинический анализ крови; лейкоцитарная формула;
Анализ суточной мочи на белок;
Анализ мочи по Нечипоченко;
Анализ мочи по Зимницкому;
Биохимический анализ крови (глюкоза, общий белок, альбумин, билирубин прямой и непрямой, холестерин, триглицериды, АЛАТ, АСАТ, ЩФ, электролиты).
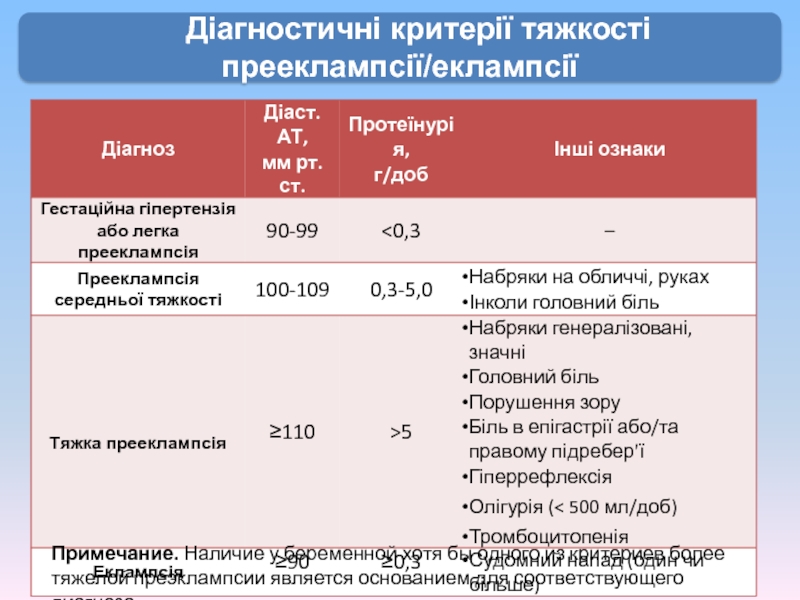
Слайд 23Діагностичні критерії тяжкості прееклампсії/еклампсії
Примечание. Наличие у беременной хотя бы одного из
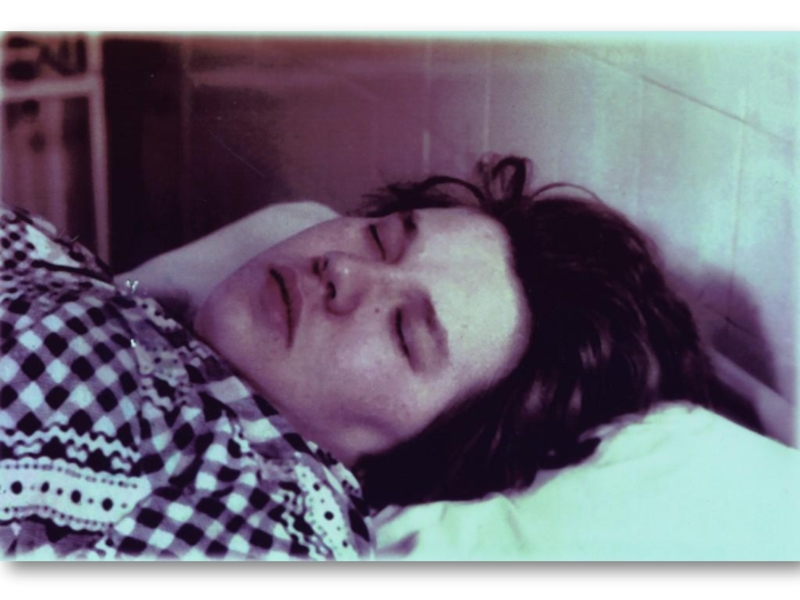
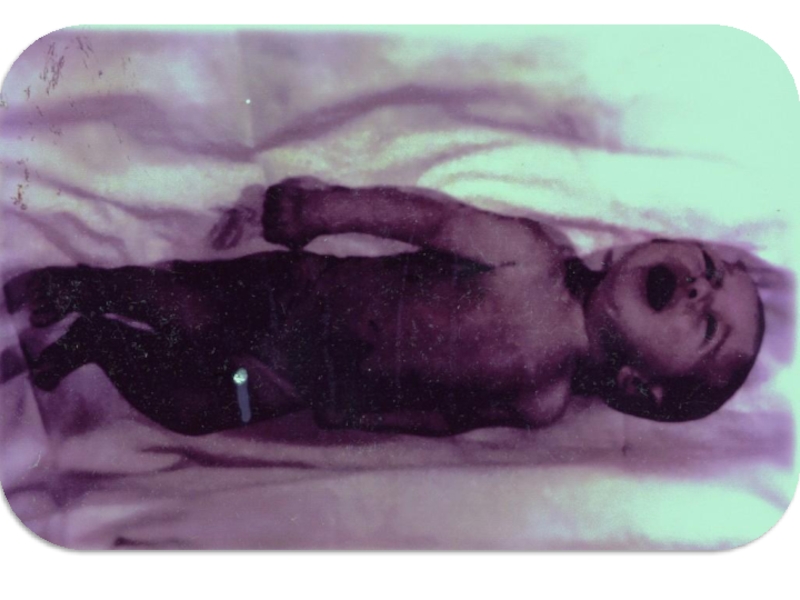
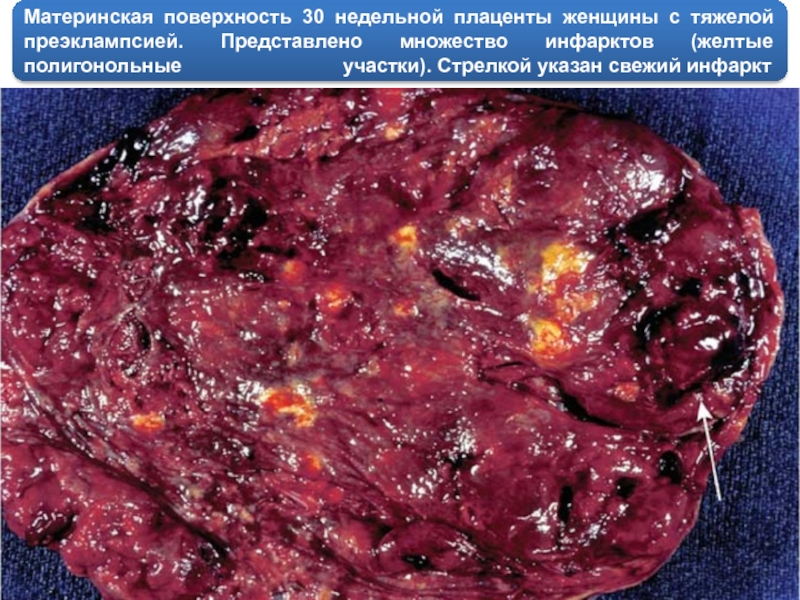
Слайд 29Материнская поверхность 30 недельной плаценты женщины с тяжелой преэклампсией. Представлено множество
Слайд 31Принципы лечения поздних гестозов
Лечебно-охранительный режим (пустырник, валериана, сибазон, реланиум, дроперидол, ИРТ).
Гипотензивная
a) Центральные α₂-адреноагонисты
- метилдофа, клонидин
b) β-адреноблокаторы
- атенолол, лабеталол
c) Антагонисты кальция
- нифедипин
с) Миотропные вазодилятаторы
- гидралазин
d) Седативные
- сульфат магния
Слайд 32Принципы лечения поздних гестозов
Ликвидация гиповолемии (плазма, альбумин)
Регуляция водно-солевого обмена
Нормализация сосудистой проницаемости
Нормализация метаболизма (гендевит, шиповник, метионин, фолиевая кислота).
Нормализация реологических и коагуляционных свойств крови, для улучшения микроциркуляции в маточно-плацентарном комплексе (курантил, компламин, трентал, реополиглюкин, стабизол, рефортан). Для лечения ФПН - хофитол.
Слайд 33Принципы лечения поздних гестозов
Антиоксидантная терапия (вит.Е, эссенциале)
С целью улучшения функции печени
Для лечения ДВС – синдрома: дезагреганты, НМГ – фраксипарин (0,3 мл 2 раза в сутки 10 дней)
Немедикаментозные методы лечения (легкие формы) – физические нагрузки, бальнеотерапия, физиотерапия, гипербарическая оксигенация, водно-иммерсионная компрессия
При нарушении состояния внутриутробного плода – родоразрешение
Слайд 34Вопросы акушерской тактики
Легкая преэклампсия
Госпитализация при сроке беременности > 37 недель, нарушении
Преэклампсия средней степени тяжести
Госпитализация в отделение патологии беременности II и III уровня при диагностики этой формы преэклампсии.
Метод родоразрешения зависит от состояния готовности родовых путей: через естественные родовые пути или путем кесаревого сечения.
Слайд 35Тяжелая преэклампсия
Госпитализация в отделение анестезиологии и интенсивной терапии стационаров III уровня
Родоразрешение проводят с учетом акушерской ситуации. Предпочтение отдают родам через естественные родовые пути. При их головном предлежании производят амниотомию с последующим родовозбуждением окситоцином. В родах проводят адекватное обезболивание (эпидуральная анестезия).
При при отставании готовности родовых путей или нарастании тяжести гипертензии – родоразрешение путем операции кесарево сечения.
Эклампсия
Срочное родоразрешение (после ликвидации судорог)
Слайд 36Показания для родоразрешения при преэклампсии беременных
Показатели АД:
Диастолическое АД более 100 мм.рт.ст.
Увеличение диастолического АД более 110 мм.рт.ст.
Осложнения со стороны матери:
HELLP-синдром
Эклампсия
Декомпенсация сердечной деятельности
Коагулопатия
Нарушение функции почек
Боль в эпигастрии
Мозговые симптомы
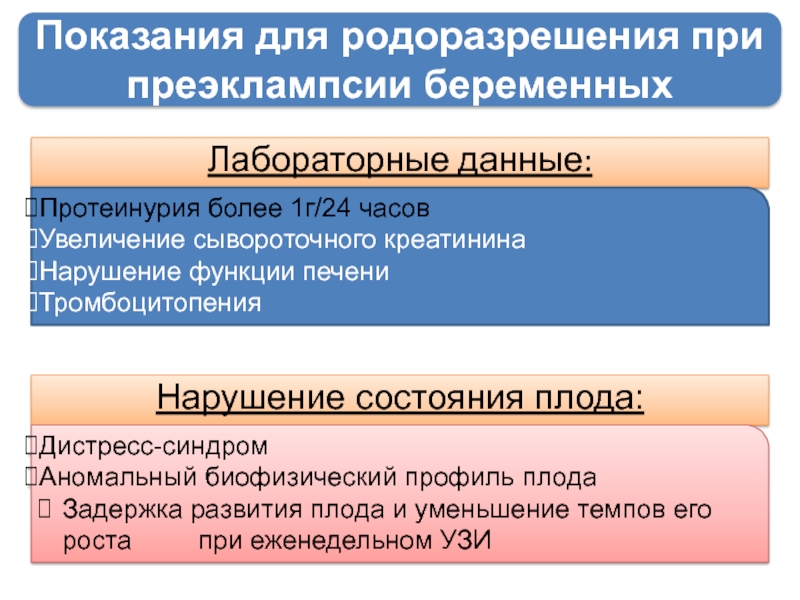
Слайд 37Показания для родоразрешения при преэклампсии беременных
Лабораторные данные:
Протеинурия более 1г/24 часов
Увеличение сывороточного
Нарушение функции печени
Тромбоцитопения
Нарушение состояния плода:
Дистресс-синдром
Аномальный биофизический профиль плода
Задержка развития плода и уменьшение темпов его роста при еженедельном УЗИ
Слайд 38Показания к операции кесарево сечение
Припадки эклампсии, не поддающиеся терапии
Амавроз
Отслойка сетчатки глаза
Анурия
Угроза
Коматозное состояние
Тяжелая форма преэклампсии, не поддающаяся консервативному лечению (при неподготовленных родовых путях)
Преэклампсия при наличии акушерской (тазовое предлежание, крупный плод, острая желтая атрофия печени, осложнения в родах, ДВС-синдром, ОАА) или экстрагенитальной патологии.
Слайд 39
(Протокол №676 МЗ Украины от 2004 г.)
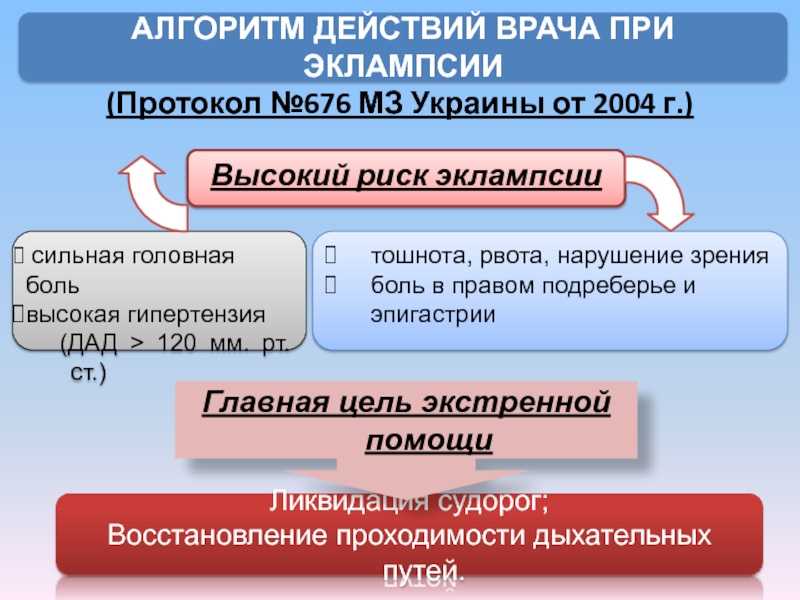
Высокий риск эклампсии
АЛГОРИТМ ДЕЙСТВИЙ ВРАЧА
сильная головная боль
высокая гипертензия
(ДАД > 120 мм. рт. ст.)
тошнота, рвота, нарушение зрения
боль в правом подреберье и эпигастрии
Ликвидация судорог;
Восстановление проходимости дыхательных путей.
Главная цель экстренной помощи
Слайд 40
(Протокол №676 МЗ Украины от 2004 г.)
Задачи интенсивной терапии после
ликвидации судорог
АЛГОРИТМ
предупреждение повторных припадков
ликвидация гипоксии и ацидоза
профилактика аспирационного синдрома
неотложное родоразрешение
Слайд 41
(Протокол №676 МЗ Украины от 2004 г.)
ПЕРВАЯ ПОМОЩЬ ПРИ ПРИПАДКЕ ЭКЛАМПСИИ
АЛГОРИТМ
лечение начинаестя на месте;
разворачивают палату интенсивной терапии;
больную укладывают на ровную поверхность в положении на левом боку, освобождают дыхательные пути;
при длительном апноэ подача с помощью маски 100% кислорода;
при повторении судорог или при коме – ИВЛ
Слайд 42Катетеризация периферической вены и введение
противосудорожных препаратов
АЛГОРИТМ ДЕЙСТВИЙ ВРАЧА ПРИ ЭКЛАМПСИИ
Сульфат магния
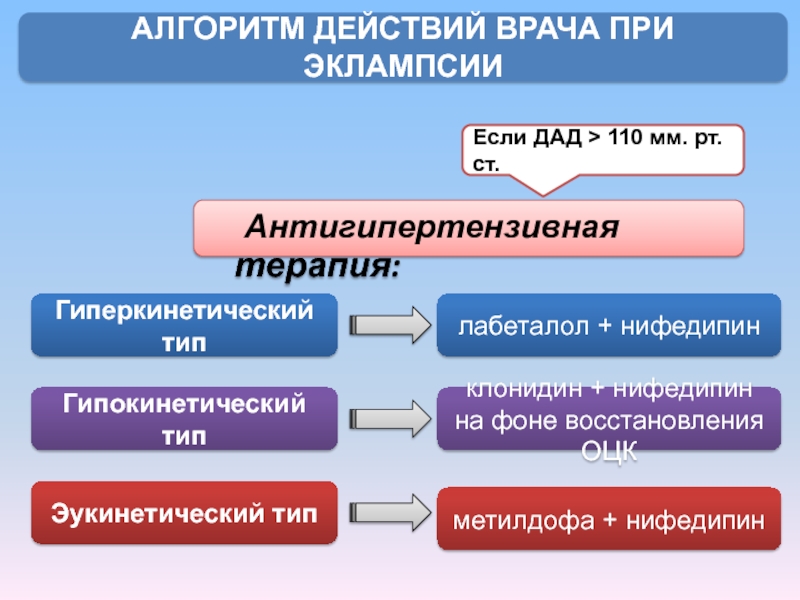
Слайд 43 Антигипертензивная терапия:
АЛГОРИТМ ДЕЙСТВИЙ ВРАЧА ПРИ ЭКЛАМПСИИ
Если ДАД > 110 мм. рт.
Гиперкинетический тип
Гипокинетический тип
Эукинетический тип
метилдофа + нифедипин
клонидин + нифедипин на фоне восстановления ОЦК
лабеталол + нифедипин
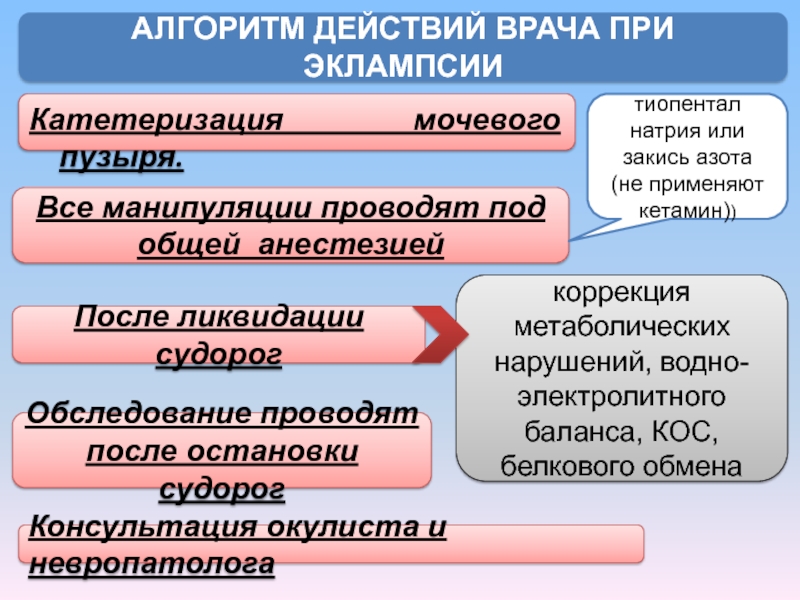
Слайд 44Катетеризация мочевого пузыря.
АЛГОРИТМ ДЕЙСТВИЙ ВРАЧА ПРИ ЭКЛАМПСИИ
Все манипуляции проводят под общей
тиопентал натрия или закись азота (не применяют кетамин))
После ликвидации судорог
коррекция метаболических нарушений, водно-электролитного баланса, КОС, белкового обмена
Обследование проводят после остановки судорог
Консультация окулиста и невропатолога
Слайд 45Лабораторные анализы:
АЛГОРИТМ ДЕЙСТВИЙ ВРАЧА ПРИ ЭКЛАМПСИИ
кровь (тромбоциты, гематокрит, гемоглобин, время
общий белок, уровень альбумина, глюкоза, мочевина, креатинин, трансаминазы
электролиты, кальций, магний
фибриноген и продукты его деградации, протромбин и протромбиновое время
анализ мочи, суточная протеинурия
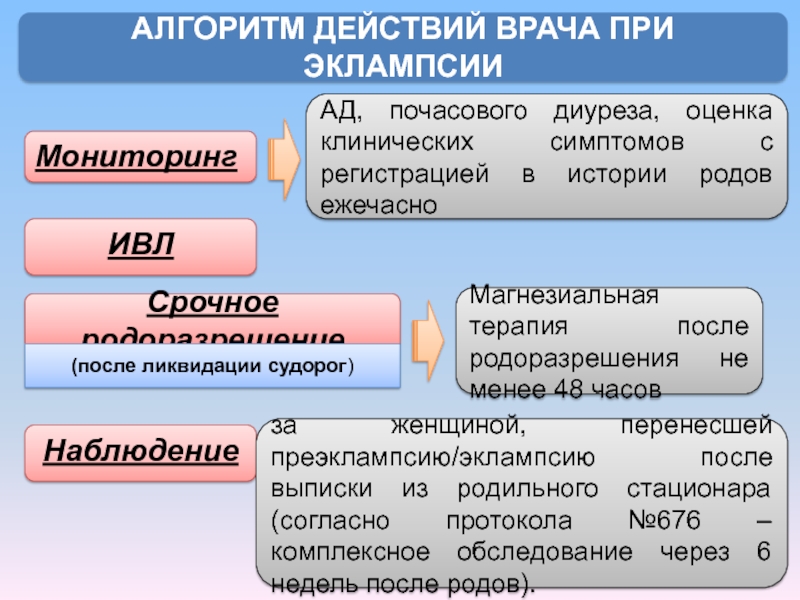
Слайд 46АЛГОРИТМ ДЕЙСТВИЙ ВРАЧА ПРИ ЭКЛАМПСИИ
АД, почасового диуреза, оценка клинических симптомов с
ИВЛ
Срочное родоразрешение
Магнезиальная терапия после родоразрешения не менее 48 часов
(после ликвидации судорог)
Мониторинг
Наблюдение
за женщиной, перенесшей преэклампсию/эклампсию после выписки из родильного стационара (согласно протокола №676 – комплексное обследование через 6 недель после родов).