- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
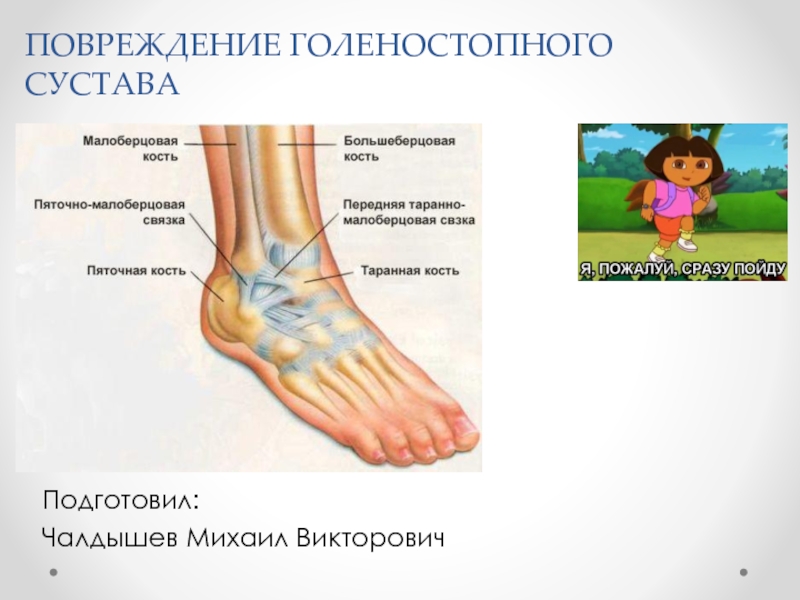
Повреждение голеностопного сустава презентация
Содержание
- 1. Повреждение голеностопного сустава
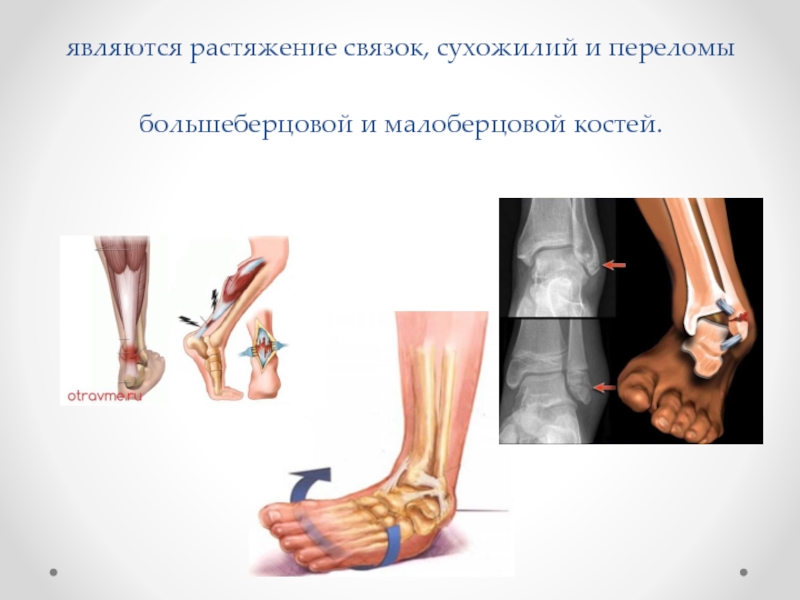
- 2. Основными видами травм голеностопного сустава являются растяжение связок, сухожилий и переломы большеберцовой и малоберцовой костей.
- 3. Среди травм голеностопного сустава различают травмы с
- 4. Наиболее часто повреждения голеностопного сустава сопровождаются переломами
- 5. Кровоснабжение, иннервация Артерии – передняя и задняя
- 6. Голеностопный сустав По строению – сложным
- 7. Связочный аппарат Укрепляющие связки: дельтовидная;
- 9. Рястяжение связок голеностопного сустава МКБ-10 S93.4 -
- 10. Механизм: повреждение отмечается при подворачивании стопы внутрь,
- 11. Диагностика Боль Отек Кровоизлияние
- 12. Лечение При частичном разрыве волокон связок голеностопного
- 13. Если полный разрыв боковых связок не распознан
- 14. Переломы лодыжек S82 Перелом голени, включая голеностопный
- 15. Переломы лодыжек Крайне редко повреждение элементов голеностопного
- 16. Пронационный перелом Стопа имеет естественную вальгусную установку,
- 17. Перелом Дюпюитрена
- 18. Симптомы перелома Дюпюитрена Двулодыжечный и дюпюитреновский переломы
- 19. Лечение. Как правило, консервативное. Оно заключается
- 20. Для профилактики вторичного смещения в гипсовой повязке
- 21. В случае безуспешности консервативного лечения показано оперативное
- 22. Супинационные переломы. Механизм повреждения, обратный пронационным
- 23. При супинационном переломе происходят следующие повреждения:
- 24. Переломы Потта — Десто. Если пронация
- 25. Ротационный механизм травмы: происходит скручивание (торсия) костных
- 26. Универсальная классификация переломов (УКП) AO/ASIF Выделение
- 27. Рентгенологическое исследование Обязательным является производство рентгенограмм в двух стандартных проекциях: переднезадней и боковой.
- 28. Наибольшие трудности представляет рентгенологическая трактовка разрыва
- 29. Если она свободна от тени большеберцовой кости
- 30. Лечение При переломе одной или двух лодыжек
- 31. Одномоментная репозиция с последующим наложением гипсовой повязки
- 32. Репозиция переломов лодыжек должна проводиться без значительных
- 33. Наиболее часто накладывают двухлонгетную гипсовую повязку, состоящую
- 34. После окончательного спадения отека осуществляют рентгенологический контроль
- 35. Скелетное вытяжение Может быть использовано как
- 36. При переломах Потта—Десто со смещением значительного фрагмента
- 37. Оперативное лечение Всегда показано при переломах
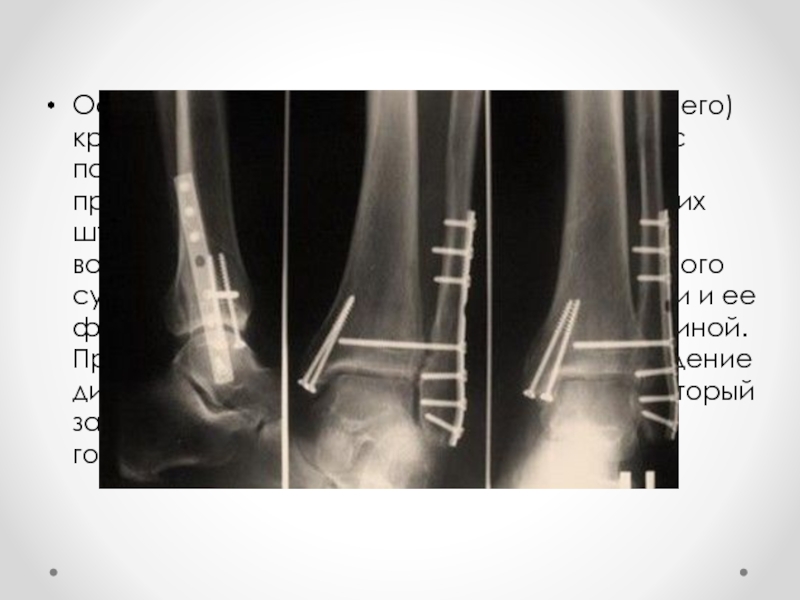
- 38. Остеосинтез лодыжек и заднего (или переднего) края
- 39. Выбор метода остеосинтеза индивидуален и зависит
- 40. При закрытом методе место перелома не
- 41. Открытый остеосинтез – открытое сопоставление отломков, удаление
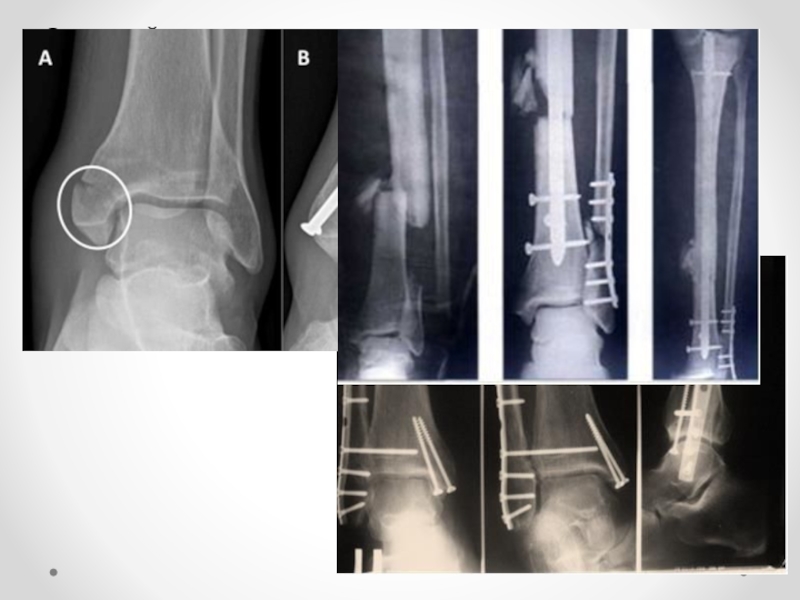
- 43. Осложнения переломов костей голеностопного сустава Переломы
Слайд 2Основными видами травм голеностопного сустава являются растяжение связок, сухожилий и переломы
большеберцовой и малоберцовой костей.
Слайд 3Среди травм голеностопного сустава различают травмы с острым проявлением симптомов и
хроническим проявлением симптомов, не имеющих ярко выраженного характера. По медицинской статистике подобные травмы составляют примерно пятую часть из всех заболеваний опорно-двигательного аппарата.
Слайд 4Наиболее часто повреждения голеностопного сустава сопровождаются переломами его костных элементов (80-90%),
нарушением целости связочного аппарата (10-12%), вывихами и подвывихами стопы (3-4%). Повреждения голеностопного сустава возникают как от непрямого действия травмирующей силы - более чем в 90% случаев, так и от прямого действия травмирующей силы - в 7-8% случаев.
Слайд 5Кровоснабжение, иннервация
Артерии – передняя и задняя большеберцовая и малоберцовая. Они многократно
разветвляются и из них получаются сосудистые сети в области лодыжек, капсулы и связок сустава.
Венозный отток представлен очень обширной сетью сосудов, разделяющихся на внутреннюю и наружную сети, которые образуют малую и большую подкожные вены, передние и задние большеберцовые вены.
Лимфатические сосуды повторяют ход кровеносных, соответственно, отток лимфы идет спереди и внутри параллельно большеберцовой артерии, а снаружи и сзади – малоберцовой.
Иннервация: поверхностные мало- и большеберцовые нервы, глубокий большеберцовый нерв и икроножные нервы.
Венозный отток представлен очень обширной сетью сосудов, разделяющихся на внутреннюю и наружную сети, которые образуют малую и большую подкожные вены, передние и задние большеберцовые вены.
Лимфатические сосуды повторяют ход кровеносных, соответственно, отток лимфы идет спереди и внутри параллельно большеберцовой артерии, а снаружи и сзади – малоберцовой.
Иннервация: поверхностные мало- и большеберцовые нервы, глубокий большеберцовый нерв и икроножные нервы.
Слайд 6Голеностопный сустав
По строению – сложным (участвуют более двух костей).
По форме –
блоковидным.
По объему движения – двуосным.
По объему движения – двуосным.
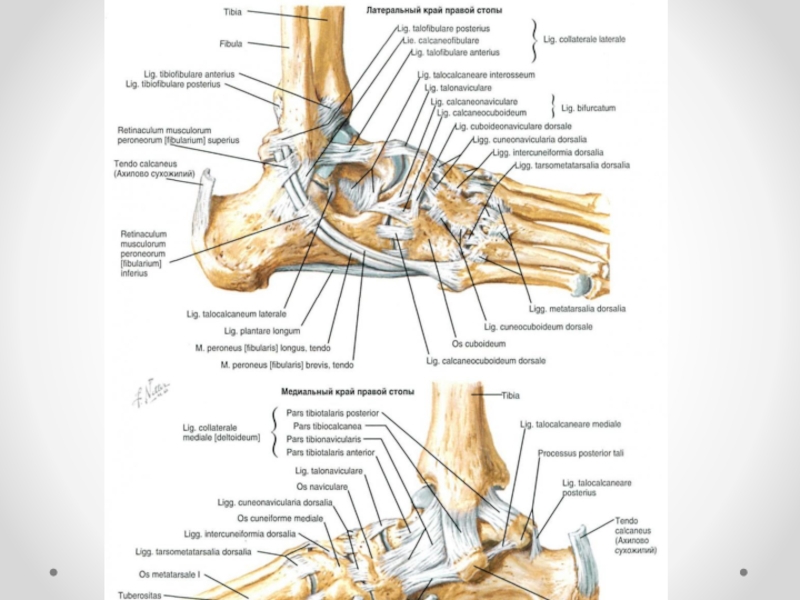
Слайд 7Связочный аппарат
Укрепляющие связки:
дельтовидная;
задняя таранно-малоберцовая;
пяточно-малоберцовая;
передняя таранно-малоберцовая
Слайд 9Рястяжение связок голеностопного сустава
МКБ-10
S93.4 - Растяжение и перенапряжение связок голеностопного сустава
Пяточно-малоберцовой
связки Дельтовидной связки Внутренней боковой связки Таранно-малоберцовой кости Большеберцово-малоберцовой связки (дистального отдела)
Исключена: травма пяточного [ахиллова] сухожилия (S86.0)
Исключена: травма пяточного [ахиллова] сухожилия (S86.0)
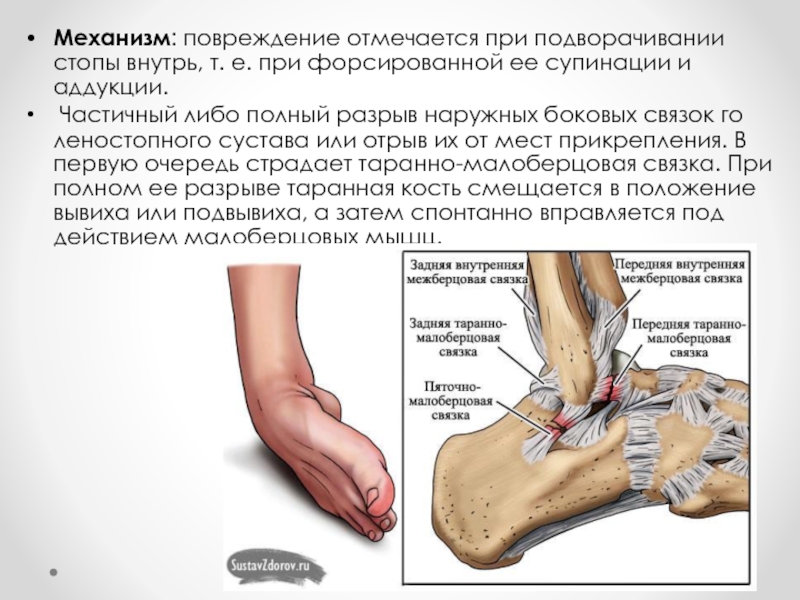
Слайд 10Механизм: повреждение отмечается при подворачивании стопы внутрь, т. е. при форсированной
ее супинации и аддукции.
Частичный либо полный разрыв наружных боковых связок голеностопного сустава или отрыв их от мест прикрепления. В первую очередь страдает таранно-малоберцовая связка. При полном ее разрыве таранная кость смещается в положение вывиха или подвывиха, а затем спонтанно вправляется под действием малоберцовых мышц.
Частичный либо полный разрыв наружных боковых связок голеностопного сустава или отрыв их от мест прикрепления. В первую очередь страдает таранно-малоберцовая связка. При полном ее разрыве таранная кость смещается в положение вывиха или подвывиха, а затем спонтанно вправляется под действием малоберцовых мышц.
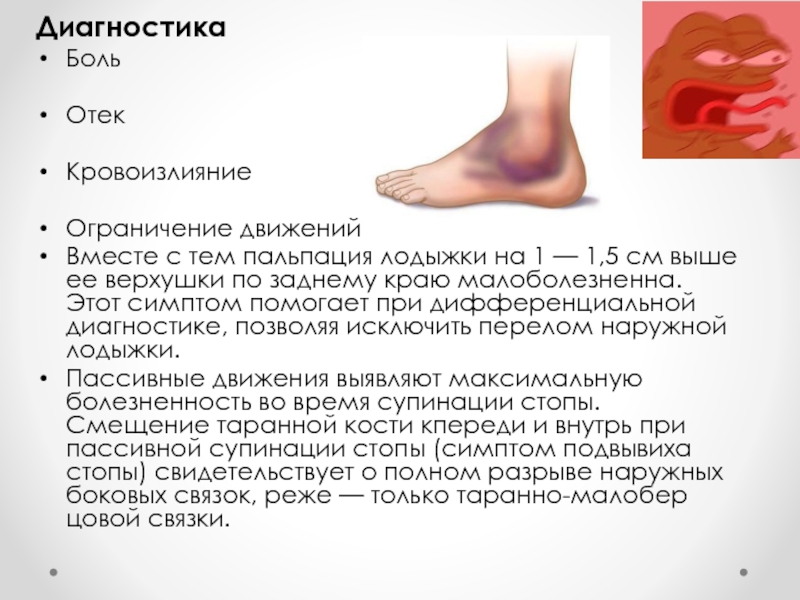
Слайд 11Диагностика
Боль
Отек
Кровоизлияние
Ограничение движений
Вместе с тем пальпация лодыжки на 1 — 1,5 см
выше ее верхушки по заднему краю малоболезненна. Этот симптом помогает при дифференциальной диагностике, позволяя исключить перелом наружной лодыжки.
Пассивные движения выявляют максимальную болезненность во время супинации стопы. Смещение таранной кости кпереди и внутрь при пассивной супинации стопы (симптом подвывиха стопы) свидетельствует о полном разрыве наружных боковых связок, реже — только таранно-малоберцовой связки.
Пассивные движения выявляют максимальную болезненность во время супинации стопы. Смещение таранной кости кпереди и внутрь при пассивной супинации стопы (симптом подвывиха стопы) свидетельствует о полном разрыве наружных боковых связок, реже — только таранно-малоберцовой связки.
Слайд 12Лечение
При частичном разрыве волокон связок голеностопного сустава проводят иммобилизацию сустава 8-образной
бинтовой повязкой на 5—14 сут. Перед наложением повязки целесообразно ввести в гематому 10 мл 1 % раствора новокаина. С 3—4 суток назначают тепловые процедуры и физиотерапевтическое лечение. Можно наложить 8-образную повязку и из эластичного бинта.
При полном разрыве боковых связок накладывают гипсовую лонгету от пальцев стопы до верхней трети голени. После спадения отека лонгету заменяют циркулярной гипсовой повязкой на 4 — 8 нед. В течение года рекомендуют ношение обуви с высокой шнуровкой и супинаторами.
При полном разрыве боковых связок накладывают гипсовую лонгету от пальцев стопы до верхней трети голени. После спадения отека лонгету заменяют циркулярной гипсовой повязкой на 4 — 8 нед. В течение года рекомендуют ношение обуви с высокой шнуровкой и супинаторами.
Слайд 13Если полный разрыв боковых связок не распознан или лечение проводят неправильно,
развивается привычный вывих стопы. Больные жалуются на неустойчивость в голеностопном суставе, частое подворачивание стопы, особенно при ходьбе по неровной поверхности.
При тяжелых функциональных нарушениях назначают постоянное ношение ортопедической обуви или осуществляют хирургическое восстановление таранно-малоберцовой связки.
При тяжелых функциональных нарушениях назначают постоянное ношение ортопедической обуви или осуществляют хирургическое восстановление таранно-малоберцовой связки.
Слайд 14Переломы лодыжек
S82 Перелом голени, включая голеностопный сустав- нарушение здоровья, относящееся к
группе травм колена и голени
S82.0: Перелом надколенника
S82.1: Перелом проксимального отдела большеберцовой кости
S82.2: Перелом тела [диафиза] большеберцовой кости
S82.3: Перелом дистального отдела большеберцовой кости
S82.4: Перелом только малоберцовой кости
S82.5: Перелом внутренней [медиальной] лодыжки
S82.6: Перелом наружной [латеральной] лодыжки
S82.7: Множественные переломы голени
S82.8: Переломы других отделов голени
S82.9: Перелом неуточненного отдела голени
S82.0: Перелом надколенника
S82.1: Перелом проксимального отдела большеберцовой кости
S82.2: Перелом тела [диафиза] большеберцовой кости
S82.3: Перелом дистального отдела большеберцовой кости
S82.4: Перелом только малоберцовой кости
S82.5: Перелом внутренней [медиальной] лодыжки
S82.6: Перелом наружной [латеральной] лодыжки
S82.7: Множественные переломы голени
S82.8: Переломы других отделов голени
S82.9: Перелом неуточненного отдела голени
Слайд 15Переломы лодыжек
Крайне редко повреждение элементов голеностопного сустава происходит при прямом механизме
травмы. Переломы с подвывихом или вывихом стопы чаще возникают как результат форсированного приведения, отведения или осевой нагрузки при тыльном или подошвенном сгибании стопы, однако основным элементом в большинстве случаев является пронация.
Переломы голеностопного сустава разделяют в зависимости от механизма травмы. Наиболее распространенными являются пронационные и супинационные переломы.
Переломы голеностопного сустава разделяют в зависимости от механизма травмы. Наиболее распространенными являются пронационные и супинационные переломы.
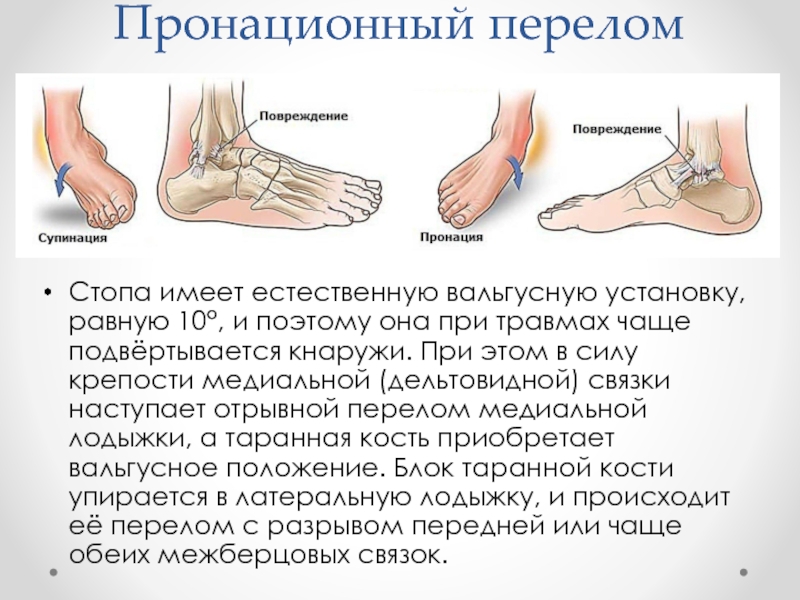
Слайд 16Пронационный перелом
Стопа имеет естественную вальгусную установку, равную 10°, и поэтому она
при травмах чаще подвёртывается кнаружи. При этом в силу крепости медиальной (дельтовидной) связки наступает отрывной перелом медиальной лодыжки, а таранная кость приобретает вальгусное положение. Блок таранной кости упирается в латеральную лодыжку, и происходит её перелом с разрывом передней или чаще обеих межберцовых связок.
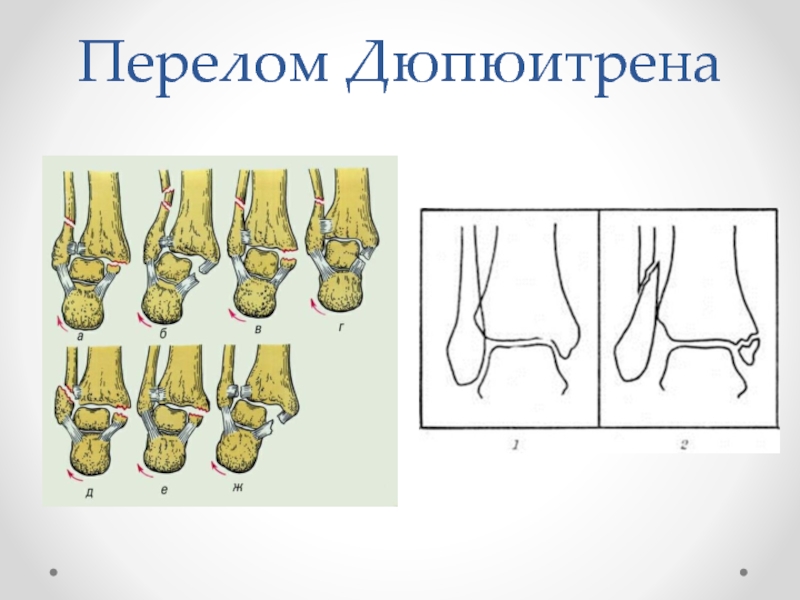
Слайд 18Симптомы перелома Дюпюитрена
Двулодыжечный и дюпюитреновский переломы по клинической картине имеют много
общего. Отечность и гематома, причем последняя часто распространяется вверх. При надавливании на внутренную лодыжки отмечается местная болезненность на протяжении наружной лодыжки, причем если наиболее интенсивная болезненность располагается близко к верхушке наружной лодыжки, то можно думать о двулодыжечном повреждении.
При переломе Дюпюитрена со смещением кнаружи признаки те же, но смещение значительно больше, болезненность у внутренней лодыжки и выше верхушки наружной лодыжки и баллотирование резко выражены. Вправление почти невозможно без анестезии.
Следует подчеркнуть, что при переломе Дюпюитрена значительно чаще имеет место повреждение ligamentum malleoli lateralis anterius, и это обстоятельство имеет существенное значение, так как разрыв указанной связки способствует расхождению межберцового синдесмоза.
При переломе Дюпюитрена со смещением кнаружи признаки те же, но смещение значительно больше, болезненность у внутренней лодыжки и выше верхушки наружной лодыжки и баллотирование резко выражены. Вправление почти невозможно без анестезии.
Следует подчеркнуть, что при переломе Дюпюитрена значительно чаще имеет место повреждение ligamentum malleoli lateralis anterius, и это обстоятельство имеет существенное значение, так как разрыв указанной связки способствует расхождению межберцового синдесмоза.
Слайд 19Лечение.
Как правило, консервативное. Оно заключается в ручной репозиции, которая производится
сразу же по поступлении больного (после предварительной рентгенографии). Обезболивание общее или местное (15—20 миллилитров 1% раствора новокаина вводится в полость сустава и между отломками малоберцовой кости). После репозиции и наложения гипсовой повязки по контрольной рентгенограмме судят о положении отломков и восстановлении правильных соотношений костей в голеностопном суставе.
При консервативном лечении Дюпюитрена перелом фиксация гипсовой повязкой осуществляется в течение 12 недель; в последующем назначают лечебный гимнастику, массаж. Трудоспособность восстанавливается через 3½ — 4 месяцев.
При консервативном лечении Дюпюитрена перелом фиксация гипсовой повязкой осуществляется в течение 12 недель; в последующем назначают лечебный гимнастику, массаж. Трудоспособность восстанавливается через 3½ — 4 месяцев.
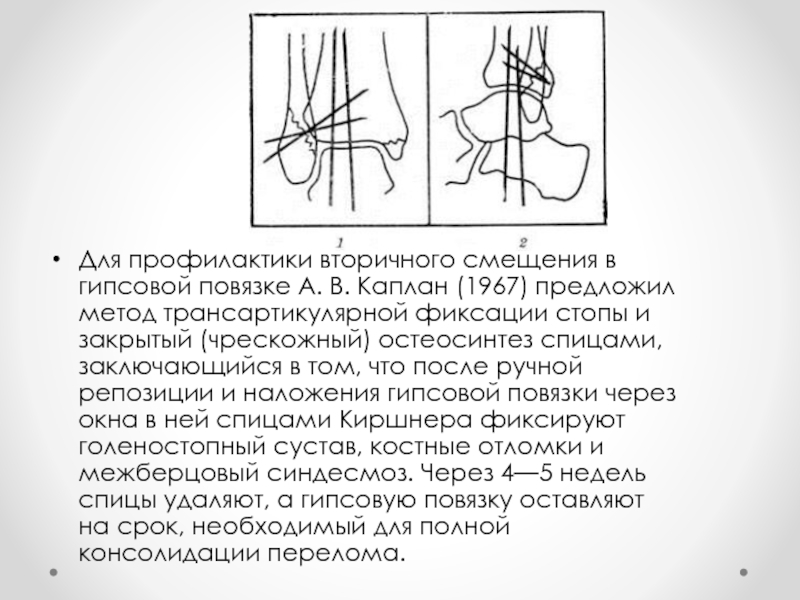
Слайд 20Для профилактики вторичного смещения в гипсовой повязке А. В. Каплан (1967)
предложил метод трансартикулярной фиксации стопы и закрытый (чрескожный) остеосинтез спицами, заключающийся в том, что после ручной репозиции и наложения гипсовой повязки через окна в ней спицами Киршнера фиксируют голеностопный сустав, костные отломки и межберцовый синдесмоз. Через 4—5 недель спицы удаляют, а гипсовую повязку оставляют на срок, необходимый для полной консолидации перелома.
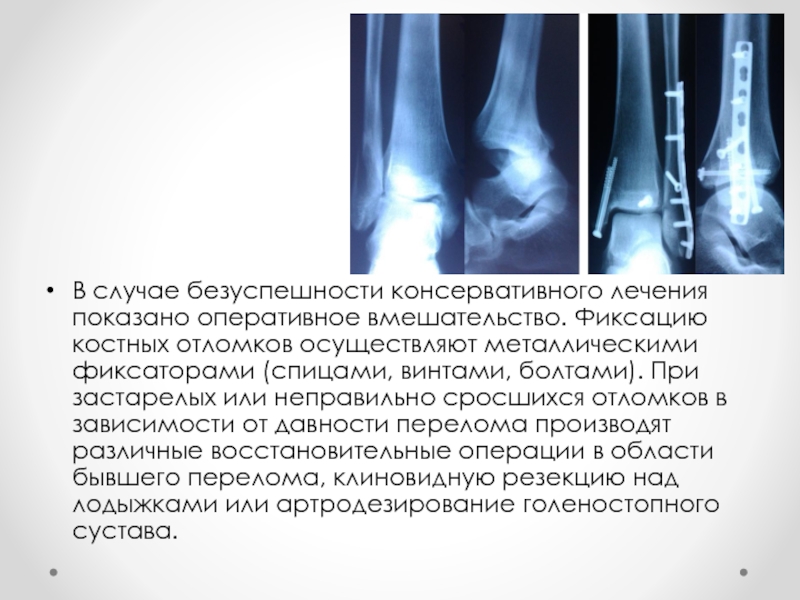
Слайд 21В случае безуспешности консервативного лечения показано оперативное вмешательство. Фиксацию костных отломков
осуществляют металлическими фиксаторами (спицами, винтами, болтами). При застарелых или неправильно сросшихся отломков в зависимости от давности перелома производят различные восстановительные операции в области бывшего перелома, клиновидную резекцию над лодыжками или артродезирование голеностопного сустава.
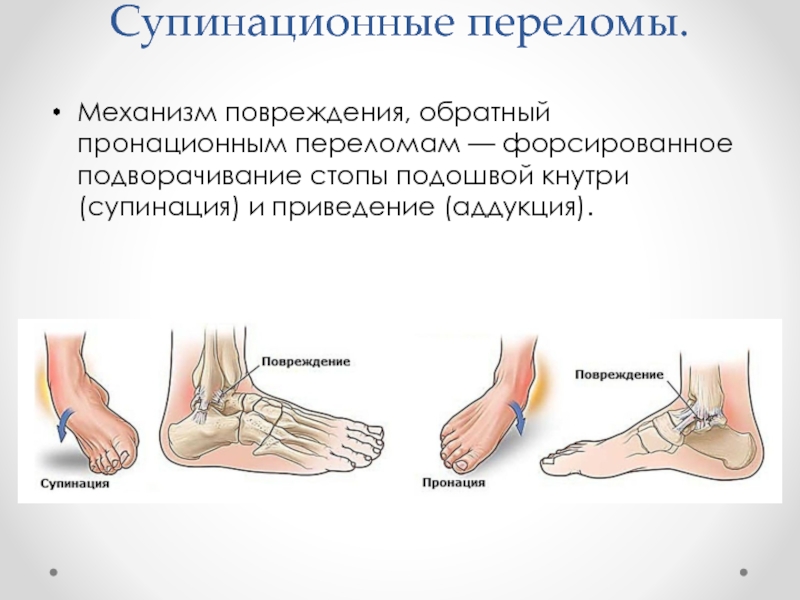
Слайд 22Супинационные переломы.
Механизм повреждения, обратный пронационным переломам — форсированное подворачивание стопы
подошвой кнутри (супинация) и приведение (аддукция).
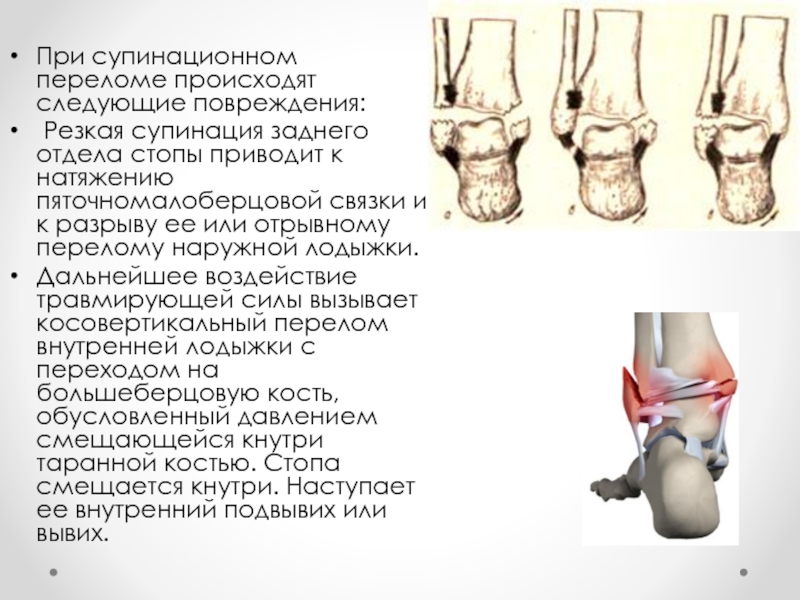
Слайд 23При супинационном переломе происходят следующие повреждения:
Резкая супинация заднего отдела стопы
приводит к натяжению пяточномалоберцовой связки и к разрыву ее или отрывному перелому наружной лодыжки.
Дальнейшее воздействие травмирующей силы вызывает косовертикальный перелом внутренней лодыжки с переходом на большеберцовую кость, обусловленный давлением смещающейся кнутри таранной костью. Стопа смещается кнутри. Наступает ее внутренний подвывих или вывих.
Дальнейшее воздействие травмирующей силы вызывает косовертикальный перелом внутренней лодыжки с переходом на большеберцовую кость, обусловленный давлением смещающейся кнутри таранной костью. Стопа смещается кнутри. Наступает ее внутренний подвывих или вывих.
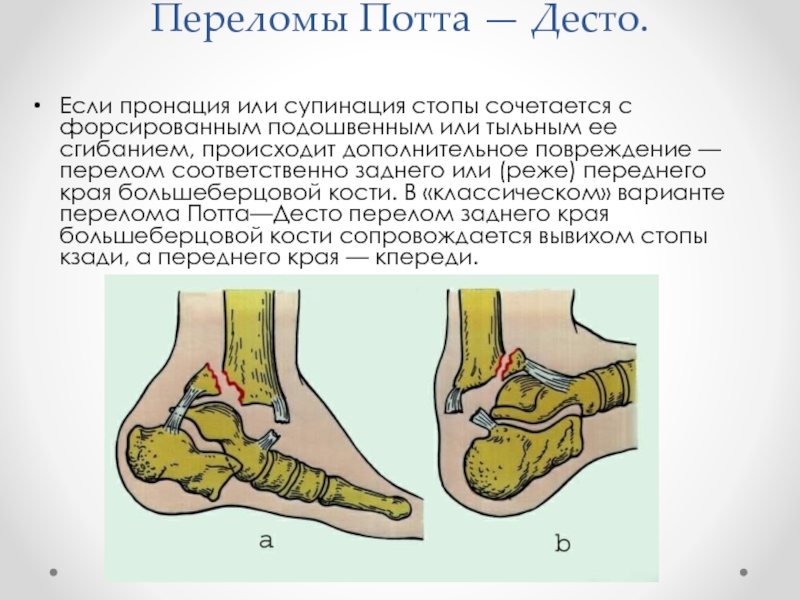
Слайд 24Переломы Потта — Десто.
Если пронация или супинация стопы сочетается с
форсированным подошвенным или тыльным ее сгибанием, происходит дополнительное повреждение — перелом соответственно заднего или (реже) переднего края большеберцовой кости. В «классическом» варианте перелома Потта—Десто перелом заднего края большеберцовой кости сопровождается вывихом стопы кзади, а переднего края — кпереди.
Слайд 25Ротационный механизм травмы: происходит скручивание (торсия) костных элементов голени и стопы,
что приводит последовательно к винтообразному перелому малоберцовой кости на любом уровне (чаще в области лодыжки), разрыву дистального межберцового синдесмоза и перелому внутренней лодыжки.
Форсированная вертикальная нагрузка может привести к оскольчатому перелому дистального метафиза большеберцовой кости и перелому малоберцовой кости в нижней трети.
Форсированная вертикальная нагрузка может привести к оскольчатому перелому дистального метафиза большеберцовой кости и перелому малоберцовой кости в нижней трети.
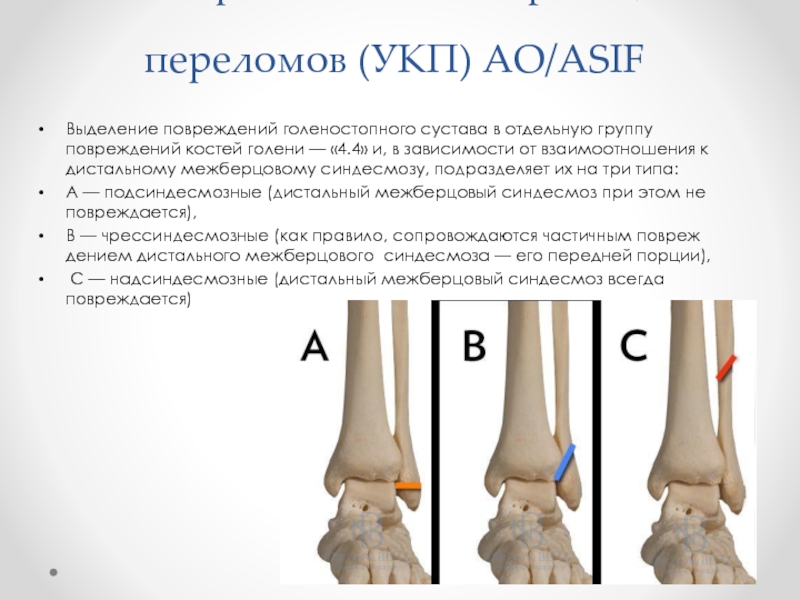
Слайд 26Универсальная классификация переломов (УКП) AO/ASIF
Выделение повреждений голеностопного сустава в отдельную
группу повреждений костей голени — «4.4» и, в зависимости от взаимоотношения к дистальному межберцовому синдесмозу, подразделяет их на три типа:
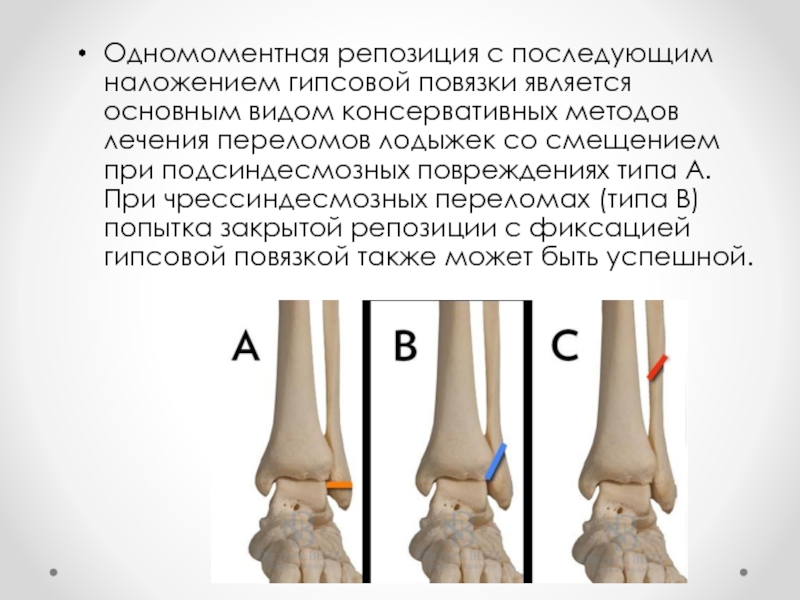
А — подсиндесмозные (дистальный межберцовый синдесмоз при этом не повреждается),
В — чрессиндесмозные (как правило, сопровождаются частичным повреждением дистального межберцового синдесмоза — его передней порции),
С — надсиндесмозные (дистальный межберцовый синдесмоз всегда повреждается)
А — подсиндесмозные (дистальный межберцовый синдесмоз при этом не повреждается),
В — чрессиндесмозные (как правило, сопровождаются частичным повреждением дистального межберцового синдесмоза — его передней порции),
С — надсиндесмозные (дистальный межберцовый синдесмоз всегда повреждается)
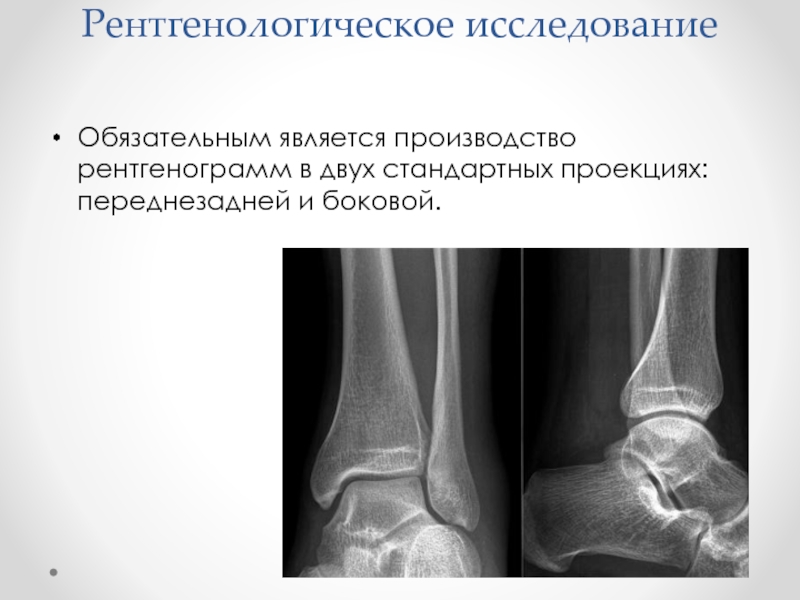
Слайд 27Рентгенологическое исследование
Обязательным является производство рентгенограмм в двух стандартных проекциях: переднезадней и
боковой.
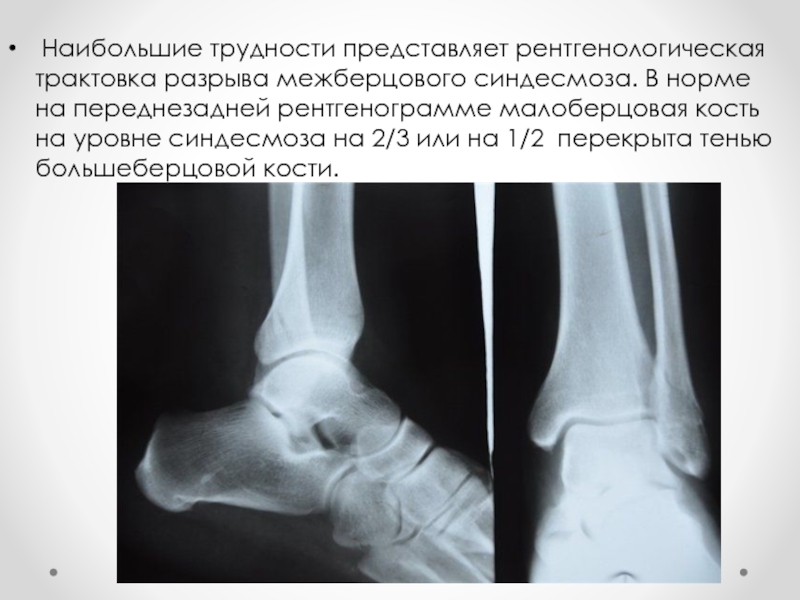
Слайд 28 Наибольшие трудности представляет рентгенологическая трактовка разрыва межберцового синдесмоза. В норме
на переднезадней рентгенограмме малоберцовая кость на уровне синдесмоза на 2/3 или на 1/2 перекрыта тенью большеберцовой кости.
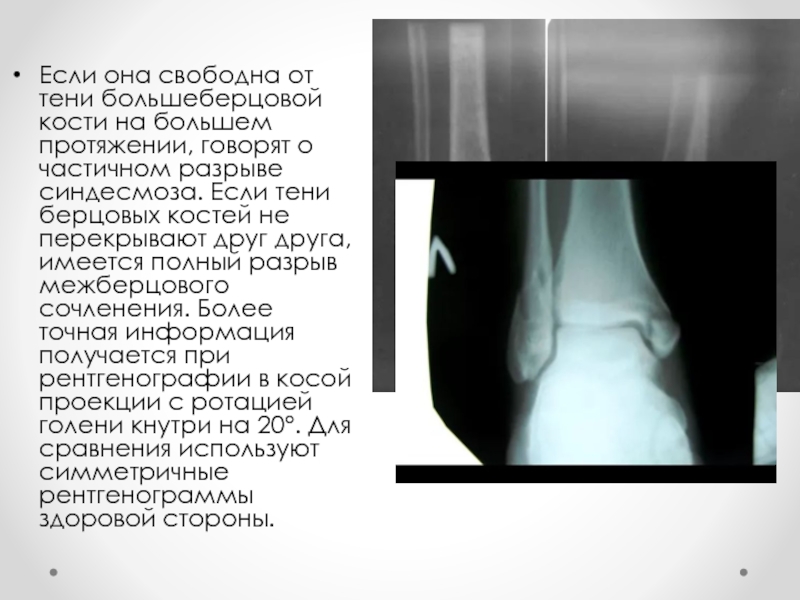
Слайд 29Если она свободна от тени большеберцовой кости на большем протяжении, говорят
о частичном разрыве синдесмоза. Если тени берцовых костей не перекрывают друг друга, имеется полный разрыв межберцового сочленения. Более точная информация получается при рентгенографии в косой проекции с ротацией голени кнутри на 20°. Для сравнения используют симметричные рентгенограммы здоровой стороны.
Слайд 30Лечение
При переломе одной или двух лодыжек без смещения накладывают U-образную гипсовую
лонгету, которую после спадения отека заменяют циркулярной гипсовой повязкой до коленного сустава. К концу первой недели разрешают нагрузку на ногу. Продолжительность иммобилизации при переломе без смещения одной лодыжки 3 — 4 нед, обеих лодыжек — 6 нед, а при переломах типа Десто без смещения — 7 — 8 нед с последующим ношением супинаторов для профилактики плоскостопия. Следует помнить, что даже при отсутствии смещения на рентгенограммах при переломах обеих лодыжек и особенно при переломах типа Десто стабильность голеностопного сустава существенно нарушается, что создает опасность вторичных смещений в гипсовой повязке и диктует необходимость этапного рентгенологического контроля.
Слайд 31Одномоментная репозиция с последующим наложением гипсовой повязки является основным видом консервативных
методов лечения переломов лодыжек со смещением при подсиндесмозных повреждениях типа А. При чрессиндесмозных переломах (типа В) попытка закрытой репозиции с фиксацией гипсовой повязкой также может быть успешной.
Слайд 32Репозиция переломов лодыжек должна проводиться без значительных усилий. Если для репозиции
требуется приложение большой силы, это свидетельствует или об интерпозиции мягкими тканями (в таком случае результат репозиции будет неудовлетворителен), или о неправильной технике манипуляции.
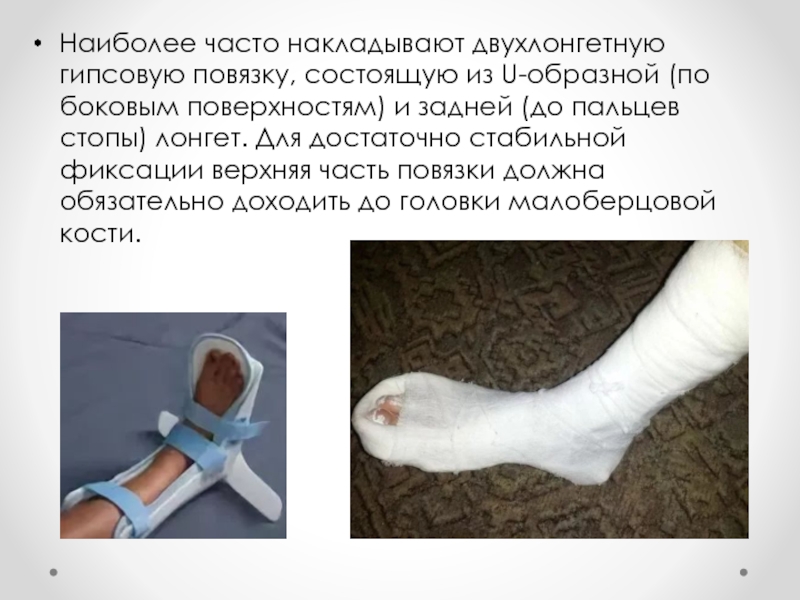
Слайд 33Наиболее часто накладывают двухлонгетную гипсовую повязку, состоящую из U-образной (по боковым
поверхностям) и задней (до пальцев стопы) лонгет. Для достаточно стабильной фиксации верхняя часть повязки должна обязательно доходить до головки малоберцовой кости.
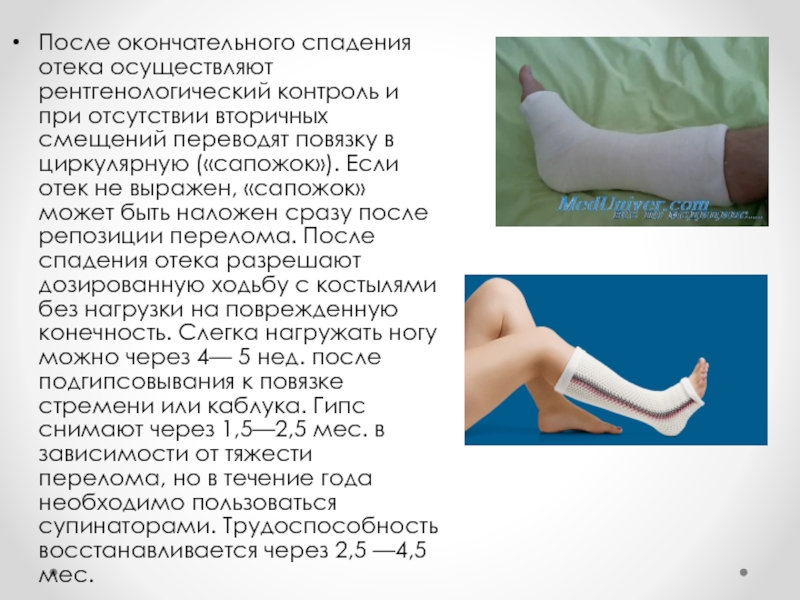
Слайд 34После окончательного спадения отека осуществляют рентгенологический контроль и при отсутствии вторичных
смещений переводят повязку в циркулярную («сапожок»). Если отек не выражен, «сапожок» может быть наложен сразу после репозиции перелома. После спадения отека разрешают дозированную ходьбу с костылями без нагрузки на поврежденную конечность. Слегка нагружать ногу можно через 4— 5 нед. после подгипсовывания к повязке стремени или каблука. Гипс снимают через 1,5—2,5 мес. в зависимости от тяжести перелома, но в течение года необходимо пользоваться супинаторами. Трудоспособность восстанавливается через 2,5 —4,5 мес.
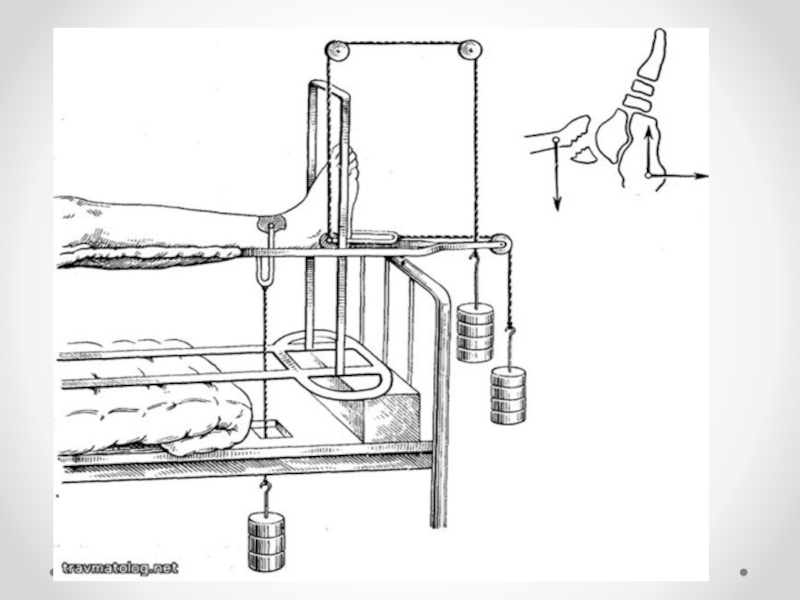
Слайд 35Скелетное вытяжение
Может быть использовано как основной и вспомогательный методы лечения
в зависимости от характера перелома. При переломах, которые из-за состояния кожных покровов (раны, ссадины, фликтены, значительный отек) нельзя репонировать одномоментно, накладывают вытяжение за пяточную кость на шине Белера с грузом по оси 3 — 5 кг (осуществляют тракцию, иммобилизацию, стопе придается возвышенное положение) и проводят лечение кожных покровов. После спадения отека, заживления ран, ссадин и фликтен выполняют отсроченную закрытую репозицию с наложением гипсовой повязки или операцию.
Слайд 36При переломах Потта—Десто со смещением значительного фрагмента заднего края большеберцовой кости
удержать отломки в гипсовой повязке трудно. В таких случаях проводят репозиция и лечение на скелетном вытяжении по методу А. В. Каплана. Конечность укладывают на шину Белера. Необходимо выполнить три задачи:
тракцию (разгрузка сустава и создание благоприятных условий для репозиции),
вправление вывиха стопы,
устранение смещения заднего края большеберцовой кости.
тракцию (разгрузка сустава и создание благоприятных условий для репозиции),
вправление вывиха стопы,
устранение смещения заднего края большеберцовой кости.
Слайд 37Оперативное лечение
Всегда показано при переломах типа С с полным разрывом
дистального межберцового синдесмоза, а также при открытых переломах в области голеностопного сустава и в тех случаях, когда закрытая репозиция отломков оказывается неэффективной или сохраняется дисконгруэнтность суставных поверхностей.
Слайд 38Остеосинтез лодыжек и заднего (или переднего) края большеберцовой кости осуществляют с
помощью винтов, спиц, пластин, реже — проволочных швов, костных или металлических штифтов. Принципиально важны для восстановления конгруэнтности голеностопного сустава точная репозиция наружной лодыжки и ее фиксация, выполняемая специальной пластиной. При этом, как правило, устраняется расхождение дистального межберцового синдесмоза, который затем фиксируют спонгиозным винтом в горизонтальном направлении .
Слайд 39
Выбор метода остеосинтеза индивидуален и зависит от характера перелома. Все методы
можно разделить на 2 группы:
закрытый или внеочаговый остеосинтез;
открытый остеосинтез.
закрытый или внеочаговый остеосинтез;
открытый остеосинтез.
Слайд 40
При закрытом методе место перелома не открывается, а проводятся металлические спицы
выше и ниже места перелома, которые подсоединяются к скобам компрессионно-дистракционного аппарата (Илизарова). Аппарат монтируется, настраивается с помощью винтов, смещая отломки в нужном направлении, под контролем рентгена.
Слайд 41Открытый остеосинтез – открытое сопоставление отломков, удаление осколков кости и ликвидация
интерпозиции (ущемления) между отломками мягких тканей. Затем выполняется жесткая фиксация с помощью пластины с отверстиями и винтов. Если перелом лодыжек сочетается с диафизарным переломом голени (ее вышележащих отделов), применяют и интрамедуллярный метод – введение металлического штифта в костный канал.
Слайд 43Осложнения переломов костей голеностопного сустава
Переломы костей голеностопного сустава часто сопровождаются
развитием нескольких серьезных осложнений.
1. Травматический артрит развивается в 20—40% переломов голеностопного сустава. Особенно предрасположены к его развитию пожилые или лица с оскольчатыми переломами суставного кольца большеберцовой кости.
2. После растяжения связочного аппарата в результате удлинения латеральных связок нередко развивается рецидивирующая нестабильность таранной кости, что предрасполагает к повторным растяжениям.
3. После растяжения связочного аппарата могут наблюдаться подвывихи сухожилий малоберцовой кости вследствие разрыва верхнего малоберцового удерживателя.
4. Нередко происходит оссификация межкостной перепонки голени. Больные при этом могут жаловаться на слабость или болезненные ощущения в голеностопном суставе.
5. Костно-хрящевые переломы блока таранной кости могут проявляться хронической болью, ограничением подвижности сустава или припухлостью.
1. Травматический артрит развивается в 20—40% переломов голеностопного сустава. Особенно предрасположены к его развитию пожилые или лица с оскольчатыми переломами суставного кольца большеберцовой кости.
2. После растяжения связочного аппарата в результате удлинения латеральных связок нередко развивается рецидивирующая нестабильность таранной кости, что предрасполагает к повторным растяжениям.
3. После растяжения связочного аппарата могут наблюдаться подвывихи сухожилий малоберцовой кости вследствие разрыва верхнего малоберцового удерживателя.
4. Нередко происходит оссификация межкостной перепонки голени. Больные при этом могут жаловаться на слабость или болезненные ощущения в голеностопном суставе.
5. Костно-хрящевые переломы блока таранной кости могут проявляться хронической болью, ограничением подвижности сустава или припухлостью.