- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Послеродовые гнойно-септические заболевания презентация
Содержание
- 1. Послеродовые гнойно-септические заболевания
- 2. Послеродовые гнойно-септические заболевания развиваются в 4—6 %
- 3. Обострение латентного инфекционного процесса обусловлено снижением иммунитета,
- 4. Отрицательное влияние снижения иммунитета проявляется: изменениями состава
- 5. Классификация. Локализованные послеродовые гнойно-септические заболевания: послеродовую язва
- 6. ХОРИОАМНИОНИТ На фоне длительного безводного промежутка; Ухудшение
- 7. ПОСЛЕРОДОВАЯ ЯЗВА – это гнойно-воспалительный
- 8. при нагноении необходимы дренирование гнойных полостей и
- 9. ПОСЛЕРОДОВОЙ ЭНДОМЕТРИТ Послеродовой эндометрит чаще протекает в
- 10. Тяжелый эндометрит (чаще возникает после кесарева сечения):
- 11. трансвагинальное, ультразвуковое сканирование, при котором оценивают
- 12. Лечение В первую очередь необходимо воздействовать
- 13. Целесообразно применение иммунных препаратов: антистафилококковый гаммаглобулин или
- 14. ИНФЕКЦИЯ ОПЕРАЦИОННОЙ РАНЫ ПОСЛЕ КЕСАРЕВА СЕЧЕНИЯ
- 15. АКУШЕРСКИЙ ПЕРИТОНИТ Акушерский перитонит — одно
- 16. В.Н.Серов и соавт. (1984) выделяют 3 возможных
- 17. ПАТОГЕНЕЗ В основе патогенеза лежит распространение возбудителя
- 18. Клиническая картина и диагностика Клиника характеризуется симптомами
- 19. Синдром воспалительной реакции – температура тела >38
- 20. Признаки полиорганной недостаточности: изменение психического статуса, гипоксемия, гиперлактатемия, олигоурия (
- 21. Диагноз устанавливают на основании:
- 22. Лечение. Тактика ведения больных с перитонитом
- 23. Антибактериальная терапия: Имипенем+циластатин
- 24. Сепсис Характеризуется непрерывным или периодическим поступлением в
- 25. МИКРОБИОЛОГИЧЕСКИЕ ТЕНДЕНЦИИ Основными возбудителями у больных сепсисом
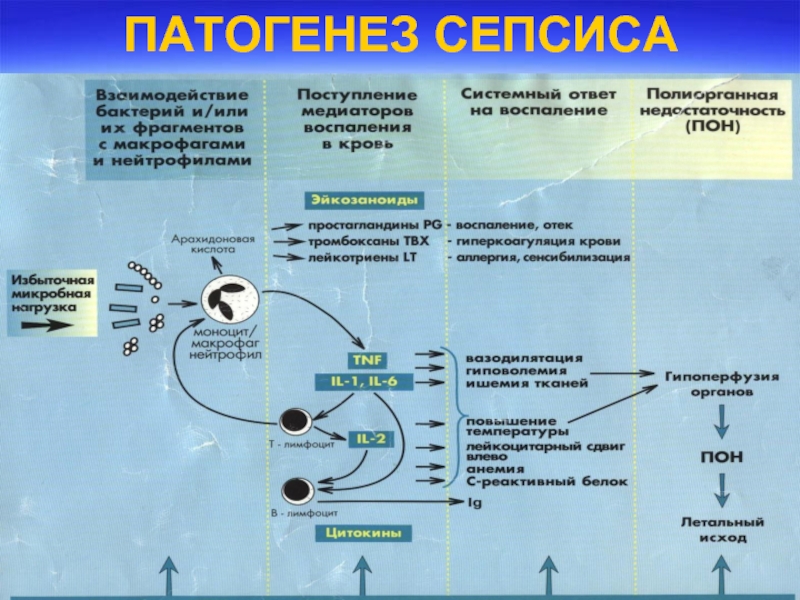
- 26. ПАТОГЕНЕЗ СЕПСИСА
- 27. КЛАССИФИКАЦИЯ (Костюченко Б.М., Светухин А.П., 1982)
- 28. ДИАГНОСТИКА Для диагностики сепсиса обязательно наличие первичного
- 29. ПРИЗНАКИ ПОН Нарушение нервной системы. Нарушение функции
- 30. Септицемией называют наличие в кровеносном русле и
- 31. КЛИНИЧЕСКАЯ КАРТИНА СЕПТИЦЕМИИ Высокая температура тела (до
- 32. КЛИНИЧЕСКАЯ КАРТИНА СЕПТИЦЕМИИ (ПРОДОЛЖЕНИЕ) Бледность кожных покровов
- 33. СЕПТИКОПИЕМИЯ Септикопиемия ( синоним «гнилокровие») – форма
- 34. КЛИНИЧЕСКАЯ КАРТИНА СЕПТИКОПИЕМИИ Позднее начало. Тяжелые проявления
- 35. КЛИНИЧЕСКАЯ КАРТИНА СЕПТИКОПИЕМИИ На 6-9 день после
- 36. ЛЕЧЕНИЕ Воздействие на первичный очаг (матка –
- 37. Воздействие на матку Выскабливание матки (при остатках
- 38. ИТШ Термины: «септический шок», «эндоток-сический шок», «грамотрицательная
- 39. ИТШ ИТШ может развиться на любом этапе
- 40. ФАЗЫ КЛИНИЧЕСКОГО ТЕЧЕНИЯ Теплая нормотония Теплая гипотония
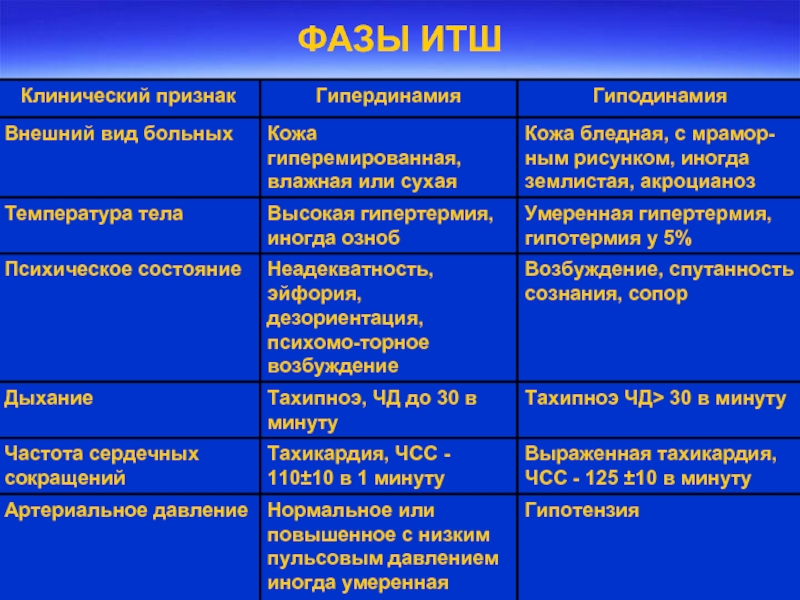
- 41. ФАЗЫ ИТШ
- 42. ДИАГНОСТИКА ИТШ Гипертермия выше 380С (после хирургического
- 43. Синдром полиорганной недостаточности ЖКТ (тошнота, рвота, диарея).
- 44. ЛЕЧЕНИЕ ИТШ Устранение артериальной гипотензии и нарушений
- 45. Хирургическая тактика ИТШ Своевременное проведение гистерэктомии –
- 46. ПОСЛЕРОДОВОЙ МАСТИТ В этиологии мастита
- 47. Классификация мастита: Серозный (начинающийся). Инфильтративный. Гнойный: инфильтративно-гнойный:
- 48. Клиническая картина как правило, начинается остро, температура
- 49. Лечение При послеродовом мастите лечение должно
- 50. Лечение Парентерально: амоксиклав 1,2 гр в/в
- 51. Гидратационную терапию необходимо проводить всем больным с
- 52. Лактация Для подавления лактации при абсцедировании
Слайд 2Послеродовые гнойно-септические заболевания развиваются в 4—6 % случаев, этот показатель выше
после кесарева сечения.
Проблема послеродовых гнойно-воспалительных заболеваний непосредственно связана:
с инфицированием беременных, рожениц
внутриутробной инфекцией плода и новорожденного
Проблема послеродовых гнойно-воспалительных заболеваний непосредственно связана:
с инфицированием беременных, рожениц
внутриутробной инфекцией плода и новорожденного
Слайд 3Обострение латентного инфекционного процесса обусловлено снижением иммунитета, причиной которого служат:
сама беременность,
экстрагенитальные
заболевания,
экологические факторы,
осложнения беременности, которые также способствуют активации латентной инфекции и проявлению патогенности эндогенной флоры.
экологические факторы,
осложнения беременности, которые также способствуют активации латентной инфекции и проявлению патогенности эндогенной флоры.
Слайд 4Отрицательное влияние снижения иммунитета проявляется:
изменениями состава нормальной микрофлоры кишечника, влагалища, кожи,
преобразованием
условно-патогенной микрофлоры в патогенную,
возникновением новых видов вирусов (например, ВИЧ).
Значительные изменения в биологических процессах вызывает бесконтрольное применение антибиотиков и антисептиков.
Основными возбудителями гнойно-септических заболеваний у рожениц и родильниц являются:
анаэробы, энтерококки, стрептококки, стафилококки
часто наблюдается смешанная инфекция.
возникновением новых видов вирусов (например, ВИЧ).
Значительные изменения в биологических процессах вызывает бесконтрольное применение антибиотиков и антисептиков.
Основными возбудителями гнойно-септических заболеваний у рожениц и родильниц являются:
анаэробы, энтерококки, стрептококки, стафилококки
часто наблюдается смешанная инфекция.
Слайд 5Классификация.
Локализованные послеродовые гнойно-септические заболевания:
послеродовую язва
эндометрит
нагноение операционной раны после кесарева сечения,
мастит
Генерализованные формы:
акушерский перитонит,
сепсис.
Во время родов может наблюдаться хориоамнионит.
Слайд 6ХОРИОАМНИОНИТ
На фоне длительного безводного промежутка;
Ухудшение общего состояния, повышение температуры, озноб, учащение
пульса;
Мутные околоплодные воды, с запахом, иногда гноевидные выделения;
Изменения анализа крови.
У 20% родильниц с хориоамнионитом развивается эндомиометрит и др.послеродовые инфекции.
Мутные околоплодные воды, с запахом, иногда гноевидные выделения;
Изменения анализа крови.
У 20% родильниц с хориоамнионитом развивается эндомиометрит и др.послеродовые инфекции.
Слайд 7
ПОСЛЕРОДОВАЯ ЯЗВА – это гнойно-воспалительный процесс в области промежности, вульвы, влагалища,
шейки матки.
В отличие от послеродового эндометрита вероятность генерализации процесса значительно меньше, но не исключена.
Клиника: локальная болезненность, зуд.
Границы язвы четкие, отечные, гиперемированы, дно язвы покрыто грязно-серым налетом с участками некроза, отделяемое с неприятным запахом, рана легко кровоточит.
Нагноение швов промежности: отечность, гиперемия, резкая болезненность. При небольшом надавливании на кожу около швов просачивается серозно-гнойное отделяемое.
Лечение заключается:
раскрытие раны и обеспечении свободного оттока отделяемого,
В отличие от послеродового эндометрита вероятность генерализации процесса значительно меньше, но не исключена.
Клиника: локальная болезненность, зуд.
Границы язвы четкие, отечные, гиперемированы, дно язвы покрыто грязно-серым налетом с участками некроза, отделяемое с неприятным запахом, рана легко кровоточит.
Нагноение швов промежности: отечность, гиперемия, резкая болезненность. При небольшом надавливании на кожу около швов просачивается серозно-гнойное отделяемое.
Лечение заключается:
раскрытие раны и обеспечении свободного оттока отделяемого,
Слайд 8при нагноении необходимы дренирование гнойных полостей и тщательное промывание их антисептическими
жидкостями,
при гнойном пропитывании и некрозе тканей последние должны быть иссечены.
для стимуляции формирования полноценных грануляций рекомендуется назначение протеолитических ферментов (трипсин и химотрипсин).
в случае необходимости накладывают отсроченные вторичные швы на рану.
антибактериальная и инфузионная терапия при послеродовой язве показана в случае развития интоксикации и лихорадки.
при гнойном пропитывании и некрозе тканей последние должны быть иссечены.
для стимуляции формирования полноценных грануляций рекомендуется назначение протеолитических ферментов (трипсин и химотрипсин).
в случае необходимости накладывают отсроченные вторичные швы на рану.
антибактериальная и инфузионная терапия при послеродовой язве показана в случае развития интоксикации и лихорадки.
Слайд 9ПОСЛЕРОДОВОЙ ЭНДОМЕТРИТ
Послеродовой эндометрит чаще протекает в легкой форме и заканчивается выздоровлением.
Однако у каждой 4-й родильницы он имеет тяжелое течение, при этом наблюдается гнойно-резорбтивная лихорадка; кроме того, существует реальная угроза генерализации инфекции.
Клиническая картина и диагностика.
относительно позднее начало (на 5—12-е сутки послеродового периода)
повышение температуры тела до 38—38,5 °С
умеренно увеличенная СОЭ (30—35 мм/ч)
лейкоцитоз в пределах 9— 12х109/л
незначительный сдвиг лейкоцитарной формулы крови влево
общее самочувствие больных существенно не меняется сон и аппетит остаются хорошими, головных болей нет
матка увеличена, пастозна, болезненная
лохии длительное время остаются кровянистыми, затем гнойные
гиперемированная, утолщенная, иногда обложенная налетом фибрина шейка матки
экссудация из маточного зева.
Клиническая картина и диагностика.
относительно позднее начало (на 5—12-е сутки послеродового периода)
повышение температуры тела до 38—38,5 °С
умеренно увеличенная СОЭ (30—35 мм/ч)
лейкоцитоз в пределах 9— 12х109/л
незначительный сдвиг лейкоцитарной формулы крови влево
общее самочувствие больных существенно не меняется сон и аппетит остаются хорошими, головных болей нет
матка увеличена, пастозна, болезненная
лохии длительное время остаются кровянистыми, затем гнойные
гиперемированная, утолщенная, иногда обложенная налетом фибрина шейка матки
экссудация из маточного зева.
Слайд 10Тяжелый эндометрит (чаще возникает после кесарева сечения):
начинается на 2—3-й сутки после
родов,
определяется болезненность матки,
лохии становятся гнойными, с ихорозным запахом,
температура тела 38—39 °С, повышение температуры тела, нередко сопровождающееся ознобом.
больную беспокоят головная боль, слабость, нарушение сна, аппетита, боли внизу живота,
характерны тахикардия (более 110 уд/мин),
количество лейкоцитов колеблется от 14*109/л до 30*109/л, у всех больных отмечается нейтрофильный сдвиг формулы крови,
анемия развивается у каждой 3-й больной,
инволюция матки замедлена.
определяется болезненность матки,
лохии становятся гнойными, с ихорозным запахом,
температура тела 38—39 °С, повышение температуры тела, нередко сопровождающееся ознобом.
больную беспокоят головная боль, слабость, нарушение сна, аппетита, боли внизу живота,
характерны тахикардия (более 110 уд/мин),
количество лейкоцитов колеблется от 14*109/л до 30*109/л, у всех больных отмечается нейтрофильный сдвиг формулы крови,
анемия развивается у каждой 3-й больной,
инволюция матки замедлена.
Слайд 11
трансвагинальное, ультразвуковое сканирование, при котором оценивают состояние полости матки (расширение полости
матки), миометрия, динамику обратного развития матки и тем самым своевременно диагностируют воспалительный процесс, гемато- и лохиометру, задержка в матке фрагментов последа, а также обосновать показания к применению инвазивного метода диагностики
Гистероскопия (диагностическая и лечебная), при которой на стенках матки определяются рыхлые фибринозные отложения; слизистая оболочка отечная, цианотичная, с обилием инъецированных, легко кровоточащих сосудов. При тяжелой форме эндометрита определяют фибринозный налет с примесью гноя от грязно-белого до желтовато-зеленого тонов. У 10,5 % больных с эндометритом после кесарева сечения во время гистероскопии может определяться частичное расхождение шва.
Гистероскопия (диагностическая и лечебная), при которой на стенках матки определяются рыхлые фибринозные отложения; слизистая оболочка отечная, цианотичная, с обилием инъецированных, легко кровоточащих сосудов. При тяжелой форме эндометрита определяют фибринозный налет с примесью гноя от грязно-белого до желтовато-зеленого тонов. У 10,5 % больных с эндометритом после кесарева сечения во время гистероскопии может определяться частичное расхождение шва.
Слайд 12Лечение
В первую очередь необходимо воздействовать на очаг инфекции — матку.
При выявлении значительного количества содержимого в полости матки предпочтительнее произвести вакуум-аспирацию и промывание матки. При незначительном расширении полости матки ограничиваются расширением цервикального канала для создания надежного оттока. Для уменьшения всасывания продуктов распада и токсинов промывают полость матки растворами антисептиков и антибиотиков ( полигексанид 2 раза в сутки 2-3 суток, хлоргексидин, гидроксиметилхиноксилиндиоксид и др).Лечение в течение 1-3 суток.
Раннее назначение антибиотиков широкого спектра действия, как правило, не менее двух антибиотиков в максимальных дозах с учетом чувствительности микрофлоры.
В комбинацию антибиотиков включают: амоксициллин+клавулановая кислота(1,2гр в/в 3-4 раза в сутки); цефалоспориновые 2-3 поколения – цефуроксим 1,5 гр в/в 3 раза в сутки или цефтриаксон 2,0 гр в/в в сутки одновременно с метронидазолом по 500 мг в/в 3 раза в сутки. Для профилактики кандидоза и дисбактериоза в схему лечения включают флукостат, дифлюкан 150мг; клиндамицин 900 мг в/в 3 раза в сутки с гентамицином ( по 5-6 мг/кг на одно в/в или в/м введение). Длительность 7-10 дней. Через 24-48 часов переводят на пероральный прием препаратов.
Раннее назначение антибиотиков широкого спектра действия, как правило, не менее двух антибиотиков в максимальных дозах с учетом чувствительности микрофлоры.
В комбинацию антибиотиков включают: амоксициллин+клавулановая кислота(1,2гр в/в 3-4 раза в сутки); цефалоспориновые 2-3 поколения – цефуроксим 1,5 гр в/в 3 раза в сутки или цефтриаксон 2,0 гр в/в в сутки одновременно с метронидазолом по 500 мг в/в 3 раза в сутки. Для профилактики кандидоза и дисбактериоза в схему лечения включают флукостат, дифлюкан 150мг; клиндамицин 900 мг в/в 3 раза в сутки с гентамицином ( по 5-6 мг/кг на одно в/в или в/м введение). Длительность 7-10 дней. Через 24-48 часов переводят на пероральный прием препаратов.
Слайд 13Целесообразно применение иммунных препаратов: антистафилококковый гаммаглобулин или иммуноглобулин вводят внутримышечно или
внутривенно через день по 5 мл (курс лечения 4—5 доз). Из иммуномодуляторов может быть применен виферон, имунофан.
С целью устранения гиповолемии, осуществления детоксикации и коррекции сопутствующих нарушений коллоидно-осмотического состояния проводят многокомпонентную гидратационную терапию. Соотношение между коллоидными и кристаллоидными растворами равно 1:1.Общий объем инфузии за сутки составляет 2,5 л.( 5% глюкоза, декстраны, реамберин, белковые препараты, 4% р-р натрия бикарбоната)
В комплексную терапию необходимо включать препараты витаминов С и группы В, НПВС, десенсибилизирующая терапия, утеротоники.
С целью устранения гиповолемии, осуществления детоксикации и коррекции сопутствующих нарушений коллоидно-осмотического состояния проводят многокомпонентную гидратационную терапию. Соотношение между коллоидными и кристаллоидными растворами равно 1:1.Общий объем инфузии за сутки составляет 2,5 л.( 5% глюкоза, декстраны, реамберин, белковые препараты, 4% р-р натрия бикарбоната)
В комплексную терапию необходимо включать препараты витаминов С и группы В, НПВС, десенсибилизирующая терапия, утеротоники.
Слайд 14ИНФЕКЦИЯ ОПЕРАЦИОННОЙ РАНЫ ПОСЛЕ КЕСАРЕВА СЕЧЕНИЯ
Клиническая картина
При инфицировании операционной раны характерно наличие как местных, так и общих симптомов:
слабость, озноб, снижение аппетита
болезненность в области операционной раны
температура тела повышается до 38—38,5 °С.
определяются инфильтрация операционной раны, покраснение и болезненность кожных покровов
увеличивается содержание лейкоцитов, повышается СОЭ.
Лечение
При нагноении тканей операционной раны швы снимают и обеспечивают отток раневого отделяемого, гнойные полости дренируют.
Показаны антибиотики, общеукрепляющая, гидратационная терапия, протеолитические ферменты.
При инфицировании операционной раны характерно наличие как местных, так и общих симптомов:
слабость, озноб, снижение аппетита
болезненность в области операционной раны
температура тела повышается до 38—38,5 °С.
определяются инфильтрация операционной раны, покраснение и болезненность кожных покровов
увеличивается содержание лейкоцитов, повышается СОЭ.
Лечение
При нагноении тканей операционной раны швы снимают и обеспечивают отток раневого отделяемого, гнойные полости дренируют.
Показаны антибиотики, общеукрепляющая, гидратационная терапия, протеолитические ферменты.
Слайд 15АКУШЕРСКИЙ ПЕРИТОНИТ
Акушерский перитонит — одно из наиболее грозных осложнений послеродового
периода, он развивается в 0,3—1,5 % случаев.
Слайд 16В.Н.Серов и соавт. (1984) выделяют 3 возможных механизма инфицирования брюшной полости
у больных, перенесших кесарево сечение.
Перитонит возникает вследствие инфицирования брюшины во время кесарева сечения (при сопутствующем хориоамнионите, длительном безводном промежутке). Источником инфекции является содержимое матки, попадающее в брюшную полость в процессе операции ("ранний" перитонит).
Источником инфицирования брюшной полости после кесарева сечения может быть также повышенная (вследствие пареза) проницаемость стенки кишечника для токсинов и бактерий.
Наиболее часто перитонит обусловлен инфицированием брюшной полости вследствие несостоятельности швов на матке.
Перитонит возникает вследствие инфицирования брюшины во время кесарева сечения (при сопутствующем хориоамнионите, длительном безводном промежутке). Источником инфекции является содержимое матки, попадающее в брюшную полость в процессе операции ("ранний" перитонит).
Источником инфицирования брюшной полости после кесарева сечения может быть также повышенная (вследствие пареза) проницаемость стенки кишечника для токсинов и бактерий.
Наиболее часто перитонит обусловлен инфицированием брюшной полости вследствие несостоятельности швов на матке.
Слайд 17ПАТОГЕНЕЗ
В основе патогенеза лежит распространение возбудителя в брюшной полости, развитие синдрома
системной воспалительной реакции и признаков полиорганной недостаточности, важнейшая из которых – кишечная недостаточность. Источник инфекции при акушерских перитонитах ( в большинстве случаев) – матка (эндомиометрит, несостоятельность швов на матке после КС).
Слайд 18Клиническая картина и диагностика
Клиника характеризуется симптомами воспаления брюшины и признаками общей
интоксикации (синдром системной воспалительной реакции, полиорганная недостаточность).
характерно раннее появление симптомов интоксикации (2—3-й сутки);
признаки воспаления брюшины – локальная или разлитая болезненность при пальпации живота, положительные симптомы раздражения брюшины, признаки кишечной недостаточности – нарушение перистальтики, метеоризм, сухость во рту, тошнота, рвота, отсутствие стула, отхождения газов.
характерно раннее появление симптомов интоксикации (2—3-й сутки);
признаки воспаления брюшины – локальная или разлитая болезненность при пальпации живота, положительные симптомы раздражения брюшины, признаки кишечной недостаточности – нарушение перистальтики, метеоризм, сухость во рту, тошнота, рвота, отсутствие стула, отхождения газов.
Слайд 19Синдром воспалительной реакции – температура тела >38 или
>90 уд/мин., тахипноэ < 20 в мин, лейкоцитоз > 12x10|9 или <4x10|9, сдвиг лейкоцитарной формулы влево — появление палочкоядерных лейкоцитов;
Слайд 20Признаки полиорганной недостаточности: изменение психического статуса, гипоксемия, гиперлактатемия, олигоурия (
( снижение АД <90 мм.рт.ст. или снижение на 40 мм.рт.ст.);
в отличие от "хирургического" перитонита симптомы раздражения брюшины в первые дни часто отсутствуют. В последующем (5—6-е сутки) на фоне выраженного пареза кишечника определяются сухость языка, положительный симптом Щеткина—Блюмберга, "мышечная защита", рвота, жидкий и частый стул с резким запахом, четкая локальная болезненность при пальпации.
в отличие от "хирургического" перитонита симптомы раздражения брюшины в первые дни часто отсутствуют. В последующем (5—6-е сутки) на фоне выраженного пареза кишечника определяются сухость языка, положительный симптом Щеткина—Блюмберга, "мышечная защита", рвота, жидкий и частый стул с резким запахом, четкая локальная болезненность при пальпации.
Слайд 21 Диагноз устанавливают на основании:
характерной клинической картины,
данных УЗИ, которое
позволяет выявить раздутые, снижение или отсутствие перистальтики. Нередко визуализируется свободная жидкость в брюшной полости между петлями кишечника, в латеральных каналах и в позадиматочном пространстве. О неполноценности швов на матке свидетельствуют неравномерная толщина стенки матки в проекции шва, наличие в этой области жидкостных структур, симптомов "ниши".
при рентгенологическом исследовании органов брюшной полости также выявляются признаки пареза кишечника: вздутие его петель, утолщение стенок; при динамической паретической непроходимости определяются уровни жидкости.
при рентгенологическом исследовании органов брюшной полости также выявляются признаки пареза кишечника: вздутие его петель, утолщение стенок; при динамической паретической непроходимости определяются уровни жидкости.
Слайд 22Лечение.
Тактика ведения больных с перитонитом после кесарева сечения зависит от его
формы, тяжести заболевания, эффективности консервативной терапии.
При симптомах перитонита в первые 3—4 сут. проводится комплексная консервативная терапия, и только в отсутствие эффекта и при ухудшении состояния больной (парез кишечника не разрешается и переходит в паралитическую непроходимость, появляются экссудат в брюшной полости, тахикардия, тахипноэ) показано оперативное вмешательство.
Объем оперативного лечения при перитоните заключается в экстирпации матки с трубами; ревизия, дренировании брюшной полости и нижних отделов боковых каналов через влагалище и переднюю брюшную стенку; при разлитом перитоните выполняют дренирование верхних отделов живота и проточное орошение брюшной полости.
При симптомах перитонита в первые 3—4 сут. проводится комплексная консервативная терапия, и только в отсутствие эффекта и при ухудшении состояния больной (парез кишечника не разрешается и переходит в паралитическую непроходимость, появляются экссудат в брюшной полости, тахикардия, тахипноэ) показано оперативное вмешательство.
Объем оперативного лечения при перитоните заключается в экстирпации матки с трубами; ревизия, дренировании брюшной полости и нижних отделов боковых каналов через влагалище и переднюю брюшную стенку; при разлитом перитоните выполняют дренирование верхних отделов живота и проточное орошение брюшной полости.
Слайд 23
Антибактериальная терапия:
Имипенем+циластатин по 0,5 гр 3 раза в сутки в/в;
Мефопенем по
0,5 гр 3 раза в сутки в/в;
Цефепим по 2 гр/сут в/в + метронидазол по 500 мг 3 раза/сут.
Цефоперазон + сульбактам 2-4-гр/сут 2 раза в/в
Метронидазол 500мг 3 раза/сут. с фторхинолонами (офлоксацин 400 мг 2 раза/сут и др.)
Цефоперазон 2 гр 3 раза/сут в/в +метронидазол по 500 мг 3 раза/сут.
АБ – терапия назначается за 30-40 мин до операции, средняя продолжительность терапии 10-14 дней.
Цефепим по 2 гр/сут в/в + метронидазол по 500 мг 3 раза/сут.
Цефоперазон + сульбактам 2-4-гр/сут 2 раза в/в
Метронидазол 500мг 3 раза/сут. с фторхинолонами (офлоксацин 400 мг 2 раза/сут и др.)
Цефоперазон 2 гр 3 раза/сут в/в +метронидазол по 500 мг 3 раза/сут.
АБ – терапия назначается за 30-40 мин до операции, средняя продолжительность терапии 10-14 дней.
Слайд 24Сепсис
Характеризуется непрерывным или периодическим поступлением в кровь микроорганизмов из гнойного очага,
микробной или тканевой интоксикацией с развитием тяжелых полиорганных нарушений и часто образованием в различных органах и тканях новых очагов гнойного воспаления.
Характерной особенностью сепсиса является утрата способности организма бороться с возбудителями за пределами инфекционного очага.
Характерной особенностью сепсиса является утрата способности организма бороться с возбудителями за пределами инфекционного очага.
Слайд 25МИКРОБИОЛОГИЧЕСКИЕ ТЕНДЕНЦИИ
Основными возбудителями у больных сепсисом считаются высоковирулентные грамотрицательные и анаэробные
бактерии, реже грамположительная флора.
Наиболее чаще при сепсисе изолируются E. Coli, S. aureus, S.Pheumoniae и облигатные анаэробы.
Особенно тяжело акушерский сепсис протекает после вирусной инфекции.
Наиболее чаще при сепсисе изолируются E. Coli, S. aureus, S.Pheumoniae и облигатные анаэробы.
Особенно тяжело акушерский сепсис протекает после вирусной инфекции.
Слайд 28ДИАГНОСТИКА
Для диагностики сепсиса обязательно наличие первичного гнойного очага и не менее
2-х признаков синдрома системной воспалительной реакции ( температура >38 или < 36 градусов, тахикардия> 90 уд/мин, тахипноэ, изменение лейкоцитарной формулы крови).
Обнаружение возбудителя в крови – необязательно.
Обнаружение возбудителя в крови – необязательно.
Слайд 29ПРИЗНАКИ ПОН
Нарушение нервной системы.
Нарушение функции дыхания.
Нарушение микроциркуляции внутренних органов.
Нарушение выделительной системы,
функции печени.
Нарушение гемодинамики с развитием кардиогенной недостаточности кровообращения.
Нарушение водно-электролитного баланса
Нарушение гемодинамики с развитием кардиогенной недостаточности кровообращения.
Нарушение водно-электролитного баланса
Слайд 30Септицемией называют наличие в кровеносном русле и во всем организме бактерий
и их токсинов, которые в течение длительного времени периодически (волнообразно) поступают в общий ток крови либо из раны, либо из нарушенных зон микроциркуляции, где резко замедлен кровоток.
СЕПТИЦЕМИЯ
Слайд 31КЛИНИЧЕСКАЯ КАРТИНА СЕПТИЦЕМИИ
Высокая температура тела (до 40 – 41 С0).
Повторные ознобы.
Нарастающая
интоксикация, с нарушением сознания (заторможенность, интоксикационный делирий).
Тахикардия.
Тахипноэ.
Цианоз.
Гипотония
Олигурия, протеинурия.
Высокий лейкоцитоз и СОЭ, сдвиг формулы в влево, нарастание анемии.
Тахикардия.
Тахипноэ.
Цианоз.
Гипотония
Олигурия, протеинурия.
Высокий лейкоцитоз и СОЭ, сдвиг формулы в влево, нарастание анемии.
Слайд 32КЛИНИЧЕСКАЯ КАРТИНА СЕПТИЦЕМИИ (ПРОДОЛЖЕНИЕ)
Бледность кожных покровов (желтушный оттенок, цианоз губ и
ногтей).
Петехиальная сыпь.
Жидкий стул.
Гипонатриемия, гипо- и диспротеинемия, гипоосмоляльный синдром, гипогликемия.
Петехиальная сыпь.
Жидкий стул.
Гипонатриемия, гипо- и диспротеинемия, гипоосмоляльный синдром, гипогликемия.
Слайд 33СЕПТИКОПИЕМИЯ
Септикопиемия ( синоним «гнилокровие») – форма сепсиса, при которой наряду с
явлениями интоксикации организма, происходит образование метастатических абсцессов в различных тканях и органах (легкие, почки, мышцы, подкожная клетчатка, кожа, кости).
Слайд 34КЛИНИЧЕСКАЯ КАРТИНА СЕПТИКОПИЕМИИ
Позднее начало.
Тяжелые проявления интоксикации.
Повторные ухудшения состояния.
Короткие ремиссии.
Полиорганная недостаточность (матки,
легкие, почки, печень).
Множественность поражения (наиболее характерное проявление септикопиемии).
Множественность поражения (наиболее характерное проявление септикопиемии).
Слайд 35КЛИНИЧЕСКАЯ КАРТИНА СЕПТИКОПИЕМИИ
На 6-9 день после родов.
Температура до 40 0С.
Повторные ознобы.
Адинамия,
слабость, заторможенность или возбуждение.
Бледность и цианоз слизистых, боли в мышцах и суставах.
Сердечная недостаточность (тахикардия 120 – 130 уд./мин), снижение артериального давления.
Тахипноэ (26 – 30 дыханий в минуту).
Умеренный лейкоцитоз (10-16 * 109/л), СОЭ (45-60 мм/час), анемия.
Бледность и цианоз слизистых, боли в мышцах и суставах.
Сердечная недостаточность (тахикардия 120 – 130 уд./мин), снижение артериального давления.
Тахипноэ (26 – 30 дыханий в минуту).
Умеренный лейкоцитоз (10-16 * 109/л), СОЭ (45-60 мм/час), анемия.
Слайд 36ЛЕЧЕНИЕ
Воздействие на первичный очаг (матка – эндометрит, почки, молочные железы, абсцессы
промежности, постинъекционный абсцесс).
Комплексная терапия (АБ, ИТТ, общеукрепляющая, десенсибилизирующая, иммунокоррегирующия, симптоматическая, гормональная).
Экстракорпоральные методы детоксикации (гемосорбция, лимфосорбция, плазмоферез, ультрафиолетовое облучение аутокрови, гипербарическая оксигенация).
Комплексная терапия (АБ, ИТТ, общеукрепляющая, десенсибилизирующая, иммунокоррегирующия, симптоматическая, гормональная).
Экстракорпоральные методы детоксикации (гемосорбция, лимфосорбция, плазмоферез, ультрафиолетовое облучение аутокрови, гипербарическая оксигенация).
Слайд 37Воздействие на матку
Выскабливание матки (при остатках последа, сгустках крови).
Промывание охлажденным антисептическим
раствором.
Экстирпация матки (при перитоните, после КС, неэффективной терапии ИТШ, почечной недостаточности, некротическом эндометрите, при хрониосепсисе).
Экстирпация матки (при перитоните, после КС, неэффективной терапии ИТШ, почечной недостаточности, некротическом эндометрите, при хрониосепсисе).
Слайд 38ИТШ
Термины: «септический шок», «эндоток-сический шок», «грамотрицательная септицемия», «бактериальный шок» - синонимы.
Однако
эндотоксемия может встречаться и без сепсиса.
Поэтому более правильным является термин «инфекционно-токсический шок» (ИТШ), учитывает роль основных факторов - инфекционного процесса и токсемии, лежащих в основе этого вида шока.
Поэтому более правильным является термин «инфекционно-токсический шок» (ИТШ), учитывает роль основных факторов - инфекционного процесса и токсемии, лежащих в основе этого вида шока.
Слайд 39ИТШ
ИТШ может развиться на любом этапе гнойного заболевания, но чаще он
развивается при очередном обострении гнойного процесса или в момент хирургического вмешательства, а также в любое время у больных сепсисом.
Слайд 40ФАЗЫ КЛИНИЧЕСКОГО ТЕЧЕНИЯ
Теплая нормотония
Теплая гипотония
Холодная гипотония
Основным признаком септического шока является неуклонное
снижение артериального давления при отсутствии значительной кровопотери
Слайд 42ДИАГНОСТИКА ИТШ
Гипертермия выше 380С (после хирургического вмешательства, аборта, родов, менструации), озноб.
Эритродермия
диффузная или подошвенная, переходящая в десквамацию эпителия на конечностях.
Поражение слизистых оболочек: конъюнктивит, гиперемия слизистой ротоглотки, влагалища, выделения из влагалища.
Артериальная гипотония: систолическое АД ниже 90 мм.рт.ст., ортостатический коллапс и нарушение сознания.
Синдром полиорганной недостаточности.
Хирургическое вмешательство произведенное в ближайшие 48 часов или наличие септического состояния.
Поражение слизистых оболочек: конъюнктивит, гиперемия слизистой ротоглотки, влагалища, выделения из влагалища.
Артериальная гипотония: систолическое АД ниже 90 мм.рт.ст., ортостатический коллапс и нарушение сознания.
Синдром полиорганной недостаточности.
Хирургическое вмешательство произведенное в ближайшие 48 часов или наличие септического состояния.
Слайд 43Синдром полиорганной недостаточности
ЖКТ (тошнота, рвота, диарея).
ЦНС (нарушение сознания без очаговой неврологической
симптоматики).
Почки (повышение азота мочевины и креатинина более чем в два раза, протеинурия, олигурия).
Печень (содержание билирубина в 1,5 раза выше, увеличение активности ферментов плазмы).
Кровь (анемия, лейкоцитоз со сдвигом влево, тром-боцитопения, увеличение осмоляльности, снижение КОД, гипопротеинемия, гипоальбуминэмия, гипергликемия, гиперлактатемия, метаболический ацидоз).
Легкие (респираторный дистресс-синдром – интерстициальный отек легких, тахипноэ, гипоксимия).
ССС (Гипер- и гиподинамический синдром, нарушение автоматизма и ритма сердца, ишемия миокарда, нарушение микроциркуляции).
Почки (повышение азота мочевины и креатинина более чем в два раза, протеинурия, олигурия).
Печень (содержание билирубина в 1,5 раза выше, увеличение активности ферментов плазмы).
Кровь (анемия, лейкоцитоз со сдвигом влево, тром-боцитопения, увеличение осмоляльности, снижение КОД, гипопротеинемия, гипоальбуминэмия, гипергликемия, гиперлактатемия, метаболический ацидоз).
Легкие (респираторный дистресс-синдром – интерстициальный отек легких, тахипноэ, гипоксимия).
ССС (Гипер- и гиподинамический синдром, нарушение автоматизма и ритма сердца, ишемия миокарда, нарушение микроциркуляции).
Слайд 44ЛЕЧЕНИЕ ИТШ
Устранение артериальной гипотензии и нарушений микроциркуляции методом управляемой гемоделюции.
Детоксикация (
по показаниям методами внепочечного очищения – кишечный и перитониальный диализ, лимфо-, гемосорбция и др.).
АБ терапия.
Удаление септического очага (решающее значение имеет быстрое удаление матки).
Проведение ИВЛ в сочетании с кислородотерапией, в том числе ГБО.
Коррекция тромбогеморрагического синдрома.
Проведение терапии полиорганной недостаточности.
АБ терапия.
Удаление септического очага (решающее значение имеет быстрое удаление матки).
Проведение ИВЛ в сочетании с кислородотерапией, в том числе ГБО.
Коррекция тромбогеморрагического синдрома.
Проведение терапии полиорганной недостаточности.
Слайд 45Хирургическая тактика ИТШ
Своевременное проведение гистерэктомии – удаление активного первичного очага, токсины
и инфицированные эмболы, из которого поступают кровь в большом количестве – жизненно показано.
При этом даже тяжелое состояние пациентки (кроме агонального) не является препятствием, поскольку это единственный, хотя и не гарантированный шанс избежать летального исхода.
При этом даже тяжелое состояние пациентки (кроме агонального) не является препятствием, поскольку это единственный, хотя и не гарантированный шанс избежать летального исхода.
Слайд 46ПОСЛЕРОДОВОЙ МАСТИТ
В этиологии мастита ведущее место занимает
патогенный стафилококк.
Особую роль в возникновении мастита играет патологический лактостаз, который заключается в задержке отделения молока. Лактостаз сопровождается повышением температуры тела до 38—38,5 °С, равномерным нагрубанием и болезненностью молочных желез. Общее самочувствие родильницы изменяется мало. Эти явления возникают со 2-х по 6-е сутки после родов. В молоке выявляется большое число патогенных стафилококков.
Лактостаз можно рассматривать как латентную стадию мастита.
Слайд 47Классификация мастита:
Серозный (начинающийся).
Инфильтративный.
Гнойный:
инфильтративно-гнойный: диффузный, узловой;
абсцедирующий: фурункулез ареолы, абсцесс ареолы, абсцесс в
толще железы, абсцесс позади железы (ретромаммарный);
флегмонозный, гнойно-некротический;
гангренозный.
флегмонозный, гнойно-некротический;
гангренозный.
Слайд 48Клиническая картина
как правило, начинается остро,
температура тела повышается до 38,5—39 °С,
лихорадочное состояние
сопровождается ознобом или познабливанием,
отмечаются слабость, головные боли.
в молочной железе появляются боли, кожа в области поражения гиперемирована, железа несколько увеличивается в объеме. Пальпаторно в толще железы определяются уплотненные участки.
иногда отмечается увеличение регионарных подмышечных лимфатических узлов.
при флегмонозном мастите возможна генерализация инфекции с переходом в сепсис. Особенно опасно возникновение септического шока.
Наряду с типичным течением лактационного мастита в последние годы наблюдаются стертые и атипично протекающие формы заболевания, характеризующиеся относительно легкими клиническими симптомами при выраженных анатомических изменениях.
отмечаются слабость, головные боли.
в молочной железе появляются боли, кожа в области поражения гиперемирована, железа несколько увеличивается в объеме. Пальпаторно в толще железы определяются уплотненные участки.
иногда отмечается увеличение регионарных подмышечных лимфатических узлов.
при флегмонозном мастите возможна генерализация инфекции с переходом в сепсис. Особенно опасно возникновение септического шока.
Наряду с типичным течением лактационного мастита в последние годы наблюдаются стертые и атипично протекающие формы заболевания, характеризующиеся относительно легкими клиническими симптомами при выраженных анатомических изменениях.
Слайд 49Лечение
При послеродовом мастите лечение должно быть комплексным, и начинать его
следует как можно раньше.
Основным компонентом комплексной терапии являются антибиотики. Широкий антимикробный спектр действия может быть достигнут при использовании сочетания препаратов, обеспечивающие высокий лечебный эффект.
Перорально: амоксиклав 625 мг 3 раза в сутки или по 1000 мг 2 раза в сутки, оксациллин по 500 мг 4 раза/сут, цефалексин по 500 мг 4 раза/сут.
Основным компонентом комплексной терапии являются антибиотики. Широкий антимикробный спектр действия может быть достигнут при использовании сочетания препаратов, обеспечивающие высокий лечебный эффект.
Перорально: амоксиклав 625 мг 3 раза в сутки или по 1000 мг 2 раза в сутки, оксациллин по 500 мг 4 раза/сут, цефалексин по 500 мг 4 раза/сут.
Слайд 50Лечение
Парентерально: амоксиклав 1,2 гр в/в 3-4 раза в сутки, цефазолин
по 2гр 3 раза в сутки, оксациллин по 1,0 гр 4 раза в сутки. Длительность 5-10 дней.
Целесообразно сочетанное применение антибиотиков и поливалентного стафилококкового бактериофага, которые, обладая принципиально различными механизмами действия на микроорганизмы, могут дополнять друг друга, повышая тем самым лечебный эффект.
Иммунокорригирующая терапия (антистафилококковый гамма-глобулин по 5 мл (100 ME) через день внутримышечно, на курс — 3—5 инъекций. Применяют антистафилококковую плазму (по 100—200 мл внутривенно), адсорбированный стафилококковый анатоксин (по 1 мл с интервалом 3—4 дня, на курс 3 инъекции). Показаны переливание плазмы по 150—300 мл, введение гамма-глобулина или полиглобулина по 3 мл внутримышечно через день, на курс 4—6 инъекций.
Целесообразно сочетанное применение антибиотиков и поливалентного стафилококкового бактериофага, которые, обладая принципиально различными механизмами действия на микроорганизмы, могут дополнять друг друга, повышая тем самым лечебный эффект.
Иммунокорригирующая терапия (антистафилококковый гамма-глобулин по 5 мл (100 ME) через день внутримышечно, на курс — 3—5 инъекций. Применяют антистафилококковую плазму (по 100—200 мл внутривенно), адсорбированный стафилококковый анатоксин (по 1 мл с интервалом 3—4 дня, на курс 3 инъекции). Показаны переливание плазмы по 150—300 мл, введение гамма-глобулина или полиглобулина по 3 мл внутримышечно через день, на курс 4—6 инъекций.
Слайд 51Гидратационную терапию необходимо проводить всем больным с инфильтративным и гнойным маститом,
при серозном — в случае наличия интоксикации (р-ры крахмала, полифер, реамберин; белковые препараты: альбумин, аминопептид, гидролизин, аминокровин, желатиноль. Применяют также растворы глюкозы, изотонический раствор натрия хлорида, 4 % раствор кальция хлорида, 4—5 % раствор натрия гидрокарбоната.
Кроме того, используют антигистаминные препараты: супрастин, димедрол, дипразин; анаболические стероидные гормоны: неробол, ретаболил.
При резистентных к терапии формах, а также при склонности больной к артериальной гипотензии и септическому шоку показаны глюкокортикоиды. Преднизолон, гидрокортизон назначают одновременно с антибиотиками.
Физические методы лечения следует применять дифференцированно в зависимости от формы мастита.
При гнойном мастите показано оперативное лечение. Своевременное и правильное выполнение операции позволяет предупредить распространение процесса на другие участки молочной железы, в значительной степени способствует сохранению железистой ткани и достижению благоприятного косметического результата.
Кроме того, используют антигистаминные препараты: супрастин, димедрол, дипразин; анаболические стероидные гормоны: неробол, ретаболил.
При резистентных к терапии формах, а также при склонности больной к артериальной гипотензии и септическому шоку показаны глюкокортикоиды. Преднизолон, гидрокортизон назначают одновременно с антибиотиками.
Физические методы лечения следует применять дифференцированно в зависимости от формы мастита.
При гнойном мастите показано оперативное лечение. Своевременное и правильное выполнение операции позволяет предупредить распространение процесса на другие участки молочной железы, в значительной степени способствует сохранению железистой ткани и достижению благоприятного косметического результата.
Слайд 52Лактация
Для подавления лактации при абсцедировании используют каберголин по 0,5 мг
внутрь 2 раза в сутки 1-2 дня или бромкриптин по 2,5 мг внутрь 2 раза в день 14 дней.
Профилактика – предупреждение образования трещин и лактостаза.
Профилактика – предупреждение образования трещин и лактостаза.