- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Патофизиология белой крови презентация
Содержание
- 1. Патофизиология белой крови
- 3. Патология белой крови: 1. Лейкоцитозы
- 4. Патологические формы лейкоцитов (ПФЛ):
- 5. ЛЕЙКОЦИТОЗЫ
- 6. Лейкоцитоз – увеличение общего количества лейкоцитов (>9Г/л)
- 7. Классификации лейкоцитозов 1. По
- 8. Общий патогенез лейкоцитозов Перераспределительный механизм (кратковременный) 2. Стимуляция лейкопоэза (более длительный)
- 9. Классификация лейкоцитозов по этиологии и патогенезу
- 10. Классификация лейкоцитозов по этиологии и патогенезу
- 11. Классификация лейкоцитозов по изменению в лейкоцитарной формуле
- 12. Нейтрофилия Нейтрофилия – увеличение содержания нейтрофилов
- 13. Нейтрофильный лейкоцитоз
- 14. Виды нейтрофильного лейкоцитоза (нейтрофилии): Без сдвига 2.
- 15. Эозинофилия – увеличение содержания эозинофилов в гемограмме
- 16. Эозинофилия
- 17. Базофилия Базофилия – увеличение
- 18. Базофилия
- 19. Моноцитоз Моноцитоз – увеличение содержания моноцитов в
- 20. Моноцитоз
- 21. Лимфоцитоз Лимфоцитоз – увеличение содержания лимфоцитов в
- 22. Лимфоцитоз
- 23. ЛЕЙКОПЕНИИ
- 24. Лейкопения – уменьшение общего количества лейкоцитов
- 25. Этиология лейкопений Экзогенные и эндогенные причины:
- 26. Классификация лейкопений по изменению в лейкоцитарной формуле
- 27. Общий патогенез лейкопений 1. Угнетение лейкопоэтической функции
- 28. АГРАНУЛОЦИТОЗ (вариант нейтропении, тяжелая нейтропения)
- 29. АГРАНУЛОЦИТОЗ – клинико-гематологический синдром, характеризующийся полным либо
- 30. Классификация агранулоцитозов по механизму развития: Миелотоксический агранулоцитоз
- 31. ЛЕЙКЕМОИДНЫЕ РЕАКЦИИ
- 32. Лейкемоидная реакция (ЛР) – патологическая реакция
- 33. Особенности ЛР: Нет опухолевой трансформации, но гематологически
- 34. Отличие лейкемоидной реакции от лейкоза:
- 35. Отличия лейкемоидной реакции от лейкоза:
- 36. Классификация лейкемоидных реакций: Миелоидные ЛР:
- 37. ЛЕЙКОЗЫ
- 38. ЛЕЙКОЗ – это вид гемобластоза
- 40. Гемобластозы 1. Лейкозы
- 41. Лейкоз – это опухоль, исходящая из кроветворных
- 42. Этиология лейкозов Ионизирующее излучение Химические канцерогены ДНК- и РНК-содержащие вирусы Генетические факторы
- 43. Патогенез лейкозов Лейкозогенный фактор действует на
- 44. 3. Распространение и инфильтрация опухолевого клона
- 45. Патогенез лейкозов 4. Опухоль из
- 46. Общие нарушения в организме при лейкозах
- 47. Анемический синдром Угнетение нормального эритропоэза
- 48. Геморрагический синдром Угнетение нормального тромбоцитопоэза
- 49. Интоксикационный синдром Интоксикация продуктами распада
- 50. Инфекционный синдром Угнетение нормального лейкопоэза
- 51. Метастатический синдром Появление в различных органах
- 52. Метастатический (гиперпластический) синдром увеличение лимфоузлов (они
- 53. наблюдается пролиферация лейкозных клеток в мозговых оболочках
- 54. Алгоритм диагностики лейкозов: 1. Исследование периферической крови
- 55. Цитохимия бластных клеток
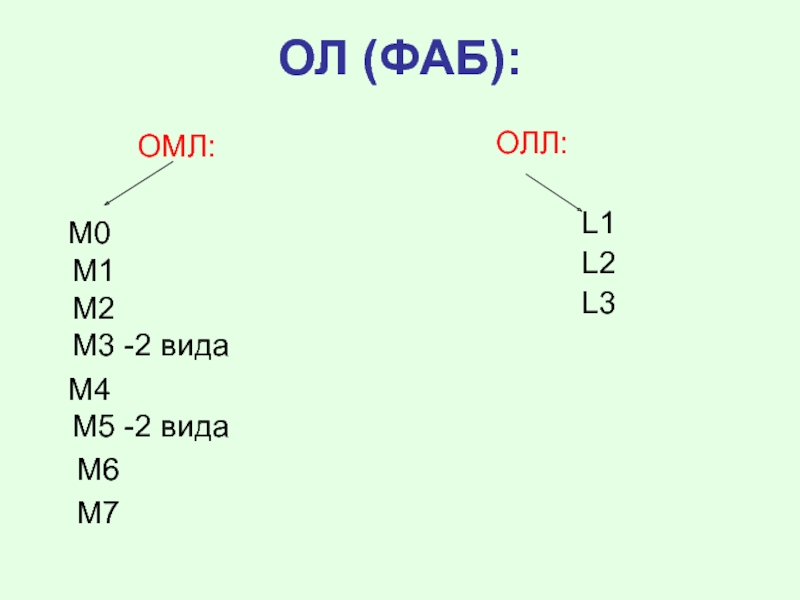
- 56. Классификации лейкозов Лейкозы подразделяются на острые
- 57. Классификация лейкозов Лейкозы Хронические лейкозы (ХЛ) Острые лейкозы (ОЛ)
- 58. Острый лейкоз Острый лейкоз – опухоль,
- 59. ОСТРЫЙ ЛЕЙКОЗ Картина крови при ОЛ на
- 60. Клиническое течение острого лейкоза 1.
- 61. Классификации острого лейкоза: По морфо-функциональному принципу: Острый
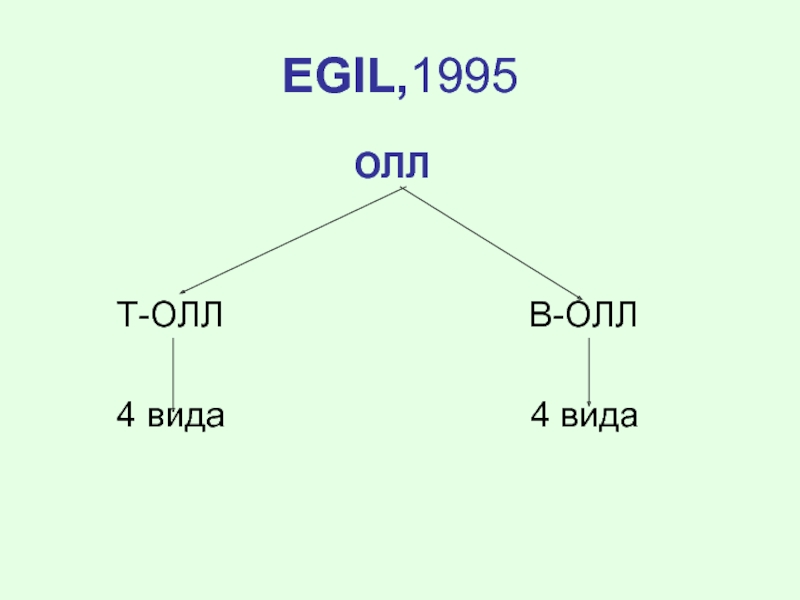
- 62. ФАБ – классификация ОЛ:
- 63. ОЛ (ФАБ):
- 64. Иммунологическая классификация острых
- 65. EGIL,1995
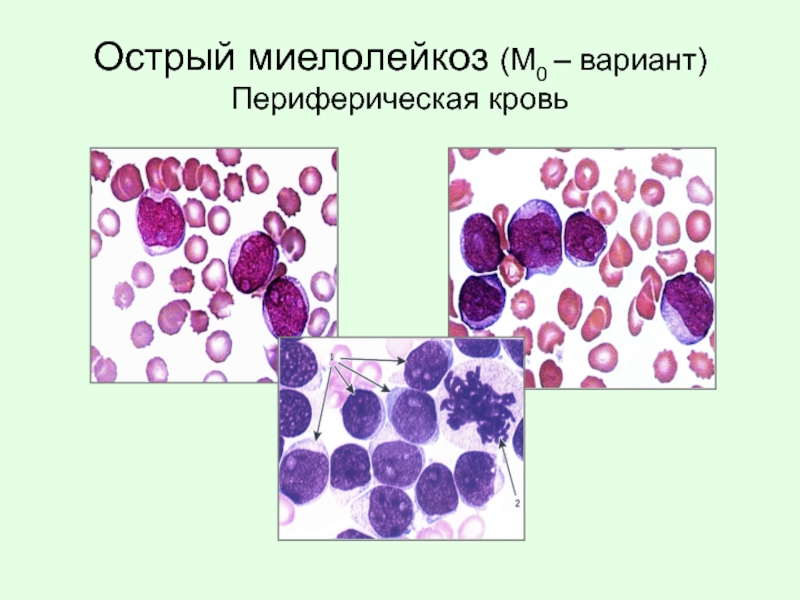
- 66. Острый миелолейкоз (М0 – вариант) Периферическая кровь
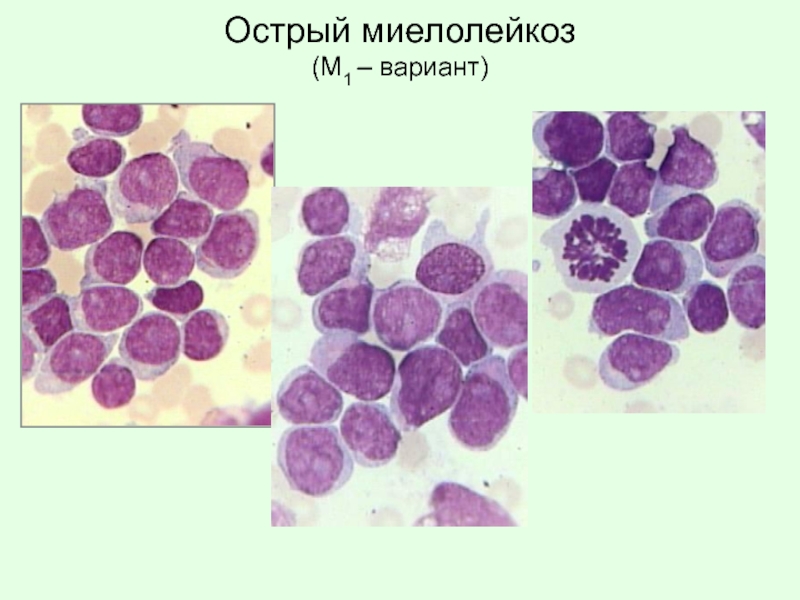
- 67. Острый миелолейкоз (М1 – вариант)
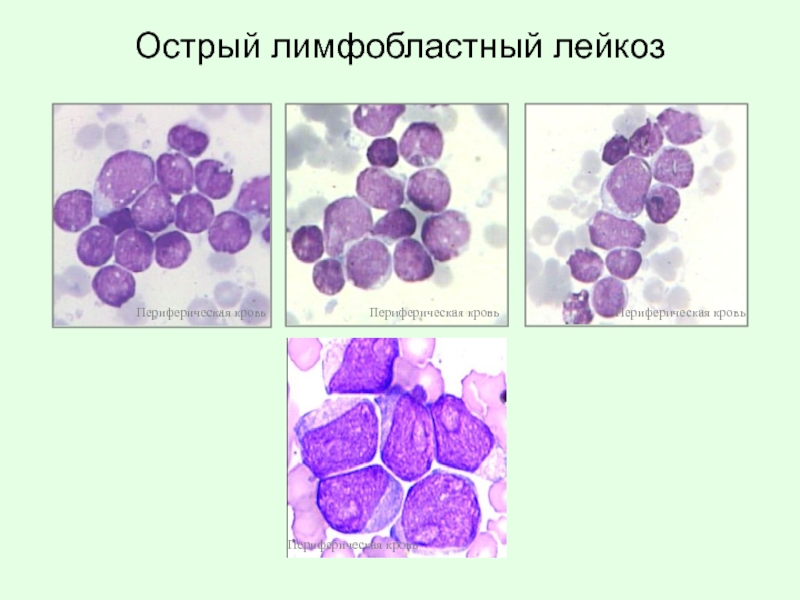
- 68. Острый лимфобластный лейкоз
- 69. Хронический лейкоз Хронический лейкоз – опухоль, исходящая
- 70. ХРОНИЧЕСКИЙ ЛЕЙКОЗ Картина крови при ХЛ на
- 71. Клиническое течение хронического лейкоза
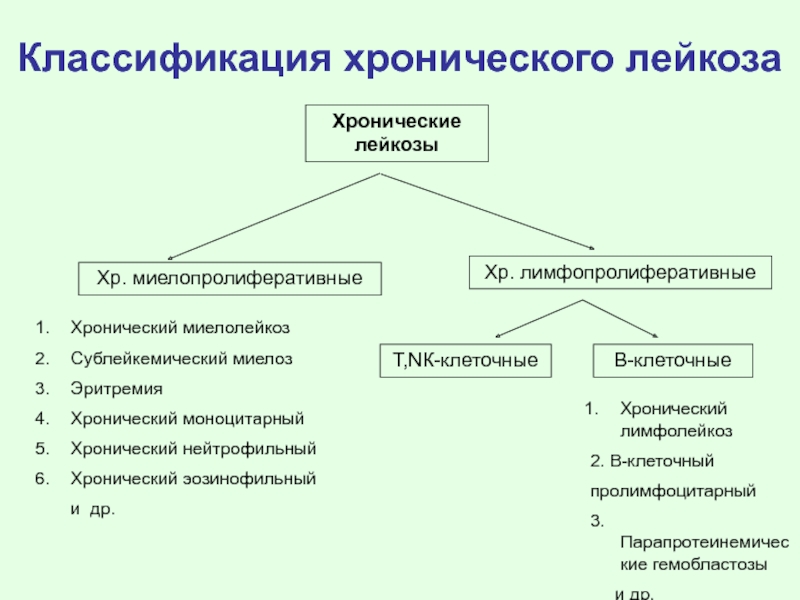
- 72. Классификация хронического лейкоза Хронический миелолейкоз Сублейкемический миелоз
- 73. Хронический лимфолейкоз (ХЛЛ) На начальной стадии –
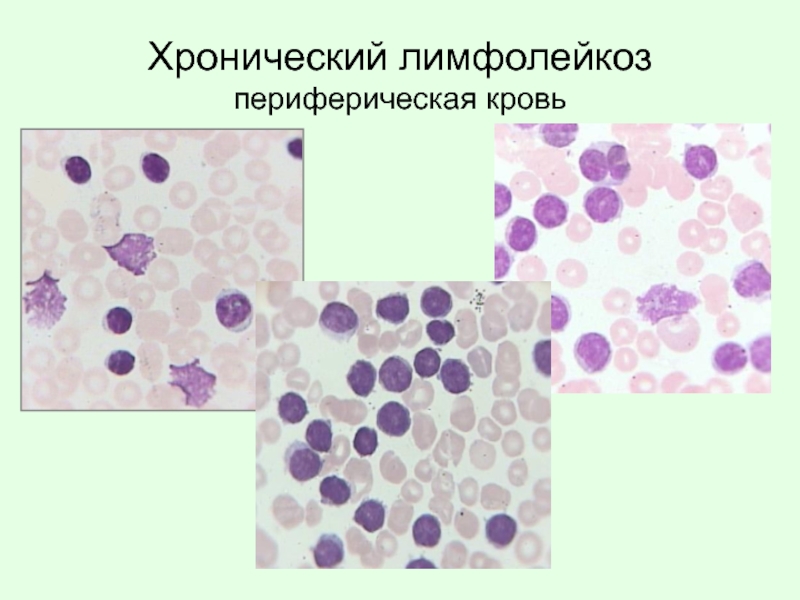
- 74. Хронический лимфолейкоз периферическая кровь
- 75. Хронический миелолейкоз (ХМЛ) Наблюдается лейкоцитоз, анемия, может
- 76. Хронический миелолейкоз периферическая кровь
Слайд 3Патология белой крови:
1. Лейкоцитозы
2. Лейкопении
3. Лейкемоидные реакции
№ 1-3 – это не самостоятельные заболевания, это реакция крови на какое-либо воздействие, симптом ряда заболеваний, имеющий временный характер.
т.2, с.63-97
Слайд 4
Патологические формы лейкоцитов (ПФЛ):
- регенеративные
Функциональные дефекты лейкоцитов:
- наследственные (врожденные)
- приобретенные
с.63-66 (т.2)
Слайд 6Лейкоцитоз – увеличение общего количества лейкоцитов (>9Г/л) или числа их отдельных
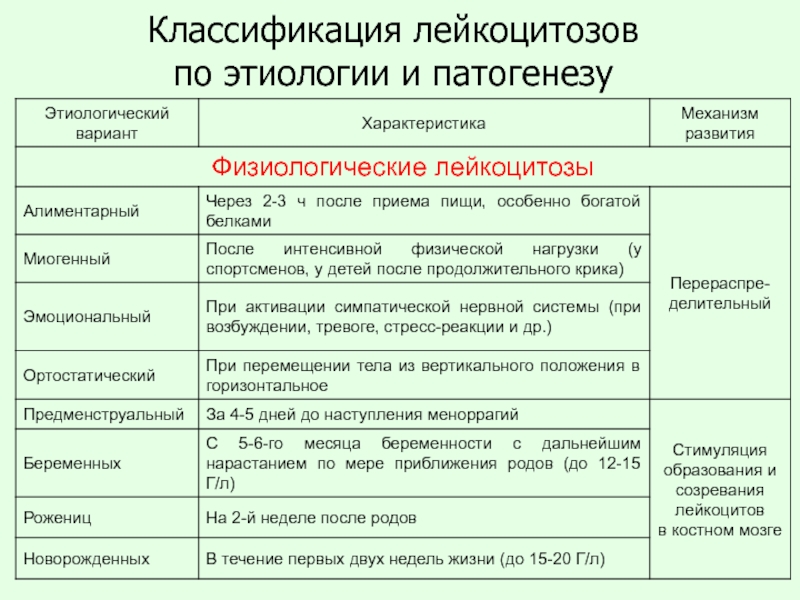
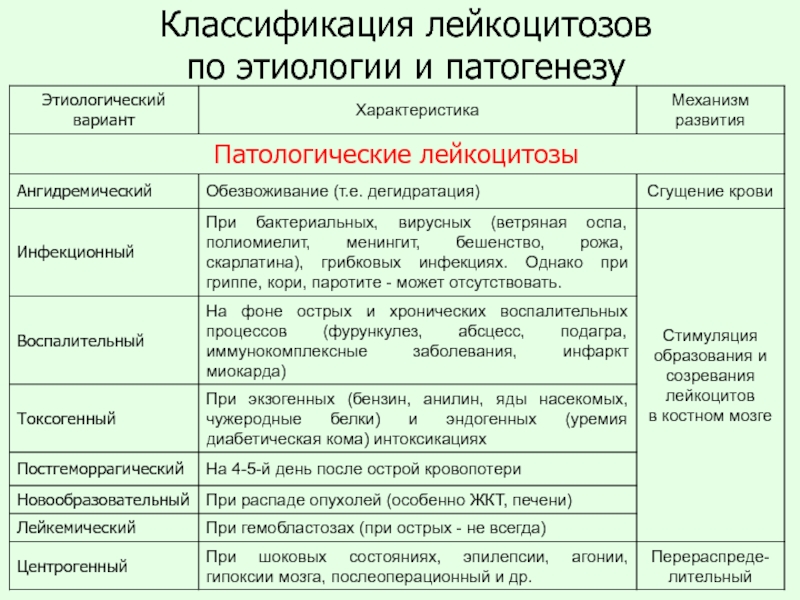
Слайд 7Классификации лейкоцитозов
1. По этиологии:
-
- Патологические
2. По изменению в лейкоцитарной формуле (гемограмме)
Слайд 8Общий патогенез лейкоцитозов
Перераспределительный механизм (кратковременный)
2. Стимуляция лейкопоэза (более длительный)
Слайд 11Классификация лейкоцитозов по изменению в лейкоцитарной формуле (гемограмме):
- Нейтрофилия (нейтрофильный
- Эозинофилия - более 5%
- Базофилия - более 1%
- Лимфоцитоз – более 45%
- Моноцитоз – более 9%
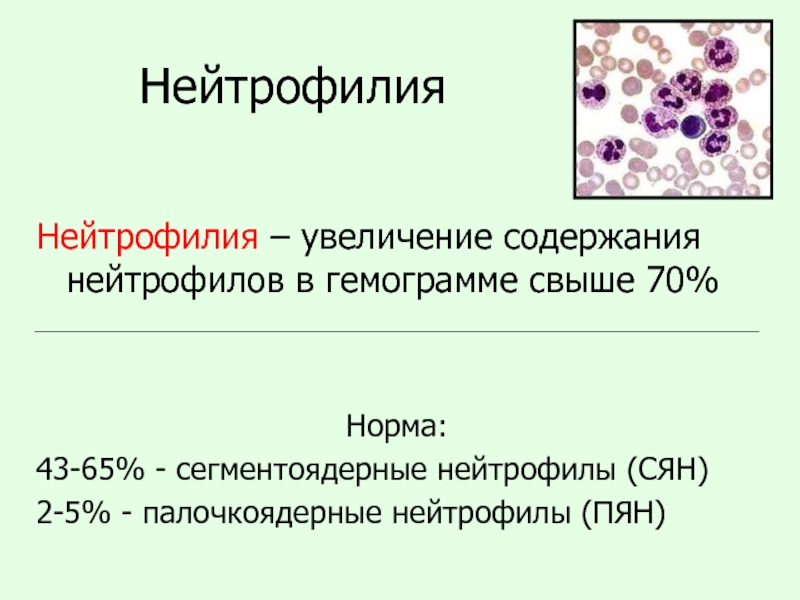
Слайд 12Нейтрофилия
Нейтрофилия – увеличение содержания нейтрофилов в гемограмме свыше 70%
Норма:
43-65% - сегментоядерные нейтрофилы (СЯН)
2-5% - палочкоядерные нейтрофилы (ПЯН)
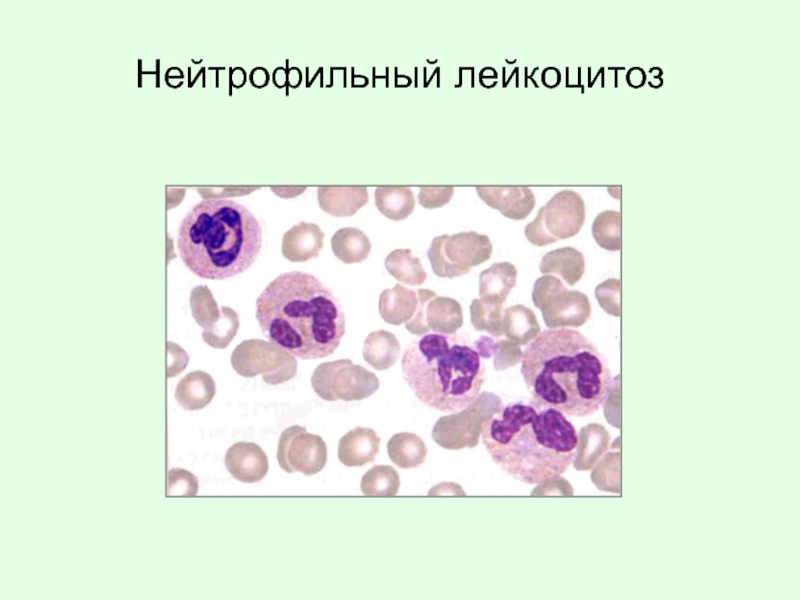
Слайд 14Виды нейтрофильного лейкоцитоза (нейтрофилии):
Без сдвига
2. Со сдвигом влево:
- регенеративный
- гиперрегенеративный
3. Со сдвигом вправо
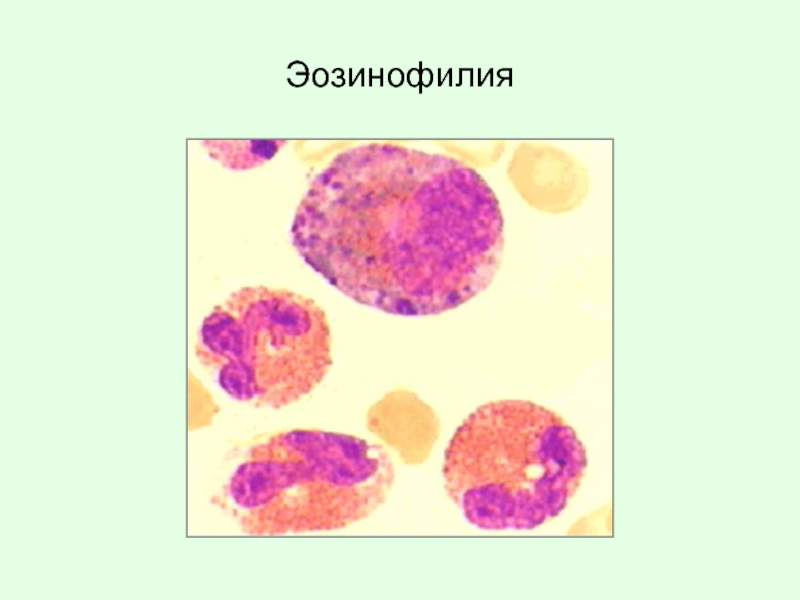
Слайд 15Эозинофилия – увеличение содержания эозинофилов в гемограмме свыше 5%
Норма:
Эозинофилия
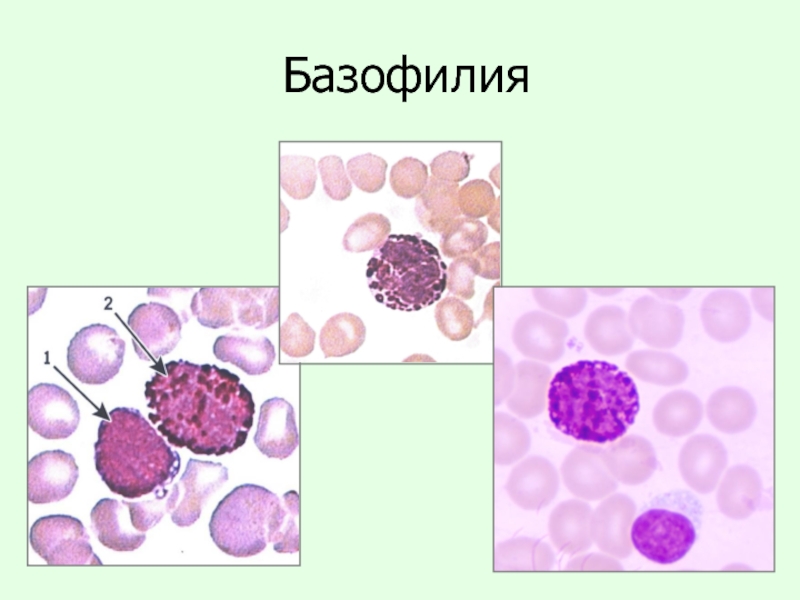
Слайд 17 Базофилия
Базофилия – увеличение содержания базофилов в гемограмме
Норма:
0-1% - базофилы
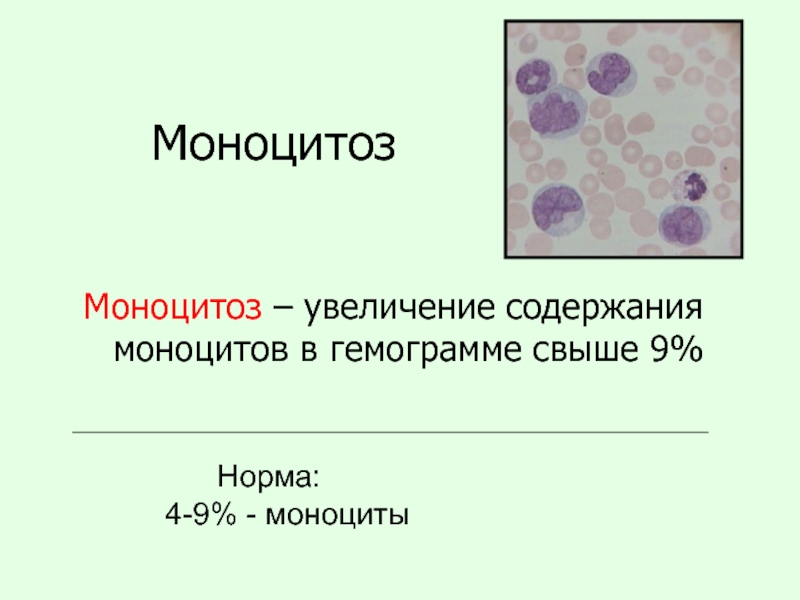
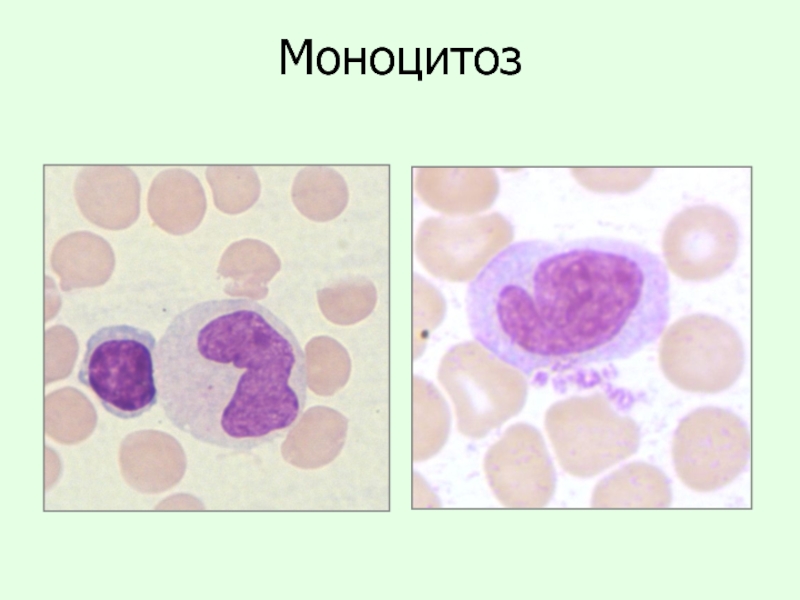
Слайд 19Моноцитоз
Моноцитоз – увеличение содержания моноцитов в гемограмме свыше 9%
Норма:
4-9% - моноциты
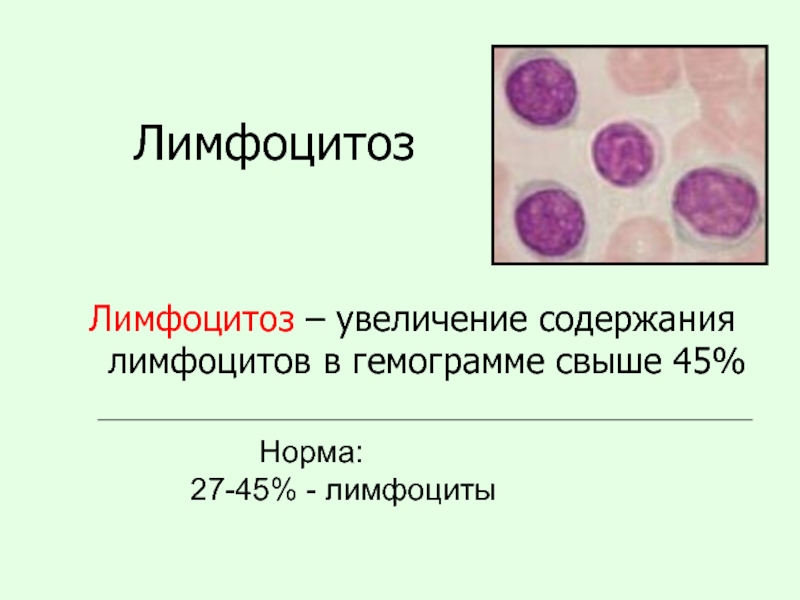
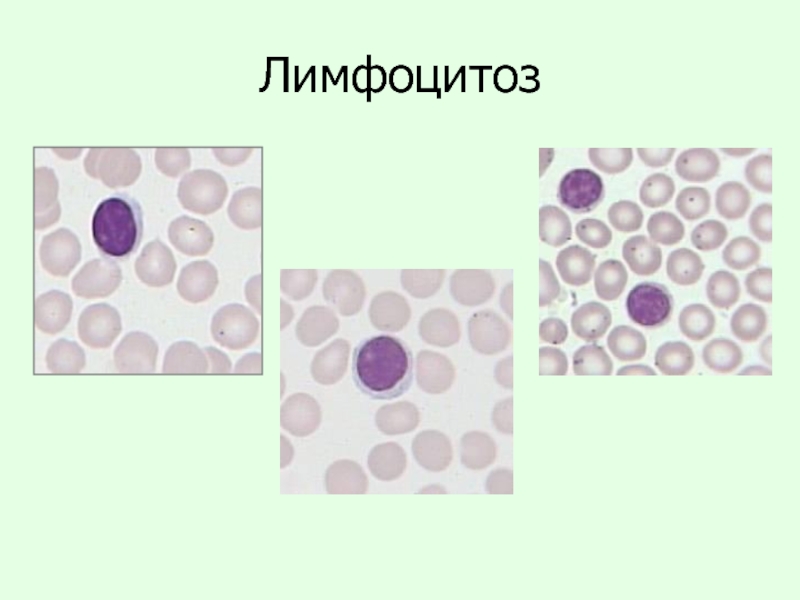
Слайд 21Лимфоцитоз
Лимфоцитоз – увеличение содержания лимфоцитов в гемограмме свыше 45%
27-45% - лимфоциты
Слайд 24
Лейкопения – уменьшение общего количества лейкоцитов (ниже 4 Г/л) или числа
Слайд 25Этиология лейкопений
Экзогенные и эндогенные причины:
Инфекционные
Токсические
Радиационные
Опухолевые
Иммунные (аутоиммунные заболевания)
При заболеваниях
При нарушении питания (голодание, гиповитаминозы)
При спленомегалии и гиперспленизме
и др.
Слайд 26Классификация лейкопений по изменению в лейкоцитарной формуле (гемограмме):
Нейтропении – сумма нейтрофилов
Эозинопении = анэозинофилии - менее 1%
Лимфоцитопении - менее 27%
Моноцитопении - менее 4%
Слайд 27Общий патогенез лейкопений
1. Угнетение лейкопоэтической функции костного мозга.
2. Повышенное разрушение
3. Перераспределение лейкоцитов с задержкой их в органах-депо.
Слайд 29 АГРАНУЛОЦИТОЗ – клинико-гематологический синдром, характеризующийся полным либо почти полным отсутствием нейтрофильных
нейтрофилов ниже 0,75 Г/л, ОКЛ ниже 1 Г/л.
Причины:
лекарственные препараты (цитостатики, сульфаниламиды, антибиотики, антитиреоидные средства и т.д.)
идиопатический агранулоцитоз
Слайд 30Классификация агранулоцитозов по механизму развития:
Миелотоксический агранулоцитоз
Длительное развитие (месяцы - годы).
В
Обычно сопровождается анемией и тромбоцитопенией.
Инфекционный, анемический, геморрагический синдромы.
Иммунный агранулоцитоз
Быстрое развитие (дни - недели).
В основе – разрушение антителами лейкоцитов.
Анемия и тромбоцитопения обычно отсутствуют.
Только инфекционный синдром (язвенно-некротическая ангина).
Слайд 32Лейкемоидная реакция (ЛР) –
патологическая реакция системы крови, характеризующаяся изменениями в
Слайд 33Особенности ЛР:
Нет опухолевой трансформации, но гематологически похожи на лейкоз
2. ОКЛ –
3. Носит временный характер
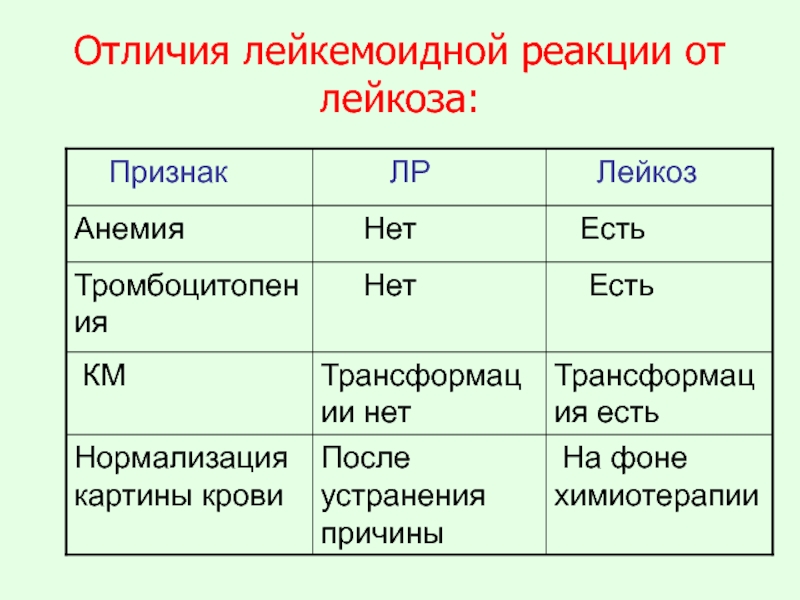
Слайд 34Отличие лейкемоидной реакции от лейкоза:
Лейкоз – это
Слайд 36Классификация лейкемоидных реакций:
Миелоидные ЛР:
- Нейтрофильные (н-р, с картиной
- Большие эозинофилии крови
Лимфатические (моноцитарно-лимфатические) ЛР:
- С картиной острого лимфобластного лейкоза (инфекционный мононуклеоз – болезнь Филатова)
- Реактивный моноцитоз
и др.
Слайд 40 Гемобластозы
1. Лейкозы (гемобластозы, исходящие из родоначальных кроветворных клеток
2. Гематосаркомы (исходят из лимфоидных клеток внекостномозговой локализации):
- лимфома Ходжкина (лимфогранулематоз)
- неходжкинские лимфомы
Слайд 41Лейкоз – это опухоль, исходящая из кроветворных клеток костного мозга, в
Слайд 42Этиология лейкозов
Ионизирующее излучение
Химические канцерогены
ДНК- и РНК-содержащие вирусы
Генетические факторы
Слайд 43Патогенез лейкозов
Лейкозогенный фактор действует на стволовую кроветворную клетку (II и III
Трансформированная клетка имеет свойство беспредельности роста, размножается в костном мозге и образует клон лейкозных клеток в КМ. Клинических проявлений нет. Это стадия активации (промоции).
Слайд 44
3. Распространение и инфильтрация опухолевого клона на весь костный мозг. Нормальное
Клинически:
анемический синдром
геморрагический синдром
инфекционный синдром
интоксикационный синдром
Патогенез лейкозов
Слайд 45Патогенез лейкозов
4. Опухоль из моноклоновой превращается в
5. Метастазирование лейкозных клеток по всему организму. Появление внекостномозговых очагов кроветворения – в лимфоузлах, селезенке, печени, где пролиферируют лейкозные клетки. Размеры органов увеличиваются и возникает их дисфункция.
Клинически:
метастатический синдром
Слайд 46Общие нарушения в организме при лейкозах
Клинически они проявляются в
Анемический
Геморрагический
Интоксикационный
Инфекционный
Метастатический (гиперпластический)
Слайд 47Анемический синдром
Угнетение нормального эритропоэза
Укорочение жизни эритроцитов вследствие
неполноценности, т.к. они образуются вне
костного мозга
Разрушение эритроцитов антителами и токсинами
Наблюдаются симптомы гипоксии: слабость,
утомляемость, одышка и др.
Слайд 48Геморрагический синдром
Угнетение нормального тромбоцитопоэза
Тромбоцитопения
Тромбоцитопатия
Разрушение циркулирующих тромбоцитов
Наблюдаются кровотечения из носа, десен,
кишечника, кровоизлияния в органы.
Слайд 49Интоксикационный синдром
Интоксикация продуктами распада
нормальных и лейкозных
Клинически наблюдается лихорадка,
ночной пот, тошнота, рвота, снижение
аппетита, исхудание.
Слайд 50Инфекционный синдром
Угнетение нормального лейкопоэза
Структурный и функциональный дефект клеток
неспецифической резистентности (гранулоцитов,
моноцитов, натуральных киллеров)
Структурный и функциональный дефект клеток
специфического иммунитета (лимфоцитов)
В результате при лейкозах наблюдается
подверженность к развитию инфекций.
Слайд 51Метастатический синдром
Появление в различных органах экстрамедуллярных
очагов кроветворения
Клинические симптомы
и функции этих органов.
Слайд 52Метастатический (гиперпластический) синдром
увеличение лимфоузлов (они плотные, безболезненные), из-за этого сдавление
гепатоспленомегалия, боль в области печени, инфаркты и разрывы селезенки;
увеличение тимуса (при Т-клеточных лейкозах) может нарушать дыхание и уменьшать венозный возврат крови к сердцу;
увеличение яичек;
очаги появляются в почках, легких, миокарде и возникает соответствующая клиника;
лейкемиды (уплотнения) кожи;
Слайд 53наблюдается пролиферация лейкозных клеток в мозговых оболочках и развитие лейкемического менингита
боли в костях, позвоночнике (за счет поражения КМ при лейкозе);
может быть гиперплазия десен, поражение ротовой полости – гингивиты, стоматиты;
в крови при лейкозах часто наблюдается гиперлейкоцитоз, что приводит к увеличению вязкости крови, а значит, к нарушению микроциркуляции в различных органах. При этом может быть блокада легочных капилляров, нарушение мозгового кровообращения.
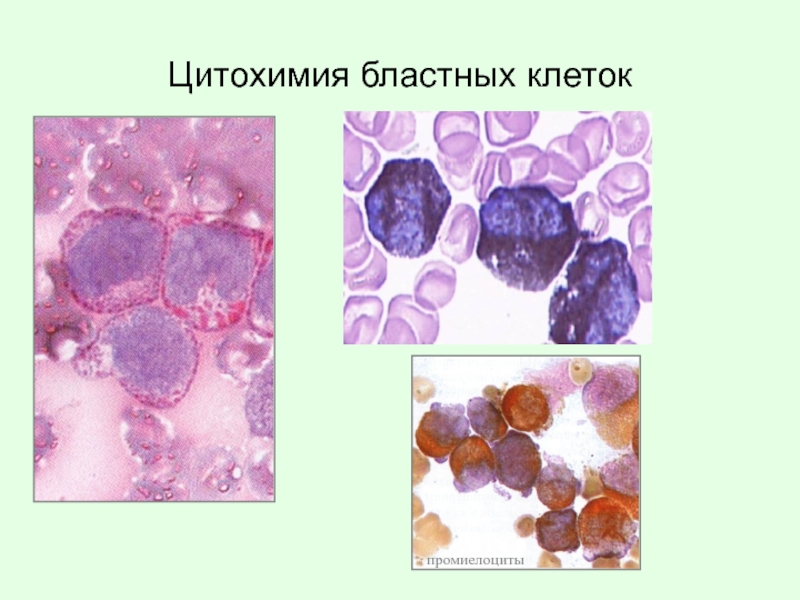
Слайд 54Алгоритм диагностики лейкозов:
1. Исследование периферической крови (ПК):
- общее
- цитохимия клеток крови.
2. Исследование костного мозга (КМ):
морфологическое исследование КМ (миелограмма, общее количество миелокариоцитов),
цитохимия клеток КМ.
3. Иммунофенотипирование лейкозных клеток ПК и КМ.
4. Цитогенетическое исследование лейкозных клеток.
Слайд 56 Классификации лейкозов
Лейкозы подразделяются на острые и хронические по патогенетическому принципу
Слайд 58Острый лейкоз
Острый лейкоз – опухоль, исходящая из костного мозга, с полной
Наблюдается блок дифференцировки на уровне IV класса (бластных клеток).
Формула острого лейкоза:
пролиферация «+»
дифференцировка «-»
Субстрат опухоли – бластные клетки.
Слайд 59ОСТРЫЙ ЛЕЙКОЗ
Картина крови при ОЛ на развернутой стадии:
IV класс –
V класс – отсутствует, «лейкемическое зияние»
VI класс - существенно снижается (нейтропения, лимфоцитопения) - панцитопения
Общее количество лейкоцитов ПК может быть: повышенным, нормальным или сниженным. Анемия. Тромбоцитопения.
Слайд 60Клиническое течение острого лейкоза
1. Первая атака заболевания.
2. Развернутая
Ремиссия – исчезновение проявлений патологического процесса под влиянием цитостатической терапии
Рецидив – возврат активной стадии заболевания после ремиссии.
3. Выздоровление или терминальная стадия.
Слайд 61Классификации острого лейкоза:
По морфо-функциональному принципу:
Острый лимфобластный
Острый миелобластный
Острый монобластный
Острый эритромиелоз
Острый промиелоцитарный
Острый мегакариобластный
Острый
Слайд 62ФАБ – классификация ОЛ:
ОМЛ (острые миелоидные лейкозы)
ОЛЛ (острые лимфобластные лейкозы)
Классификация основана на морфологических, цитохимических, а также иммунологических и цитогенетических признаках лейкозных клеток.
Слайд 64
Иммунологическая классификация острых лимфобластных лейкозов (ОЛЛ) - (
Эта классификация основана на экспрессии определенных антигенов на поверхности лейкозных клеток
Слайд 69Хронический лейкоз
Хронический лейкоз – опухоль, исходящая из костного мозга, с частичной
Формула хронического лейкоза:
пролиферация «+»
дифференцировка «+ -»
Субстрат опухоли – клетки различной степени зрелости (созревающие и зрелые)
Слайд 70ХРОНИЧЕСКИЙ ЛЕЙКОЗ
Картина крови при ХЛ на развернутой стадии:
IV класс –
V класс – повышенное количество
VI класс – снижается по сравнению с нормой, но больше, чем при ОЛ
Может быть анемия разной степени, тромбоцитопения, тромбоцитоз.
Слайд 71
Клиническое течение хронического лейкоза
1. Хроническая фаза (моноклоновая) –
2. Фаза бластной трансформации (поликлоновая) – развивается «бластный криз» - появление в костном мозге и периферической крови значительного количества бластных клеток. Прогрессирует цитопения (анемия, тромбоцитопения, лейкопения). Возникают лейкемические инфильтраты в различных тканях и органах. Требуется полихимиотерапия.
Слайд 72Классификация хронического лейкоза
Хронический миелолейкоз
Сублейкемический миелоз
Эритремия
Хронический моноцитарный
Хронический нейтрофильный
Хронический эозинофильный
и
Хр. миелопролиферативные
Хронические лейкозы
Хр. лимфопролиферативные
В-клеточные
Т,NК-клеточные
Хронический лимфолейкоз
2. В-клеточный
пролимфоцитарный
3.Парапротеинемические гемобластозы
и др.
Слайд 73Хронический лимфолейкоз (ХЛЛ)
На начальной стадии – количество лейкоцитов нормальное или незначительно
На развернутой стадии – нарастает лейкоцитоз, нормохромная анемия и тромбоцитопения, относительный и абсолютный лимфоцитоз. Происходит увеличение лимфоузлов, печени и селезенки (разрастание лимфоидной ткани).
Лейкоцитарная формула – единичные лимфобласты, лимфоциты – более 45%, наблюдаются тени Боткина-Гумпрехта, голые ядра лимфоцитов, формы Риддера, нейтропения.
«Бластный криз» наблюдается редко, не развивается вторичная резистнтность к цитостатикам.
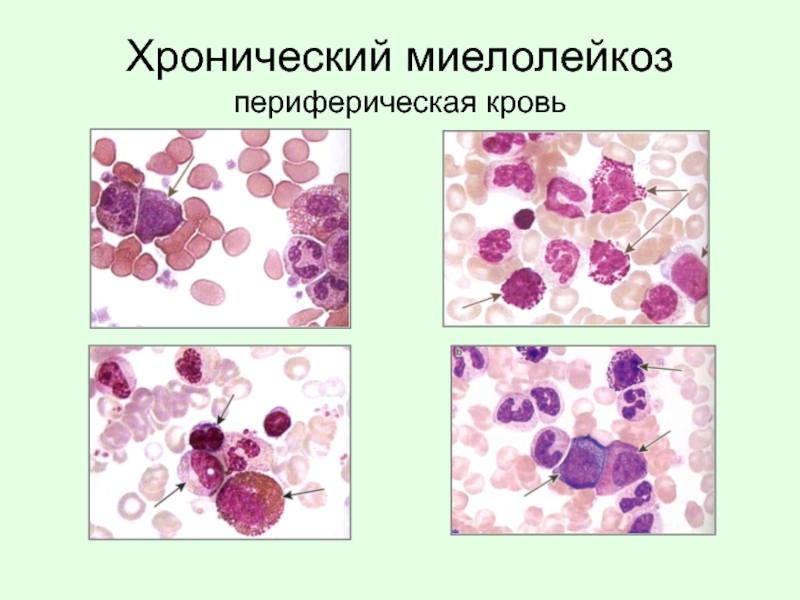
Слайд 75Хронический миелолейкоз (ХМЛ)
Наблюдается лейкоцитоз, анемия, может быть тромбоцитопения
Картина крови:
IV класс –
V класс – значительное количество созревающих клеток (промиелоцитов, миелоцитов, метамиелоцитов, палочкоядерных)
VI класс – лимфоцитопения, снижение содержания сегментоядерных нейтрофилов, но «эозинофильно-базофильная ассоциация».
Характерно увеличение печени и селезенки (лейкозная инфильтрация). В развернутую стадию развивается «бластный криз», появляются лейкемические инфильтраты в коже, миокарде, лимфоузлах и других органах.