«Острый живот » в гинекологии.
- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Острый живот в гинекологии презентация
Содержание
- 1. Острый живот в гинекологии
- 2. Причины «острого живота» генитального происхождения Острые
- 3. Внематочная (эктопическая) – беременность, при
- 4. Причины возрастания частоты эктопической беременности 1.Повышение
- 5. Классификация эктопической беременности По локализации: Трубная -
- 6. Этиология и патогенез 1.Рубцово-спаечные изменения маточных
- 7. Клинические проявления 1. Наличие признаков беременности
- 8. Данные гинекологического исследования цианоз слизистой оболочки
- 9. Основные лабораторно-инструментальные методы диагностики 1.Определение β-субъединицы
- 10. Дополнительные лабораторно-инструментальные методы диагностики 1. Трансвагинальная
- 11. Варианты клинического течения трубной беременности Прогрессирующая трубная
- 12. Дифференциальный диагноз самопроизвольный выкидыш дисфункциональное маточное кровотечение
- 13. Методы лечения эктопической беременности Хирургический метод –
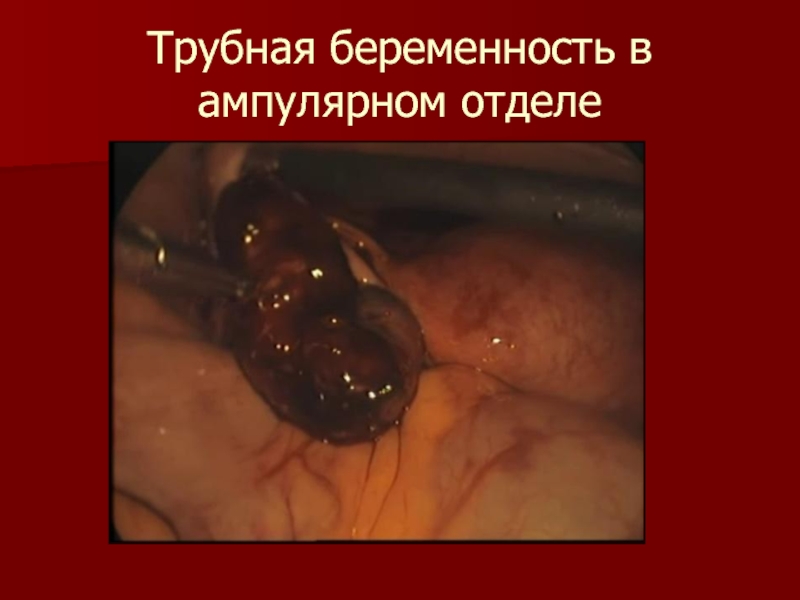
- 14. Трубная беременность в ампулярном отделе
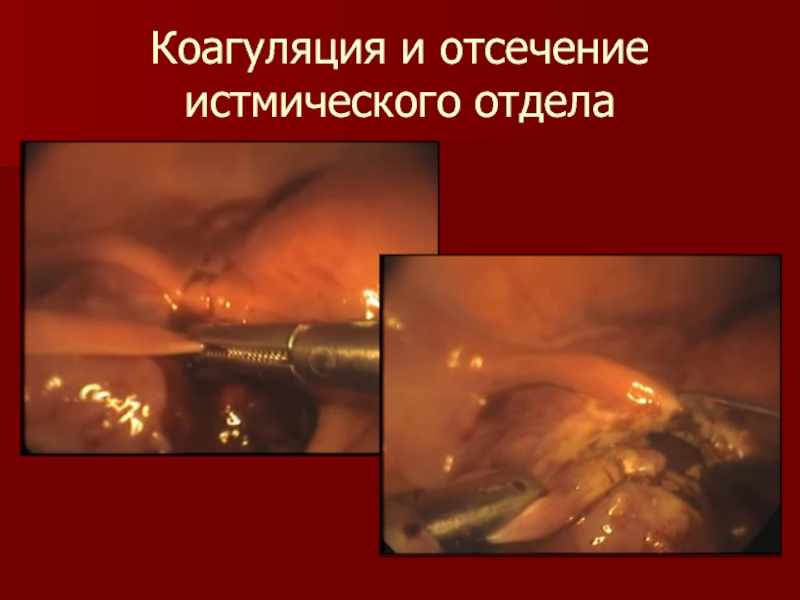
- 15. Коагуляция и отсечение истмического отдела
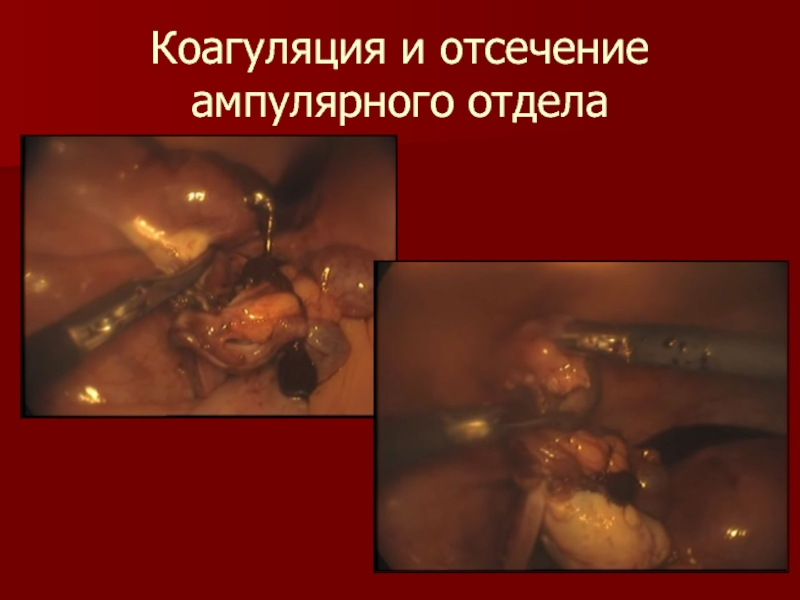
- 16. Коагуляция и отсечение ампулярного отдела
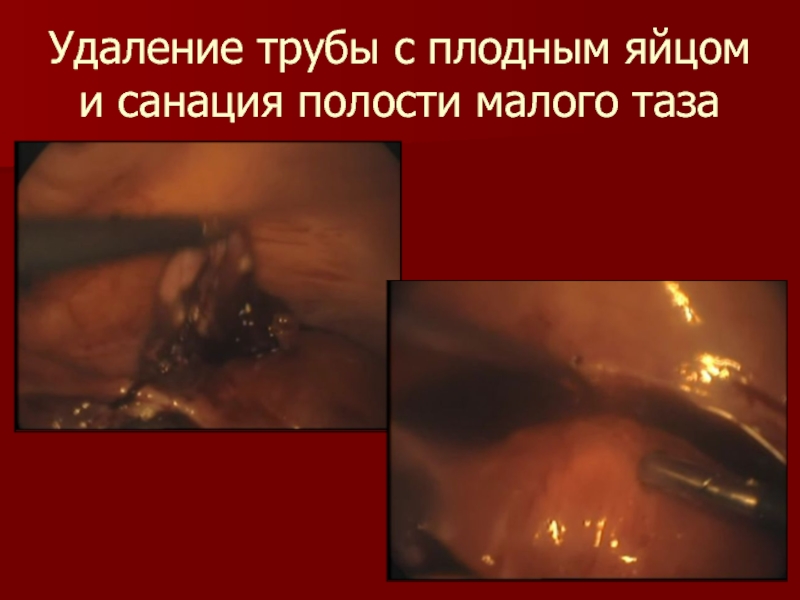
- 17. Удаление трубы с плодным яйцом и санация полости малого таза
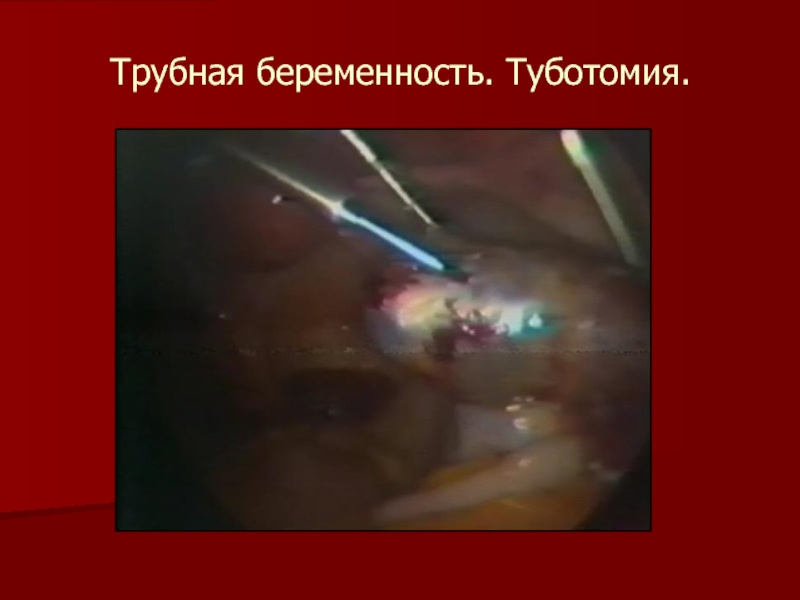
- 18. Трубная беременность. Туботомия.
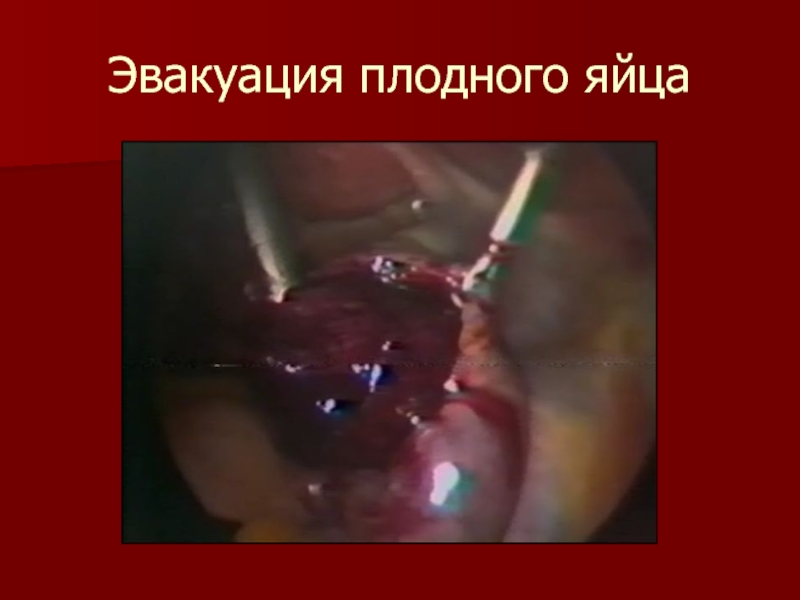
- 19. Эвакуация плодного яйца
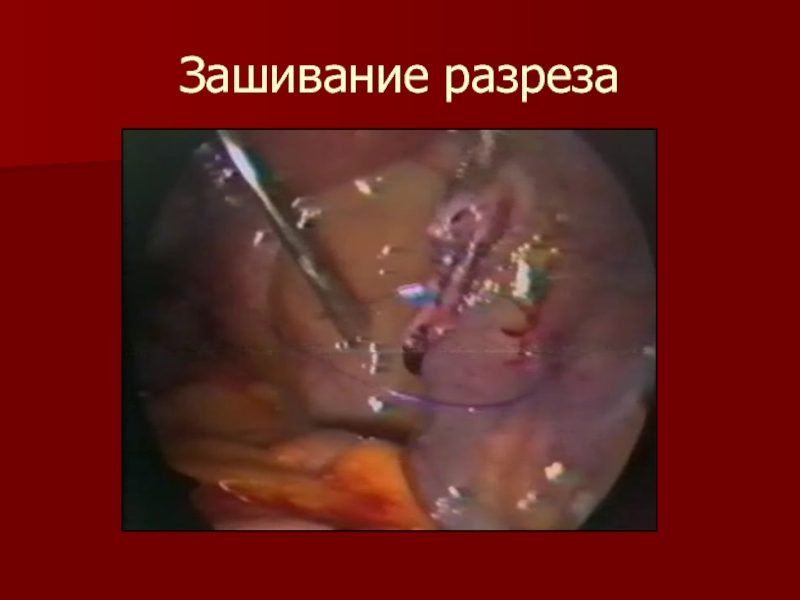
- 20. Зашивание разреза
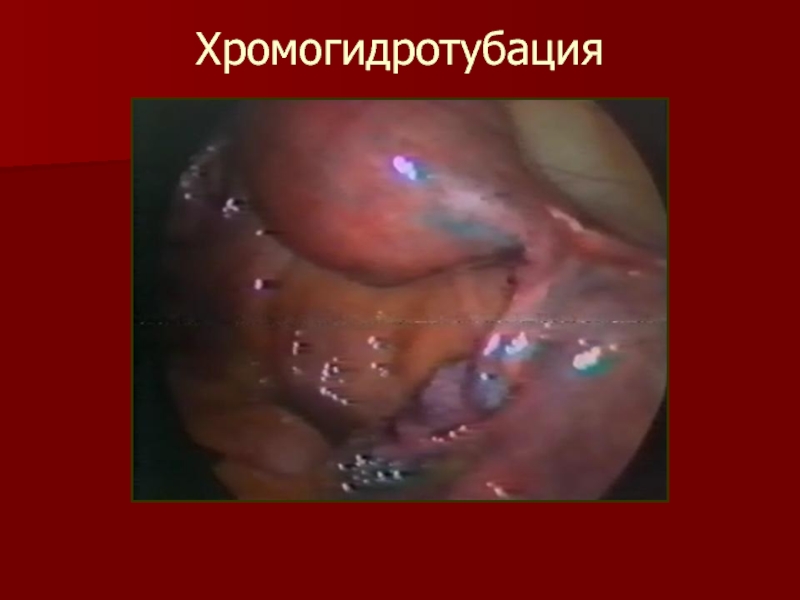
- 21. Хромогидротубация
- 22. Апоплексия яичников – спонтанный разрыв яичника (стенки
- 23. Этиология и патогенез воспалительные заболевания придатков матки
- 24. Основные клинические формы апоплексии яичников 1. Анемическая
- 25. Клинические проявления апоплексии яичников 1.Болевой синдром
- 26. Методы диагностики анамнестические данные общее обследование бимануальное
- 27. Дифференциальная диагностика апоплексии яичников нарушенная внематочная беременность
- 28. Методы лечения апоплексии яичников 1. Болевая форма
- 29. Перфорация матки Как правило, является следствием внутрима-точных
- 30. Классификация перфорации матки: 1. Полная (повреждена вся
- 31. Диагностика перфорации матки Должна быть проведена непосредственно
- 32. Лечение перфорации матки – только оперативное –
- 33. Перекрут придатков матки Этиология и
- 34. Придатки матки (яичники и маточные трубы) обладают
- 35. Клиническая картина внезапная (или постепенно нарастающая) интенсивная
- 36. Диагностика клинико-анамнестические данные данные бимануального влагалищного
- 37. Дифференциальная диагностика перекрута придатков матки внематочная беременность
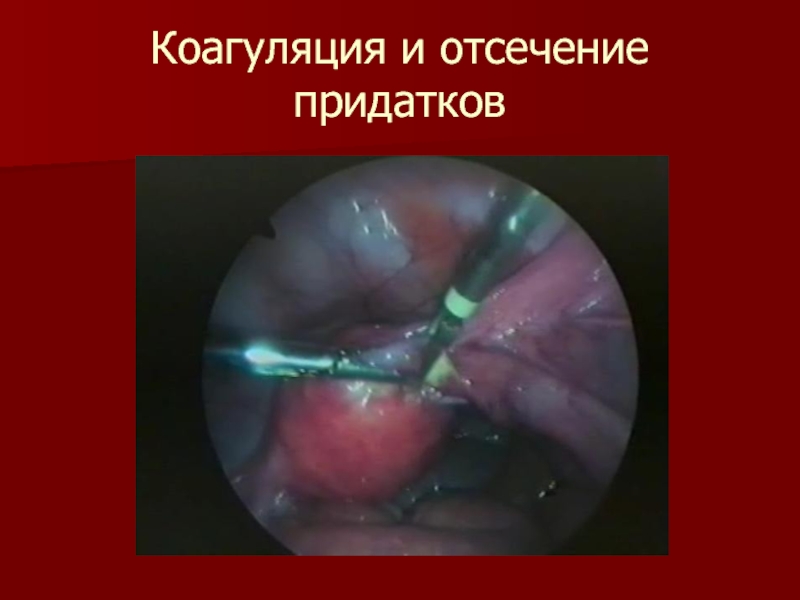
- 38. Лечение только хирургическое
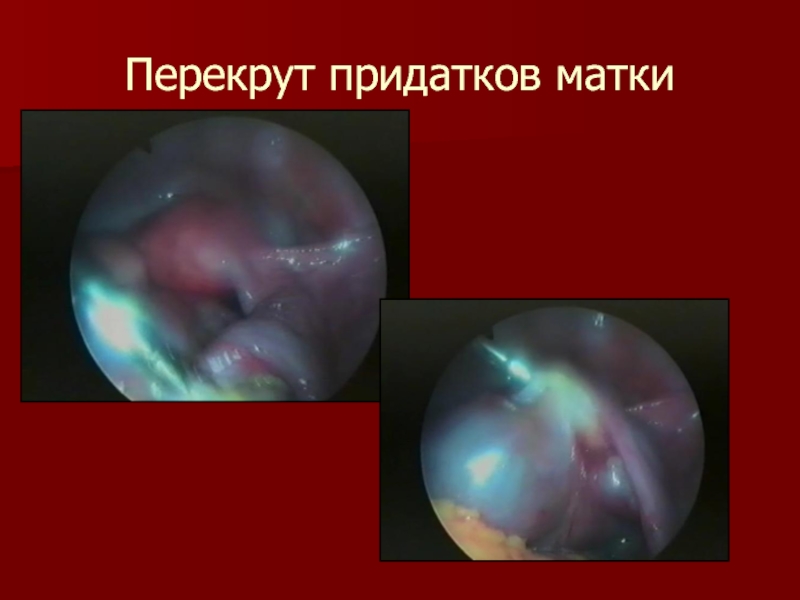
- 39. Перекрут придатков матки
- 40. Коагуляция и отсечение придатков
- 41. Некроз миоматозного узла Миома матки - наиболее
- 42. Клинические проявления некроза узла(ов) миомы матки 1
- 43. Гинекологическое исследование при некрозе узла миомы матки:
- 44. Основные лабораторно-инструментальные методы диагностики некроза узла миомы:
- 45. Острые воспалительные заболевания придатков матки (ОВЗПМ) Острые
- 46. Формы ОВЗПМ: острый катаральный сальпингит острый
- 47. Клинические проявления острых воспалительных заболеваний придатков матки
- 48. Гинекологическое исследование: болезненность при тракциях за шейку
- 49. Основные методы диагностики острых воспалительных заболеваний придатков
- 50. Лечение гнойных воспалительных заболеваний придатков матки
- 51. Выбор хирургического доступа и объема зависит от
- 52. Медикаментозная терапия гнойных поражений придатков матки
Слайд 1Министерство здравоохранения и социального развития российской федерации Государственное образовательное учреждение высшего профессионального
образования
первый Московский Государственный Медицинский Университет имени И.М.Сеченова
Кафедра акушерства и гинекологии № 1 лечебного факультета
Слайд 2 Причины «острого живота» генитального происхождения
Острые внутренние кровотечения:
Внематочная беременность.
Апоплексия яичника.
Острое нарушение
кровообращения внутренних половых органов:
Перекрут ножки опухоли яичника.
Перекрут ножки миоматозного узла.
Перекрут гидросальпинкса, параовариальной кисты.
Нарушение кровообращения (некроз) миоматозного узла.
Перфорация (разрыв) кистозных (полостных) образований:
Сактосальпинкса.
Кисты яичника.
Цистаденомы яичника,
Матки.
Острые воспалительные заболевания гениталий:
Острый сальпингит.
Пиосальпинкс, тубоовариальный абсцесс.
Пельвиоперитонит, разлитой перитонит.
Перекрут ножки опухоли яичника.
Перекрут ножки миоматозного узла.
Перекрут гидросальпинкса, параовариальной кисты.
Нарушение кровообращения (некроз) миоматозного узла.
Перфорация (разрыв) кистозных (полостных) образований:
Сактосальпинкса.
Кисты яичника.
Цистаденомы яичника,
Матки.
Острые воспалительные заболевания гениталий:
Острый сальпингит.
Пиосальпинкс, тубоовариальный абсцесс.
Пельвиоперитонит, разлитой перитонит.
Слайд 3 Внематочная (эктопическая) – беременность, при которой оплодотворенная яйцеклетка имплантируется
и развивается вне полости матки.
Частота:
0,8 – 2,4% (мировая статистика – 1% всех беременностей)
повторная 4 -10%.
Частота:
0,8 – 2,4% (мировая статистика – 1% всех беременностей)
повторная 4 -10%.
Слайд 4Причины возрастания частоты эктопической беременности
1.Повышение распространенности воспалительных заболеваний внутренних половых
органов.
2.Увеличение числа хирургических вмешательств на маточных трубах.
3.Использование внутриматочной и гормональной контрацепции
4.Внедрение вспомогательных репродуктивных технологий.
2.Увеличение числа хирургических вмешательств на маточных трубах.
3.Использование внутриматочной и гормональной контрацепции
4.Внедрение вспомогательных репродуктивных технологий.
Слайд 5Классификация эктопической беременности
По локализации:
Трубная - 93-98%(ампулярная - 50%, истмическая - 20%,
интерстициальная – 10%)
яичниковая – 0,4-1,3%
брюшная – 0,1-0,9%
беременность рудиментарного рога – 0,1-0,9%
интралигаментарная – 0,1%
шеечная
комбинированная
неуточненная
По течению:
прогрессирующая;
прервавшаяся:
- трубный аборт
- разрыв маточной трубы
замершая (регрессирующая).
яичниковая – 0,4-1,3%
брюшная – 0,1-0,9%
беременность рудиментарного рога – 0,1-0,9%
интралигаментарная – 0,1%
шеечная
комбинированная
неуточненная
По течению:
прогрессирующая;
прервавшаяся:
- трубный аборт
- разрыв маточной трубы
замершая (регрессирующая).
Слайд 6Этиология и патогенез
1.Рубцово-спаечные изменения маточных труб:
воспалительные заболевания;
реконструктивно-пластические операции;
эндометриоз маточных труб.
2.Эндокринные
заболевания, сопровождающиеся нарушением в системе гипоталамус-гипофиз-яичники-матка+органы-мишени.
3.Генитальный инфантилизм.
4.Длительное использование ВМС.
5.Использование вспомогательных репродуктивных технологий (программ ЭКО и ПЭ).
6.Неадеватность развития бластоцисты (чрезмерная биологическая активность плодного яйца).
7. Нарушенная миграция яйцеклетки
3.Генитальный инфантилизм.
4.Длительное использование ВМС.
5.Использование вспомогательных репродуктивных технологий (программ ЭКО и ПЭ).
6.Неадеватность развития бластоцисты (чрезмерная биологическая активность плодного яйца).
7. Нарушенная миграция яйцеклетки
Слайд 7Клинические проявления
1. Наличие признаков беременности
задержка менструации на 1-4нед.
нагрубание молочных желез
изменение
вкусовых, обонятельных и др. ощущений.
2.Нарушение менструального цикла (появление мажущих кровянистых выделений из половых путей)
после задержки менструации
с началом очередной менструации
до наступления ожидаемой менструации
3.Болевой синдром
схваткообразные или постоянные боли в нижних отделах живота
внезапная интенсивная боль в нижней части живота
иррадиация болей в прямую кишку, область промежности, поясницу
4.Признаки внутрибрюшного кровотечения
слабость, головокружение, бледность кожных покровов и видимых слизистых, холодный пот, коллапс, снижение АД
притупление перкуторного звука в отлогих отделах живота
перитонеальные симптомы различной степени выраженности
снижение показателей гемоглобина, содержания эритроцитов (при исследовании крови)
2.Нарушение менструального цикла (появление мажущих кровянистых выделений из половых путей)
после задержки менструации
с началом очередной менструации
до наступления ожидаемой менструации
3.Болевой синдром
схваткообразные или постоянные боли в нижних отделах живота
внезапная интенсивная боль в нижней части живота
иррадиация болей в прямую кишку, область промежности, поясницу
4.Признаки внутрибрюшного кровотечения
слабость, головокружение, бледность кожных покровов и видимых слизистых, холодный пот, коллапс, снижение АД
притупление перкуторного звука в отлогих отделах живота
перитонеальные симптомы различной степени выраженности
снижение показателей гемоглобина, содержания эритроцитов (при исследовании крови)
Слайд 8Данные гинекологического исследования
цианоз слизистой оболочки влагалища и шейки матки
одностороннее увеличение
и болезненность придатков матки
нависание сводов влагалища (при выраженном гемоперитонеуме)
резкая болезненность при осмотре в заднем своде влагалища - «крик Дугласа»
болезненность при движениях за шейку матки
нависание сводов влагалища (при выраженном гемоперитонеуме)
резкая болезненность при осмотре в заднем своде влагалища - «крик Дугласа»
болезненность при движениях за шейку матки
Слайд 9Основные лабораторно-инструментальные методы диагностики
1.Определение β-субъединицы ХГ (в крови или моче)
2.Ультразвуковое исследование
отсутствие плодного яйца в полости матки
наличие эмбриона вне полости матки
определение неоднородной структуры в проекции придатков матки
увеличение и неоднородность М-эхо
повышенное количество свободной жидкости в брюшной полости
3.Диагностическая лапароскопия
Слайд 10 Дополнительные лабораторно-инструментальные методы диагностики
1. Трансвагинальная пункция брюшной полости
наличие в пунктате
жидкой крови
2.Гистологическое исследование соскоба эндометрия
отсутствие в соскобе элементов плодного яйца
наличие в соскобе децидуальной ткани
2.Гистологическое исследование соскоба эндометрия
отсутствие в соскобе элементов плодного яйца
наличие в соскобе децидуальной ткани
Слайд 11Варианты клинического течения трубной беременности
Прогрессирующая трубная беременность
Прервавшаяся трубная беременность по типу
разрыва внутреннего плодовместилища (трубный аборт)
Прервавшаяся трубная беременность по типу разрыва маточной трубы
Прервавшаяся трубная беременность по типу разрыва маточной трубы
Слайд 12Дифференциальный диагноз
самопроизвольный выкидыш
дисфункциональное маточное кровотечение
острый аппендицит
апоплексия яичника
острое воспаление придатков матки
перекрут ножки
кисты яичника
нарушение питания узла миомы матки
нарушение питания узла миомы матки
Слайд 13Методы лечения эктопической беременности
Хирургический метод – метод выбора
Консервативное лечение (метотрексат, препараты
антипрогестеронового действия) - направлено на резорбцию плодного яйца. Методика в настоящее время недоработана, не может быть рекомендована к широкому применению.
Слайд 22Апоплексия яичников – спонтанный разрыв яичника (стенки фолликула) с вовлечением в
область разрыва сосудов, чаще возникающий в середине или во второй фазе менструального цикла.
Частота составляет 0,5 – 3% среди всех женщин, оперированных по поводу внутренних кровотечений.
Слайд 23Этиология и патогенез
воспалительные заболевания придатков матки
нейроэндокринные нарушения
заболевания крови
персистенция фолликула
персистенция желтого тела
половой
акт
травмы живота
травмы живота
Слайд 24Основные клинические формы апоплексии яичников
1. Анемическая – преобладают симптомы интраперитонеального кровотечения.
2.
Болевая (псевдокапсулярная) - наблюдается при кровоизлиянии в ткань фолликула или желтого тела без выраженного кровотечения в брюшную полость
Слайд 25 Клинические проявления апоплексии яичников
1.Болевой синдром
внезапная боль в нижней части живота,
преимущественно односторонняя, иногда иррадиирующая в эпигастральную область
напряжение мышц передней брюшной стенки в нижних отделах живота
2.Симптоматика внутрибрюшного кровотечения
признаки нарастающей анемии (тахикардия, бледность кожных покровов, нестабильность гемодинамики, снижение гемоглобина, содержания эритроцитов в крови)
слабость, тошнота, холодный пот, рвота
в тяжелых случаях – симптомы геморрагического шока
напряжение мышц передней брюшной стенки в нижних отделах живота
2.Симптоматика внутрибрюшного кровотечения
признаки нарастающей анемии (тахикардия, бледность кожных покровов, нестабильность гемодинамики, снижение гемоглобина, содержания эритроцитов в крови)
слабость, тошнота, холодный пот, рвота
в тяжелых случаях – симптомы геморрагического шока
Слайд 26Методы диагностики
анамнестические данные
общее обследование
бимануальное гинекологическое исследование
ультразвуковое исследование (наличие свободной жидкости в
брюшной полости)
трансвагинальная пункция брюшной полости (наличие жидкой крови в брюшной полости)
лапароскопия
трансвагинальная пункция брюшной полости (наличие жидкой крови в брюшной полости)
лапароскопия
Слайд 27Дифференциальная диагностика апоплексии яичников
нарушенная внематочная беременность
острый аппендицит
перекрут ножки опухоли яичника
нарушение
питания узла миомы матки
острое воспаление придатков матки
острое воспаление придатков матки
Слайд 28Методы лечения апоплексии яичников
1. Болевая форма (при отсутствии симптомов внутрибрюшного кровотечения)
динамическое
наблюдение в условиях стационара (контроль общего состояния, показателей гемодинамики, формулы крови)
ультразвуковое исследование в динамике
физический покой
гемостатическая терапия
обезболивающая терапия
2. Анемическая форма (при наличии симптомов внутрибрюшного кровотечения)
хирургическое лечение
ультразвуковое исследование в динамике
физический покой
гемостатическая терапия
обезболивающая терапия
2. Анемическая форма (при наличии симптомов внутрибрюшного кровотечения)
хирургическое лечение
Слайд 29Перфорация матки
Как правило, является следствием внутрима-точных вмешательств и диагностируется у 1%
больных.
Причины перфорации матки:
Искусственный аборт,
Диагностическое выскабливание,
Гистероскопия,
Введение или удаление ВМК – 0,3%
Причины перфорации матки:
Искусственный аборт,
Диагностическое выскабливание,
Гистероскопия,
Введение или удаление ВМК – 0,3%
0,7%
Слайд 30Классификация перфорации матки:
1. Полная (повреждена вся стенка матки):
Не осложненная (без повреждения
органов малого таза и брюшной полости)
Осложненная (с травмами кишечника, мочевого пузыря, параметрия и др.)
2. Неполная (серозная оболочка матки остается неповрежденной)
Внимание: Наиболее опасна перфорация кюреткой или абортцангом (острые края). Ранение расширителем Гегара менее опасно (закругленное окончание).
Осложненная (с травмами кишечника, мочевого пузыря, параметрия и др.)
2. Неполная (серозная оболочка матки остается неповрежденной)
Внимание: Наиболее опасна перфорация кюреткой или абортцангом (острые края). Ранение расширителем Гегара менее опасно (закругленное окончание).
Слайд 31Диагностика перфорации матки
Должна быть проведена непосредственно при внутриматочной манипуляции, когда инструмент
внезапно уходит на большую глубину, не встречая сопротивления.
При отсроченном выявлении перфорации жалобы следующие:
Резкие боли в нижних отделах живота
Кровянистые выделения из половых путей
Подъем температуры до 37,5Со и выше
При отсроченном выявлении перфорации жалобы следующие:
Резкие боли в нижних отделах живота
Кровянистые выделения из половых путей
Подъем температуры до 37,5Со и выше
Слайд 32Лечение перфорации матки – только оперативное – лапароскопия, лапаротомия
Необходимо тщательно провести
ревизию органов малого таза и брюшной полости для уточнения объема вмешательства
При неосложненной перфорации производят ушивание раны на матке
При ранении полого органа (кишки и т.п.) производят ушивание дефекта стенки органа
При неосложненной перфорации производят ушивание раны на матке
При ранении полого органа (кишки и т.п.) производят ушивание дефекта стенки органа
Слайд 33Перекрут придатков матки
Этиология и патогенез
анатомические особенности связочного аппарата придатков матки
физические
нагрузки
резкие вращательные движения и перемена положения тела
смещение придатков матки во время беременности
усиленная перистальтика кишечника
резкие вращательные движения и перемена положения тела
смещение придатков матки во время беременности
усиленная перистальтика кишечника
Слайд 34Придатки матки (яичники и маточные трубы) обладают значительной подвижностью за счет
связок и дупликатур брюшины:
Собственных связок яичников,
Воронко-тазовых связок,
Брыжейки маточных труб (mesosalpinxs),
Брыжеек яичников (mesoovarium)
Слайд 35Клиническая картина
внезапная (или постепенно нарастающая) интенсивная боль в нижних отделах живота
напряжение
мышц передней брюшной стенки
положительные перитонеальные симптомы
тошнота, рвота
повышение температуры тела, лейкоцитоз
положительные перитонеальные симптомы
тошнота, рвота
повышение температуры тела, лейкоцитоз
Слайд 36 Диагностика
клинико-анамнестические данные
данные бимануального влагалищного исследования (наличие объемного образования в малом
тазу, резко болезненного при пальпации)
ультразвуковое исследование органов малого таза
лапароскопия
ультразвуковое исследование органов малого таза
лапароскопия
Слайд 37Дифференциальная диагностика перекрута придатков матки
внематочная беременность
апоплексия яичников
острые воспалительные заболевания придатков матки
острый
аппендицит
почечная колика
кишечная колика
почечная колика
кишечная колика
Слайд 41Некроз миоматозного узла
Миома матки - наиболее часто встречающаяся доброкачественная опухоль внутренних
половых органов. Некроз миоматозных узлов наблюдается у 7% больных миомой матки, зачастую во время беременности, после родов или абортов.
Слайд 42Клинические проявления некроза узла(ов) миомы матки
1 .Болевой синдром:
острые, схваткообразные боли в
нижних отделах живота
постепенно усиливающиеся тянущие боли в нижних отделах живота
болезненность при пальпации в нижних отделах живота
2.Признаки раздражения брюшины:
перитонеальные симптомы различной степени выраженности
сухой и обложенный язык, вздутие живота, рвота, тошнота, задержка газов и стула
3. Симптомы общей интоксикации
тахикардия, повышение температуры тела, ускоренное СОЭ, лейкоцитоз, сдвиг лейкоцитарной формулы влево
бледность кожных покровов, холодный пот
Диагностика некроза узла миомы матки основывается на данных анамнеза с указанием на миому матки, клинико-инструментальных методов.
постепенно усиливающиеся тянущие боли в нижних отделах живота
болезненность при пальпации в нижних отделах живота
2.Признаки раздражения брюшины:
перитонеальные симптомы различной степени выраженности
сухой и обложенный язык, вздутие живота, рвота, тошнота, задержка газов и стула
3. Симптомы общей интоксикации
тахикардия, повышение температуры тела, ускоренное СОЭ, лейкоцитоз, сдвиг лейкоцитарной формулы влево
бледность кожных покровов, холодный пот
Диагностика некроза узла миомы матки основывается на данных анамнеза с указанием на миому матки, клинико-инструментальных методов.
Слайд 43Гинекологическое исследование при некрозе узла миомы матки:
увеличение размеров матки
бугристая, причудливой формы
матка, за счёт узлов миомы
локальная болезненность матки в зоне некроза
болезненность матки при смещении
область придатков и своды влагалища не изменены
локальная болезненность матки в зоне некроза
болезненность матки при смещении
область придатков и своды влагалища не изменены
Слайд 44Основные лабораторно-инструментальные методы диагностики некроза узла миомы:
1.Ультразвуковое исследование:
наличие узла(ов) миомы матки
признаки
нарушения питания узла миомы - снижение и неоднородность эхографической плотности, появление жидкостных полостей в узле
2.Лапароскопия (дифференциальная диагностика некроза узла миомы, перекрута придатков матки, острой хирургической патологии).
Лечение некроза узла миомы матки состоит в экстренной операции.
2.Лапароскопия (дифференциальная диагностика некроза узла миомы, перекрута придатков матки, острой хирургической патологии).
Лечение некроза узла миомы матки состоит в экстренной операции.
Слайд 45Острые воспалительные заболевания придатков матки (ОВЗПМ)
Острые воспалительные заболевания придатков матки -
это воспалительные поражения маточных труб, яичников и тазовой брюшины.
Возбудители - различные микроорганизмы, в том числе и условно-патогенные, как аэробные, так и анаэробные.
Во всех странах мира в последние годы частота ОВЗПМ увеличилась на 13% в общей популяции женщин репродуктивного возраста и на 25% у женщин, использующих внутриматочные контрацептивы. Наиболее значительное повышение заболеваемости ОВЗПМ отмечено в возрастных группах 18 - 24 лет (в 1.4 раза) и 25 - 29 лет (в 1.8 раза).
У 10 - 20% больных с ОВЗПМ развиваются гнойные осложнения, требующие оказания неотложной медицинской помощи и хирургического лечения, нередко весьма радикального и значительного по объёму.
Возбудители - различные микроорганизмы, в том числе и условно-патогенные, как аэробные, так и анаэробные.
Во всех странах мира в последние годы частота ОВЗПМ увеличилась на 13% в общей популяции женщин репродуктивного возраста и на 25% у женщин, использующих внутриматочные контрацептивы. Наиболее значительное повышение заболеваемости ОВЗПМ отмечено в возрастных группах 18 - 24 лет (в 1.4 раза) и 25 - 29 лет (в 1.8 раза).
У 10 - 20% больных с ОВЗПМ развиваются гнойные осложнения, требующие оказания неотложной медицинской помощи и хирургического лечения, нередко весьма радикального и значительного по объёму.
Слайд 46Формы ОВЗПМ:
острый катаральный сальпингит
острый гнойный сальпингит и пельвиоперитонит
острый сальпингоофорит с
формированием тубоовариальных образований (тазовые абсцессы)
Осложнения острых воспалительных заболеваний придатков матки:
разрыв тубоовариального абсцесса с развитием перитонита, межпетлевых абсцессов
перфорация абсцесса в смежные тазовые органы с формированием генитальных свищей
Осложнения острых воспалительных заболеваний придатков матки:
разрыв тубоовариального абсцесса с развитием перитонита, межпетлевых абсцессов
перфорация абсцесса в смежные тазовые органы с формированием генитальных свищей
Слайд 47Клинические проявления острых воспалительных заболеваний придатков матки
боли в нижних отделах живота
(97.8%)
фебрильная и гектическая лихорадка (74.5%)
напряжение мышц живота, симптомы раздражения брюшины (60%)
тошнота, рвота, сухость во рту, мышечная слабость, озноб (35%)
вздутие кишечника, задержка газов и стула, дизурические явления (40%)
фебрильная и гектическая лихорадка (74.5%)
напряжение мышц живота, симптомы раздражения брюшины (60%)
тошнота, рвота, сухость во рту, мышечная слабость, озноб (35%)
вздутие кишечника, задержка газов и стула, дизурические явления (40%)
Слайд 48Гинекологическое исследование:
болезненность при тракциях за шейку матки
увеличение или объёмное образование и
резкая болезненность в области придатков матки
нависание и резкая болезненность сводов влагалища
мутные и гноевидные выделения из влагалища и цервикального канала
нависание и резкая болезненность сводов влагалища
мутные и гноевидные выделения из влагалища и цервикального канала
Слайд 49Основные методы диагностики острых воспалительных заболеваний придатков матки:
гинекологическое исследование
ультразвуковое исследование органов
малого таза
клинический анализ крови (лейкоцитоз, сдвиг лейкоцитарной формулы влево, повышение СОЭ, диспротеинемия, повышение уровня С-реактивного белка)
лапароскопия
Эхографические признаки гнойных тубоовариальных образований (абсцессов):
в полости малого таза визуализируется единый конгломерат без четких контуров, состоящий из матки, патологического образования, петель кишечника, сальника, признаки спаечного процесса
внутренняя структура гнойных воспалительных образований отличается полиморфизмом
клинический анализ крови (лейкоцитоз, сдвиг лейкоцитарной формулы влево, повышение СОЭ, диспротеинемия, повышение уровня С-реактивного белка)
лапароскопия
Эхографические признаки гнойных тубоовариальных образований (абсцессов):
в полости малого таза визуализируется единый конгломерат без четких контуров, состоящий из матки, патологического образования, петель кишечника, сальника, признаки спаечного процесса
внутренняя структура гнойных воспалительных образований отличается полиморфизмом
Слайд 50Лечение гнойных воспалительных заболеваний придатков матки предусматривает комплексную терапию:
хирургическое
вмешательство (лапароскопия, лапаротомия), направленное на устранение гнойного очага инфекции, спаечного процесса и восстановление анатомических взаимоотношений между органами малого таза
ревизию органов брюшной полости, с обязательным осмотром: париетальной и висцеральной брюшины, червеобразного отростка, печени, под- и над- печёночного пространства, петель кишок - для исключения острой хирургической патологии (межкишечных и поддиафрагмальных абсцессов)
санацию брюшной полости
аспирационно-промывное дренирование (АПД)
интенсивную комплексную противоспалительную терапию (антибактериальная, инфузионная, десенсибилизирующая терапия и др.)
ревизию органов брюшной полости, с обязательным осмотром: париетальной и висцеральной брюшины, червеобразного отростка, печени, под- и над- печёночного пространства, петель кишок - для исключения острой хирургической патологии (межкишечных и поддиафрагмальных абсцессов)
санацию брюшной полости
аспирационно-промывное дренирование (АПД)
интенсивную комплексную противоспалительную терапию (антибактериальная, инфузионная, десенсибилизирующая терапия и др.)
Слайд 51Выбор хирургического доступа и объема зависит от следующих факторов:
выраженности патологических
изменений маточных труб, яичников, матки, париетальной и висцеральной брюшины, тяжести спаечного процесса; состояния смежных органов
возраста пациентки
возраста пациентки
Слайд 52Медикаментозная терапия гнойных поражений придатков матки
Препаратами выбора являются комбинации:
Цефаллоспорины III
или IV поколения + метронидазол
Амоксициллин, клавулановая кислота + метронидазол
Амоксициллин, клавулановая кислота + метронидазол