- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Острый панкреатит. Этиопатогенез. Клиника. Диагностика презентация
Содержание
- 1. Острый панкреатит. Этиопатогенез. Клиника. Диагностика
- 2. Проблема острого панкреатита Рост заболеваемости и числа
- 3. Этиологические формы основные: Острый алкогольно-алиментарный панкреатит
- 4. Другие этиологические формы аутоиммунные процессы
- 5. Схема патогенеза острого панкреатита (гипотеза ко-локализации)
- 6. Схема патогенеза острого панкреатита (гипотеза окислительного стресса)
- 7. Схема патогенеза острого панкреатита (свободнорадикально – протеолипосомная
- 10. Первичные факторы агрессии: а) ферменты поджелудочной железы:
- 11. Вторичные факторы агрессии: Ферменты поджелудочной железы активируют
- 12. Третичные факторы: Макрофаги, мононуклеарные клетки, нейтрофилы
- 13. Факторы агрессии четвертого порядка: Цитокины, ферменты,
- 14. Основанием для установления диагноза острый панкреатит являются
- 15. Мондора- фиолетовые пятна на коже лица Грея-Тернера-
- 16. Симптом Грея-Тернера
- 17. Симптом Девиса
- 18. Зоны пальпаторной болезненности при панкреатите: 1 - точка
- 19. Диагностика острого панкреатита основывается на: Клинико-анамнестических данных
- 20. Сонографической картине (УЗИ брюшной полости) а)
- 21. УЗ-картина отёчной формы острого панкреатита. Увеличение размеров
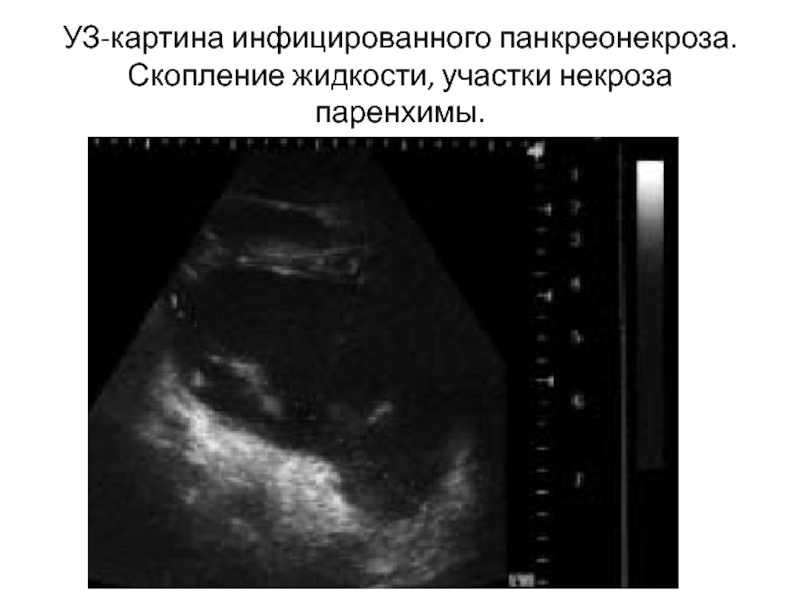
- 22. УЗ-картина инфицированного панкреонекроза. Скопление жидкости, участки некроза паренхимы.
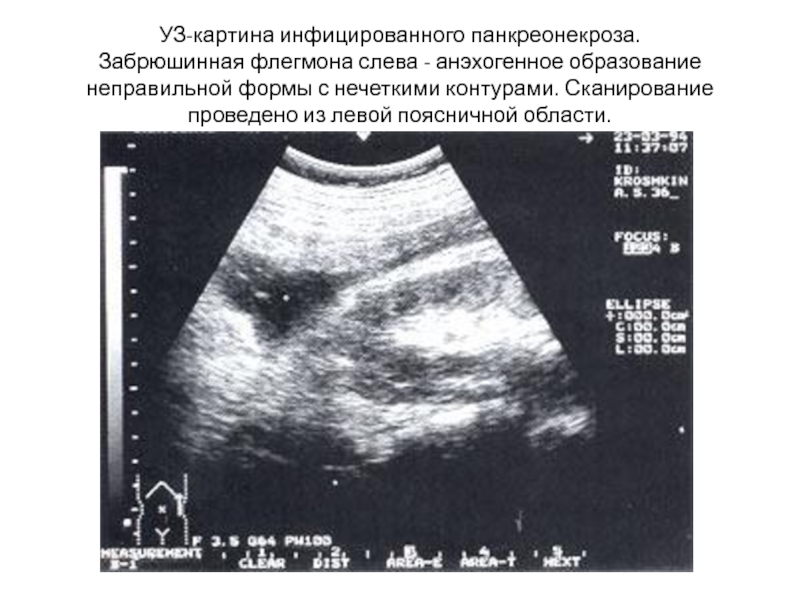
- 23. УЗ-картина инфицированного панкреонекроза. Забрюшинная флегмона слева -
- 24. Видеоэндоскопия: ЭГДС всем пациентам для определения
- 25. Лапароскопия выполняется по показаниям: а) для
- 26. Лапароскопические симптомы острого панкреатита: Наличие отека
- 27. КТ с болюсным контрастированием при возможности
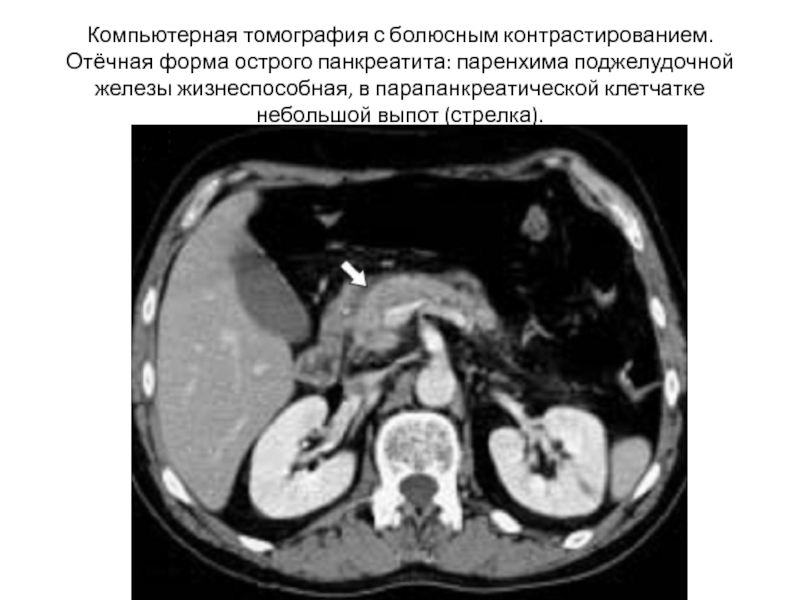
- 28. Компьютерная томография с болюсным контрастированием. Отёчная форма
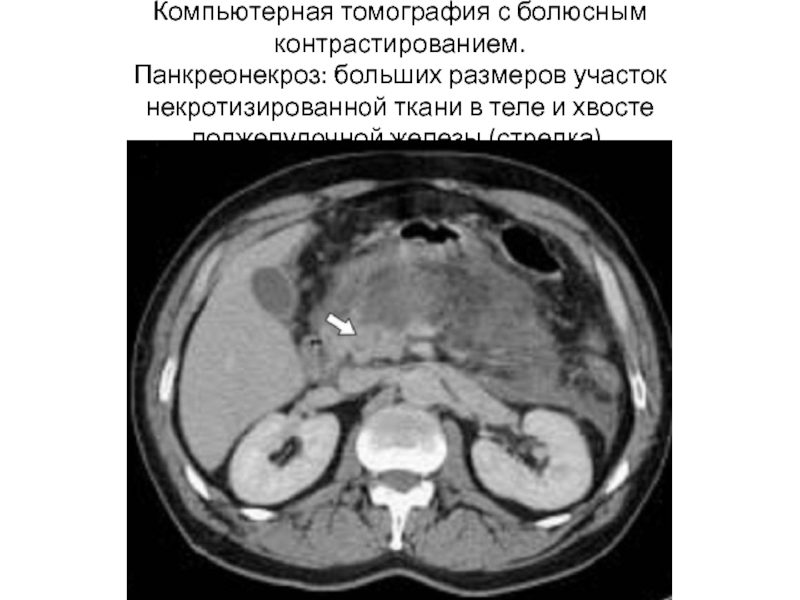
- 29. Компьютерная томография с болюсным контрастированием. Панкреонекроз: больших размеров
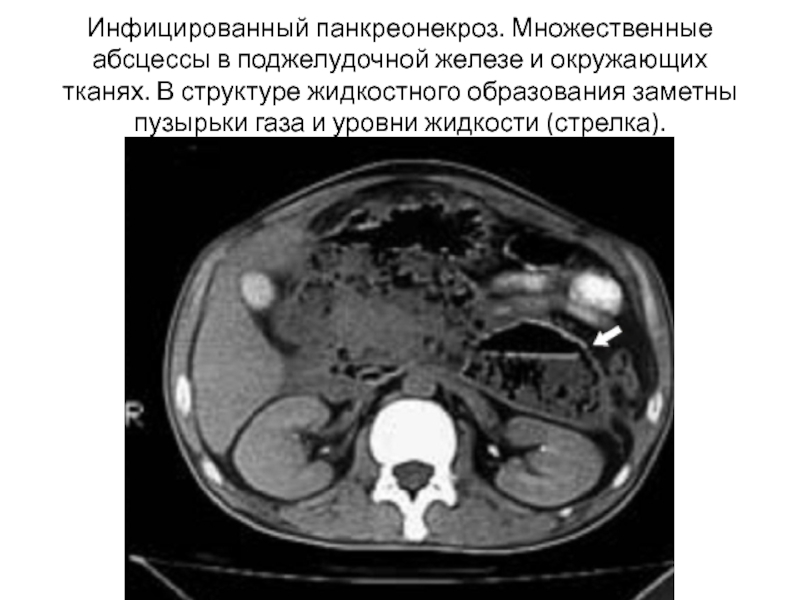
- 30. Инфицированный панкреонекроз. Множественные абсцессы в поджелудочной железе
- 31. R – графия живота и грудной клетки
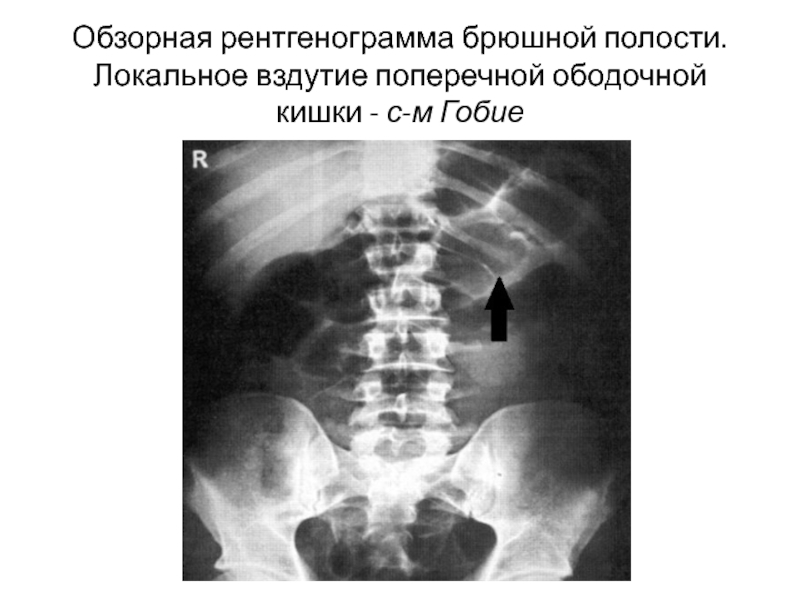
- 32. Обзорная рентгенограмма брюшной полости. Локальное вздутие поперечной ободочной кишки - с-м Гобие
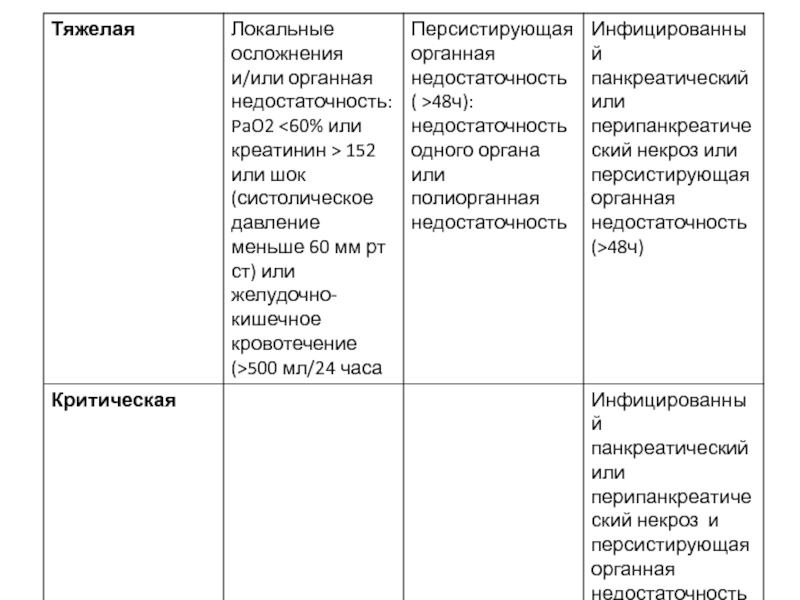
- 33. 1-я фаза (токсемии) первые 7 суток заболевания
- 34. перитонеальный синдром и/или наличие «кожных» симптомов признаки
- 35. 2-я фаза (реактивная) Деструкция железы и
- 36. лабораторными показателями ССВО: повышение до 10 и
- 37. Критерии диагностики гнойно-деструктивных осложнений: Клинико-лабораторные проявления
- 38. Благодарю за внимание!!!
Слайд 1Острый панкреатит.
Этиопатогенез. Клиника. Диагностика
Подготовил студент гр. Л-519
Савченко Олег Геннадьевич
Гомель 2017
Слайд 2Проблема острого панкреатита
Рост заболеваемости и числа больных с деструктивными формами этой
Неудовлетворительные результаты лечения больных с острым панкреатитом (высокая летальность: общая - от 3% до 21%, а при деструктивных формах: 20 - 85%)
Недостаточный уровень диагностики разных форм острого панкреатита, особенно на ранних этапах развития воспалительно-деструктивного процесса
Недостаточно полное представление о ключевых звеньях патогенеза острого панкреатита
Отсутствие надёжных патогенетически обоснованных препаратов
Дефицит знаний об истинных точках и сроках приложения панкрео-протекторных препаратов
Назревшая необходимость перехода с принципов симптоматического лечения на уровень лечебных мероприятий воздействующих как на ключевые пусковые, так и поддерживающие механизмы патологических реакций при этом заболевании
Слайд 3Этиологические формы
основные:
Острый алкогольно-алиментарный панкреатит – 55% .
Острый билиарный панкреатит (возникает из-за
Острый травматический панкреатит (вследствие травмы поджелудочной железы, в том числе операционной или после ЭРХПГ) 2 – 4 %.
Слайд 4Другие этиологические формы
аутоиммунные процессы
сосудистая недостаточность
васкулиты
лекарственные препараты (гипотиазид, стероидные
инфекционные заболевания (вирусный паротит, гепатит, цитомегаловирус),
аллергические факторы (лаки, краски, запахи строительных материалов, анафилактический шок),
дисгормональные процессы при беременности и менопаузе,
заболевания близлежащих органов (гастродуоденит, пенетрирующая язва, опухоли гепатопанкреатодуоденальной области) – 6 – 8%.
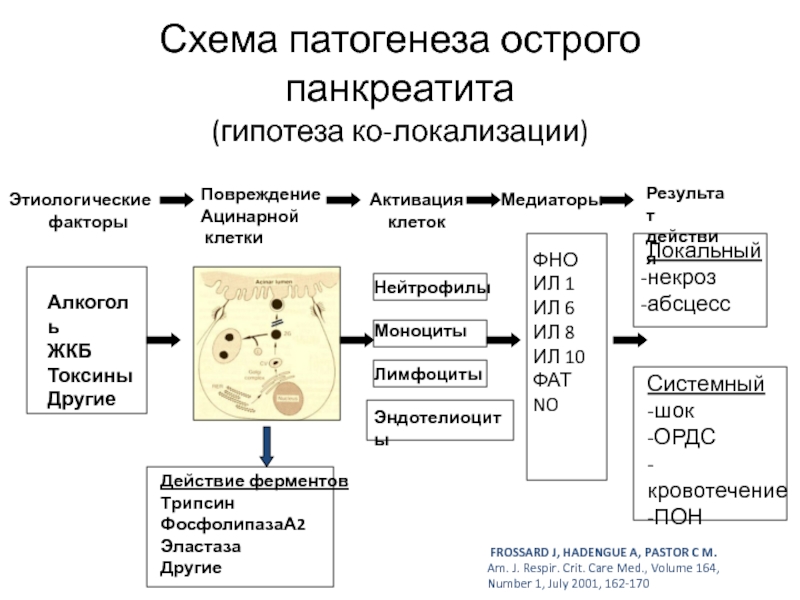
Слайд 5Схема патогенеза острого панкреатита
(гипотеза ко-локализации)
Этиологические
факторы
Повреждение
Ацинарной
клетки
Активация
клеток
Медиаторы
Результат
действия
Алкоголь
ЖКБ
Токсины
Другие
Действие ферментов
Трипсин
ФосфолипазаА2
Эластаза
Другие
Нейтрофилы
Моноциты
Лимфоциты
Эндотелиоциты
ФНО
ИЛ 1
ИЛ 6
ИЛ
ИЛ 10
ФАТ
NO
Локальный
некроз
абсцесс
Системный
-шок
-ОРДС
-кровотечение
-ПОН
FROSSARD J, HADENGUE A, PASTOR C M.
Am. J. Respir. Crit. Care Med., Volume 164, Number 1, July 2001, 162-170
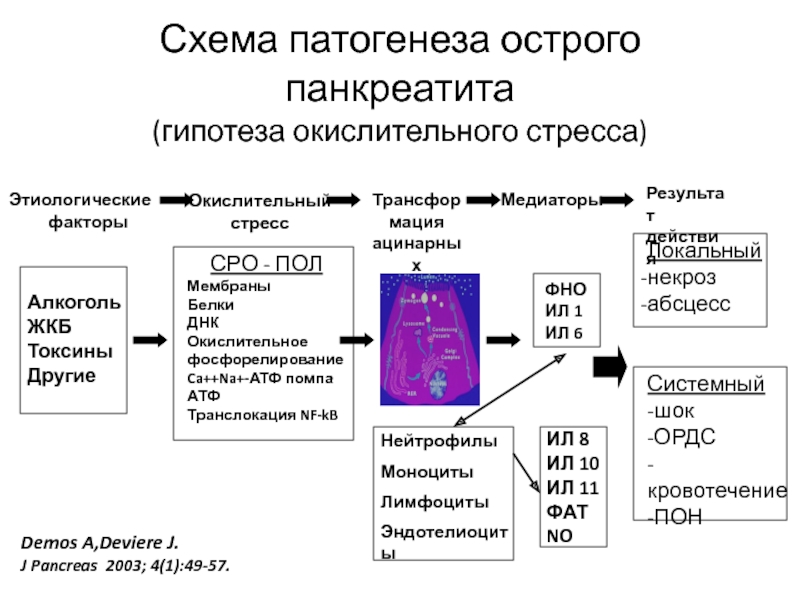
Слайд 6Схема патогенеза острого панкреатита
(гипотеза окислительного стресса)
Этиологические
факторы
Окислительный
стресс
Трансформация ацинарных
клеток
Медиаторы
Результат
действия
СРО -
Алкоголь
ЖКБ
Токсины
Другие
ФНО
ИЛ 1
ИЛ 6
Локальный
некроз
абсцесс
Системный
-шок
-ОРДС
-кровотечение
-ПОН
Мембраны
Белки
ДНК
Окислительное
фосфорелирование
Ca++Na+-АТФ помпа
АТФ
Транслокация NF-kB
Нейтрофилы
Моноциты
Лимфоциты
Эндотелиоциты
ИЛ 8
ИЛ 10
ИЛ 11
ФАТ
NO
Demos A,Deviere J.
J Pancreas 2003; 4(1):49-57.
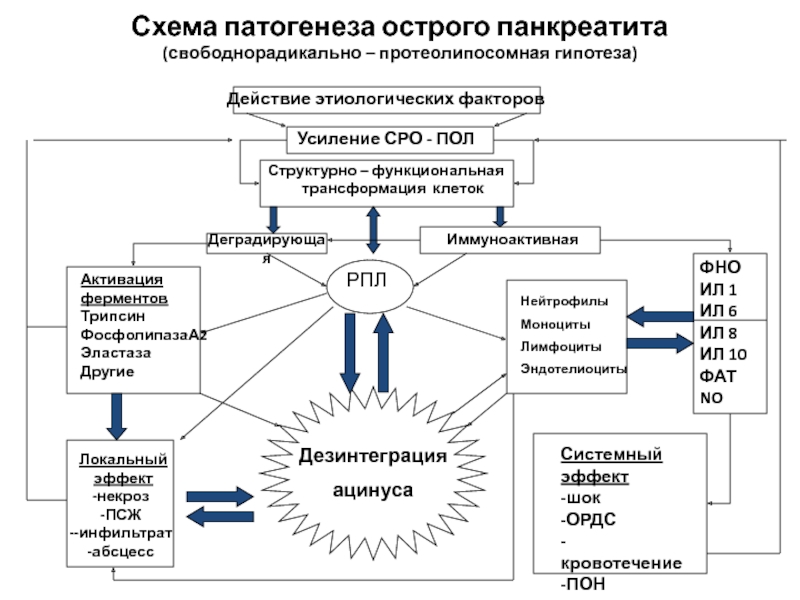
Слайд 7Схема патогенеза острого панкреатита
(свободнорадикально – протеолипосомная гипотеза)
Действие этиологических факторов
Усиление СРО -
Структурно – функциональная
трансформация клеток
Деградирующая
Иммуноактивная
РПЛ
Дезинтеграция
ацинуса
ФНО
ИЛ 1
ИЛ 6
ИЛ 8
ИЛ 10
ФАТ
NO
Локальный эффект
некроз
ПСЖ
-инфильтрат
абсцесс
Системный эффект
-шок
-ОРДС
-кровотечение
-ПОН
Активация ферментов
Трипсин
ФосфолипазаА2
Эластаза
Другие
Нейтрофилы
Моноциты
Лимфоциты
Эндотелиоциты
Слайд 10Первичные факторы агрессии:
а) ферменты поджелудочной железы: трипсин, химотрипсин, вызывают протеолиз белков
б) фосфолипаза А2 разрушает мембраны клеток
в) липаза гидролизует внутриклеточные триглицериды до жирных кислот и, соединяясь с кальцием, приводит к липолитическому некрозу в поджелудочной железе, забрюшинной клетчатке и брыжейке тонкой и толстой кишки.
г) эластаза разрушает стенку сосудов и межтканевые соединительнотканные структуры, что приводит к некрозу.
Слайд 11Вторичные факторы агрессии:
Ферменты поджелудочной железы активируют калликреин – кининовую системы с
Слайд 12Третичные факторы:
Макрофаги, мононуклеарные клетки, нейтрофилы на фоне нарушений микроциркуляции, СВР, гипоксии
Слайд 13Факторы агрессии четвертого порядка:
Цитокины, ферменты, метаболиты различной природы, образующиеся в поджелудочной
Слайд 14Основанием для установления диагноза острый панкреатит являются анамнестические: (наличие патологии желчных путей
Боль сильная, постоянная с частой иррадиацией в поясничную область.
В тяжелых случаях отмечается интоксикация, цианоз, или мраморность кожных покровов, особенно на боковых стенках живота и в области пупка.
Рвота обычно многократная, не приносящая облегчения.
Пальпация живота болезненная и брюшная стенка ригидна.
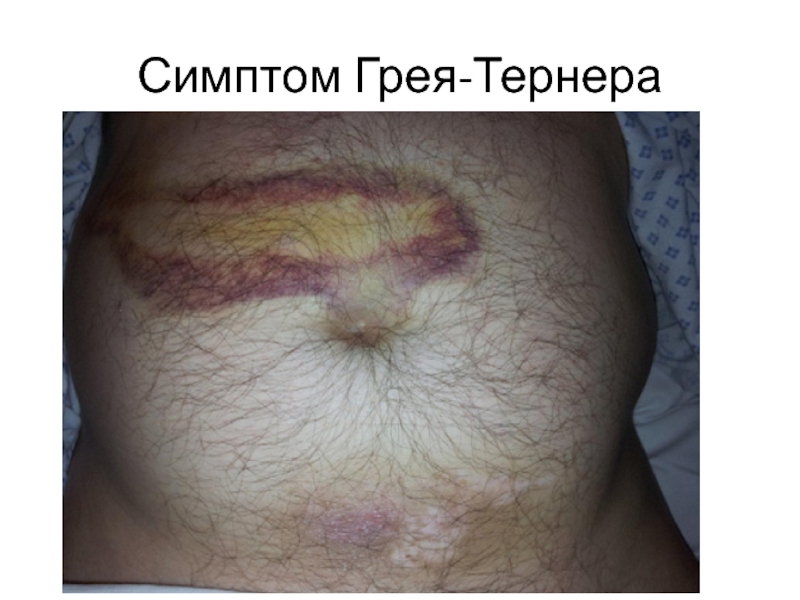
Слайд 15Мондора- фиолетовые пятна на коже лица
Грея-Тернера- цианоз боковых стенок живота
Девиса- петехии
Джонса-Куллена-Грюнвальда- экхимозы вокруг пупка
Мейо-Робсона- появление болезненности при надавливании в области левого реберно-позвоночного угла
Махова- гиперестезия кожи выше пупка
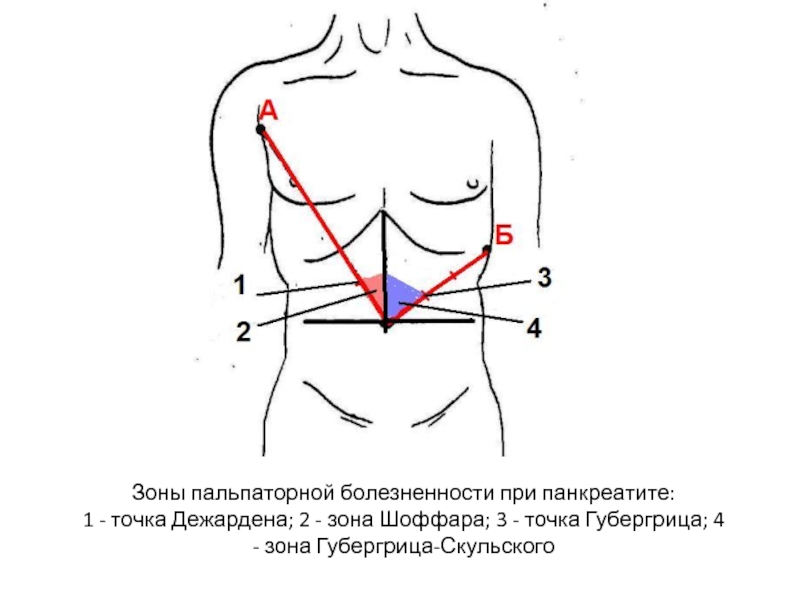
Слайд 18Зоны пальпаторной болезненности при панкреатите: 1 - точка Дежардена; 2 - зона Шоффара; 3
Слайд 19Диагностика острого панкреатита основывается на:
Клинико-анамнестических данных
Лабораторных показателях:
а) общий анализ крови и
б) гиперамилаземия, гиперамилазурия
в) высокая активность амилазы в экссудате из брюшной полости, полученного при лапароскопии
Слайд 20Сонографической картине
(УЗИ брюшной полости)
а) увеличение размеров поджелудочной железы
б) снижение эхогенности
в)
г) наличие свободной жидкости в брюшной полости и сальниковой сумке
Слайд 21УЗ-картина отёчной формы острого панкреатита. Увеличение размеров поджелудочной железы, нечеткость контуров, увеличение
Слайд 23УЗ-картина инфицированного панкреонекроза. Забрюшинная флегмона слева - анэхогенное образование неправильной формы с
Слайд 24Видеоэндоскопия:
ЭГДС всем пациентам для определения состояния слизистой оболочки желудка и
Слайд 25
Лапароскопия выполняется по показаниям:
а) для дифференциальной диагностики при перитонеальном синдроме
б)при наличии
Слайд 26Лапароскопические симптомы острого панкреатита:
Наличие отека корня брыжейке ободочной кишки
Наличие геморрагического или
Наличие пятен стеатонекроза
Геморрагическое пропитывание или отек забрюшинной клетчатки
Парез кишечника, гиперемия висцеральной и париетальной брюшины.
Слайд 27КТ с болюсным контрастированием
при возможности на 2-3 –е сутки и
КТ – индекс тяжести панкреатита по Balthazar – Ranson :
Степень А – Нормальный вид поджелудочой железы – 0 баллов
Степень В – Увеличение размеров поджелудочной железы
Степень С – признаки воспаления парапанкреатической клетчатки – 2 балла
Степень Д – Увеличение поджелудочной железы и наличие жидкости в переднем паранефральном пространстве – 3 балла
Степень Е – Скопление жидкости в 2-х и более областях парапанкреатической клетчатки – 4 балла
Объем некроза:
< 30% паренхимы – 2 балла
30-50% - 4 балла
>50% - 6 баллов
Слайд 28Компьютерная томография с болюсным контрастированием. Отёчная форма острого панкреатита: паренхима поджелудочной железы
Слайд 29Компьютерная томография с болюсным контрастированием. Панкреонекроз: больших размеров участок некротизированной ткани в теле
Слайд 30Инфицированный панкреонекроз. Множественные абсцессы в поджелудочной железе и окружающих тканях. В
Слайд 31R – графия живота и грудной клетки стоя.
Обращают внимание на
а) увеличение расстояния между большой кривизной желудка и поперечно-ободочной кишкой, вздутие ободочной кишки
б) увеличение диаметра петель тонкой кишки – парез кишечника.
в) гидроторакс, дисковидные ателектазы
г) высокое стояние купола диафрагмы, гипергидратация паренхимы легких, острый респираторный дистресс-синдром.
Слайд 32Обзорная рентгенограмма брюшной полости.
Локальное вздутие поперечной ободочной кишки - с-м Гобие
Слайд 331-я фаза (токсемии)
первые 7 суток заболевания
ферментативный эндотоксикоз ведущий к:
ферментативному шоку,
гемодинамическим и микроциркуляторном расстройствам,
респираторному дистресс-синдрому с гидротораксом,
синдрома внутрибрюшной гипертензии,
ДВС – синдром,
образованию острых гастродуоденальных стресс-язв
местному воспалительному ответу,
ССВО
Слайд 34перитонеальный синдром и/или наличие «кожных» симптомов
признаки синдрома ССВО:
температура тела >380С или
ЧСС >90 ударов/мин;
ЧДД > 20/мин;
РаСО2 < 32 мм рт.ст.,
лейкоциты > 12х 109/л или < 4,0х109/л или незрелые формы > 10%)
гипокальциемия < 1,18 ммоль/л,
гемоглобин крови > 150г/л или гематокрит > 40 Ед.,
гипергликемия > 10 ммоль/л;
С – реактивный белок > 120мг/л;
шок (систолическое АД < 90 мм.рт.ст.)
дыхательная недостаточность (РО2<60мм.рт.ст.);
почечная недостаточность ( олигоанурия, креатинин > 177 мкмоль/л);
печеночная недостаточность(гиперферментемия);
церебральная недостаточность (делирий, сопор, кома);
желудочно-кишечное кровотечение (более 500мл/сутки) коагулопатия(тромбрциты < 100 х 109/л, фибриноген < 1,0г/л.
Слайд 352-я фаза (реактивная)
Деструкция железы и парапанкреатической клетчатки продолжается обычно 2
В зависимости от инфицированности различают:
а) период асептического некроза с абортивным течением и образования постнекротических кист и выздоровлением или наступает инфицирование.
б) период инфицирования, гнойных осложнений и секвестрации начинается с 14 – 21 дня от начала заболевания.
Слайд 36лабораторными показателями ССВО: повышение до 10 и выше прокальцитонина и С-реактивного
УЗ-признаками асептической деструкции в очаге поражения (сохраняющееся увеличение размеров поджелудочной железы, нечеткость ее контуров и появление жидкости в парапанкреатической и забрюшинной клетчатке).
Мониторинг периода асептической деструкции производится на основе: динамики клинико-лабораторных показателей, динамической оценки тяжести и прогноза по системе SAPS, APACHE II, SOFA, КТ-индекс тяжести по Balthazar и данных повторных УЗИ (не менее 2 исследований на второй неделе заболевания и тонкоигольной аспирации и посеве содержимого жидкостных образований).
Слайд 37Критерии диагностики гнойно-деструктивных осложнений:
Клинико-лабораторные проявления гнойного очага: прогрессирование клинико-лабораторных показателей ССВО
высокие показатели островоспалительных маркеров (С-реактивного белка и прокальцитонина);
ухудшение состояния больного по данным динамической оценки тяжести по системе SAPS, APACHE II. SOFA.
Инструментальные критерии инфицированности:
КТ-признаки инфицирования (нарастание в процессе наблюдения жидкостных образований, выявление девитализированных тканей и/или наличие пузырьков газа) и/или положительные результаты бактериоскопии, полученные при тонкоигольной пункции.
Оценка динамики тяжести состояния по шкале APACHE – II и органных дисфункций по шкале MODS или SOFA и степени эндотоксикоза.