- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
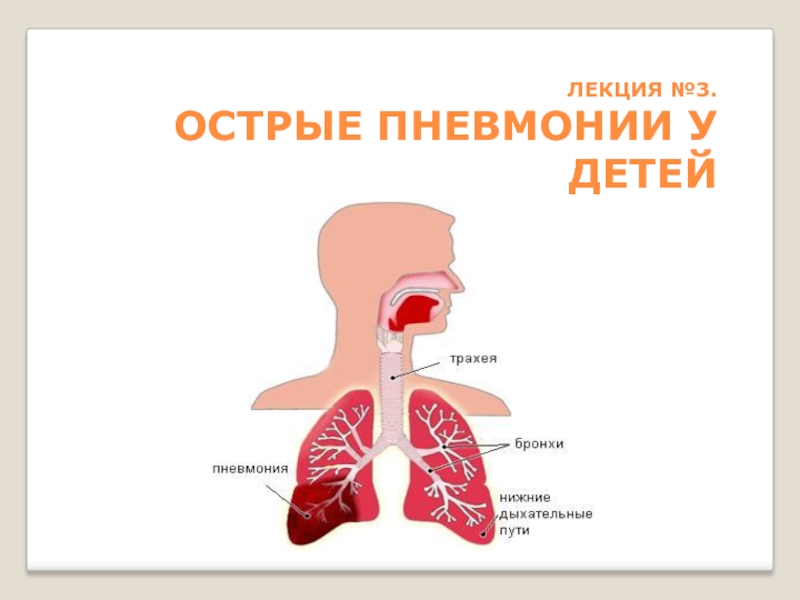
Острые пневмонии у детей. (Лекция 3) презентация
Содержание
- 1. Острые пневмонии у детей. (Лекция 3)
- 2. Коды по МКБ-10 J 12. Вирусная
- 3. План лекции Актуальность темы Определение пневмонии Предрасполагающие
- 4. 2 ноября 2009 года проведен первый Всемирный
- 5. 5 принципов Всемирного плана действий по предотвращению
- 6. ОСТРАЯ ПНЕВМОНИЯ -это острое инфекционное воспаление
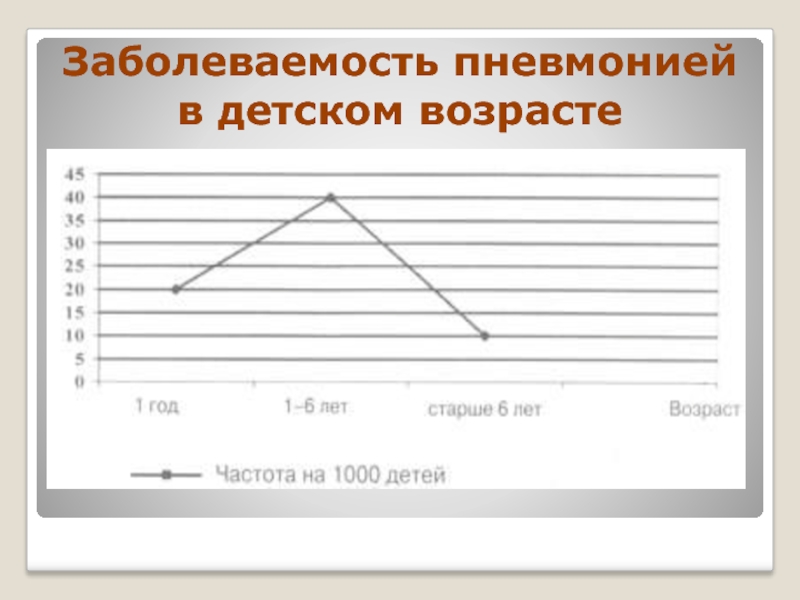
- 7. Заболеваемость пневмонией в детском возрасте
- 8. Предрасполагающие факторы развития у детей раннего возраста:
- 9. Этиология Бактерии: гр.(+) флора:
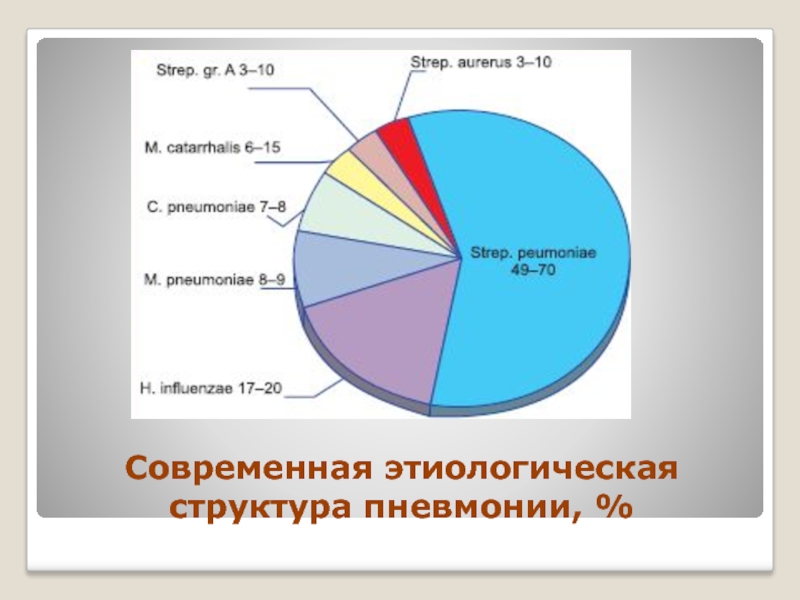
- 10. Современная этиологическая структура пневмонии, %
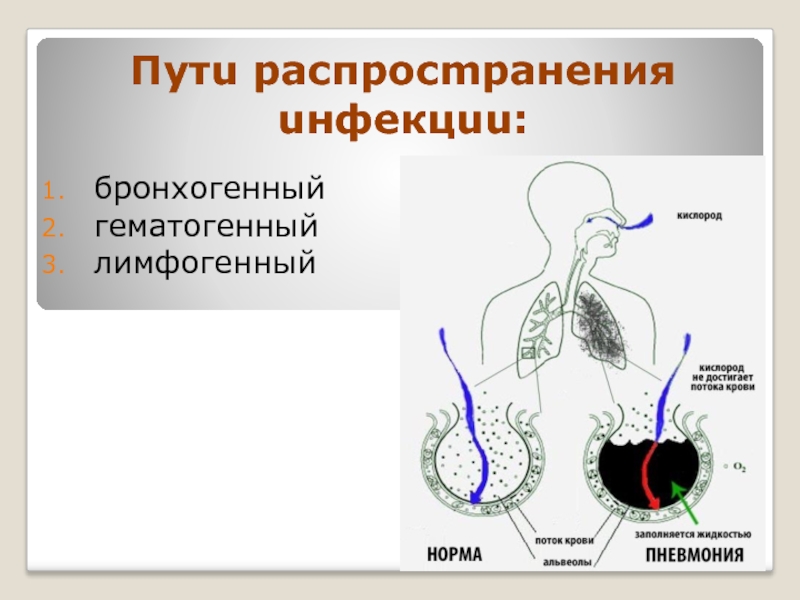
- 11. Путu распросmранения uнфекцuu: бронхогенный гематогенный лимфогенный
- 12. Классификация острой пневмонии у детей
- 13. Внутрибольничные пневмонии - пневмонии, развившиеся через 72
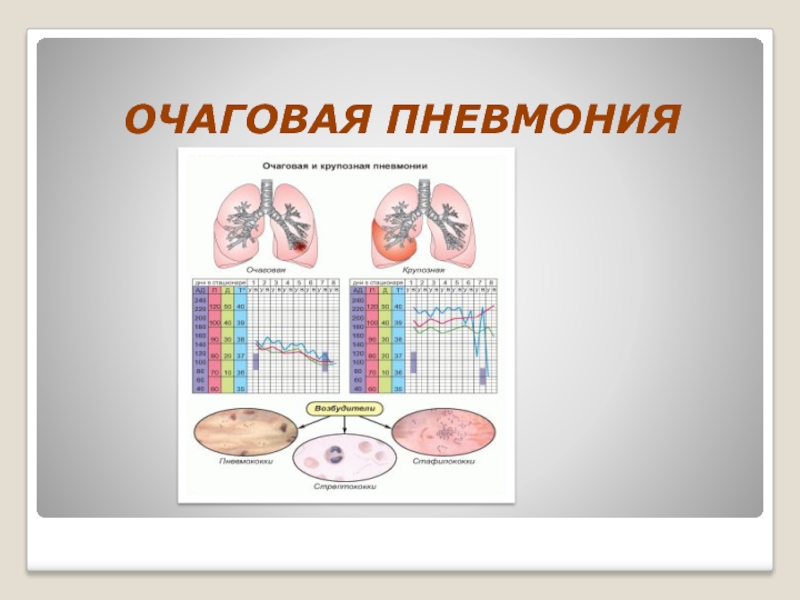
- 14. ОЧАГОВАЯ ПНЕВМОНИЯ
- 15. Основные клинические проявления очаговой пневмонии симптомы
- 16. физикальные изменения в легких: при перкуссии -
- 17. может возникнуть абдоминальный синдром: боли и вздyтие
- 18. ОСОБЕННОСТИ ТЕЧЕНИЯ ОЧАГОВОЙ ПНЕВМОНИИ У НОВОРОЖДЕННЫХ И
- 19. ОСОБЕННОСТИ ТЕЧЕНИЯ ОЧАГОВОЙ ПНЕВМОНИИ У НОВОРОЖДЕННЫХ И
- 20. СЕГМЕНТАРНАЯ ПНЕВМОНИЯ - это пневмония, занимающие
- 21. Основные клинические проявления сегментарной пневмонии симптомы интоксикации
- 22. при рентгенологическом обследовании: обнаруживается инфильтративная тень над
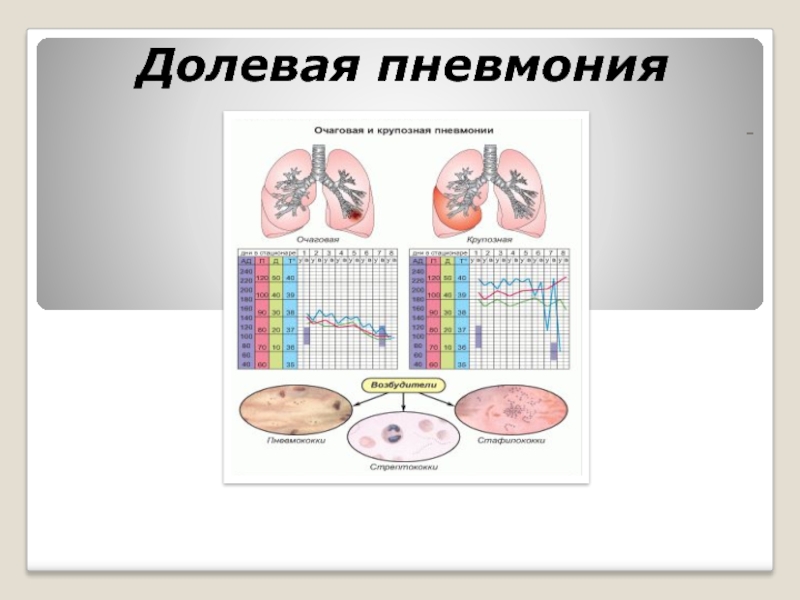
- 23. Долевая пневмония -
- 24. Основные клинические признаки крупозной пневмонии: резко выражены
- 25. Основные клинические признаки крупозной пневмонии: физикальные изменения
- 26. Основные клинические признаки крупозной пневмонии: рентгенологические изменения:
- 27. Пневмонии. Локализация процесса 1). Острая правосторонняя плевропневмония 2). Острая правосторонняя сегментарная пневмония
- 28. Пневмонии. Локализация процесса
- 29. Диагноз пневмонии следует предполагать, если у ребенка
- 30. При физикальном обследовании внимание обращать на выявление
- 31. Перкуторные и аускультативные изменения в легких определяют лишь в 50–70% случаев пневмоний!
- 32. Дополнительные методы исследования при пневмонии Бактериологическое исследование
- 33. Дополнительные методы исследования при пневмонии Рентгенография органов
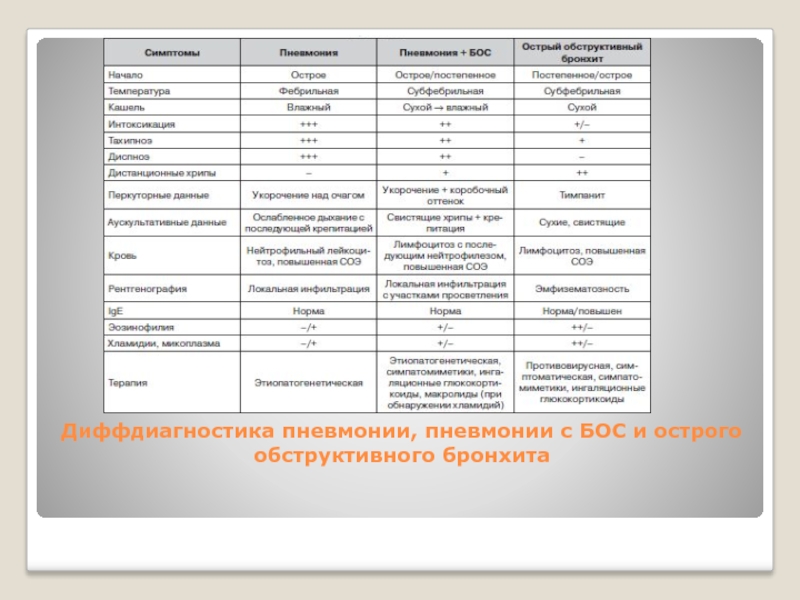
- 34. Диффдиагностика пневмонии, пневмонии с БОС и острого обструктивного бронхита
- 35. Осложнения 1).Легочные осложнения: плеврит, внутрилегочная деструкция (буллы,
- 36. Основные принципы лечения пневмонии
- 37. Показания к госпитализации тяжелое течение заболевания наличие
- 38. Пневмонию считают тяжелой, если: возраст ребенка менее
- 39. Факторы риска неблагоприятного течения пневмонии : тяжелые
- 40. Факторы риска неблагоприятного исхода: одышка свыше 80
- 41. Основные принципы лечения пневмонии
- 42. Основные принципы лечения пневмонии: 1. Постельный
- 43. 4. Организация питьевого режима: в острый период
- 44. 6. Незамедлительное начало антибактериальной терапии (назначают
- 45. 1).АБ: Цефалоспорины 2-го поколения Цефуроксим
- 46. 1).АБ: Макролиды: Азитромицин (сумамед) Кларитромицин
- 47. 2).Муколитические препараты: Амброксол Ацетилцистеин
- 48. 4).Симптоматическая терапия: жаропонижающие, дезинтоксикационные, сердечные препараты и
- 49. 7).Физиолечение Воздействие токами ультравысокой частоты Воздействие
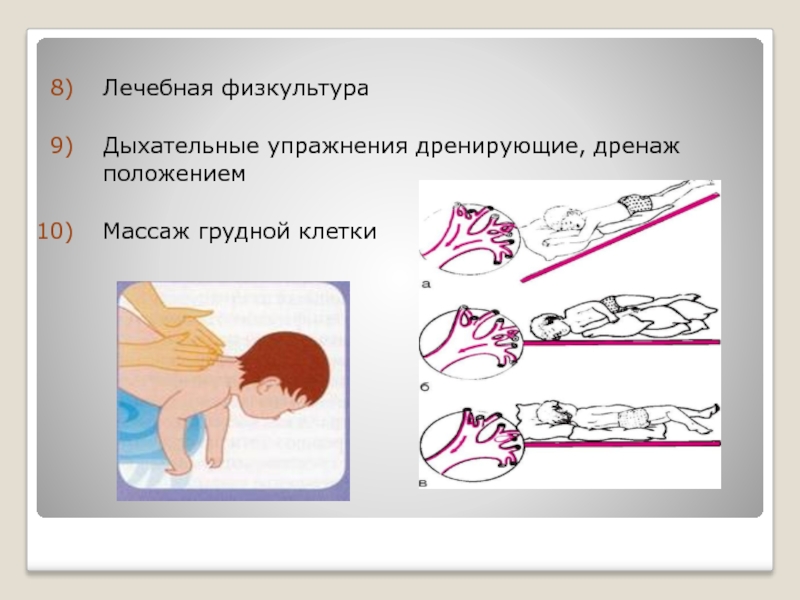
- 50. Лечебная физкультура Дыхательные упражнения дренирующие, дренаж положением Массаж грудной клетки
- 51. Диспансерное наблюдение 1.Кратность наблюдения специалистами:
- 52. Диспансерное наблюдение 2.Объем обследования
- 53. Диспансерное наблюдение 3.Объем реабилитации: витаминотерапия
- 54. Диспансерное наблюдение 4.Длительность наблюдения за детьми,
Слайд 2Коды по МКБ-10
J 12. Вирусная пневмония, не классифицированная в других рубриках.
J13.
J14. Пневмония, вызванная Haemophilus influenzae (палочкой Афанасьева–Пфейффера ).
J15. Бактериальная пневмония, не классифицированная в других рубриках.
J16. Пневмония, вызванная другими инфекционными возбудителями, не классифицированная в других рубриках.
J17. Пневмония при болезнях, классифицированных в других рубриках.
J18. Пневмония без уточнения возбудителя.
Слайд 3План лекции
Актуальность темы
Определение пневмонии
Предрасполагающие факторы развития у детей раннего возраста
Этиология и
Механизм развития острой пневмонии
Классификация острой пневмонии
Очаговая пневмония, особенности течения у новорожденных и недоношенных детей
Сегментарная пневмония
Долевая пневмония
Дополнительные методы исследования при пневмонии
Основные принципы ухода и лечения
Диспансерное наблюдение
Профилактика
Слайд 42 ноября 2009 года проведен первый Всемирный день борьбы с пневмонией. Пневмония
В Европейском регионе бактериальная пневмонии, вызванные Haemophilus influenzae типа B (Hib) и Streptococcus pneumoniae, уносят около 19 500 жизней ежегодно.
(данные ВОЗ)
Слайд 55 принципов Всемирного плана действий по предотвращению пневмонии у детей:
обращение за
вакцинация
предотвращение и лечение Hib-инфекции
улучшение питания и снижение количества детей, рожденных с низким весом
контроль чистоты воздуха в помещениях
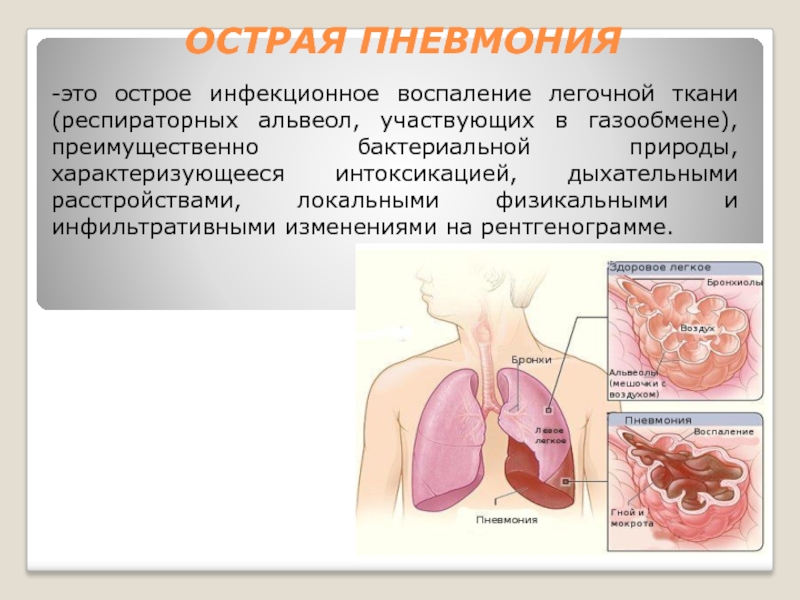
Слайд 6ОСТРАЯ ПНЕВМОНИЯ
-это острое инфекционное воспаление легочной ткани (респираторных альвеол, участвующих в
Слайд 8Предрасполагающие факторы развития у детей раннего возраста:
перинатальная патология
аспирационный синдром (из-за рвоты
ВПС, пороки развития легкого
фоновые заболевания
иммунодефициты
охлаждение
очаги хронической инфекции
искусственное вскармливание
нарушение режима дня
Слайд 9Этиология
Бактерии:
гр.(+) флора:
стрептококки (пневмококк), стафилококк;
гр.(-) флора: энтеробактерии, клебсиелла, синегнойная палочка, кишечная палочка, протей, гемофильная палочка, моракселла катарралис и др.
Внутриклеточные возбудители (хламидии, микоплазмы, легионеллы)
Вирусы (рино-синцитиальные, парагриппа, гриппа, аденовирусы, энтеровирусы, цитомегаловирусы, вирусы кори и др.)
Грибы
Слайд 13Внутрибольничные пневмонии - пневмонии, развившиеся через 72 ч пребывания в стационаре
Слайд 15Основные клинические проявления очаговой пневмонии
симптомы интоксикации постепенно усиливаются: ребенок беспокоен, возбужден,
непрерывный навязчивый кашель, тахипноэ, диспноэ, усиливается периоральный цианоз, в акте дыхания участвует вспомогательнaя мускулатура
Слайд 16физикальные изменения в легких: при перкуссии - укорочение легочного звука на
изменения со стороны ССС: тахикардия, глухость тонов, функциональный шум
при тяжелом течении могут быть изменения со стороны ЦНС в виде явлений менингизма
Слайд 17может возникнуть абдоминальный синдром: боли и вздyтие живота, pазжижение стула (чаще
ОАК: лейкоцитоз, увеличение СОЭ.
Слайд 18ОСОБЕННОСТИ ТЕЧЕНИЯ ОЧАГОВОЙ ПНЕВМОНИИ У НОВОРОЖДЕННЫХ И НЕДОНОШЕННЫХ
отсутствует температурная реакция
симптомы интоксикации
ребенок
м.б.срыгивания, рвота, жидкий стул
кашель чаще отсутствует, дыхание стонущее, охающее, появляется пенка вокруг рта, колеблющаяся в такт дыхания
Слайд 19ОСОБЕННОСТИ ТЕЧЕНИЯ ОЧАГОВОЙ ПНЕВМОНИИ У НОВОРОЖДЕННЫХ И НЕДОНОШЕННЫХ
развиваются признаки ДН: цианоз,
эквивалент одышки: кивание головой в такт дыханию, раздyвание щек и вытягивание гyб (симптом «трубача»), раздyвание и напряжение крыльев носа
физикальные данные со стороны ОД скудные (дыхание, чаще всего, ослаблено), снижается соотношение ЧДД и ЧСС (соответственно 1:2), м.б. приступы апноэ
запаздывают или отсутствуют изменения со стороны ОАК
Слайд 20СЕГМЕНТАРНАЯ ПНЕВМОНИЯ
- это пневмония, занимающие один или несколько сегментов, при этом
Слайд 21Основные клинические проявления сегментарной пневмонии
симптомы интоксикации выражены значительно: высокая лихорадка, резкая
появляется частый, навязчивый, болезненный кашель, постепенно становится влажным, возникает одышка, боли в боку или животе (на стороне поражения)
физикальные изменения в легких: укорочение перкуторного звука над легкими, при выслушивании дыхание ослабленное (на стороне поражения), влажные мелкопузырчатые хрипы
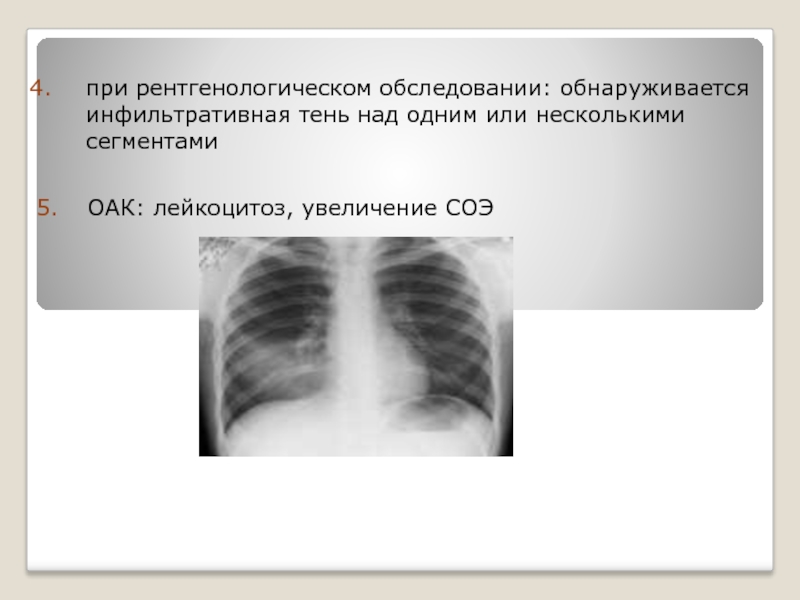
Слайд 22при рентгенологическом обследовании: обнаруживается инфильтративная тень над одним или несколькими сегментами
ОАК:
Слайд 24Основные клинические признаки крупозной пневмонии:
резко выражены симптомы интоксикации: высокая лихорадка (до
беспокоят боли в правом боку или животе (при поражении нижней доли)
одышка в покое
кашель первоначально сухой, затем с отхождением мокроты красно-коричневого цвета («ржавая мокрота»)
Слайд 25Основные клинические признаки крупозной пневмонии:
физикальные изменения в легких: укорочение легочного звука,
М.б. признаки вовлечения в патологический процесс плевры: щадящая экскурсия легких на стороне поражения и шум трения плевры
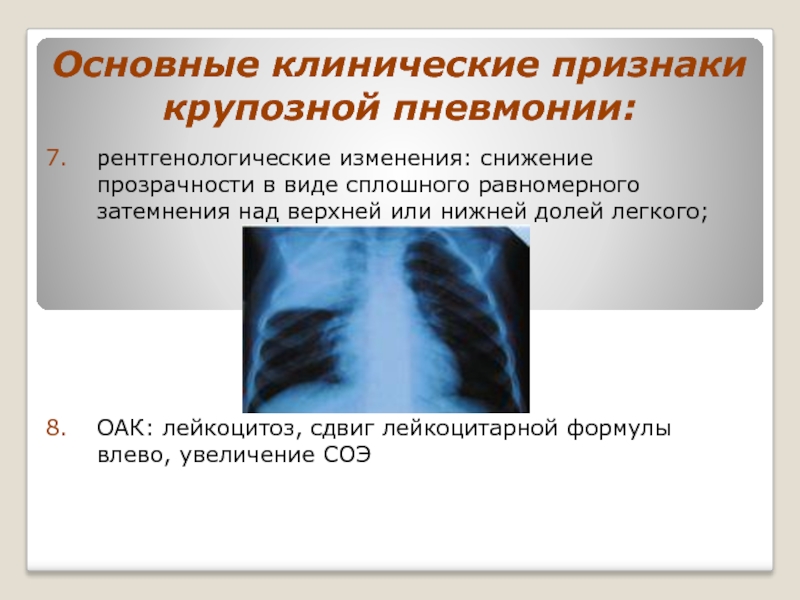
Слайд 26Основные клинические признаки крупозной пневмонии:
рентгенологические изменения: снижение прозрачности в виде сплошного
ОАК: лейкоцитоз, сдвиг лейкоцитарной формулы влево, увеличение СОЭ
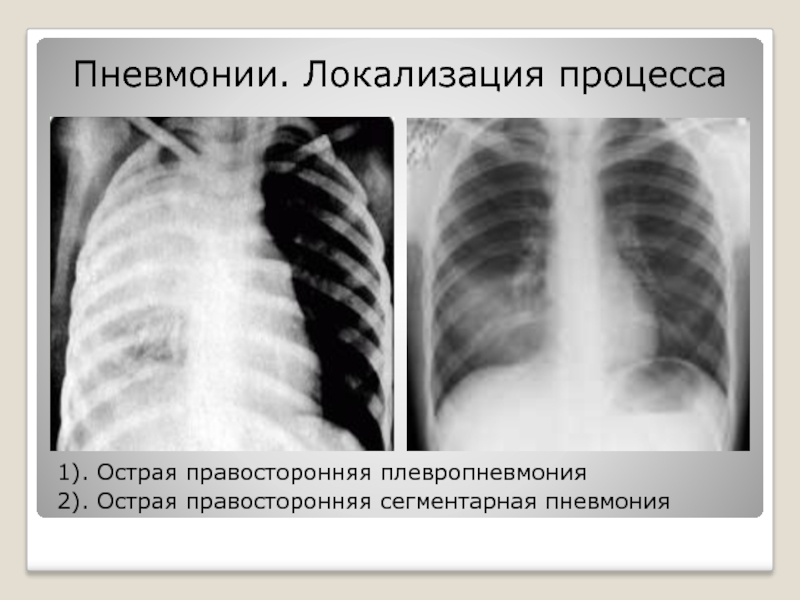
Слайд 27Пневмонии. Локализация процесса
1). Острая правосторонняя плевропневмония
2). Острая правосторонняя сегментарная пневмония
Слайд 29Диагноз пневмонии следует предполагать, если у ребенка появляются :
более 60 в минуту для детей до 3 мес,
более 50 в минуту для детей до года,
более 40 в минуту для детей до 5 лет,
особенно в сочетании с втяжением уступчивых мест грудной клетки и с лихорадкой выше 38 °С в течение 3 суток и более или без лихорадки.
Слайд 30При физикальном обследовании внимание обращать на выявление следующих признаков :
• укорочение
• локальное бронхиальное дыхание, звучные мелкопузырчатые хрипы или инспираторная крепитация при аускультации.
Слайд 31
Перкуторные и аускультативные изменения в легких определяют лишь в 50–70%
Слайд 32Дополнительные методы исследования при пневмонии
Бактериологическое исследование мокроты (выделение возбудителя из мокроты).
ОАК
Слайд 33Дополнительные методы исследования при пневмонии
Рентгенография органов грудной клетки в двух проекциях
Слайд 35Осложнения
1).Легочные осложнения: плеврит, внутрилегочная деструкция (буллы, абсцессы), пневмоторакс, пиопневмоторакс, эмпиема плевры.
2).Внелегочные осложнения: ИТШ, ДВС-синдром, острая почечная недостаточность.
Слайд 37Показания к госпитализации
тяжелое течение заболевания
наличие факторов риска неблагоприятного течения болезни
наличие факторов
Слайд 38Пневмонию считают тяжелой, если:
возраст ребенка менее 3 мес (независимо от тяжести
возраст ребенка до 3 лет при лобарной пневмонии;
поражены 2 доли легких и более (независимо от возраста);
есть плевральный выпот (независимо от возраста);
есть подозрение на абсцедирование легких.
Слайд 39Факторы риска неблагоприятного течения пневмонии :
тяжелые энцефалопатии;
возраст до 1 года
гипотрофия II–III степени;
ВПР, особенно пороки сердца и крупных сосудов;
хронические заболевания легких
заболевания ССС,
заболевания почек (нефриты),
онкогематологические заболевания;
иммунодефицитные состояния.
Слайд 40Факторы риска неблагоприятного исхода:
одышка свыше 80 в минуту для детей первого
втяжение яремной ямки при дыхании ребенка;
стонущее дыхание, нарушение ритма дыхания (апноэ, гаспсы);
признаки острой ССН;
некупируемая гипертермия или прогрессирующая гипотермия;
нарушение сознания, судороги.
Слайд 42Основные принципы лечения пневмонии:
1. Постельный режим на период лихорадки
2. Создание ЛОР
3.
Слайд 434. Организация питьевого режима: в острый период проведение регидратации
(для восполнения потерь
5. Проведение оксигенотерапии теплым увлажненным кислородом
Слайд 446. Незамедлительное начало антибактериальной терапии
(назначают эмпирически)
АБ:
Пенициллины широкого спектра действия
Амоксициллин
Ампициллин
Комбинации
Амоксициллин + [Клавулановая кислота]
Амоксициллин + [Сульбактам]
Слайд 451).АБ:
Цефалоспорины 2-го поколения
Цефуроксим
Цефалоспорины 3-го поколения
Цефиксим
Цефтазидим
Цефтриаксон
Слайд 461).АБ:
Макролиды:
Азитромицин (сумамед)
Кларитромицин (фромилид)
Карбапенемы:
Меропенем
Аминогликозиды:
Гентамицин
Амикацин
Слайд 472).Муколитические препараты:
Амброксол
Ацетилцистеин
Карбоцистеин
3).Отвары из отхаркивающих трав: корня aлтея, солодки, термопсиса,
Слайд 484).Симптоматическая терапия: жаропонижающие, дезинтоксикационные, сердечные препараты и пр. 5).Иммуностимулирующая терапия: амиксин, ликопид,
Слайд 497).Физиолечение
Воздействие токами ультравысокой частоты
Воздействие электромагнитным излучением сантиметрового диапазона (СМВ-терапия)
Воздействие переменным магнитным
Воздействие сверхвысокочастотным электромагнитным полем
Ингаляции
Слайд 50Лечебная физкультура
Дыхательные упражнения дренирующие, дренаж положением
Массаж грудной клетки
Слайд 51Диспансерное наблюдение
1.Кратность наблюдения специалистами:
Педиатр – кратность наблюдения зависит от возраста
- дети до 3 месяцев – 2 раза в месяц
- дети от 3 мес. до 1 года – 1 раз в месяц
- дети от 1 года до 3 лет – 1 раз в 3 месяца
- дети старше 3 лет – 1 раз в 3 – 6 месяцев
ЛОР – 1 раз в год
Стоматолог – 1 раз в год
Слайд 52Диспансерное наблюдение
2.Объем обследования
ОАК – 1 раз в 6 мес.
ОАМ
рентгенография органов грудной клетки – по показаниям
Слайд 53Диспансерное наблюдение
3.Объем реабилитации:
витаминотерапия
фитотерапия – корень солодки, алтея, душица, подорожник, сосновые почки,
физиотерапия
массаж, ЛФК, дыхательная гимнастика
закаливающие процедуры через 1 – 2 месяца после заболевания
группа физкультуры – подготовительная в первые 6 месяцев, затем – основная
Слайд 54Диспансерное наблюдение
4.Длительность наблюдения за детьми, перенесшими острую пневмонию – 1 год,
при
5.Профпрививки через 1 – 2 месяца после выздоровления в зависимости от возраста ребенка и клинической формы болезни.