шоке
- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Острые нарушения кровообращения (шоки). Алгоритм диагностики и ИТ при инфекционно-токсическом, кардиогенном шоке презентация
Содержание
- 1. Острые нарушения кровообращения (шоки). Алгоритм диагностики и ИТ при инфекционно-токсическом, кардиогенном шоке
- 2. Сосудистая недостаточность Это клинический синдром, развивающийся при
- 3. Этиология и патогенез Ведущий фактор возникновения
- 4. Этиология и патогенез Такое экономное распределение
- 5. ШОК Экстремальное состояние, возникающее в результате
- 6. Этиология шока На основании этиологического принципа
- 7. Патогенез С позиций патофизиологии шок определяется
- 8. Патогенез Этот дефицит кислорода блокирует нормальное
- 9. Патогенез Это приводит к внутриклеточному ацидозу,
- 10. Септический шок Септический шок – это синдром
- 11. Патогенез септического шока Различные бактериальные и грибковые
- 12. Патогенез септического шока Тяжелый сепсис и септический
- 13. К наиболее изученным противовоспалительным субстанциям при СШ
- 14. Патогенез септического шока Возрастание прокоагулянтной активности также
- 17. Патогенез септического шока На начальных стадиях сердечный
- 18. Клиническая картина СШ характеризуется артериальной гипотензией. Начальные
- 19. Клиническая картина Необходимо помнить, что
- 20. Основными методами лечения СШ являются: Адекватная санация
- 21. Антибактериальная терапия при СШ В основе антибиотикотерапии
- 22. Антибактериальная терапия при СШ Для более адекватного
- 23. Антибактериальная терапия при СШ Поэтому предоставляется целесообразным
- 24. Респираторная поддержка Легкие являются одной из
- 25. Респираторная поддержка Для коррекции гипоксемии необходима
- 26. Гемодинамическая поддержка Основной задачей гемодинамической поддержки
- 27. Гемодинамическая поддержка Показателями, которые зависят как
- 28. Гемодинамическая поддержка Основные гемодинамические показатели (АД, доставку
- 29. Гемодинамическая поддержка Предполагают положительное воздействие растворов ГЭК
- 30. Гемодинамическая поддержка Важную роль в современной жидкостной
- 31. Гемодинамическая поддержка При недостаточном эффекте объемной ресусцитации,
- 32. Гемодинамическая поддержка Одной из наиболее эффективных считается
- 33. Коррекция метаболизма Выраженный лактоацидоз, который развивается в
- 34. Терапия рефрактерной вазодилатации В последнее время
- 35. Терапия рефрактерной вазодилатации Применение аргинина-вазопрессина в низких дозах (
- 36. Нарушение функции почек. Развитие недостаточности почек
- 37. Преимуществами энтерального питания считаются: Протекция слизистой оболочки
- 38. Меньший риск образования язв желудка и
- 39. Геморрагический шок Степень тяжести геморрагического шока
- 40. Патофизиологические стадии
- 41. Клинические стадии геморрагического шока 1. Эректильная стадия.
- 42. Принципы терапии Фаза 1 – в пределах
- 43. Принципы терапии Фаза 2 – снижение объема
- 44. Принципы терапии Фаза 3 – в пределах
- 46. Методы интенсивной терапии 1. Остановка кровотечения. 2.
- 47. Методы интенсивной терапии 3. Использование кардиотоников (дофамин,
- 49. Методы контроля за проведением интенсивной терапии
- 50. Обморок Легкая и наиболее частая форма
- 51. Этиология Дистония симпатической нервной системы и
- 52. Клиника Обычно наступает внезапно. Иногда перед
- 53. Дифференциальная диагностика Для малого эпилептического припадка
- 54. Неотложная помощь Обеспечить доступ свежего воздуха,
- 55. КОЛЛАПС Тяжелая форма тотальной сосудистой недостаточности,
- 56. Коллапс Наступает внезапно. Положение больного
- 57. Коллапс Наиболее точный показатель тяжести коллапса
- 58. Дифференциальный диагноз - с СН Положение в
- 59. Лечение Кордиамин, кофеин по 0,1 мл на
- 60. Лечение Кордиамин, кофеин по 0,1 мл на
- 61. Лечение Эффект при в/в введении препаратов может
- 62. Лечение Коллапс — не заболевание, а его
- 63. Лечение Если возникновение коллапса связано с критическим
Слайд 1Острые нарушения кровообращения (шоки). Алгоритм диагностики и ИТ при инфекционно-токсическом, кардиогенном
Слайд 2Сосудистая недостаточность
Это клинический синдром, развивающийся при резком уменьшении объема циркулирующей крови
и ухудшении кровоснабжения жизненно важных органов в результате падения сосудистого тонуса (инфекции, отравления и т. д.), кровопотери, нарушения вегетативной регуляции и пр.
Другими словами, возникает в тех случаях, когда нарушается соотношение между ОЦК и емкостью сосудистого русла.
Проявляется в форме обморока, коллапса и шока.
Другими словами, возникает в тех случаях, когда нарушается соотношение между ОЦК и емкостью сосудистого русла.
Проявляется в форме обморока, коллапса и шока.
Слайд 3 Этиология и патогенез
Ведущий фактор возникновения сосудистой недостаточности - уменьшение ОЦК.
Вторая причина связана с нарушением вазомоторной иннервации.
В случае потери крови, плазмы или жидкости и соли количество циркулирующей крови недостаточно для удовлетворения потребностей организма.
Пропорционально уменьшению ОЦК снижается также и систолический объем.
Под влиянием нейро-гуморальных механизмов кровоснабжение менее важных органов уменьшается, в результате чего некоторое время жизненно важные органы обеспечены.
Слайд 4 Этиология и патогенез
Такое экономное распределение крови регулируется нервной системой. Спазм
артериол выключает капиллярную систему мышц, кожи и чревной области из кровообращения.
Вначале этот сосудистый спазм является защитным механизмом. При истощении компенсаторных резервов артериолы расширяются и повышенное периферическое сопротивление падает.
Имеющееся в распоряжении организма количество крови заполняет выключенные из кровообращения области, увеличивая этим несоответствие между сосудистым руслом и ОЦК.
Вначале этот сосудистый спазм является защитным механизмом. При истощении компенсаторных резервов артериолы расширяются и повышенное периферическое сопротивление падает.
Имеющееся в распоряжении организма количество крови заполняет выключенные из кровообращения области, увеличивая этим несоответствие между сосудистым руслом и ОЦК.
Слайд 5 ШОК
Экстремальное состояние, возникающее в результате чрезвычайного воздействия и выражающееся комплексом
патологических сдвигов в деятельности всех жизненно важных функций организма, главным образом системного кровообращения, микроциркуляции, метаболизма, ЦНС, дыхания, эндокринной системы и гемокоагуляции.
Характеризуется снижением доставки и нарушением утилизации необходимых клеточных субстратов и в первую очередь кислорода, т.е. несоответствие между потребностями тканей и их обеспечением.
Характеризуется снижением доставки и нарушением утилизации необходимых клеточных субстратов и в первую очередь кислорода, т.е. несоответствие между потребностями тканей и их обеспечением.
Слайд 6 Этиология шока
На основании этиологического принципа выделяют семь категорий шока: травматический,
септический, гиповолемический (геморрагический), анафилактический, ожоговый, нейрогенный и кардиогенный.
В педиатрии наиболее распространены первые четыре разновидности.
Принятая у нас категория "травматический шок" рассматривается за рубежом как травма, осложненная кровопотерей, болевым синдромом и охлаждением. Т.е. развитие шока при травме зависит от выраженности сопутствующих явлений и осложнений.
В педиатрии наиболее распространены первые четыре разновидности.
Принятая у нас категория "травматический шок" рассматривается за рубежом как травма, осложненная кровопотерей, болевым синдромом и охлаждением. Т.е. развитие шока при травме зависит от выраженности сопутствующих явлений и осложнений.
Слайд 7 Патогенез
С позиций патофизиологии шок определяется как состояние глубокого угнетения кровообращения.
В результате последнее становится недостаточным для нормальной оксигенации, питания тканей и выведения из них продуктов метаболизма.
В результате нарушения циркуляции крови происходит остановка кровотока в капиллярах (стаз), при затягивающемся шоке белые и красные кровяные тельца склеиваются в микротромбы (сладж). В результате этого клетки не получают необходимого количества кислорода (гипоксия).
В результате нарушения циркуляции крови происходит остановка кровотока в капиллярах (стаз), при затягивающемся шоке белые и красные кровяные тельца склеиваются в микротромбы (сладж). В результате этого клетки не получают необходимого количества кислорода (гипоксия).
Слайд 8 Патогенез
Этот дефицит кислорода блокирует нормальное расщепление глюкозы в клетках, увеличивается
производство молочной кислоты.
В крови происходит увеличение содержания сахара, жиров и аминокислот, так как клетки без кислорода не могут справиться с энергоносителями.
В цикле лимонной кислоты вырабатывается меньше энергии АТФ.
Недостаток энергии приводит к параличу "насосной функции клетки" в мембранах.
В клетки поступают натрий, вода и ионы водорода, выводится калий.
В крови происходит увеличение содержания сахара, жиров и аминокислот, так как клетки без кислорода не могут справиться с энергоносителями.
В цикле лимонной кислоты вырабатывается меньше энергии АТФ.
Недостаток энергии приводит к параличу "насосной функции клетки" в мембранах.
В клетки поступают натрий, вода и ионы водорода, выводится калий.
Слайд 9 Патогенез
Это приводит к внутриклеточному ацидозу, при котором клетки в конечном
итоге погибают.
За внутриклетечным следует внеклетонный ацидоз.
Если развитие шока не прекращается спонтанно (что практически маловероятно) или не прерывается адекватными лечебными мероприятиями, то наступает смерть.
Поскольку шок представляет собой результат острой циркуляторной недостаточности, лечебные мероприятия должны иметь целью восстановление адекватного кровообращения.
За внутриклетечным следует внеклетонный ацидоз.
Если развитие шока не прекращается спонтанно (что практически маловероятно) или не прерывается адекватными лечебными мероприятиями, то наступает смерть.
Поскольку шок представляет собой результат острой циркуляторной недостаточности, лечебные мероприятия должны иметь целью восстановление адекватного кровообращения.
Слайд 10Септический шок
Септический шок – это синдром недостаточности перфузии тканей с неадекватной
доставкой и потреблением кислорода, сопровождающийся артериальной гипотензией, несмотря на коррекцию внутрисосудистого объема, инфекционного генеза.
Слайд 11Патогенез септического шока
Различные бактериальные и грибковые эндо- и экзотоксины вызывают в
организме генерализованную чрезмерную воспалительную реакцию – синдром системного воспалительного ответа (ССВО, англ. SARS), который характерен почти для любого вида запущенного шока, но особенно важную роль играет в патогенезе СШ.
Тяжесть патологического процесса при сепсисе чаще в большей степени зависит от интенсивности ответа организма на повреждение, чем от прямого повреждающего эффекта самой инфекции.
Тяжесть патологического процесса при сепсисе чаще в большей степени зависит от интенсивности ответа организма на повреждение, чем от прямого повреждающего эффекта самой инфекции.
Слайд 12Патогенез септического шока
Тяжелый сепсис и септический шок возникают у пациентов с
чрезмерным или плохо контролируемым иммунным ответом организма, который проявляется генерализованной воспалительной реакцией.
Такая несбалансированная реакция может быть опасной для организма вследствие повышенной продукции противовоспалительных факторов, которые в норме являются компонентом защитной реакции иммунной системы. Однако, являясь весьма агрессивными, они становятся причиной повреждения клеток, органов и систем собственного организма.
Такая несбалансированная реакция может быть опасной для организма вследствие повышенной продукции противовоспалительных факторов, которые в норме являются компонентом защитной реакции иммунной системы. Однако, являясь весьма агрессивными, они становятся причиной повреждения клеток, органов и систем собственного организма.
Слайд 13К наиболее изученным противовоспалительным субстанциям при СШ относят фактор некроза опухоли
(TNF) (IL-1В, IL-6, IL-8); тромбоксаны; фактор, активирующий тромбоциты (PAF) и эйкозаноиды (продукты метаболизма арахидоновой кислоты).
Важным патогенетическим звеном СШ является нарушение функции эндотелия и активация системы гемостаза с подавлением системы фиблинолиза. Профиль эндотелиальной активности меняется с антикоагулянтного на прокоагулянтный, цитокины стимулируют образование нейрофилами и макрофагами большого количества тканевого фактора свертываемости, что активирует весь коагуляционный каскад.
Важным патогенетическим звеном СШ является нарушение функции эндотелия и активация системы гемостаза с подавлением системы фиблинолиза. Профиль эндотелиальной активности меняется с антикоагулянтного на прокоагулянтный, цитокины стимулируют образование нейрофилами и макрофагами большого количества тканевого фактора свертываемости, что активирует весь коагуляционный каскад.
Слайд 14Патогенез септического шока
Возрастание прокоагулянтной активности также связано с ингибицией факторов антикоагуляции
и фибринолиза (активный протеин С, ингибитор тканевого фактора, антитромбин ІІІ). Кроме этого, активируется система комплемента (особенно агрессивным является фрагмент С5а).
Эти процессы приводят к нарушениям перфузии тканей вследствие нарушения микроциркуляции, а также выхода жидкости из внутрисосудистого сектора в результате нарушения проницаемости эндотелия (шунтирование и сладж-синдром).
Эти процессы приводят к нарушениям перфузии тканей вследствие нарушения микроциркуляции, а также выхода жидкости из внутрисосудистого сектора в результате нарушения проницаемости эндотелия (шунтирование и сладж-синдром).
Слайд 17Патогенез септического шока
На начальных стадиях сердечный индекс может быть увеличен –
стадия тепловой гипердинамии кровообращения, которая длится 30-50 минут и зачастую заканчивается до первого медицинского осмотра
По мере развития депрессии миокарда СИ снижается ниже нормы. СШ является дистрибутивным видом шока с выраженной вазодилатацией.
Вазодилатационный шок характеризуется тяжелой артериальной гипотензией и выраженной гипоперфузией зоны спланхникуса, почек и малого круга кровообращения.
По мере развития депрессии миокарда СИ снижается ниже нормы. СШ является дистрибутивным видом шока с выраженной вазодилатацией.
Вазодилатационный шок характеризуется тяжелой артериальной гипотензией и выраженной гипоперфузией зоны спланхникуса, почек и малого круга кровообращения.
Слайд 18Клиническая картина
СШ характеризуется артериальной гипотензией. Начальные симптомы СШ включают также тахикардию,
тахипноэ, лихорадку или гипотермию, лейкоцитоз или лейкопению, олигурию, нарушения сознания.
Кожные покровы в начальной СШ могут оставаться теплыми, а затем становятся бледными, холодными. Гипотермия и лейкопения являются факторами, ухудшающими прогноз.
Кожные покровы в начальной СШ могут оставаться теплыми, а затем становятся бледными, холодными. Гипотермия и лейкопения являются факторами, ухудшающими прогноз.
Слайд 19Клиническая картина
Необходимо помнить, что сахарный диабет, цирроз печени, нейтропения, пожилой
возраст являются независимыми факторами риска неблагоприятного прогноза при септическом шоке.
Для дифференцирования ССВО инфекционной и неинфекционной этиологии информативным может оказаться определение прокальцитонина – его уровень выше 10 нг/мл будет свидетельствовать о наличии инфекции.
Для дифференцирования ССВО инфекционной и неинфекционной этиологии информативным может оказаться определение прокальцитонина – его уровень выше 10 нг/мл будет свидетельствовать о наличии инфекции.
Слайд 20Основными методами лечения СШ являются:
Адекватная санация очага инфекции, включая при необходимости
ранее агрессивное хирургическое вмешательство;
Рациональная атибиотикотерапия;
Терапия, направленная на поддержание сердечно-сосудистой, дыхательной функции и питания организма;
Патогенетическая терапия ССВО.
Рациональная атибиотикотерапия;
Терапия, направленная на поддержание сердечно-сосудистой, дыхательной функции и питания организма;
Патогенетическая терапия ССВО.
Слайд 21Антибактериальная терапия при СШ
В основе антибиотикотерапии лежит бактериологический диагноз, целью которого
является уверенность в эффективности применяемых антибиотиков
Систематический бактериологический мониторинг позволяет с большей долей вероятности «угадывать» антибиотик при эмпирическом назначении, поскольку предоставляет данные о бактериологической ситуации в конкретном отделении, наличии резистентных штаммов бактерий к определенным антибиотикам
Систематический бактериологический мониторинг позволяет с большей долей вероятности «угадывать» антибиотик при эмпирическом назначении, поскольку предоставляет данные о бактериологической ситуации в конкретном отделении, наличии резистентных штаммов бактерий к определенным антибиотикам
Слайд 22Антибактериальная терапия при СШ
Для более адекватного эмпирического выбора антибиотика необходимо учитывать
госпитальный или негоспитальный характер инфекции.
Вместе с тем, должен выполняться и второй принцип – ранняя адекватная антибиотикотерапия достоверно снижает летальность. У пациентов, не получавших адекватную антибиотикотерапию в начале заболевания, летальность на 10-15% выше.
Вместе с тем, должен выполняться и второй принцип – ранняя адекватная антибиотикотерапия достоверно снижает летальность. У пациентов, не получавших адекватную антибиотикотерапию в начале заболевания, летальность на 10-15% выше.
Слайд 23Антибактериальная терапия при СШ
Поэтому предоставляется целесообразным использовать так называемый деэкалационный принцип
антибиотикотерапии с начальным назначением антибиотиков максимально широкого спектра действия (карбапенемы, цефалоспорины 4-го поколения) с последующей деэскалацией (если возможно) спектра применяемого антибиотика после получения результата бактериологического анализа.
Слайд 24Респираторная поддержка
Легкие являются одной из первоочередных мишеней сепсиса, поэтому тяжелый
сепсис и СШ являются причиной синдрома острого повреждения легких и еще более тяжелого расстройства функции дыхания – острого респираторного дистресс-синдрома.
Слайд 25Респираторная поддержка
Для коррекции гипоксемии необходима оксигенотерапия, а в тяжелых случаях
искусственная вентиляция легких.
Насыщение кислородом гемоглобина артериальной крови не должно снижаться ниже 90%.
До 85% пациентов с СШ нуждаются в респираторной поддержке приблизительно в течении 1-2 недель.
Насыщение кислородом гемоглобина артериальной крови не должно снижаться ниже 90%.
До 85% пациентов с СШ нуждаются в респираторной поддержке приблизительно в течении 1-2 недель.
Слайд 26Гемодинамическая поддержка
Основной задачей гемодинамической поддержки является поддержание перфузии органов и
тканей.
Необходимо контролировать следующие параметры: сердечный выброс, сердечный индекс, общее периферическое сосудистое сопротивление, ЧСС, давление заклинивания в легочной артерии, АД, диурез.
Необходимо контролировать следующие параметры: сердечный выброс, сердечный индекс, общее периферическое сосудистое сопротивление, ЧСС, давление заклинивания в легочной артерии, АД, диурез.
Слайд 27Гемодинамическая поддержка
Показателями, которые зависят как от кровообращения, так и от
дыхания, являются: уровень сознания, доставка и потребление кислорода тканями, насыщение кислородом смешанной венозной крови, уровень лактата.
Поскольку СШ относят к дистрибутивным видам шока, при этом состоянии развивается относительная или абсолютная гиповолемия. В большинстве случаев требуется проводить массовые инфузии кристаллоидных и коллоидных растворов до 4-6 л в первые сутки
Поскольку СШ относят к дистрибутивным видам шока, при этом состоянии развивается относительная или абсолютная гиповолемия. В большинстве случаев требуется проводить массовые инфузии кристаллоидных и коллоидных растворов до 4-6 л в первые сутки
Слайд 28Гемодинамическая поддержка
Основные гемодинамические показатели (АД, доставку кислорода тканям и др.) можно
нормализовать с помощью адекватной инфузионной терапии.
В последнее время опубликовано много сообщений о преимуществах применения растворов гидроксиэтилкрахмала (ГЭК), которые оказывают протекторный эффект на эндотелий сосудов, способствуя нормализации проницаемости и сохранению жидкости в сосудистом русле.
В последнее время опубликовано много сообщений о преимуществах применения растворов гидроксиэтилкрахмала (ГЭК), которые оказывают протекторный эффект на эндотелий сосудов, способствуя нормализации проницаемости и сохранению жидкости в сосудистом русле.
Слайд 29Гемодинамическая поддержка
Предполагают положительное воздействие растворов ГЭК на воспалительный ответ и проницаемость
эндотелия вследствие уменьшения освобождения адгезивных молекул, улучшения
спланхнитической перфузии,
что способствует
восстановлению
кишечного барьера.
спланхнитической перфузии,
что способствует
восстановлению
кишечного барьера.
Слайд 30Гемодинамическая поддержка
Важную роль в современной жидкостной ресусцитации играет смесь гипертонического раствора
натрия хлорида (7,5%) с раствором
коллоида (ГЭК, декстран).
Лучше вводить в/в струйно
одномолярный 3%-ный раствор
(4мл/кг), который улучшает
микроциркуляцию
и перфузию тканей при
тяжелой гиповолемии.
Слайд 31Гемодинамическая поддержка
При недостаточном эффекте объемной ресусцитации, для нормализации параметров гемодинамики и
необходима вазопрессорная поддержка. Применение адреномиметиков обосновано теоретически снижением общего периферического сопротивления сосудов при СШ. Поэтому их применение улучшает прогноз при СШ.
Поскольку при тяжелом СШ быстро снижается сократительная функция миокарда, необходима также кардиотоническая поддержка. Добутамин является препаратом выбора для инотропной поддержки.
Поскольку при тяжелом СШ быстро снижается сократительная функция миокарда, необходима также кардиотоническая поддержка. Добутамин является препаратом выбора для инотропной поддержки.
Слайд 32Гемодинамическая поддержка
Одной из наиболее эффективных считается комбинация добутамина и норадреналина.
Необходимо
отметить, что вазоконстрикторы следует применять только после восполнения внутрисосудистого объема, поскольку они могут усиливать глобальную и региональную ишемию тканей, особенно это касается спланхнического и почечного кровотока, а также провоцировать нарушения ритма сердца.
Слайд 33Коррекция метаболизма
Выраженный лактоацидоз, который развивается в результате преобладания анаэробного гликолиза, может
сам стать одной из причин неэффективности катехоламинов. В этих случаях, не только при рН крови <7,2, рекомендуется переливание раствора гидракарбоната (соды).
Показания к переливанию препаратов крови у пациентов с ТС и СШ ограничены. Считают, что оптимальный уровень гемоглобина у пациентов с СШ должен достигать 90-100 г/л. Однако и меньший уровень гемоглобина в крови не всегда является показанием к гемотрансфузиям
Показания к переливанию препаратов крови у пациентов с ТС и СШ ограничены. Считают, что оптимальный уровень гемоглобина у пациентов с СШ должен достигать 90-100 г/л. Однако и меньший уровень гемоглобина в крови не всегда является показанием к гемотрансфузиям
Слайд 34Терапия рефрактерной вазодилатации
В последнее время появилось большое количество публикаций об
эффективности инфузии аргинина-вазопрессина (АВ) для купирования артериальной гипотензии, рефрактерной к введению симпатомиметиков.
АВ блокирует К+-АТФ каналы, тем самым снижает гиперполяризацию мембран эндотелиоцитов и восстанавливает их способность реагировать на симпатическую стимуляцию альфа1- адренорецепторов и на ангиотензин.
АВ блокирует К+-АТФ каналы, тем самым снижает гиперполяризацию мембран эндотелиоцитов и восстанавливает их способность реагировать на симпатическую стимуляцию альфа1- адренорецепторов и на ангиотензин.
Слайд 35Терапия рефрактерной вазодилатации
Применение аргинина-вазопрессина в низких дозах (
способствовать нормализации гормонального статуса и стабилизации функции сердечно-сосудистойсистемы.
Противопоказано введение АВ при кардиогенном шоке и невосполненной гиповолемии. Избыточные дозы АВ вызывают генерализованную вазоконстрикцию и усиливают ишемию органов и тканей, в том числе миокарда и кишечника.
Противопоказано введение АВ при кардиогенном шоке и невосполненной гиповолемии. Избыточные дозы АВ вызывают генерализованную вазоконстрикцию и усиливают ишемию органов и тканей, в том числе миокарда и кишечника.
Слайд 36
Нарушение функции почек. Развитие недостаточности почек при СШ чаще носит преренальный
характер. До 5% пациентов с СШ нуждаются в проведении искусственного гемодиализа.
Питательная поддержка у больных с тяжелым сепсисом и СШ. У пациентов и ТС и СШ увеличена потребность в потреблении белков и калорий, поэтому адекватное питание улучшает результаты лечения и снижает летальность при этой патологии.
Питательная поддержка у больных с тяжелым сепсисом и СШ. У пациентов и ТС и СШ увеличена потребность в потреблении белков и калорий, поэтому адекватное питание улучшает результаты лечения и снижает летальность при этой патологии.
Слайд 37Преимуществами энтерального питания считаются:
Протекция слизистой оболочки и сохранение барьерной функции кишечника
Более
физиологический путь поступления пищи с более адекватной продукцией гормонов в ЖКТ
Отсутствие необходимости в длительной катетеризации вен и массивных внутривенных инфузий, что также снижает риск инфекционных осложнений
Возможность обеспечения более эффективной нутриционной поддержки
Меньший риск образования язв желудка и кишечника
Отсутствие необходимости в длительной катетеризации вен и массивных внутривенных инфузий, что также снижает риск инфекционных осложнений
Возможность обеспечения более эффективной нутриционной поддержки
Меньший риск образования язв желудка и кишечника
Слайд 38
Меньший риск образования язв желудка и кишечника
Меньшая стоимость
Противопоказаниями к раннему энтеральному
питанию является отсутствие гемодинамической стабильности и внутрибрюшные осложнения после абдоминальных операций. Однако некоторые авторы считают, что энтеральное питание для пациентов с сепсисом не является опасным и показано даже в случаях тяжелого септического шока.
Следует помнить о нежелательности парентерального введения глюкозы у больных с ТС и СШ.
Следует помнить о нежелательности парентерального введения глюкозы у больных с ТС и СШ.
Слайд 39Геморрагический шок
Степень тяжести геморрагического шока определяют по дефициту ОЦК.
Дефицит ОЦК
до 10%- 1 степень шока;
Дефицит ОЦК- 15 – 25%- 2 степень шока;
Дефицит ОЦК- 25 – 35%- 3 степень шока;
Дефицит ОЦК > 35%- 4 степень шока или терминальный шок.
Объём циркулирующей крови (ОЦК) составляет в норме:
У новорожденных – 90 мл/кг;
У детей от 1 до 5 лет – 80 мл/кг;
У взрослых – 50-60 мл/кг.
Дефицит ОЦК- 15 – 25%- 2 степень шока;
Дефицит ОЦК- 25 – 35%- 3 степень шока;
Дефицит ОЦК > 35%- 4 степень шока или терминальный шок.
Объём циркулирующей крови (ОЦК) составляет в норме:
У новорожденных – 90 мл/кг;
У детей от 1 до 5 лет – 80 мл/кг;
У взрослых – 50-60 мл/кг.
Слайд 40 Патофизиологические стадии
1 стадия – централизация
кровообращения (характеризуется выраженным спазмом прекапиллярных и посткапиллярных сфинктеров, что приводит к замедлению капиллярного кровотока, «сладж»-синдрому эритроцитов, активации тромбоцитов и стазу, резкому понижению проницаемости сосудистой стенки.
2 стадия – децентрализация кровообращения (характеризуется поочерёдным расслаблением пре- и посткапиллярных сфинктеров под действием тканевой гипоксии и ацидоза и прогрессирующей секвестрацией жидкой части крови во внеклеточный и затем клеточный сектор).
2 стадия – децентрализация кровообращения (характеризуется поочерёдным расслаблением пре- и посткапиллярных сфинктеров под действием тканевой гипоксии и ацидоза и прогрессирующей секвестрацией жидкой части крови во внеклеточный и затем клеточный сектор).
Слайд 41Клинические стадии геморрагического шока
1. Эректильная стадия. Характеризуется возбуждением ЦНС, резкой бледностью
кожных покровов, учащением сердцебиений, нитевидным пульсом или пульсом слабого наполнения, нормальным или повышенным артериальным давлением, положительным симптомом «белого пятна».
2. Торпидная стадия. Характеризуется прогрессирующим угнетением ЦНС, развитием сопора и комы, значительным снижением артериального давления и развитием синдрома полиорганной недостаточности (СПОН)
2. Торпидная стадия. Характеризуется прогрессирующим угнетением ЦНС, развитием сопора и комы, значительным снижением артериального давления и развитием синдрома полиорганной недостаточности (СПОН)
Слайд 42Принципы терапии
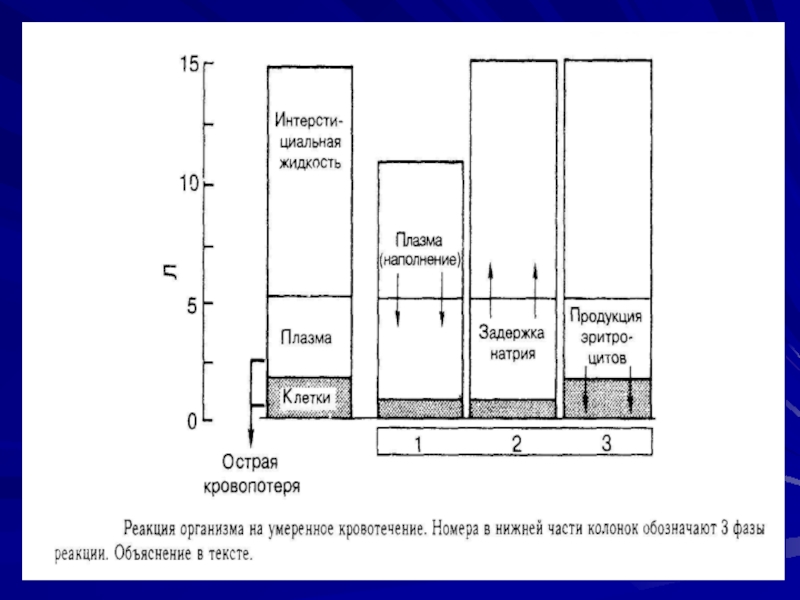
Фаза 1 – в пределах 1 часа с момента начала
кровотечения интерстициальная жидкость устремляется в капилляры. Это перемещение, или транскапиллярное наполнение, длится от 36 до 40 часов и может достигать объема 1 л. Уход жидкости из интерстициально сектора создает там ее дефицит.
Коллоидные растворы, не покидающие сосудистого русла (альбумин, цельная кровь) не будут устранять дефицит интерстициальной жидкости!
Коллоидные растворы, не покидающие сосудистого русла (альбумин, цельная кровь) не будут устранять дефицит интерстициальной жидкости!
Слайд 43Принципы терапии
Фаза 2 – снижение объема крови активирует ренин-ангиотензин-альдостероновую систему, что
приводит к задержке натрия почками. Поскольку 80% общего количества натрия содержится в интерстициальном пространстве, это приводит к восполнению объема интерстициальной жидкости.
В этой фазе можно назначать коллоидные растворы (не более 20 мл/кг/сут) в сочетании с кристаллоидами
В этой фазе можно назначать коллоидные растворы (не более 20 мл/кг/сут) в сочетании с кристаллоидами
Слайд 44Принципы терапии
Фаза 3 – в пределах нескольких часов с момента начала
кровотечения костный мозг начинает выработку эритроцитов. Полное возмещение утраченных клеток может занимать 2 месяца.
Слайд 46Методы интенсивной терапии
1. Остановка кровотечения.
2. Объёмное компонентное восполнение ОЦК осуществляется в
начале быстрым введением кристаллоидных и коллоидных растворов. Используются 0.9% раствор натрия хлорида, раствор Рингера или Рингер – лактат; коллоидные растворы – нативная плазма (альбумин); плазмозаменители (реополиглюкин, рефортан, стабизол).
3. Скорость объёмного восполнения может составлять при тяжёлом шоке 20 – 40 мл/кг/час. Доза плазмозаменителей не должна превышать 20 мл/кг/сут.
3. Скорость объёмного восполнения может составлять при тяжёлом шоке 20 – 40 мл/кг/час. Доза плазмозаменителей не должна превышать 20 мл/кг/сут.
Слайд 47Методы интенсивной терапии
3. Использование кардиотоников (дофамин, добутамин) в дозах 5 –
7 мкг/кг/мин.
4. Использование кортикостероидов (преднизолон) в дозах до 10 мг/кг/сут.
5. Использование одногруппной эритроцитарной массы со сроком хранения не более 3-х суток.
6. Коррекция ацидоза.
4. Использование кортикостероидов (преднизолон) в дозах до 10 мг/кг/сут.
5. Использование одногруппной эритроцитарной массы со сроком хранения не более 3-х суток.
6. Коррекция ацидоза.
Слайд 49Методы контроля за проведением интенсивной терапии
1. Гемоконцентрационные показатели (гемоглобин, гематокрит, эритроциты).
При продолжающемся кровотечении необходимо поддержание уровня гемоглобина не ниже 100 г/л.
2. Уровень артериального давления и центрального венозного давления. ЦВД необходимо удерживать в пределах 5 – 10 см/вод/ст.
3. Почасовой диурез должен составлять не менее 1 – 2 мл/кг/час.
2. Уровень артериального давления и центрального венозного давления. ЦВД необходимо удерживать в пределах 5 – 10 см/вод/ст.
3. Почасовой диурез должен составлять не менее 1 – 2 мл/кг/час.
Слайд 50 Обморок
Легкая и наиболее частая форма острой сосудистой недостаточности, обусловленная кратковременным
малокровием (ишемией) головного мозга.
В большинстве случаев причиной обморока является остро развившееся рефлекторное падение сосудистого тонуса.
В большинстве случаев причиной обморока является остро развившееся рефлекторное падение сосудистого тонуса.
Слайд 51 Этиология
Дистония симпатической нервной системы и преобладание блуждающего нерва, приводящие к
значительному падению артериального и венозного давления, - обычно бывают у детей с повышенной вазомоторной и эмоциональной лабильностью.
К обморокам предрасполагают только что перенесенные острые инфекционные заболевания, ослабление организма в результате недоедания.
Обморок может также возникнуть при уколе иглой шприца, виде крови, экстракции зуба, переходе из горизонтального положения в вертикальное.
К обморокам предрасполагают только что перенесенные острые инфекционные заболевания, ослабление организма в результате недоедания.
Обморок может также возникнуть при уколе иглой шприца, виде крови, экстракции зуба, переходе из горизонтального положения в вертикальное.
Слайд 52 Клиника
Обычно наступает внезапно. Иногда перед потерей сознания возникают головокружение, потемнение
или мелькание в глазах, тошнота, онемение рук и ног.
Отмечается резкое побледнение кожи и слизистых
Зрачки сужены, слабо реагируют на свет
Дыхание поверхностное, замедленное
Пульс редкий, малый,
Похолодание конечностей, холодный пот.
АД очень низкое, периферические вены пусты.
Может длиться от нескольких секунд до 2- 3 мин. Затем сознание возвращается.
Отмечается резкое побледнение кожи и слизистых
Зрачки сужены, слабо реагируют на свет
Дыхание поверхностное, замедленное
Пульс редкий, малый,
Похолодание конечностей, холодный пот.
АД очень низкое, периферические вены пусты.
Может длиться от нескольких секунд до 2- 3 мин. Затем сознание возвращается.
Слайд 53 Дифференциальная диагностика
Для малого эпилептического припадка характерна, потеря сознания на 1-
2 с, ребенок "застывает" за игрой, рассказом, каким-либо занятием с неподвижным взором; при этом отмечаются небольшие подергивания век или мышц лица.
При истерическом припадке наблюдаются нормальный цвет лица, хороший пульс, дрожание век.
Для комы характерны: продолжительная потеря сознания, тяжелое общее состояние, расстройство жизненно важных функций и другие симптомы, соответствующие определенному виду комы.
При истерическом припадке наблюдаются нормальный цвет лица, хороший пульс, дрожание век.
Для комы характерны: продолжительная потеря сознания, тяжелое общее состояние, расстройство жизненно важных функций и другие симптомы, соответствующие определенному виду комы.
Слайд 54Неотложная помощь
Обеспечить доступ свежего воздуха, расстегнуть воротничок, ослабить пояс, открыть
окно
Уложить ребенка в горизонтальное положение, с приподнятыми ногами.
Лицо и грудь спрыснуть водой, громко окликнуть ребенка по имени, дать понюхать нашатырный спирт.
Если все это не помогает, вводят подкожно возбуждающие средства: кофеин, кордиамин, эфедрин в возрастных дозировках.
Уложить ребенка в горизонтальное положение, с приподнятыми ногами.
Лицо и грудь спрыснуть водой, громко окликнуть ребенка по имени, дать понюхать нашатырный спирт.
Если все это не помогает, вводят подкожно возбуждающие средства: кофеин, кордиамин, эфедрин в возрастных дозировках.
Слайд 55 КОЛЛАПС
Тяжелая форма тотальной сосудистой недостаточности, развивающаяся при большой кровопотере, сердечно-сосудистых,
инфекционных и других заболеваниях и характеризующаяся прежде всего резким падением артериального давления.
Слайд 56 Коллапс
Наступает внезапно.
Положение больного в постели низкое, он неподвижен и
безучастен к окружающему, жалуется на сильную слабость, зябкость.
Лицо «осунувшееся», запавшие глаза, бледность или цианоз.
Часто на коже выступают капли холодного пота, конечности холодные на ощупь с цианотичным оттенком кожи.
Дыхание обычно учащено, поверхностное.
Пульс очень частый, слабого наполнения и напряжения («нитевидный»), в тяжелых случаях прощупать его не удается.
Лицо «осунувшееся», запавшие глаза, бледность или цианоз.
Часто на коже выступают капли холодного пота, конечности холодные на ощупь с цианотичным оттенком кожи.
Дыхание обычно учащено, поверхностное.
Пульс очень частый, слабого наполнения и напряжения («нитевидный»), в тяжелых случаях прощупать его не удается.
Слайд 57 Коллапс
Наиболее точный показатель тяжести коллапса — степень падения АД. О
коллапсе можно говорить при снижении максимального давления до 80 мм рт. ст.
При нарастании тяжести кэллапса оно снижается до 50—40 мм рт. ст. или даже не определяется совсем, что характеризует крайнюю тяжесть состояния больного.
Коллапс непосредственно угрожает жизни больного, поэтому лечение должно быть срочным и энергичным.
Об эффективности проводимой терапии свидетельствует неуклонное повышение АД при повторных измерениях.
При нарастании тяжести кэллапса оно снижается до 50—40 мм рт. ст. или даже не определяется совсем, что характеризует крайнюю тяжесть состояния больного.
Коллапс непосредственно угрожает жизни больного, поэтому лечение должно быть срочным и энергичным.
Об эффективности проводимой терапии свидетельствует неуклонное повышение АД при повторных измерениях.
Слайд 58Дифференциальный диагноз - с СН
Положение в постели (низкое при сосудистой и
полусидячее при СН),
Внешний вид (при СН синюшное одутловатое лицо, набухшие пульсирующие вены, акроцианоз),
Дыхание (при сосудистой нед-сти учащенное, поверхностное, при СН — учащенное и усиленное, нередко затрудненное),
Расширение границ сердца и признаки застоя крови (влажные хрипы, увеличение печени) при СН и падение АД при сосудистой нед-сти.
Часто наблюдается смешанная картина – острая сердечно-сосудистая недостаточность.
Внешний вид (при СН синюшное одутловатое лицо, набухшие пульсирующие вены, акроцианоз),
Дыхание (при сосудистой нед-сти учащенное, поверхностное, при СН — учащенное и усиленное, нередко затрудненное),
Расширение границ сердца и признаки застоя крови (влажные хрипы, увеличение печени) при СН и падение АД при сосудистой нед-сти.
Часто наблюдается смешанная картина – острая сердечно-сосудистая недостаточность.
Слайд 59 Лечение
Кордиамин, кофеин по 0,1 мл на 10 кг веса подкожно, мезатон
0,1—1 мл (лучше внутривенно медленно или капельно).
При тяжелом коллапсе эффективно только внутривенное вливание, так как расстройство тканевого кровообращения нарушает всасывание лекарственных веществ, введенных подкожно или внутримышечно.
Средство выбора при коллапсе — норадреналин, введенный внутривенно капельно.
При тяжелом коллапсе эффективно только внутривенное вливание, так как расстройство тканевого кровообращения нарушает всасывание лекарственных веществ, введенных подкожно или внутримышечно.
Средство выбора при коллапсе — норадреналин, введенный внутривенно капельно.
Слайд 60 Лечение
Кордиамин, кофеин по 0,1 мл на 10 кг веса подкожно, мезатон
0,1—1 мл (лучше внутривенно медленно или капельно).
При тяжелом коллапсе эффективно только внутривенное вливание, так как расстройство тканевого кровообращения нарушает всасывание лекарственных веществ, введенных подкожно или внутримышечно.
Средство выбора при коллапсе — норадреналин, введенный внутривенно капельно.
При тяжелом коллапсе эффективно только внутривенное вливание, так как расстройство тканевого кровообращения нарушает всасывание лекарственных веществ, введенных подкожно или внутримышечно.
Средство выбора при коллапсе — норадреналин, введенный внутривенно капельно.
Слайд 61 Лечение
Эффект при в/в введении препаратов может наступить уже через 2—3 мин,
при в/м — через 10—15 мин.
Действие всех указанных сосудосуживающих средств кратковременно (до 2—3 ч), поэтому в случаях, когда их применение позволяет поднять уровень АД, целесообразно ввести п/к или в/м 2 мл 5% раствора эфедрина, который действует слабее, но длительнее их,
Вводить при коллапсе адреналин нецелесообразно из-за кратковременного эффекта и возможных осложнений.
Действие всех указанных сосудосуживающих средств кратковременно (до 2—3 ч), поэтому в случаях, когда их применение позволяет поднять уровень АД, целесообразно ввести п/к или в/м 2 мл 5% раствора эфедрина, который действует слабее, но длительнее их,
Вводить при коллапсе адреналин нецелесообразно из-за кратковременного эффекта и возможных осложнений.
Слайд 62 Лечение
Коллапс — не заболевание, а его осложнение, поэтому в каждом конкретном
случае наряду с сосудосуживающими средствами надо применять и другие меры патогенетической терапии.
Так, если коллапс обусловлен острой кровопотерей, надо позаботиться о полной остановке кровотечения, ввести кристаллоиды и кровезамещающие жидкости.
Если коллапс возник у больного ПТИ, обязательны промывание желудка и введение через зонд солевого слабительного, после чего наладить капельное введение кристаллоидов (до 1 л).
Так, если коллапс обусловлен острой кровопотерей, надо позаботиться о полной остановке кровотечения, ввести кристаллоиды и кровезамещающие жидкости.
Если коллапс возник у больного ПТИ, обязательны промывание желудка и введение через зонд солевого слабительного, после чего наладить капельное введение кристаллоидов (до 1 л).
Слайд 63 Лечение
Если возникновение коллапса связано с критическим падением температуры у больного крупозной
пневмонией или другим лихорадочным заболеванием, также показано введение теплых растворов, прежде всего гипертонических, согревание больного с помощью грелок, горячего чая
Все лечебные мероприятия проводят на фоне абсолютного покоя; больной нетранспортабелен;
Госпитализация производится после выведения больного из коллапса, при неэффективности начатой на месте терапии — специализированной машиной СМП
Все лечебные мероприятия проводят на фоне абсолютного покоя; больной нетранспортабелен;
Госпитализация производится после выведения больного из коллапса, при неэффективности начатой на месте терапии — специализированной машиной СМП