- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Острые кишечные инфекции у детей. Полиомиелит. Вирусные гепатиты. ВИЧ. Туберкулёз презентация
Содержание
- 1. Острые кишечные инфекции у детей. Полиомиелит. Вирусные гепатиты. ВИЧ. Туберкулёз
- 2. Острые кишечные инфекции (ОКИ) – группа
- 3. Острые кишечные инфекции (ОКИ) являются широко распространенной
- 4. ОКИ, вызываемые патогенными энтеробактериями (дизентерия, сальмонеллёз, холера,
- 5. Синдром интоксикации (повышение температуры, недомогание, вялость, бледно-серый
- 6. Изотоническая возникает при эквивалентных потерях воды и
- 7. Дизентерия (шигеллёз) – острое инфекционное заболевание, вызываемое
- 8. Возбудитель – шигеллы. Палочки, стойкие во внешней
- 9. ИИ – больной или носитель Механизм заражения
- 10. ИП 12ч.-7 дней Начинается остро. Симптомы
- 11. Стул учащается, испражнения вначале имеют каловый характер,
- 12. Дети на грудном вскармливании болеют редко
- 13. Выпадения прямой кишки, инвагинации Осложнения при дизентерии
- 14. Бакобследование – выделение возбудителя из кала до назначения АБ Копроцитограмма – слизь,эритроциты.лейкоциты Диагностика
- 15. Сальмонеллёз - ОКИ, которая вызывается бактериями рода сальмонелл и характеризуется преимущественным поражением ЖКТ
- 16. Сальмонелла – палочка, выделяет эндотоксин, стойкая во внешней среде Этиология
- 17. ИИ – животные, птицы, грызуны, рыба, человек
- 18. Гастроинтестинальная (гастритическая, гастроэнтеритическая, гастроэнтероколитическая, энтероколитическая) Генерализованная (тифоподобная,
- 19. ИП – от нескольких часов (при пищевом
- 20. Стул при сальмонеллёзе
- 21. Септическая форма – чаще у грудных детей
- 22. ИТШ, ОПН, ДВС-синдром, дисбактериоз, анемия, нарушение функции поджелудочной железы, печени Осложнения
- 23. Бакисследование кала, мочи, рвотных масс, промывных вод желудка, желчи Копроцитограмма Диагностика
- 24. Эшерихиозы (колиинфекция)- группа острых кишечных инфекций, вызываемых
- 25. Энтероинвазивные – у детей старшего возраста вызывает
- 26. ИИ – больной человек Механизм передачи
- 27. ИП от нескольких часов до 3-5 дней
- 28. Бакисследование кала и рвотных масс Диагностика
- 29. Вирусные гепатиты (ВГ) – группа инфекционных заболеваний, которые сопровождаются интоксикацией и поражением печени
- 30. Этиология ВГ Вирусы А, В, С, Д
- 31. Эпидемиология ВГ А, Е – кишечные инфекции.
- 32. Клиника всех этиологических форм идентична ИП
- 34. При развитии печёночной недостаточности: анорексия, тошнота, рвота, тремор, кровоизлияния, кровотечения из носа, дёсен
- 35. Печёночная недостаточность у детей
- 36. Диагностика ВГ Неспецифическая – определение уровня трансаминаз,
- 37. Полиомиелит – острое инфекционное заболевание, вирусной
- 38. Актуальность темы Во время допрививочной эпохи
- 39. Этиология Вирус представлен тремя штаммами Устойчив во
- 40. Патогенез Происходит мозаичное поражение нервных двигательных клеток
- 41. Клиника ИП 7-12 дней Классификация: Формы
- 42. Препаралитический период (до 5 дней) -
- 43. Паралитический период (до 3 дней). Нормализация
- 44. Остаточные явления Мышечные атрофии Развитие суставных контрактур
- 45. Остаточные явления полиомиелита
- 47. Диагностика Вирусологическая (выделение вируса из кала, носоглотки, ликвора) Серологическое обследование Электромиография
- 49. ВИЧ (СПИД) ВИЧ — вирус иммунодефицита
- 50. Этиология РНК –содержащий ретровирус ВИЧ не стоек во внешней среде.
- 51. Эпидемиология Наиболее частый путь передачи - от
- 52. Дети, рождённые от ВИЧ-инфицированных женщин Дети с
- 53. Факторы, повышающие риск передачи ВИЧ от матери
- 54. Клинические симптомы, состояния, которые развиваются у ВИЧ-инфицированных
- 55. Диагностика ВИЧ у детей Серологическая (ИФА, ИБ).
- 56. Туберкулёз – это хроническое инфекционное заболевание, которое
- 57. Актуальность темы Обычно, у детей, туберкулез протекает
- 58. Этиология Возбудитель – микобактерия туберкулёза (виды
- 59. Эпидемиология Источник инфекции – больной
- 60. Туберкулёз- болезнь социальная! Способствуют распространению инфекции:
- 61. Классификация 1.Туберкулёзная интоксикация 2. Туберкулёз органов
- 62. Поражение органов и систем при туберкулёзе
- 63. Туберкулёзная интоксикация – это явная туберкулёзная
- 64. Первичный туберкулёзный комплекс Наличие очага туберкулёзного воспаления+лимфангоит+лимфаденит
- 65. Перкуторно: над участком инфильтрации в легочной
- 66. Первичный туберкулёзный комплекс
- 67. Туберкулёз внутригрудных лимфоузлов Жалобы на повышение температуры,
- 68. Перкуссия: Притупление перкуторного звука у детей
- 69. Туберкулёз внутригрудных лимфатических узлов
- 70. Основные симптомы туберкулёза Длительная лихорадка (более 2-х
- 72. Туберкулиндиагностика Проба Манту Цели: Своевременное
- 73. Оценка результата пробы Манту проводится через 72
- 74. Туберкулиндиагностика (проба Манту)
- 75. Вираж туберкулиновых проб – это впервые
- 76. Детям не привитым БЦЖ проводят РМ
- 77. Пробу с аллергеном туберкулезным рекомбинантным (Диаскин-тест)
- 78. Внутрикожные иммунологические пробы проводит медицинская сестра,
- 79. К признакам инфицирования относят (консультация фтизиатра) Проба
- 80. Диаскинтест Используют для дифференциальной диагностики туберкулеза,
- 81. Другие методы диагностики Флюорография (с15 лет) Исследование
- 82. Мифы о туберкулёзе МИФ 1. Туберкулезом болеют только
- 83. Спасибо за внимание
Слайд 1Лекция
Острые кишечные инфекции у детей. Полиомиелит. Вирусные гепатиты. ВИЧ. Туберкулёз.
Преподаватель
Слайд 2
Острые кишечные инфекции (ОКИ) – группа заболеваний, основными клиническими симптомами которых,
Слайд 3Острые кишечные инфекции (ОКИ) являются широко распространенной патологией, занимающей второе место
Актуальность проблемы ОКИ в детском возрасте связана не только с высоким уровнем заболеваемости, но и с высокой вероятностью развития осложнений и даже - летального исхода. В мире ОКИ остаются одной из частых причин детской смертности.
Актуальность темы
Слайд 4ОКИ, вызываемые патогенными энтеробактериями (дизентерия, сальмонеллёз, холера, иерсинеоз и др.)
ОКИ, вызываемые
Вирусные диареи ( энтеровирусы, ротавирусы, аденовирусы и др.)
Классификация ОКИ
Слайд 5Синдром интоксикации (повышение температуры, недомогание, вялость, бледно-серый цвет кожи, иногда с
Синдром поражения ЖКТ (боль в животе, тенезмы, урчание по ходу кишечника, метеоризм, тошнота, рвота, диарея)
Синдром обезвоживания (эксикоза) (сухость кожи и слизистых, снижение эластичности кожи и тургора тканей, потеря массы тела, западение большого родничка у грудных детей, заострённые черты лица, анурия более 6 ч, плач без слёз). Лёгкая степень – потеря массы до5 %,средняя – 5-10%, тяжёлая – свыше 10%
Основные синдромы ОКИ:
Слайд 6Изотоническая возникает при эквивалентных потерях воды и электролитов.
Гипертоническая дегидратация (вододефицитная)
При гипотонической дегидратации (соледефицитная) основным симптомом является нарушение гемодинамики. Лабораторные данные: гипонатриемия, гипокалиемия, повышение остаточного азота и мочевины в плазме крови.
Виды дегидратации (эксикоза)
Слайд 7Дизентерия (шигеллёз) – острое инфекционное заболевание, вызываемое шигелами и характеризующееся поражением
Слайд 8Возбудитель – шигеллы. Палочки, стойкие во внешней среде, быстро гибнут при
Этиология
Слайд 9ИИ – больной или носитель
Механизм заражения – фекально-оральный, реализуется путями передачи
Сезонность – лето- осень
Иммунитет нестойкий, исчезает через несколько месяцев
Эпидемиология
Слайд 10ИП 12ч.-7 дней
Начинается остро. Симптомы интоксикации , рвота 1-2 раза
Разлитые
Тенезмы - ложные позывы на дефекацию
Клиника
Слайд 11Стул учащается, испражнения вначале имеют каловый характер, затем уменьшаются в объеме,
Обложенность языка, спазм и умеренная болезненность сигмовидной кишки
Слайд 12Дети на грудном вскармливании болеют редко
Выражен токсикоз
Примесь крови в
Жидкий стул сохраняет каловый характер и приобретает зеленоватую окраску.
Живот вздут, часто отмечается зияние ануса
Тенезмы не бывают, как эквивалент – плач, покраснение лица, напряжение живота перед дефекацией.
Часто присоединение ОРВИ, пневмонии, гнойничковых поражений кожи, инфекции мочевыводящих путей
Течение нередко затяжное
Особенности дизентерии у детей первых 2-х лет
Слайд 14Бакобследование – выделение возбудителя из кала до назначения АБ
Копроцитограмма – слизь,эритроциты.лейкоциты
Диагностика
Слайд 15Сальмонеллёз - ОКИ, которая вызывается бактериями рода сальмонелл и характеризуется преимущественным
Слайд 17ИИ – животные, птицы, грызуны, рыба, человек
Механизм заражения – фекально-оральный
Путь передачи
Факторы передачи при алиментарном пути - инфицированные пищевые продукты
Иммунитет нестойкий типоспецифический
Эпидемиология
Слайд 18Гастроинтестинальная (гастритическая, гастроэнтеритическая, гастроэнтероколитическая, энтероколитическая)
Генерализованная (тифоподобная, септическая)
Местные (менингит, абцессы печени, лёгкого)
Бактериовыделение
Классификация по клиническим формам
Слайд 19ИП – от нескольких часов (при пищевом инфицировании) до 5-7 суток
У
Начало бурное, боль в животе, рвота, выраженная интоксикация с повышение температуры до 39.
У некоторых больных может развиваться нейротоксикоз – судороги , потеря сознания
Стул типа «болотной тины» – водянистый, пенистый, с примесью большого количества слизи и зелени
Клиника
Слайд 21Септическая форма – чаще у грудных детей
Интоксикация выраженная,
Часто
Тифоподобная форма – у детей старшего возраста. Длительная лихорадка, головная боль, рвота, адинамия , анорексия, увеличение печени и селезёнки.
Слайд 22ИТШ, ОПН, ДВС-синдром, дисбактериоз, анемия, нарушение функции поджелудочной железы, печени
Осложнения
Слайд 23Бакисследование кала, мочи, рвотных масс, промывных вод желудка, желчи
Копроцитограмма
Диагностика
Слайд 24Эшерихиозы (колиинфекция)- группа острых кишечных инфекций, вызываемых патогенными для человека кишечными
Слайд 25Энтероинвазивные – у детей старшего возраста вызывает дизентериеподобную симптоматику
Энтеропатогенные – чаще
Энтеротоксическая – холероподобная симптоматика
Этиология . 3 группы Esherihia coli
Слайд 26ИИ – больной человек
Механизм передачи - фекально-оральный. Путь - чаще
Эпидемиология
Слайд 27ИП от нескольких часов до 3-5 дней Наиболее ярко проявляется холероподобная
При дизентериеподобной форме частота и характер стула, патологические примеси напоминают дизентерию.
При заражении энтеропатогенным штаммом течение более тяжелое. Клинка идентична гастроинтестинальной форме сальмонеллеза.
Клиника
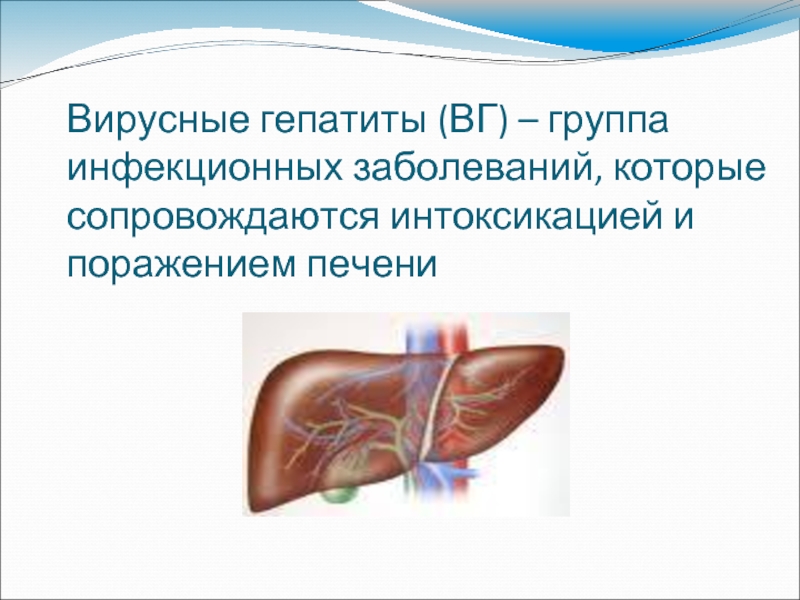
Слайд 29Вирусные гепатиты (ВГ) – группа инфекционных заболеваний, которые сопровождаются интоксикацией и
Слайд 31Эпидемиология
ВГ А, Е – кишечные инфекции. Механизм их передачи – фекально-оральный
ИИ- больной, заразен уже в инкубационном периоде ( за 2 недели до желтухи)
ВГ В,С,Д – парентеральный, контактно-бытовой, половой и трансплацентарный пути заражения. Чаще болеют дети 1-го года жизни. ИИ – больной человек
Гепатит Д обнаруживается только в сочетании с В и имеет высокую летальность
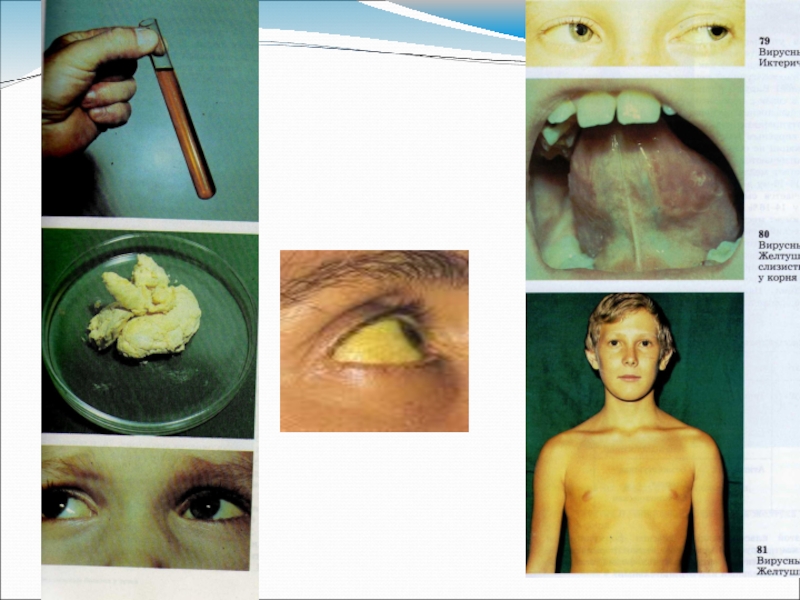
Слайд 32Клиника всех этиологических форм идентична
ИП ВГА, ВГЕ – 10-45 дней
ИП
Преджелтушный период. Интоксикация, диспепсические явления, тёмная моча и ахоличный стул за 1-2 дня до желтухи, увеличение и болезненность печени.
Желтушный период. Желтуха появляется вначале на склерах, мягком нёбе, потом на коже, может быть зуд.
Период реконвалесценции . При ВГА, Е - чаще полное восстановление структуры и функции печени. При ВГВ, С, Д – в большинстве случаев формируется хр. гепатит, цирроз, рак печени
Слайд 34
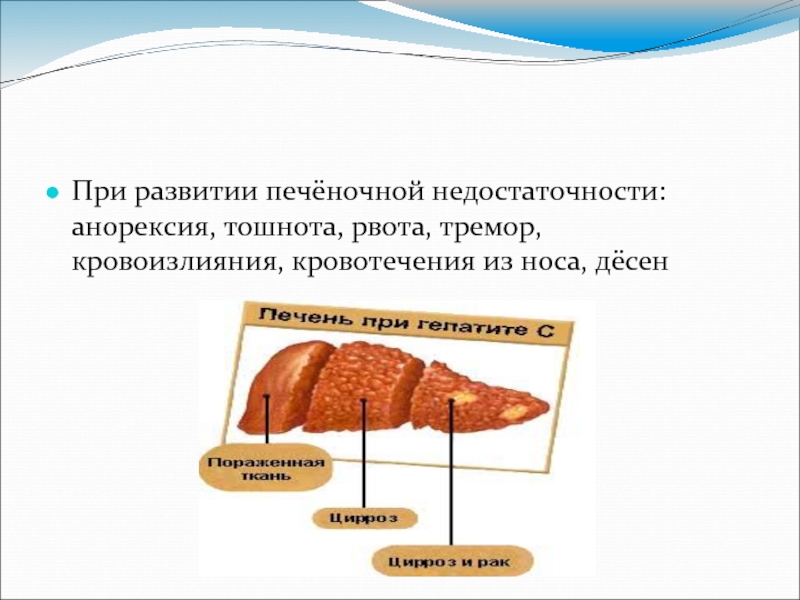
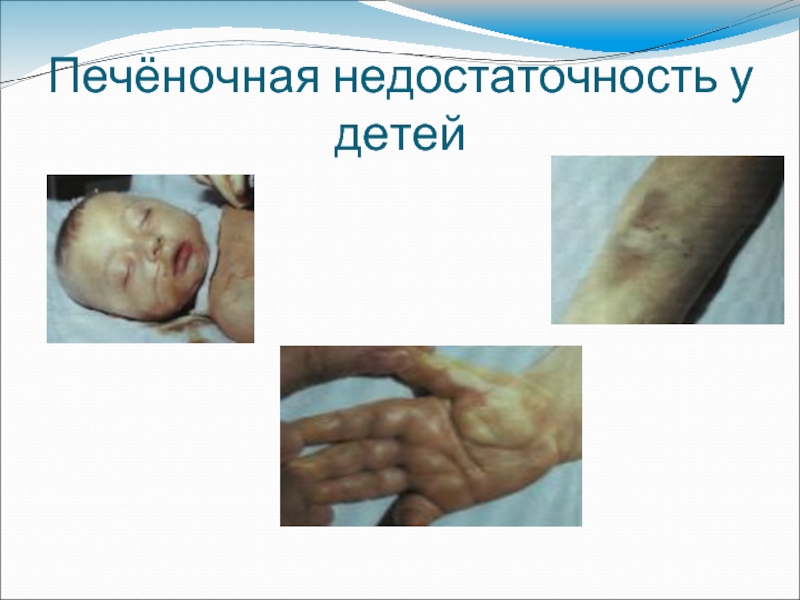
При развитии печёночной недостаточности: анорексия, тошнота, рвота, тремор, кровоизлияния, кровотечения из
Слайд 36Диагностика ВГ
Неспецифическая – определение уровня трансаминаз, билирубина и его фракций, наличия
Специфическая – выявление возбудителя , его антигенов или антител
Слайд 37 Полиомиелит – острое инфекционное заболевание, вирусной этиологии, характеризуется большим диапазоном клинических
Слайд 38Актуальность темы
Во время допрививочной эпохи полиомиелит имел характер эпидемий и
В 2010 году в Москве выявлен один больной (прибывший из Узбекистана) паралитическим полиомиелитом и 3 носителя полиовируса (прибывшие из Таджикистана).
Слайд 39Этиология
Вирус представлен тремя штаммами
Устойчив во внешней среде, не летуч
Выделяется с кишечным,
Слайд 40Патогенез
Происходит мозаичное поражение нервных двигательных клеток в ЦНС, что обуславливает ассиметрию
Патологический процесс может быть прерван да проникновения вируса в нервную систему, что приводит к развитию инаппарантной (вирусоносительство) или абортивной форм болезни
Слайд 41Клиника
ИП 7-12 дней
Классификация:
Формы полиомиелита без поражения ЦНС - инаппарантная, абортивная
Формы
Слайд 42
Препаралитический период (до 5 дней) - ПОВЫШЕНИЕ ТЕМПЕРАТУРЫ, ВЫРАЖЕННАЯ ИНТОКСИКАЦИЯ, небольшие
Слайд 43
Паралитический период (до 3 дней). Нормализация температуры, снижение интоксикации, бурное (
Период восстановления продолжается до 1 года, но активно до 6 месяцев. Начинается с менее пострадавших мышц
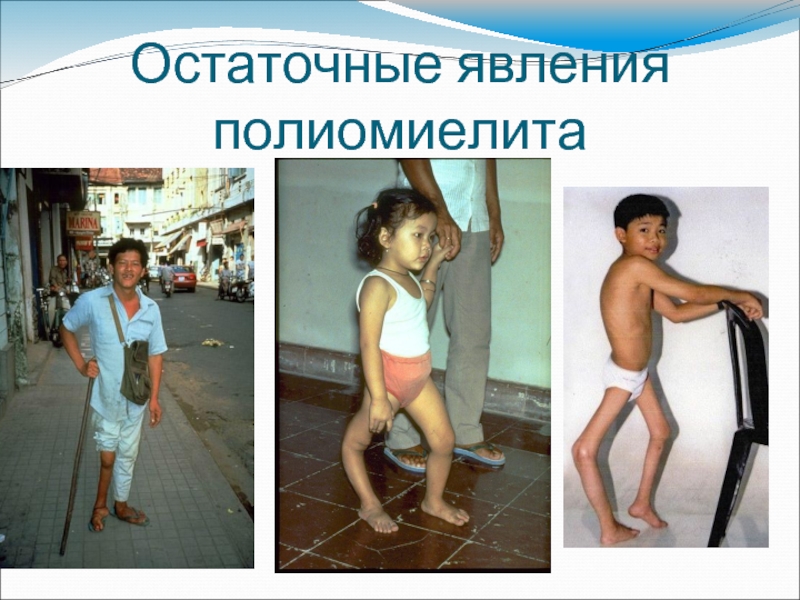
Слайд 44Остаточные явления
Мышечные атрофии
Развитие суставных контрактур
Костные деформации
Отставание поражённых конечностей в росте
Деформация позвоночника
Остеопороз
аудио видео\Детские болезни.Инфекции.Полиомиелит 4..mp4
Слайд 47Диагностика
Вирусологическая (выделение вируса из кала, носоглотки, ликвора)
Серологическое обследование
Электромиография
Слайд 49ВИЧ (СПИД)
ВИЧ — вирус иммунодефицита человека, вызывающий заболевание — ВИЧ-инфекцию,
Слайд 51Эпидемиология
Наиболее частый путь передачи - от матери ребёнку
Инфицирование может быть внутриутробным,
70% детей не инфицируется
Слайд 52Дети, рождённые от ВИЧ-инфицированных женщин
Дети с не уточнённым ВИЧ-статусом
Дети с подтверждённым
Неинфецированные
Слайд 53Факторы, повышающие риск передачи ВИЧ от матери ребёнку
Отсутствие 3-х этапной химиопрофилактики
Употребление
Прогрессирование в СПИД
Наличие ЗППП
Нарушение состояния плаценты
Асфиксия, повреждение кожи и слизистых новорожденных
Слайд 54Клинические симптомы, состояния, которые развиваются у ВИЧ-инфицированных детей
Генерализованная лимфоденопатия
Бактериальные инфекции
Оппортунистические инфекции
Саркома
Поражения вирусом опоясывающего герпеса
Стойкая потеря массы тела более 10%
Хр диарея более 30 дней
Лихорадка более 10 дней
Слайд 55Диагностика ВИЧ у детей
Серологическая (ИФА, ИБ). У детей до 18 мес
Вирусологическая (ПЦР). Используют с 2-3 мес до 18 мес у детей с выявленными АТ к ВИЧ
Слайд 56Туберкулёз – это хроническое инфекционное заболевание, которое вызывается микобактерией туберкулёза (палочкой
Слайд 57Актуальность темы
Обычно, у детей, туберкулез протекает более тяжело, чем у взрослых.
Слабость иммунной системы детей является именно той причиной, по которой туберкулез у детей часто носит крайне тяжелый характер и протекает со множеством осложнений.
У детей до 2-х лет сразу после заражения возможно массивное распространение инфекции: милиарный туберкулез, туберкулезный менингит, туберкулезный сепсис и пр. У детей постарше иммунная система успевает локализовать инфекцию на уровне легких и потому у них чаще развивается туберкулез легких.
В Российской Федерации ситуация по туберкулёзу у детей очень печальная: ежегодно заболевает почти сто тысяч населения, из них пять процентов – это дети. Это более пяти тысяч детей, от нуля до 17 лет; если до 14 лет – где-то 3 700 детей ежегодно заболевает. По сравнению с прошлым, ежегодно наблюдаем прирост 3-5 процентов.
Слайд 58Этиология
Возбудитель – микобактерия туберкулёза (виды – человеческий, бычий, птичий, мышиный)
Устойчива
Летучесть палочки небольшая – до 2 м
Образование лекарственно-устойчивых форм БК
Слайд 59Эпидемиология
Источник инфекции –
больной человек,
животные, птицы
Основной механизм передачи –
Слайд 60Туберкулёз- болезнь социальная!
Способствуют распространению инфекции: низкий материальный уровень, неблагоприятные бытовые
Способствуют развитию туберкулёза: сопутствующие заболевания (ВИЧ, БА, СД), курение длительное лечение иммуносупрессивными препаратами, депрессивные состояния
Слайд 61Классификация
1.Туберкулёзная интоксикация
2. Туберкулёз органов дыхания:
первичный туберкулёзный комплекс
дессиминированный туберкулёз лёгких
очаговый туберкулёз лёгких и др.
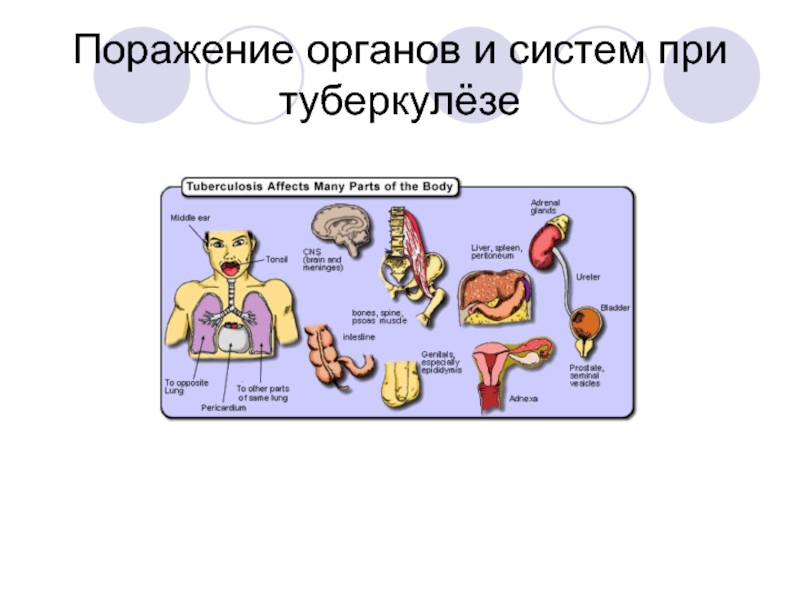
3. Туберкулёз других органов и систем (костей и суставов, мозговых оболочек и ЦНС, мочевых и половых органов, кожи, кишечника, глаз и др.)
Осложнения туберкулёза: кровохарканье, лёгочное кровотечение, лёгочно-сердечная недостаточность и т. д.
Слайд 63
Туберкулёзная интоксикация – это явная туберкулёзная инфекция без конкретных изменений в
Ранняя туберкулезная интоксикация совпадает с первичным инфицированием микобактериями туберкулеза, поэтому у больных наблюдается вираж туберкулиновых проб. Хроническая интоксикация бывает при затяжном течении первичного туберкулеза без четких локальных поражений.
Ранняя тубинтоксикация – температура 37,1-37,5, симптомы раздражения ЦНС (изменения настроения, утомляемость, нарушение сна, снижение памяти), снижение аппетита. Объективно: бледность, отставание в физическом развитии, увеличение периферических лимфоузлов (мягкие при пальпации).Рентген органов грудной клетки в норме
Хроническая тубинтоксикация характеризуется теми же симптомами , но лимфоузлы – плотные (симптом «морских камушков»
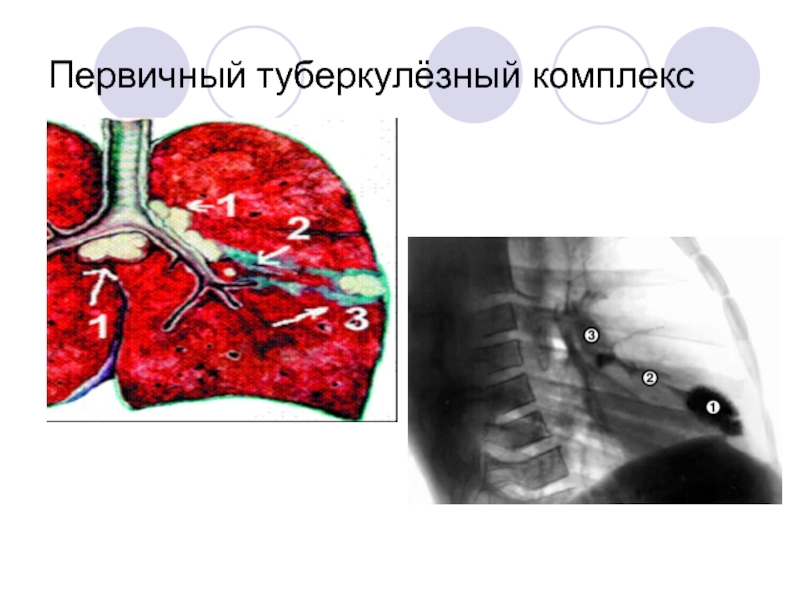
Слайд 64Первичный туберкулёзный комплекс
Наличие очага туберкулёзного воспаления+лимфангоит+лимфаденит
Жалобы на незначительный кашель, снижение аппетита,
Объективно: температура тела 38-39 (2-3 недели), потом субфебрилитет, бледность, одышка, тургор тканей снижен,сухой кашель, лимфополиадения, тахикардия , АД снижено
Слайд 65
Перкуторно: над участком инфильтрации в легочной ткани наблюдают укорочение перкуторного звука и
Аускультативно: над участком инфильтрации - ослабленное дыхание с удлиненным выдохом, редко влажные мелкопузырчатые хрипы.
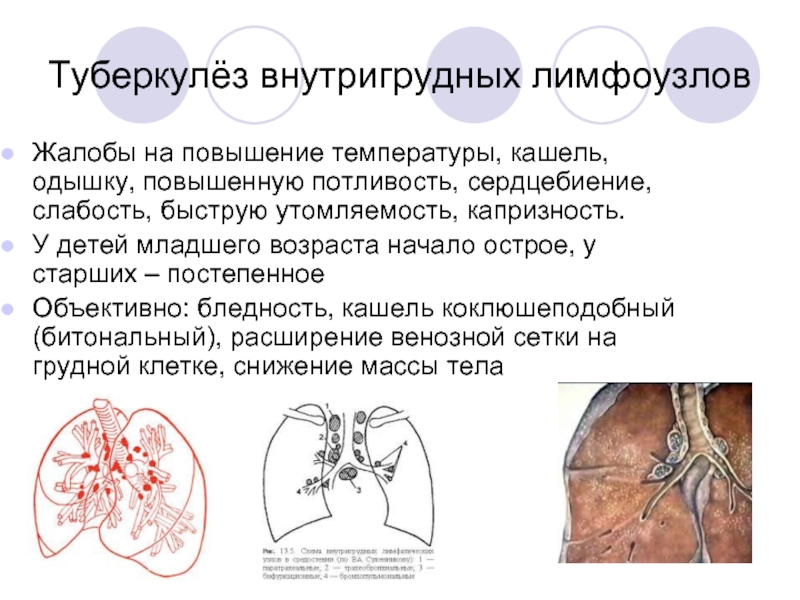
Слайд 67Туберкулёз внутригрудных лимфоузлов
Жалобы на повышение температуры, кашель, одышку, повышенную потливость, сердцебиение,
У детей младшего возраста начало острое, у старших – постепенное
Объективно: бледность, кашель коклюшеподобный (битональный), расширение венозной сетки на грудной клетке, снижение массы тела
Слайд 68
Перкуссия: Притупление перкуторного звука у детей ниже I- III грудного позвонка
При аускультации можно обнаружить симптом д'Эспина, когда бронхофония выслушивается на позвоночнике ниже I грудного позвонка при произношении больными шипящих звуков.
Слайд 70Основные симптомы туберкулёза
Длительная лихорадка (более 2-х недель)
Кашель (более 3-х недель)
Кровохарканье
Усиленное
Снижение аппетита
Снижение массы тела
Неустойчивое настроение
Общая слабость, утомляемость
Слайд 72Туберкулиндиагностика
Проба Манту
Цели:
Своевременное обнаружение туберкулёза
Выявление лиц, подлежащих ревакцинации
Перед вакцинацией детей
РМ проводят с 12 мес до 7 лет ежегодно введение 0,1 мл (2 ТЕ) туберкулина внутрикожно в среднюю треть предплечья ( в чётные года - в правое, нечётные – в левое) .
Диаскин –тест (проба с аллергеном туберкулезным рекомбинантным) проводят один раз в год детям с 8 лет до 17 лет включительно
Слайд 73Оценка результата пробы Манту проводится через 72 часа
Отрицательная – след от
Сомнительная – папула 2-4 мм или гиперемия без папулы любых размеров
Положительная – папула более 5 мм
Гиперергическая – папула более 17 мм
Важно: Измеряется поперечный размер папулы относительно длины предплечья
Слайд 75
Вираж туберкулиновых проб – это впервые выявленная положительная реакция Манту (не
Поствакцинальная аллергия – это положительная проба Манту, связанная с предшествующей вакцинацией БЦЖ, склонная к угасанию за 2-4 года
Слайд 76
Детям не привитым БЦЖ проводят РМ с 6 мес 2 раза
РМ проводят до проведения прививок или не раннее, чем через 1 мес после прививки
Слайд 77
Пробу с аллергеном туберкулезным рекомбинантным (Диаскин-тест) проводят один раз в год
Реакция на Диаскин-тест:
отрицательная – уколочная реакция до 2 мм или «синяка» до 1-3 мм в диаметре;
сомнительная – при наличии гиперемии без инфильтрата;
положительная- инфильтрат (папула) любого размера.
Слайд 78
Внутрикожные иммунологические пробы проводит медицинская сестра, прошедшая инструктаж в противотуберкулезном учреждении
Слайд 79К признакам инфицирования относят (консультация фтизиатра)
Проба Манту:
Вираж
Гиперергическая реакция
Более 4 лет сохраняющаяся
Постепенное, в течении нескольких лет, увеличение папулы с размерами 12 мм и более
Диаскин-тест:
сомнительные и положительные результаты
Слайд 80Диаскинтест
Используют для дифференциальной диагностики туберкулеза, инфекционной и поствакцинальной аллергии
Для
Слайд 81Другие методы диагностики
Флюорография (с15 лет)
Исследование
промывных вод бронхов
и желудка
Бакисследование мокроты
Рентгенография
Слайд 82Мифы о туберкулёзе
МИФ 1. Туберкулезом болеют только бедные или малообеспеченные люди.
МИФ 2. Туберкулезом
МИФ 3. Если в организм попала туберкулезная палочка, то человек обязательно заболеет туберкулезом.
МИФ 4. Миф о том, что давно минули те времена, когда болезнь, называемая в прошлом чахоткой, была неизлечима, а сегодня туберкулез хорошо лечится.
МИФ 5. Туберкулезом поражаются только легкие у человека.
МИФ 7. Украина пострадала от аварии на Чернобыльской АЭС, и рентген- обследование жителям Украины вредно, его нужно проводить только в исключительных случаях, потому что это несет дополнительную лучевую нагрузку.