- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Остеопороз. Асептический некроз головки бедренной кости презентация
Содержание
- 1. Остеопороз. Асептический некроз головки бедренной кости
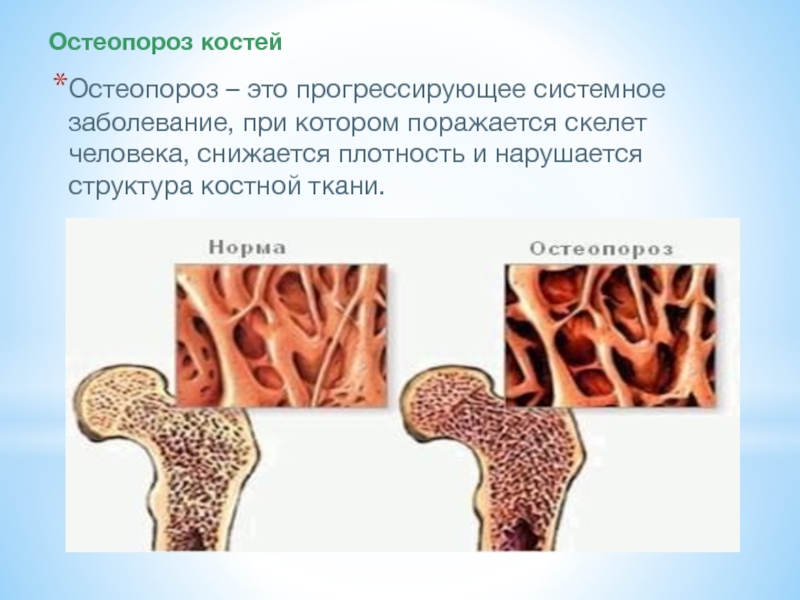
- 2. Остеопороз костей Остеопороз – это прогрессирующее системное
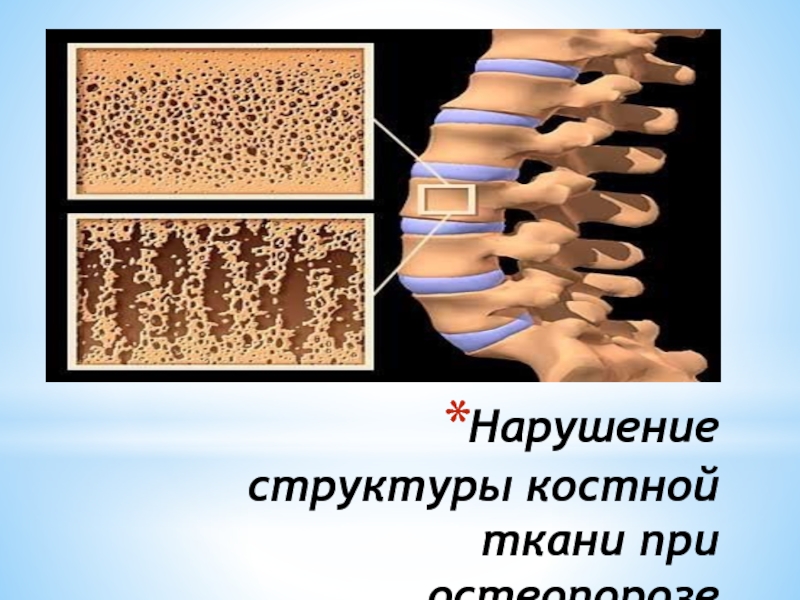
- 3. Нарушение структуры костной ткани при остеопорозе
- 4. При остеопорозе нарушается сложная костная архитектура,
- 5. Причины остеопороза В развитии остеопороза играет
- 6. Измененные при остеопорозе позвонки и компрессионный перелом тела позвонка
- 7. В норме пик набора костной массы приходится
- 8. Факторы риска развития остеопороза: женский пол, семейные
- 9. Симптомы остеопороза Опасность клинической картины связана
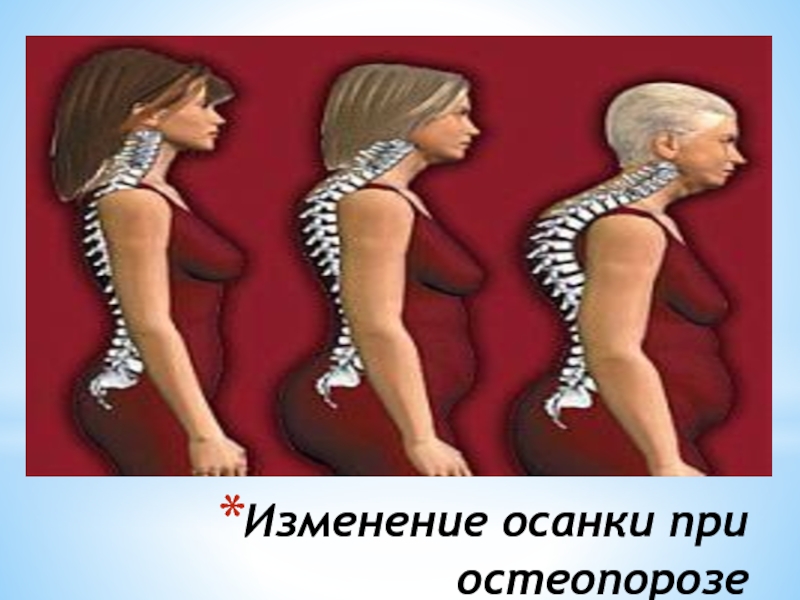
- 10. Изменение осанки при остеопорозе
- 11. Диагностика остеопороза: - рентгенография костей, позвоночника -
- 12. Показания для проведения денситометрии: - дефицит эстрогенов
- 13. Лечение остеопороза Лечение остеопороза – очень сложная
- 14. Диета при остеопорозе Для правильного питания, прежде
- 15. Лечебная физкультура при остеопорозе Физическая активность должна
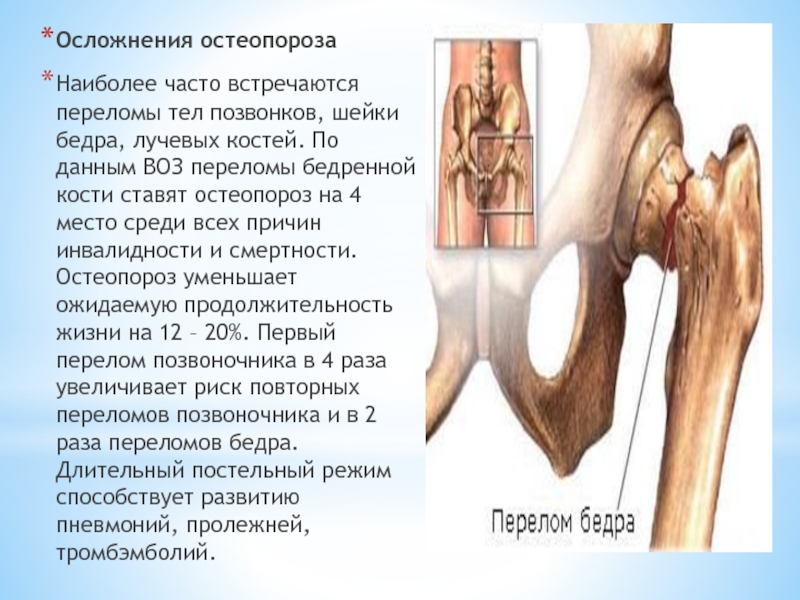
- 16. Осложнения остеопороза Наиболее часто встречаются переломы тел
- 17. Профилактика остеопороза Употребление достаточного количества кальция –
- 18. Асептический некроз головки бедренной кости. Причины, симптомы,
- 20. Бедренная кость — самая длинная и большая парная
- 21. Структура и слои костной ткани В
- 24. Механизм развития асептического некроза Изучен не полностью,
- 25. Причины асептического некроза Практически любой фактор, который
- 26. Прием обезболивающих и нестероидных противовоспалительных препаратов Побочный эффект — разрушение
- 27. Стадии асептического некроза головки бедренной кости
- 28. II стадия (6 месяцев) — импрессионного (сдавленного) перелома:
- 29. III стадия (от 1,5 до 2,5 лет) —
- 30. IV стадия (от 6 месяцев и более) —
- 31. Выделяют четыре основных формы (вида) АНГБК:
- 35. Диагностика асептического некроза На начальной стадии заболевания
- 37. Патологические признаки асептического некроза на рентгенографии
- 38. Основные маркеры АНГБК Деоксипиридонолин (ДПИД) и пиридинолин —
- 39. Лабораторные методы диагностики асептического некроза Применяются
- 40. Определение минералов в крови Кальций Один
- 41. Биохимические показатели разрушения костной ткани Основной
- 42. Лечение АНБК Сосудистые средства: курантил,ксантинол,трентал,дипиридамол Регуляторы кальциевого
- 43. Реабилитация при медикаментозном лечении асептического некроза
- 44. Операции при асептическом некрозе Тунелизация —
Слайд 1
Тема: Остеопороз. Асептический некроз головки бедренной кости.
кафедра: внутренние болезни
Выполнила: Бакир
Группа :681
Слайд 2Остеопороз костей
Остеопороз – это прогрессирующее системное заболевание, при котором поражается скелет
Слайд 4
При остеопорозе нарушается сложная костная архитектура, кость становится рыхлой и подвержена
Постклимактерический остеопороз – остеопороз, связанный со снижением продукции женских половых гормонов.
Старческий остеопороз – остеопороз, связанный с общим старением и изнашиванием организма, уменьшением массы и прочности скелета после 65 лет.
Кортикостероидный остеопороз – возникает при длительном применении гормонов (глюкокортикоидов).
Вторичный остеопороз - возникает как осложнение при сахарном диабете, онкологических заболеваниях, хронической почечной недостатачности, заболеваниях легких, гипертиреозе, гипотиреозе, гиперпаратиреозе, недостатке кальция, ревматоидном артрите, болезни Бехтерева, хроническом гепатите, болезни Крона, длительном приеме препаратов алюминия.
Слайд 5Причины остеопороза
В развитии остеопороза играет роль нарушение равновесия в ремодулировании костной
Слайд 7В норме пик набора костной массы приходится на 16 лет, формирование
Слайд 8Факторы риска развития остеопороза:
женский пол,
семейные случаи остеопороза,
пожилой возраст,
нарушение менструального цикла,
малоподвижный образ
Модифицируемые факторы риска – (можно на них повлиять):
курение, злоупотребление алкоголем, кофеином, малоподвижный образ жизни, малое употребление молочных продуктов, недостаточное употребление кальция, дефицит витамина Д3, избыточное потребление мяса.
Слайд 9Симптомы остеопороза
Опасность клинической картины связана с бессимптомным или малосимптомным началом остеопороза,
Заметить заболевание на ранней стадии достаточно сложно, хотя существует несколько признаков. Например, изменения в осанке, боли в костях при изменении погоды, хрупкие ногти и волосы, разрушение зубов. Наиболее чувствительны к заболеванию позвоночник, шейка бедра, кости рук и запястье. Первыми симптомами остеопороза могут быть боли в поясничном и грудном отделах позвоночника при длительной статической нагрузке (например, сидячей работе), ночные судороги в ногах, хрупкость ногтей, старческая сутулость, уменьшение роста (за счет уменьшения высоты позвонков), явления пародонтоза.
Постоянные боли в спине, пояснице, межлопаточной области могут быть симптомами остеопороза. При наличии болей, уменьшении роста, изменении осанки нужно проконсультироваться у врача, обследоваться на наличие остеопороза.
Слайд 11Диагностика остеопороза:
- рентгенография костей, позвоночника
- остеоденситометрия – двухэнергетическая рентгеновская денситометрия (DEXA),
Рентгенография для точной диагностики не годится, начальные формы и остеопению обнаружить не удастся. Потеря костной массы в размере до 25 – 30% на рентгенограммах не видна.
Стандарт диагностики – DEXA. Костная денситометрия – количественная неинвазивная оценка костной массы. Измеряется костная масса и минеральная плотность кости. Показатель Z разница между плотностью костной ткани у пациента и теоретической плотностью костной массы у здорового человека такого же возраста. Показатель Т – разница между плотностью костной ткани у пациента и средней величиной показателей у здоровых лиц в возрасте 40 лет.
Согласно рекомендациям ВОЗ диагностика проводится на основании показателя Т. Норма – Т минус 1 (-1). Остеопения – Т между минус 1 и минус 2,5 (-1 и -2,5). Остеопороз – Т менее минус 2,5 (-2,5). Установленный остеопороз - Т менее минус 2,5 с наличием нетравматических переломов.
Слайд 12Показания для проведения денситометрии:
- дефицит эстрогенов
- ранняя менопауза
- длительная вторичная аменорея
-
Для диагностики остеопороза используют биохимические маркеры – различные гормоны (эстрогены, гормоны щитовидной железы, паращитовидной), витамин Д, кальций, фосфор, магний, маркеры формирования (остеокальцин, специфическая костная щелочная фосфатаза, проколлагеновый С-пептид и N-пептид), маркеры резорбции (стойкая к тартрату кислая фосфатаза, пиридинолин, дезоксипиридинолин, кальций, гликозиды гидроксилин
Слайд 13Лечение остеопороза
Лечение остеопороза – очень сложная проблема, которой занимаются иммунологи, ревматологи,
Этиологическая терапия – необходимо лечить основное заболевание, приведшее к остеопорозу.
Патогенетическая терапия – фармакотерапия остеопороза.
Симптоматическая терапия – снятие болевого синдрома.
Используются
- препараты с преимущественным подавлением костной резорбции – натуральные эстрогены, кальцитонин, бисфосфонаты (памидронат, алендронат, ибандронат, ризедронат, золедроновая кислота). Препараты принимаются длительно, годами. Существует различие в приеме препаратов – раз в неделю (рибис), раз в месяц (бонвива), раз в год (акласта). - препараты, стимулирующие костеобразование – соли фтора, кальция, стронция, витамин Д3, биофлавоноиды. Назначается лечение врачом!
Вылечить обнаруженный остеопороз полностью, пожалуй, невозможно. Можно лишь улучшить состояние костной системы препаратами, влияющими на усвоение и всасывание кальция, и самими препаратами кальция.
Слайд 14Диета при остеопорозе
Для правильного питания, прежде всего, необходимо употреблять продукты, содержащие
Слайд 15Лечебная физкультура при остеопорозе
Физическая активность должна включать ходьбу, которая дает нагрузку
Одно из упражнений для укрепления костей, которое нужно выполнять систематически:
Стоя на коленях и опираясь на выпрямленные руки, втяните живот внутрь. Спина находится в прямом положении. Поднимите правую руку вверх, грудная клетка раскрывается, взгляд в сторону кисти руки. Задержитесь в таком статичном положении на несколько секунд. Дышите ровно. Затем опустите руку и проделайте то же самое в противоположную сторону. Повторите упражнение несколько раз в обе стороны.
После окончания выполнения упражнения опустите таз на стопы ног, выпрямите руки, голову опустите вниз. Тело расслабьте, сохраняйте ровное дыхание. Это упражнение можно выполнять 2-3 раза в неделю. Сочетайте его с правильным питанием и добавьте ходьбу 2 раза в неделю, минимум по полчаса.
Слайд 16Осложнения остеопороза
Наиболее часто встречаются переломы тел позвонков, шейки бедра, лучевых костей.
Слайд 17Профилактика остеопороза
Употребление достаточного количества кальция – продукты, богатые кальцием (нежирные молочные
При невозможности или малой эффективности обычных мер предупреждения болезни врачи всегда рекомендуют обратиться к средствам медикаментозной профилактики. В ситуации с профилактикой остеопороза подобрать эффективное средство оказывается не так просто. Дело в том, что наличием одного лишь кальция в препарате проблему его дефицита в организме решить невозможно. Он почти не будет усваиваться. Оптимальным решением в данном случае является присутствие в лекарстве необходимого соотношения кальция и витамина D.
Профилактикой остеопороза являются здоровый образ жизни, ЗГТ в период климакса (в период менопаузы для профилактики остеопороза назначают эстрогены — внутрь или в форме подкожных имплантатов), регулярные посильные физические нагрузки. После 40 лет всем женщинам без исключения следует проверить функкционирование своей щитовидной железы и при необходимости провести лечение
Слайд 18Асептический некроз головки бедренной кости. Причины, симптомы, признаки, диагностика и лечение
Асептический некроз головки бедренной кости (АНГБК) — тяжелое хроническое заболевание, вызванное недостаточностью местного кровообращения, которое ведет к разрушению костной ткани в головке бедра.
Статистика
Из всех заболеваний костей и мышц на асептический некроз головки бедренной кости приходится от 1,2 до 4,7%. По данным разных авторов болеют в основном мужчины от 30-50 лет (примерно в 7-8 раз чаще женщин).
Причем в 50-60% случаев поражаются обе ноги: процесс, начавшийся на одной стороне, спустя год в 90% случаев возникает на другой.
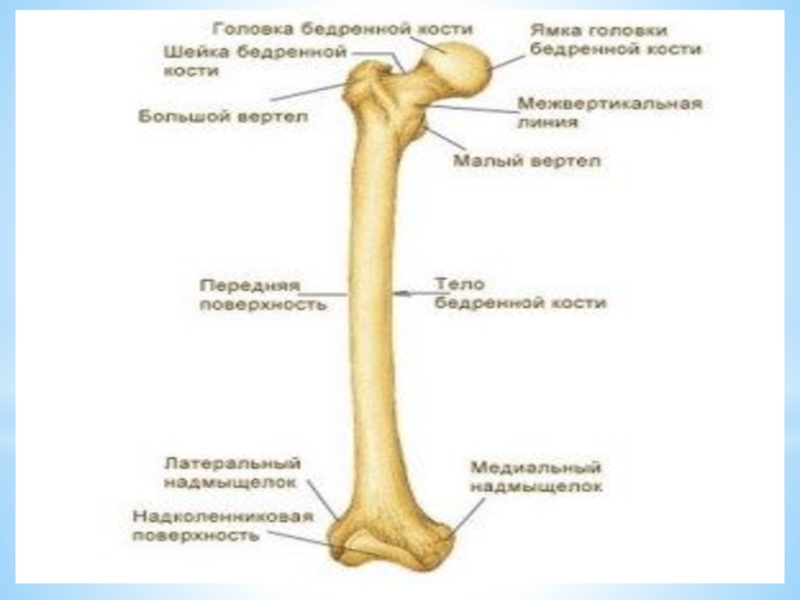
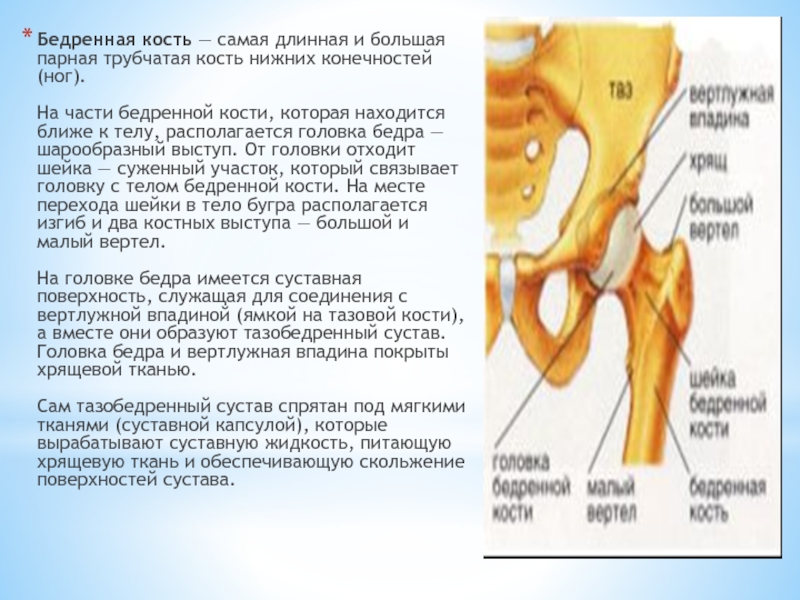
Слайд 20Бедренная кость — самая длинная и большая парная трубчатая кость нижних конечностей
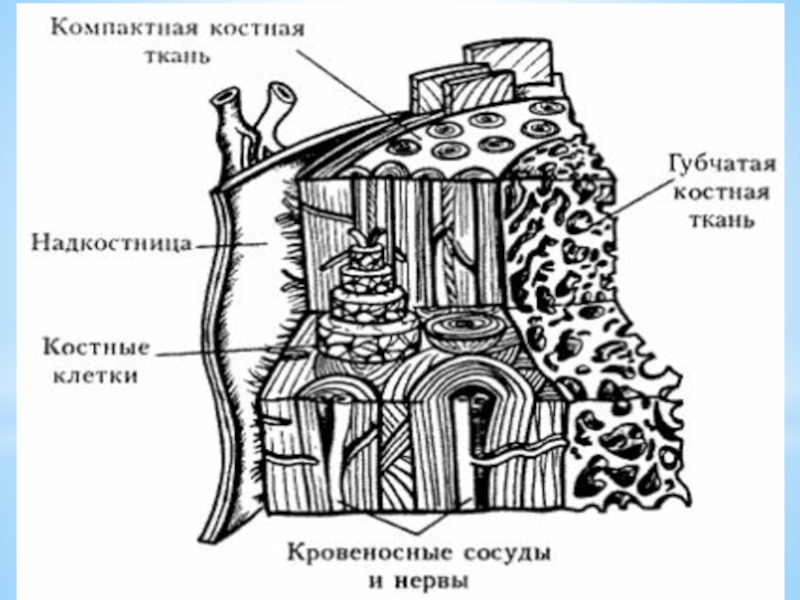
Слайд 21Структура и слои костной ткани
В кости имеются несколько видов клеток: остеобласты и
Слайд 24Механизм развития асептического некроза
Изучен не полностью, поэтому этот вопрос остается открытым.
В
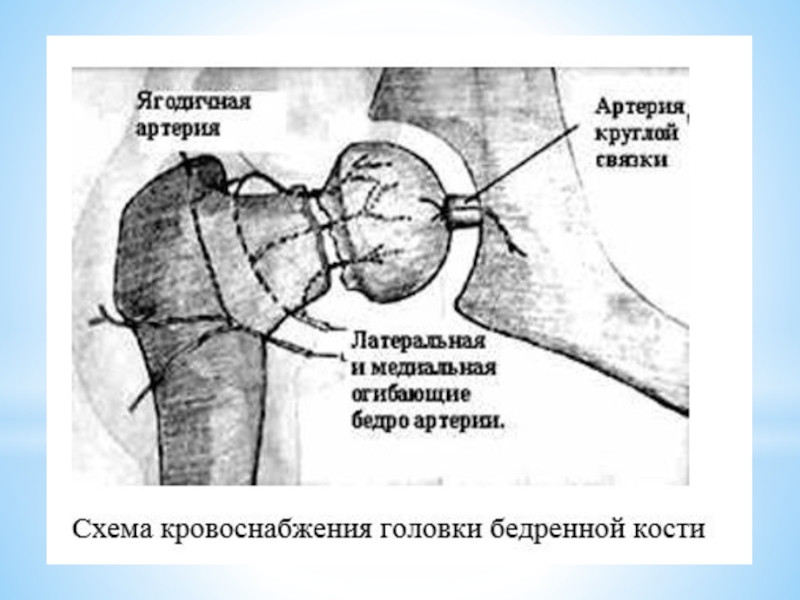
Сосудистая теория: под воздействием разных факторов сосуды, снабжающие головку бедра кровью, на длительное время сужаются либо закупориваются мелким тромбом. В результате возникает нарушение местного кровообращения (ишемия). Кроме того, повышается вязкость крови, поэтому ее течение замедляется.
Из-за ишемии усиливается гибель остеобластов и остеоцитов, а активность остеокластов повышается. Поэтому процессы образования кости уменьшаются, а растворения усиливаются. В результате костная ткань ослабляется, и уменьшается ее прочность. И тогда при нагрузке на нее возникают микропереломы трабекул (перекладин), которые сдавливают вначале вены — возникает застой крови в мелких венах с образованием тромбов, затем — в мелких артериях. Все эти изменения усиливают явления ишемии в головке бедра и повышают давление внутри кости. В результате гибнет костная ткань (развивается некроз) в месте наибольшего действия нагрузки на головку бедра. Однако некоторые ученные выдвигают еще одну теорию развития АНГБК — механическую. Считается, что под воздействием разных причин возникает «переутомление» кости. Поэтому от кости головки бедра идут импульсы в головной мозг, вызывая обратные сигналы, которые приводят к компенсаторному сужению сосудов (попытке возвращения к исходному состоянию). В результате нарушается обмен веществ, застаивается кровь и накапливаются продукты распада в кости. На практике четкого разграничения между теориями не имеется. Более того, нередко они дополняют друг друга, действуя одновременно.
Слайд 25Причины асептического некроза
Практически любой фактор, который нарушает целостность либо кровообращение в
Слайд 26Прием обезболивающих и нестероидных противовоспалительных препаратов Побочный эффект — разрушение костных перекладин и развитие остеопороза. Поэтому при
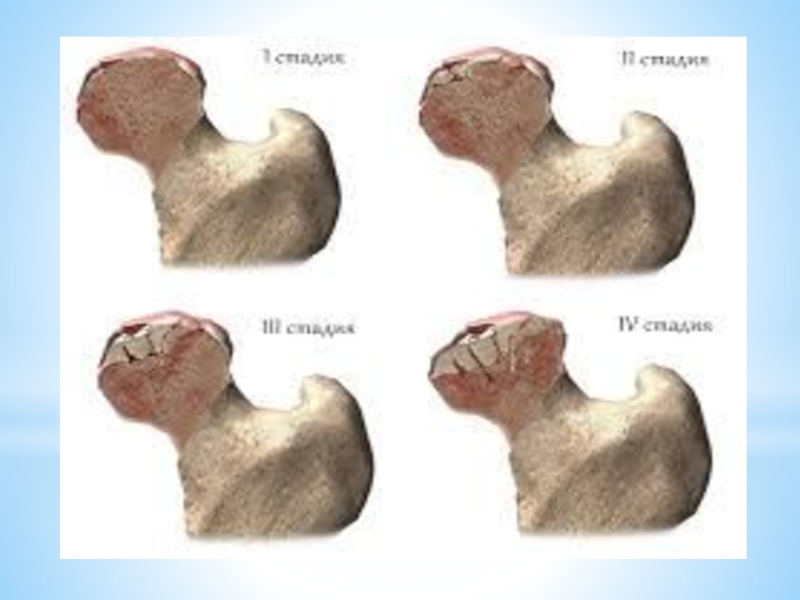
Слайд 27Стадии асептического некроза головки бедренной кости
I стадия (длится около 6 месяцев) —
Слайд 28II стадия (6 месяцев) — импрессионного (сдавленного) перелома: при нагрузке на определенном
Слайд 29III стадия (от 1,5 до 2,5 лет) — рассасывания Окружающие зону некроза здоровые
Слайд 30IV стадия (от 6 месяцев и более) — исхода (возникает вторичный деформирующий
Слайд 31Выделяют четыре основных формы (вида) АНГБК:
Периферическая (9-10% случаев) форма: поражается наружный отдел
Центральная (2% случаев) форма: образуется зона некроза в центре головки бедренной кости.
Сегментарная (46-48% случаев) форма: небольшой участок некроза костной ткани в виде конуса возникает в верхней или верхненаружной части головки бедра.
Полное поражение всей головки бедра (наблюдается у 40-42% больных).
Слайд 35Диагностика асептического некроза
На начальной стадии заболевания рентгенологическая картина мало-информативна. Поэтому наиболее
Предварительная подготовка перед исследованием тазобедренного сустава не проводится. Показания Острые или хронические боли в тазобедренном суставе и/или паховой области, отдающие в поясницу, колено или ягодицы.
Перенесенные недавно либо в прошлом травмы (перелом, вывих).
Контроль эффективности проводимого лечения. Сроки определяются в зависимости от выбранного метода.
Подготовка к замене тазобедренного сустава искусственным протезом.
Оценка состояния сосудов в тазобедренном суставе (только на КТ или МРТ).
Рентгенография тазобедренного сустава
Слайд 37Патологические признаки асептического некроза на рентгенографии I стадия Изменения, свидетельствующие об асептическом некрозе,
Слайд 38Основные маркеры АНГБК Деоксипиридонолин (ДПИД) и пиридинолин — наиболее четкие параметры, характеризующие процессы, происходящие
У мужчин — от 2,3 до 5,4 нмоль ДПИД/моль креатинина
У женщин — от 3,0 до 7,4 нмоль ДПИД/моль креатинина
Нормальные показатели пиридинолина в моче:
У женщин — 22-89 нмоль/ммоль креатинина
У мужчин — 20-61 нмоль/ммоль креатинина.
Слайд 39Лабораторные методы диагностики асептического некроза
Применяются для определения уровня минералов в крови,
Слайд 40Определение минералов в крови Кальций Один из важнейших микроэлементов в организме и основных
Слайд 41Биохимические показатели разрушения костной ткани
Основной материал межкостного вещества (находится между костными
Слайд 42Лечение АНБК
Сосудистые средства: курантил,ксантинол,трентал,дипиридамол
Регуляторы кальциевого обмена — бифосфонаты (дифосфонаты)
Препараты кальция, как
Предшественники активной формы витамина D
Хондропротекторы (содержат глюкозамин и/или хондроитинсульфат — синтетические вещества, аналогичные вырабатываемым тканью суставов)
Нестероидные противовоспалительные препараты