- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Опухоли трофобласта презентация
Содержание
- 1. Опухоли трофобласта
- 2. План лекции Пузырный занос Хориокарцинома Диагностика Лечение Литература
- 3. Группа опухолей трофобласта включает : пузырный
- 4. Этиология трофобластического заболевания изучена недостаточно. Считают, что
- 5. Макроскопически ПЗ представляет: собой гроздьевидное разрастание трофобласта
- 6. Размер пузырьков колеблется от 1 мм до
- 7. В 12-28% вследствие высокой протеолитической способности ПЗ
- 8. Хориокарцинома возникает чаще в виде узла в
- 9. Макроскопически узел имеет темно-фиолетовый цвет, мягкую, тестоподобную
- 10. Клиника трофобластической болезни При ПЗ нарушается соотношение
- 11. В 27-46% случаев при ПЗ образуются лютеиновые
- 12. Хориокарцинома
- 13. Хориокарцинома составляет от 1,36 до 4% опухолей
- 14. Латентный период колеблется в широких пределах –
- 15. ХК не имеет строго патогномомичных симптомов. У
- 16. Способность трофобласта расплавлять ткани и погружаться в
- 17. Классификация ХК экспертов ВОЗ Первая стадия –
- 18. У части больных ХК может развиваться вне
- 19. Диагностика ПЗ. Помимо клиники обычной беременности -
- 22. При гинекологическом осмотре у 6-9% больных с
- 23. Необходимо обследовать легкие, печень, почки (ФЛГ, рентген-исследование,
- 24. Появление ациклических кровянистых выделений у женщины после
- 25. При интрамуральном, субсерозном или эктопическом расположении опухолевого очага результат гистологического исследования может оказаться отрицательным.
- 26. Лечение трофобластической болезни При ПЗ опорожняют матку.
- 27. После сокращения матки и компенсации кровопотери (на
- 28. В 20-50% случаев ПЗ сопровождается образованием лютеиновых
- 29. Химиотерапия показана тем больным с ПЗ, у
- 30. При ХК лечение начинают с химиотерапии. Для
- 31. Метотрекаст Меркаптопурин Винбластин Дактиномицин Рубомицина гидрохлорид
- 32. Эффективность лечения определяется по данным клинических наблюдений
- 33. Различают абсолютные и относительные показания к хирургическому
- 34. Относительными показаниями считают устойчивость опухоли к химиотерапии,
- 35. При метастазах во влагалище придерживаются активной хирургической
- 36. При различных формах ПЗ больные должны находиться
- 37. В течении первого года наблюдения клинико-гормональное обследование
- 38. Больные ХК должны находиться под диспансерным наблюдением
- 39. Литература Вихляева Е.М. Руководство по эндокринной гинекологии.
Слайд 3Группа опухолей трофобласта включает :
пузырный занос (ПЗ) – доброкачественная опухоль.
хориокарцинома – злокачественная опухоль.
Слайд 4Этиология трофобластического заболевания изучена недостаточно. Считают, что опухолевое превращение трофобласта может
произойти под влиянием инфекции, на фоне дисбаланса гормонов, генетической патологии.
Слайд 5Макроскопически ПЗ представляет: собой гроздьевидное разрастание трофобласта с рассасыванием зародыша при
полном поражении трофобласта, и сохранением плода при частичном перерождении.
Слайд 6 Размер пузырьков колеблется от 1 мм до 3-4 см. При микроскопии
обнаруживают отечную и кистозную дегенерацию стромы, гипертрофию клеток синцития и синцитиотрофобластического слоя. У части больных наблюдается пролиферация эпителия, а нередко его полиморфизм, анаплазия (пролиферирующий ПЗ).
Слайд 7 В 12-28% вследствие высокой протеолитической способности ПЗ разрушается стенка матки, приводя
к брюшному кровотечению. Такую форму ПЗ называют инвазивной, считая ее переходным этапом между доброкачественным и злокачественным процессами. В хориокарциному прогрессирует не часто, может метастазировать.
Слайд 8 Хориокарцинома возникает чаще в виде узла в месте нидации плодного яйца.
В дальнейшем рост ее идти может либо в направлении полости матки, либо в толщу ее стенки (располагаясь субмукозно, интрамурально или субсерозно). Нередко узлы опухоли могут возникать вне половых органов.
Слайд 9 Макроскопически узел имеет темно-фиолетовый цвет, мягкую, тестоподобную консистенцию, при разрезе легко
крошится. При микроскопии - резкий полиморфизм эпителия (синцития и синцитиотрофобластов), очаги некроза, кровоизлияния, ядра отличаются гиперхроматозом, неправильной формы.
Слайд 10Клиника трофобластической болезни
При ПЗ нарушается соотношение между сроком беременности и величиной
матки. Как правило, после 8-12 недель наблюдается резкое увеличение матки. Этот факт иногда интерпретируют как многоплодие, многоводие. У 95-96% больных происходит прерывание беременности, во время которого из матки выделяется кровь и пузырьки.
Слайд 11В 27-46% случаев при ПЗ образуются лютеиновые кисты яичников, при которых
экскреция эстрогенов в 10-15 раз превышает этот показатель у больных без кист.
Слайд 13 Хориокарцинома составляет от 1,36 до 4% опухолей женских половых органов. ХК
развивается после ПЗ у 40% больных, после аборта у 45%, после родов у 13%, после внематочной беременности у 1,5%.
Слайд 14 Латентный период колеблется в широких пределах – от 3 недель до
19-20 лет. В среднем ХК возникает после ПЗ через 5-8 месяцев. После аборта через 11 месяцев, после родов – через 34,5 месяцев.
Слайд 15 ХК не имеет строго патогномомичных симптомов. У 95% больных заболевание проявляется
кровянистыми выделениями из половых путей, позже появляется боль внизу живота, реже бели, повышается температура, ухудшается общее состояние.
Слайд 16 Способность трофобласта расплавлять ткани и погружаться в сосуды ведет к раннему
гематогенному метастазированию. При поражении легких у больных появляется кашель, одышка.
При поражении кишечника развиваются кишечные кровотечения, явления непроходимости и т. д.
При поражении кишечника развиваются кишечные кровотечения, явления непроходимости и т. д.
Слайд 17Классификация ХК экспертов ВОЗ
Первая стадия – поражение ограничено маткой, метастазов нет.
Вторая
стадия – поражены матка, влагалище, яичники, но все ограниченно половыми органами.
Третья стадия – поражена матка, метастазы в легкие, влагалище, околоматочную соединительную ткань.
Четвертая стадия – переход процесса на мочевой пузырь, прямую кишку, отдаленные метастазы.
Третья стадия – поражена матка, метастазы в легкие, влагалище, околоматочную соединительную ткань.
Четвертая стадия – переход процесса на мочевой пузырь, прямую кишку, отдаленные метастазы.
Слайд 18 У части больных ХК может развиваться вне половых органов из клеток
трофобласта, занесенных током крови во время беременности в любой орган и в последствии давших опухолевый рост. Такие формы ХК называют гетеротопическими.
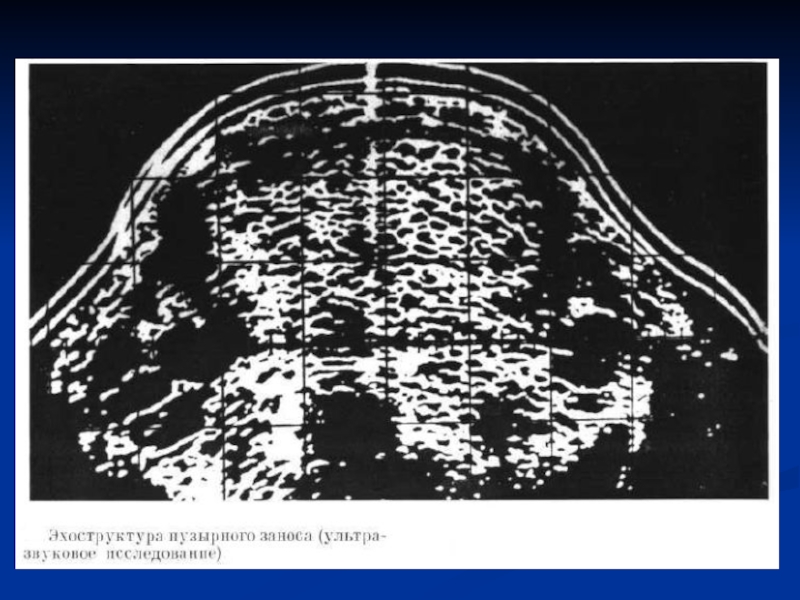
Слайд 19Диагностика ПЗ.
Помимо клиники обычной беременности - титр хориогонина значительно больший чем
при нормальном течении беременности.
В 8-10% случаев при ПЗ обнаруживаются метатстазы во влагалище, легких и других органах.
Помогают диагностике результаты гистоанализа соскоба полости матки.
данные УЗИ
В 8-10% случаев при ПЗ обнаруживаются метатстазы во влагалище, легких и других органах.
Помогают диагностике результаты гистоанализа соскоба полости матки.
данные УЗИ
Слайд 22 При гинекологическом осмотре у 6-9% больных с ХК при этой патологии
обнаруживают кистозные образования яичников. При наличии метастазов во влагалище узлы опухоли выпячивают слизистую в полость влагалища в виде фиолетовых глазков. При их разрушении может быть обильное кровотечение. Наличие метастазов значительно облегчает диагностику.
Слайд 23Необходимо обследовать легкие, печень, почки (ФЛГ, рентген-исследование, УЗИ).
Наиболее часто метастазы возникают
в легких 27-72%, влагалище 25-30%, печени 9-25%.
При ХК большую диагностическую ценность имеет определение хорионического гонадотропина.
При ХК большую диагностическую ценность имеет определение хорионического гонадотропина.
Слайд 24 Появление ациклических кровянистых выделений у женщины после того или иного завершения
беременности является показанием для диагностического выскабливания. При морфологическом исследовании полученных тканей уточняют причину кровотечения.
Слайд 25 При интрамуральном, субсерозном или эктопическом расположении опухолевого очага результат гистологического исследования
может оказаться отрицательным.
Слайд 26Лечение трофобластической болезни
При ПЗ опорожняют матку. Если выскабливание сопровождается значительной кровопотерей,
а также при угрозе перфорации матки назначают холод, сокращающие средства, гемостатики и не стремятся при первом выскабливании полностью очистить матку.
Слайд 27 После сокращения матки и компенсации кровопотери (на 2-3 сутки) можно провести
повторный кюретаж полости матки и полностью удалить остатки ПЗ. При деструирующем ПЗ мышечная оболочка разрушается. В таких случаях показана лапаротомия и экстирпация матки.
Слайд 28 В 20-50% случаев ПЗ сопровождается образованием лютеиновых ретенционных кист яичника. Небольшие
кисты в процессе химиотерапии подвергаютя регрессии. При их значительных размерах следует добиваться редукции путем многократных пункций через переднюю брюшную стенку или через влагалище.
Слайд 29Химиотерапия показана тем больным с ПЗ, у которых после опорожнения матки
наблюдается субинволюция, кровянистые выделения из матки и сохраняется повышенная экскреция хориогонина – свыше 156-312 МЭД/л.
Больным, у которых после удаления ПЗ наступила полная инволюция матки, яичников и нет хориогонина в моче, химиотерапия не показана.
Больным, у которых после удаления ПЗ наступила полная инволюция матки, яичников и нет хориогонина в моче, химиотерапия не показана.
Слайд 30 При ХК лечение начинают с химиотерапии. Для этой цели применяют антиметаболиты,
алкалоиды растительного происхождения и противоопухолевые антибиотики.
Слайд 32Эффективность лечения определяется по данным клинических наблюдений и уровню хориогонина в
моче.
При помощи одной лишь химиотерапии удается излечить 31-50% больных. Большинству больных рекомендуют комбинированное (химиотерапия и операция) или комплексное (химио-лучевое и операция) лечение.
При помощи одной лишь химиотерапии удается излечить 31-50% больных. Большинству больных рекомендуют комбинированное (химиотерапия и операция) или комплексное (химио-лучевое и операция) лечение.
Слайд 33 Различают абсолютные и относительные показания к хирургическому лечению.
К абсолютным относятся внутриполостное
или наружное кровотечение не поддающееся консервативной терапии, перекручивание ножки или разрыв кисты яичника, угроза разрыва матки опухолью, большие размеры матки (свыше 12-недельной беременности).
Слайд 34 Относительными показаниями считают устойчивость опухоли к химиотерапии, возраст больных старше 45
лет, длительность заболевания свыше 6 месяцев, интоксикацию организма больной вследствие некроза опухоли и инфицирование пораженного органа.
Слайд 35При метастазах во влагалище придерживаются активной хирургической тактики. Слизистую оболочку рассекают
над полюсом узла, и кюреткой удаляют опухолевую ткань.
Таким путем удаляют все доступные узлы опухоли, а затем стенку влагалища инфильтрируют раствором метотрексата в дозе 30-60 мг.
Таким путем удаляют все доступные узлы опухоли, а затем стенку влагалища инфильтрируют раствором метотрексата в дозе 30-60 мг.
Слайд 36При различных формах ПЗ больные должны находиться под диспансерным наблюдением не
менее 3 лет. Развитие ХК после ПЗ наблюдается в течении 2-2,5 лет.
Диспансерное наблюдение
Слайд 37В течении первого года наблюдения клинико-гормональное обследование необходимо проводить 1 раз
в 2-3 мес. , в последующие 2 года 3-4 раза в год. Больным следует рекомендовать воздержаться от беременности, особенно в течение первого года после лечения или только удаления пузырного заноса.
Слайд 38Больные ХК должны находиться под диспансерным наблюдением не менее 10 лет,
так как отдаленные метастазы могут развиться и через 8-10 лет после первичного излечения.
Слайд 39Литература
Вихляева Е.М. Руководство по эндокринной гинекологии. – М., 1996. – 765с.
Ландеховский
Ю.Д. Рентгенодиагностика при миоме матки и внутреннем эндометриозе матки. Вопросы консервативной миомэктомии. – М.,1994. – 320с.
Манухин И.Б., Тумилович Л.Г., Геворкян М.А. Клинические лекции по гинекологической эндокринологии. – М., 2001. – 247с.
Сидорова И.С. Миома матки (современные проблемы этиологии, патогенеза, диагностики и лечения)
Савицкий Г.А., Савицкий А.Г. Миома матки (проблемы патогенеза и патогенетической терапии). – СПб.: “ЭЛБИ”, 2000. – 236с.
Сметник В.П., Тумилович Л.Г. Неоперативная гинекология. – М., 1999. – 591с.
Манухин И.Б., Тумилович Л.Г., Геворкян М.А. Клинические лекции по гинекологической эндокринологии. – М., 2001. – 247с.
Сидорова И.С. Миома матки (современные проблемы этиологии, патогенеза, диагностики и лечения)
Савицкий Г.А., Савицкий А.Г. Миома матки (проблемы патогенеза и патогенетической терапии). – СПб.: “ЭЛБИ”, 2000. – 236с.
Сметник В.П., Тумилович Л.Г. Неоперативная гинекология. – М., 1999. – 591с.