- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Опухоли спинного мозга презентация
Содержание
- 1. Опухоли спинного мозга
- 2. К опухолям спинного мозга относятся не только
- 3. Частота опухолей спинного мозга составляет примерно 2%
- 4. Классификация и патоморфология опухолей спинного мозга По
- 5. Интрамедулярные опухоли Составляют примерно 16% от всех.
- 6. Наиболее часто встречаются эпендимомы, растущие из эпендимарных
- 7. Экстрамедулярные опухоли Составляют 84% от всех опухолей
- 8. Интрадуральные менингиомы Встречаются чаще в пожилом возрасте
- 9. Интрадуральные невриномы Развиваются из шванновских клеток оболочек
- 10. Экстрадуральные опухоли Общие отличительные черты этих опухолей
- 11. Клиника опухолей спинного мозга Слагается из:
- 12. Синдром поперечного сдавления спинного мозга Двигательные и
- 13. При интрамедулярных опухолях сдавление проводящих путей направлено
- 14. Клиника интрамедулярных опухолей Начинается заболевание с
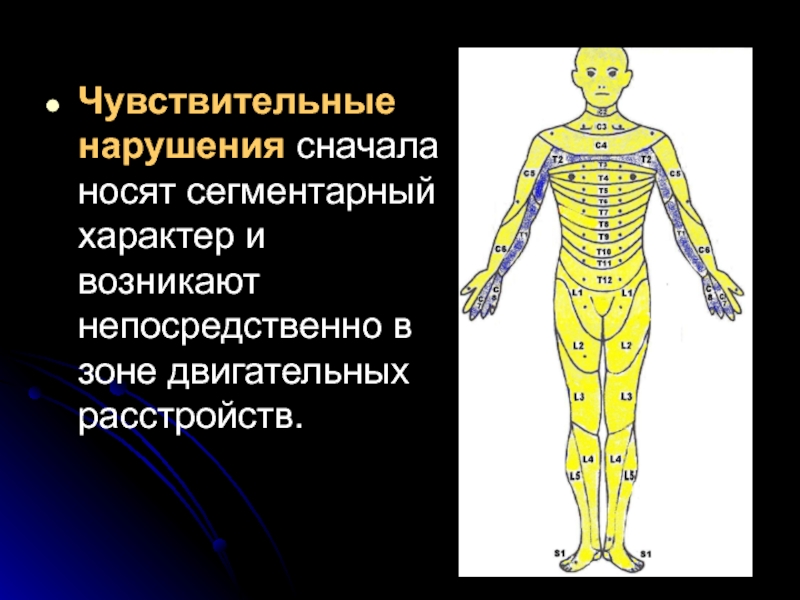
- 15. Чувствительные нарушения сначала носят сегментарный характер и возникают непосредственно в зоне двигательных расстройств.
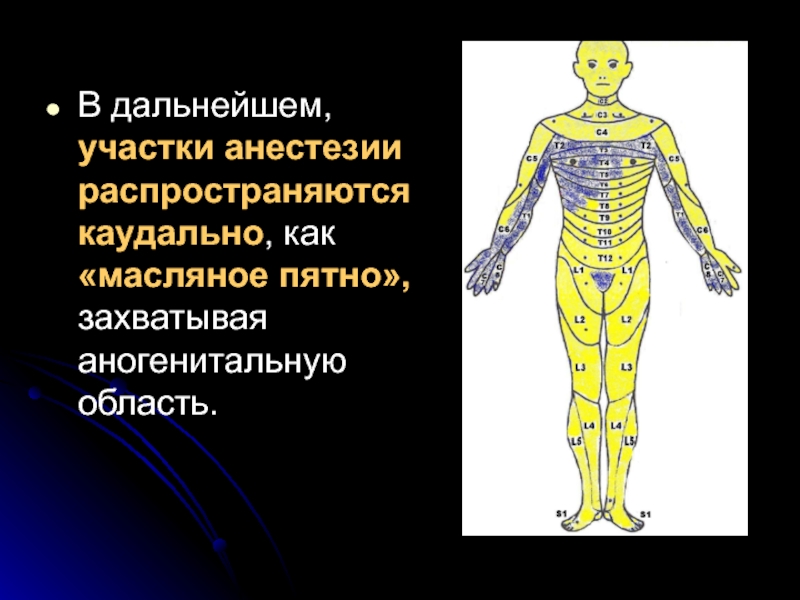
- 16. В дальнейшем, участки анестезии распространяются каудально, как «масляное пятно», захватывая аногенитальную область.
- 17. Клиника экстрамедулярных опухолей Различают три типичные клинические стадии: корешковую, Броун-Секаровского синдрома, парапареза (параплегии).
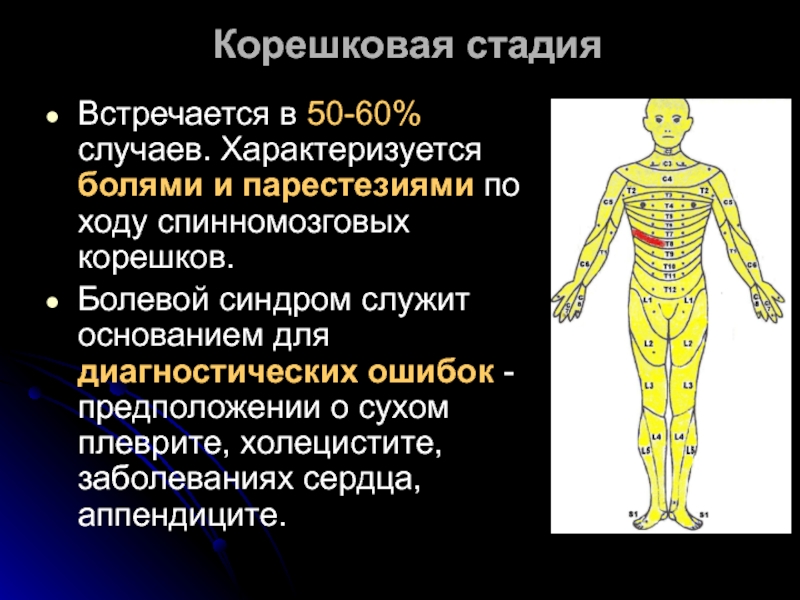
- 18. Корешковая стадия Встречается в 50-60% случаев. Характеризуется
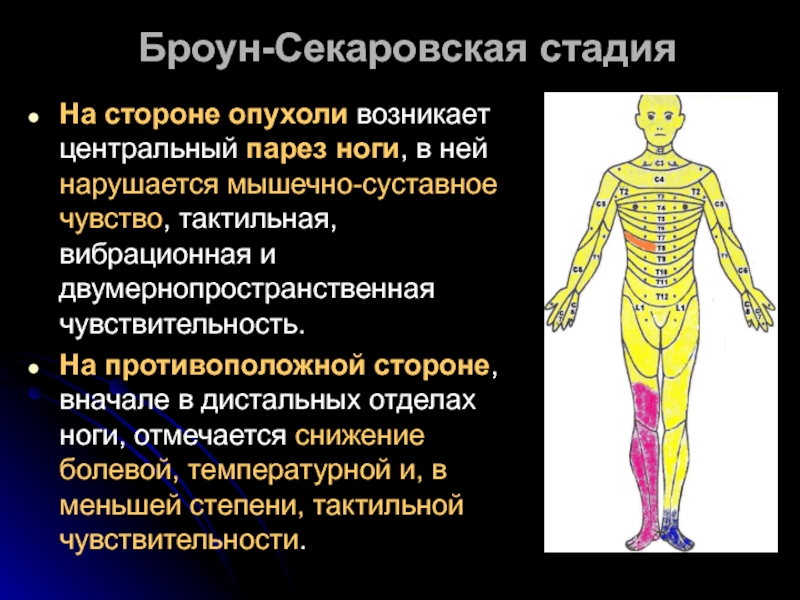
- 19. Броун-Секаровская стадия На стороне опухоли возникает центральный
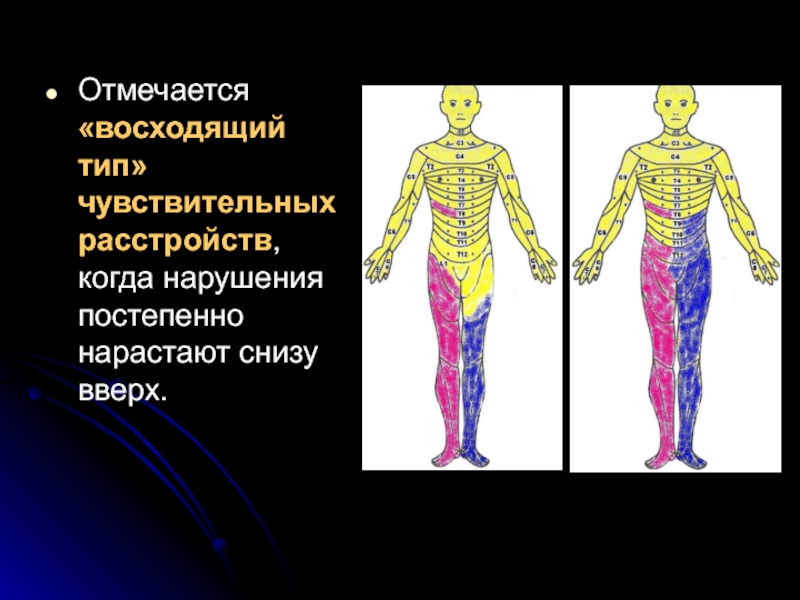
- 20. Отмечается «восходящий тип» чувствительных расстройств, когда нарушения постепенно нарастают снизу вверх.
- 21. Стадия поражения всего поперечника спинного мозга Характеризуется
- 22. Клиническое течение опухолей спинного мозга типичное (неуклонно
- 23. Дополнительные клинические симптомы Синдром вклинения опухоли (Эльсберг,
- 24. Симптом ликворного толчка (Раздольский, 1958) - усиление
- 25. Симптом остистого отростка - перкуссия или глубокая
- 26. Корешковые боли положения (Денди, 1925) - резкое
- 27. Дополнительные методы исследования Люмбальная пункция, исследование
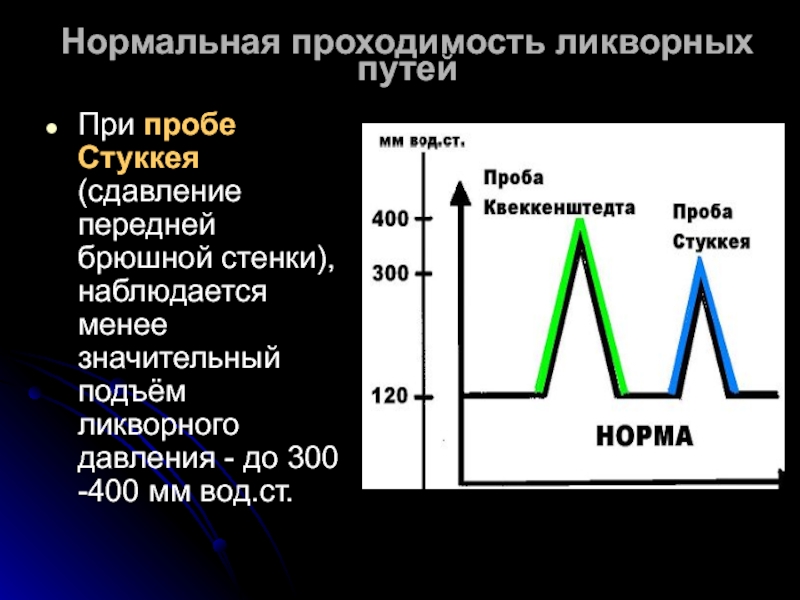
- 28. При пробе Стуккея (сдавление передней брюшной стенки),
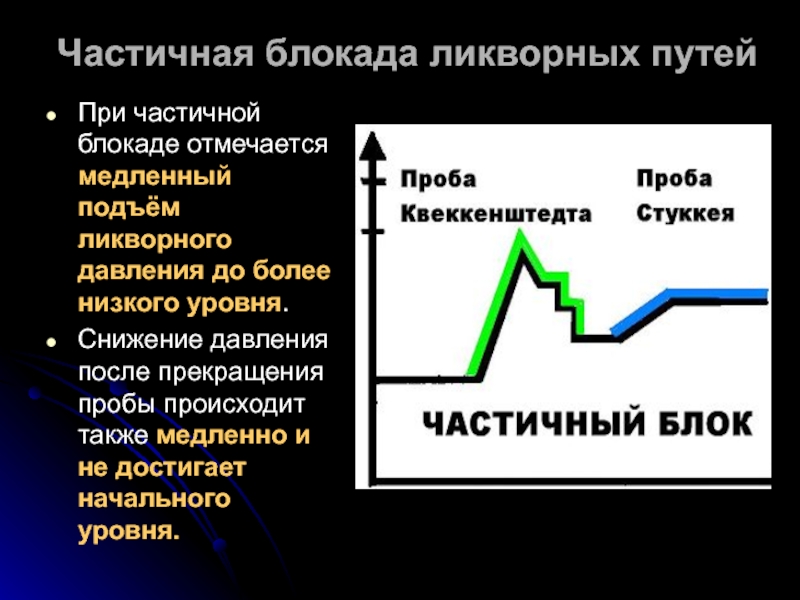
- 29. При частичной блокаде отмечается медленный подъём ликворного
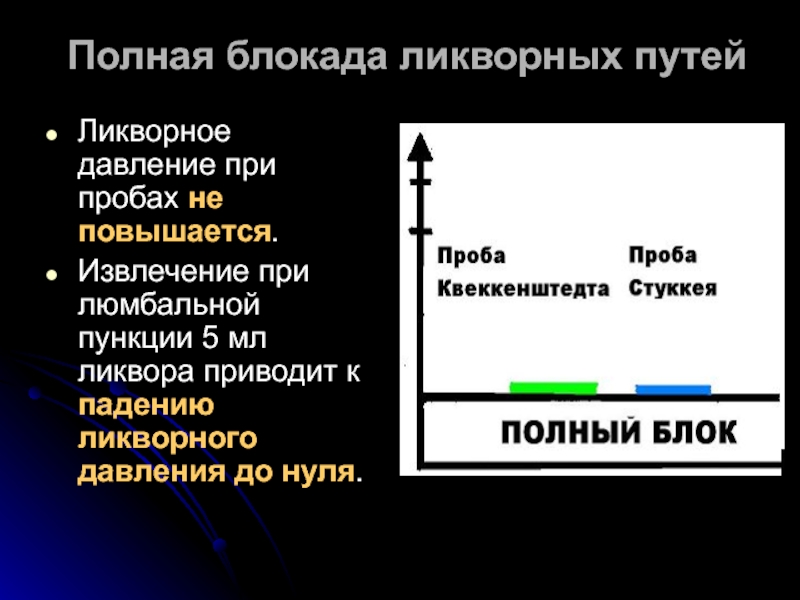
- 30. Ликворное давление при пробах не повышается.
- 31. Типична белково-клеточная диссоциация в ликворе или синдром
- 32. Рентгенологические исследования Спондилография – могут выявиться
- 33. Миелография Для нисходящей миелографии контрастное вещество (омнипак,
- 34. При восходящей миелографии контрастное вещество вводится путём
- 35. Опухоли шейного утолщения отличаются: вялыми парезами
- 36. Опухоли грудного отдела характеризуются: корешковыми болями
- 37. Опухоли поясничного утолщения имеют следующую симптоматику:
- 38. Опухоли корешков конского хвоста отличаются: многолетним
- 39. Лечение Все опухоли спинного мозга подлежат хирургическому
- 40. При опухолях, растущих спереди от спинного мозга
- 41. Результаты хирургического лечения Зависят от гистологического строения
- 42. Интрамедулярные опухоли как зрелые, так и незрелые,
- 43. Экстрамедулярные субдуральные опухоли (невриномы, менингиомы), дают вполне
Слайд 2К опухолям спинного мозга относятся не только новообразования, развивающиеся в самом
Слайд 3Частота опухолей спинного мозга составляет примерно 2% от всех новообразований организма.
Большинство заболеваний приходится на возраст 30-50 лет, одинаково часто болеют мужчины и женщины.
Слайд 4Классификация и патоморфология опухолей спинного мозга
По топографо-анатомической классификации различают:
интрамедулярные опухоли -
экстрамедулярные - снаружи от спинного мозга, растущие также из мезодермальных элементов.
Экстрамедулярные опухоли делятся на
интрадуральные
экстрадуральные
Слайд 5Интрамедулярные опухоли
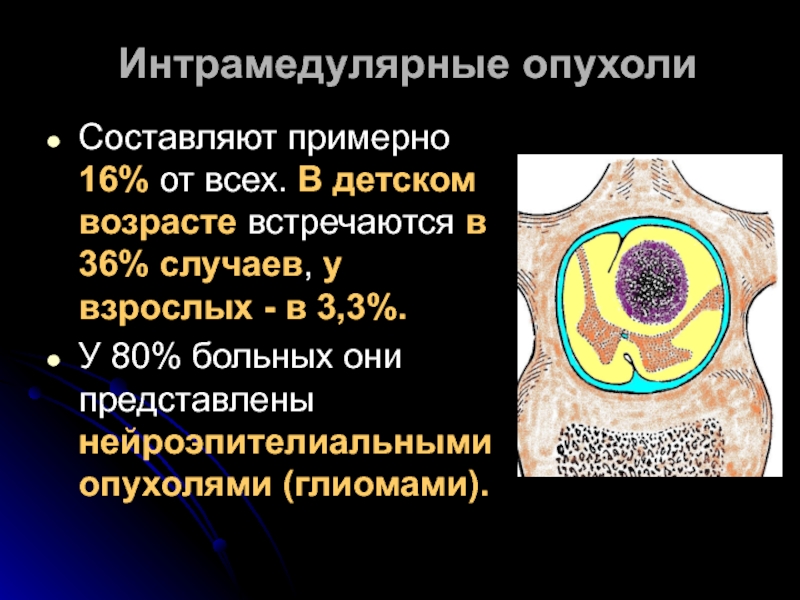
Составляют примерно 16% от всех. В детском возрасте встречаются в
У 80% больных они представлены нейроэпителиальными опухолями (глиомами).
Слайд 6Наиболее часто встречаются эпендимомы, растущие из эпендимарных клеток центрального канала, астроцитомы
Слайд 7Экстрамедулярные опухоли
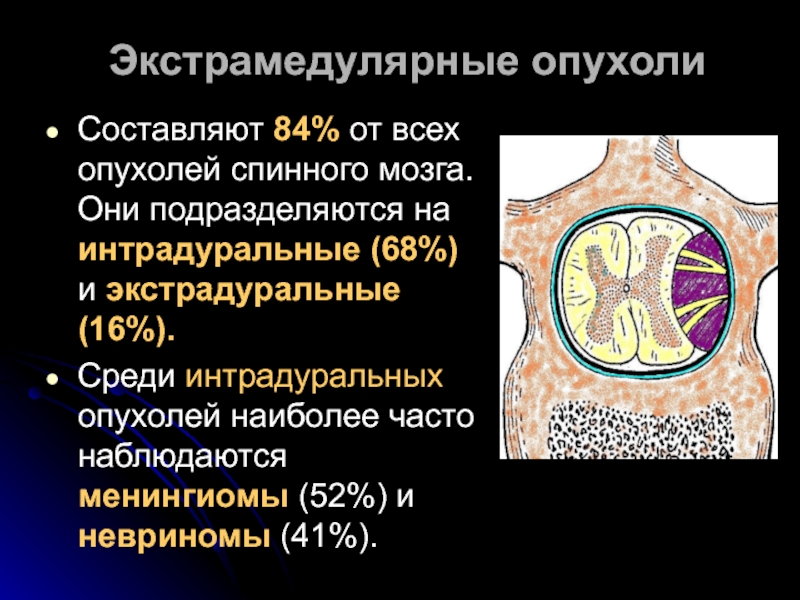
Составляют 84% от всех опухолей спинного мозга. Они подразделяются на
Среди интрадуральных опухолей наиболее часто наблюдаются менингиомы (52%) и невриномы (41%).
Слайд 8Интрадуральные менингиомы
Встречаются чаще в пожилом возрасте у женщин.
Характеризуются медленным ростом
Менингиомы нередко дают продолженный рост и могут озлокачествляться.
Слайд 9Интрадуральные невриномы
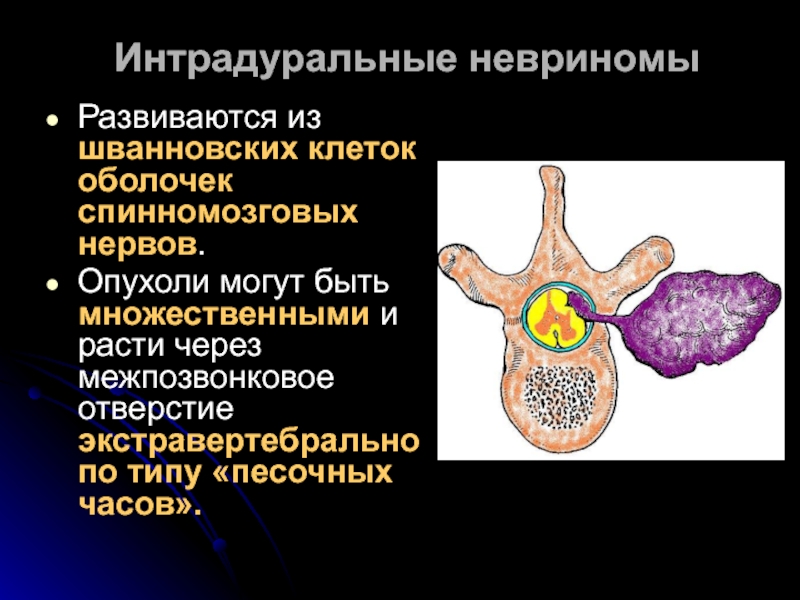
Развиваются из шванновских клеток оболочек спинномозговых нервов.
Опухоли могут быть множественными
Слайд 10Экстрадуральные опухоли
Общие отличительные черты этих опухолей - гистологическое многообразие и злокачественность.
Подразделяются
первичные (невриномы, менингиомы, липомы);
вторичные (остеохондрома, фиброзные остеодисплазии);
метастатические (чаще всего при опухолях молочной, щитовидной, предстательной желёз, легких, почек и пр.).
Слайд 11Клиника опухолей спинного мозга
Слагается из:
неврологических симптомов прогрессирующего поперечного сдавления спинного
механической блокады субарахноидального пространства с характерными изменениями ликвора;
местных очаговых симптомов, указывающих на уровень сдавления спинного мозга опухолью.
Слайд 12Синдром поперечного сдавления спинного мозга
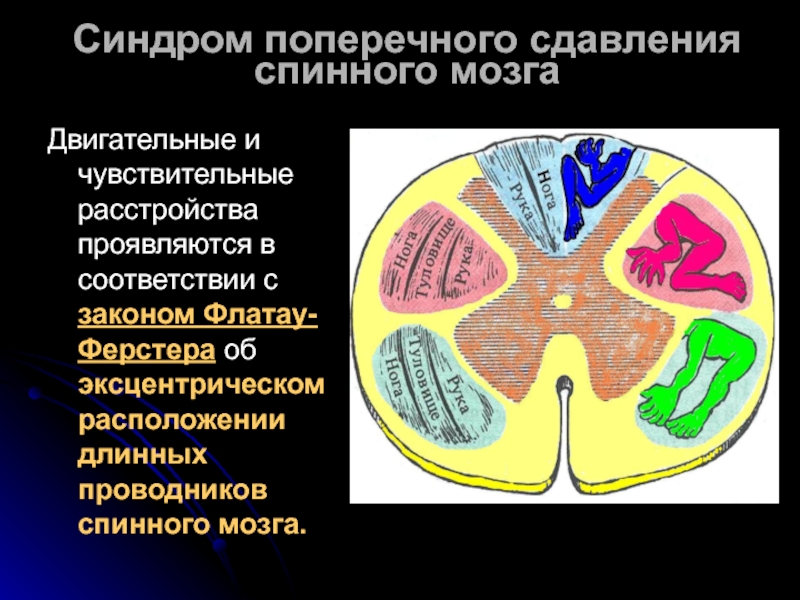
Двигательные и чувствительные расстройства проявляются в соответствии
Слайд 13При интрамедулярных опухолях сдавление проводящих путей направлено изнутри кнаружи, при этом
В обоих случаях заболевание завершается синдромом полного поперечного поражения спинного мозга.
Слайд 14Клиника интрамедулярных опухолей
Начинается заболевание с очаговых сегментарных двигательных симптомов -
Слайд 15Чувствительные нарушения сначала носят сегментарный характер и возникают непосредственно в зоне
Слайд 16В дальнейшем, участки анестезии распространяются каудально, как «масляное пятно», захватывая аногенитальную
Слайд 17Клиника экстрамедулярных опухолей
Различают три типичные клинические стадии:
корешковую,
Броун-Секаровского синдрома,
парапареза (параплегии).
Слайд 18Корешковая стадия
Встречается в 50-60% случаев. Характеризуется болями и парестезиями по ходу
Болевой синдром служит основанием для диагностических ошибок - предположении о сухом плеврите, холецистите, заболеваниях сердца, аппендиците.
Слайд 19Броун-Секаровская стадия
На стороне опухоли возникает центральный парез ноги, в ней нарушается
На противоположной стороне, вначале в дистальных отделах ноги, отмечается снижение болевой, температурной и, в меньшей степени, тактильной чувствительности.
Слайд 20Отмечается «восходящий тип» чувствительных расстройств, когда нарушения постепенно нарастают снизу вверх.
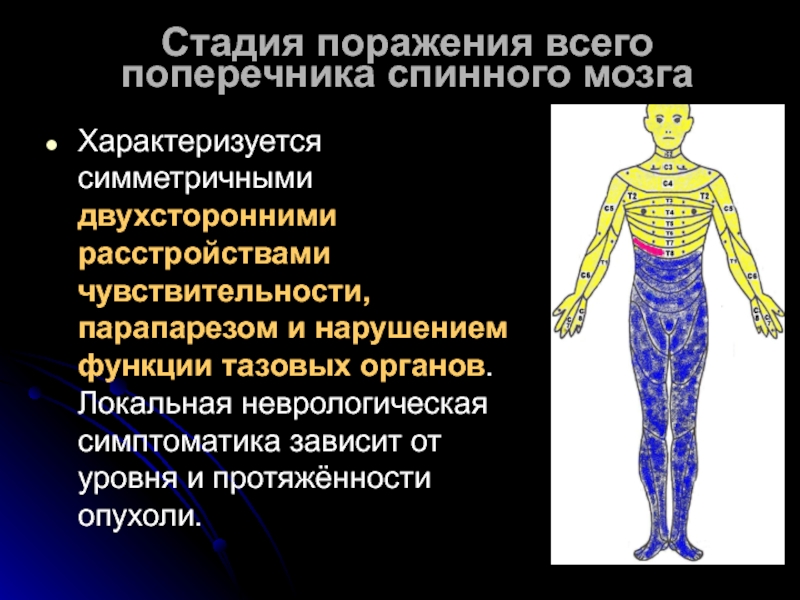
Слайд 21Стадия поражения всего поперечника спинного мозга
Характеризуется симметричными двухсторонними расстройствами чувствительности, парапарезом
Слайд 22Клиническое течение опухолей спинного мозга
типичное (неуклонно прогрессирующее);
ремиттирующее (с периодами ремиссии);
острое (когда играют роль провоцирующие факторы - перегревание, ушибы спины, физическое перенапряжение).
Слайд 23Дополнительные клинические симптомы
Синдром вклинения опухоли (Эльсберг, 1925) - возникает во время
Опухоль смещается вниз и вызывает усиление корешковых болей и симптомов сдавления спинного мозга.
Слайд 24Симптом ликворного толчка (Раздольский, 1958) - усиление или появление корешковых болей
Слайд 25Симптом остистого отростка - перкуссия или глубокая пальпация остистого отростка позвонка
Слайд 26Корешковые боли положения (Денди, 1925) - резкое усиление болей корешкового характера
Слайд 27Дополнительные методы исследования
Люмбальная пункция, исследование ликвора и проведение ликвородинамических проб
При пробе Квеккенштедта (сдавление ярёмных вен на шее) в течение 5-10 секунд начальное ликворное давление возрастает до 400-500 мм вод. ст. и быстро возвращается к исходному после прекращения давления.
Слайд 28При пробе Стуккея (сдавление передней брюшной стенки), наблюдается менее значительный подъём
Нормальная проходимость ликворных путей
Слайд 29При частичной блокаде отмечается медленный подъём ликворного давления до более низкого
Снижение давления после прекращения пробы происходит также медленно и не достигает начального уровня.
Частичная блокада ликворных путей
Слайд 30Ликворное давление при пробах не повышается.
Извлечение при люмбальной пункции 5
Полная блокада ликворных путей
Слайд 31Типична белково-клеточная диссоциация в ликворе или синдром (триада) Фроан-Нонне:
Увеличивается количество
Наблюдается желтоватая окраска ликвора - ксантохромия и желеобразное свёртывание его - коагуляция.
Отсутствует плеоцитоз – нормальное количество клеток в ликворе.
Слайд 32Рентгенологические исследования
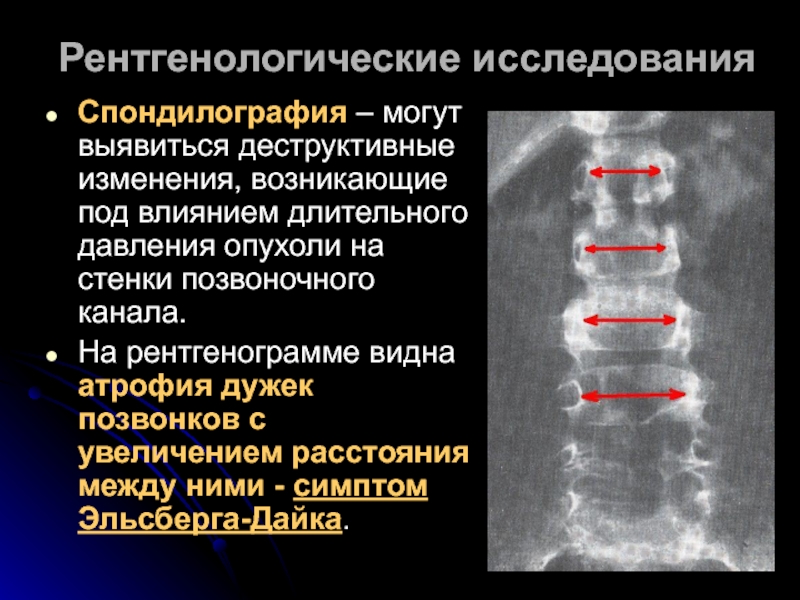
Спондилография – могут выявиться деструктивные изменения, возникающие под влиянием
На рентгенограмме видна атрофия дужек позвонков с увеличением расстояния между ними - симптом Эльсберга-Дайка.
Слайд 33Миелография
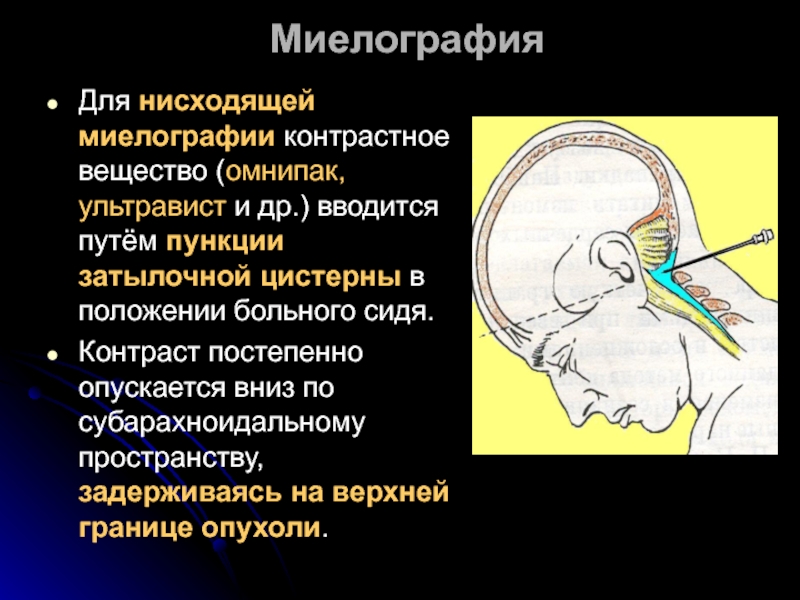
Для нисходящей миелографии контрастное вещество (омнипак, ультравист и др.) вводится путём
Контраст постепенно опускается вниз по субарахноидальному пространству, задерживаясь на верхней границе опухоли.
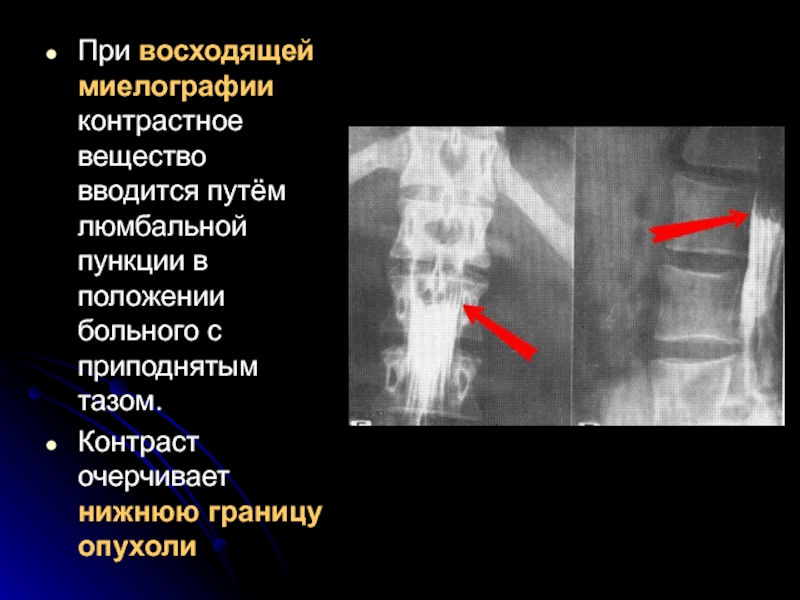
Слайд 34При восходящей миелографии контрастное вещество вводится путём люмбальной пункции в положении
Контраст очерчивает нижнюю границу опухоли
Слайд 35Опухоли шейного утолщения отличаются:
вялыми парезами рук с атрофией мышц кистей;
синдромом Горнера;
корешковыми болями и парестезиями в руках, на фоне которых развиваются проводниковые двигательные и чувствительные расстройства.
Основные клинические синдромы при опухолях различной локализации
Слайд 36Опухоли грудного отдела характеризуются:
корешковыми болями по ходу межрёберных нервов опоясывающего
избирательным угасанием брюшных рефлексов;
постепенным развитием Броун-Секаровского синдрома и нижней параплегии.
Слайд 37Опухоли поясничного утолщения имеют следующую симптоматику:
корешковые боли, иррадиирущие в паховую
утрата кремастерных и коленных рефлексов при оживлении ахилловых и появлении патологических стопных знаков;
медленно нарастающий вялый парез ног;
чувствительные расстройства в дистальных отделах ног.
Слайд 38Опухоли корешков конского хвоста отличаются:
многолетним течением, гигантскими размерами;
нарастающими болями
преимущественно ночными болями, вынуждающими больных проводить ночь стоя;
асимметричными вялыми парезами стоп.
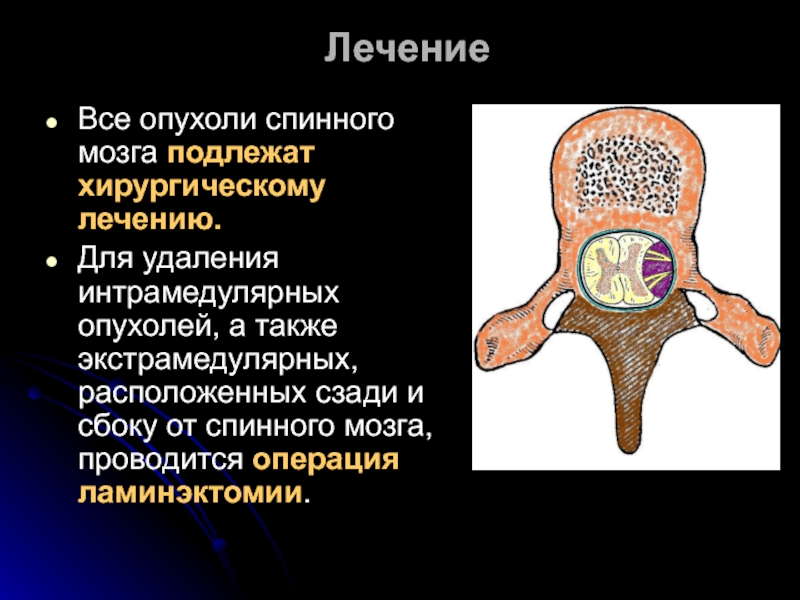
Слайд 39Лечение
Все опухоли спинного мозга подлежат хирургическому лечению.
Для удаления интрамедулярных опухолей, а
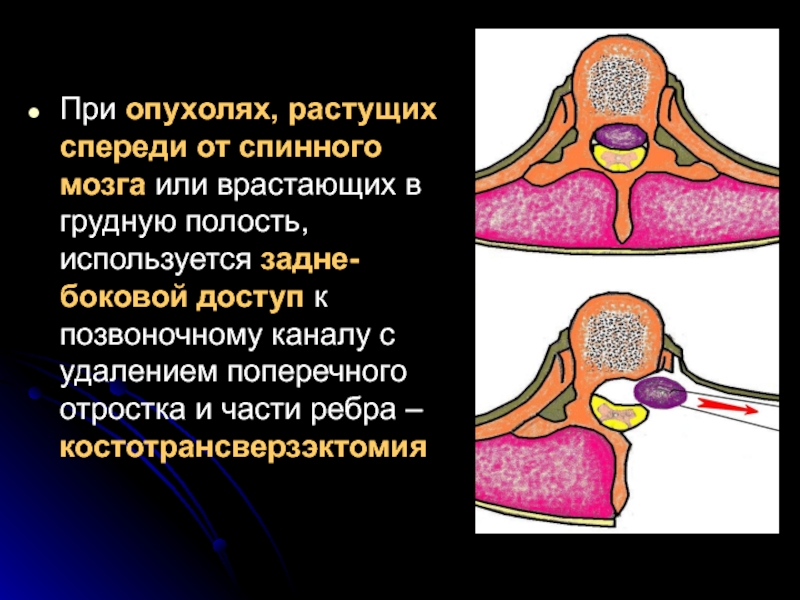
Слайд 40При опухолях, растущих спереди от спинного мозга или врастающих в грудную
Слайд 41Результаты хирургического лечения
Зависят от гистологического строения и локализации опухоли (экстра -
Слайд 42Интрамедулярные опухоли как зрелые, так и незрелые, злокачественные - прогностически неблагоприятны,
Слайд 43Экстрамедулярные субдуральные опухоли (невриномы, менингиомы), дают вполне благоприятные ближайшие и отдаленные
Значительно хуже прогноз у детей, у которых часто встречаются злокачественные опухоли (нейробластомы, ганглионевромы, симпатобластомы и др.).