Лектор: д.м.н., профессор Плотникова Н.А.
- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Опухоли дизонтогенетического происхождения. Тератомы и тератобластомы. Опухоли из эмбриональных камбиальных тканей презентация
Содержание
- 1. Опухоли дизонтогенетического происхождения. Тератомы и тератобластомы. Опухоли из эмбриональных камбиальных тканей
- 2. Тератомы и тератобластомы
- 3. Тератомы Тератомы имеют определенную, типичную для них
- 4. Тератобластомы Тератобластома – злокачественный аналог тератомы, в
- 5. Тератобластомы растут быстро
- 6. Классификация тератом Крестцово-копчиковая; Тератома яичников; Тератома яичек;
- 7. Крестцово-копчиковая тератома Крестцово-копчиковая тератома, как правило, обнаруживается
- 8. Может заполнить полость малого
- 9. Крестцово-копчиковая тератома Реже встречаются злокачественные тератобластомы, когда
- 10. Крестцово-копчиковая тератома *
- 11. Крестцово-копчиковая тератома *
- 12. Крестцово-копчиковая тератома
- 13. Тератомы яичников Из тератом яичников у детей
- 14. Тератомы яичников У детей наблюдаются случаи зрелых
- 15. Тератомы яичников
- 16. Тератомы яичников * Дермоидные кисты яичников
- 17. Тератомы яичек Тератомы яичек чаще встречаются у
- 18. У взрослых, наоборот,
- 19. Тератомы яичек *
- 20. Тератомы яичек
- 21. Забрюшинные и мезентериальные тератомы Забрюшинные и мезентериальные
- 22. Тератома средостения *
- 23. Тератомы брюшной полости и забрюшинного пространства *
- 24. Тератомы зева Тератомы зева (врожденные полипы зева)
- 25. Тератомы зева Как правило, они состоят из
- 26. Тератомы зева *
- 27. Внутричерепные тератомы Внутричерепные тератомы в половине случаев
- 28. Внутричерепные тератомы
- 29. Внутричерепные тератомы *
- 30. Опухоли из эмбриональных камбиальных тканей Медуллобластома –
- 31. Термин "медуллобластома" был впервые использован Бэйли и
- 32. Несмотря на то, что большинство случаев являются
- 33. Медуллобластома макроскопически имеет
- 34. Медуллобластома мозжечка
- 35. Опухоли из эмбриональных камбиальных тканей Медуллобластома
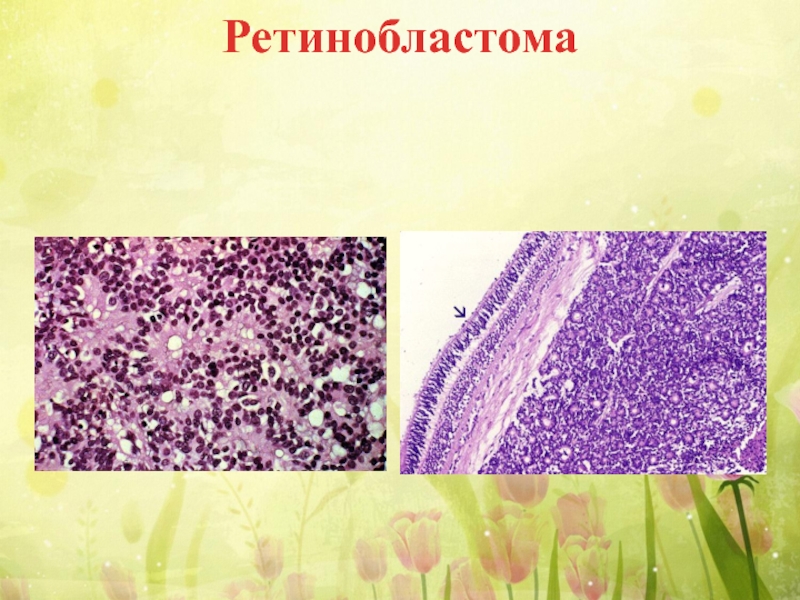
- 36. Ретинобластома Ретинобластома – злокачественная опухоль из эмбриональных
- 37. Макроскопически опухоль
- 38. Ретинобластома
- 39. Ретинобластома
- 40. Ретинобластома
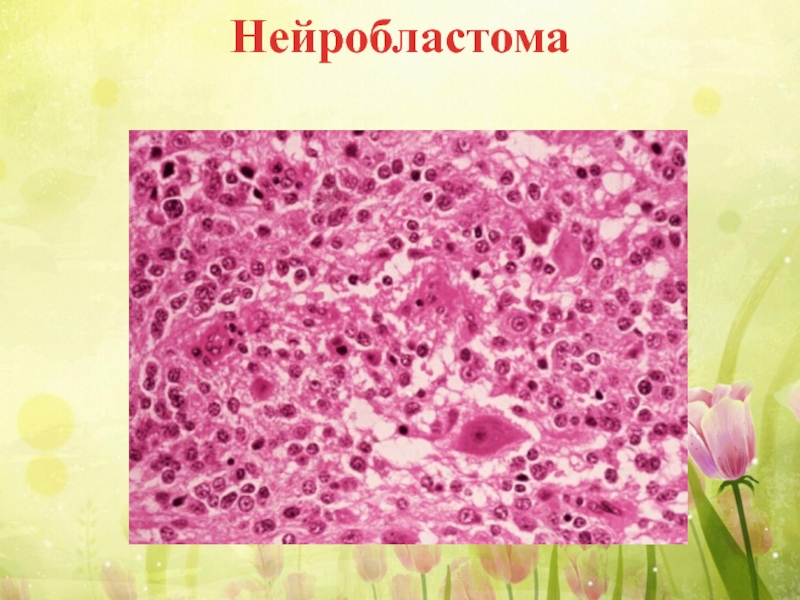
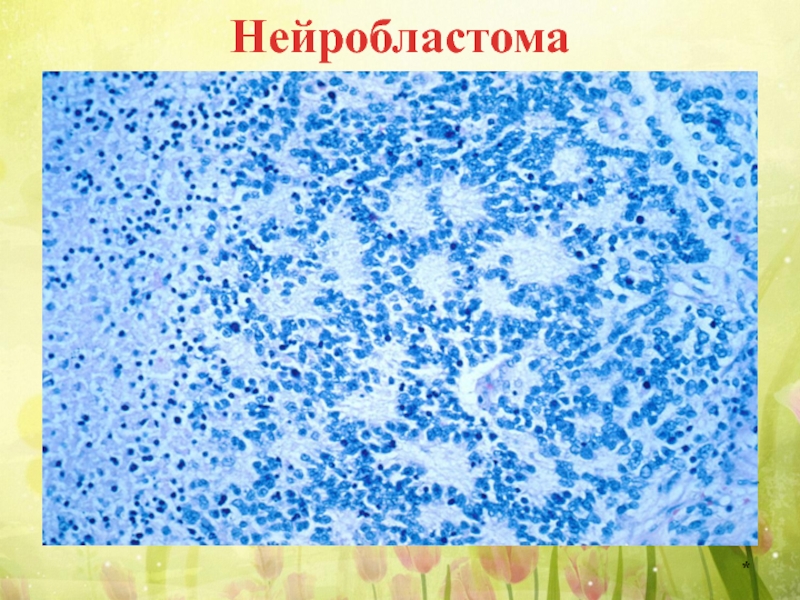
- 41. Нейробластома Нейробластома – злокачественная опухоль из стволовых
- 42. Нейробластома чаще
- 43. Нейробластома * Нейробластома надпочечника поверхность опухоли покрыта геморрагиями частично некротизирована Нейробластома правого надпочечника, смещающая печень
- 44. Нейробластома Макроскопически представляет собой узел бело-розового цвета,
- 45. Нейробластома
- 46. Нейробластома *
- 47. Нейробластома Клинически нейробластома сопровождается повышением артериального давления,
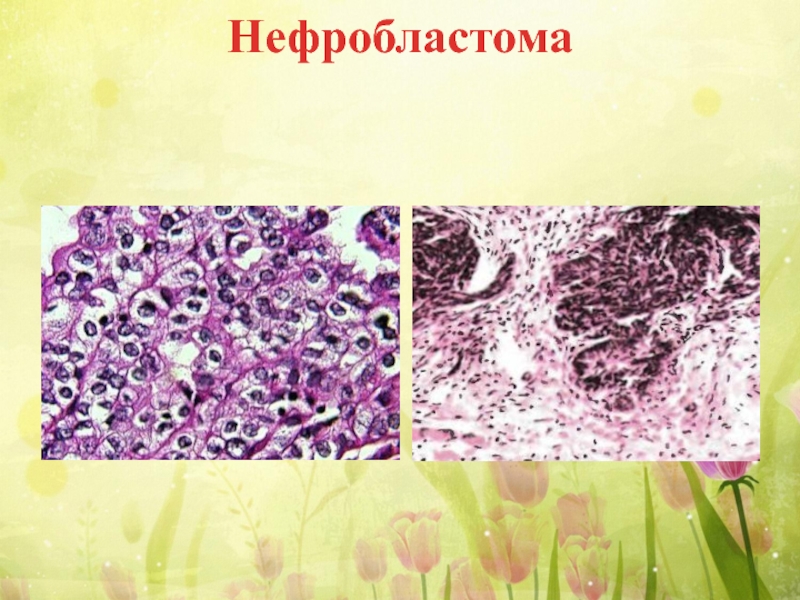
- 48. Нефробластома Нефробластома (опухоль Вильмса) – злокачественная опухоль
- 49. Нефробластома На более поздних стадиях опухоль прорастает
- 50. Нефробластома *
- 51. Нефробластома
- 52. Гепатобластома Гепатобластома – это злокачественная опухоль печени,
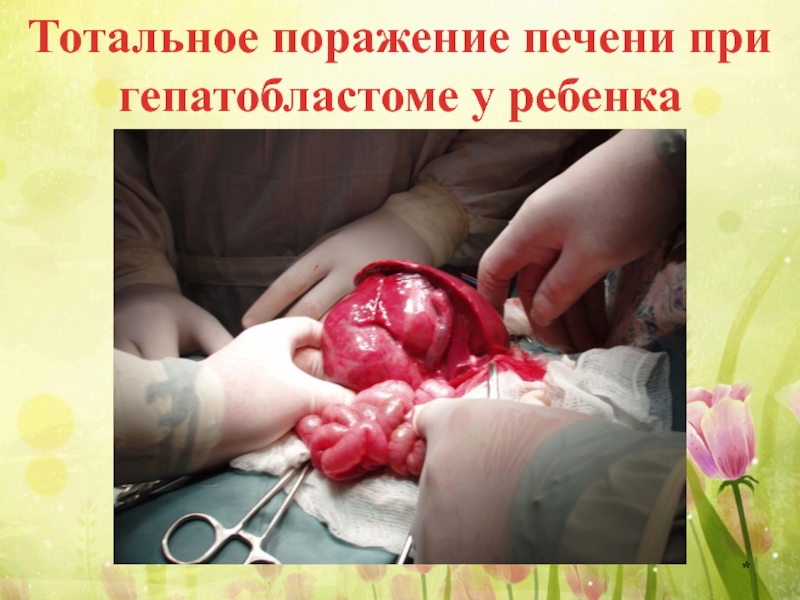
- 53. Тотальное поражение печени при гепатобластоме у ребенка *
- 54. Микроскопически состоит из
- 55. Строма опухоли представлена
- 56. Рабдомиобластома (эмбриональная рабдомиосаркома) Рабдомиобластома – злокачественная опухоль
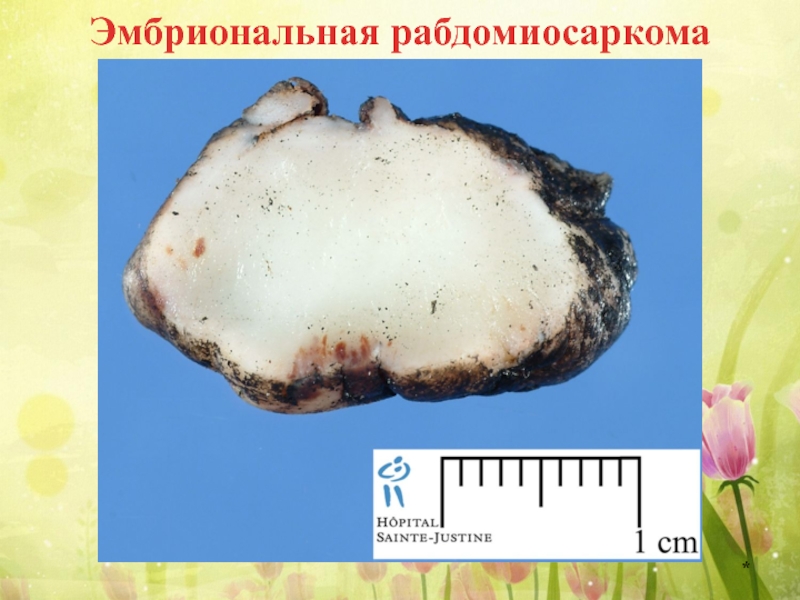
- 57. Эмбриональная рабдомиосаркома *
- 58. Микроскопически рабдомиобластома
- 59. Рабдомиобластома (эмбриональная рабдомиосаркома) В области мочевого пузыря
- 60. Это относительно
- 61. Прогрессия опухолей Опухолевая прогрессия – приобретение опухолью
- 62. Основные положения теории опухолевой прогрессии 1. Независимая
- 63. При действии на
- 64. Основные положения теории опухолевой прогрессии 2. Прогрессия
- 65. Не существует убедительных
- 66. Основные положения теории опухолевой прогрессии 3. Развитие
- 67. Основные положения теории опухолевой прогрессии 5. Опухоль
- 68. Основные положения теории опухолевой прогрессии 7. Развитие
- 69. Основные положения теории опухолевой прогрессии 8. Опухоль
- 70. Благодарю за внимание *
Слайд 1Опухоли дизонтогенетического происхождения. Тератомы и тератобластомы. Опухоли из эмбриональных камбиальных тканей.
Слайд 2Тератомы и тератобластомы
Опухоли дизонтогенетического происхождения, состоящие из
*
Слайд 3Тератомы
Тератомы имеют определенную, типичную для них локализацию: яичники и яички, крестцово-копчиковая
У взрослых чаще всего встречаются тератомы половых желез и средостения. Самой частой локализацией тератом у детей является крестцово-копчиковая область.
*
Слайд 4Тератобластомы
Тератобластома – злокачественный аналог тератомы, в ней всегда имеются поля незрелой
*
Слайд 5 Тератобластомы растут быстро и метастазируют. В метастазах
Реже встречаются тератобластомы, состоящие только из незрелых, как правило, экстраэмбриональных тканей.
Тератобластомы
Слайд 6Классификация тератом
Крестцово-копчиковая;
Тератома яичников;
Тератома яичек;
Забрюшинная тератома;
Мезентериальная тератома;
Тератома полости зева (врожденные полипы зева);
Внутричерепные
*
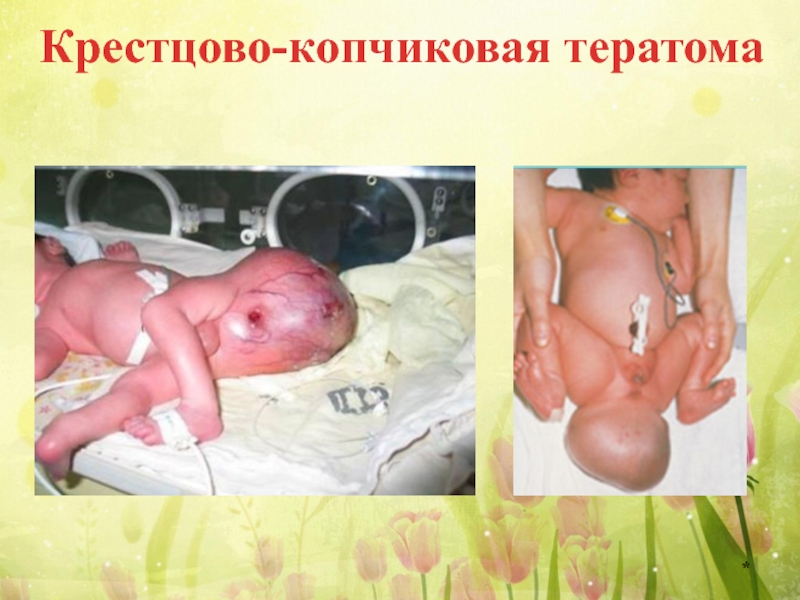
Слайд 7Крестцово-копчиковая тератома
Крестцово-копчиковая тератома, как правило, обнаруживается с рождения, встречается и у
Большинство тератом этой локализации доброкачественные, организмоидные.
Крестцово-копчиковая тератома достигает иногда очень большого размера и тогда затрудняет течение родов.
*
Слайд 8 Может заполнить полость малого таза, не повреждая при
Крестцово-копчиковая тератома
Слайд 9Крестцово-копчиковая тератома
Реже встречаются злокачественные тератобластомы, когда наряду со зрелыми тканями преобладает
Папиллярные разрастания являются производными экстраэмбриональных тканей (трофобласта).
*
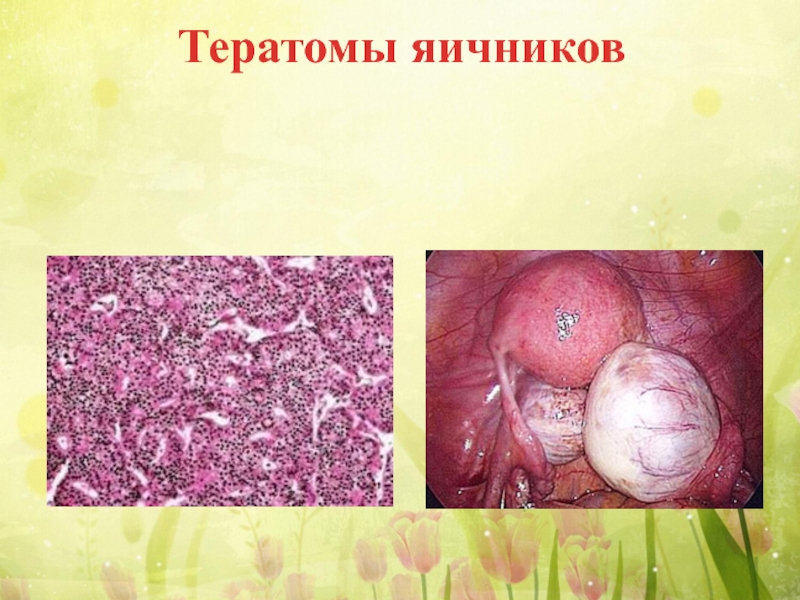
Слайд 13Тератомы яичников
Из тератом яичников у детей по сравнению со взрослыми чаще
Они имеют характер многокамерных кист, состоящих из зрелых тканей, между которыми встречаются поля солидных разрастаний клеток недифференцированного эмбрионального и экстраэмбрионального характера.
Такие тератобластомы могут давать метастазы в легкие.
*
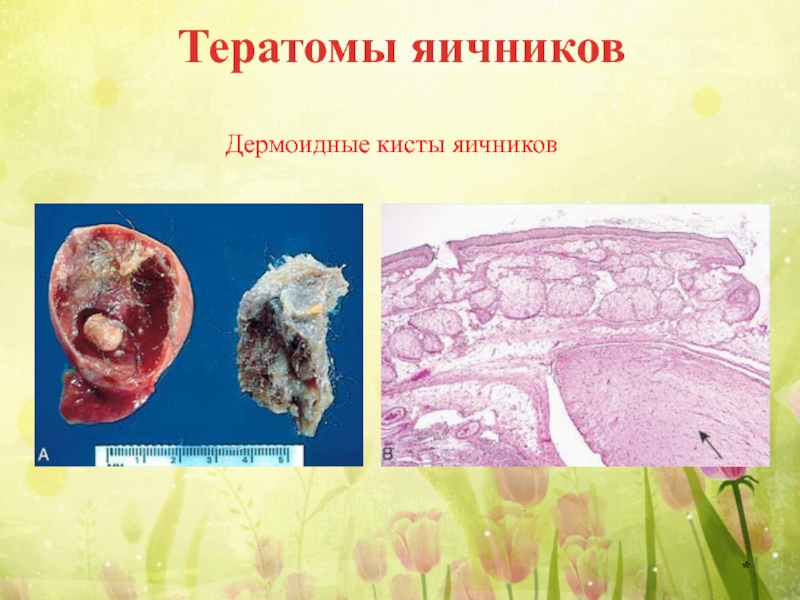
Слайд 14Тератомы яичников
У детей наблюдаются случаи зрелых тератом, состоящих из дифференцированных тканей,
У взрослых тератомы яичников представляют собой дермоидные кисты, в состав которых входят дифференцированные производные всех зародышевых листков.
*
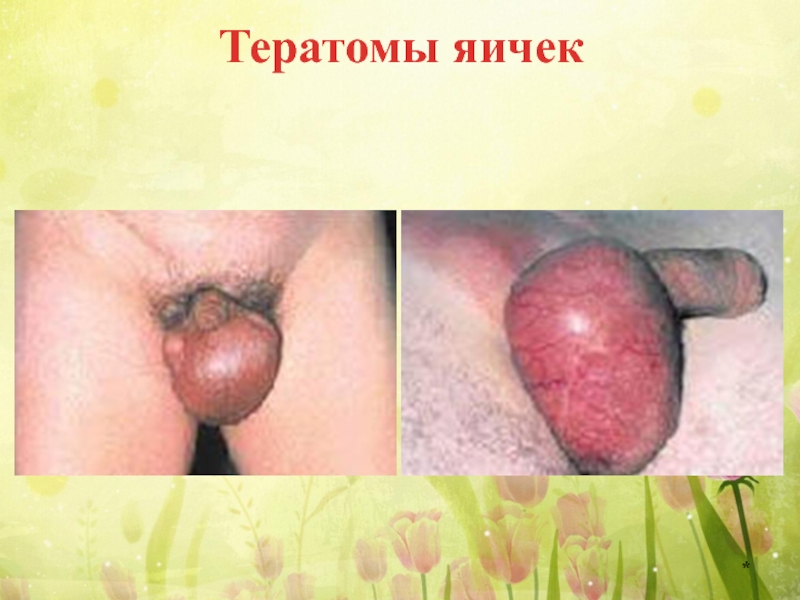
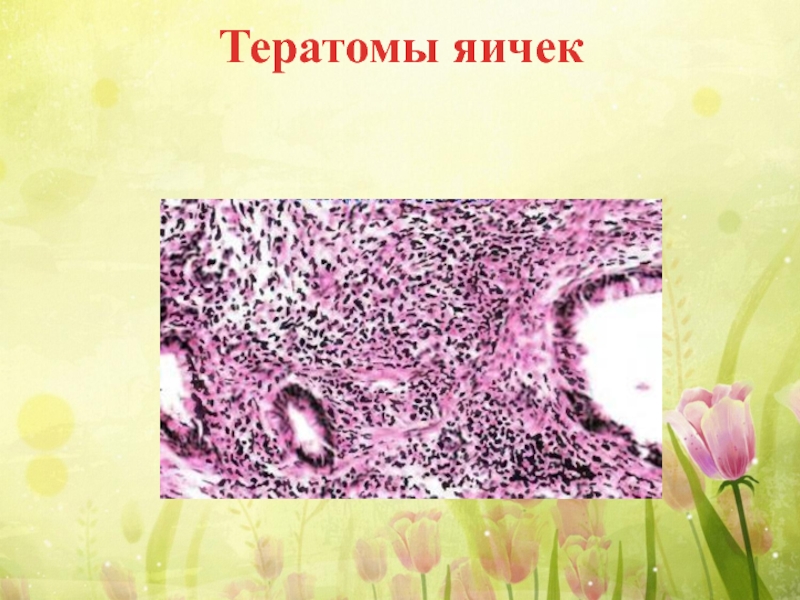
Слайд 17Тератомы яичек
Тератомы яичек чаще встречаются у детей младше 2 лет, нередко
*
Слайд 18 У взрослых, наоборот, они формируются как тератобластомы.
Тератомы яичек
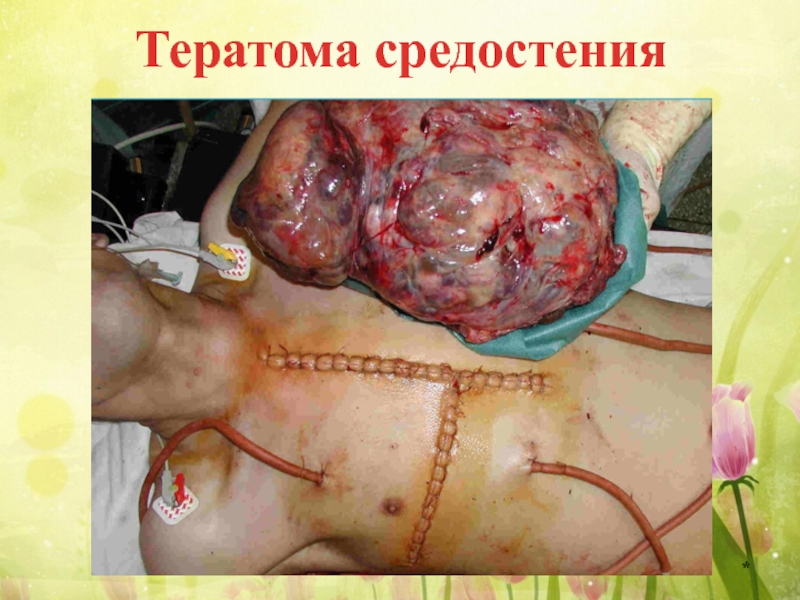
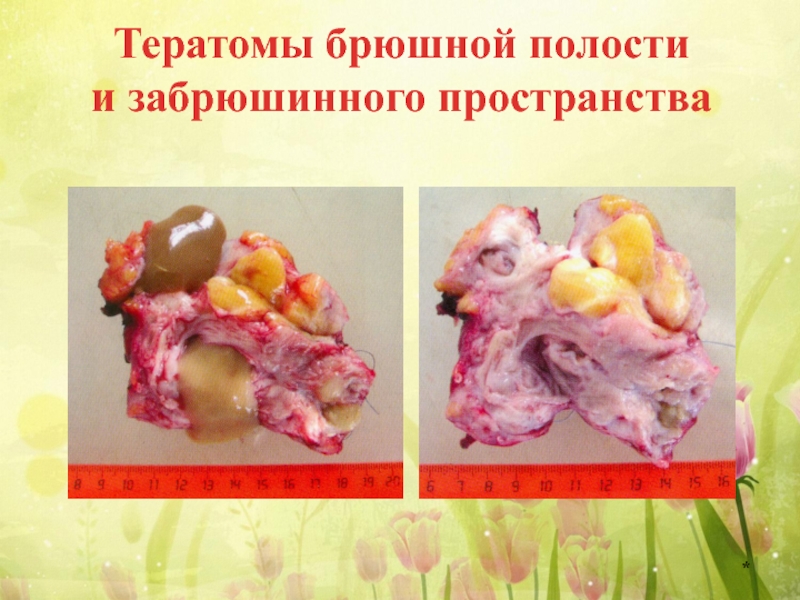
Слайд 21Забрюшинные и мезентериальные тератомы
Забрюшинные и мезентериальные тератомы в большинстве случаев проявляются
Они достигают большого размера, чаще встречаются у девочек. Располагаются ближе к диафрагме чем к тазовой области, как правило, доброкачественные, очень редко бывают злокачественными.
*
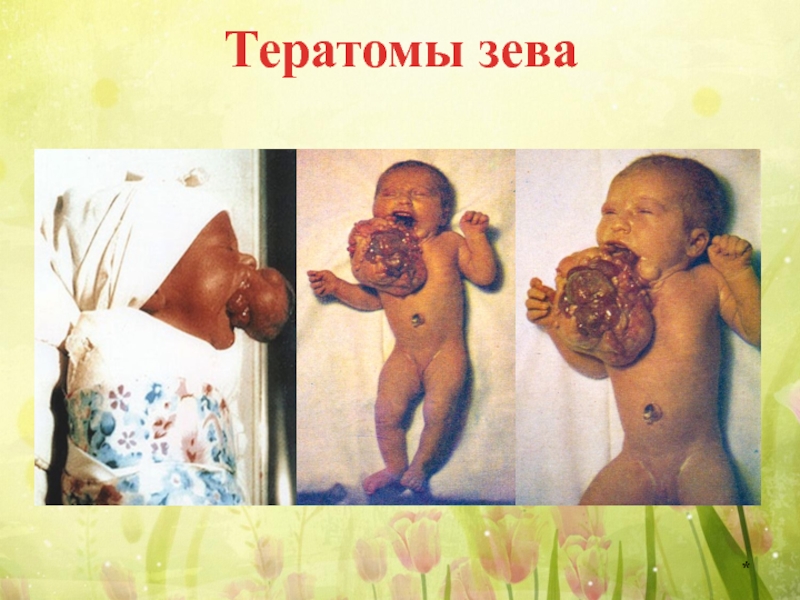
Слайд 24Тератомы зева
Тератомы зева (врожденные полипы зева) – полиповидные образования, встречающиеся у
Располагаются в области верхнего купола глотки, откуда растут в виде полиповидных разрастаний, одна часть которых покрыта слизистой оболочкой, другая – кожей. Достигают иногда значительного размера нарушая естественное течение родов.
*
Слайд 25Тератомы зева
Как правило, они состоят из зрелых тканей и рудиментарных органов.
Злокачественные тератомы этой области встречаются редко.
*
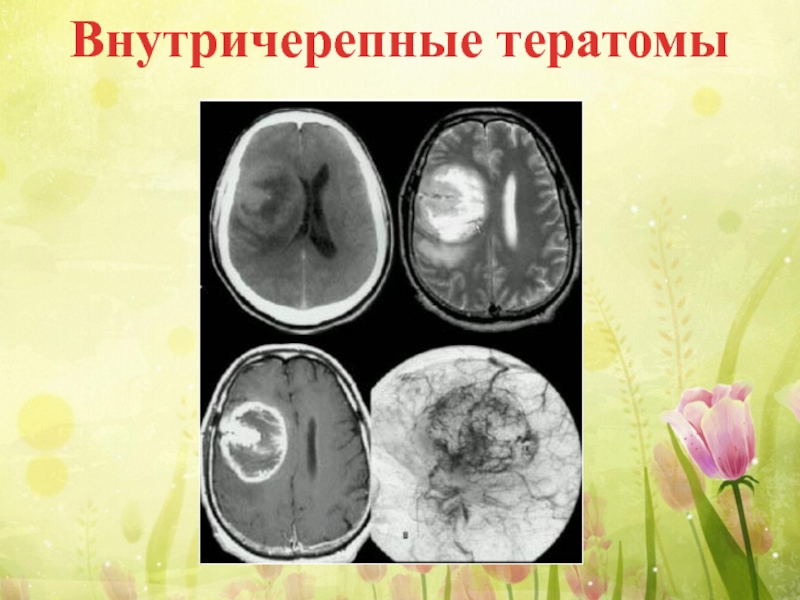
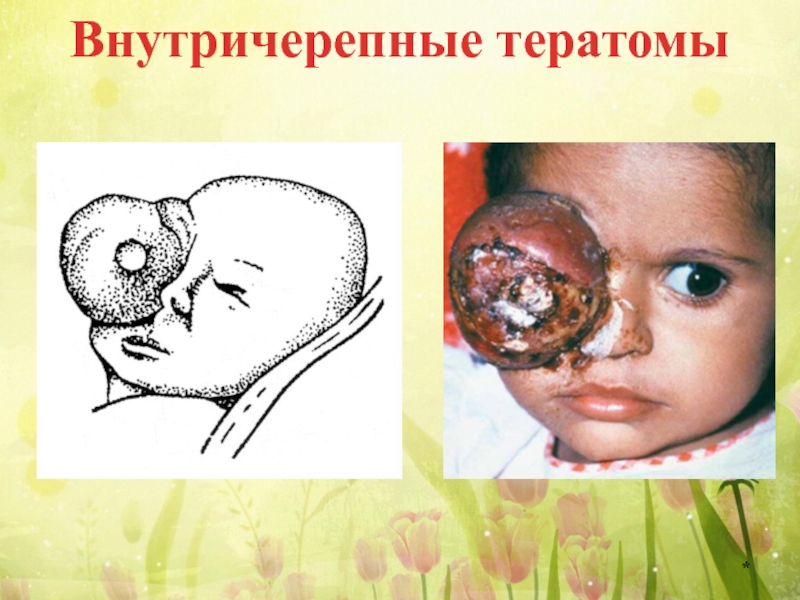
Слайд 27Внутричерепные тератомы
Внутричерепные тератомы в половине случаев бывают злокачественными, содержат эмбриональные растущие
У мальчиков часто локализуются около шишковидной железы и могут сопровождаться эндокринными нарушениями в виде преждевременного полового созревания.
*
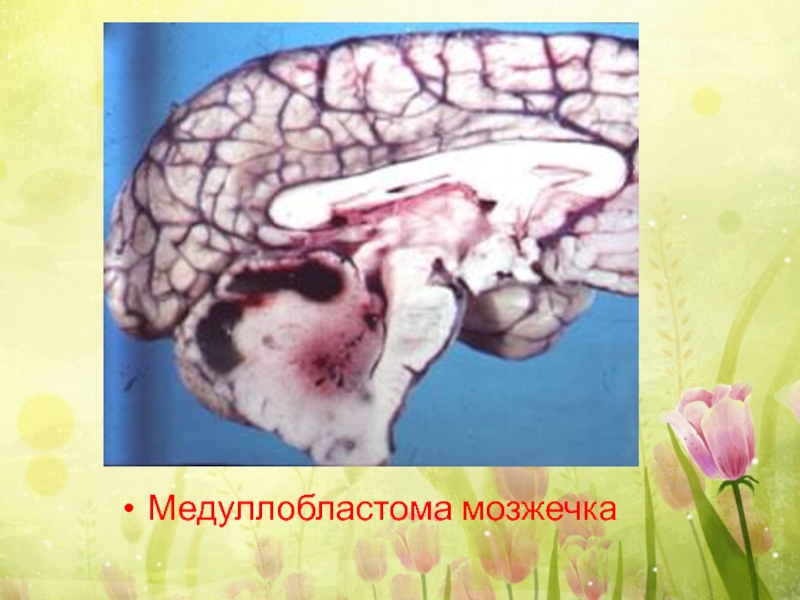
Слайд 30Опухоли из эмбриональных камбиальных тканей
Медуллобластома – злокачественная опухоль из эмбриональных стволовых
Чаще всего медуллобластомы встречаются в задней черепной ямке. Опухоль имеет тенденцию к метастазированию в другие структуры ЦНС. Были описаны и системные метастазы этой опухоли, особенно в кости.
*
Слайд 31Термин "медуллобластома" был впервые использован Бэйли и Кушингом в 1925 году
Изначально классифицируемая, как глиома, в настоящее время медуллобластому относят к примитивным нейроэктодермальным опухолям (PNET).
Эта опухоль составляет примерно 7-8% всех опухолей головного мозга и около 30% всех опухолей мозга у детей.
Опухоли из эмбриональных камбиальных тканей
Слайд 32Несмотря на то, что большинство случаев являются спорадическими, существуют наследственные заболевания,
синдром Голина (синдром невоидной базально-клеточной карциномы),
синдром голубых невусов,
синдром Тюрко (глиомы с полипозом)
Опухоли из эмбриональных камбиальных тканей
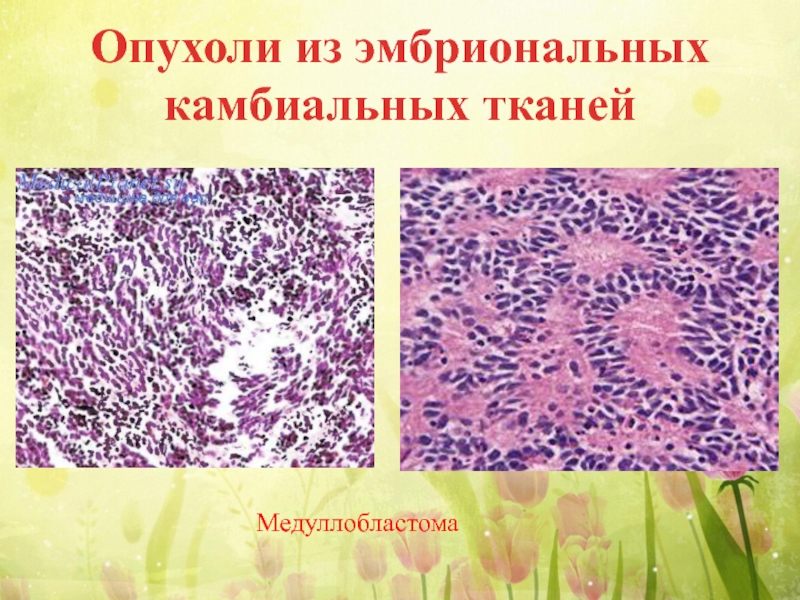
Слайд 33 Медуллобластома макроскопически имеет мягкую констистенцию, серо-розовый цвет,
Микроскопически опухоль состоит из овальных или округлых клеток со скудной цитоплазмой. Опухоль метастазирует по ликворным путям в пределах ЦНС.
Опухоли из эмбриональных камбиальных тканей
Слайд 36Ретинобластома
Ретинобластома – злокачественная опухоль из эмбриональных недифференцированых клеток сетчатки глаза. Опухоль
Растет инвазивно, может прорастать в основание черепа, или в сторону глазного яблока, вызывая развитие экзофтальма. Метастазирует в кости и печень.
*
Слайд 37 Макроскопически опухоль имеет серо-желтый цвет, мягкую
Микроскопически опухоль состоит из круглых или овальных клеток, которые формируют розеткообразные структуры вокруг кровеносных сосудов.
Ретинобластома
Слайд 41Нейробластома
Нейробластома – злокачественная опухоль из стволовых клеток симпатических ганглиев и мозгового
Локализуется в области надпочечников, симпатических узлов шеи или грудной полости, забрюшинном пространстве.
*
Слайд 42 Нейробластома чаще встречается у детей до
Может возникать мультицентрично – в обоих надпочечниках, в надпочечнике и в ганглиях грудной полости и т.д.
Нейробластома
Слайд 43Нейробластома
*
Нейробластома надпочечника поверхность опухоли покрыта геморрагиями частично некротизирована
Нейробластома правого надпочечника, смещающая
Слайд 44Нейробластома
Макроскопически представляет собой узел бело-розового цвета, с очагами некроза и кровоизлияния.
Микроскопически опухоль состоиз из лимфоцитоподобных клеток с гиперхромным ядром. Опухолевые клетки формируют многочисленные розетки вокруг нервных отростков. В строме опухоли встречаются обширные поля некроза и кровоизлияния.
*
Слайд 47Нейробластома
Клинически нейробластома сопровождается повышением артериального давления, потливостью, повышенным содержанием катехоламинов в
Нейробластома имеет быструю форму роста и множественные метастазы. Различают два типа метастазов:
В регионарные лимфатические узлы и печень;
В кости скелета – ребра, позвоночник, кости таза и черепа.
У детей возможны случаи перехода недифференцированных нейробластом в зрелые доброкачественные ганглионевромы, как спонтанно так и под влиянием лечения.
*
Слайд 48Нефробластома
Нефробластома (опухоль Вильмса) – злокачественная опухоль почки, развивающееся из эмбриональных клеток
Долгое время растет экспансивно в пределах капсулы, сдавливая и оттесняя ткань почки. Иногда достигает гигантских размеров. На разрезе розовато-белого цвета, с очагами кровоизлияний.
*
Слайд 49Нефробластома
На более поздних стадиях опухоль прорастает окружающие ткани и дает гематогенные
Микроскопически опухоль представлена скоплением эмбриональных опухолевых клеток почечной закладки, формирующие структуры, напоминающих почечные канальцы и почечные клубочки.
Строма опухоли представлена различными производными мезодермы – поперечнополосатые и гладкие мышечные волокна, жировая клетчатка, сосуды, хрящевая ткань.
*
Слайд 52Гепатобластома
Гепатобластома – это злокачественная опухоль печени, развивающаяся из эмбриональной ткани печеночной
Макроскопически представляет собой многочисленные беловато-желтые узлы, прорастающие в ткань печени. Растет быстро, метастазирует в лимфатические узлы и гематогенно в легкие.
*
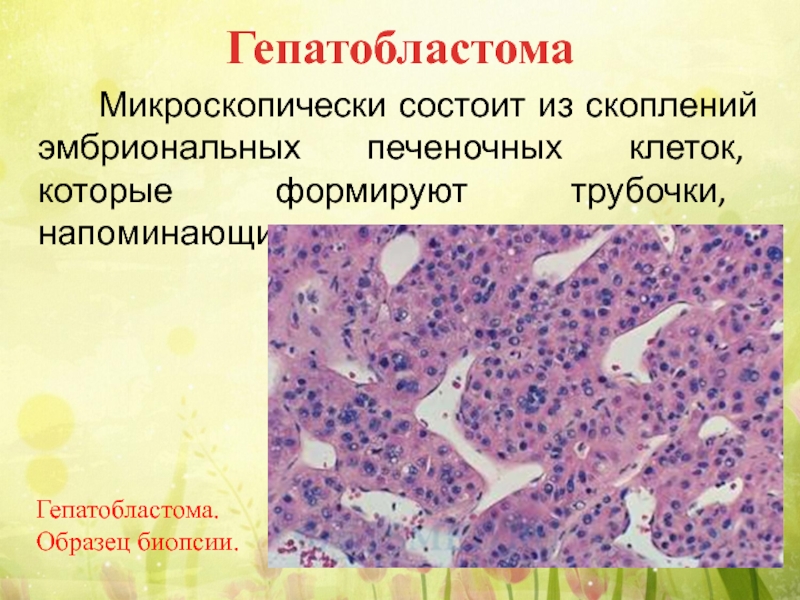
Слайд 54 Микроскопически состоит из скоплений эмбриональных печеночных клеток,
Гепатобластома
Гепатобластома. Образец биопсии.
Слайд 55 Строма опухоли представлена рыхлой соединительной тканью, а
Кроме того, строма опухоли богата кровеносными сосудами и кавернами, заполненными кровью. Летальный исход может наступить у ребенка от кровоизлияния в брюшную полость до появления метастазов.
Гепатобластома
Слайд 56Рабдомиобластома
(эмбриональная рабдомиосаркома)
Рабдомиобластома – злокачественная опухоль из эмбриональных зачатков мышечной ткани. Локализуется
Мочевом пузыре
Влагалище
Клетчатке малого таза
В половых железах
*
Слайд 58 Микроскопически рабдомиобластома состоит из крупных клеток,
Рабдомиобластома
(эмбриональная рабдомиосаркома)
Слайд 59Рабдомиобластома
(эмбриональная рабдомиосаркома)
В области мочевого пузыря и влагалища имеет вид беловатых, полипозных
*
Слайд 60
Это относительно редкая злокачественная опухоль у детей,
Растет инвазивно в органы малого таза, вызывая при этом обструкцию мочевыводящих путей вплоть до развития уремии, изъязвляется, кровоточит, подвергается инфицированию.
Метастазирует в регионарные лимфатические узлы и гематогенно в легкие.
Рабдомиобластома
(эмбриональная рабдомиосаркома)
Слайд 61Прогрессия опухолей
Опухолевая прогрессия – приобретение опухолью злокачественных свойств. Процесс канцерогенеза в
Помимо этиологического аспекта многостадийности, существует и морфобиологический аспект, т. е. каждая стадия имеет морфобиологические особенности.
Эта сторона многостадийности процесса развития злокачественной опухоли нашла наиболее полное отражение в учении L. Foulds о прогрессии опухолей Положении о прогрессии опухолей L. Foulds (1969) сформулировал в виде следующих девяти правил:
*
Слайд 62Основные положения
теории опухолевой прогрессии
1. Независимая прогрессия множественных опухолевых узлов. При наличии
*
Слайд 63 При действии на кожу человека или лабораторных
При пигментной ксеродерме, семейном множественном полипозе толстого кишечника лишь некоторое число опухолей переходит в рак. Кроме того, прогрессия наступает не сразу во всей опухоли, а лишь в небольшой ее части, почему и гистологическая структура опухоли может быть неоднородна.
Основные положения
теории опухолевой прогрессии
Слайд 64Основные положения
теории опухолевой прогрессии
2. Прогрессия опухоли не зависит от ее размеров.
*
Слайд 65 Не существует убедительных доказательств, что пролиферация способна
Напротив, не исключена возможность, что химио- или гормональное лечение, подавляя или замедляя рост, может благоприятствовать прогрессии в смысле превращения чувствительной к терапевтическим вмешательствам опухоли в резистентную.
Основные положения
теории опухолевой прогрессии
Слайд 66Основные положения
теории опухолевой прогрессии
3. Развитие конечной стадии прогрессии может не возникнуть
4. Независимая прогрессия различных свойств опухоли. Гистологическая картина, цитологическая диагностика, инвазивный рост, способность к метастазированию, к рецидивированию, резистентность к химио- и лучевой терапии, прогрессируют независимо друг от друга.
*
Слайд 67Основные положения
теории опухолевой прогрессии
5. Опухоль растет не уницентрически, а имеет мультицентрическую
6. Опухоль развивается, прогрессирует постадийно:
Предопухолевая гипер- и дисплазия;
Рак на месте (cancer in citu);
Инвазивный рост;
Метастазирование.
*
Слайд 68Основные положения
теории опухолевой прогрессии
7. Развитие опухоли постадийно может происходить либо плавно,
*
Слайд 69Основные положения
теории опухолевой прогрессии
8. Опухоль может расти не только сама из
9. Опухолевое поле может занимать часть, весь орган или целую систему органов (при ЛГМ).
*