- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Опухолевый рост презентация
Содержание
- 1. Опухолевый рост
- 2. О́пухоль (син.: новообразование, неоплазия, неоплазма) — патологический процесс (син.:
- 3. Все опухоли подразделяют в зависимости от
- 4. Доброкачественные (зрелые, гомологичные) опухоли состоят из
- 5. Злокачественные (незрелые, гетерологичные) опухоли состоят из
- 6. Клеточный атипизм: изменение соотношения объемов цитоплазмы
- 7. Проявления атипизма обмена веществ. ♦ Активное включение
- 8. ♦ Снижение эффективности местной регуляции обмена веществ
- 9. В целом указанные и другие проявления
- 10. В зависимости от характера взаимодействия растущей
- 11. В зависимости от отношения к просвету
- 12. Метастазирование — процесс распространения опухолевых клеток
- 13. Метастазы нередко характеризуются органной избирательностью (тропностью).
- 14. Гистологический тип метастазов такой же, как
- 15. Влияние опухоли на организм. Местное влияние
- 16. Этиология опухолей ЭтиологияЭтиология опухолей изучена не до
- 17. Вирусно-генетическая теория решающую роль в развитии опухолей
- 18. Физико-химическая теория основной причиной развития опухолей считает
- 19. Теория дисгормонального канцерогенеза рассматривает в качестве причины
- 20. Различают травматический, термический, радиационный, химический и
- 21. 2. Термический канцерогенез — развитие злокачественной опухоли в
- 22. 4. Химический канцерогенез — развитие злокачественных опухолей под
- 23. 5. Вирусный канцерогенез — индукция злокачественных опухолей вирусами
- 24. Патогенез злокачественных опухолей. Выделяют четыре основные
- 25. 1. Стадия малигнизации — трансформация нормальной клетки в
- 26. 2. Стадия предынвазивной опухоли — состояние незрелой опухоли
- 27. Онкогенами (onc) называют любые гены, непосредственно вызывающие
- 28. Морфогенез злокачественных опухолей Развитие злокачественной опухоли
- 29. Выделяют две формы предрака: Облигатный предрак — предрак,
- 30. Классификация опухолей Классификация по гистогенетическому принципу
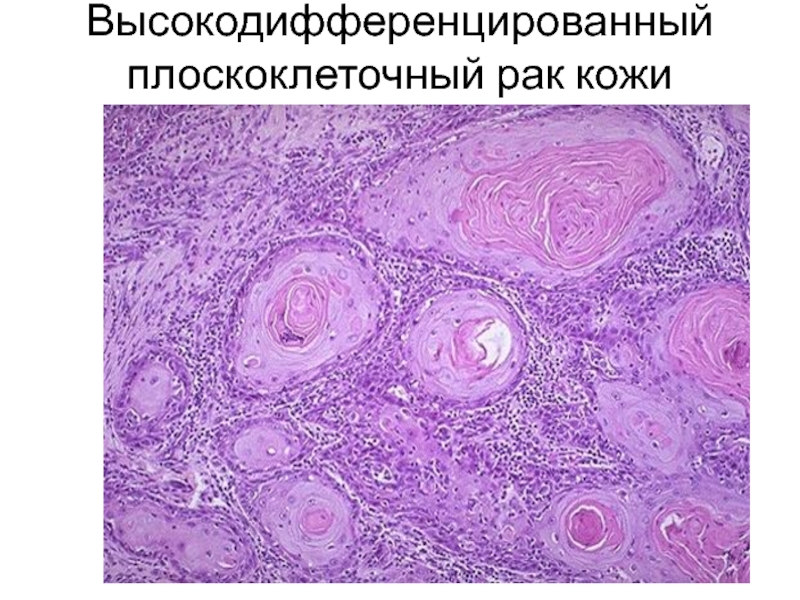
- 31. Высокодифференцированный плоскоклеточный рак кожи
- 32. Metaplasia of laryngeal respiratory epithelium has occurred
- 33. This is dysplasia. The normal squamous epithelium
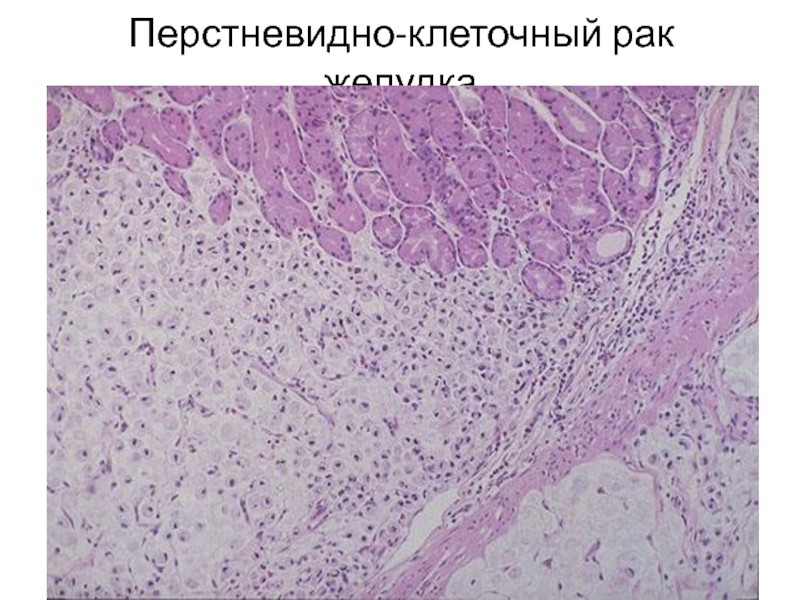
- 38. Перстневидно-клеточный рак желудка
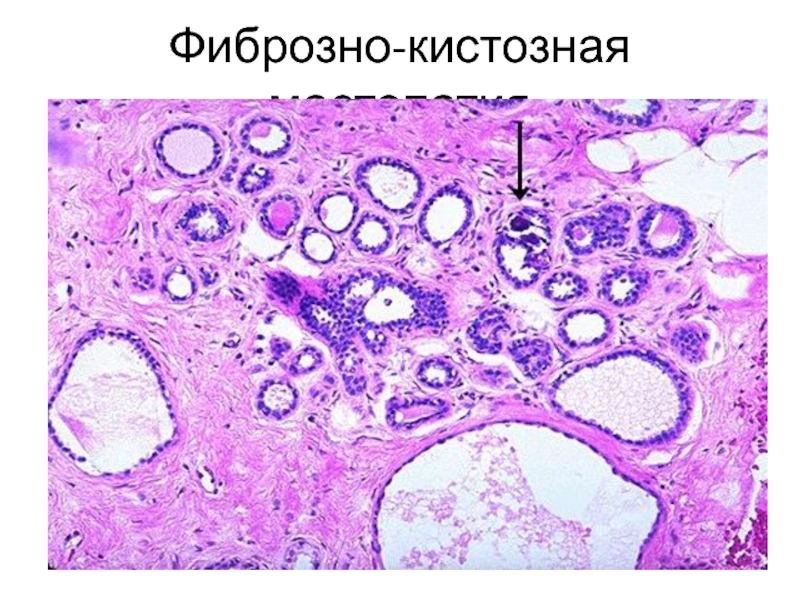
- 39. Фиброзно-кистозная мастопатия
- 41. Гиперплазия эпителия протоков
- 42. Атипическая железистая гиперплазия эпителия протоков молочной железы
- 43. Инфильтрирующий протоковый рак молочной железы.
- 44. Болезнь Педжета (экзематозное поражение соска и ареолы,
- 45. Болезнь Педжета
- 46. Внутридольковый рак молочной железы
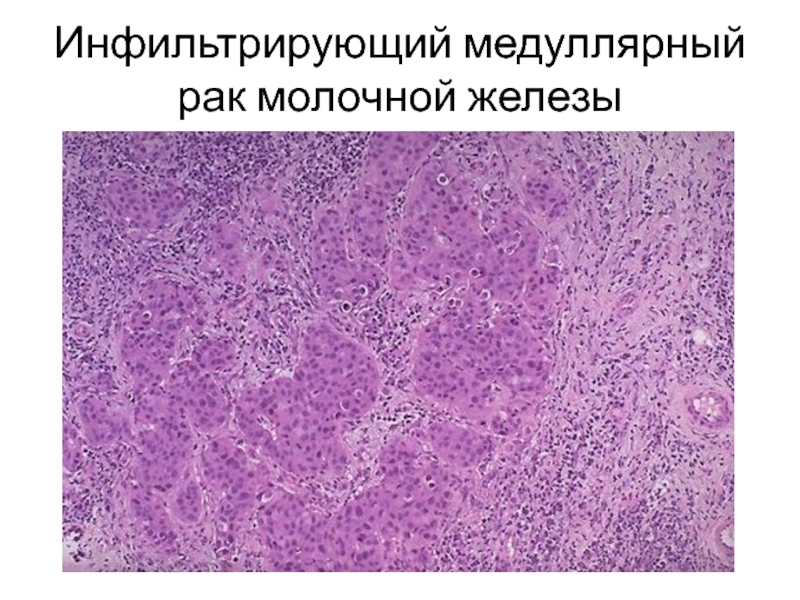
- 47. Инфильтрирующий медуллярный рак молочной железы
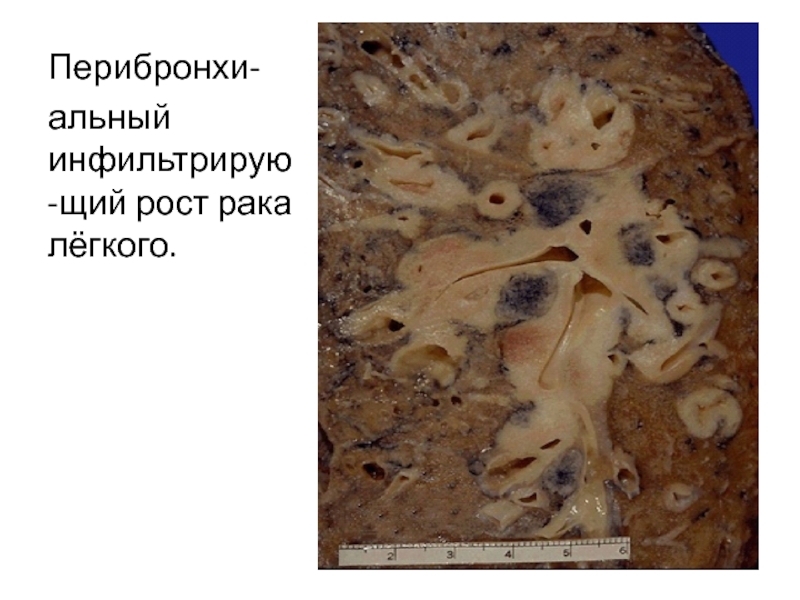
- 48. Перибронхи- альный инфильтрирую-щий рост рака лёгкого.
- 49. Узловая форма рака лёгкого.
- 50. Дифференцированный плоскоклеточный рак лёгкого
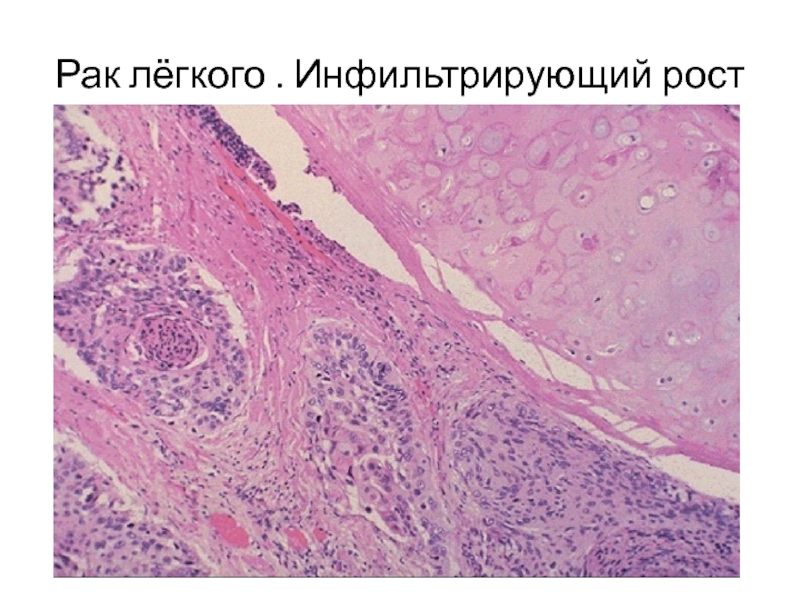
- 51. Рак лёгкого . Инфильтрирующий рост
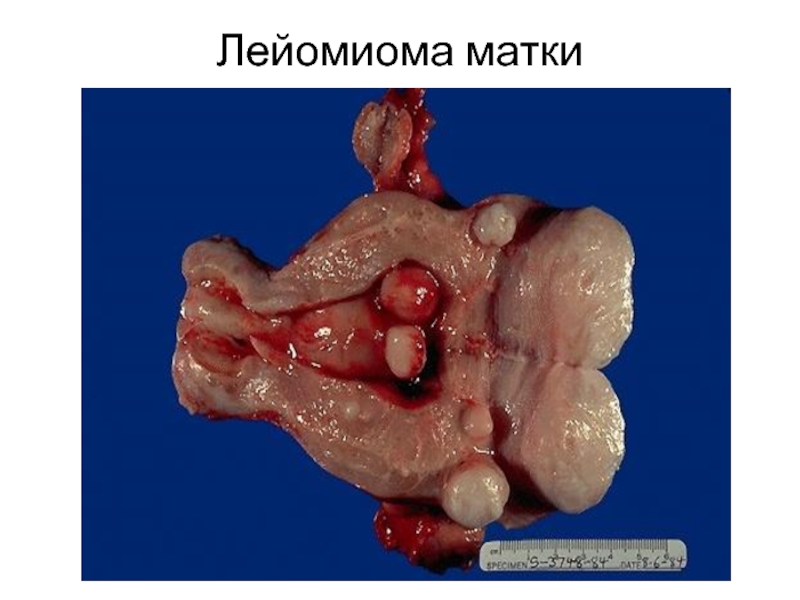
- 52. Лейомиома матки
- 53. Лейомиома (справа), слева – нормальный миометрий
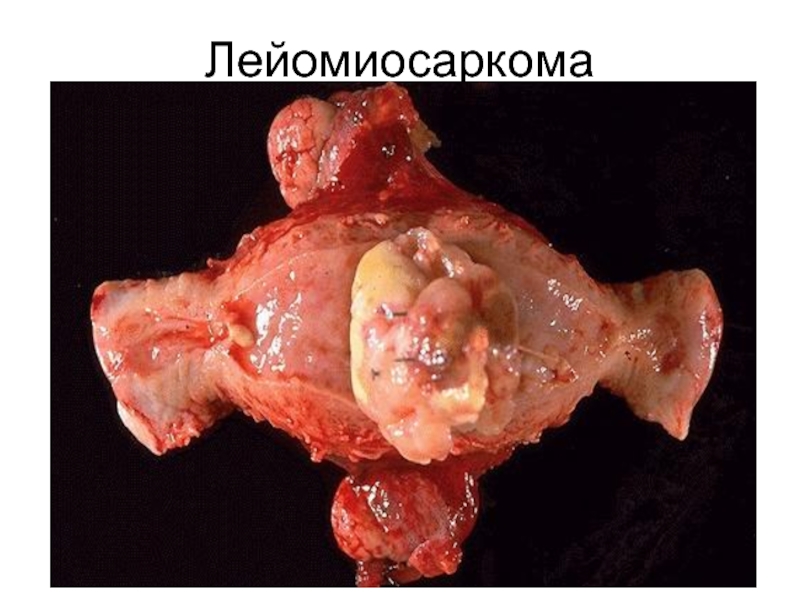
- 54. Лейомиосаркома
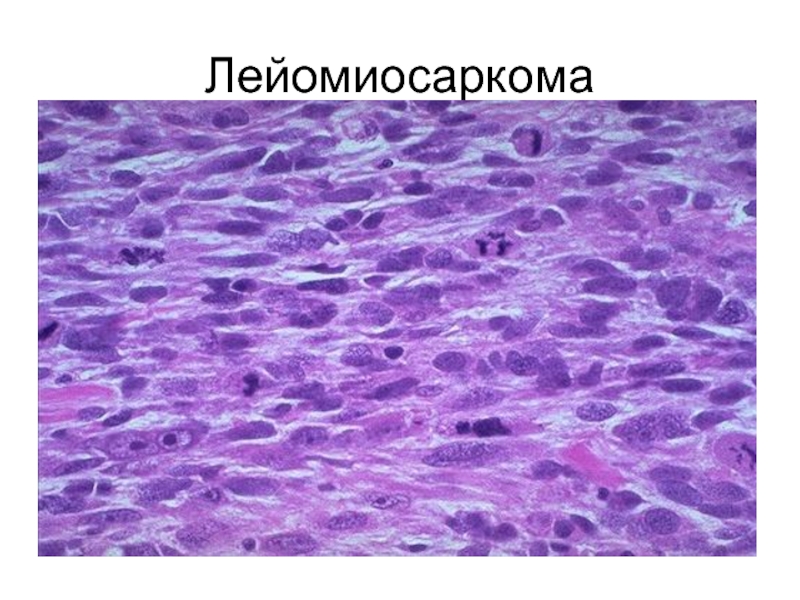
- 55. Лейомиосаркома
- 56. Рак эндометрия
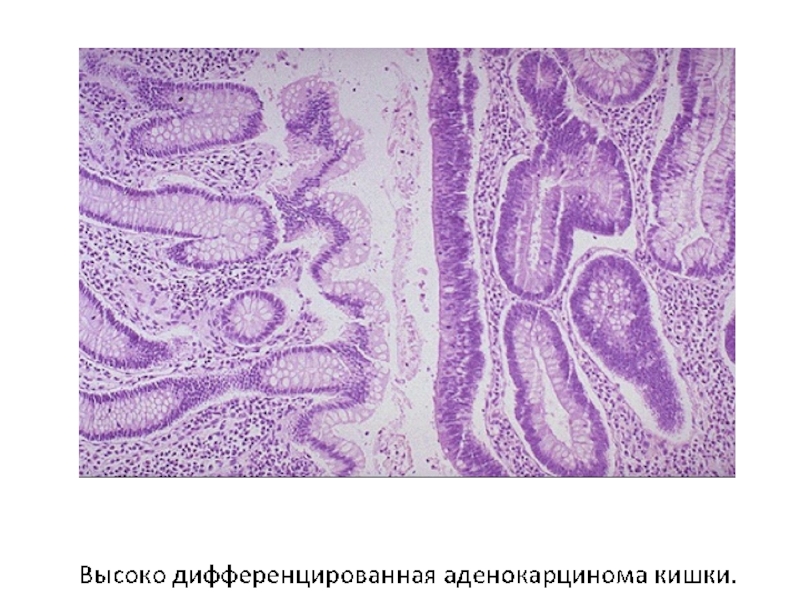
- 57. Высоко дифференцированная аденокарцинома эндометрия
- 58. Инвазивный рост аденокарциномы тела матки в миометрий
- 59. Полип эндометрия
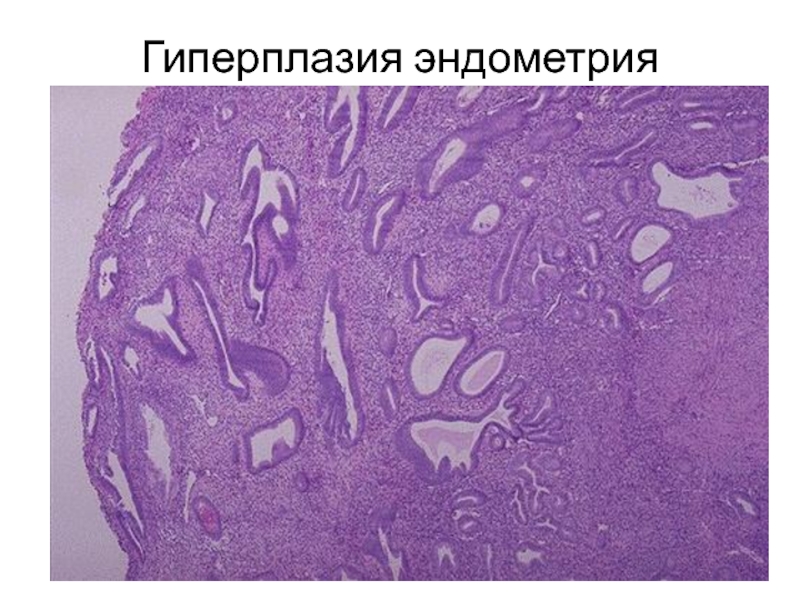
- 60. Гиперплазия эндометрия
- 61. Пузырный занос
- 62. Астроцитома моста
- 63. Астроцитома
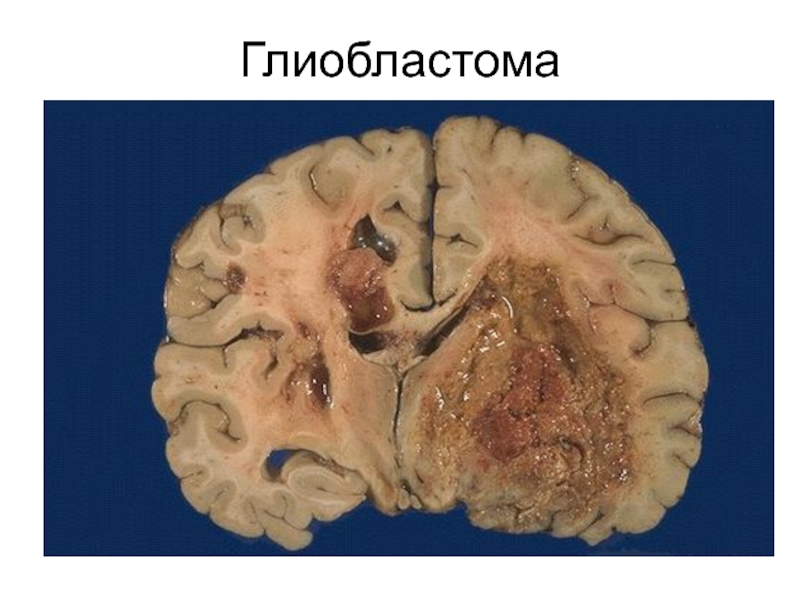
- 64. Глиобластома
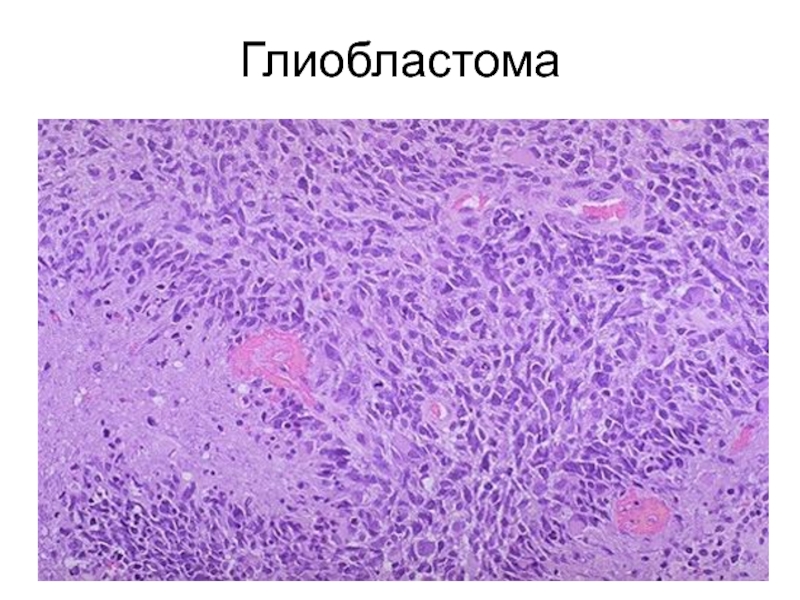
- 65. Глиобластома
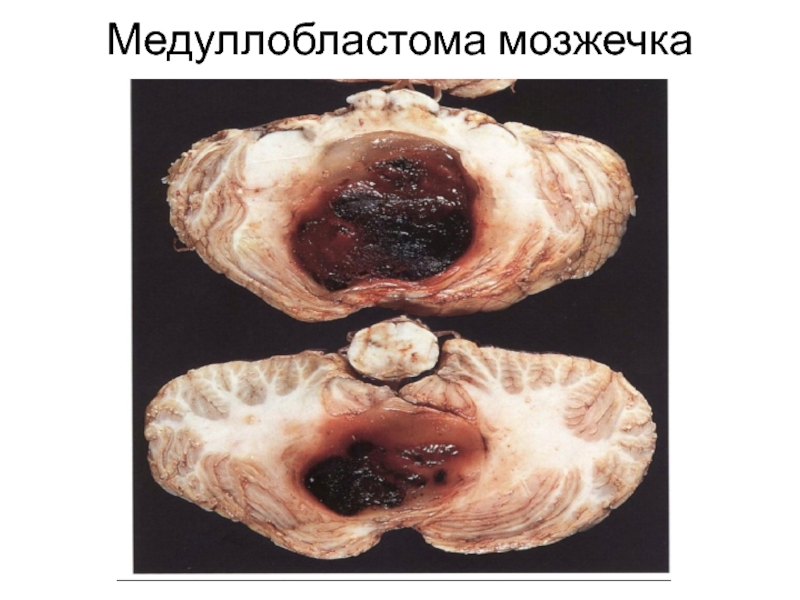
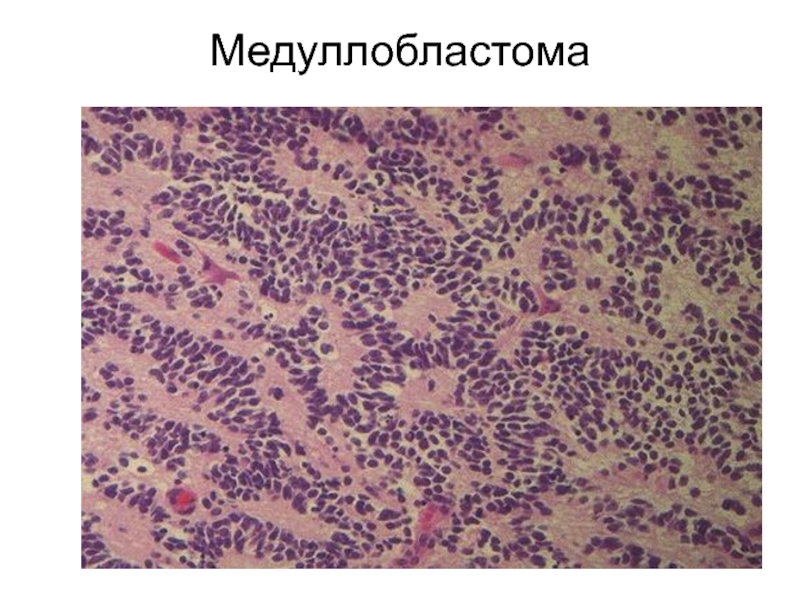
- 66. Медуллобластома мозжечка
- 67. Медуллобластома
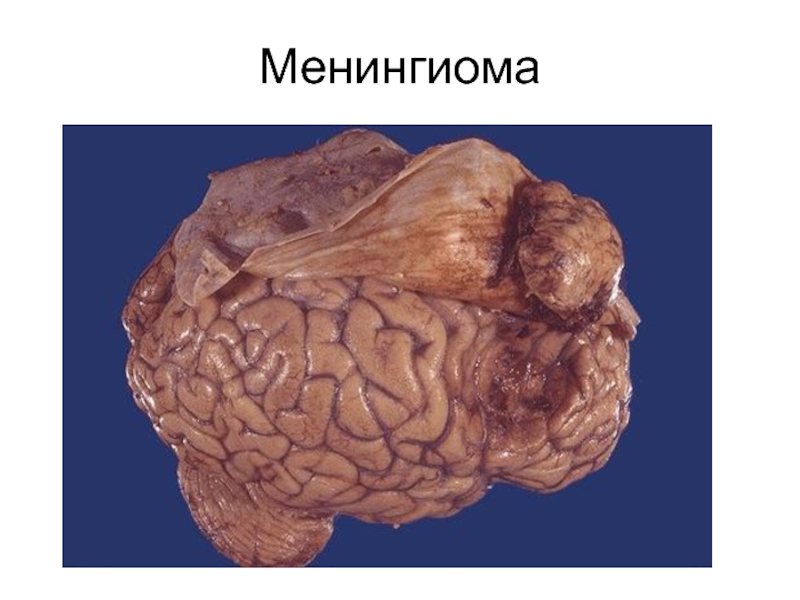
- 68. Менингиома
- 69. Менингиома
- 70. Шваннома
- 71. Тератома яичника (содержит ткань щитовидной железы, жировую ткань, хрящ и кишечный эпителий)
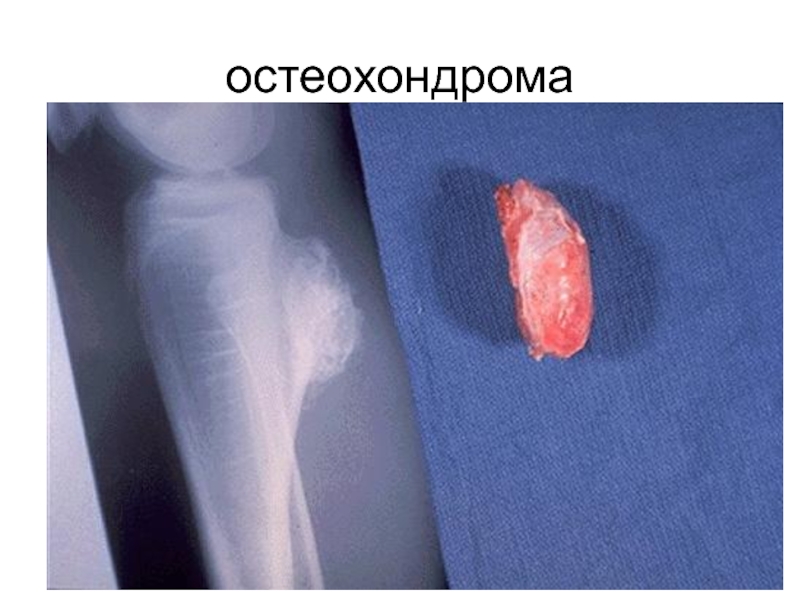
- 72. остеохондрома
- 73. Параостальная остеогенная саркома
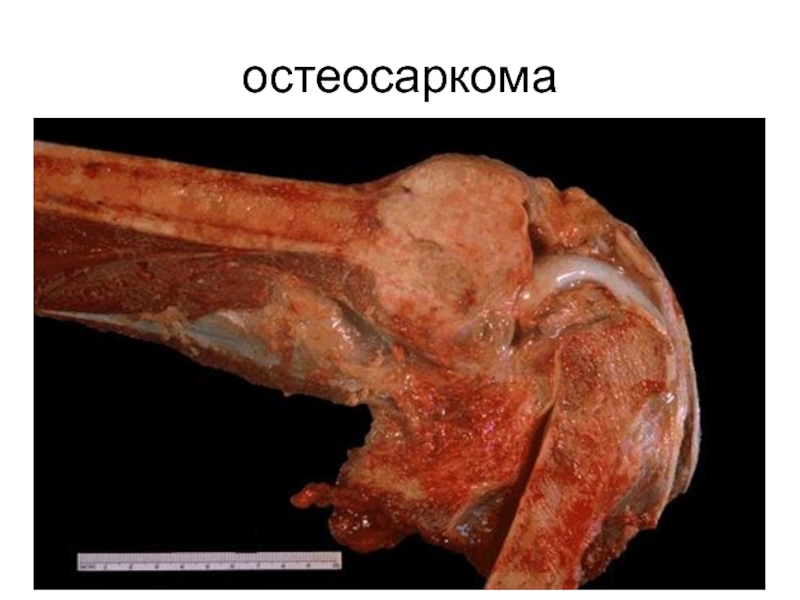
- 74. остеосаркома
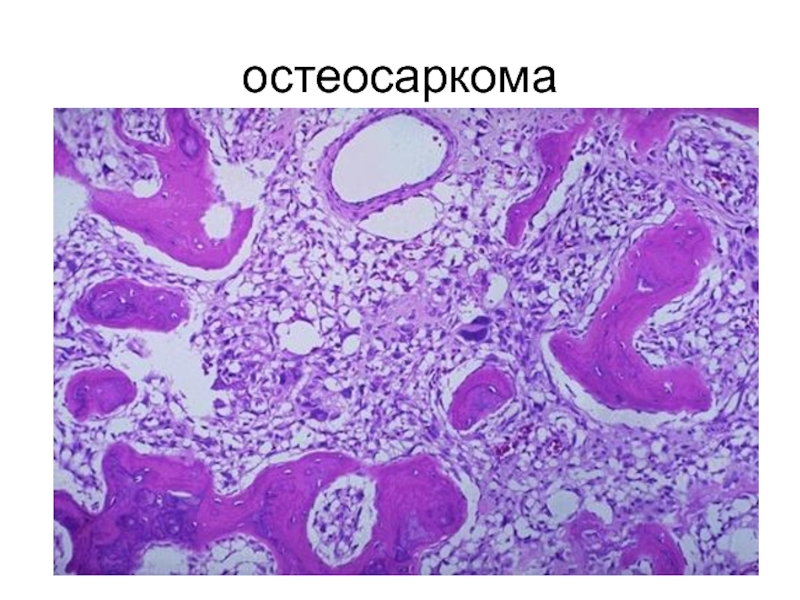
- 75. остеосаркома
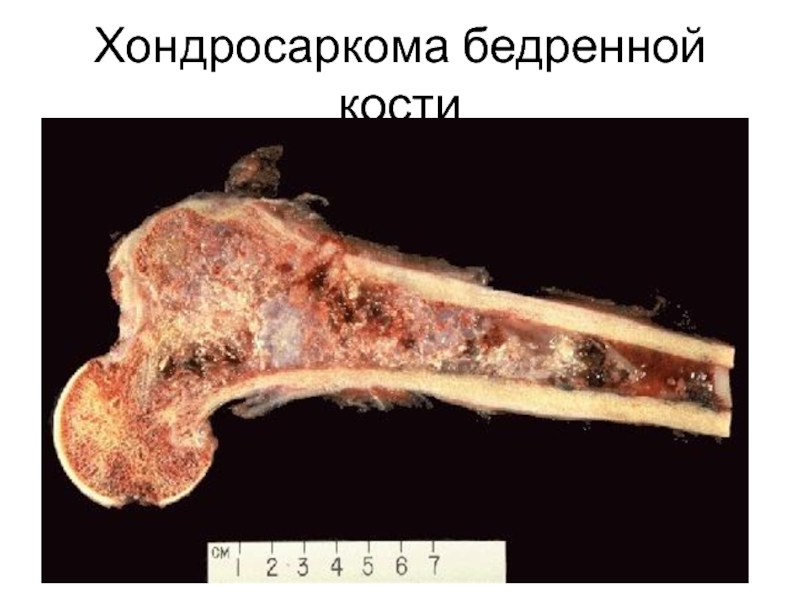
- 76. Хондросаркома бедренной кости
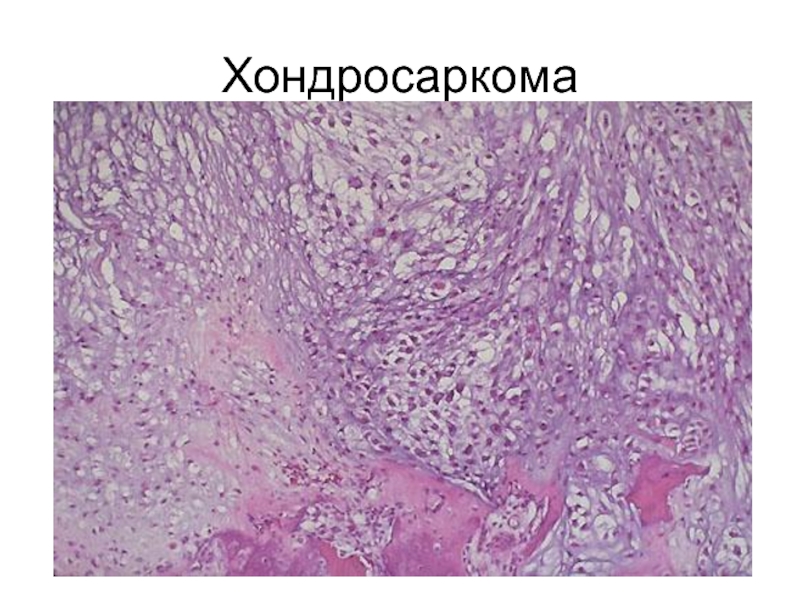
- 77. Хондросаркома
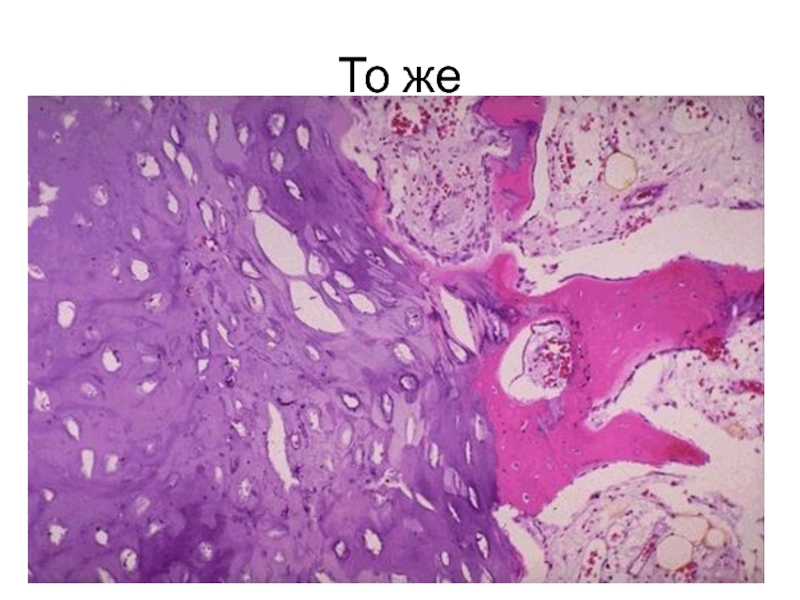
- 78. То же
- 79. Больной М., 60 лет, жалуется на
- 80. У женщины 53 лет при гинекологическом
- 81. У Ж., 49 лет, гормональные нарушения.
- 82. Больной умер от желудочного кровотечения. На
- 83. Больная, 43 лет, жалуется на нарушение
- 84. При фиброгастроскопическом исследовании на малой кривизне
- 85. У женщины 55 лет менопауза. В
- 86. В патологоанатомическое отделение доставлено опухолевидное образование
- 87. У женщины 45 лет отмечается нарушение
- 88. У мужчины 60 лет затруднённое мочеиспускание.
- 89. У женщины с кожи лица с
- 90. У мужчины 55 лет в области
- 91. Мужчина 47 лет жалуется на одышку
- 92. У мужчины 53 лет при R-логическом
- 93. У женщины 35 лет в молочной
Слайд 2
О́пухоль (син.: новообразование, неоплазия, неоплазма) — патологический процесс (син.: новообразование, неоплазия, неоплазма) — патологический процесс,
представленный новообразованной тканью, в которой изменения генетического аппарата клеток приводят к нарушению регуляции их роста и дифференцировки.
Опухолевый рост - типовая форма нарушения тканевого роста, возникающая под действием канцерогена. Характеризуется атипизмом роста, обмена веществ, структуры и функции.
Опухолевый рост проявляется патологическим разрастанием ткани с атипичными свойствами.
Опухолевый рост - типовая форма нарушения тканевого роста, возникающая под действием канцерогена. Характеризуется атипизмом роста, обмена веществ, структуры и функции.
Опухолевый рост проявляется патологическим разрастанием ткани с атипичными свойствами.
Слайд 3
Все опухоли подразделяют в зависимости от их потенций к прогрессии и
клинико-морфологических особенностей на две основные группы:
доброкачественные опухоли,
злокачественные опухоли.
доброкачественные опухоли,
злокачественные опухоли.
Слайд 4
Доброкачественные (зрелые, гомологичные) опухоли состоят из клеток, дифференцированных в такой мере,
что можно определить, из какой ткани они растут.
Для этих опухолей характерен:
медленный экспансивный рост,
отсутствие метастазов,
отсутствие общего влияния на организм. Доброкачественные опухоли могут малигнизироваться (превращаться в злокачественные).
Для этих опухолей характерен:
медленный экспансивный рост,
отсутствие метастазов,
отсутствие общего влияния на организм. Доброкачественные опухоли могут малигнизироваться (превращаться в злокачественные).
Слайд 5
Злокачественные (незрелые, гетерологичные) опухоли состоят из умеренно- и малодифференцированных клеток. Они
могут утратить сходство с тканью, из которой они исходят.
Для злокачественных опухолей характерен:
быстрый, чаще инфильтрирующий, рост,
метастазирование ,
рецидивирование,
наличие общего влияния на организм,
клеточный атипизм,
тканевой атипизм ,
атипизм обмена веществ,
атипизм функций
Для злокачественных опухолей характерен:
быстрый, чаще инфильтрирующий, рост,
метастазирование ,
рецидивирование,
наличие общего влияния на организм,
клеточный атипизм,
тканевой атипизм ,
атипизм обмена веществ,
атипизм функций
Слайд 6
Клеточный атипизм: изменение соотношения объемов цитоплазмы и ядра, изменение ядерной оболочки,
увеличение объема, а иногда и числа ядрышек, увеличение числа фигур митоза, атипизм митоза и др.,
Тканевой атипизм: нарушение пространственных и количественных соотношений между компонентами ткани, например, стромой и паренхимой, сосудами и стромой и т. д.
Тканевой атипизм: нарушение пространственных и количественных соотношений между компонентами ткани, например, стромой и паренхимой, сосудами и стромой и т. д.
Слайд 7
Проявления атипизма обмена веществ.
♦ Активное включение в метаболизм опухолей аминокислот, липидов, углеводов,
ионов и других веществ (опухоль как «метаболическая ловушка»).
♦ Преобладание в новообразовании анаболических реакций над катаболическими.
♦ Утрата специализации клеток новообразования по сравнению с нормальными - дифференцированными.
♦ Преобладание в новообразовании анаболических реакций над катаболическими.
♦ Утрата специализации клеток новообразования по сравнению с нормальными - дифференцированными.
Слайд 8
♦ Снижение эффективности местной регуляции обмена веществ на основе механизма обратной связи.
♦ «Ускользание»
метаболизма новообразований от системных (нейрогенных и гормональных) регуляторных влияний.
♦ Переход опухолевых клеток на более простые варианты регуляции: аутокринный (внутриклеточное управление метаболическими реакциями с помощью веществ, образуемых самой клеткой) и
паракринный (управление с помощью веществ - цитокинов, образуемых соседними клетками) механизмов.
♦ Переход опухолевых клеток на более простые варианты регуляции: аутокринный (внутриклеточное управление метаболическими реакциями с помощью веществ, образуемых самой клеткой) и
паракринный (управление с помощью веществ - цитокинов, образуемых соседними клетками) механизмов.
Слайд 9
В целом указанные и другие проявления атипизма обмена веществ в опухоли
создают условия для существенного повышения её «конкурентоспособности» и выживаемости в организме.
Атипизм функций
Обычно функции клеток новообразования снижены или качественно изменены, реже - повышены.
Атипизм функций
Обычно функции клеток новообразования снижены или качественно изменены, реже - повышены.
Слайд 10
В зависимости от характера взаимодействия растущей опухоли с элементами окружающей ткани:
экспансивный
рост — опухоль развивается «сама из себя», раздвигая окружающие ее ткани, после чего ткани на границе с опухолью атрофируются и происходит коллапс стромы — формируется псевдокапсула;
инфильтрирующий (инвазивный, деструирующий) рост — клетки опухоли врастают в окружающие ткани, разрушая их;
аппозиционный рост опухоли происходит за счет неопластической трансформации клеток окружающих тканей в опухолевые.
инфильтрирующий (инвазивный, деструирующий) рост — клетки опухоли врастают в окружающие ткани, разрушая их;
аппозиционный рост опухоли происходит за счет неопластической трансформации клеток окружающих тканей в опухолевые.
Слайд 11
В зависимости от отношения к просвету полого органа:
экзофитный рост — экспансивный
рост опухоли в просвет полого органа, опухоль закрывает часть просвета органа, соединяясь с его стенкой ножкой;
эндофитный рост — инфильтрирующий рост опухоли вглубь стенки органа.
В зависимости от числа очагов возникновения опухоли:
уницентрический рост — опухоль развивается из одного очага;
мультицентрический рост — развитие опухоли происходит из двух и более очагов.
эндофитный рост — инфильтрирующий рост опухоли вглубь стенки органа.
В зависимости от числа очагов возникновения опухоли:
уницентрический рост — опухоль развивается из одного очага;
мультицентрический рост — развитие опухоли происходит из двух и более очагов.
Слайд 12
Метастазирование — процесс распространения опухолевых клеток из первичного очага в другие
органы с образованием вторичных (дочерних) опухолевых очагов (метастазов).
Пути метастазирования:
гематогенный — путь метастазирования при помощи опухолевых эмболов, распространяющихся по кровеносному руслу;
лимфогенный — путь метастазирования при помощи опухолевых эмболов, распространяющихся по лимфатическим сосудам;
имплантационный (контактный) — путь метастазирования опухолевых клеток по серозным оболочкам, прилежащим к опухолевому очагу.
интраканикулярный — путь метастазирования по естественным физиологическим пространствам (синовиальные влагалища и.т.д.)
периневрально (частный случай интраканикулярного метастазирования)- по ходу нервного пучка.
Пути метастазирования:
гематогенный — путь метастазирования при помощи опухолевых эмболов, распространяющихся по кровеносному руслу;
лимфогенный — путь метастазирования при помощи опухолевых эмболов, распространяющихся по лимфатическим сосудам;
имплантационный (контактный) — путь метастазирования опухолевых клеток по серозным оболочкам, прилежащим к опухолевому очагу.
интраканикулярный — путь метастазирования по естественным физиологическим пространствам (синовиальные влагалища и.т.д.)
периневрально (частный случай интраканикулярного метастазирования)- по ходу нервного пучка.
Слайд 13
Метастазы нередко характеризуются органной избирательностью (тропностью). Так, клетки рака лёгкого чаще
метастазируют в кости, печень, головной мозг; рака желудка - в яичники, ткани дна таза; рака молочной железы - в кости, лёгкие, печень.
В основном, тропность метастазирования определяется взаимодействием рецепторных систем опухолевых клеток и клеток органа-мишени, спецификой обмена веществ в органе, особенностями лимфо- и кровообращения, низкой эффективностью механизмов антибластомной резистентности, положительным хемотаксисом.
В основном, тропность метастазирования определяется взаимодействием рецепторных систем опухолевых клеток и клеток органа-мишени, спецификой обмена веществ в органе, особенностями лимфо- и кровообращения, низкой эффективностью механизмов антибластомной резистентности, положительным хемотаксисом.
Слайд 14
Гистологический тип метастазов такой же, как и опухоли в первичном очаге,
однако, опухолевые клетки метастазов могут становиться более зрелыми или, наоборот, менее дифференцированными.
Как правило, метастатические очаги растут быстрее первичной опухоли, поэтому могут быть крупнее ее.
Как правило, метастатические очаги растут быстрее первичной опухоли, поэтому могут быть крупнее ее.
Слайд 15
Влияние опухоли на организм.
Местное влияние заключается в сдавливании или разрушении (в
зависимости от типа роста опухоли) окружающих тканей и органов. Конкретные проявления местного действия зависят от локализации опухоли.
Общее влияние на организм характерно для злокачественных опухолей, проявляется различными нарушениями метаболизма, вплоть до развития кахексии.
Общее влияние на организм характерно для злокачественных опухолей, проявляется различными нарушениями метаболизма, вплоть до развития кахексии.
Слайд 16
Этиология опухолей
ЭтиологияЭтиология опухолей изучена не до конца. В данный момент ведущей считается мутационная
теория канцерогенеза. Ниже перечислены основные исторически сложившиеся теории.
Слайд 17
Вирусно-генетическая теория решающую роль в развитии опухолей отводит онкогенным вирусам, к которым
относят: герпесоподобный вирус Эпштейна-Барр (лимфома Беркитта), вирус герпеса (лимфогранулематоз, саркома Капоши, опухоли головного мозга), папилломавирус (рак шейки матки, бородавки обыкновенные и ларингеальные), ретровирус (хронический лимфолейкоз), вирусы гепатитов B и C (рак печени).
Согласно вирусно-генетической теории интеграция генома вируса с генетическим аппаратом клетки может привести к опухолевой трансформации клетки. При дальнейшем росте и размножении опухолевых клеток вирус перестает играть существенную роль.
Согласно вирусно-генетической теории интеграция генома вируса с генетическим аппаратом клетки может привести к опухолевой трансформации клетки. При дальнейшем росте и размножении опухолевых клеток вирус перестает играть существенную роль.
Слайд 18
Физико-химическая теория основной причиной развития опухолей считает воздействие различных физических и химических
факторов на клетки организма (рентгеновское и гамма-излучение, канцерогенные вещества), что приводит к их онкотрансформации.
Помимо экзогенных химических канцерогенов рассматривается роль в возникновении опухолей эндогенных канцерогенов (в частности, метаболитов триптофана и тирозина) путем активации этими веществами протоонкогенов, которые посредством синтеза онкобелков приводят к трансформации клетки в опухолевую.
Помимо экзогенных химических канцерогенов рассматривается роль в возникновении опухолей эндогенных канцерогенов (в частности, метаболитов триптофана и тирозина) путем активации этими веществами протоонкогенов, которые посредством синтеза онкобелков приводят к трансформации клетки в опухолевую.
Слайд 19
Теория дисгормонального канцерогенеза рассматривает в качестве причины возникновения опухолей различные нарушения гормонального
равновесия в организме.
Дизонтогенетическая теория причиной развития опухолей считает нарушения эмбриогенеза тканей, что под действием провоцирующих факторов может привести к онкотрансформации клеток ткани.
Теория четырёхстадийного канцерогенеза объединяет все вышеперечисленные теории.
Дизонтогенетическая теория причиной развития опухолей считает нарушения эмбриогенеза тканей, что под действием провоцирующих факторов может привести к онкотрансформации клеток ткани.
Теория четырёхстадийного канцерогенеза объединяет все вышеперечисленные теории.
Слайд 20
Различают травматический, термический, радиационный, химический и вирусный варианты канцерогенеза.
1. Травматический канцерогенез — появление
злокачественной опухоли в месте травмы (например, хроническая травма красной каймы губ может привести к развитию рака).
Слайд 21
2. Термический канцерогенез — развитие злокачественной опухоли в местах длительного дозированного воздействия высокой
температуры (в местах ожогов), например, рак слизистой оболочки полости рта и пищевода у любителей горячей пищи.
3. Радиационный канцерогенез — возникновение опухоли под влиянием ионизирующих или
неионизирующих излучений в канцерогенной дозе.
Основным природным канцерогеном для лиц европеоидной и монголоидной рас является солнечный ультрафиолет, поэтому привычка загорать на солнце способствует развитию злокачественных новообразований кожи.
3. Радиационный канцерогенез — возникновение опухоли под влиянием ионизирующих или
неионизирующих излучений в канцерогенной дозе.
Основным природным канцерогеном для лиц европеоидной и монголоидной рас является солнечный ультрафиолет, поэтому привычка загорать на солнце способствует развитию злокачественных новообразований кожи.
Слайд 22
4. Химический канцерогенез — развитие злокачественных опухолей под влиянием химических канцерогенов (канцерогенных веществ).
Из экзогенных химических канцерогенов основную роль играют канцерогены табачного дыма, являющиеся основной причиной развития рака лёгкого и рака гортани.
Среди эндогенных химических канцерогенов важное значение имеют эстрогенные гормоны важное значение имеют эстрогенные гормоны (высокий уровень которых приводит к развитию рака молочных желёз, яичников, эндометрия) и канцерогенные метаболиты холестерола, образующиеся в толстой кишке под влиянием микроорганизмов и способствующие развитию рака толстой кишки.
Слайд 23
5. Вирусный канцерогенез — индукция злокачественных опухолей вирусами (онкогенными вирусами).
Онкогенными называют только
те вирусы, которые непосредственно вызывают малигнизацию клетки, привнося в её геном онкогены (вирусные онкогены).
Некоторые вирусы способствуют развитию злокачественных опухолей косвенно, обусловливая фоновый патологический процесс (например, вирусы гепатитов В, С, D, не являясь онкогенными, способствуют развитию рака печени, вызывая цирроз).
Некоторые вирусы способствуют развитию злокачественных опухолей косвенно, обусловливая фоновый патологический процесс (например, вирусы гепатитов В, С, D, не являясь онкогенными, способствуют развитию рака печени, вызывая цирроз).
Слайд 24
Патогенез злокачественных опухолей.
Выделяют четыре основные стадии развития незрелых злокачественных опухолей:
1.
стадии малигнизации,
2. предынвазивной опухоли,
3. инвазии и
4. метастазирования.
2. предынвазивной опухоли,
3. инвазии и
4. метастазирования.
Слайд 25
1. Стадия малигнизации — трансформация нормальной клетки в злокачественную .
на первом этапе — этапе
инициа́ции — происходит соматическая мутация, в результате которой в геноме малигнизирующихся клеток появляются онкогены;
на втором — этапе промо́ции — начинается пролиферация инициированных клеток).
на втором — этапе промо́ции — начинается пролиферация инициированных клеток).
Слайд 26
2. Стадия предынвазивной опухоли — состояние незрелой опухоли до начала инвазии (в случае
карциномы для этой стадии используется термин «carcinoma in situ»)
3. Стадия инвазии — инвазивный рост злокачественной опухоли.
4. Стадия метастазирования.
3. Стадия инвазии — инвазивный рост злокачественной опухоли.
4. Стадия метастазирования.
Слайд 27
Онкогенами (onc) называют любые гены, непосредственно вызывающие трансформацию нормальной клетки в злокачественную
или способствующие этому превращению.
Онкогены в зависимости от их происхождения делят на две группы:
(1) клеточные онкогены (c-onc) и
(2) вирусные онкогены (v-onc).
Клеточные онкогены формируются из нормальных генов клетки, получивших название протоонкогенов.
Продукты экспрессии онкогенов называются онкопротеинами (онкобелками).
Онкогены в зависимости от их происхождения делят на две группы:
(1) клеточные онкогены (c-onc) и
(2) вирусные онкогены (v-onc).
Клеточные онкогены формируются из нормальных генов клетки, получивших название протоонкогенов.
Продукты экспрессии онкогенов называются онкопротеинами (онкобелками).
Слайд 28
Морфогенез злокачественных опухолей
Развитие злокачественной опухоли может происходить внешне не заметно или
через стадию предопухолевых изменений.
Развитие опухоли без предшествующих видимых предопухолевых изменений обозначается de novo .
Стадийный канцерогенез - это развитие опухоли на месте предопухолевых изменений, через определенные предшествующие патологические процессы. В случае рака эти изменения называются «предрак».
Слайд 29
Выделяют две формы предрака:
Облигатный предрак — предрак, рано или поздно трансформирующийся в злокачественную
опухоль (например, хронический атрофический гастрит с перестройкой эпителия по толстокишечному типу).
Морфологическим выражением облигатного предрака является тяжёлая дисплазия клеток, а так же карцинома in situ.
Факультативный предрак — предрак, трансформирующийся в рак не во всех случаях (например, лейкоплакия, бронхит курильщиков или хронический атрофический гастрит).
Морфологическим выражением облигатного предрака является тяжёлая дисплазия клеток, а так же карцинома in situ.
Факультативный предрак — предрак, трансформирующийся в рак не во всех случаях (например, лейкоплакия, бронхит курильщиков или хронический атрофический гастрит).
Слайд 30
Классификация опухолей
Классификация по гистогенетическому принципу (предложена Комитетом по номенклатуре опухолей):
эпителиальные опухоли
без специфической локализации (органонеспецифические);
эпителиальные опухоли экзо- и эндокринных желез, а также эпителиальные опухоли покровов (органоспецифические);
мезенхимальные опухоли;
опухоли из мышечной ткани;
опухоли нервной системы и оболочек мозга;
опухоли системы крови;
тератомы.
эпителиальные опухоли экзо- и эндокринных желез, а также эпителиальные опухоли покровов (органоспецифические);
мезенхимальные опухоли;
опухоли из мышечной ткани;
опухоли нервной системы и оболочек мозга;
опухоли системы крови;
тератомы.
Слайд 32Metaplasia of laryngeal respiratory epithelium has occurred here in a smoker.
The chronic irritation has led to an exchanging of one type of epithelium (the normal respiratory epithelium at the right) for another (the more resilient squamous epithelium at the left). Metaplasia is not a normal physiologic process and may be the first step toward neoplasia.
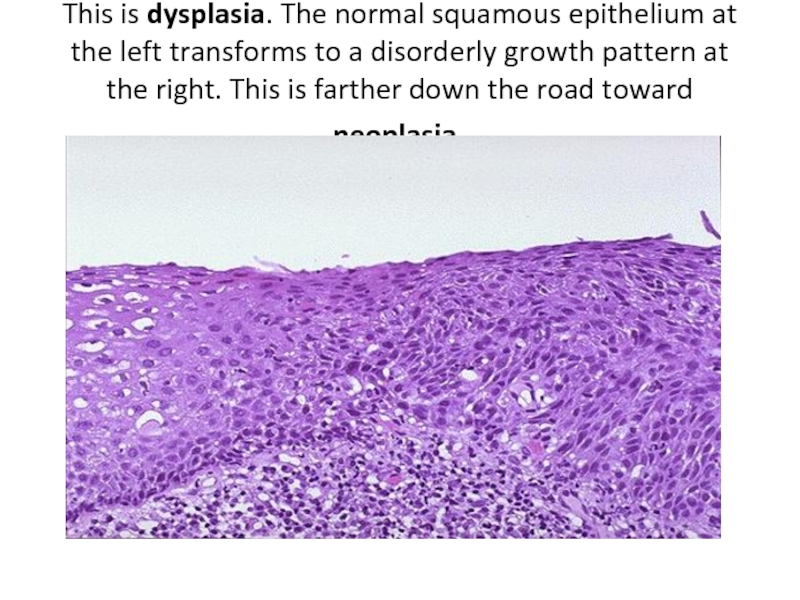
Слайд 33This is dysplasia. The normal squamous epithelium at the left transforms
to a disorderly growth pattern at the right. This is farther down the road toward neoplasia.
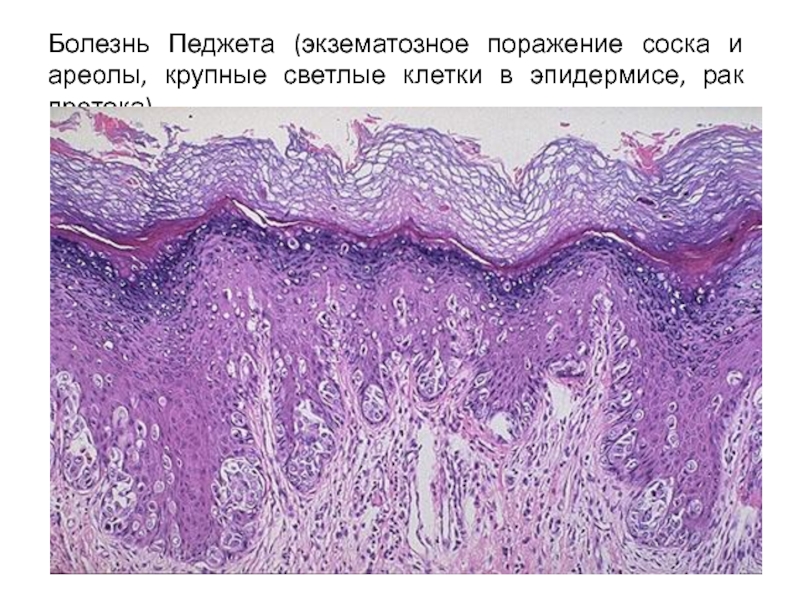
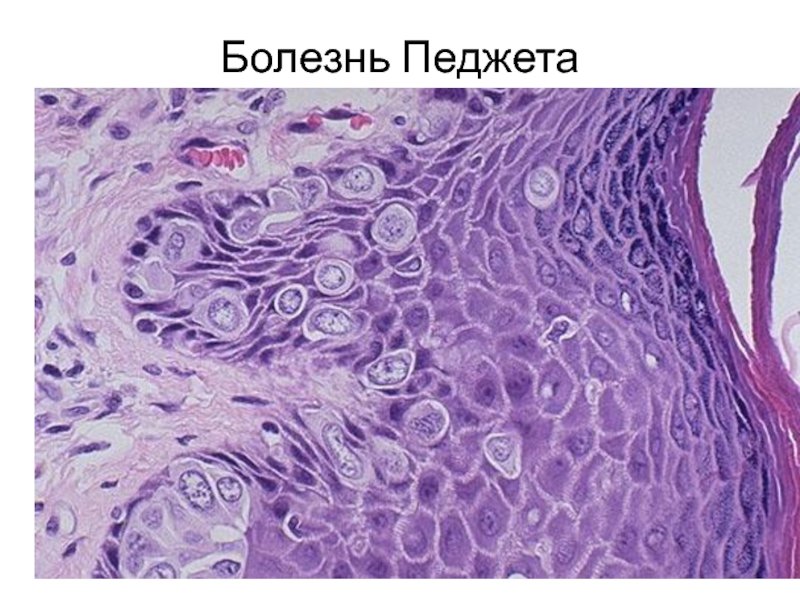
Слайд 44Болезнь Педжета (экзематозное поражение соска и ареолы, крупные светлые клетки в
эпидермисе, рак протока)
Слайд 71Тератома яичника (содержит ткань щитовидной железы, жировую ткань, хрящ и кишечный
эпителий)
Слайд 79
Больной М., 60 лет, жалуется на боли в подложечной области, рвоту.
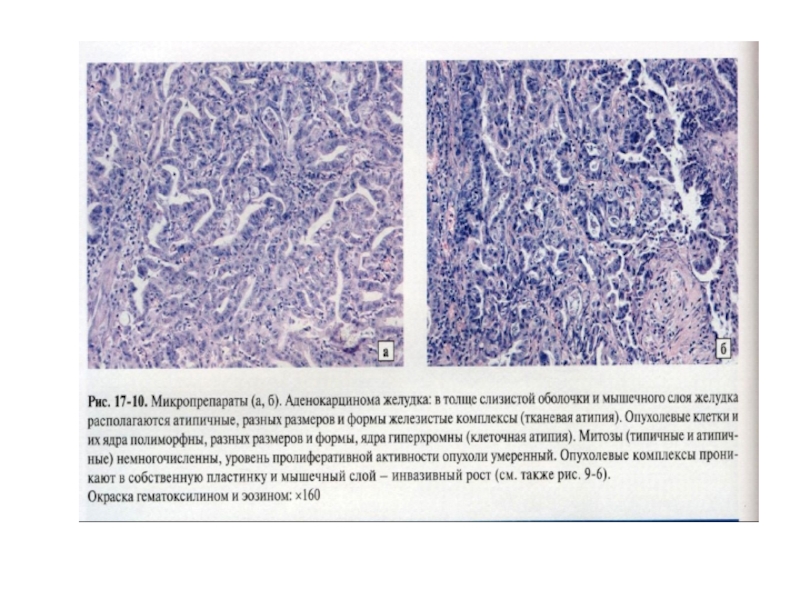
При рентгенологическом исследовании в теле желудка обнаружено опухолевое образование на ножке диаметром 2 см, растущее в просвет желудка. При гистологическом исследовании оно имеет следующее строение: в центре – фиброзная ткань с крупными кровеносными сосудами и нервами, покрыто железистым эпителием. Железы неправильной формы, разных размеров, клетки отличаются полиморфизмом и гиперхромностью ядер, отмечаются множественные митозы. Часть желёз обнаруживается в центре образования, среди волокон фиброзной ткани и в просветах лимфатических сосудов. 1. Ваш диагноз?
Слайд 80
У женщины 53 лет при гинекологическом исследовании обнаружены увеличенные яичники. В
течение нескольких лет страдает хроническим гипацидным гастритом. При эндоскопическом исследовании обнаружена деформация желудка, утолщение и сглаживание рельефа слизистой в пилороантральном отделе. При гистологическом исследовании в собственной пластинке слизистой в поверхностных отделах и между железами обнаружено скопление перстневидных клеток, дающих положительную реакцию на слизь с ШИК-реактивом. 1. Ваш диагноз?
2. Объясните, пожалуйста, изменения в яичнике?
2. Объясните, пожалуйста, изменения в яичнике?
Слайд 81
У Ж., 49 лет, гормональные нарушения. При осмотре у гинеколога на
шейке матки обнаружен красный сочный участок. Взята биопсия. Описанный участок покрыт цилиндрическим эпителием, под ним в строме большое количество слизистых желёз, полиморфных по форме и размерам, без клеточного атипизма. К описанному участку прилежит многослойный плоский эпителий с нарушенной стратификацией слоёв, разрушенной базальной мембраной. В клетках отмечается полиморфизм, ядра гиперхромные, большое количество митозов, встречаются патологические митозы.
1. Какие патологические процессы описаны в задаче?
2. Диагноз заболевания.
1. Какие патологические процессы описаны в задаче?
2. Диагноз заболевания.
Слайд 82
Больной умер от желудочного кровотечения. На аутопсии: кахексия, в брюшной полости
около 3 л прозрачной желтоватой жидкости, в просвете пищевода и желудка – скопление крови. В слизистой оболочке пищевода на границе с желудком – варикозное расширение вен, в теле желудка – язвенный дефект диаметром 6 см, с приподнятыми краями и плотным дном. Лимфатические узлы большой и малой кривизны диаметром 1-3 см, белые на разрезе. В печени – множественные опухолевые узлы диаметром 1-7 см, в узлах, расположенных под капсулой, определяется характерное пупковидное вдавление в центре.
Ваш диагноз?
Какие изменения отмечаются в печени?
Объясните механизм смерти у данного больного.
Как называется жидкость, скопившаяся в брюшной полости?
Причина этого патологического процесса (скопления жидкости)?
Ваш диагноз?
Какие изменения отмечаются в печени?
Объясните механизм смерти у данного больного.
Как называется жидкость, скопившаяся в брюшной полости?
Причина этого патологического процесса (скопления жидкости)?
Слайд 83
Больная, 43 лет, жалуется на нарушение менструального цикла (обильные и нерегулярные
маточные кровотечения). При исследовании обнаружено увеличение матки и болезненность при пальпации, увеличение регионарных лимфоузлов. Произведено диагностическое выскабливание матки, соскоб обильный. При гистологическом исследовании: участки нормального строения слизистой отсутствуют, соскоб представлен тесно расположенными железами с полиморфными клетками, гиперхромными ядрами, в железах большое количество нормальных и патологических митозов.
Ваш диагноз?
Ваш диагноз?
Слайд 84
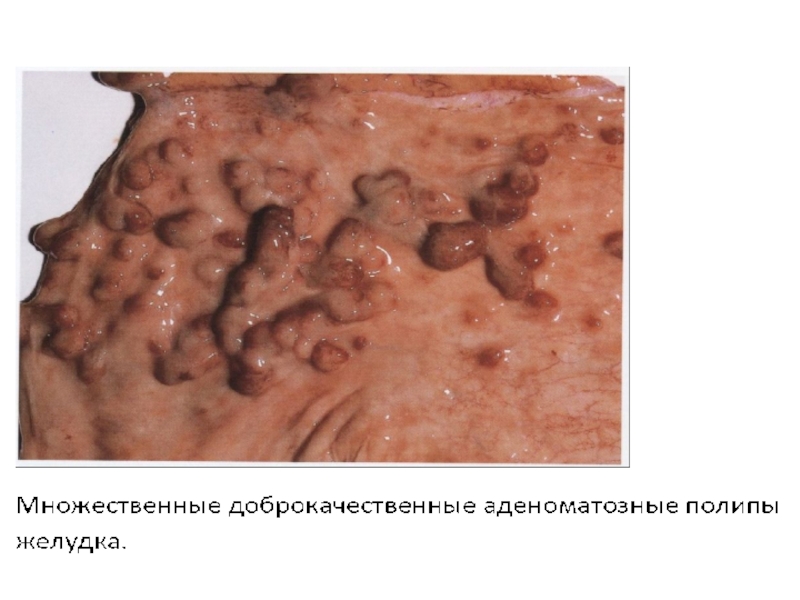
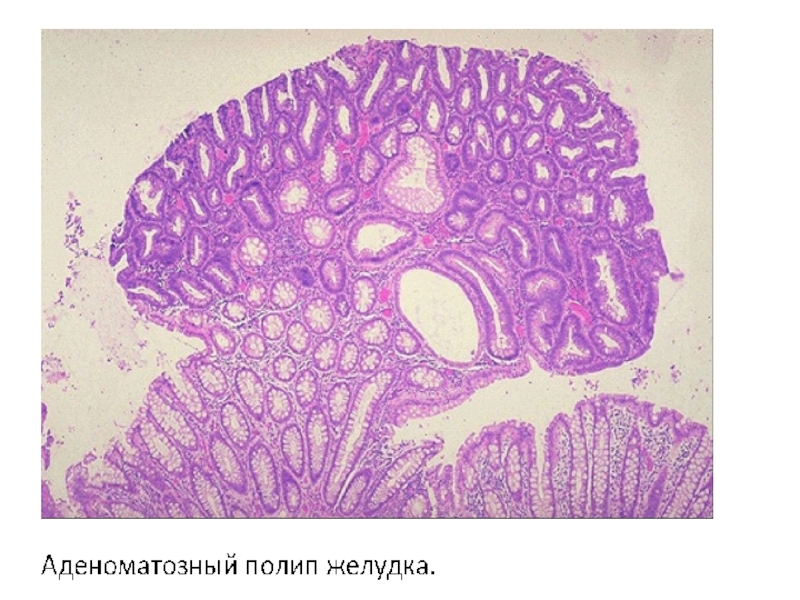
При фиброгастроскопическом исследовании на малой кривизне желудка было обнаружено и удалено
опухолевидное образование диаметром 3 см хорошо отграниченное от окружающих тканей стенки желудка. Образование имеет мягкую консистенцию, на разрезе бело-розовой окраски. При гистоло-гическом исследовании опухоль состоит из железис-тых структур, выстланных цилиндрическим эпите-лием, клетки сохраняют полярность, базальная мембрана не нарушена.
Ваш диагноз?
Гистогенетическая принадлежность опухоли.
Возможные осложнения при длительном существовании опухоли в желудке.
Ваш диагноз?
Гистогенетическая принадлежность опухоли.
Возможные осложнения при длительном существовании опухоли в желудке.
Слайд 85
У женщины 55 лет менопауза. В молочной железе пальпируется подвижный узел
диамет-ром 3 см. На операции узел имеет чёткие контуры, окружён плотной капсулой, легко вылущился. При гистологическом исследо-вании в ткани узла обнаружена пролиферация концевых отделов желёз и внутридольковых протоков с разрастанием вокруг них внутридольковой соединительной ткани.
Ваш диагноз?
Неблагоприятный исход при длительном росте опухоли.
Ваш диагноз?
Неблагоприятный исход при длительном росте опухоли.
Слайд 86
В патологоанатомическое отделение доставлено опухолевидное образование диаметром 1,5 см плотной консистенции,
поверхность неровная, сосочкового вида. Удалённое образование располагалось на широком основании на истинной голосовой связке. Гистологически опухоль построена из сосочков, покрытых многослойным плоским эпителием, базальная мембрана не разрушена, строма опухоли выражена хорошо. Эпителиальные клетки сохраняют полярность.
1. Ваш диагноз?
1. Ваш диагноз?
Слайд 87
У женщины 45 лет отмечается нарушение менструального цикла (обильные и нерегулярные
маточные кровотечения). При гинекологическом осмотре обнаружена увеличенная бугристая матка. В удалённой матке под серозной оболочкой, в миометрии и под слизистой - множество узлов с чёткими границами плотноэластической консистенции бело-розового цвета. Гистологически опухоль состоит из пучков гладкомышечных волокон, идущих в разных направлениях и разделённых мощными прослойками соединительной ткани.
Назовите опухоль.
Назовите опухоль.
Слайд 88
У мужчины 60 лет затруднённое мочеиспускание. Мочу спускают катетером. В верхней
трети уретры катетер проходит с большим трудом. При исследовании в малом тазу обнаружено бугристое плотное образование с нечёткими границами. Лимфоузлы параректальной клетчатки увеличены.
1. В каком органе локализуется опухоль?
2. Название опухоли.
3. Степень дифференцировки опухоли (доброкачественная или злокачественная?).
1. В каком органе локализуется опухоль?
2. Название опухоли.
3. Степень дифференцировки опухоли (доброкачественная или злокачественная?).
Слайд 89
У женщины с кожи лица с косметической целью удалена пигментированная бородавка
мягкой консистенции диаметром 0,5 см. Гистологически в этом образовании обнаружено большое количество веретенообразных полиморфных клеток, цитоплазма которых нагружена пигментом темно-коричневого цвета. Через год больная умерла от множественных метастазов этой опухоли в печень, лёгкие, головной мозг.
1. Назовите опухоль. 2. Доброкачественная или злокачественная? 3. Гистогенетическая принадлеж-ность опухоли. 4. Пути метастазирования. 5. Наиболее частая локализация опухоли.
1. Назовите опухоль. 2. Доброкачественная или злокачественная? 3. Гистогенетическая принадлеж-ность опухоли. 4. Пути метастазирования. 5. Наиболее частая локализация опухоли.
Слайд 90
У мужчины 55 лет в области бедра обнаружен подвижный опухолевый узел,
мягкоэластичес-кой консистенции, размерами 5*4 см. На опе-рации при удалении опухоли обнаружено, что она чётко отграничена капсулой от окружающих тканей, на разрезе жёлтого цвета, дольчатого строения. Гистологически опухоль построена из долек неправильной формы и неодинаковых размеров. Дольки разделены прослойками соединительной ткани и состоят из клеток, напоминающих пчелиные соты.
1. Назовите опухоль.
1. Назовите опухоль.
Слайд 91
Мужчина 47 лет жалуется на одышку и кашель. При R-логическом исследовании
обнаружена округлая тень в области корня правого лёгкого. В операционном материале при макроскопичес-ком исследовании определяется опухолевое образование с нечёткими контурами диаметром 7 см, связанное с главным бронхом. Просвет бронха сужен, слизистая шероховатая. На разре-зе узел пёстрого вида, с некрозами и кровоиз-лияниями. Регионарные лимфоузлы корня лёг-кого увеличены до 2 см в диаметре, на разрезе – пёстрые. 1. Ваш диагноз? 2. Наиболее вероят-ный вариант строения опухоли.
Слайд 92
У мужчины 53 лет при R-логическом исследовании лёгких в субплевральных отделах
определяется округлое образование диаметром 10 см. При макро-скопическом исследовании операционного материала в верхней доле под плеврой обнаружен опухолевый узел с характерным пупковидным вдавлением плевры в центре, пёстрого вида с некрозами и крово-излияниями; при гистологическом исследовании имеет строение слизистой аденокарциномы. В про-светах кровеносных сосудов – опухолевые эмболы такого же строения. Дополнительное обследование больного после операции выявило язвенный дефект в прямой кишке, края его плотные, регионарные лимфоузлы увеличены в размерах.
1. Ваш диагноз?
1. Ваш диагноз?
Слайд 93
У женщины 35 лет в молочной железе в верхнем наружном квадрате
обнаружено округлое образование. В операционном материале в молочной железе определяется узел с нечёткими границами, представлен атипичными железистыми структурами с клеточным и ядерным полиморфизмом.
1. Ваш диагноз?
2. Гистогенетическая принадлежность опухоли.
3. Степень дифференцировки опухоли (доброкачественная или злокачественная?).
4. Возможный предшествующий процесс.
1. Ваш диагноз?
2. Гистогенетическая принадлежность опухоли.
3. Степень дифференцировки опухоли (доброкачественная или злокачественная?).
4. Возможный предшествующий процесс.