- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Новые технологии в диагностике сахарного диабета презентация
Содержание
- 1. Новые технологии в диагностике сахарного диабета
- 2. Сахарный диабет без преувеличения продолжает играть одну
- 3. Сахарный диабет: факты каждую 21 сек на
- 4. Распространенность сахарного диабета типа 2 в
- 5. 2,043 2,182 2,834 3,121 По данным ФГУ
- 6. В России более 3 миллионов пациентов с
- 7. По данным Госрегистра больных на 12.2012 в
- 8. Структура заболеваемости СД в Краснодарском крае
- 9. Медико-социальная значимость сахарного диабета
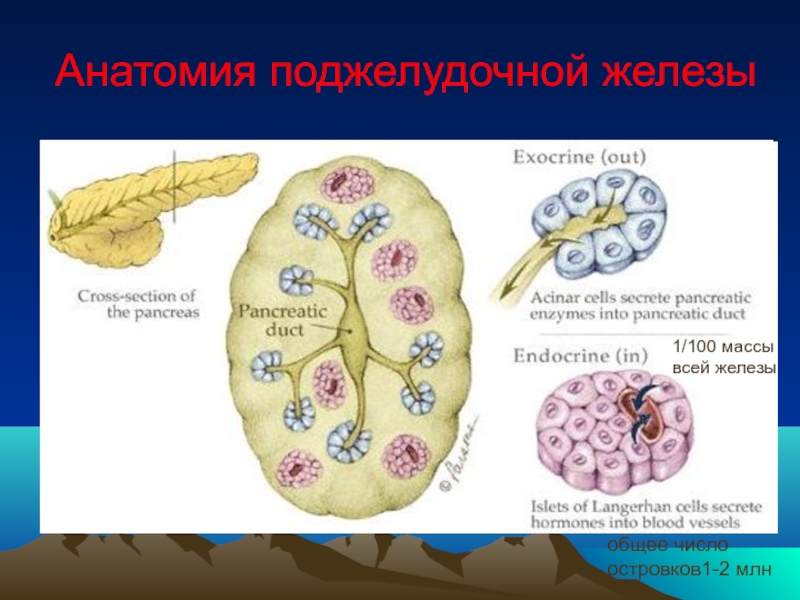
- 11. Анатомия поджелудочной железы 1/100 массы всей железы общее число островков1-2 млн
- 12. Клинические аспекты физиологии углеводного обмена β-клетки –
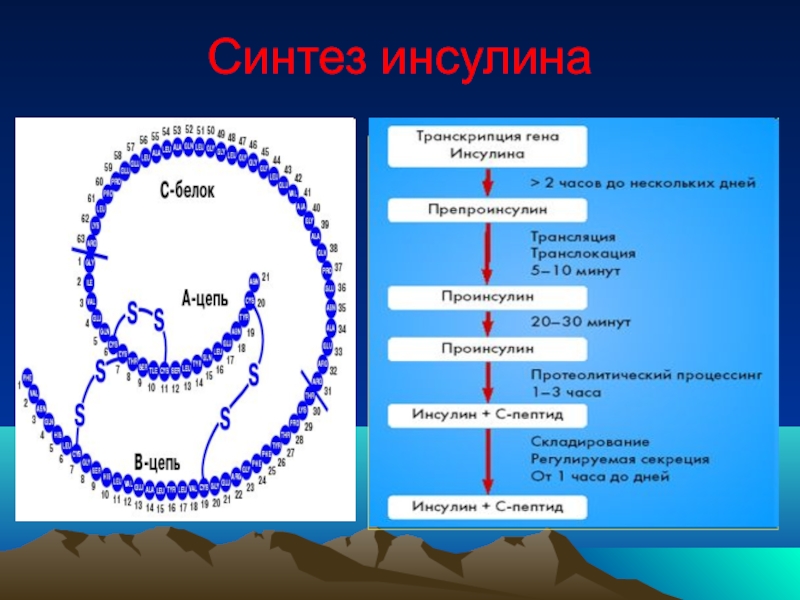
- 13. Синтез инсулина
- 14. Секреция инсулина Глюкоза – основной стимулятор секреции
- 15. Пищевая секреция Ins соответствует постпрандиальному
- 16. Эволюция инсулина ИНСУЛИН портальная система
- 17. Физиологические эффекты инсулина оказывает влияние на все
- 18. Важнейшим эффектом инсулина в организме
- 19. Подходы к классификации СД Еще в
- 20. КЛАССИФИКАЦИЯ (ВОЗ, 1999, с дополнениями) СД
- 21. САХАРНЫЙ ДИАБЕТ 1 ТИПА хроническое, деструктивное,
- 22. Э Т И О Л О Г
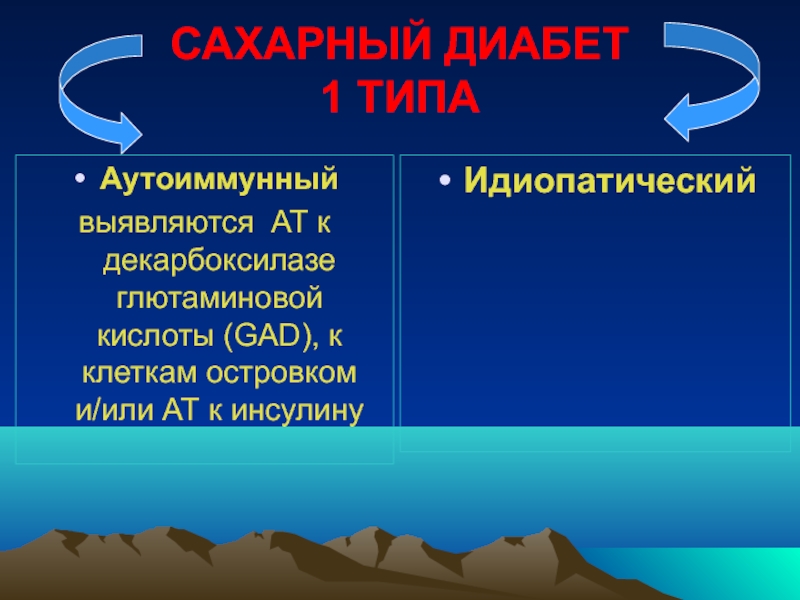
- 23. САХАРНЫЙ ДИАБЕТ 1 ТИПА Аутоиммунный выявляются
- 24. Патогенез СД 1 типа
- 25. НОРМА
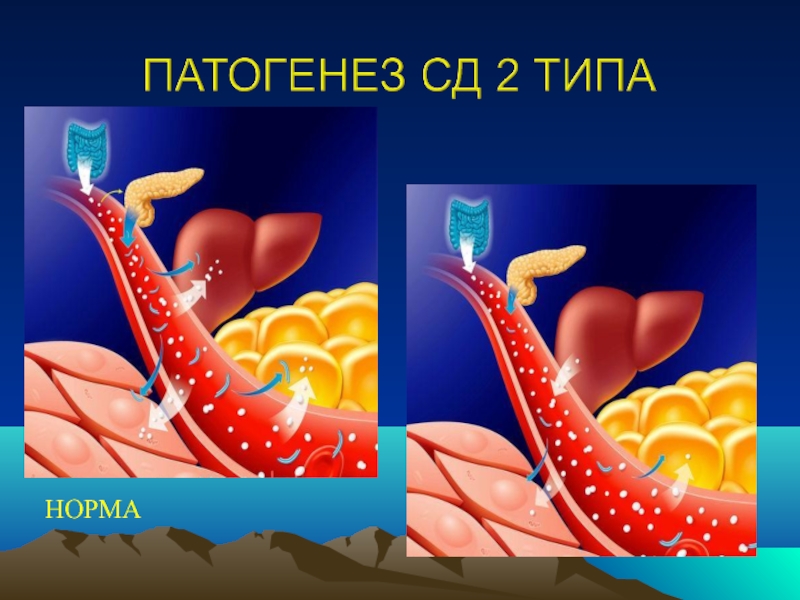
- 26. П А Т О Г Е Н
- 27. САХАРНЫЙ ДИАБЕТ 2 ТИПА
- 28. ФАКТОРЫ РИСКА СД 2 ТИПА Избыточная масса
- 29. Уровни нарушения гомеостаза глюкозы при СД 2
- 31. Патогенез СД 2 типа Инсулинорезистентность/Гиперинсулинемия Повышенная продукция
- 32. НОРМА
- 33. Adapted from DeFronzo RA. Med Clin N Am 2004;88:787–835. профилактика лечение
- 34. Сахарный диабет 2 типа прогрессирующее заболевание, при
- 35. Особенность СД 2 типа долгая
- 36. ГЕСТАЦИОННЫЙ ДИАБЕТ (ГСД) это заболевание, характеризующееся гипергликемией,
- 37. Эволюция ГСД после родов НОРМОГЛИКЕМИЯ
- 38. Генетические дефекты бета-клеток MODY
- 39. Генетические дефекты в действии инсулина метаболические нарушения
- 40. Болезни поджелудочной железы Панкреатит Травма/панкреатэктомия Неоплазия Кистозный фиброз Гемохроматоз Фибрознокалькулезная панкреатопатия
- 41. Эндокринопатии Акромегалия Синдром Иценко-Кушинга
- 42. Диабет, индуцированный лекарствами Вакор Тиазиды Пентамидин Дилантин
- 43. И н ф е к ц и
- 44. Другие генетические формы, сочетающиеся с сахарным диабете
- 45. LADA-диабет латентный аутоиммунный диабет взрослых (latent autoimmune
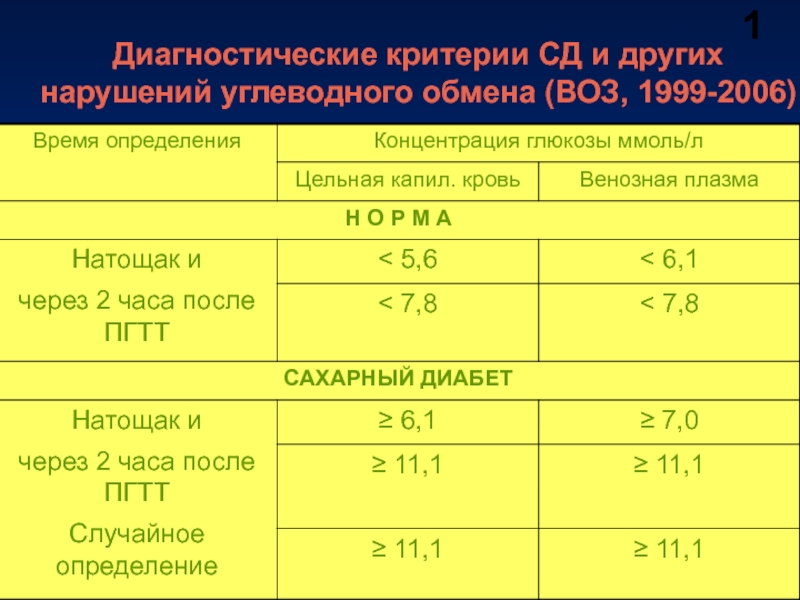
- 46. Диагностические критерии СД и других нарушений углеводного обмена (ВОЗ, 1999-2006) 1
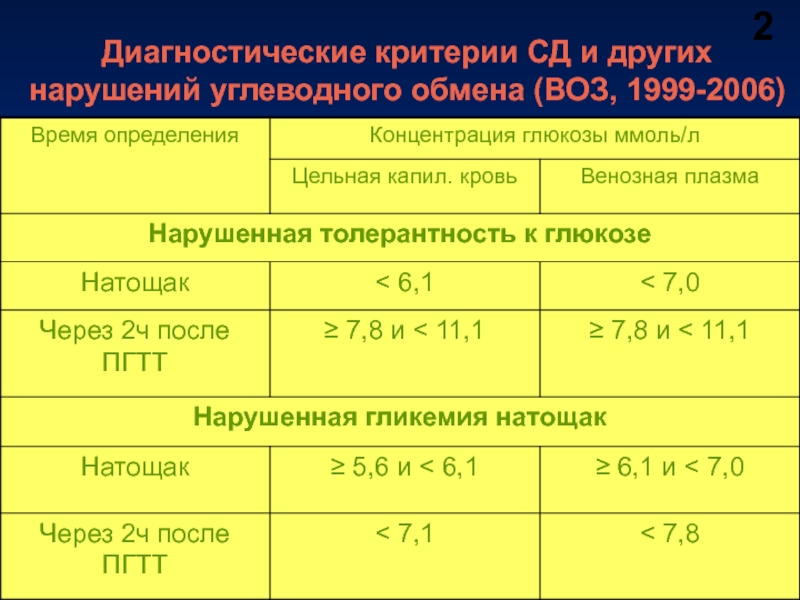
- 47. Диагностические критерии СД и других нарушений углеводного обмена (ВОЗ, 1999-2006) 2
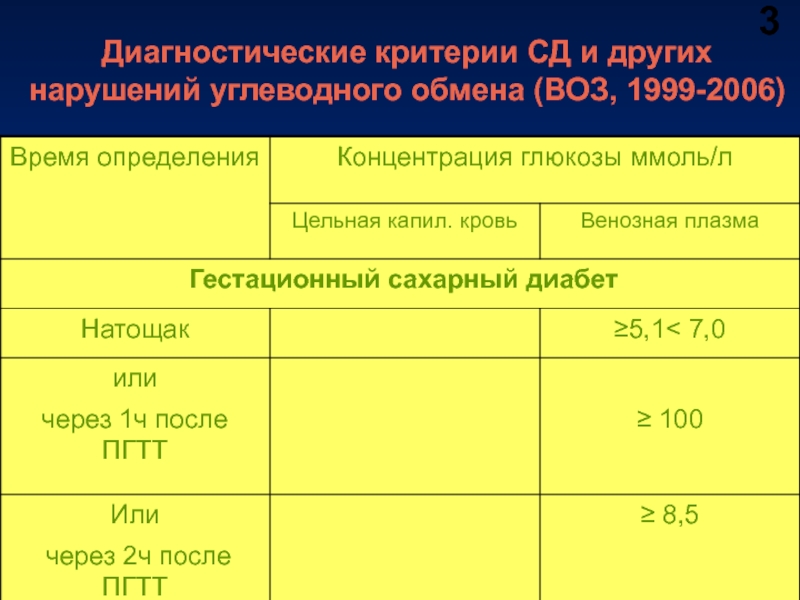
- 48. Диагностические критерии СД и других нарушений углеводного обмена (ВОЗ, 1999-2006) 3
- 49. Критерии диагностики СД НвА1с ≥ 6,5% или
- 50. НвА1с как метод диагностики СД утвержден ADA
- 51. Пероральный глюкозотолерантный тест (ПГТТ) проводится в случае
- 52. ПГТТ у мужчин и небеременных женщин проводят
- 53. ПГТТ нецелесообразно проводить, в случаях, когда натощак
- 54. Частое мочеиспускание Сухость во рту
- 55. КЛИНИЧЕСКАЯ КАРТИНА СД острый дефицит инсулина
- 56. КЛИНИЧЕСКАЯ КАРТИНА СД хронический дефицит инсулина
- 57. КЛИНИЧЕСКАЯ КАРТИНА СД О с м о
- 58. ПОРАЖЕНИЕ ОРГАНОВ СИСТЕМ ЖКТ – через 5
- 59. ПОРАЖЕНИЕ ОРГАНОВ СИСТЕМ ССС - автономная нейропатия,
- 60. Основные различия СД 1
- 61. Д и а г н о с
- 62. СКРИНИНГ: Факторы риска развития СД Возраст ≥
- 63. Поздние осложнения сахарного диабета Диабетическая ретинопатия
- 64. ДИАБЕТИЧЕСКИЕ МАКРОАНГИОПАТИИ Ишемическая болезнь сердца
- 65. Микроангиопатии поражение мелких сосудов, имеющие
- 66. Диабетическая ретинопатия (ДР) микрососудистые нарушения и изменения
- 67. КЛАССИФИКАЦИЯ ДР 1.Непролиферативная стадия: микроаневризмы, геморрагии, твердые
- 68. КЛАССИФИКАЦИЯ ДР 3.Препролиферативная стадия: +
- 69. КЛАССИФИКАЦИЯ ДР 4.Пролиферативная стадия:
- 70. СЕТЧАТАЯ ОБОЛОЧКА В НОРМЕ
- 71. Осложнения ДР Гемофтальм Тракционная и
- 72. ОФТАЛЬМОЛОГИЧЕСКИЕ МЕТОДЫ ДИАГНОСТИКИ ДР Обязательные: определение остроты
- 73. ЛЕЧЕНИЕ ДР Компенсация углеводного обмена Медикаментозная
- 74. Диабетическая нефропатия (ДН) специфическое поражение сосудов почек
- 75. Диабетически сморщенная почка Вид снаружи
- 76. Диабетически сморщенная почка на разрезе.
- 77. Диабетический узелковый интеркапиллярный гломерулосклероз (синдром Киммельстила-Вилсона). Различные варианты мезангиальных депозитов, гломеруло- и артериолосклероза
- 78. КЛАССИФИКАЦИЯ ДН I cтадия микроальбуминурии – единственно
- 79. Диагностические показатели альбуминурии Микроальбуминурия и протеинурия
- 80. Стадии ХБП у больных с СД
- 81. Микроальбуминурия Протеинурия (ОАМ, из суточного количества)
- 82. ПРОФИЛАКТИКА И ЛЕЧЕНИЕ ДН 1. Стадия
- 83. ДИАБЕТИЧЕСКИЕ МАКРОАНГИОПАТИИ в основе – атеросклероз сосудов
- 84. ФАКТОРЫ РИСКА
- 85. ФАКТОРЫ РИСКА Специфические для
- 86. ДИГНОСТИКА ИБС
- 87. КЛИНИЧЕСКИЕ ОСОБЕННОСТИ ИБС У БОЛЬНЫХ СД
- 88. ПРОФИЛАКТИКА И ЛЕЧЕНИЕ ИБС
- 89. ЦЕРЕБРОВАСКУЛЯРНЫЕ ЗАБОЛЕВАНИЯ патологические состояния, приводящие
- 90. Д И А Г Н О С
- 91. Диабетическая макроангиопатия нижних конечностей
- 92. КЛИНИЧЕСКИЕ СТАДИИ окклюзионных заболеваний
- 93. Д И А Г Н О С
- 94. Л Е Ч Е Н И Е
- 95. ДИАБЕТИЧЕСКАЯ НЕЙРОПАТИЯ комплекс клинических и субклинических синдромов,
- 96. ДИАБЕТИЧЕСКАЯ НЕЙРОПАТИЯ К Л А
- 97. Л Е Ч Е Н И Е
- 98. СИНДРОМ ДИАБЕТИЧЕСКОЙ СТОПЫ патологическое состояние стопы при
- 99. Д И А Г Н О
- 100. Д И А
- 101. Л Е Ч Е Н И Е
- 102. Профилактика развития и прогрессирования осложнений сахарного диабета
Слайд 1НОВЫЕ ТЕХНОЛОГИИ
В ДИАГНОСТИКЕ
САХАРНОГО ДИАБЕТА
Краснодар, 2014
ГБОУ КУБАНСКИЙ ГОСУДАРСТВЕННЫЙ
Кафедра факультетской терапии
Слайд 2Сахарный диабет
без преувеличения продолжает играть одну из самых драматических ролей в
самая ранняя из всех заболеваний инвалидизация
высокая смертность
(3-е место после сердечно-сосудистой патологии и злокачественных новообразований)
Слайд 3Сахарный диабет: факты
каждую 21 сек на планете появляется новый больной с
ежегодно 7 млн новых пациентов
количество людей с неустановленным диагнозом среди больных СД 2 составляет от 30 до 90 %.
2/3 не достигают целевого HbA1c
50% пациентам СД2 спустя 6 лет после постановки диагноза необходима терапия инсулином
Turner C. 1995, Saydah S. 2004,
IDF 2010
Год 2010:
285,5 млн б-х СД
344 млн – НТГ (7,9%)
Прогноз:
через 20 лет
438 млн б-х СД
Слайд 4
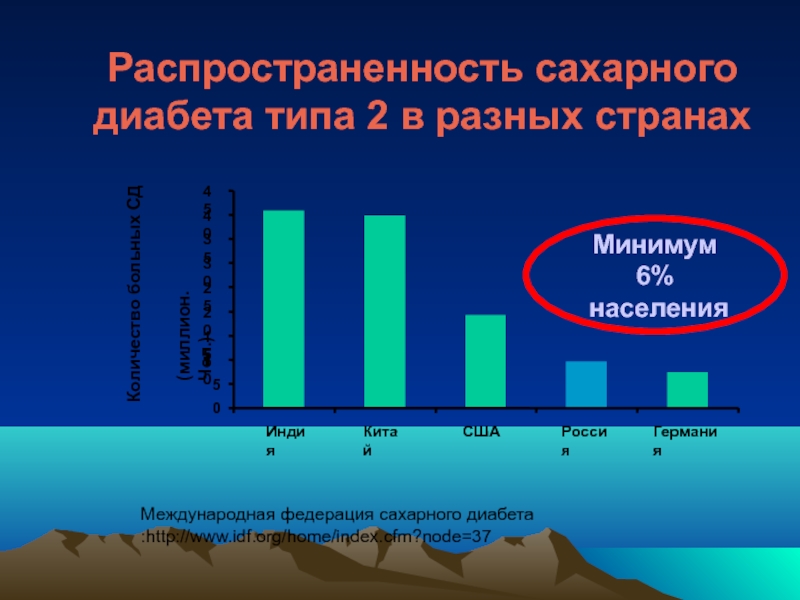
Распространенность сахарного диабета типа 2 в разных странах
Международная федерация сахарного
0
5
10
15
20
25
30
35
40
45
Индия
Китай
США
Россия
Германия
Количество больных СД
(миллион. Чел.)
Минимум 6%
населения
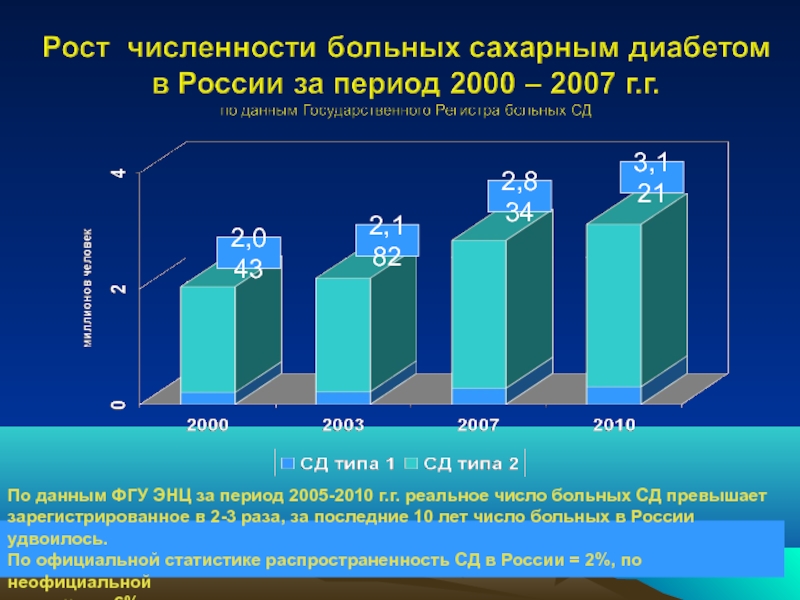
Слайд 52,043
2,182
2,834
3,121
По данным ФГУ ЭНЦ за период 2005-2010 г.г. реальное число больных
зарегистрированное в 2-3 раза, за последние 10 лет число больных в России удвоилось.
По официальной статистике распространенность СД в России = 2%, по неофициальной
– достигает 6%
Слайд 6В России более 3 миллионов пациентов с СД
(Государственный регистр России больных
269 391
18 551
взрослые
подростки
дети
2 822 634
ВСЕГО 3 777 423
9 852
СД 1 типа – 253 743
СД 2 типа – 3 542 954
Реальное кол-во – 9 000 000
442
448
Слайд 7По данным Госрегистра больных на 12.2012 в Краснодарском крае зарегистрировано
СД 1
- детей – 616 чел
- подростков – 308чел
- взрослых – 8 712 чел
СД 2 тип – 132 424
- подростков – 25 чел
- взрослых – 136399 чел
Итого - 142 060 чел
Слайд 8Структура заболеваемости СД в Краснодарском крае увеличение числа больных СД в
Слайд 9
Медико-социальная значимость
сахарного диабета
ранняя инвалидизация
высокая летальность от кардиоваскулярных и церебральных
постоянное увеличение расходов на лечение – в России около 15% от общего бюджета здравоохранения(300 млн рублей ежегодно) (80% затрат уходят на борьбу с осложнениями СД).
Слайд 10 САХАРНЫЙ
это группа метаболических (обменных) заболеваний, характеризующихся хронической гипергликемией, которая является результатом дефектов секреции
инсулина, действия инсулина или обоих этих факторов (ВОЗ)
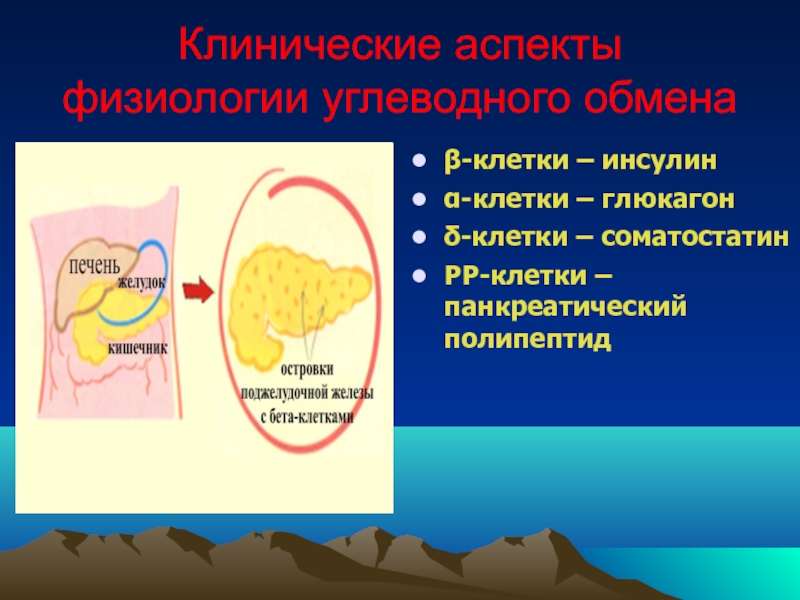
Слайд 12Клинические аспекты физиологии углеводного обмена
β-клетки – инсулин
α-клетки – глюкагон
δ-клетки – соматостатин
РР-клетки
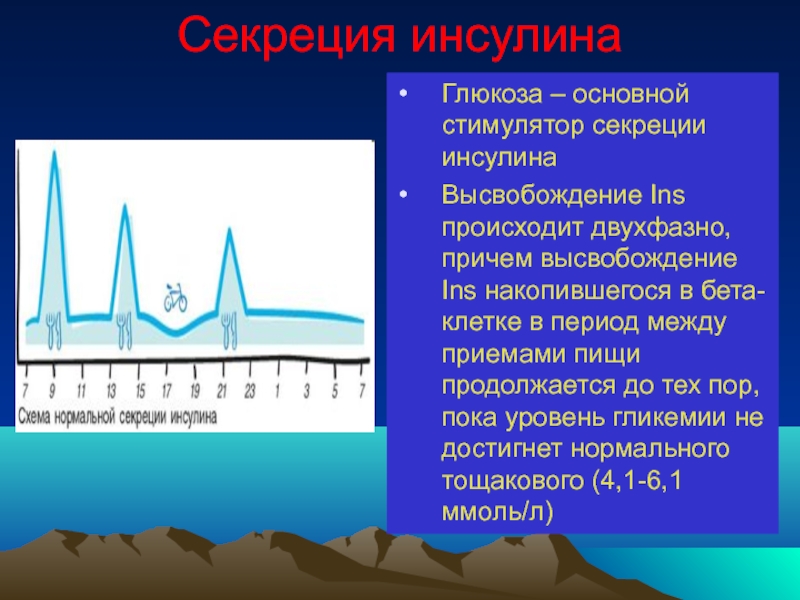
Слайд 14Секреция инсулина
Глюкоза – основной стимулятор секреции инсулина
Высвобождение Ins происходит двухфазно,
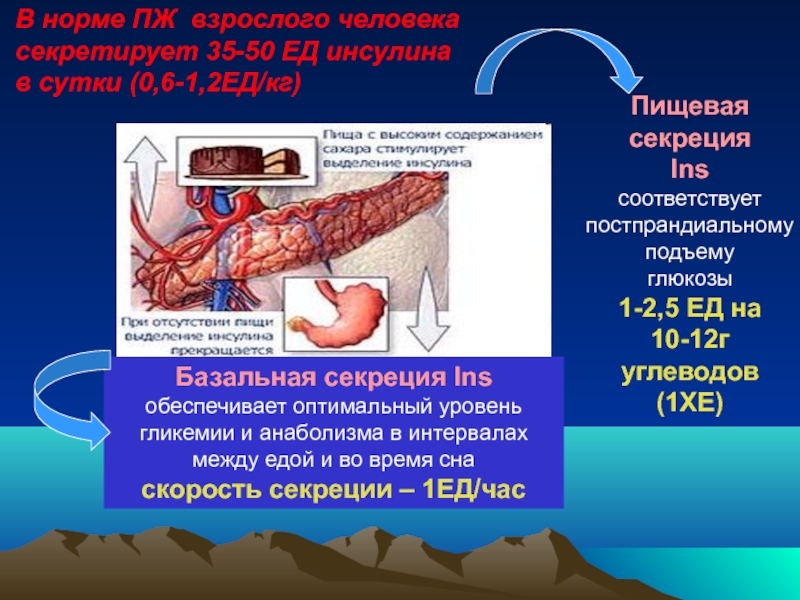
Слайд 15Пищевая секреция
Ins
соответствует
постпрандиальному
подъему
глюкозы
1-2,5 ЕД на
10-12г углеводов
(1ХЕ)
Базальная секреция Ins
обеспечивает
скорость секреции – 1ЕД/час
В норме ПЖ взрослого человека секретирует 35-50 ЕД инсулина в сутки (0,6-1,2ЕД/кг)
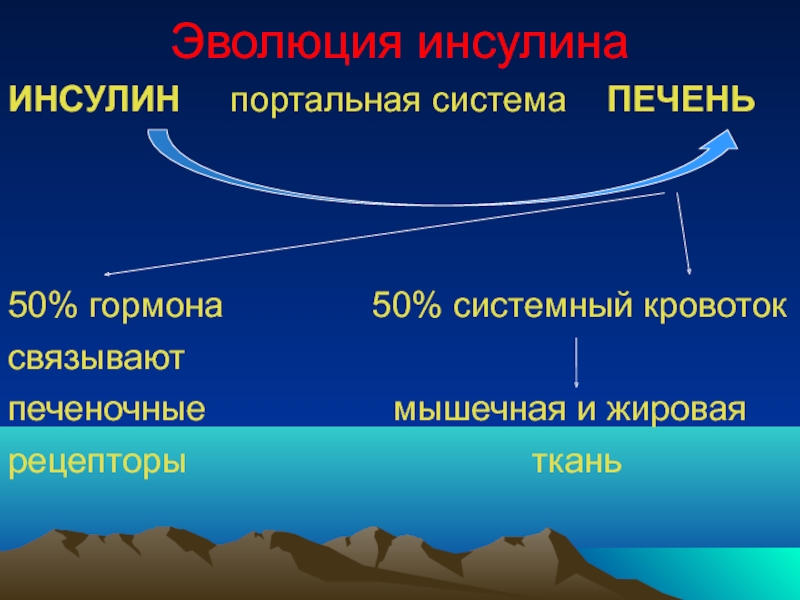
Слайд 16Эволюция инсулина
ИНСУЛИН портальная система ПЕЧЕНЬ
50% гормона 50% системный кровоток
связывают
печеночные мышечная и жировая
рецепторы ткань
Слайд 17Физиологические эффекты инсулина
оказывает влияние на все виды обмена веществ
способствует анаболическим процессам,
Слайд 18Важнейшим эффектом инсулина в организме
является увеличение в 20—50
Слайд 19Подходы к классификации СД
Еще в 600г до н.э. индийские врачи
В конце 19в французский врач Lancereaux предложил разделить СД диабет толстых и худых
в 1930г Falta и Boller разделили пациентов с СД на инсулинчувствительный и инсулинрезистентные типы
Слайд 20КЛАССИФИКАЦИЯ
(ВОЗ, 1999, с дополнениями)
СД 1 типа
5 - 25%
75-95%
Гестационный
СД
Другие специфические типы СД
около 1%
Слайд 21САХАРНЫЙ ДИАБЕТ 1 ТИПА
хроническое, деструктивное, аутоиммунное
органоспецифическое заболевание,
проявляющееся абсолютным
Слайд 22Э Т И О Л О Г И Я СД 1
генетический
вирусная инфекция
аутоиммунные нарушения
структурные поражения и заболевания поджелудочной железы
цитотоксические вещества, повреждающие бета-клетки
Слайд 23САХАРНЫЙ ДИАБЕТ
1 ТИПА
Аутоиммунный
выявляются АТ к декарбоксилазе глютаминовой кислоты (GAD), к
Идиопатический
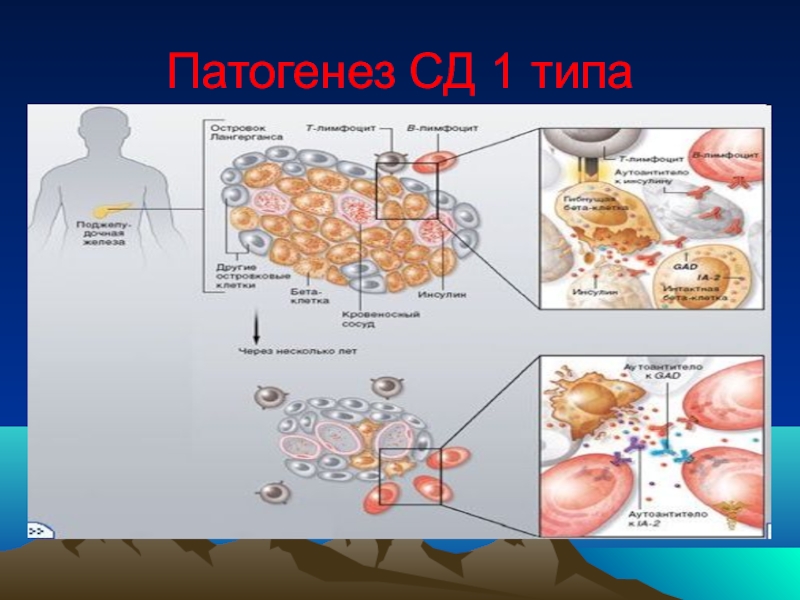
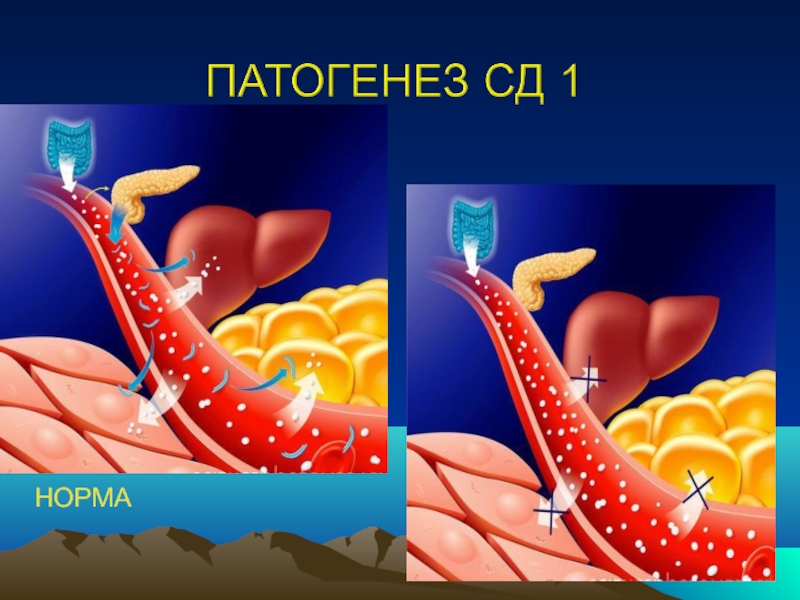
Слайд 26П А Т О Г Е Н Е З СД 1
1.Генетическая
2. Триггирование или инициация иммунных процессов
а).Факторы внешней среды:
б).Пищевые триггеры:: СОЯ, пища, содержащая глютен.
в).Химические триггеры: тяжелые металлы, нитраты, нитриты и др
г). Стресс- выброс контринсулярных гормонов.
д). УФ, радиация.
3. Стадия активных иммунологических процессов
(появляются АТ к инсулину, β-клеткам ПЖ, глютаматдегидрокарбоксилазе).
4. Стадия инсулита
прогрессивное снижение 1 фазы секреции инсулина.
5. Клинически явный или манифестный диабет
6. Полная деструкция β- клеток.
Eisenbarth G.S., 1989
Слайд 27САХАРНЫЙ ДИАБЕТ 2 ТИПА
это нарушение углеводного обмена
вызванное
Слайд 28ФАКТОРЫ РИСКА СД 2 ТИПА
Избыточная масса тела
Нарушение липидного обмена
Наследственная предрасположенность
Низкая физическая
Важное значение имеют:
Возраст (40 лет и старше)
Хронический и острый стресс
ИБС
Артериальная гипертензия
Атеросклероз сосудов головного мозга и нижних конечностей
Слайд 29Уровни нарушения гомеостаза глюкозы при СД 2 типа
Периферические ткани – резистентность
Поджелудочная железа – неполноценность секреции инсулина (гиперинсулинизм)
Печень – усиление глюконеогенеза, вызванная нарушением нормального механизма (обратная связь) ее подавления инсулином или глюкозой, либо обусловленная избыточной стимуляцией глюкагоном или катехоламинами
Слайд 31Патогенез СД 2 типа
Инсулинорезистентность/Гиперинсулинемия
Повышенная продукция глюкозы печенью
Избыточное отложение висцерального жира (липотоксичность)
Дефект
Нарушение секреции инкретинов
Слайд 34Сахарный диабет 2 типа
прогрессирующее заболевание, при котором риск инфаркта миокарда, инсульта,
Vivian A Fonseca, 2009
Слайд 35Особенность СД 2 типа
долгая бессимптомная, длительно нераспознающаяся доклиническая стадия
50% на
необходимость скрининга
Слайд 36ГЕСТАЦИОННЫЙ ДИАБЕТ (ГСД)
это заболевание, характеризующееся гипергликемией, впервые выявленной во время беременности,
выявляется примерно у 4% беременных
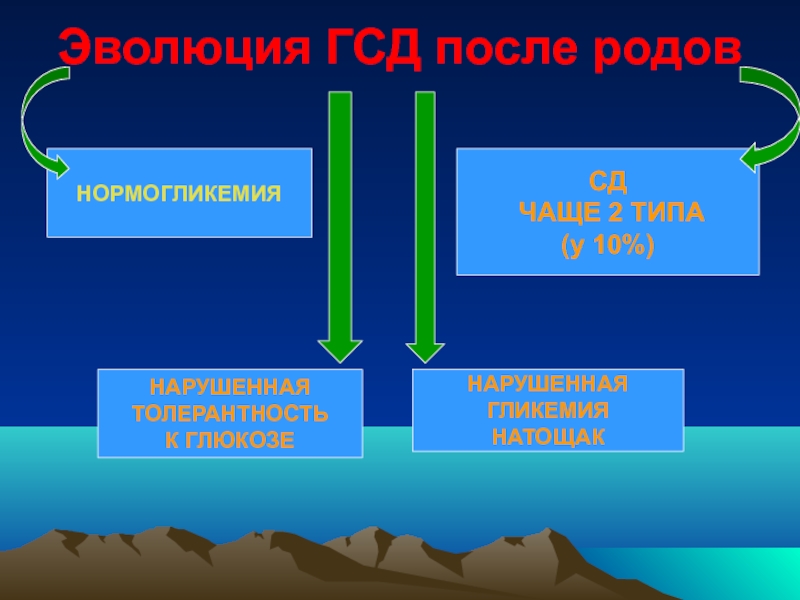
Слайд 37Эволюция ГСД после родов
НОРМОГЛИКЕМИЯ
НАРУШЕННАЯ
ТОЛЕРАНТНОСТЬ
К ГЛЮКОЗЕ
СД
ЧАЩЕ 2 ТИПА
(у 10%)
НАРУШЕННАЯ
ГЛИКЕМИЯ
НАТОЩАК
Слайд 38Генетические дефекты
бета-клеток
MODY – разновидность СД 2 - диабет
характерно начало с легкой гипергликемии в молодом возрасте (до 25 лет)
нарушена секреция инсулина с минимальными дефектами его действия
наследуются по аутосомно-доминантному типу
известно 7 форм, связанных с мутациями в генах, расположенных на пяти различных хромосомах
Слайд 39Генетические дефекты в действии инсулина
метаболические нарушения связаны с мутациями инсулинового рецептора
Резистентность к инсулину типа А – у женщин
вирилизация и поликистоз яичников
Лепречаунизм – специфические черты лица, обычно
заканчивается летально в младенчестве
Синдром Рабсона-Менденхолла – сопровождается
аномалиями зубов и ногтей, гиперплазией эпифиза
Липоатрофический диабет – повреждения в структуре и функции рецепторов инсулина не подтверждены, но предполагают, что повреждение может иметь место при передаче пострецепторного сигнала
Слайд 40Болезни поджелудочной железы
Панкреатит
Травма/панкреатэктомия
Неоплазия
Кистозный фиброз
Гемохроматоз
Фибрознокалькулезная панкреатопатия
Слайд 41Эндокринопатии
Акромегалия
Синдром Иценко-Кушинга
Глюкагонома
Феохромоцитома
Тиреотоксикоз
Сомотостатинома
Альдостерома
Другие
Слайд 42Диабет, индуцированный лекарствами
Вакор
Тиазиды
Пентамидин
Дилантин
Никотиновая кислота
Альфа-интерферон
Глюкокортикоиды
Бетаадреноблокаторы
Тиреиодные гормоны
Диазоксид
Другие
Слайд 43И н ф е к ц и и
Врожденная краснуха
Цитомегаловирус
Другие
«Stiff-man» - синдром (синдром обездвиженности)
Антитела к рецепторам инсулина
Антитела к инсулину
Другие
Слайд 44Другие генетические формы, сочетающиеся с сахарным диабете
Синдром Дауна
Синдром Клайнфелтера
Синдром Тернера
Синдром Вольфрама
Хорея
Синдром Лоренса-Муна-Бидля
Миотоническая дистрофия
Порфирия
Синдром Прадера-Вилли
Другие
Слайд 45LADA-диабет
латентный аутоиммунный диабет взрослых
(latent autoimmune diabetes in adults)
медленно прогрессирующий СД
возраст обычно 25-50 лет на момент постановки диагноза
в семейном анамнезе часто СД 2 типа
ИМТ в пределах нормы или несколько выше
высокий уровень HbA1с несмотря на прием ПССП и вследствие этого перевод на инсулинотерапию
решающую роль в развитии играет аутоиммунный характер поражения бета-клеток, но в отличие от острого инсулита при СД1 более медленное течение и «мягкое» развитие симптомов инсулиновой недостаточности
основные критерии: аутоАТ к антигену цитоплазмы клеток островков ПЖ (ICAab) и аутоАТ к глютаматдекарбоксилазе (GADab)
Слайд 49Критерии диагностики СД
НвА1с ≥ 6,5% или
глюкоза плазмы натощак ≥ 7 ммоль/л
глюкоза плазмы через 2 ч после ОГТТ ≥ 11 ммоль/л или
глюкоза плазмы при случайном определении + симптомы гипергликемии или метаболическая декомпенсация ≥ 11,1 ммоль/л
За исключением пункта 4 диагноз СД необходимо подтверждать повторным определением гликемии в другие дни
Слайд 50НвА1с как метод диагностики СД
утвержден ADA (США) в 2009г
утвержден ВОЗ в
Рекомендован в России с декабря 2011г
НвА1с ≥ 6,5% - сахарный диабет
НвА1с от 5,7 до 6,4% - высокий риск развития СД
нормальный уровень HbA1c до 6,0%
Слайд 51Пероральный глюкозотолерантный тест (ПГТТ)
проводится в случае сомнительных значений гликемии для уточнения
для диагностики НТГ и СД среди лиц с повышенным риском развития диабета (метаболический синдром, нарушенная гликемия натощак и др)
в эпидемиологических исследованиях для определения распространенности СД2 и ранних нарушений углеводного обмена среди населения
Слайд 52ПГТТ
у мужчин и небеременных женщин проводят натощак с 75г глюкозы, растворенной
гликемию исследуют натощак и через 2 часа после приема глюкозы
Слайд 53ПГТТ нецелесообразно проводить, в случаях, когда
натощак гипергликемия выше 7,0 ммоль/л (венозная
больной находится на постельном режиме или имеет острое заболевание, что само по себе снижает чувствительность к инсулину
больной кратковременно получает диуретики, пропранолол, глюкокортикоиды или др. препараты, нарушающие чувствительность к инсулину
Слайд 54
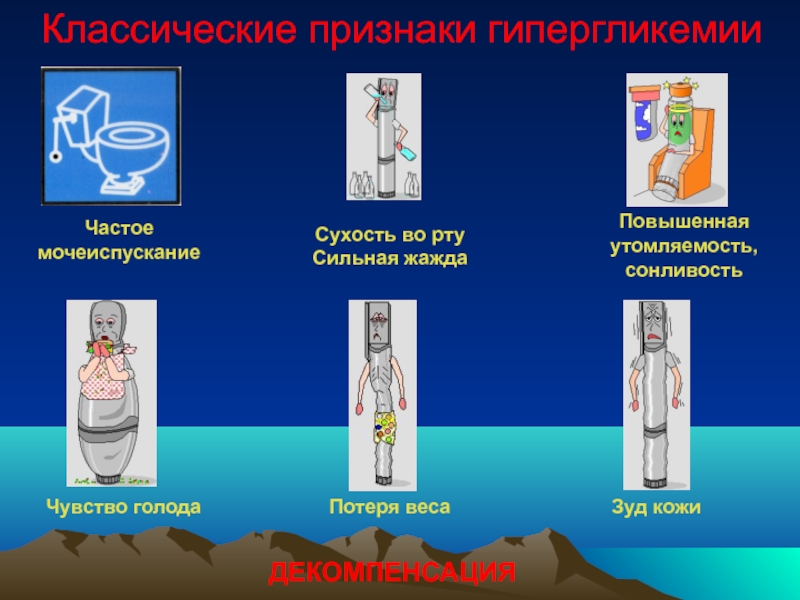
Частое
мочеиспускание
Сухость во рту
Сильная жажда
Повышенная
утомляемость,
сонливость
Чувство голода
Потеря веса
Зуд кожи
ДЕКОМПЕНСАЦИЯ
Слайд 55КЛИНИЧЕСКАЯ КАРТИНА СД
острый дефицит инсулина (чаще СД 1 типа)
Гипергликемический синдром
глюкозурия
полиурия
полидипсия
похудание
кетоацидоз вплоть до развития диабетической комы
Слайд 56КЛИНИЧЕСКАЯ КАРТИНА СД
хронический дефицит инсулина (чаще СД 2 типа)
Ж а л
сухость во рту или жажда (до 3-5 л в сутки)
полифагия («волчий голод»)
полиурия (особенно в ночные часы)
выраженная потеря массы тела
слабость
зуд кожи
подверженность инфекционным заболеваниям
снижение либидо и потенции
снижение остроты зрения
гиперосмолярная кома (может быть первым проявлением СД 2 типа)
Слайд 57КЛИНИЧЕСКАЯ КАРТИНА СД
О с м о т р:
Сухость кожи, губ, языка
Снижение
Прогрессирующий кариес, пародонтоз, альвеолярная пиорея, гингивиты (могут быть первыми проявлениями СД)
Диабетический рубероз: гиперемия щек, подбородка, лба
Ксантоматоз
Липоидный некробиоз кожи
Витилиго (особенно при СД 1 типа)
Трофические язвы голеней и стоп
Кожные инфекции (фурункулез, остеофолликулит, панариции, паронихии, грибковые поражения слизистых и ногтей, кандидозы, микозы, отрубьевидный лишай
остеопороз
Слайд 58ПОРАЖЕНИЕ ОРГАНОВ СИСТЕМ
ЖКТ – через 5 лет от начала заболевания –
Рот – кариес, парадонтоз
Желудочно-кишечная кишечная диспепсия (инсулин –стимулятор секреции HCl, запоры-поносы)
Жировой гепатоз
ЖКБ
Костно-суставная система – остеопороз
Органы дыхания – ХНЗЛ, туберкулез
Слайд 59ПОРАЖЕНИЕ ОРГАНОВ СИСТЕМ
ССС - автономная нейропатия, ИМ, атеросклероз, АГ, Диабетическая гангрена
Мочевыделительная
НС – энцефалопатия, полинейропатия, амиотро-фии, радикулопатии, диабетическая стопа
Органы зрения – глаукома, катаракта, снижение остроты зрения, ретинопатия
Слайд 60
Основные различия СД 1 и 2
Возраст
к началу
заболевания
Начало
болезни
Масса тела
Инсулин крови Инсулина в крови нет или совсем мало
Только инсулинотерапия
Молодой, обычно до 30 лет Старше 40 лет
Острое Постепенное
ПРИЗНАК
СД 1 ТИПА
СД 2 ТИПА
Содержание инсулина в крови
может быть в норме,
повышено, или снижено
Диета,
сахароснижающие
таблетки, инсулин
В большинстве
случаев
ожирение
Лечение
С-пептид Снижен В норме, часто повышен; снижен
при длительном течении
Слайд 61Д и а г н о с т и к а
Гликемия
Глюкозурия (контроль за лечением)
Глюкозотолерантный тест
Определение ацетона в моче
Определение уровня С-пептида (позволяет дифференцировать типы СД и установить формирование инсулинопотребности при СД-2)
Определение гликированного гемоглобина (HbA1с) для определения риска развития макро- и микрососудистых осложнений и степени компенсации СД, индивидуальных целей лечения СД (норма < 6,1%)
Тест на фруктозамины (гликированные белки плазмы, в основном альбумин) – контроль лечения – изменение уровня глюкозы в крови за 2-3 недели
Слайд 62СКРИНИНГ: Факторы риска развития СД
Возраст ≥ 45 лет, особенно при избытке
ИМТ > 25 кг/м2, Малоподвижный образ жизни
СД 2 у ближайших родственников
Принадлежность к национальностям высокого рис-ка СД 2 (афро- латиноамериканцы, индейцы ets)
Ранее определявшиеся НТГ или НГН
Женщины, родившие ребенка свыше 4 кг и/или ГД в анамнезе
АД > 140/90 мм.рт.ст.
ЛПВП ≤ 0.9 мМ и/или ТГ ≥ 2.82 мМ
Сердечно-сосудистые заболевания
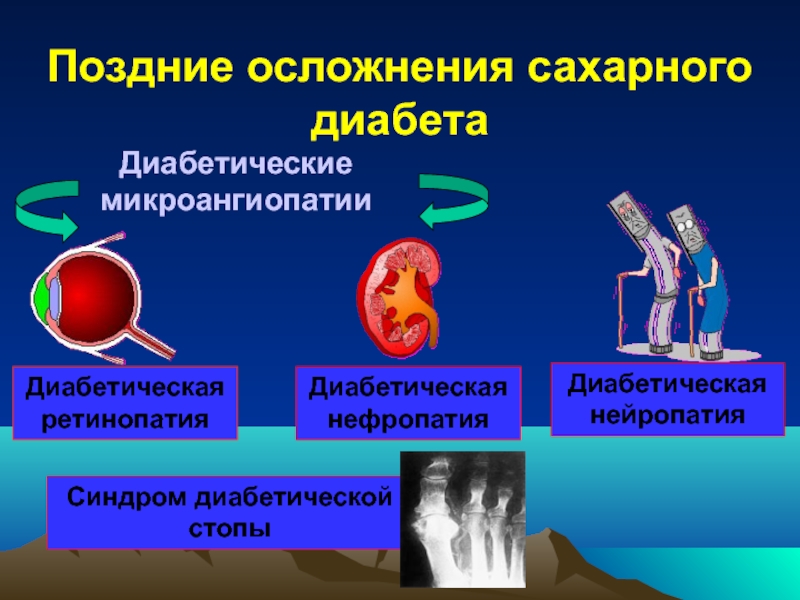
Слайд 63Поздние осложнения сахарного диабета
Диабетическая
ретинопатия
Диабетическая
нефропатия
Диабетическая
нейропатия
Синдром диабетической стопы
Диабетические
микроангиопатии
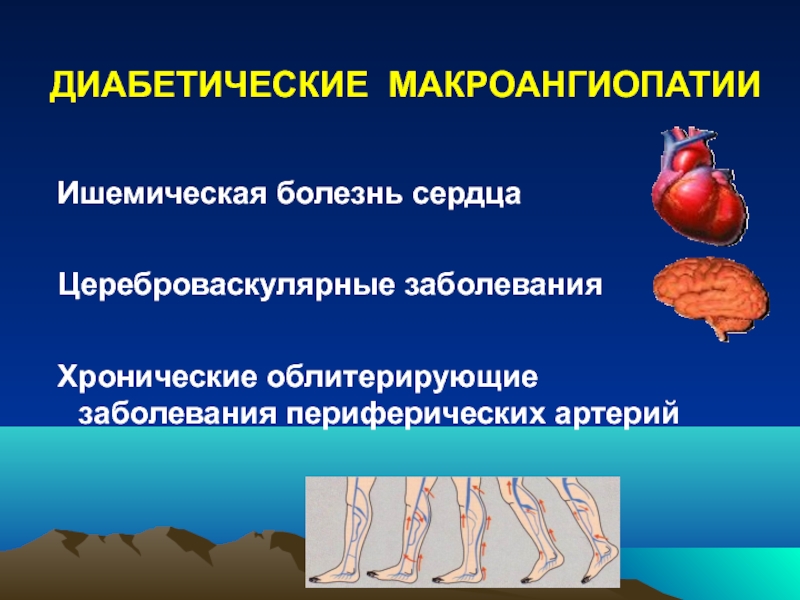
Слайд 64ДИАБЕТИЧЕСКИЕ МАКРОАНГИОПАТИИ
Ишемическая болезнь сердца
Цереброваскулярные заболевания
Хронические облитерирующие заболевания
Слайд 65Микроангиопатии
поражение мелких сосудов, имеющие типичную патоморфологическую картину: утолщение базальной
диабетическая ретинопатия
диабетическая нефропатия
Слайд 66Диабетическая ретинопатия (ДР)
микрососудистые нарушения и изменения сетчатки, в терминальной стадии приводящие
Группы риска развития ДР
больные СД 1 типа в возрасте > 18 лет при длительности диабета > 3 лет
дети (в возрасте до 18 лет), больные СД 1 типа, вне зависимости от длительности заболевания
больные СД 2 типа вне зависимости от длительности заболевания
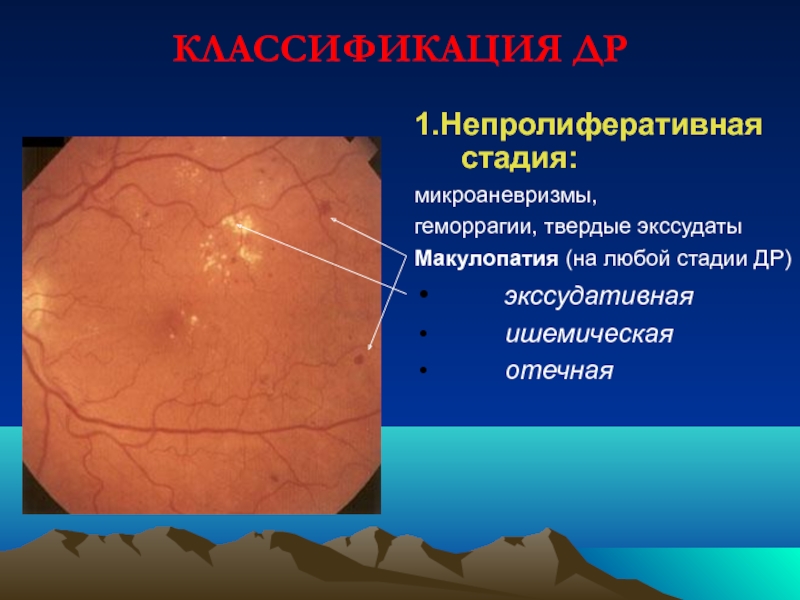
Слайд 67КЛАССИФИКАЦИЯ ДР
1.Непролиферативная стадия:
микроаневризмы,
геморрагии, твердые экссудаты
Макулопатия (на любой стадии ДР)
ишемическая
отечная
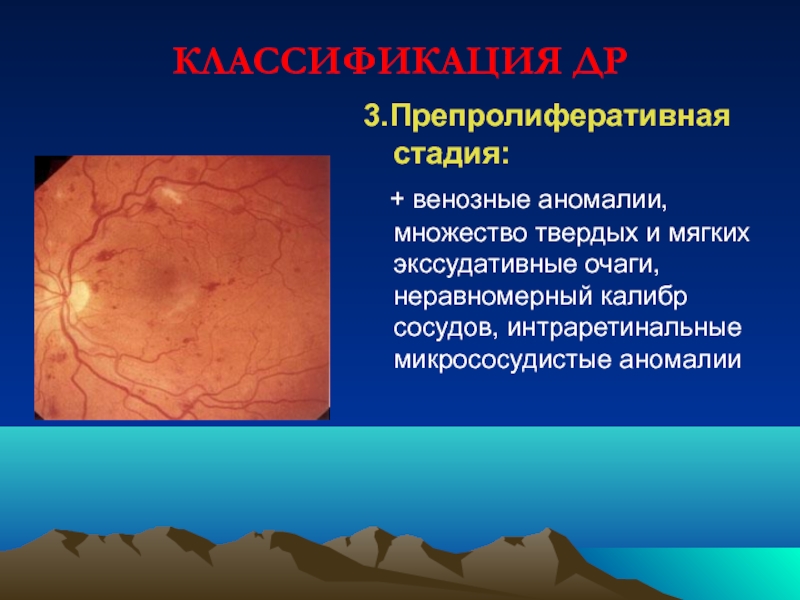
Слайд 68КЛАССИФИКАЦИЯ ДР
3.Препролиферативная стадия:
+ венозные аномалии, множество твердых и мягких
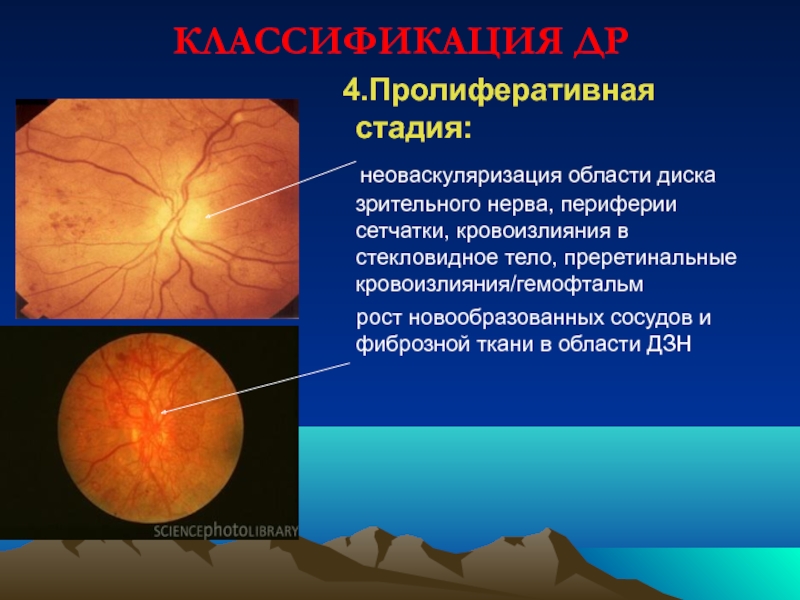
Слайд 69КЛАССИФИКАЦИЯ ДР
4.Пролиферативная стадия:
неоваскуляризация области диска зрительного нерва, периферии
рост новообразованных сосудов и фиброзной ткани в области ДЗН
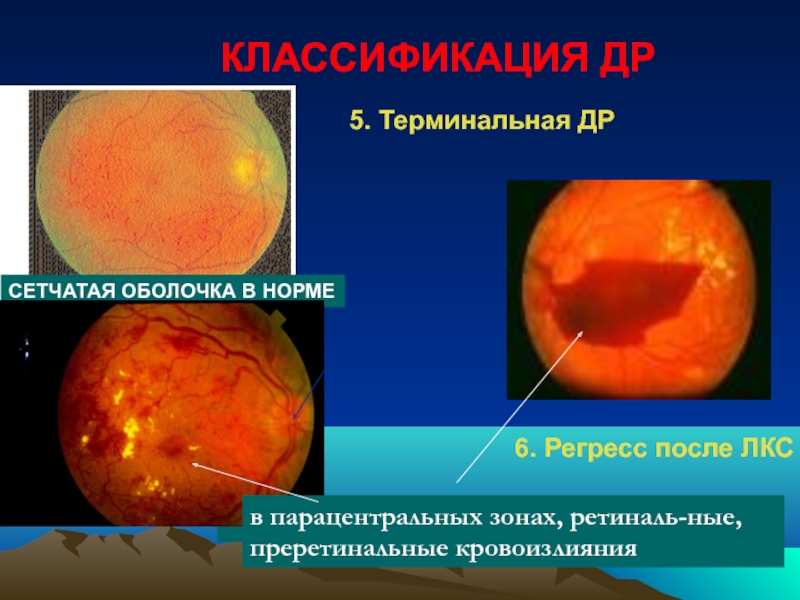
Слайд 70
СЕТЧАТАЯ ОБОЛОЧКА В НОРМЕ
в парацентральных зонах, ретиналь-ные, преретинальные кровоизлияния
КЛАССИФИКАЦИЯ
5. Терминальная ДР
6. Регресс после ЛКС
Слайд 71Осложнения ДР
Гемофтальм
Тракционная и тотальная пролиферативно-экссудативная отслойка сетчатки
Вторичная рубеозная глаукома
Субатрофия глазного
Слайд 72ОФТАЛЬМОЛОГИЧЕСКИЕ МЕТОДЫ ДИАГНОСТИКИ ДР
Обязательные:
определение остроты зрения (визометрия)
измерение внутриглазного давления
офтальмоскопия при расширенном
биомикроскопия хрусталика и стекловидного тела с помощью щелевой лампы
Дополнительные:
фотографирование сосудов глазного дна
флюоресцентная ангиография
УЗИ при наличии значительных нарушений в стекловидном теле и хрусталике
электрофизиологические методы исследования для определения функционального состояния зрительного нерва и сетчатки
гониоскопия, периметрия, оптическая когерентная томография сетчатки
Слайд 73ЛЕЧЕНИЕ ДР
Компенсация углеводного обмена
Медикаментозная терапия: интравитреальное введение анти VЕGF препаратов –
Витрэктомия с эндолазеркоагуляцией
Слайд 74Диабетическая нефропатия (ДН)
специфическое поражение сосудов почек при СД, сопровождающееся формированием узелкового
М е х а н и з м ы р а з в и т и я
Метаболические:
гипергликемия
гиперлипидемия
Гемодинамические:
внутриклубочковая гипертензия
артериальная гипертензия
Слайд 75Диабетически сморщенная почка
Вид снаружи
поверхность неравномерно мелкозернистая, серо-коричневая, с мраморным
Слайд 76
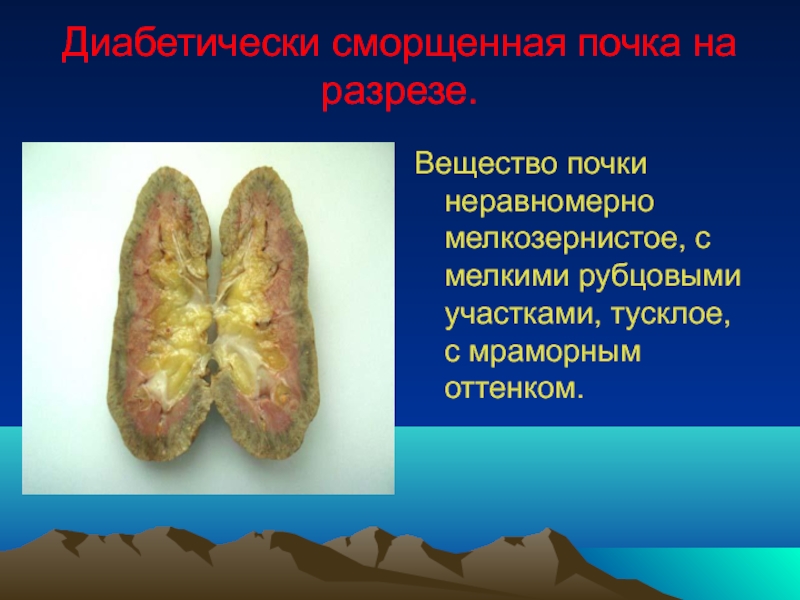
Диабетически сморщенная почка на разрезе.
Вещество почки неравномерно мелкозернистое, с мелкими
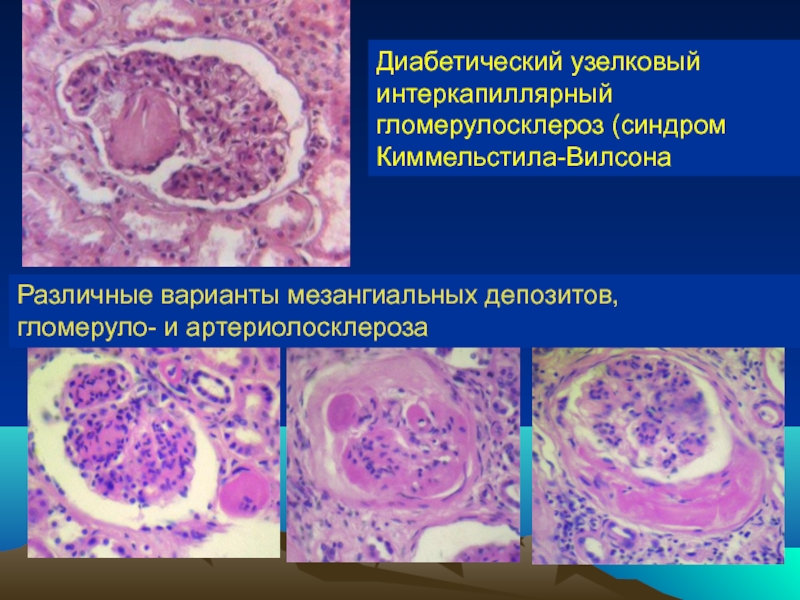
Слайд 77Диабетический узелковый интеркапиллярный гломерулосклероз (синдром Киммельстила-Вилсона).
Различные варианты мезангиальных депозитов,
гломеруло-
Слайд 78КЛАССИФИКАЦИЯ ДН
I cтадия микроальбуминурии – единственно обратимая стадия ДН при своевременно
высокая СКФ
нормальное или немного повышенное АД
микроальбуминурия в пределах 30-300мг/сут
II cтадия протеинурии с сохраненной
азотовыделительной функцией почек
склерозировано около 50% клубочков почек
СКФ неуклонно снижается
быстрый рост АД, микро- и макро-сосудистые осложнения
III стадия хронической почечной недостаточности
повышение в крови азотистых шлаков
высокое АД
задержка жидкости с развитием отечного синдрома
почечная анемия, остеодистрофия, энцефалопатия
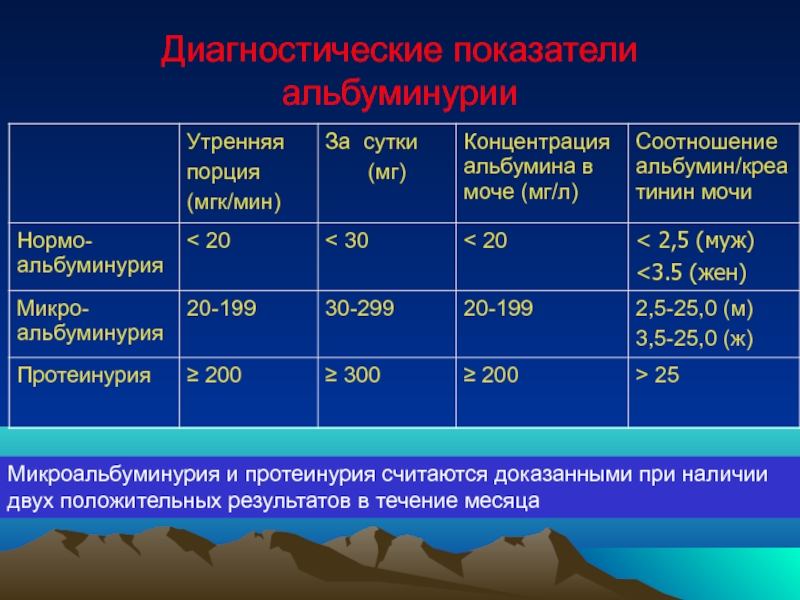
Слайд 79Диагностические показатели альбуминурии
Микроальбуминурия и протеинурия считаются доказанными при наличии двух положительных
Слайд 81
Микроальбуминурия
Протеинурия (ОАМ, из суточного количества)
Исследование осадка мочи
Креатинин, мочевина, калий сыворотки
Расчет СКФ
ДИАГНОСТИКА ДН
(обязательные методы исследования)
Слайд 82ПРОФИЛАКТИКА И ЛЕЧЕНИЕ ДН
1. Стадия микроальбуминурии ХБП 1-3
- компенсация СД
- и-АПФ, сулодексид - диета с умеренным содержанием животного
АРА-II белка (до 1г на 1 кг массы тела)
Осторожность при проведении рентгеноконтрастных исследований
2. Стадия протеинурии ХБП 1-3
- компенсация СД - малобелковая диета
- и-АПФ, сулодексид - коррекция гиперлипидемии
- контроль АД
3. Стадия ХПН:
* консервативная стадия: ХБП 4
- низкобелковая диета
- контроль АД
- коррекция фосфорно-кальциевого обмена
- коррекция анемии, гиперкалиемии
* терминальная стадия ХБП 5
- гемодиализ
- перитонеальный диализ
- трансплантация почки
Слайд 83ДИАБЕТИЧЕСКИЕ МАКРОАНГИОПАТИИ
в основе – атеросклероз сосудов
Ишемическая болезнь сердца и
Цереброваскулярная болезнь
Хронические облитерирующие заболевания периферических артерий
Слайд 84ФАКТОРЫ РИСКА
Артериальная гипертония
Ожирение
Гиперлипидемия
Гиперкоагуляция
Гипертрофия левого желудочка
Курение
Злоупотребление алкоголем
Менопауза
Гиподинамия
Наследственная предрасположенность
Возраст
Слайд 85ФАКТОРЫ РИСКА
Специфические для СД
Гипергликемия
Гиперинсулинемия
Инсулинорезистентность
Диабетическая нефропатия (микроальбуминурия, протеинурия
Длительность
Слайд 86ДИГНОСТИКА ИБС
ЭКГ в покое и после физ. нагрузки
Рентгенография грудной клетки (размеры сердца)
Дополнительные методы:
холтеровское мониторирование ЭКГ
ВЭМ
ЭхоКГ
Стресс-Эхо-КГ
Коронарография
Вентрикулография
Радионуклидные методы исследования (сцинтиграфия миокарда, радионуклидная вентрикулография)
Слайд 87КЛИНИЧЕСКИЕ ОСОБЕННОСТИ ИБС
У БОЛЬНЫХ СД
одинаковая частота развития у мужчин
высокая частота безболевых («немых») форм ИБС и инфаркта миокарда
высокий риск «внезапной смерти»
высокая частота развития постинфарктных осложнений:
- кардиогенного шока
- застойной сердечной недостаточности
- нарушений сердечного ритма
Слайд 88
ПРОФИЛАКТИКА И ЛЕЧЕНИЕ ИБС
Устранение факторов риска
Антиангинальные препараты:
- нитраты
- ингибиторы АПФ
- антагонисты кальция
3. Гиполипидемические препараты.
4. Антиагреганты (аспирин, клопидогрель, тиклопидин)
5. При не эффективности лекарственной терапии рекомендуется хирургическое лечение
Слайд 89ЦЕРЕБРОВАСКУЛЯРНЫЕ ЗАБОЛЕВАНИЯ
патологические состояния, приводящие к нарушению кровообращения в мозге
ОНМК: ишемический инсульт
субарахноидальное кровоизлияние
внутримозговое кровоизлияние
инсульт не уточненный как кровоизлияние или
ишемический
преходящее нарушение мозгового кровообращения
Хронические формы нарушения мозговога кровобращения
хроническая ишемия мозга
гипертензивная энцефалопатия
прогрессирующая сосудистая лейкоэнцефалопатия
сосудистая деменция
Слайд 90Д И А Г Н О С Т И К А
Выявление
Выявление очаговых менингиальных симптомов
Эхоэнцефалография
Ультразвуковая допплерография сосудов головного мозга
Компьютерная томография или МРТ
П р о ф и л а к т и к а заключается в устранении факторов риска.
Л е ч е н и е проводится в специализированном неврологическом стационаре.
Слайд 91Диабетическая макроангиопатия нижних конечностей
окклюзионные
заболевания артерий нижних
конечностей
Поражения артерий при СД характеризуются преимущественно дистальной локализацией
Слайд 92
КЛИНИЧЕСКИЕ СТАДИИ
окклюзионных заболеваний сосудов
I – бессимптомная – боли отсутствуют
II
III – боли в покое – боль постоянная
IV – трофические нарушения – некрозы, гангрена
Факторы риска те же, что и при ИБС
Слайд 93Д И А Г Н О С Т И К А
Отсутствие пульсации (при стенозе более 90% просвета сосуда);
Систолический шум в проекции сосуда (при стенозе более 75% просвета сосуда);
Допплерография
Ангиография сосудов нижних конечностей
Дуплексное и триплексное УЗ- сканирование артерий нижних конечностей
Критическая ишемия – риск развития некроза.
П р о ф и л а к т к а : устранение факторов риска
Слайд 94Л Е Ч Е Н И Е
Консервативное (при некритическом стенозе):
Аспирин (100-300 мг/сут)
Вазопростан (в/в или в/а)
Антикоагулянты (при необходимости)
Фибринолитики (локальный по катетеру тромболизис) в сроки: бедро – до 2мес, голень – до 1 мес, стопа – несколько дней после тромбоза
Хирургическое (при критическом стенозе):
Реваскуляризация
Ампутация
Слайд 95ДИАБЕТИЧЕСКАЯ НЕЙРОПАТИЯ
комплекс клинических и субклинических синдромов, каждый из которых характеризуется диффузныи
Слайд 96ДИАБЕТИЧЕСКАЯ НЕЙРОПАТИЯ
К Л А С С И Ф И К
Поражение центральной нервной системы:
- энцефалопатия - миелопатия
Поражение периферической нервной системы:
- диабетическая полинейропатия:
* сенсорная форма (симметричная, несимметричная)
* моторная форма (симметричная, несимметричная)
* сенсомоторная форма (симметричная, несимметричная)
- диабетическая мононейропатия (изолированное поражение проводящих путей черепных или спиномозговых нервов)
- автономная (вегетативная) нейропатия:
* кардиоваскулярная форма
* гастроинтестинальная
* урогенитальная форма
* бессимптомная гипогликемия и др
Слайд 97Л Е Ч Е Н И Е
Нейропатия центральной формы и мононейропатия:
Полинейропатия:
* компенсация СД
* альфа-липоевая кислота 600мг/сут в течение 2 мес, курс
2 раза в год
* мильгамма 100мг 2 раза в сутки 2 мес, курс 2 раза в год
* симптоматическое лечение болевого синдрома и судорог
(антидепрессанты, противосудорожные препараты)
* при необходимости – ФТЛ (индуктотермия,
магнитотерапия, массаж)
Слайд 98СИНДРОМ ДИАБЕТИЧЕСКОЙ СТОПЫ
патологическое состояние стопы при СД, характеризующееся поражением кожи, мягких
костей и суставов и проявляющееся в виде
трофических язв, кожно-суставных изменений, гнойно-некротических процессов и гангрены стопы
К Л А С С И Ф И К А Ц И Я
Нейропатическая форма:
- трофическая язва стопы
- диабетическая остеоартропатия – сустав Шарко
Ишемическая форма
Нейро-ишемическая форма
Слайд 99 Д И А Г Н О С Т И К А синдрома
Обязательные методы исследования:
Сбор анамнеза
Осмотр ног
Оценка неврологического статуса
Оценка состояния артериального кровотока
- измерение лодыжечно-плечевого индекса
(в положении лежа;
- допплерография с измерением скорости
артериального кровотока
- рентгеноконтрастная ангиография
- транскутанное измерение напряжения
кислорода в тканях
Бактериологическое исследование отделяемого раневого дефекта с определением чувствительности антибиотикотерапии
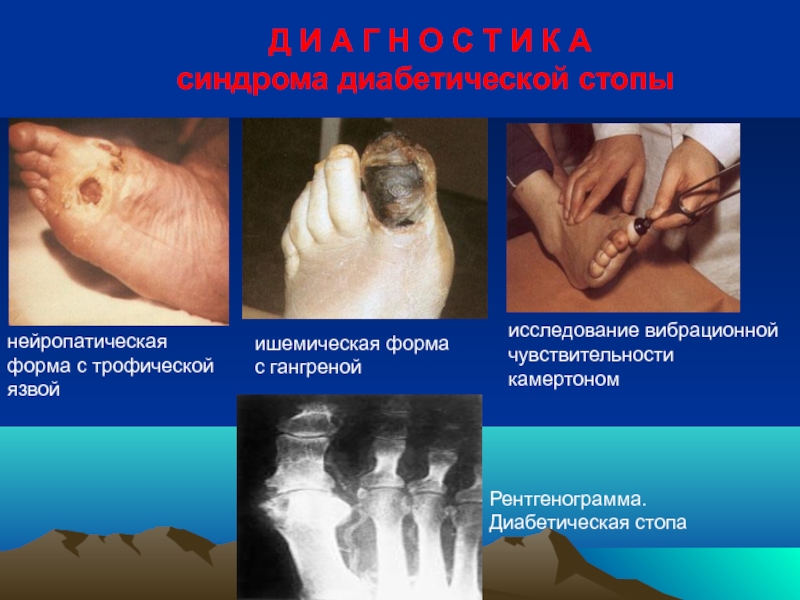
Слайд 100 Д И А Г Н О С
нейропатическая форма с трофической язвой
ишемическая форма
с гангреной
исследование вибрационной чувствительности
камертоном
Рентгенограмма.
Диабетическая стопа
Слайд 101Л Е Ч Е Н И Е
синдрома диабетической стопы
Компенсация СД
Иммобилизация или разгрузка пораженной конечности с возможным применением ортопедических средств
Удаление участков гиперкератоза
Антибиотикотерапия при инфицировании
Местная обработка язв (хлоргексидин, диоксидин)
Ишемическая форма:
На этапе подготовки к хирургическому лечению:
* компенсация СД
* купирование явлений критической ишемии стопы: реополиглюкин 4000мл в/в капельно; курантил, трентал, фраксипарин (контроль коагулограммы); вазопростан 60мкг на 250мл физ. р-ра в/в кап. 21-28 дней; сулодексид 60 ед/сут курсом
Реконструктивная операция на сосудах.
Слайд 102Профилактика развития и прогрессирования осложнений сахарного диабета
ПОДДЕРЖАНИЕ НОРМАЛЬНОГО
2. РЕГУЛЯРНЫЙ САМОКОНТРОЛЬ
3. СВОЕВРЕМЕННОЕ ВЫЯВЛЕНИЕ
И ЛЕЧЕНИЕ ОСЛОЖНЕНИЙ