Материалы занятия для персонала выездных бригад ССМП
- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Меры по профилактике геморрагической лихорадки Крымская-Конго (КГЛ) и других особо опасных инфекций на догоспитальном этапе презентация
Содержание
- 1. Меры по профилактике геморрагической лихорадки Крымская-Конго (КГЛ) и других особо опасных инфекций на догоспитальном этапе
- 3. Лечебные и противоэпидемические мероприятия на дому
- 4. Вопрос о порядке госпитализации и лечения больного,
- 5. Забор материала от больных Производится медицинскими работниками
- 6. СХЕМА оперативных мероприятий МУЗ «ПССМП» при
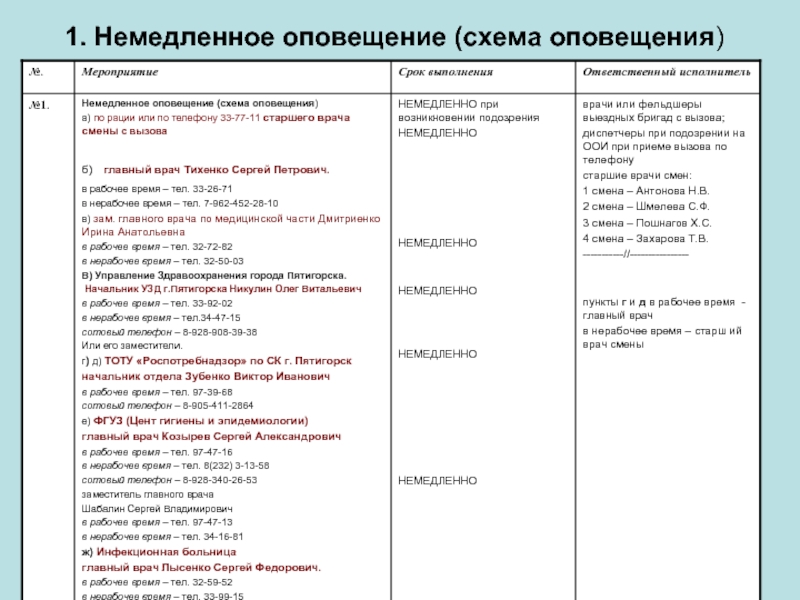
- 7. 1. Немедленное оповещение (схема оповещения)
- 8. 2. Экипировка бригады
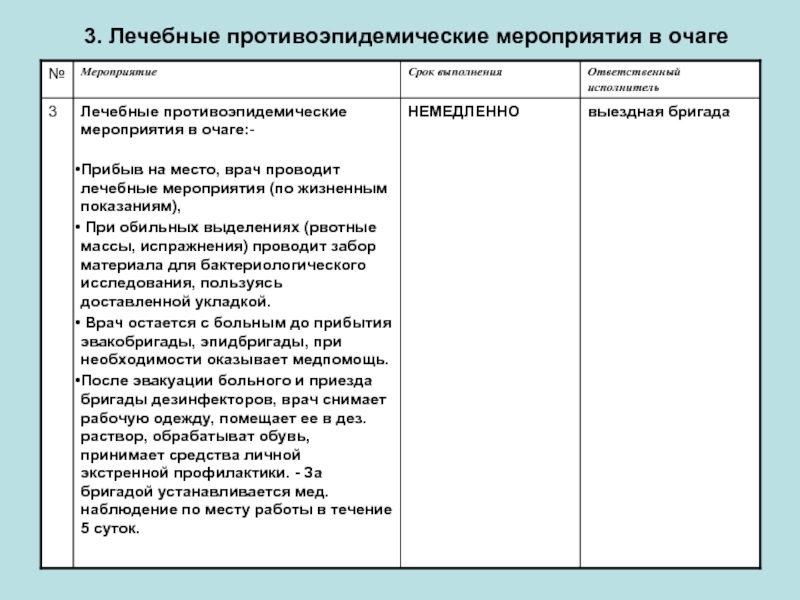
- 9. 3. Лечебные противоэпидемические мероприятия в очаге
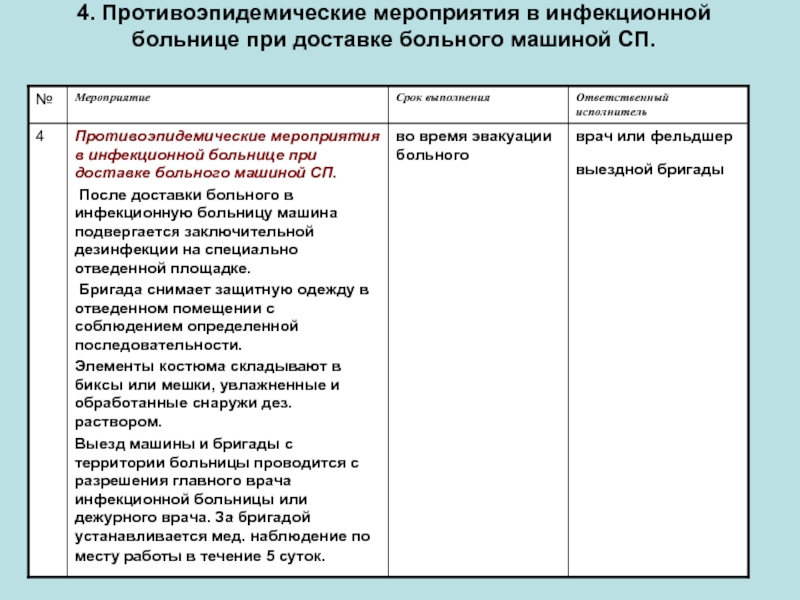
- 10. 4. Противоэпидемические мероприятия в инфекционной больнице при доставке больного машиной СП.
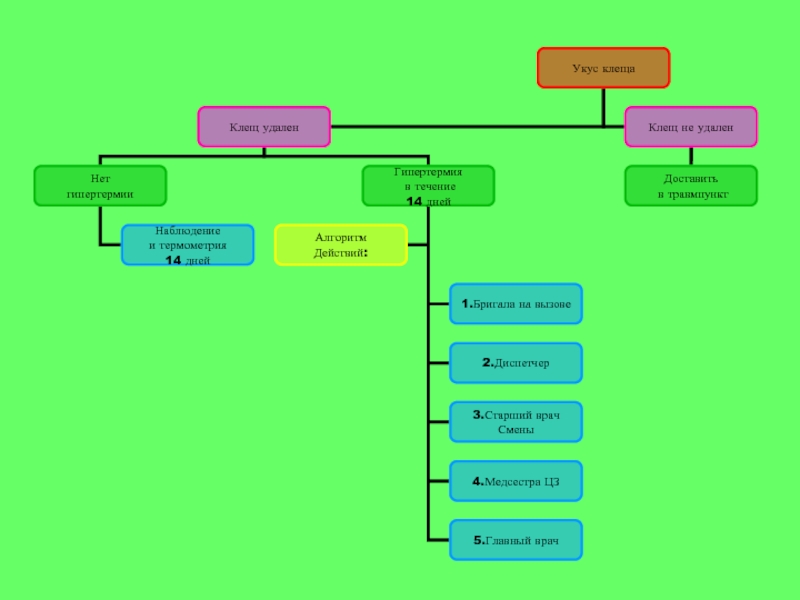
- 11. Алгоритм действий при укусе клеща и подозрении на КГЛ
- 13. 1. Бригада на вызове: Уточнить эпид. Анамнез,
- 14. 2. Диспетчер: Координация связи и действий бригады, старшего врача, администрации и т.д. по оперативному плану
- 15. 3. Старший врач смены: 1.Оповещает администрацию ССМП.
- 16. 4. Медсестра ЦЗ: 1.Выдает укладку для работы
- 17. 5. Главный врач: 1.Оповещение: УЗД г.Пятигорска, ТОТУ
- 18. Меры и средства личной профилактики ООИ на догоспитальном этапе.
- 19. ПОРЯДОК НАДЕВАНИЯ И СНЯТИЯ ПРОТИВОЧУМНОГО КОСТЮМА
- 20. 1. Костюм надевают в следующем порядке: комбинезон
- 21. Порядок надевания противочумного костюма (продолжение): 2. Респиратор
- 22. ПОРЯДОК СНЯТИЯ КОСТЮМА Снимают защитный костюм
- 23. Для обеззараживания костюма должны быть предусмотрены: а)
- 24. Снимают костюм медленно, не торопясь: -
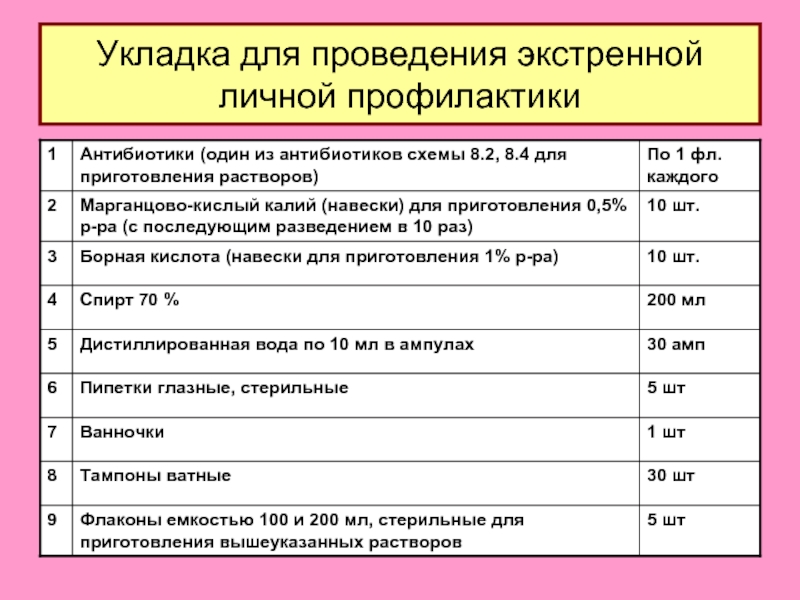
- 26. Укладка для проведения экстренной личной профилактики
- 27. Экстренная личная профилактика чумы При контакте с
- 28. Экстренная личная профилактика КГЛ. При контакте с
- 29. Экстренная личная профилактика инфекционного заболевания неясной этиологии
- 30. Забор материала от больного (трупа) для лабораторного исследования.
- 31. Перечень предметов, необходимых при заборе материала от
- 32. 5.1 Укладка для забора нативного материала от
- 33. Перечень предметов, необходимых при заборе
- 35. Забор материала на холеру (МУ 3.4.1028-01) Забор
- 36. Забор крови при подозрении на заболевание малярией
- 37. Упаковка и транспортировка материала. Каждую пробирку, банку
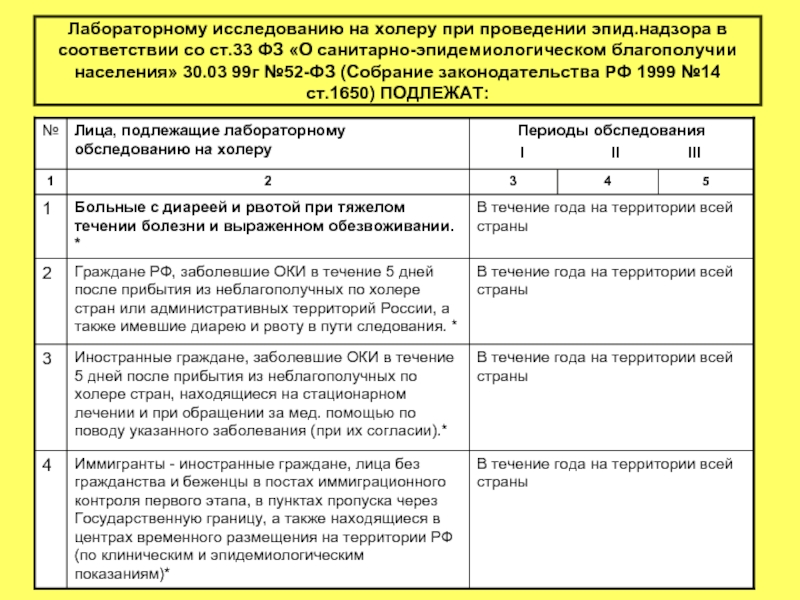
- 38. Лабораторному исследованию на холеру при проведении эпид.надзора
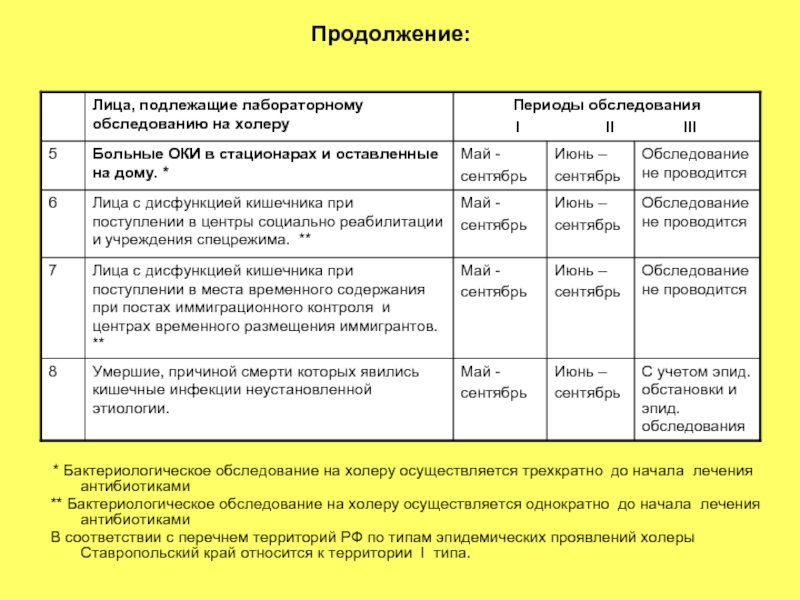
- 39. Продолжение: * Бактериологическое обследование на холеру
Слайд 1Меры по профилактике КГЛ и других особо опасных инфекций на догоспитальном
Слайд 3Лечебные и противоэпидемические мероприятия на дому или в учреждении при выявлении
При выявлении больного на дому или в учреждении врач СП принимает меры:
собирает эпиданамнез
изолирует больного в отдельной комнате
оказывает больному медпомощь
сообщает старшему врачу смены о выявленном больном (не выходя из комнаты) по телефону, с помощью родственников, соседей, водителя СП, не бывших в контакте с больным, затребует противоэпидемическую укладку.
до получения укладки -изолирует себя от заражения: закрывает нос и рот повязкой, предварительно обрабатывает открытые части тела любым дез. средством (1% р-р хлорамина, 70% спирта и т.д.),
после доставки укладки – обрабатывает себе слизистые оболочки глаз, рта и носа раствором стрептомицина,
одевает защитную одежду
берет на учет всех лиц, которые могли быть в контакте с больным с начала его заболевания
дождавшись приезда эвакобригады, снимает халат, повязку, помещает их в бачок с дез. растворами, влагонепроницаемый пакет, обрабатывает дез. раствором обувь и переходит в другое помещение, где проходит полную обработку и личную экстренную профилактику и переодевание в запасной комплект одежды.
Слайд 4Вопрос о порядке госпитализации и лечения больного, подозрительного на ООИ, решается
Все транспортабельные больные немедленно направляются санитарным транспортом с места выявления в предусмотренные для этих случаев стационары.
Нетранспортабельным больным неотложная помощь оказывается на месте с вызовом оснащенной всем необходимым бригады скорой помощи для последующей транспортировки в стационар.
Осмотр больного консультантами является обязательным, должен осуществляться на месте выявления или немедленно после госпитализации.
Слайд 5Забор материала от больных
Производится медицинскими работниками стационара, в который госпитализирован больной,
В случае невозможности быстрого прибытия указанных специалистов забор материала от больного осуществляют два медицинских работника, один из которых должен быть врачом-инфекционистом или терапевтом (хирургом), имеющим специальную подготовку по особо опасным инфекциям.
Допускается забор материала от больного, подозрительного на холеру (испражнения, рвотные массы), медицинским работником на дому, по месту работы, в медицинском учреждении, где выявлен больной.
У больного, подозрительного на малярию, забор крови на исследование (тонкий мазок и толстая капля) осуществляется при его выявлении в любом медицинском учреждении (медпункт, судовой изолятор, ФАП, ФП, поликлиника, больница и т.п.) или немедленно при поступлении в стационар, если больной выявлен на дому, в вагоне поезда, на вокзале и других местах, где нет условий для взятия крови на исследование.
Слайд 6СХЕМА оперативных мероприятий МУЗ «ПССМП» при выявлении на вызове больного с подозрением
Слайд 104. Противоэпидемические мероприятия в инфекционной больнице при доставке больного машиной СП.
Слайд 131. Бригада на вызове:
Уточнить эпид. Анамнез, обращая особое внимание на лиц,
Осмотреть больного, выявляя сигнальные симптомы карантинных болезней.
Оповестить старшего врача и запросить укладку для работы в очаге ООИ.
Составить список контактных.
При подозрении на ККГЛ, не делать инъекций, аспирин противопоказан, применять физические методы охлаждения.
Получив укладку, одеть СИЗ, предварительно провести личные профилактические мероприятия, пользуясь укладкой для проведения экстренной личной профилактики.
Госпитализировать больного в инфекционную больницу, после чего обработать СИЗ, согласно инструкции.
За бригадой устанавливается наблюдение по месту работы.
Слайд 142. Диспетчер:
Координация связи и действий бригады, старшего врача, администрации и т.д.
Слайд 153. Старший врач смены:
1.Оповещает администрацию ССМП.
2.Направляет машину с укладкой на адрес
3.Поддерживать с бригадой радиосвязь, руководить ее действиями
Слайд 164. Медсестра ЦЗ:
1.Выдает укладку для работы в очаге ООИ.
2. По окончании
Слайд 175. Главный врач:
1.Оповещение: УЗД г.Пятигорска, ТОТУ «Роспотребнадзор» по СК г. Пятигорск,
2.Поддерживать с бригадой радиосвязь, руководить ее действиями.
3. После госпитализации больных составить письменное донесение в ЦГБ.
4.При обнаружении больного на амбулаторном приеме обеспечить на станции карантинный режим.
4.Обеспечить организацию заключительной дезинфекции.
Слайд 201. Костюм надевают в следующем порядке:
комбинезон (пижама),
носки (чулки),
сапоги (галоши)
капюшон (большая косынка)
противочумный
Тесемки у ворота халата, а также пояс халата завязывают спереди на левой стороне петлей, таким же образом закрепляют тесемки на рукавах.
Слайд 21Порядок надевания противочумного костюма (продолжение):
2. Респиратор (маску) надевают на лицо так,
Верхние тесемки маски завязывают петлей на затылке, а нижние – на темени (по типу пращевидной повязки). Надев респиратор, по бокам крыльев носа закладывают ватные тампоны.
3. Очки должны плотно прилегать к капюшону (косынке), стекла натерты специальным карандашом или кусочком сухого мыла, предупреждающими их запотевание. В местах возможной фильтрации воздуха закладывают ватные тампоны.
4. Затем надеваются перчатки (после проверки их на целостность воздухом).
5. За пояс халата с правой стороны закладывают полотенце.
При проведении патологоанатомического вскрытия трупа дополнительно надевают клеенчатый (прорезиненный) фартук, нарукавники, вторую пару перчаток, полотенце закладывают за пояс фартука с правой стороны.
Слайд 22ПОРЯДОК СНЯТИЯ КОСТЮМА
Снимают защитный костюм после работы в специально выделенном для
Слайд 23Для обеззараживания костюма должны быть предусмотрены:
а) тазик или бачок с дезраствором
б) тазик с дезраствором для обработки рук в перчатках в процессе снятия костюма
в) банка с притертой пробкой с 70% спиртом для обеззаражиания очков и фонендоскопа
г) кастрюли с дезраствором или мыльной водой для погружения ватно-марлевых масок
д) металлический бак с дезраствором для обеззараживания халата, косынки (капюшона) и полотенца
е) металлическая кастрюля или стеклянная банка с дезраствором для обеззараживания перчаток
При обеззараживании костюма дезинфицирующими растворами все его части полностью погружают в раствор.
Слайд 24Снимают костюм медленно, не торопясь:
- в течение 1-2 мин. моют
- после снятия каждой части костюма руки в перчатках погружают в дезраствор
- сапоги или галоши протирают сверху вниз ватными тампонами, обильно смоченными дезинфицирующим раствором (для каждого сапога применяют отдельный тампон)
- медленно вынимают полотенце
- протирают ватным тампоном, обильно смоченным дезраствором, клеенчатый фартук и снимают его, сворачивая наружной стороной внутрь
- снимают вторую пару перчаток и нарукавники, не касаясь открытый частей кожи, вынимают фонендоскоп
- очки снимают плавным движением, оттягивая их двумя руками вперед, верх, назад, на голову
- ватно-марлевую маску снимают, не касаясь лица, наружной ее стороной
- развязывают завязки ворота халата, пояс
- опустив верхний край перчаток, развязывают завязки рукавов, снимают халат, заворачивая наружную его часть внутрь
- снимают косынку, осторожно собирая все концы ее в одну руку на затылке
- снимают перчатки, проверяют их на целостность в дезрастворе (но не воздухом)
- еще раз обмывают сапоги (галоши) в баке с дезраствором и снимают их.
Слайд 27Экстренная личная профилактика чумы
При контакте с больным чумой:
Открытые части тела
Рот и горло прополаскивают 70% этиловым спиртом.
В нос закапывают 1% р-р протаргола.
В глаза и нос закапывают р-р cтрептомицина сульфата (содержимое флакона - 0,5 г – растворить в 20 мл дистиллированной воды)
Слайд 28Экстренная личная профилактика КГЛ.
При контакте с больным КГЛ:
Слизистые оболочки рта, носа,глаза
Рот и горло дополнительно прополаскивают 70% этиловым спиртом или 0,05% р-ром марганцовокислого калия, 1% раствором борной кислоты.
Слайд 29Экстренная личная профилактика инфекционного заболевания неясной этиологии
Если авария произошла при работе
Слайд 31Перечень предметов, необходимых при заборе материала от больного (трупа) для лабораторного
5.1 Укладка для забора нативного материала от больного с подозрением на холеру и малярию (для больничных учреждений неинфекционного профиля, станций скорой и неотложной медицинской помощи, амбулаторно-поликлинических учреждений).
Слайд 325.1 Укладка для забора нативного материала от больного с подозрением на
Слайд 33 Перечень предметов, необходимых при заборе материала от больного (трупа) для лабораторного
Слайд 35Забор материала на холеру (МУ 3.4.1028-01)
Забор материала может быть осуществлен в
Испражнения и рвотные массы для лабораторного исследования необходимо брать немедленно при выявлении больного и обязательно до начала лечения антибиотиками. Выделения в объеме 10-20 мл ложкой или стеклянной трубкой с резиновой грушей переносят в стерильные банки, которые закрывают крышкой и помещают в полиэтиленовые мешочки.
При отсутствии испражнений материал забирают в инфекционном стационаре алюминиевыми петлями. Петлю смачивают стерильным физиологическим раствором и вводят в прямую кишку на глубину 6-10 см. Содержимое переносят во флакон или пробирку с 1% пептонной водой
Слайд 36Забор крови при подозрении на заболевание малярией
(МУ 3.4.1028-01)
Для исследования используют
Забор крови производится вне зависимости от уровня температуры.
Взятие производят с соблюдением правил асептики. Кожу пальца протирают спиртом и делают прокол иглой-копьем. Первую выступившую каплю вытирают сухой ватой, затем палец поворачивают проколом вниз и ко второй капле прикасаются предметным стеклом. Диаметр капли должен быть около 5 мм. Нанесенную на стекло каплю размазывают углом другого предметного стекла до диаметра 10-15 мм.
Приготовленные таким образом толстые капли крови высушивают при комнатной температуре на воздухе, завертывают в обычную бумагу, помещают в полиэтиленовый пакет, снабжают направлением.
Слайд 37Упаковка и транспортировка материала.
Каждую пробирку, банку или другую посуду, в которую
После этого пробки заклеивают лейкопластырем или покрывают колпачком из хлорвиниловой пленки (целлофановой, вощеной бумаги или пергамента) и плотно завязывают.
Затем пробирки помещают в металлический пенал, края между крышкой и корпусом пенала заклеивают лейкопластырем. Пенал заворачивают в целлофановую пленку, делают пометку «Верх» и помещают в бикс.
Каждую банку отдельно заворачивают в хлорвиниловую пленку, целлофановую, вощеную бумагу или марлю и помещают в бикс или металлический ящик, который опечатывают и отправляют в сопровождении 2 человек, один из которых медработник, в лабораторию специальным транспортом. К посылке прилагают сопроводительный документ.
Срок доставки материала в лабораторию – не позднее 2 часов после забора. При невозможности своевременной доставки используется консервант или транспортная среда.
Слайд 38Лабораторному исследованию на холеру при проведении эпид.надзора в соответствии со ст.33
Слайд 39Продолжение:
* Бактериологическое обследование на холеру осуществляется трехкратно до начала лечения антибиотиками
**
В соответствии с перечнем территорий РФ по типам эпидемических проявлений холеры Ставропольский край относится к территории I типа.