- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Медицинская помощь при травме груди и живота на догоспитальном этапе презентация
Содержание
- 1. Медицинская помощь при травме груди и живота на догоспитальном этапе
- 2. В настоящее время частота закрытых травм
- 3. Повреждения груди В патогенезе острого периода травматической
- 4. Повреждения груди Формирование синдрома дыхательной недостаточности при
- 5. Повреждения груди Синдром острой сердечно сосудистой недостаточности
- 6. Повреждения груди Ведущими симптомами при травме груди
- 7. Повреждения груди Виды опасных для жизни состояний,
- 8. Обструкция верхних дыхательных путей Обусловлена скоплением в
- 9. Множественные переломы ребер Наиболее тяжелые состояния вызывают окончатые(двойные) переломы ребер.
- 10. Дыхательные расстройства Клинически проявляются в виде
- 11. Открытый пневмоторакс Наблюдается при проникающих ранениях
- 12. Напряженный пневмоторакс Возникает при закрытых повреждениях трахеи,
- 13. Эмфизема средостения Возникает при повреждении трахеи,
- 14. Подкожная эмфизема Частое осложнение переломов ребер,
- 15. Травматический гемоторакс Выделяют 3 наиболее частых источника
- 16. Тампонада сердца При наличии раны грудной
- 17. Повреждения живота Абсолютными местными клиническими признаками проникающего
- 18. Повреждения живота Уже на догоспитальном этапе при
- 19. Повреждения живота 1. Для внутрибрюшного кровотечения характерны
- 20. Повреждения живота 2. Разрыв и перфорация полых
- 21. Основные современные принципы оказания медицинской помощи пострадавшим
- 22. На догоспитальном этапе перед фельдшером, врачом
- 23. При изолированных переломах 1-2 ребер, не сопровождающихся
- 24. Восстановление проходимости верхних дыхательных путей достигается
- 25. При проникающих ранениях груди накладываем окклюзионную
- 26. Напряженный пневмоторакс показания для экстренной пункции и
- 27. При большом гемотораксе(напряженном) с нарушением функции внешнего
- 28. Вывод Таким образом, прежде всего необходимо:
Слайд 1
Тюменский медицинский колледж
Медицинская помощь при травме груди и живота на догоспитальном
Выполнил: преподаватель, к.м.н.
Шестаков Александр Васильевич
Слайд 2
В настоящее время частота закрытых травм и ранений груди и живота
В мирное время тяжёлые закрытые повреждения груди являются следствием ДТП (55-72%),падение с высоты (23,7-36%), а открытые повреждения часто возникают в результате ранения холодным и огнестрельным оружием.
Тяжёлые повреждения груди диагностируются у 8-10% пострадавших, на долю закрытых травм живота приходится 10% всех механических повреждений.
Слайд 3Повреждения груди
В патогенезе острого периода травматической болезни при повреждении груди главную
болевой синдром
синдром внутреннего кровотечения и острой кровопотери
острая дыхательная и сердечнососудистая недостаточность.
Болевой синдром возникает в результате перелома ребер,грудины и ключицы, разрывов париетальной плевры, скопление в плевральной полости крови, а при сочетанной травме –повреждения других частей тела.
Слайд 4Повреждения груди
Формирование синдрома дыхательной недостаточности при повреждениях груди происходит под воздействием
1) боли при переломах ребер и разрыве периетальной плевры;
2)флотации «реберного клапана»;
3)разрыва легкого;
4)гематоракса;
5)пневмоторакса;
6)ателектаза легкого;
7)повреждения диафрагмы;
8)ушиба легкого и внутрилегочных гематом;
9)нарушение проходимости трахеи бронхов вследствие скопления в них мокроты и крови, бронхоспазма;
10)разрыва бронхов;
11)ларингоспазма;
12)центральных нарушений дыхания (угнетение дыхательного центра).
Слайд 5Повреждения груди
Синдром острой сердечно сосудистой недостаточности при повреждениях груди возникает вследствие:
2) нарастающей эмфиземе средостения
3) напряженного пневмоторакса
4) острой кровопотери.
Слайд 6Повреждения груди
Ведущими симптомами при травме груди являются:
1. Боли в груди,
2. Одышка.
3. Цианоз слизистых оболочек.
4.Тахипноэ.
5. Деформация грудной клетки.
6. Парадоксальное дыхание и флотация реберно-мышечного клапана.
7. Изменение перкуторного звука на стороне поражения, ослабление или полное отсутствие дыхательных шумов над легкими
8. Артериальная гипотензия, тахикардия и глухость тонов сердца.
Слайд 7Повреждения груди
Виды опасных для жизни состояний, требующих экстермальной помощи на догоспитальном
а) обструкция верхних дыхательных путей
б) множественные переломы ребер
в) открытый пневмоторакс
г) напряженный пневмоторакс
д) нарастающая эмфизема средостения
е) гемоторакс
ж) тампонада сердца
Слайд 8Обструкция верхних дыхательных путей
Обусловлена скоплением в верхних дыхательных путях:
1) аспирационных
2) крови
3) мокроты
4) попаданием инородных тел
5) повреждением костей лицевого черепа, гортани и трахеи.
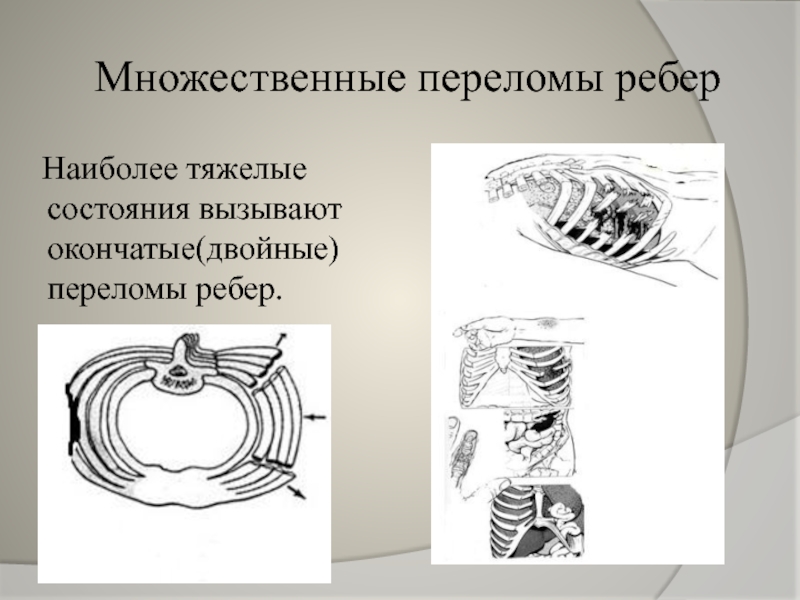
Слайд 9Множественные переломы ребер
Наиболее тяжелые состояния вызывают окончатые(двойные) переломы ребер.
Слайд 10Дыхательные расстройства
Клинически проявляются в виде нарушения частоты, ритма и глубины
Западение флотирующего участка при вдохе способствует попаданию воздуха, насыщенного углекислым газом, из поврежденного легкого в неповрежденное, что обуславливает вентиляционный компонент дыхательной недостаточности.
Слайд 11Открытый пневмоторакс
Наблюдается при проникающих ранениях грудной клетки, хотя повреждения внутренних
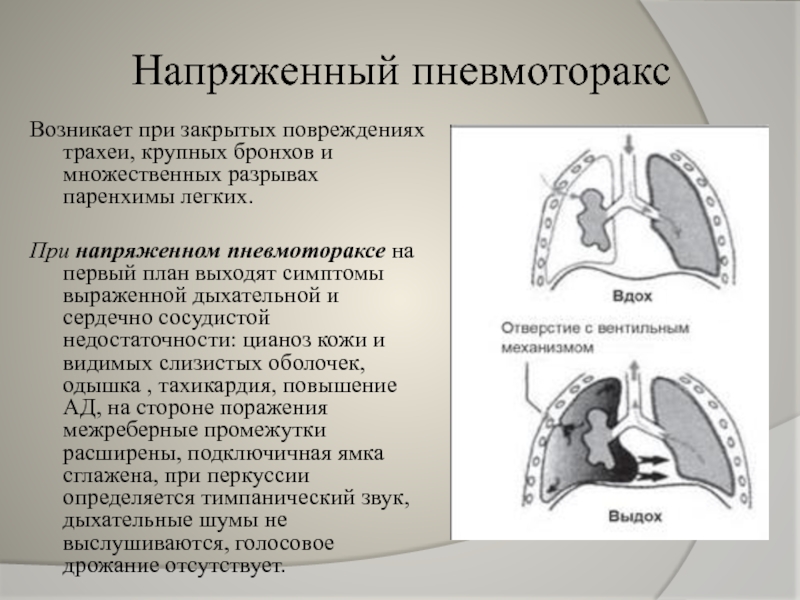
Слайд 12Напряженный пневмоторакс
Возникает при закрытых повреждениях трахеи, крупных бронхов и множественных разрывах
При напряженном пневмотораксе на первый план выходят симптомы выраженной дыхательной и сердечно сосудистой недостаточности: цианоз кожи и видимых слизистых оболочек, одышка , тахикардия, повышение АД, на стороне поражения межреберные промежутки расширены, подключичная ямка сглажена, при перкуссии определяется тимпанический звук, дыхательные шумы не выслушиваются, голосовое дрожание отсутствует.
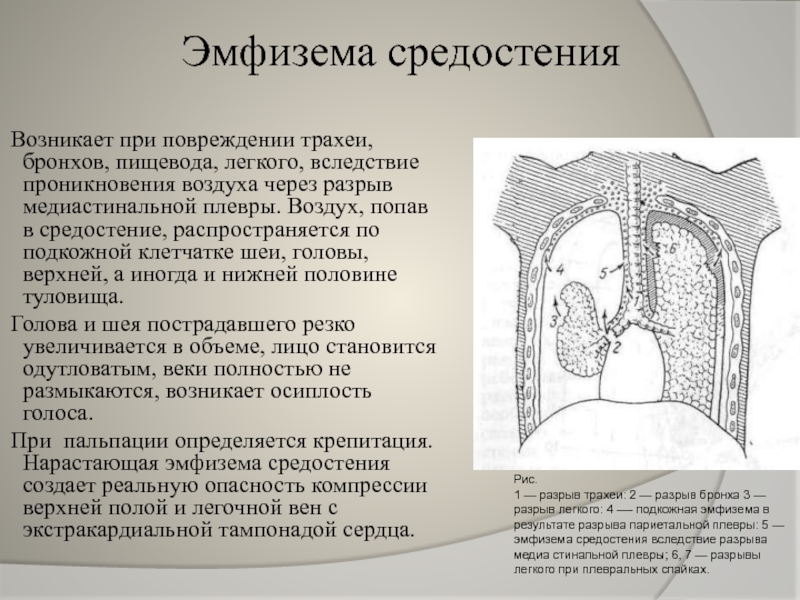
Слайд 13Эмфизема средостения
Возникает при повреждении трахеи, бронхов, пищевода, легкого, вследствие проникновения
Голова и шея пострадавшего резко увеличивается в объеме, лицо становится одутловатым, веки полностью не размыкаются, возникает осиплость голоса.
При пальпации определяется крепитация. Нарастающая эмфизема средостения создает реальную опасность компрессии верхней полой и легочной вен с экстракардиальной тампонадой сердца.
Рис.
1 — разрыв трахеи: 2 — разрыв бронха 3 — разрыв легкого: 4 —- подкожная эмфизема в результате разрыва париетальной плевры: 5 — эмфизема средостения вследствие разрыва медиа стинальной плевры; 6, 7 — разрывы легкого при плевральных спайках.
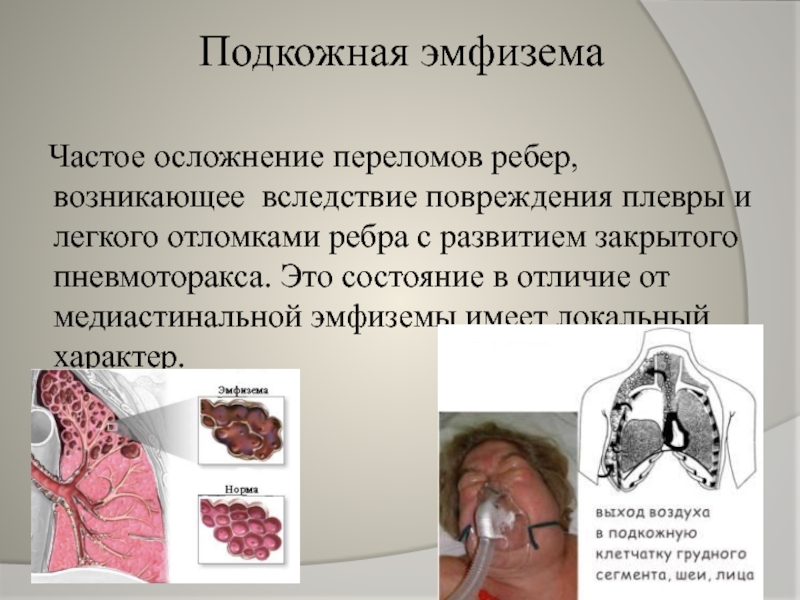
Слайд 14Подкожная эмфизема
Частое осложнение переломов ребер, возникающее вследствие повреждения плевры и
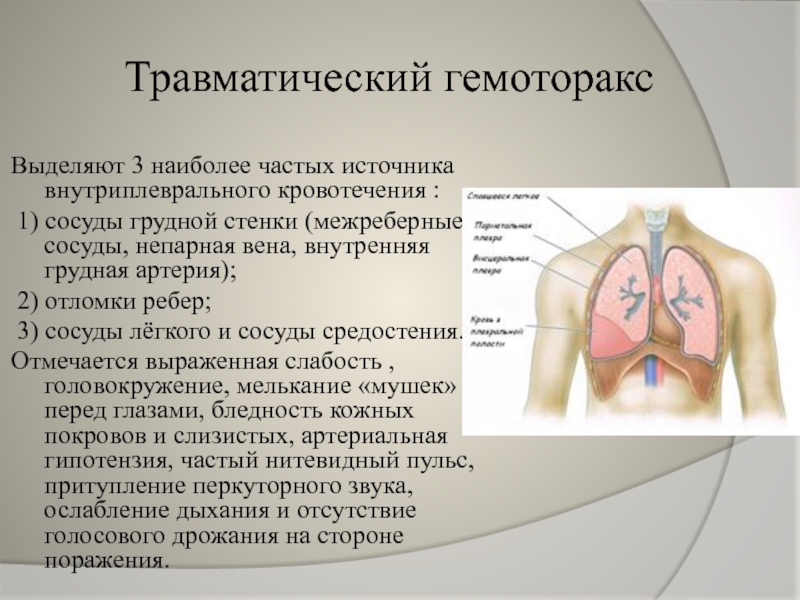
Слайд 15Травматический гемоторакс
Выделяют 3 наиболее частых источника внутриплеврального кровотечения :
1) сосуды
2) отломки ребер;
3) сосуды лёгкого и сосуды средостения.
Отмечается выраженная слабость , головокружение, мелькание «мушек» перед глазами, бледность кожных покровов и слизистых, артериальная гипотензия, частый нитевидный пульс, притупление перкуторного звука, ослабление дыхания и отсутствие голосового дрожания на стороне поражения.
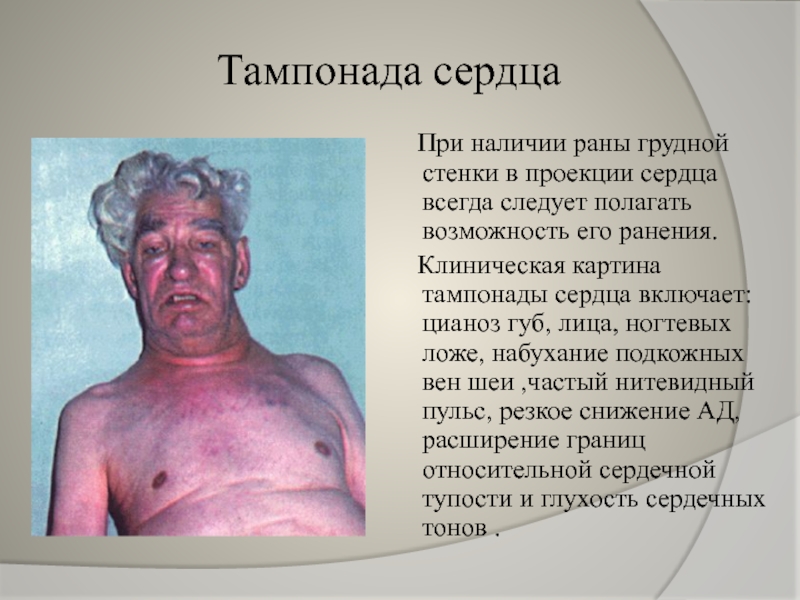
Слайд 16Тампонада сердца
При наличии раны грудной стенки в проекции сердца всегда
Клиническая картина тампонады сердца включает: цианоз губ, лица, ногтевых ложе, набухание подкожных вен шеи ,частый нитевидный пульс, резкое снижение АД, расширение границ относительной сердечной тупости и глухость сердечных тонов .
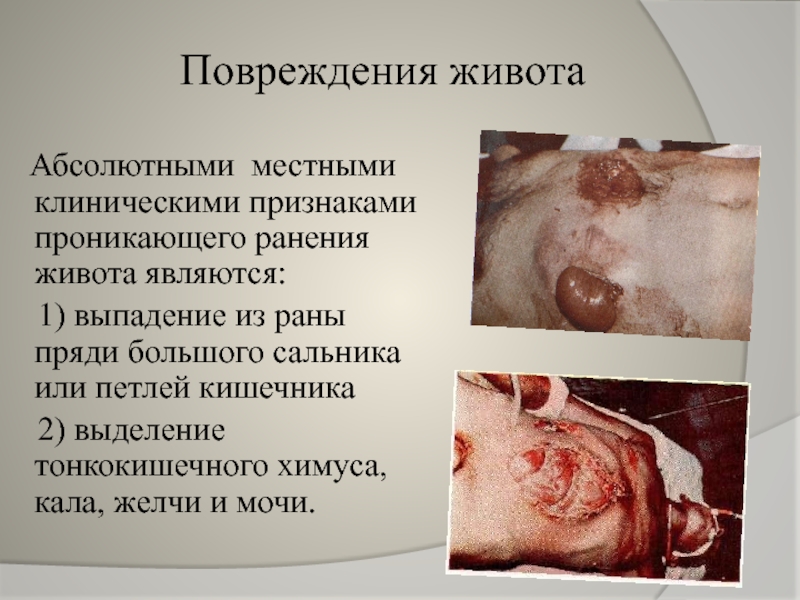
Слайд 17Повреждения живота
Абсолютными местными клиническими признаками проникающего ранения живота являются:
1) выпадение
2) выделение тонкокишечного химуса, кала, желчи и мочи.
Слайд 18Повреждения живота
Уже на догоспитальном этапе при повреждении органов живота развиваются:
1.
2. Синдром перфорации полого органа.
Слайд 19Повреждения живота
1. Для внутрибрюшного кровотечения характерны :
I) Общие признаки кровопотери (бледность
II) Местные симптомы: слабые боли в животе, наличие признаков раздражения брюшины при отсутствии напряжения мышц передней брюшной стенки (симптом Куленкампфа), притупление перкуторного звука в отлогих местах живота, симптом «ваньки-встаньки».
Слайд 20Повреждения живота
2. Разрыв и перфорация полых органов .
Перфорация сопровождается интенсивными болями
Слайд 21Основные современные принципы оказания медицинской помощи пострадавшим с повреждением груди и
- Синдромная диагностика неотложных состояний и тяжелых повреждений.
- Оказание неотложной медицинской помощи в оптимальном объеме и в минимальные сроки, устранение угрожающих жизни состояний на месте.
- Реанимационная поддержка во время транспортировки.
- Быстрая доставка пострадавшего с шоком непосредственно в противошоковую операционную многопрофильного специализированного стационара, с предварительным оповещением его дежурной бригады, минуя приёмное отделение.
- Соблюдение правила «золотого часа».
Слайд 22
На догоспитальном этапе перед фельдшером, врачом стоит задача не установления точного
Является оптимальным оказание помощи, в условиях мегаполиса, продолжительность догоспитального периода которой при шокогенной травме, не превышает 1 часа от момента её получения. Устранение болевого синдрома при повреждении груди достигается за счет парентерального введения наркотических и ненаркотических анальгетиков и местных блокад, ИВЛ с применением закиси азота.
Слайд 23При изолированных переломах 1-2 ребер, не сопровождающихся повреждениями внутренних органов ,
При множественных переломах эффективным средством является паравертебральная блокада.
При множественных переломах ребер с присоединением парадоксального дыхания, тяжёлой дыхательной недостаточности с частотой дыхания 40 в мин. и более показан перевод на ИВЛ закись азота и кислород 2:1.
Слайд 24
Восстановление проходимости верхних дыхательных путей достигается путем вытягивания и фиксации языка,
Слайд 25
При проникающих ранениях груди накладываем окклюзионную повязку с целью перевода открытого
Слайд 26Напряженный пневмоторакс показания для экстренной пункции и дренирования плевральной полости с
Нарастащая эмфизема средостения требует проведения срочной надгрудинной медиастинотомии и дренирования переднего средостения под ш/а.
Инфузионная терапия, введение глюкокортикоидов на догоспитальном этапе показаны при травме груди со значительной кровопотерей и признаками травматического шока.
Слайд 27При большом гемотораксе(напряженном) с нарушением функции внешнего дыхания, требуется дренирование плевральной
Тампонада сердца резко затрудняет работу сердечной деятельности, может вызвать остановку сердца. На догоспитальном этапе проводят декомпрессию околосердечной сумки, для этого пунктируют её (под мечевидным отростком) ,наибольшее распространение получил метод пункции перикарда по Ларрею.
Слайд 28Вывод
Таким образом, прежде всего необходимо:
1) установить факт повреждения груди и
2) наличие травматического шока и его степень
3) определить и устранить проявления угрожающих жизни состояний (ОДН, ОССН)
4) остановить наружное кровотечение.
Внутреннее кровотечение на догоспитальном этапе остановить практически невозможно поэтому пострадавшего необходимо как можно быстрее госпитализировать в стационар, по пути следования оказывать эффективную помощь( поддержание дыхания, противошоковая терапия с восстановлением ОЦК).
Сочетанные повреждения груди, живота, сопровождающиеся шоком характеризуются высокой летальностью (30-75%).
Из всех умерших при сочетанной травме груди у 60% смерть наступила на месте происшествия, у 21,7% во время транспортировки, у 18,3% после госпитализации.