Олжас 526 ЖМ
Семей 2017
- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Курациядағы созылмалы аурулары бар науқастардың диспансерлік бақылау кестесін құрастыру презентация
Содержание
- 1. Курациядағы созылмалы аурулары бар науқастардың диспансерлік бақылау кестесін құрастыру
- 3. Шағымы Жөтел,дене температурасы 38 С
- 4. Ауру анамнезі Өзін 5 жыл ауру деп
- 5. Өмір анамнезі 12.04.1967 жылы дүниеге келген. Дамуы
- 6. Қарап тексеру Жалпы жағдайы орташа ауырлықта,
- 7. Жүрек тондары тұйықталған, ритм дұрыс. АҚҚ
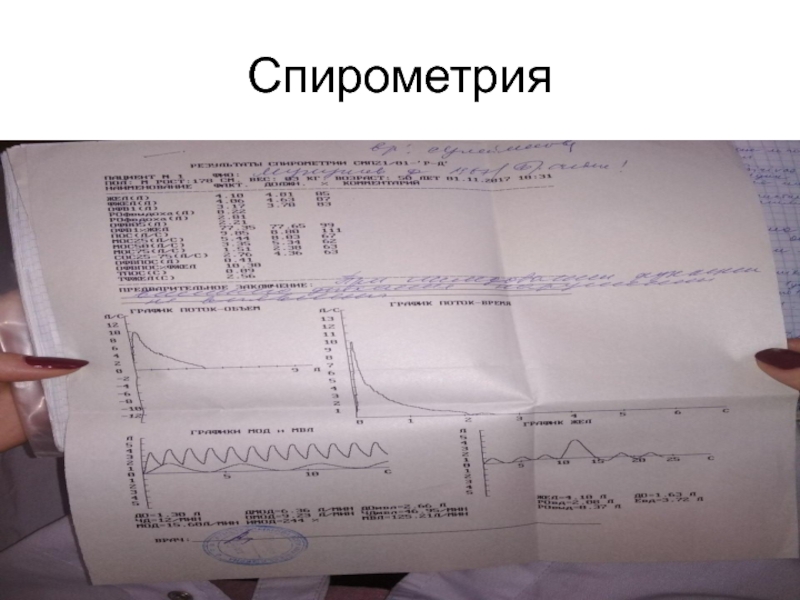
- 8. Спирометрия
- 9. Спирография: Қорытынды: ЖЕЛ орташа төмендеуі, ОФВ1/ФЖЕЛ
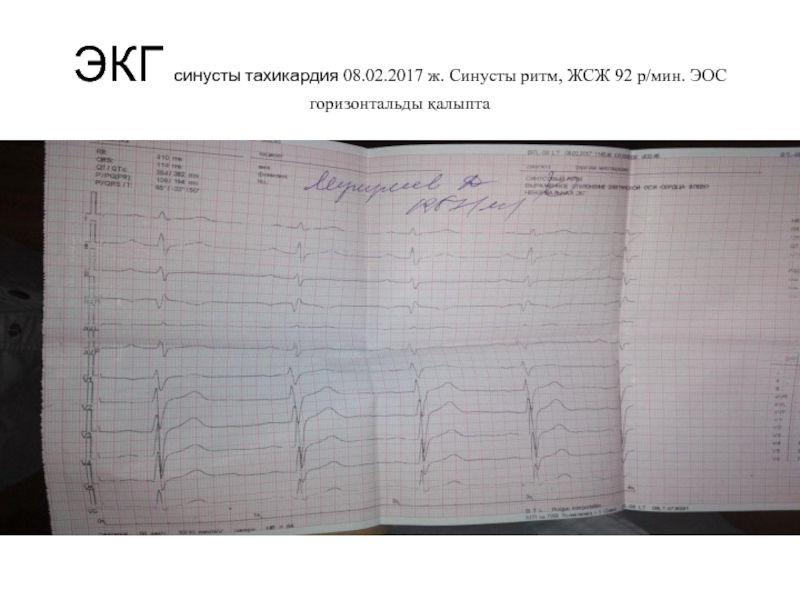
- 10. ЭКГ синусты тахикардия 08.02.2017 ж. Синусты ритм, ЖСЖ 92 р/мин. ЭОС горизонтальды қалыпта
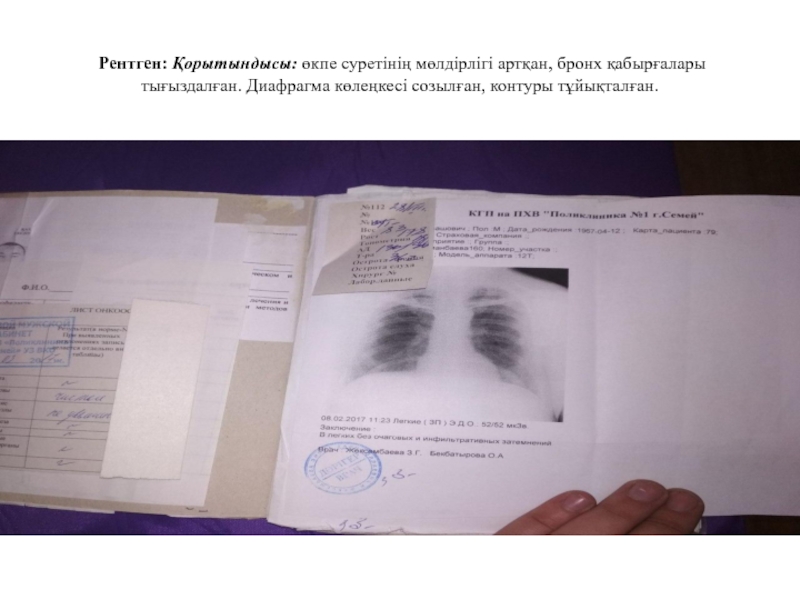
- 11. Рентген: Қорытындысы: өкпе суретінің мөлдірлігі артқан,
- 12. Клиникалық диагноз Шағымдары: 3 айдан артық жөтелге,
- 13. ЕМІ Неотъемлемая часть – обучение пациентов и
- 14. . Медикаментозное лечение 14.2.1. Подбор базисной
- 15. Дисперсеризация №885 приказ СОӨА (J44) – ЖҚА,
Слайд 1СРС
Тақырыбы:Курациядағы созылмалы аурулары бар науқастардың диспансерлік бақылау кестесін құрастыру
Орындаған: Боранбаев
Слайд 3Шағымы
Жөтел,дене температурасы 38 С , қан араласқан қаырықтың болуы, ентігу,
ауаның жетпей қалуы, беткей тыныс алу.
Слайд 4Ауру анамнезі
Өзін 5 жыл ауру деп есептейді. Ауруы 2012 жылы басталған
дене қызуы көтерілген, жөтел, ауаның тарылуы, куденің қысылуымен байқалған. Жедел жәрдем шақыртып ЖМЖА пульмалогия бөліміне жеткізілген.
Слайд 5Өмір анамнезі
12.04.1967 жылы дүниеге келген. Дамуы өз жасына сай болған. Туберкулез,
гепатит ауруларын жоққа шығарады. Аппендэктомия жасалған, зиянды әдеттері жоқ. Аллергиялық анамнез теріс. Жанұялық анамнез теріс.
Слайд 6Қарап тексеру
Жалпы жағдайы орташа ауырлықта, есі анық. Дене қалпы қалыпты,
кеуде қуысы бөшке тәрізді. Бойы 172 см, салмағы 80 кг. ИМТ 27,06 кг/м2. Тері қабаттары таза, құрғақ, тері тургоры қалыпты. Перифериялық лимфа түйіндері ұлғаймаған.Көзге көрінер шырышты қабаты қызғылт түстес. ТАЖ жағынан дауысы қарлығулы, тыныс алуы мұрын арқылы еркін. Кеуде клеткасы бөшке тәрізді, симметриялы. ТАЖ – 18 рет мин. Аздаған физикалық жүктемеде ентігуі бар. Пальпацияда: дауыс дірілі әлсіз. Перкуссияда: қораптық дыбыс. Аускультацияда: өкпенің барлық аймағында қатқыл тыныс, өкпе үстінде құрғақ, ысқырықты сырылдар естіледі.
Слайд 7
Жүрек тондары тұйықталған, ритм дұрыс. АҚҚ 120/80 мм с.б. Пульс 75
рет/мин. Іші жұмсақ, ауырсынусыз. Бауыр және көкбауыр пальпацияланбайды. Зәр шығаруы еркін, ауырсынусыз. Ұрғылау сиптомы теріс. Нәжісі қалыпты.
Слайд 9
Спирография: Қорытынды: ЖЕЛ орташа төмендеуі, ОФВ1/ФЖЕЛ қалыптыдан 0,7 төмен. Обструкция көрінісі.
Бронхиалды өткізгіштіктің бұзылуы, шашыраңқы обструкция(Распространенная обструкция). КТ. Гиперинфляция көрінісі.Бөлік ішілік және парасептальдық эмфизема көрінісі.
Жоғарыда көрсетілген мәліметтерге қарай отырып клиникалық диагноз қоямын:
Негізгі: Бронх демікпесі (БА), В категориясы, орташа ауырлықты дәрежеде, ТЖ II саты. 3 топтағы мүгедектік.
Қосымша: ХОБЛ.ҚФ 3. Артық салмақ ИМТ 27,06 кг/м2.
Жоғарыда көрсетілген мәліметтерге қарай отырып клиникалық диагноз қоямын:
Негізгі: Бронх демікпесі (БА), В категориясы, орташа ауырлықты дәрежеде, ТЖ II саты. 3 топтағы мүгедектік.
Қосымша: ХОБЛ.ҚФ 3. Артық салмақ ИМТ 27,06 кг/м2.
Слайд 11 Рентген: Қорытындысы: өкпе суретінің мөлдірлігі артқан, бронх қабырғалары тығыздалған. Диафрагма
көлеңкесі созылған, контуры тұйықталған.
Слайд 12Клиникалық диагноз
Шағымдары: 3 айдан артық жөтелге, қақырықтың болуына, таңғы уақыттардағы ентігу,
ауаның жетіспеушілігі, қан араласқан қақырық
Анамнез: Науқас өзін 5 жылдан артық ауру санайды. Ауруы 2012 жылдан басталған, сол кезде ЖРВИ-мен ауырыған, содан кейін орташа физикалық жүктеме түскенде ентігу пайда болған, түнгі уақыттарда тұншығу ұстамасы қосылған. 2012 жылы Созылмалы бронхит, емделіп шыққан. Зиянды әдеттері жоқ.
Қарап тексеру: Жалпы жағдайы орташа ауырлықта. Таж жағынан дауысы қарлығулы, тыныс алуы мұрын арқылы еркін. Кеуде клеткасы бөшке тәрізді, симметриялы. ТАЖ – 18 рет мин. Аздаған физикалық жүктемеде ентігуі бар. Пальпацияда: дауыс дірілі әлсіз. Перкуссияда: қораптық дыбыс. Аускультацияда: өкпенің барлық аймағында қатқыл тыныс, өкпе үстінде құрғақ, ысқырықты сырылдар естіледі.
Зерттеу анализдері: Қақырық анализі:Жабысқақтығының жоғарылауы, қақырық сары түсті. Рентген: Қорытындысы: өкпе суретінің мөлдірлігі артқан, бронх қабырғалары тығыздалған. Диафрагма көлеңкесі созылған, контуры тұйықталған. Жүрек солға ұлғайған. Созылмалы бронхит белгілері көрінген.
Анамнез: Науқас өзін 5 жылдан артық ауру санайды. Ауруы 2012 жылдан басталған, сол кезде ЖРВИ-мен ауырыған, содан кейін орташа физикалық жүктеме түскенде ентігу пайда болған, түнгі уақыттарда тұншығу ұстамасы қосылған. 2012 жылы Созылмалы бронхит, емделіп шыққан. Зиянды әдеттері жоқ.
Қарап тексеру: Жалпы жағдайы орташа ауырлықта. Таж жағынан дауысы қарлығулы, тыныс алуы мұрын арқылы еркін. Кеуде клеткасы бөшке тәрізді, симметриялы. ТАЖ – 18 рет мин. Аздаған физикалық жүктемеде ентігуі бар. Пальпацияда: дауыс дірілі әлсіз. Перкуссияда: қораптық дыбыс. Аускультацияда: өкпенің барлық аймағында қатқыл тыныс, өкпе үстінде құрғақ, ысқырықты сырылдар естіледі.
Зерттеу анализдері: Қақырық анализі:Жабысқақтығының жоғарылауы, қақырық сары түсті. Рентген: Қорытындысы: өкпе суретінің мөлдірлігі артқан, бронх қабырғалары тығыздалған. Диафрагма көлеңкесі созылған, контуры тұйықталған. Жүрек солға ұлғайған. Созылмалы бронхит белгілері көрінген.
Слайд 13ЕМІ
Неотъемлемая часть – обучение пациентов и членов их семей. Цель обучения:
обеспечить пациента необходимой информацией и научить, как поддерживать состояние контроля, правильно использовать ингаляционные устройства, знать различие между базисными и неотложными препаратами, когда обращаться за медицинской помощью, как мониторировать свое состояние. Гипоаллергенная диета. Исключить контакт с причинным аллергеном, влияние неспецифических раздражителей (профессиональной вредности, поллютантов, резких запахов и др.). Отказ от курения (как активного, так и пассивного). Для улучшения дренажной функции и санации бронхиального дерева применяют массаж, дыхательную гимнастику, ЛФК.
Слайд 14
. Медикаментозное лечение 14.2.1. Подбор базисной терапии Выбор медикаментозного лечения зависит
от текущего контроля БА и тяжести астмы до назначения терапии. На каждой ступени терапии пациенты должны использовать препараты неотложной помощи (бронхолитики короткого и длительного действия). Ступень 1 (интермиттирующая): короткодействующие ингаляционные ß2- адреномиметики (сальбутамол, фенотерол) по потребности. Альтернативными препаратами могут быть короткодействующие антихолинергические препараты (ипратропия бромид), пероральные ß2-агонисты. В случае эпизодов ухудшения или учащения симптомов назначается регулярная терапия, как для ступени 2. Ступень 2 соответствует легкой персистирующей астме. Необходим регулярный прием одного из поддерживающих препаратов, обычно ИГКС в низких дозах (беклометазон 100-250 мкг/сут, будесонид 200-400 мкг/сут, флутиказон 100-250 мкг/сут, циклезонид 80-160 мкг/сут) а также ингаляции короткодействующего ß2-адреномиметика при необходимости. Альтернативными являются антилейкотриеновые препараты (монтелукаст) при побочных эффектах ИГКС (охриплость голоса) при сочетании БА с аллергическим ринитом. Ступень 3 (среднетяжелая персистирующая БА). Препарат неотложной помощи плюс один или два контролирующих: 1) комбинация низких доз ИГКС с ингаляционными ß2-агонистами длительного действия в виде фиксированных препаратов (флутиказон/салметерола ксинафоат, Флутиказона пропионат или будесонид/формотерол); или 2) ИГКС в средних дозах (беклометазон 250-500 мкг/сут, будесонид 400-800 мкг/сут, флутиказон 250-500 мкг/сут, циклезонид 160-320 мкг/сут); или 3) ИГКС в низких дозах плюс антилейкотриеновый препарат; или 4) ИГКС в низких дозах плюс теофиллин замедленного высвобождения. Аддитивный эффект ИГКС и пролонгированного ß2-агониста обычно позволяет достичь контроля БА без наращивания доз ИГКС до средних и высоких. Увеличение дозы ИГКС требуется если контроль БА не был достигнут через 3- 4 месяца данной терапии. Монотерапия ингаляционными ß2-агонистами длительного действия (салметерола ксинафоат, индакатерол) не допустима, они используются только в комбинации с ИГКС. Ступень 4 (тяжелая персистирующая астма). Препарат неотложной помощи плюс два или более контролирующих. Выбор на этой ступени зависит от предшествующих назначений на ступени 2 или 3. Предпочтительна комбинация средних или высоких доз ИГКС (беклометазон 500-1000 мкг/сут, будесонид 800-1600 мкг/сут, флутиказон 500-1000 мкг/сут, циклезонид 320-1280 мкг/сут) с ингаляционными ß2-агонистами длительного действия (флутиказон/салметерола ксинафоат или будесонид/формотерол). Возможна комбинация с третьим препаратом (антилейкотриеновый или теофиллин замедленного высвобождения). Добавление к комбинированной терапии (ИГКС+пролонгированные ß2-агонисты) антилейкотриеновых препаратов увеличивает эффективность лечения. Ступень 5 (тяжелая неконтролируемая БА на фоне терапии ступени 4, но с сохраняющимися ежедневными симптомами и частыми обострениями). Требуется добавление пероральных ГКС к другим препаратам, что увеличивает эффективность лечения, но сопровождается значимыми побочными реакциями. Пациент должен быть информирован о риске развития нежелательных эффектов. При тяжелой аллергической астме, неконтролируемой комбинацией других препаратов (включая высокие дозы ИГКС или пероральные ГКС), целесообразно применение антител к иммуноглобулину Е (anti-IgE - омализумаб). Данная группа препаратов должна назначаться только специалистом (пульмонолог, аллерголог). Важную роль имеет способ доставки ингаляционного препарата в дыхательные пути. Все ингаляционные препараты (кроме циклезонида) должны применяться с использованием спейсера, при необходимости с маской.
Слайд 15Дисперсеризация
№885 приказ
СОӨА (J44) – ЖҚА, ЖЗА жылына 2рет; Рентген(ЖКҚ), қақырықтың микроскопиясы,
АБ сезімталдық анализі - жылына 1рет;
ЖТД қарауы - - Асқыну белгілерін анықтау – Анықталды - - Дереу стационарға жолдау.
Егер анықталмаса - - 1) СӨС туралы кеңес беру; 2) ҚФ жою; 3) Психопрофилактика; 4) Негізгі және қосымша аурулары бойынша терапия жүргізу. Егер 2 апта ішінде ем нәтижесіз болса---- Оксиметрия , Спирометрия жылына 1 рет. Бронхоскопия, КТ өкпенің 1 жылда 2 рет өту керек. –Кейін пульмонолог кеңесіне бару. Осы кезде асқыну белгілері анықталмаса -- - 1) СӨС туралы кеңес беру; 2) ҚФ жою; 3) Психопрофилактика; 4) Негізгі және қосымша аурулары бойынша терапия жүргізу.
– Анықталды - - Дереу стационарға жолдау.
Егер асқыну белгілері күдікті болса - -- Оксиметрия , Спирометрияжылына 1 рет. Бронхоскопия, КТ өкпенің 1 жылда 2 рет өту керек. – Кейін пульмонолог кеңесіне бару. Осы кезде асқыну белгілері анықталмаса -- - 1) СӨС туралы кеңес беру; 2) ҚФ жою; 3) Психопрофилактика; 4) Негізгі және қосымша аурулары бойынша терапия жүргізу.
– Анықталды - - Дереу стационарға жолдау.
ЖТД қарауы - - Асқыну белгілерін анықтау – Анықталды - - Дереу стационарға жолдау.
Егер анықталмаса - - 1) СӨС туралы кеңес беру; 2) ҚФ жою; 3) Психопрофилактика; 4) Негізгі және қосымша аурулары бойынша терапия жүргізу. Егер 2 апта ішінде ем нәтижесіз болса---- Оксиметрия , Спирометрия жылына 1 рет. Бронхоскопия, КТ өкпенің 1 жылда 2 рет өту керек. –Кейін пульмонолог кеңесіне бару. Осы кезде асқыну белгілері анықталмаса -- - 1) СӨС туралы кеңес беру; 2) ҚФ жою; 3) Психопрофилактика; 4) Негізгі және қосымша аурулары бойынша терапия жүргізу.
– Анықталды - - Дереу стационарға жолдау.
Егер асқыну белгілері күдікті болса - -- Оксиметрия , Спирометрияжылына 1 рет. Бронхоскопия, КТ өкпенің 1 жылда 2 рет өту керек. – Кейін пульмонолог кеңесіне бару. Осы кезде асқыну белгілері анықталмаса -- - 1) СӨС туралы кеңес беру; 2) ҚФ жою; 3) Психопрофилактика; 4) Негізгі және қосымша аурулары бойынша терапия жүргізу.
– Анықталды - - Дереу стационарға жолдау.