- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Интенсивния терапия инсультов презентация
Содержание
- 1. Интенсивния терапия инсультов
- 2. По определению ВОЗ: Инсульт – это быстро
- 3. Острое нарушение мозгового кровообращения (ОНМК, инсульт) Это
- 4. Основные факторы риска ОНМК
- 5. Распределение «факторов риска» развития недостаточности мозгового кровообращения (G.J.Hankey, J.M.Wardlaw, 2002)
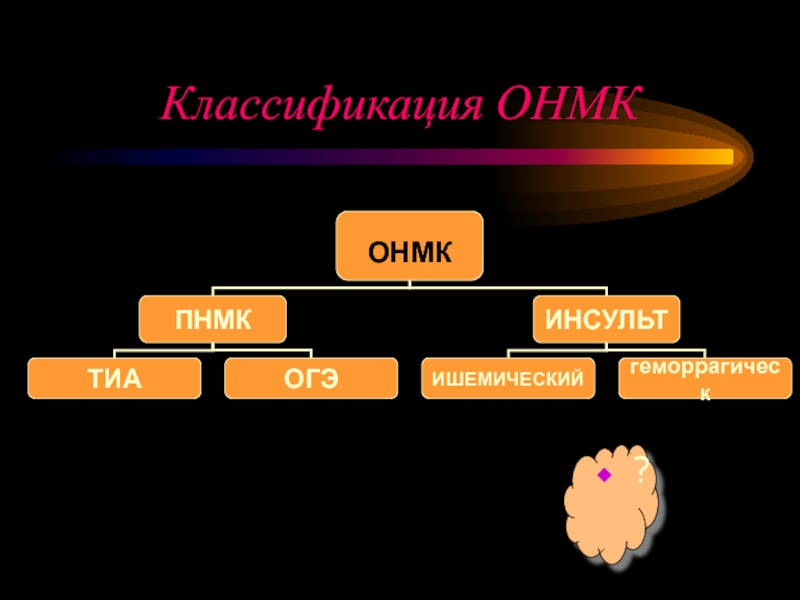
- 6. Классификация ОНМК ?
- 7. Этапы медицинской помощи при ОНМК Догоспитальный (врач,
- 8. Этапы медицинской помощи при ОНМК
- 10. Диагноз ОНМК На догоспитальном этапе не требуется
- 11. ТЕРАПИЯ ТИА и ИШЕМИЧЕСКОГО ИНСУЛЬТА в ОСТРОМ
- 12. Неотложные лечебные меры Восстановление проходимости дыхательных путей
- 13. Восстановление проходимости дыхательных путей Обеспечение адекватности
- 14. Поддержание адекватного уровня А/Д От экстренного
- 15. На догоспитальном этапе возможно использовать для улучшения
- 16. Купирование судорог Введение 2 мл раствора реланиума
- 17. ПОКАЗАНИЯ для ГОСПИТАЛИЗАЦИИ Все больные с ОНМК,
- 18. ВРЕМЯ ГОСПИТАЛИЗАЦИИ так быстро как это
- 19. МЕСТО ГОСПИТАЛИЗАЦИИ многопрофильный стационар, имеющий: КТ
- 20. Госпитальный (стационарный) этап ЦЕЛИ: Уточнение
- 21. ГОСПТАЛИЗАЦИЯ Первые 2-6 часов –в ОРИТ;
- 22. Главные причины летальных исходов в первые 1-2
- 23. НЕОТЛОЖНЫЕ МЕРОПРИЯТИЯ при поступлении: оценить
- 24. ОБЕСПЕЧЕНИЕ ОКСИГЕНАЦИИ очищение верхних дыхательных путей постановка воздуховода интубация и перевод на ИВЛ
- 25. КРИТЕРИИ для ИНТУБАЦИИ и ИВЛ Кома
- 26. ПОДДЕРЖАНИЕ АДЕКВАТНОГО АД Не следует снижать АД,
- 27. КУПИРОВАНИЕ СУДОРОГ: Реланиум в тяжелых случаях -
- 28. ДАЛЬНЕЙШИЕ ДЕЙСТВИЯ (проводятся в приемном покое
- 29. Неотложные исследования до КТ(МР): ЭКГ и R-графия
- 30. ТАКТИКА ВЕДЕНИЯ БОЛЬНОГО по результатам томографии
- 31. ПОКАЗАНИЯ для ПРЕБЫВАНИЯ в ОРИТ: Необходимость
- 32. ПОКАЗАНИЯ для ПРЕБЫВАНИЯ в ПИТ: ( при
- 33. ЛЕЧЕНИЕ ИНСУЛЬТА общие мероприятия по
- 34. БАЗИСНАЯ ТЕРАПИЯ Направлена на купирование нарушений жизненно-важных
- 35. БАЗИСНАЯ ТЕРАПИЯ I. Купирование нарушений жизненно важных
- 36. С этой целью используются следующие препараты: Нифедипин
- 37. Выраженная артериальная гипотензия после развития
- 38. Купирование эпилептического статуса или серии
- 39. Дегидратация Дегидратация проводится с целью борьбы с
- 40. Осмодиуретики Глицерин наиболее предпочтителен, обладает более длительным
- 41. Салуретики Фуросемид (лазикс), увеличивают диурез за
- 42. Кортикостероидные гормоны (дексаметазон, преднизолон) оказывают преимущественно
- 43. Коррекция вегетативных гиперреакций, психомоторного возбуждения, рвоты,
- 44. Купирование возбуждения, рвоты
- 45. Борьба с вестибулярными нарушениями. Вазобрал назначают
- 46. Купирование отека легких Вне
- 47. ГЕМОДИЛЮЦИЯ У больных с повышенным Нt
- 48. НЕЙРОПРОТЕКТОРНАЯ ТЕРАПИЯ Назначение антикоагулянтной и
- 49. НЕЙРОПРОТЕКТОРНАЯ ТЕРАПИЯ Раннее применение нейропротекторов позволяет
- 50. Первичная нейропротекция Первичная нейропротекция направлена на предотвращение
- 51. Система мероприятий по уходу: Повороты с
- 52. Коррекция основных параметров гомеостаза КЩС Электролиты Осмолярность Глюкоза Мочевина, креатинин Гемореология
- 53. Основные неврологические осложнения при ОНМК Инфаркт мозга
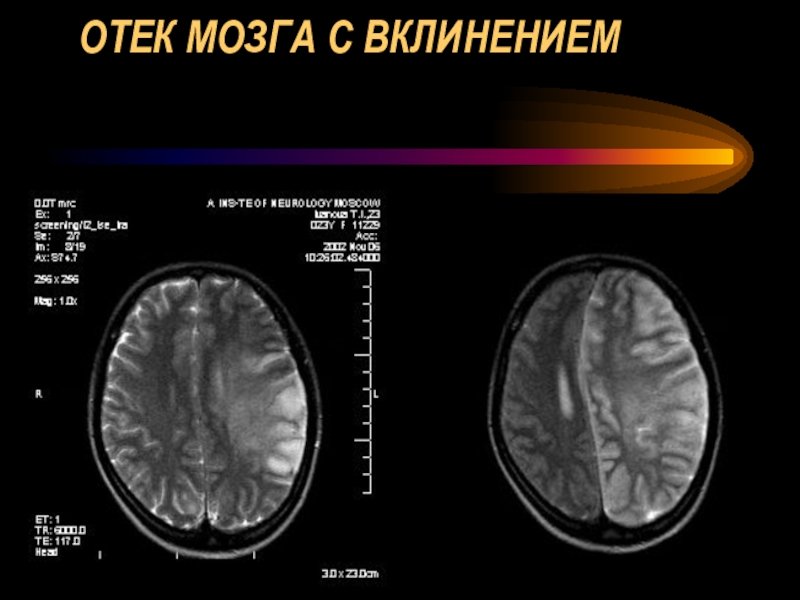
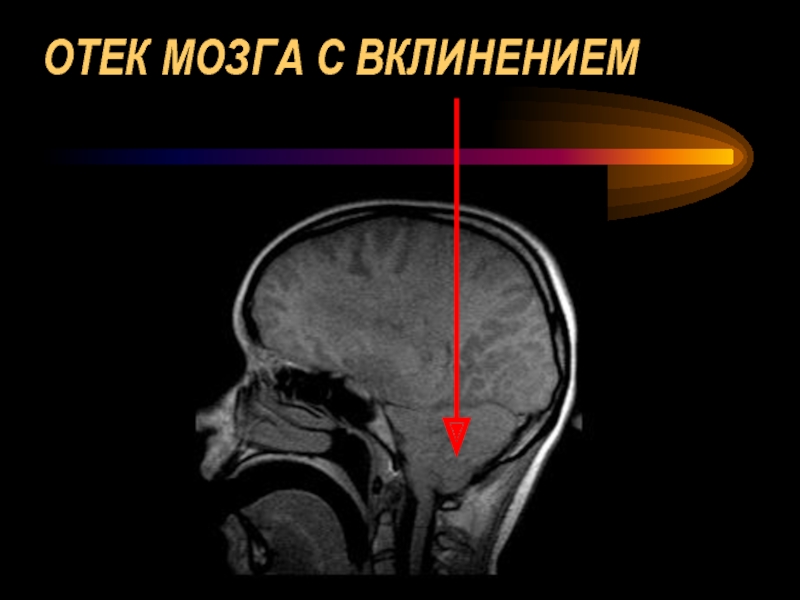
- 54. ОТЕК МОЗГА С ВКЛИНЕНИЕМ
- 55. ОТЕК МОЗГА С ВКЛИНЕНИЕМ
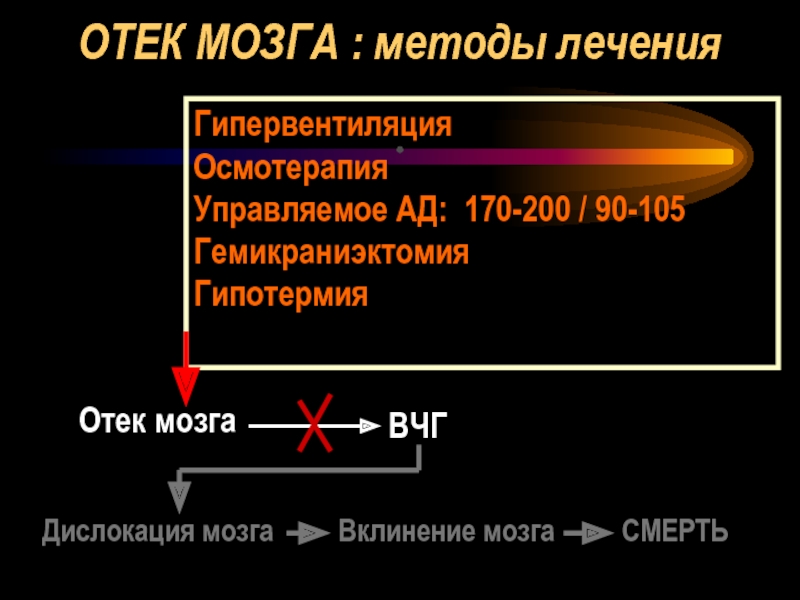
- 56. ОТЕК МОЗГА : методы лечения . Отек
- 57. Методы лечения основных осложнений: I. ОТЕК
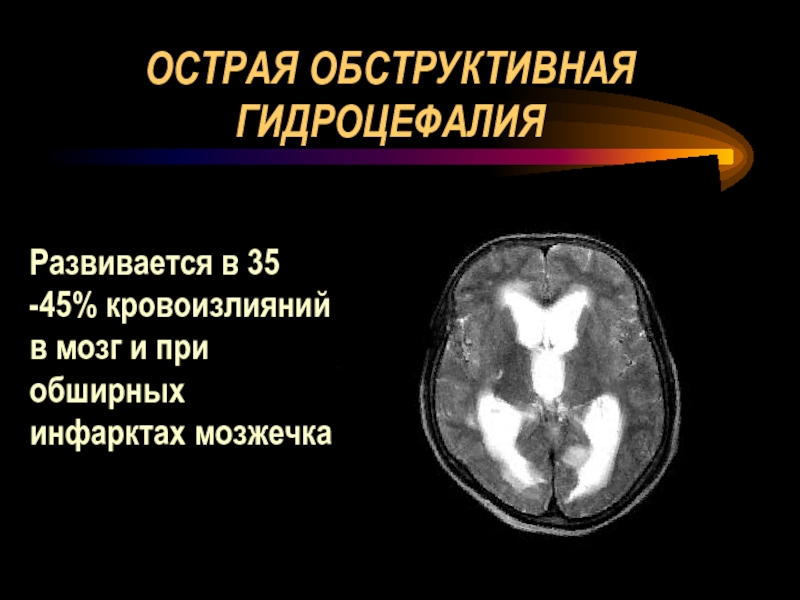
- 58. ОСТРАЯ ОБСТРУКТИВНАЯ ГИДРОЦЕФАЛИЯ Развивается в 35 -45% кровоизлияний в мозг и при обширных инфарктах мозжечка
- 59. Методы лечения основных осложнений: декомпрессия задней черепной
- 60. ГЕМОРАГИЧЕСКИЙ ИНСУЛЬТ Это клиническая форма ОНМК, обусловленная
- 61. Классификация Субарахноидальное Паренхиматозное Субарахноидально-паренхиматозное Вентрикулярное Кровоизлияние в мозжечок, ствол
- 62. Патогенез При артериальной гипертензии происходит гиалиноз артерий
- 63. Патогенез Гематома формируется быстро и приводит к
- 64. Клиника Клинические проявления ГИ определяются: объёмом излившейся
- 65. Специфические методы лечения инсульта Оперативное вмешательство
- 66. ТЕРАПИЯ ТИА и ИШЕМИЧЕСКОГО ИНСУЛЬТА в ОСТРОМ
- 67. Специфические методы лечения инсульта Реперфузия (тромболитики, гемодилюция) Нейрональная протекция Ишемический инсульт
- 68. Лечение ишемического инсульта Интенсивная терапия (тромболизис, антикоагулянты,
- 69. ТЕРАПИЯ ТИА и ИШЕМИЧЕСКОГО ИНСУЛЬТА в первые
- 70. Снижение АД Должно быть экстренным, но в
- 71. Терапия ишемии мозга при артериальной гипотензии
- 72. Улучшение мозговой гемодинамики Хирургический метод (стенозы и
- 73. Улучшение мозговой гемодинамики Консервативное лечение включает:
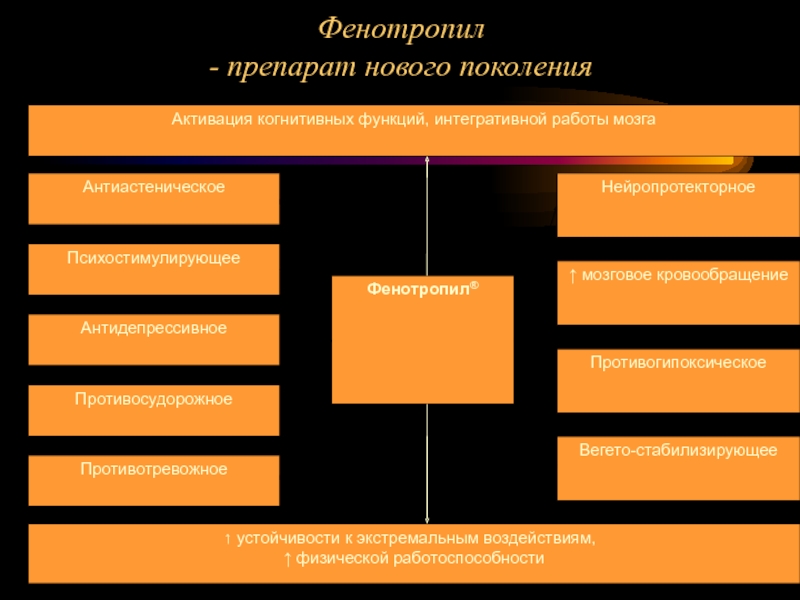
- 74. Фенотропил - препарат нового поколения
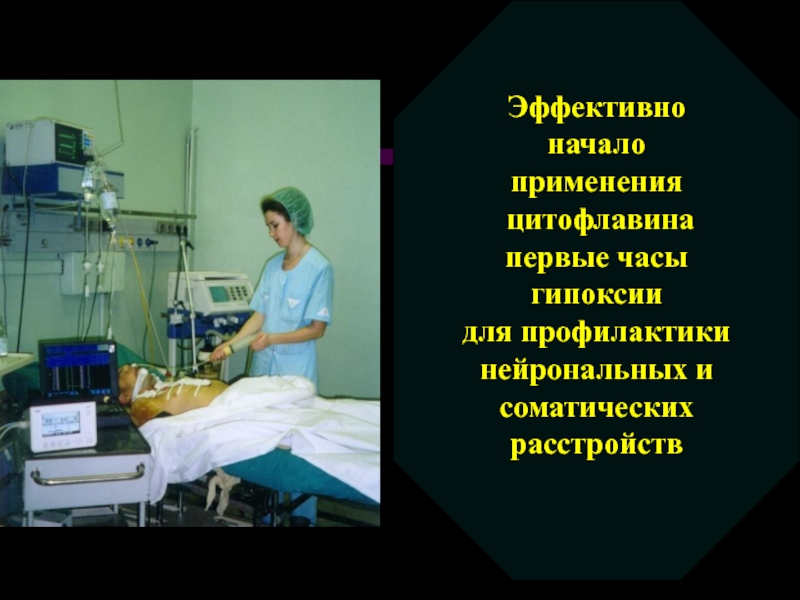
- 75. Эффективно начало применения цитофлавина
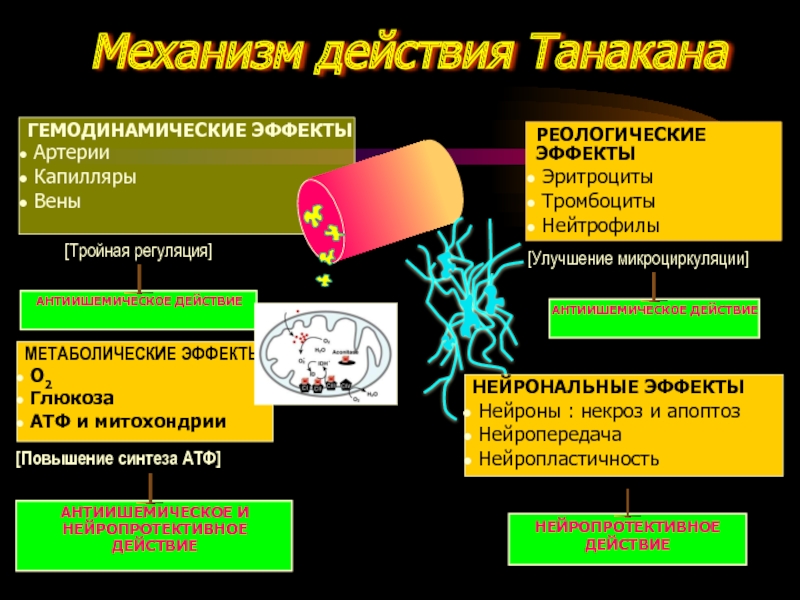
- 76. Механизм действия Танакана
- 77. Танакан Эффективный церебропротектор Мощный антиоксидант Препарат с мягким ноотропным действием
- 78. CAPRIE – эффективность Плавикса У 2144
- 79. Препарат
- 80. Преимущества для пациента
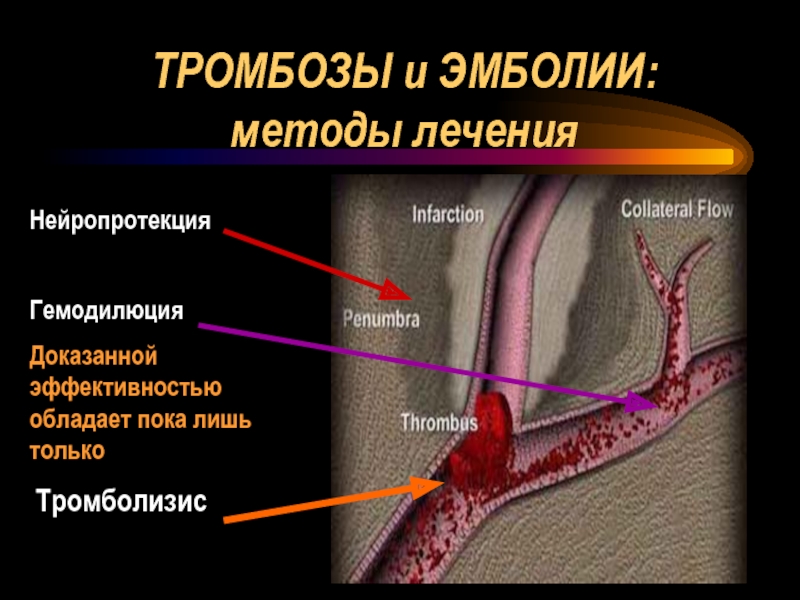
- 81. ТРОМБОЗЫ и ЭМБОЛИИ: методы лечения
- 82. ТРОМБОЛИЗИС Тканевой активатор плазминогена Урокиназа Проурокиназа Стрептокиназа
- 83. ТРОМБОЛИЗИС Доза т-АП: 0.9 мг/кг Степень
- 84. ГЕМОДИЛЮЦИЯ Чем? Низкомолекулярными декстранами, ГЭК 130 Когда?
- 85. ДВОЙНЫЕ СЛЕПЫЕ ПЛАЦЕБО-КОНТРОЛИРУЕМЫЕ ИССЛЕДОВАНИЯ И МУЛЬТИЦЕНТРОВЫЕ КОНТРОЛИРУЕМЫЕ
- 86. КОНТРОЛИРУЕМЫЕ ИССЛЕДОВАНИЯ ДАЛИ ОТРИЦАТЕЛЬНЫЙ РЕЗУЛЬТАТ Кортикостероиды Барбитураты
- 87. МЕТА-анализ отрицательный: Гепарин Тромболитики Гемодилюция
- 88. Аспирина По данным МЕТА-анализа на сегодняшний
- 89. Неврологические осложнения (отек, ООГ) определяют исходы инсульта в первые 7-10 суток
- 90. Соматические осложнения определяют исходы инсульта, как
- 91. Основные соматические осложнения при инсульте Инфаркт мозга
- 92. Уход - важный фактор выздоровления Ежедневный
- 93. Меры по уходу за больным
- 94. Адекватное питание Бульон, фруктовые соки, детское питание;
- 95. СУБАРАХНОИДАЛЬНОЕ КРОВОИЗЛИЯНИЕ Субарахноидальное кровоизлияние (САК) является
- 96. Провоцирующие факторы САК: 1. Резкое, быстрое
- 97. Симптомы и течение Большое значение в
- 98. Осложнения САК: рефлекторный ангиоспазм развивается у
- 99. Показания к ранним оперативным вмешательствам Риск повторного
- 100. Современные возможности ангиохирургии Клипирование шейки аневризмы Эндоваскулярное
- 101. Принципы лечение САК Система мер «4Г
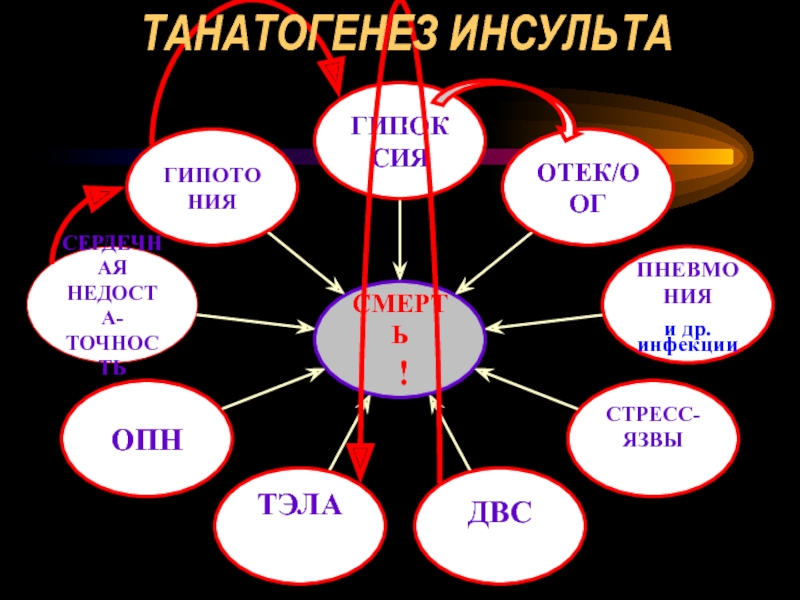
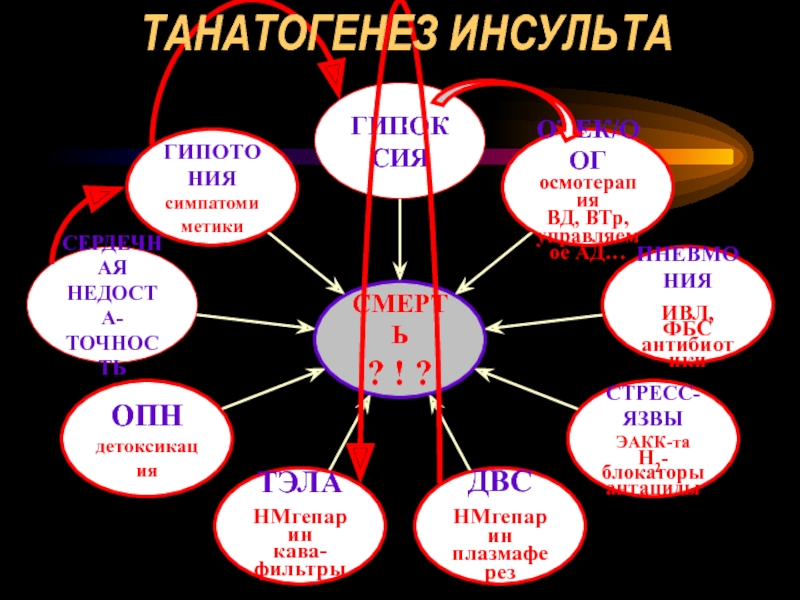
- 102. ТАНАТОГЕНЕЗ ИНСУЛЬТА
- 103. ТАНАТОГЕНЕЗ ИНСУЛЬТА
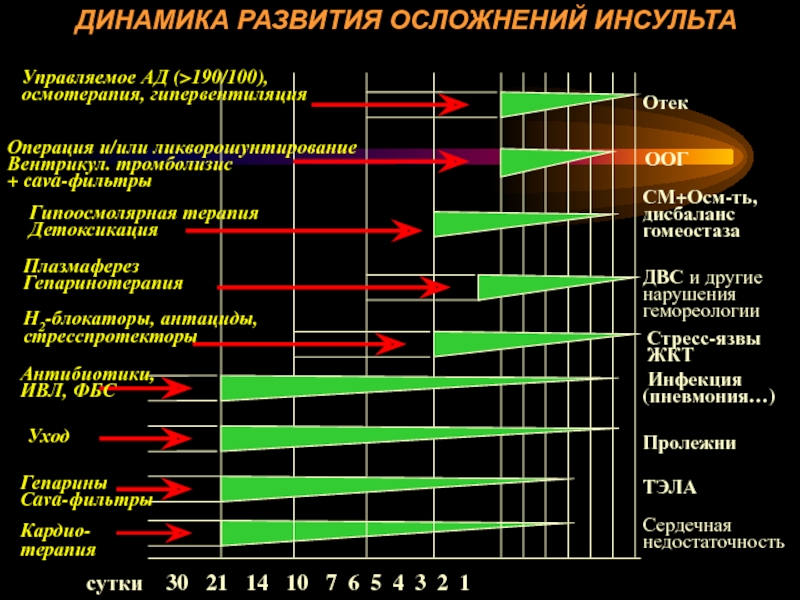
- 104. сутки 30 21 14 10 7 6 5 4 3 2
- 105. Благодарю за внимание !
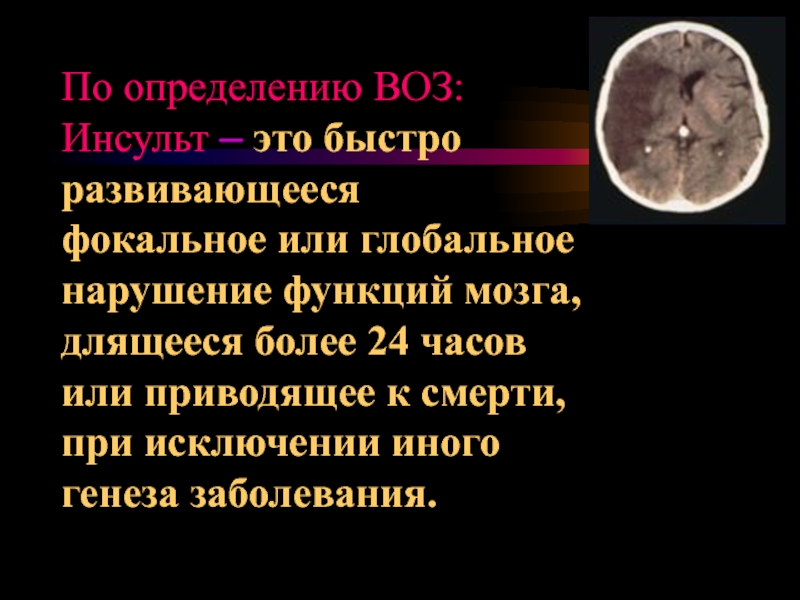
Слайд 2По определению ВОЗ: Инсульт – это быстро развивающееся фокальное или глобальное нарушение
Слайд 3Острое нарушение мозгового кровообращения (ОНМК, инсульт)
Это внезапное (в течение минут, реже
Симптомы сохраняются более 24 часов.
Слайд 5Распределение «факторов риска» развития недостаточности мозгового кровообращения (G.J.Hankey, J.M.Wardlaw, 2002)
Слайд 7Этапы медицинской помощи при ОНМК
Догоспитальный (врач, фельдшер скорой помощи или ФАПа)
3. Амбулаторно-поликлинический этап
Слайд 8
Этапы медицинской помощи при ОНМК
и цели её оказания
1. Догоспитальный
Диагностика ОНМК
Проведение неотложных лечебных мероприятий
Госпитализация
Слайд 9
Диагностика ОНМК
Анамнез (наличие цереброваскулярной патологии, высокие цифры А/Д и другие
Острое развитие неврологической симптоматики (слабость в конечностях, нарушение речи, дыхания, сознания, асимметрия лица и др.)
КТГ, люмбальная пункция, ЭХО-ЭГ, УЗИ сосудов.
Слайд 10Диагноз ОНМК
На догоспитальном этапе не требуется уточнения типа инсульта (ишемический или
Слайд 11ТЕРАПИЯ ТИА и ИШЕМИЧЕСКОГО ИНСУЛЬТА в ОСТРОМ ПЕРИОДЕ
на догоспитальном этапе
По возможности
Применение антиагрегантов аспирин 125мг
Плавикс 75 мг (длительно
Глицин по 5-10 таб.под язык в течение суток;
Танакан по 40 мгх3 раза в день – 2 мес.
Слайд 12Неотложные лечебные меры
Восстановление проходимости дыхательных путей и предупреждение аспирации;
Поддержание адекватного уровня
Купирование судорог;
Экстренная госпитализация
Слайд 13Восстановление проходимости дыхательных путей
Обеспечение адекватности самостоятельного дыхания
(расстегнуть тугой воротник
Слайд 14Поддержание адекватного уровня А/Д
От экстренного парентерального введения антигипертензивных препаратов следует воздержаться
АД не превышают 180-200 мм рт.ст., а нижние - не превышают 100-120 мм рт. ст.
Снижать АД следует осторожно, не следует снижать АД более чем на 15-20% от исходных величин в течение первых 3 дней инсульта.
Предпочтительно использовать препараты: энап, эналаприл 5-10мг, капотен 25-50 мг (1-2 таб.) под язык или коринфар, кордафлекс по 10 – 20 мг внутрь или под язык, введение р-ра сернокислой магнезии в/в медленно – под контролем А/Д.
Слайд 15На догоспитальном этапе возможно использовать
для улучшения функций мозга –
5-10 табл.
аспирин 100-300 мг (1/2 табл.) ,плавикс.
актовегин, мексидол, кавинтон или церебролизин по 1-2 ампуле в/в струйно
Кортексин 1-2 мл в/м 10 дней
магнезия 25%
Слайд 16Купирование судорог
Введение 2 мл раствора реланиума (седуксена)в/в, в/м.
При неэффективности его повторное
При икоте и рвоте применение церукала, реланиума (в/м или таб.)
Слайд 17ПОКАЗАНИЯ для ГОСПИТАЛИЗАЦИИ
Все больные с ОНМК, кроме агонирующих
Помощь на дому может
Слайд 18ВРЕМЯ ГОСПИТАЛИЗАЦИИ
так быстро
как это только возможно
оптимальные сроки –
первые 4
Слайд 19МЕСТО ГОСПИТАЛИЗАЦИИ
многопрофильный стационар, имеющий:
КТ и/ или МР – томографы
ангиографию
отделение ангионеврологии
ОРИТ (лучше – нейрореанимацию)
отделение нейрохирургии
Слайд 20
Госпитальный (стационарный)
этап
ЦЕЛИ:
Уточнение типа ОНМК (по возможности)
Выбор оптимальной тактики лечения
Предупреждение осложнений
Ранняя
Слайд 21
ГОСПТАЛИЗАЦИЯ
Первые 2-6 часов –в ОРИТ;
Первые 12-24-48 часов – в ОРИТ при
Более 48 часов – в специализированное нейрососудистое отделение;
Лечение согласно стандартам 21-30 дней в нейрососудистом отделении;
Перевод в отделение нейрореабилитации
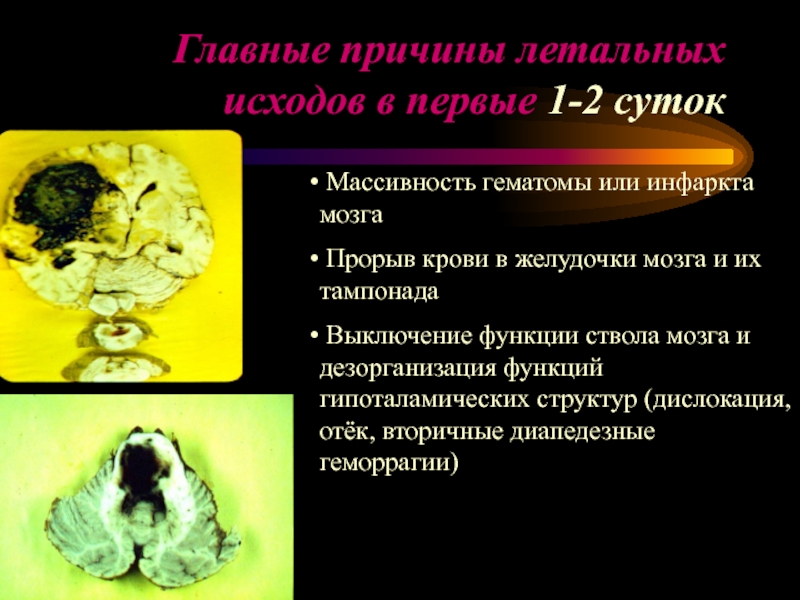
Слайд 22Главные причины летальных исходов в первые 1-2 суток
Массивность гематомы или
Прорыв крови в желудочки мозга и их тампонада
Выключение функции ствола мозга и дезорганизация функций гипоталамических структур (дислокация, отёк, вторичные диапедезные геморрагии)
Слайд 23НЕОТЛОЖНЫЕ МЕРОПРИЯТИЯ
при поступлении:
оценить адекватность оксигенации
определить уровень АД
купировать судороги, если они
Слайд 24ОБЕСПЕЧЕНИЕ ОКСИГЕНАЦИИ
очищение верхних дыхательных путей
постановка воздуховода
интубация и перевод на ИВЛ
Слайд 25КРИТЕРИИ для ИНТУБАЦИИ и ИВЛ
Кома (счет по ШКГ < 9
Отсутствие глоточного и/или кашлевого рефлексов
РаО2 < 60 мм.рт.ст., ЖЕЛ < 12 мл/кг массы тела, цианоз видимых слизистых и ногтевых лож
Тахипноэ
Участие в акте дыхания вспомогательных мышц
Слайд 26ПОДДЕРЖАНИЕ АДЕКВАТНОГО АД
Не следует снижать АД, если оно не превышает 190
При необходимости гипотензивной терапии предпочтительны малые дозы бета-блокаторов или блокаторы АПФ
Слайд 27КУПИРОВАНИЕ СУДОРОГ:
Реланиум
в тяжелых случаях - тиопентал натрия
После купирования приступа - профилактический
Слайд 28ДАЛЬНЕЙШИЕ ДЕЙСТВИЯ (проводятся в приемном покое или в отделе рентгенологии неврологом,
Краткий неврологический осмотр больного
Неотложные исследования до КТ (МР)
КТ (МР) головного мозга
Решение вопроса о тактике ведения больного
Решение вопроса о месте его пребывания
Слайд 29Неотложные исследования до КТ(МР):
ЭКГ и R-графия грудной клетки
глюкоза, электролиты плазмы, газы
осмолярность, гематокрит, фибриноген, АЧТВ
мочевина, креатинин
общий анализ крови с тромбоцитами
Слайд 30ТАКТИКА ВЕДЕНИЯ БОЛЬНОГО
по результатам томографии
Кровоизлияние :
оперировать или нет?
если оперировать,
Инфаркт :
ангиография → закупорка
тромболитическая терапия?
Слайд 31ПОКАЗАНИЯ для ПРЕБЫВАНИЯ в ОРИТ:
Необходимость в ИВЛ, коррекция нарушенных витальных функций
Измененный
Тяжелые нарушения гомеостаза
Судорожные плохо купируемые пароксизмы
Декомпенсированная соматическая патология: кардиальная, почечная, эндокринная, легочная и др.
Слайд 32ПОКАЗАНИЯ для ПРЕБЫВАНИЯ в ПИТ:
( при наличии ОРИТ)
Измененный уровень бодрствования (ШКГ-
Тяжелая артериальная гипертония
Кровоизлияние/инфаркт мозжечка
Умеренные нарушения гомеостаза
Вторичный стволовый синдром
Тромболитическая терапия
Слайд 33ЛЕЧЕНИЕ ИНСУЛЬТА
общие мероприятия по уходу
коррекция оксигенации, АД, сердечной деятельности
коррекция
лечение неврологических осложнений (отек, ООГ)
специфические методы лечения
Слайд 34БАЗИСНАЯ ТЕРАПИЯ
Направлена на купирование нарушений жизненно-важных функций (дыхания, гемодинамики, глотания), а
БАЗИСНАЯ ТЕРАПИЯ включает в себя следующие компоненты:
Меры, направленные на экстренную коррекцию нарушений жизненно-важных функций, - нормализацию нарушения дыхания, гемодинамики, глотания – программа АВС (Air - воздух, Blood - кровь, Cor - сердце).
Купирование эпилептического статуса или серии припадков
Приемы, направленные на борьбу с отеком мозга и профилактику повышения ВЧД, регуляция ВЭБ и КЩС.
Коррекция вегетативных гиперреакций, психомоторного возбуждения, рвоты, упорной икоты.
Меры по уходу за больным, нормализация питания и предупреждение осложнений.
Метаболическая защита мозга – коррекция дисфункции мозга, вызванной ОНМК и дезорганизацией клеточного метаболизма, - нейропротекторная терапия, она наиболее эффективна при ишемическом инсульте.
Слайд 35БАЗИСНАЯ ТЕРАПИЯ
I. Купирование нарушений жизненно важных функций:
а) нормализация функции дыхания (восстановление
б) поддержание оптимального уровня гемодинамики:
выбор антигипертензивных средств при резком повышении АД после развития инсульта должен проводиться с учетом 3-х факторов:
1.Поддержания оптимального уровня работы сердца (УО, МОК).
2.Поддержание ОЦК.
3.Поддержание на должном уровне линейной скорости кровотока (ЛСК).
Слайд 36С этой целью используются следующие препараты:
Нифедипин (синонимы: коринфар, адалат, кордафен, прокардия)
Каптоприл (синонимы: капотен, алопресин, лоприл, тензиомин) – ингибитор АПФ. Сублингвально по 50 мг (действует через 10 минут 4 часа). Можно вводить в/в болюсом: из расчета 0,5-1,0 мг/кг массы тела (начало действия через 3-5 минут, длительностью до 4 часов).
Можно использовать при отсутствии вышеназванных препаратов, другие средства.
Пентамин в/в медленно (за 5-7 минут) не более 0,5 мл 5% р-ра на 10 мл изотонического р-ра натрия хлора, под контролем АД для избежания быстрого снижения АД.
Слайд 37
Выраженная артериальная гипотензия
после развития инсульта может быть обусловлена одновременно развившимся
Дофамин – вводят по 50 – 100 мг в 250 мл изотонического р-ра натрия хлора вводят (предпочтительнее использовать инфузомат) 3-6 капель в минуту под контролем АД и пульса до повышения АД 100-110 мм рт. ст., действие дофамина кратковременное.
Глюкокортикоидные гормоны. Преднизолон вводят однократно в/в струйно в дозе 120 мг или дексаметазон 16 мл однократно струйно в/в. затем режим введения определяется АД в пределах 100-110 мм рт.ст.
При выраженной тахикардии и проявлениях недостаточности кровообращения, мерцательной аритмии, могут назначаться сердечные гликозиды дигоксин= Препарат разводят до 20 мл физ. р-ром и вводят в/в медленно за 5-6 минут под контролем АД и пульса.
Слайд 38
Купирование эпилептического статуса или серии приступов.
Оксибутират натрия из расчета 70 мг/кг массы, каждые 10 мл препарата разводят 10 мл изотонического р-ра натрия хлора.
При отсутствии эффекта применяют неингаляционный наркоз – тиопентал натрия или гексенал (следует помнить, что они угнетают дыхание).
Тиопентал-натрия 2 г разводят в 100 мл изотонического р-ра натрия хлора , вводят из расчета 1-2-4-8мл /час
Если статус не купируется, проводят ИВЛ и вводят в/в медленно 70-80 мл 1% р-р тиопентала-натрия.
Слайд 39Дегидратация
Дегидратация проводится с целью борьбы с отеком мозга и повышением внутричерепного
Показания к назначению препаратов:
1. признаки отека мозга, выявленные при КТ,
2. быстро нарастающая неврологическая симптоматика, свидетельствующая о начинающейся дислокации и признаках вклинения.
Для дегидратации используются осмотические диуретики, салуретики.
Кроме того, в острой стадии инсульта, в начальной фазе формирования отека мозга нормализация дыхания, гемодинамики, стимуляция венозного оттока из полости черепа, играет не меньшую роль, чем назначение дегидратирующих средств (Виленский Б.С, 1999г.).
Слайд 40Осмодиуретики
Глицерин наиболее предпочтителен, обладает более длительным действием не вызывает феномена отдачи,
Глицерин вводить через зонд из расчета 1 г/кг 1-2 раза в сутки. Показано снижение максимального ликворного давления при ишемическом инсульте на 72%, а при геморрагическом инсульте на 85—90% (Мисюк Н.С., Кургаев В.И., 1981).
Маннитол – повыщает осмотическое давление в канальцах и препятствует реабсорбции воды, что приводит к удерживанию воды в канальцах и увеличению объема мочи. Вводиться в/в струйно или капельно в виде 10-20% р-ра в дозе 0,5-1,5 г \кг массы тела.
Слайд 41Салуретики
Фуросемид (лазикс), увеличивают диурез за счет угнетения резорбции ионов калия
Их применение целесообразно только при достаточном ОЦП, они дополняют действие осмотических диуретиков. Сами они не могут быстро и эффективно снижать ВЧД.
Фуросемид (лазикс) вводят в/в и в/м суточная доза 40 – 100 мг (1 амп. – 2 мл 1% р-ра содержит 20 мг в-ва).
При назначении любых дегидратирующих средств необходим контроль за осмолярностью (N=295-300 ммоль/кг) и концентрацией натрия, глюкозы в сыворотке крови, диурезом (в норме 100 мл в час или 1500 – 2000 мл в сутки). Важно учитывать, что любая концентрация глюкозы не снижает ВЧД.
Слайд 42
Кортикостероидные гормоны (дексаметазон, преднизолон) оказывают преимущественно мембраностабилизирующее действие и способствуют нормализации
Их использование не имеет доказательной базы
Слайд 43
Коррекция вегетативных гиперреакций, психомоторного возбуждения, рвоты, упорной икоты
Купирование гипертермии.
Она
Вольтарен (диклоран, натрия диклофенак) вводят в/м по 5 мл 1-2 раза в сутки 3 дня, для избежания пептических язв.
Аспизол (растворимая форма аспирина): по 1 г сухого в-ва в 10 мл физ.р-ра в/м при исключении пептических язв.
Реопирин (пирабутол) – 5мл в/м, однако он противопоказан при судорожных припадках.
Литические смеси: в\м 4мл 5% р-ра анальгина + 2 мл 1% р-ра димедрола +0,2 мл 0,5% р-ра галоперидола и др.).
Имеет значение физическое охлаждение тела больного.
Слайд 44
Купирование возбуждения, рвоты и упорной икоты
Этаперазин 4-10 мг 1-2 раза
Галоперидол: - не более 1,5-2 мг в сутки (10 капель содержит 1 мг) или в\м 0,2 –0,4 мл 0,5% р-ра.
Седуксен (реланиум) (5 мг)-2 таблетки, в/м или в/в 2-4 мл 0,5% р-ра
Церукал (реглан, метоклопрамид): 1-2-таблетки (в табл.10 мг препарата) 3-4 раза в сутки, в/м или в/в 8-10 мг . Назначают только при нормальном АД, или после его снижения. Противопоказан при пептических язвах.
Витамин В6 - в/в 2 мл 5% р-ра на 10 мл физ.р-ра.
Торекан - раствор в/м 1 мл, ректальные свечи 1-3 в зависимости от веса.
Слайд 45Борьба с вестибулярными нарушениями.
Вазобрал назначают по 2-4 мл 2 раза в
Бетасерк (бетагистин) – аналог гистамина, воздействует на Н1 -и Н3 –гистаминовые рецепторы вестибулярных ядер ствола мозга и внутреннего уха. Применяется в дозе 16-24 мг/сутки в период острого приступа головокружения.
Танакан по 60 мг х 2-3р/с не менее 2 месяцев
Циннаризин
Слайд 46Купирование отека легких
Вне зависимости от уровня АД проводят общие
1.оксигенотерапия посредством ингаляции кислорода через назальный катетер или через маску
2.при выделении пенистой мокроты- пеногашение путем ингаляции 33% р-ра этилового спирта или в/в введения 5 мл 96% этилового спирта на 15 мл физ. р-ра (может усилить отек мозга !).
При нормальном АД указанные мероприятия дополняются в/в введением 40-80 мл лазикса и 5-10 мл диазепама.
При высоком АД вводят р-р пентамина 5%- 0,5 мл, нифедипина (10 мг).
Слайд 47ГЕМОДИЛЮЦИЯ
У больных с повышенным Нt с целью улучшения мозговой перфузии проводят
Основным критерием эффективности гемодилюции является снижение уровня гематокрита до 30-35%.
Противопоказания:
Выраженная сердечная или почечная недостаточность, резкое расширение границ сердца, нестабильная стенокардия, геморрагическая трансформация инфаркта мозга.
Слайд 48
НЕЙРОПРОТЕКТОРНАЯ ТЕРАПИЯ
Назначение антикоагулянтной и антиагрегантной терапии и особенно тромболизиса возможно
Это подчеркивает преимущества другого направления терапии – нейропротекции (цитопротекции, метаболической защиты мозга), которую можно проводить на догоспитальном этапе при первых симптомах инсульта. Даже при возможном геморрагическом его характере.
Слайд 49НЕЙРОПРОТЕКТОРНАЯ ТЕРАПИЯ
Раннее применение нейропротекторов позволяет улучшить прогноз, значительно уменьшить размеры инфаркта
Нейропротекторная терапия осуществляет метаболическую защиту мозга, оказывая терапевтическое воздействие на этапы «ишемического каскада».
Выделяют первичную (первые часы-до 3 суток) и вторичную нейропротекцию (7-10 суток)
Слайд 50Первичная нейропротекция
Первичная нейропротекция направлена на предотвращение гибели нервных клеток, вследствие развивающейся
(Гусев Е.И. с соавт., 1999 г.)
Этот вид нейропротекции следует применять с первых минут ишемии и продолжать на протяжении первых 3-х дней инсульта, особенно активно в течение первых 12 часов.
К этой группе препаратов относятся:
глицин, препараты магния (эмоксипин, магнезия, магне-В6 ) антиоксиданты и антигипоксанты (актовегин, мексидол, кортексин, цитофлавин, ПК-мерц, аминалон, цераксон, эспалипон, милдронат, церебролизин, глиатилин, церебро и др.)
Слайд 51Система мероприятий по уходу:
Повороты с боку на бок;
Обтирание тела
Санация рото-носоглотки, трахеобронхиального дерева (ИВЛ)
Опорожнение мочевого пузыря и кишечника
Введение жидкости: 30-35 мл/ кг массы тела
Зондовое питание : 2500 – 3000 ккал/сутки
Антибактериальная терапия
Профилактика ДВС-синдрома
Пассивная гимнастика и массаж конечностей
Слайд 52Коррекция основных параметров гомеостаза
КЩС
Электролиты
Осмолярность
Глюкоза
Мочевина, креатинин
Гемореология
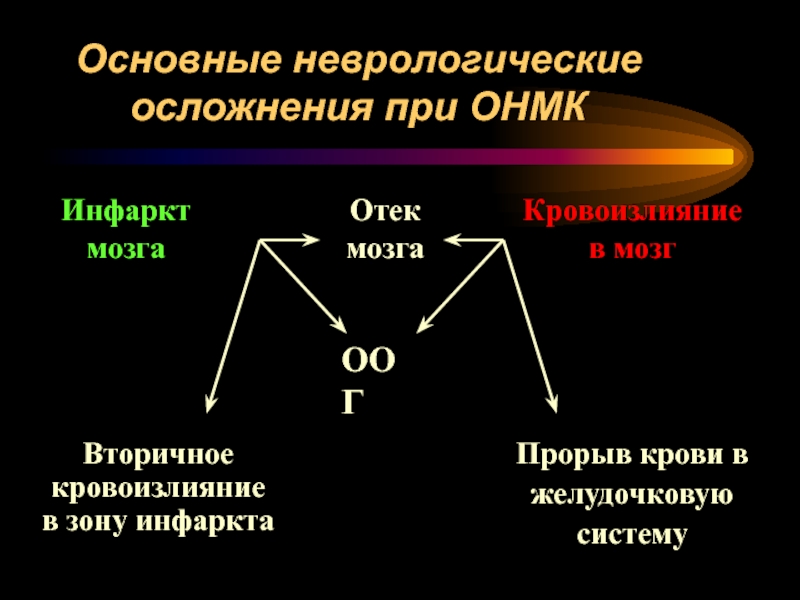
Слайд 53Основные неврологические осложнения при ОНМК
Инфаркт
мозга
Отек
мозга
ООГ
Кровоизлияние
в мозг
Вторичное
кровоизлияние
в зону инфаркта
Прорыв крови в
желудочковую
систему
Слайд 56ОТЕК МОЗГА : методы лечения
.
Отек мозга
ВЧГ
Дислокация мозга
Вклинение мозга
СМЕРТЬ
Гипервентиляция
Осмотерапия
Управляемое АД: 170-200 /
Гемикраниэктомия
Гипотермия
Слайд 57 Методы лечения основных осложнений:
I. ОТЕК мозга
Гипервентиляция:
снижение раСО2
Осмотические диуретики:
маннитол - в/в 0.5 - 2.0 г/кг массы тела в течение 20 м, далее по 0.25- 1 г/кг каждые 4-5 часов с той же скоростью в зависимости от клинической ситуации и с учетом уровня осмолярности плазмы и противопоказаний.
Слайд 58ОСТРАЯ ОБСТРУКТИВНАЯ ГИДРОЦЕФАЛИЯ
Развивается в 35 -45% кровоизлияний в мозг и при
Слайд 59Методы лечения основных осложнений:
декомпрессия задней черепной ямы
удаление гематомы или некротизированной
дренаж боковых желудочков
гемикраниоэктомия
II. ОСТРАЯ ОБСТРУКТИВНАЯ
ГИДРОЦЕФАЛИЯ
Слайд 60ГЕМОРАГИЧЕСКИЙ ИНСУЛЬТ
Это клиническая форма ОНМК, обусловленная разрывом внутримозгового сосуда и проникновением
Причины геморрагического инсульта (ГИ): травмы, внезапное повышение АД, аномалии развития сосудов (аневризмы, мальформации), артерииты, коагулопатии, опухоли мозга.
Слайд 61Классификация
Субарахноидальное
Паренхиматозное
Субарахноидально-паренхиматозное
Вентрикулярное
Кровоизлияние в мозжечок, ствол
Слайд 62Патогенез
При артериальной гипертензии происходит гиалиноз артерий малого калибра и артериол с
В 80% случаев ГИ при артериальной гипертензии происходит в подкорковых ветвях, чаще СМА, с разрушением базальных ганглиев, внутренней капсулы, зрительного бугра и прорывом крови в боковые желудочки или субарахноидальное пространство.
Слайд 63Патогенез
Гематома формируется быстро и приводит к резкому увеличению объёма головного мозга,
. Вначале излившаяся кровь образует фибриновый сгусток, который превращается в жидкую массу, а затем резорбцируется.
На месте кровоизлияния формируется киста, окруженная фиброзно-кистозной оболочкой.
Слайд 64Клиника
Клинические проявления ГИ определяются:
объёмом излившейся крови,
локализацией гематомы с повреждением структур мозга,
темпом
прорывом крови в желудочки или субарахноидальное пространство,
развитием острой внутренней гидроцефалии.
Продромальные симптомы практически отсутствуют.
Характерно острейшее, внезапное начало с резкой головной боли, рвоты, развития грубых симптомов выпадения. Быстро возникает утрата сознания, могут быть судороги.
Слайд 65Специфические методы лечения инсульта
Оперативное вмешательство
(обычно при размере гематомы >30 cм3),
Геморрагический инсульт
Слайд 66ТЕРАПИЯ ТИА и ИШЕМИЧЕСКОГО ИНСУЛЬТА в ОСТРОМ ПЕРИОДЕ
на догоспитальном этапе
По возможности
Применение антиагрегантов (аспирин 1мг/кг веса
Плавикс 75 мг (длительно)
Глицин по 5-10 таб.под язык в течение суток;
Слайд 67Специфические методы лечения инсульта
Реперфузия (тромболитики, гемодилюция)
Нейрональная протекция
Ишемический инсульт
Слайд 68Лечение ишемического инсульта
Интенсивная терапия (тромболизис, антикоагулянты, антиагреганты, контроль АД)
Двигательная мобилизация
Кинезотерапия (ЛФК)
Нейропротективная
Профилактика соматических осложнений
Реабилитация (6 - 24 мес.)
Слайд 69ТЕРАПИЯ ТИА и ИШЕМИЧЕСКОГО ИНСУЛЬТА в первые часы
Введение одного или нескольких
Церебролизин 5-10 мл в/в струйно или кап. на 200 мл физ раствора №10-1
Мексидол 5% р-р по 100-300мг в/в или в/м № 10, затем по 1-2 табл. х 2-3 раза в день (1мес.); и др. антиоксиданты и антигипоксанты
Милдронат 5 мл в/в
Слайд 70Снижение АД
Должно быть экстренным, но в первые дни не более чем
Средства выбора (по показаниям):
- ИАПФ (периндоприл, энап, эналаприл, каптоприл), капотен, коринфар под язык
- Антагонисты кальция (нимотоп, нифедипин)
- Ганглиоблокаторы (пентамин 5% 0,5-1мл)
- Периферические вазодилятаторы
- Диуретики
Нитропруссид NA 1,5 мкг/кг в мин. в/в кап., инфузоматом
Клофелин
КОНТРОЛЬ АД !
Слайд 71Терапия ишемии мозга при артериальной гипотензии
Рекомендуются препараты улучшающие сократимость миокарда;
Применение объёмозамещающих средств ГЭК по 400 мл в/в капельно, солевые р-ры
Слайд 72Улучшение мозговой гемодинамики
Хирургический метод (стенозы и окклюзии МАГ подлежат реконструктивной операции
1. Аускультация и пальпация сосудов для выявления шума в стенозированном сосуде или отсутствия пульсации.
2. Доплерография сосудов шеи (МАГ).
3. Консультация сосудистого хирурга.
Слайд 73Улучшение мозговой гемодинамики
Консервативное лечение включает:
1. Дезагрегантную терапию и статины (при
Антиагреганты - аспирин, курантил, трентал (пентоксифилин), плавикс увеличивают перфузию мозга за счёт улучшения микроциркуляции и состава крови.
Слайд 75
Эффективно
начало применения
цитофлавина
первые часы
гипоксии
для профилактики
нейрональных и
соматических расстройств
Слайд 77Танакан
Эффективный церебропротектор
Мощный антиоксидант
Препарат с мягким ноотропным действием
Слайд 78CAPRIE – эффективность Плавикса
У 2144 больных ишемическим инсультом и ППА,
При лечении Плавиксом в сравнении с аспирином относительный риск инсульта или смерти от инсульта
снизился на 5.2%
“Тиенопиридины эффективнее аспирина в лечении больных
с атеротромбозами, что подтверждает значимость АДФ-зависимого пути”
CAPRIE Study, Lancet 1996
Слайд 79
Препарат Эффективность
Аспирин ++ +++
тиклопидин +++ +
дипиридамол + ++
варфарин +++ +
Плавикс +++ ++++
Плавикс лучшее соотношение польза / риск
Слайд 80
Преимущества для пациента
Плавикс эффективно защищает от ИМ, ишемического инсульта
Плавикс предлагает лучшее соотношение безопасность / переносимость
Плавикс принимают 1 раз в день вне зависимости от приема пищи
Нет необходимости в коррекции дозы у пожилых или больных с нарушенной функцией почек
Не требуется стандартного контроля анализа крови
Статистически достоверный эффект уже через 2 часа после приема
Нет клинически значимых лекарственных взаимодействий (кроме лекарств, влияющих на гемостаз/агрегацию тромбоцитов)
Слайд 81ТРОМБОЗЫ и ЭМБОЛИИ:
методы лечения
Нейропротекция
Гемодилюция
Доказанной эффективностью обладает пока лишь только
Тромболизис
Слайд 83ТРОМБОЛИЗИС
Доза т-АП: 0.9 мг/кг
Степень реканализации: 38 - 100%
Геморрагические осложнения 0.7
Слайд 84ГЕМОДИЛЮЦИЯ
Чем? Низкомолекулярными декстранами, ГЭК 130
Когда? Гематокрит выше 38 - 40 ед.
Цель:
Слайд 85ДВОЙНЫЕ СЛЕПЫЕ ПЛАЦЕБО-КОНТРОЛИРУЕМЫЕ ИССЛЕДОВАНИЯ И МУЛЬТИЦЕНТРОВЫЕ КОНТРОЛИРУЕМЫЕ ИССЛЕДОВАНИЯ ЯВЛЯЮТСЯ
«ЗОЛОТЫМ СТАНДАРТОМ» ЭФФЕКТИВНОСТИ
ЛЮБОГО
МЕТА-АНАЛИЗ - «ПЛАТИНОВЫЙ СТАНДАРТ»
Слайд 88Аспирина
По данным МЕТА-анализа
на сегодняшний день не
существует достоверно
доказанных эффективных
средств лечения инфарктов мозга,
кроме
Слайд 90Соматические осложнения определяют исходы инсульта, как правило, после 4-10 суток В высококлассных
Слайд 91Основные соматические осложнения при инсульте
Инфаркт
мозга (тромбозы и эмболии)
Дыхательная и сердечная недостаточность
Пневмонии
Стресс-язвы желудочно-кишечного тракта
Нарушения гомеостаза
ДВС, ТЭЛА и другие нарушения гемостаза
Пролежни
Острая почечная недостаточность
Обострение хронических заболеваний
Кровоизлияние
в мозг
Слайд 92Уход - важный фактор выздоровления
Ежедневный гигиенический туалет
Правильное положение в постели,
Для профилактики пролежней у больных с нарушением функций тазовых органов целесообразно использование памперсов;
Следить за опорожнением мочевого пузыря и дефекацией
Слайд 93 Меры по уходу за больным
имеют большое значение.
Для предупреждения застойных
Под пятки необходимо подкладывать плотные, но мягкие кольца, под крестец – резиновое судно.
При повышении температуры тела используют физические методы охлаждения (протирают кожу раствором равных долей водки, уксуса, воды).
Для профилактики пневмонии назначают антибиотики, аспизол.
При недержании мочи устанавливают катетер. При запорах назначают слабительное или прибегают к масляным клизмам.
Важным компонентом лечения является адекватное питание, при необходимости – зондовое.
Слайд 94Адекватное питание
Бульон, фруктовые соки, детское питание; при нарушении глотания или сознания
Слайд 95СУБАРАХНОИДАЛЬНОЕ КРОВОИЗЛИЯНИЕ
Субарахноидальное кровоизлияние (САК) является синдромом, обусловленным проникновением крови в субарахноидальное
Причины нетравматического САК:
Разрыв артериальной или артериовенозной аневризмы (соответственно 70-80% и 5 – 10%).
Васкулиты, заболевания крови – 5 –10%.
В 10 – 12% случаев причину заболевания установить не удается.
Способствующими факторам являются артериальная гипертензия и атеросклероз.
Слайд 96Провоцирующие факторы САК:
1. Резкое, быстрое повышение АД при сильном, внезапном физическом
2. Выраженное ухудшение венозного оттока во время ночного сна у больных с резко выраженным атеросклеротическим поражением мозговых сосудов.
3. Черепно-мозговая травма.
4. Выраженная, быстро наступающая декомпенсация заболеваний системы крови и редко – артериитов.
5. Прорыв в субарахноидальное пространство крупных поверхностно расположенных внутримозговых аневризм.
Слайд 97Симптомы и течение
Большое значение в развитии и течении САК имеет количество
Начало заболевания, как правило, острое. Появляется резкая головная боль в затылочной области, распространяющаяся в лобную область, а так же по всему позвоночнику, тошнота, рвота, может развиться эпилептический припадок.
Характерным является: психомоторное возбуждение, длящееся несколько часов, дней (впоследствии больные не помнят этот период времени). Повышается температура тела до 38 – 39 градусов.
У больных в первые часы развивается менингеальный синдром, проявляющийся признаками: гиперестезией органов чувств и кожных покровов, болевыми феноменами (болезненность тригеминальных точек, глазных яблок при пальпации), мышечными контрактурами (ригидность мышц затылка, с. Кернига, с. Брудзинского), изменением ликвора (ликвор окрашен кровью).
Слайд 98Осложнения САК:
рефлекторный ангиоспазм развивается у 80 – 85% больных в различные
окклюзионная гидроцефалия возникает в результате тампонады сгустками крови субарахноидального пространства и при массивных кровоизлияниях желудочковой системы мозга. Это приводит к дислокации структур мозга с возможным летальным исходом. В поздние сроки могут развиваться спайки оболочек с подлежащим мозговым веществом с вовлечением сосудов и черепных нервов – лептоменингит.
повторное кровоизлияние, которое бывает, как правило, более массивным и часто смертельным.
Слайд 99Показания к ранним оперативным вмешательствам
Риск повторного кровоизлияния (аневризматическое)
Предотвращение ангиоспазма, приводящего к
Острая окклюзионная гидроцефалия (ООГ) – дренирование боковых желудочков
Противопоказания:
угнетение сознания (сопор, кома)
Наличие очаговой неврологической симптоматики (при объёме гематомы более 30 мл)
Распространённый ангиоспазм и вторичная ишемия
Слайд 100Современные возможности ангиохирургии
Клипирование шейки аневризмы
Эндоваскулярное введение баллон-катетеров
Отделяемые микроспирали
Эндоваскулярное стентирование
Выписка из стационара
Слайд 101Принципы лечение САК
Система мер «4Г – терапия»: гемодилюция + гиперволемия +
Поддержание достаточного перфузионного давления (инфузионная терапия, вазопрессоры)
Высокая текучесть крови (декстраны, ГЭК)
Максимально безопасная оксигенация крови (ИВЛ и ГБО в режиме 1,2-1,6 атм.)
Слайд 104
сутки 30 21 14 10 7 6 5 4 3 2 1
Сердечная
недостаточность
Гепарины
Сava-фильтры
ТЭЛА
Пролежни
Уход
Антибиотики,
ИВЛ, ФБС
Инфекция
(пневмония…)
Н2-блокаторы, антациды,
Стресс-язвы
ЖКТ
Плазмаферез
Гепаринотерапия
ДВС и другие
нарушения
гемореологии
Гипоосмолярная терапия
Детоксикация
СМ+Осм-ть,
дисбаланс
гомеостаза
Операция и/или ликворошунтирование
Вентрикул. тромболизис
+ cava-фильтры
ООГ
Управляемое АД (>190/100), осмотерапия, гипервентиляция
Отек
Кардио-терапия
ДИНАМИКА РАЗВИТИЯ ОСЛОЖНЕНИЙ ИНСУЛЬТА